ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЛЕГКИХ.ppt
- Количество слайдов: 100
 ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЛЕГКИХ
ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЛЕГКИХ
 Рак легкого является одной из наиболее частых злокачественных опухолей, частота которого неуклонно растет в течение последних десятилетий. n Принято выделять две основные формы бронхогенного рака с учетом существенных различий в течение опухолевого процесса, методах его лечения и прогнозе заболевания: немелкоклеточный и мелкоклеточный. n
Рак легкого является одной из наиболее частых злокачественных опухолей, частота которого неуклонно растет в течение последних десятилетий. n Принято выделять две основные формы бронхогенного рака с учетом существенных различий в течение опухолевого процесса, методах его лечения и прогнозе заболевания: немелкоклеточный и мелкоклеточный. n
 n n Немелкоклеточный рак легкого составляет до 80% всех случаев этого заболевания (железистый аденокарцинома, плоскоклеточная карцинома, крупноклеточная). Гистологическая классификация рака легкого имеет основное значение для выбора адекватного метода лечения и определения прогноза, эти же цели преследует оценка распространенности или стадии опухолевого процесса.
n n Немелкоклеточный рак легкого составляет до 80% всех случаев этого заболевания (железистый аденокарцинома, плоскоклеточная карцинома, крупноклеточная). Гистологическая классификация рака легкого имеет основное значение для выбора адекватного метода лечения и определения прогноза, эти же цели преследует оценка распространенности или стадии опухолевого процесса.
 n n Стадирование рака легкого определяется на основании международной TNM классификации и подразумевает характеристику местного распространения опухолевого узла, выявление метастатического поражения регионарных лимфатических узлов и отдаленных метастазов. Основными методами стадирования в настоящее время являются КТ и МРТ.
n n Стадирование рака легкого определяется на основании международной TNM классификации и подразумевает характеристику местного распространения опухолевого узла, выявление метастатического поражения регионарных лимфатических узлов и отдаленных метастазов. Основными методами стадирования в настоящее время являются КТ и МРТ.
 С позиций лучевого исследования наиболее удобной и полезной является клинико-анатомическая классификация, которая основана на взаимоотношении опухолевого узла с бронхиальным деревом. Рак легкого может исходить: n их эпителия крупных бронхов – центральный; n мелких бронхов – периферический рак; n бронхов и альвеол - БАР.
С позиций лучевого исследования наиболее удобной и полезной является клинико-анатомическая классификация, которая основана на взаимоотношении опухолевого узла с бронхиальным деревом. Рак легкого может исходить: n их эпителия крупных бронхов – центральный; n мелких бронхов – периферический рак; n бронхов и альвеол - БАР.
 ЦЕНТРАЛЬНЫЙ РАК ЛЕГКОГО Центральный рак представляет собой опухоль крупных бронхов – сегментарных, долевых или главных. n Семиотика центрального рака определяется двумя рентгенологическими синдромами: патологические изменения корня легкого; признаки нарушения бронхиальной проходимости. n
ЦЕНТРАЛЬНЫЙ РАК ЛЕГКОГО Центральный рак представляет собой опухоль крупных бронхов – сегментарных, долевых или главных. n Семиотика центрального рака определяется двумя рентгенологическими синдромами: патологические изменения корня легкого; признаки нарушения бронхиальной проходимости. n
 ХАРАКТЕР РОСТА ОПУХОЛИ: Эндобронхиальный рак n Экзобронхиальный рак n Перибронхиальный рак n
ХАРАКТЕР РОСТА ОПУХОЛИ: Эндобронхиальный рак n Экзобронхиальный рак n Перибронхиальный рак n
 Нарушение вентиляции при центральном раке могут проявляться: частичный ателектаз- гиповентиляция n полный ателектаз n клапанное вздутие n
Нарушение вентиляции при центральном раке могут проявляться: частичный ателектаз- гиповентиляция n полный ателектаз n клапанное вздутие n
 n n n Частичный или полный ателектаз - последовательные стадии одного патологического процесса и различаются степенью потери воздушности легочной ткани. Как правило, нарушение бронхиальной проходимости быстро осложняется присоединением вторичного инфекционного процесса. В зависимости от этиологии он может носить характер пневмонии, абсцесса. Хроническое воспаление приводит к формированию участков пневмосклероза, ателектатических бронхоэктазов. Хаотичное чередование зон воспаления, нагноения, ателектаза и склероза формирует типичную картину обтурационного пневмонита.
n n n Частичный или полный ателектаз - последовательные стадии одного патологического процесса и различаются степенью потери воздушности легочной ткани. Как правило, нарушение бронхиальной проходимости быстро осложняется присоединением вторичного инфекционного процесса. В зависимости от этиологии он может носить характер пневмонии, абсцесса. Хроническое воспаление приводит к формированию участков пневмосклероза, ателектатических бронхоэктазов. Хаотичное чередование зон воспаления, нагноения, ателектаза и склероза формирует типичную картину обтурационного пневмонита.
 n n n Частичный ателектаз характеризуется сохранением воздухосодержащих участков легочной ткани, умеренным уменьшением объема и воздушности анатомической части легкого, сближением элементов сосудистого рисунка. При развитии вторичной обтурационной пневмонии измененная часть легкого неравномерно уплотняется, причем изменения локализуются преимущественно в кортикальных отделах легких. Они имеют вид множественных полиморфных, преимущественно крупных центрилобулярных очагов или сливающихся инфильтратов с нечеткими контурами. Зоны гиповентиляции в измененной части легкого локализуются преимущественно в прикорневой зоне, вокруг сегментарных бронхов. Эти зоны имеют вид участков повышенной плотности без четких контуров, которые исходят из корня легкого и постепенно переходят в воздухосодержащую легочную ткань.
n n n Частичный ателектаз характеризуется сохранением воздухосодержащих участков легочной ткани, умеренным уменьшением объема и воздушности анатомической части легкого, сближением элементов сосудистого рисунка. При развитии вторичной обтурационной пневмонии измененная часть легкого неравномерно уплотняется, причем изменения локализуются преимущественно в кортикальных отделах легких. Они имеют вид множественных полиморфных, преимущественно крупных центрилобулярных очагов или сливающихся инфильтратов с нечеткими контурами. Зоны гиповентиляции в измененной части легкого локализуются преимущественно в прикорневой зоне, вокруг сегментарных бронхов. Эти зоны имеют вид участков повышенной плотности без четких контуров, которые исходят из корня легкого и постепенно переходят в воздухосодержащую легочную ткань.
 n n Полный ателектаз характеризуется значительным уменьшением объема доли или сегмента, структура его отличается однородностью и высокими плотностными показателями. Смежные сегменты компенсаторно увеличены в объеме, воздушность их повышена, элементы сосудистого рисунка смещены в зону ателектаза. Просветы бронхов в зоне ателектаза не видны. При развитии выраженного вторичного воспалительного процесса структура ателектаза становится неоднородной. Эти зоны не накапливают контраст при внутривенном усилении. Развитие нагноительного процесса в зоне ателектаза сопровождается формированием полостей деструкции с уровнями жидкости.
n n Полный ателектаз характеризуется значительным уменьшением объема доли или сегмента, структура его отличается однородностью и высокими плотностными показателями. Смежные сегменты компенсаторно увеличены в объеме, воздушность их повышена, элементы сосудистого рисунка смещены в зону ателектаза. Просветы бронхов в зоне ателектаза не видны. При развитии выраженного вторичного воспалительного процесса структура ателектаза становится неоднородной. Эти зоны не накапливают контраст при внутривенном усилении. Развитие нагноительного процесса в зоне ателектаза сопровождается формированием полостей деструкции с уровнями жидкости.
 n n Клапанное вздутие является редким патологическим состоянием при раке легкого. В этом случае наблюдается повышение воздушности легочной ткани пораженной доли или сегмента. В отличие от острых состояний в случаях обтурации крупных бронхов инородными телами, изменения при раке легкого характеризуются неизмененным или даже уменьшенным объемом пораженной части легкого.
n n Клапанное вздутие является редким патологическим состоянием при раке легкого. В этом случае наблюдается повышение воздушности легочной ткани пораженной доли или сегмента. В отличие от острых состояний в случаях обтурации крупных бронхов инородными телами, изменения при раке легкого характеризуются неизмененным или даже уменьшенным объемом пораженной части легкого.
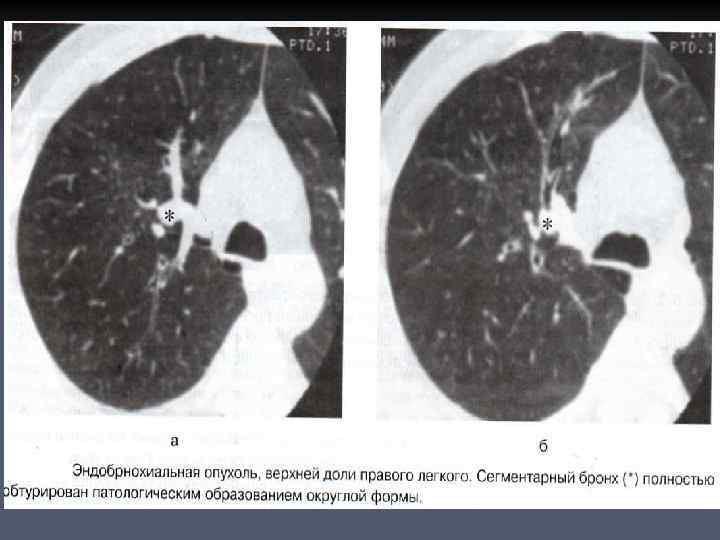
 ЭНДОБРОНХИАЛЬНЫЙ РАК n n n Основные проявления эндобронхиального рака признаки нарушения бронхиальной проходимости. До появления этих признаков выявление опухоли в просвете бронха при обычном рентгенологическом исследовании не представляется возможным. Эндобронхиальные опухоли определяются при КТ на аксиальных срезах, в тех случаях, если они занимают значительную часть просвета бронха, не обтурируют его полностью.
ЭНДОБРОНХИАЛЬНЫЙ РАК n n n Основные проявления эндобронхиального рака признаки нарушения бронхиальной проходимости. До появления этих признаков выявление опухоли в просвете бронха при обычном рентгенологическом исследовании не представляется возможным. Эндобронхиальные опухоли определяются при КТ на аксиальных срезах, в тех случаях, если они занимают значительную часть просвета бронха, не обтурируют его полностью.
 n n Образования имеют форму полипа, широким основанием прилежащего к одной из стенок крупного бронха, контуры опухоли гладкие и четкие, структура однородная, плотность мягкотканая. Отличительная особенность эндобронхиальных гамартом в сравнении с бронхогенным раком является включение кальция и жира. Эндобронхиальные опухоли могут иметь доброкачественную природу – аденомы и папилломы, реже хондромы и фибромы. Установить гистологическую природу эндобронхиальной опухоли можно только по результатам морфологического исследования.
n n Образования имеют форму полипа, широким основанием прилежащего к одной из стенок крупного бронха, контуры опухоли гладкие и четкие, структура однородная, плотность мягкотканая. Отличительная особенность эндобронхиальных гамартом в сравнении с бронхогенным раком является включение кальция и жира. Эндобронхиальные опухоли могут иметь доброкачественную природу – аденомы и папилломы, реже хондромы и фибромы. Установить гистологическую природу эндобронхиальной опухоли можно только по результатам морфологического исследования.





 n Ателектаз верхушечного сегмента нижней доли.
n Ателектаз верхушечного сегмента нижней доли.


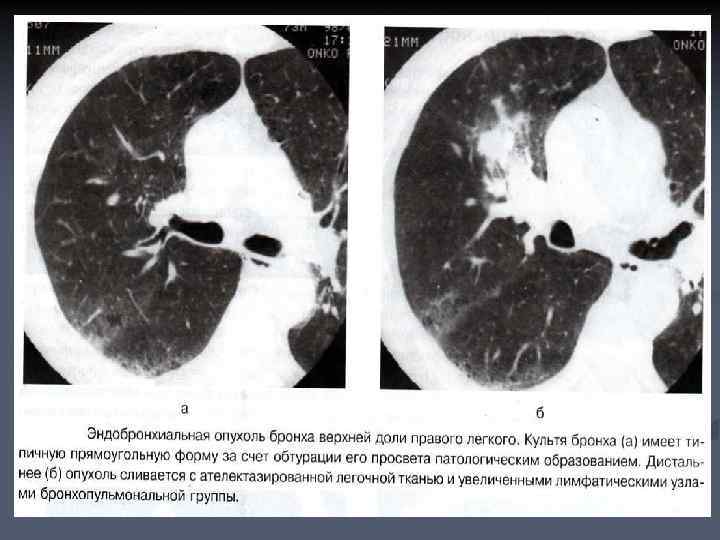
 n n n В случаях, когда эндобронхиальные опухоли занимают весь просвет бронха, их изображение теряется на фоне мягкотканых структур и сосудов корня легкого. Дистальная часть опухоли сливается с ателектазированной долей легкого, проксимальная часть граничит с воздухом в просвете бронха и имеет типичную выпуклую, полуокруглую форму. При болюсном усилении плотность опухолевой ткани повышается.
n n n В случаях, когда эндобронхиальные опухоли занимают весь просвет бронха, их изображение теряется на фоне мягкотканых структур и сосудов корня легкого. Дистальная часть опухоли сливается с ателектазированной долей легкого, проксимальная часть граничит с воздухом в просвете бронха и имеет типичную выпуклую, полуокруглую форму. При болюсном усилении плотность опухолевой ткани повышается.
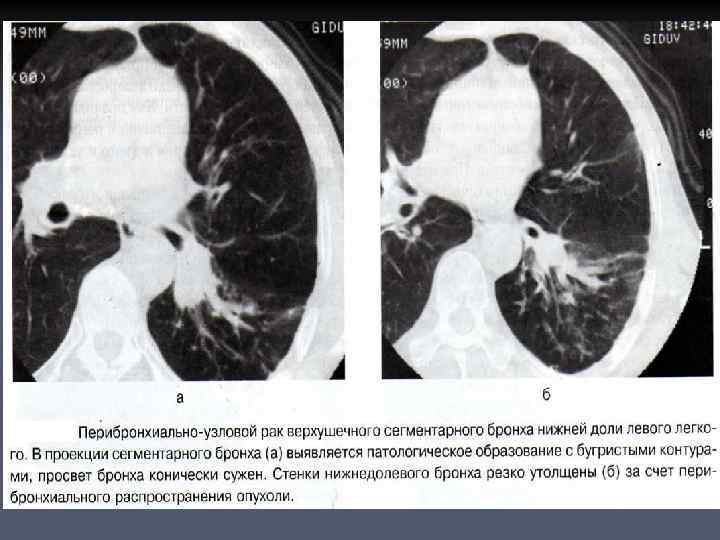
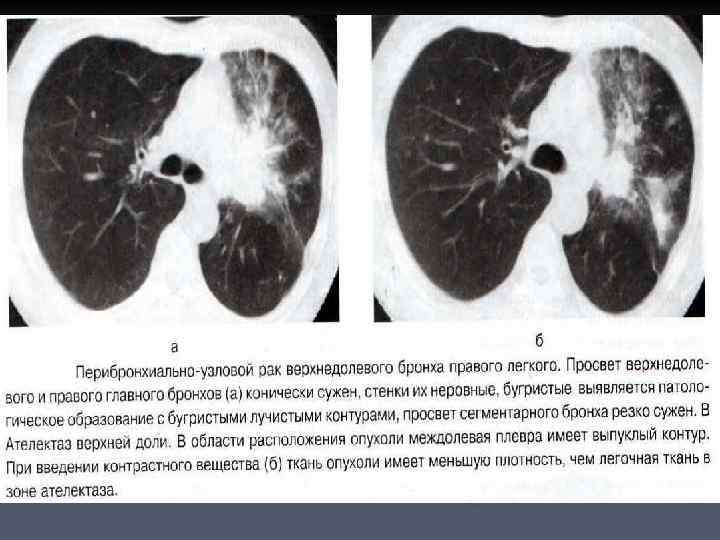
 ПЕРИБРОНХИАЛЬНОУЗЛОВОЙ (ЭКЗОБРОНХИАЛЬНЫЙ) РАК n n Имеет форму узла и характеризуется ростом опухоли кнаружи от стенки бронха, проходимость которого долгое время может не нарушаться. При рентгенологическом и КТ исследовании - отображается односторонним увеличением корня легкого в сочетании с более или менее выраженными признаками нарушения бронхиальной проходимости. Основным симптомом опухолевого поражения является сужение просвета крупного бронха вплоть до полной ампутации в зоне расположения патологического образования. Культя измененного бронха имеет коническую форму, сама опухоль видна на поперечных срезах, если она граничит с воздухосодержащей легочной тканью.
ПЕРИБРОНХИАЛЬНОУЗЛОВОЙ (ЭКЗОБРОНХИАЛЬНЫЙ) РАК n n Имеет форму узла и характеризуется ростом опухоли кнаружи от стенки бронха, проходимость которого долгое время может не нарушаться. При рентгенологическом и КТ исследовании - отображается односторонним увеличением корня легкого в сочетании с более или менее выраженными признаками нарушения бронхиальной проходимости. Основным симптомом опухолевого поражения является сужение просвета крупного бронха вплоть до полной ампутации в зоне расположения патологического образования. Культя измененного бронха имеет коническую форму, сама опухоль видна на поперечных срезах, если она граничит с воздухосодержащей легочной тканью.
 n Патологическое образование имеет округлую форму, контуры его нечеткие , бугристые. В более поздних стадиях, при значительном нарушении бронхиальной проходимости, опухоль не дифференцируется на фоне ателектаза легкого. Оценить истинные размеры опухолевого узла удается при КТ после болюсного внутривенного введения контрастного вещества.
n Патологическое образование имеет округлую форму, контуры его нечеткие , бугристые. В более поздних стадиях, при значительном нарушении бронхиальной проходимости, опухоль не дифференцируется на фоне ателектаза легкого. Оценить истинные размеры опухолевого узла удается при КТ после болюсного внутривенного введения контрастного вещества.
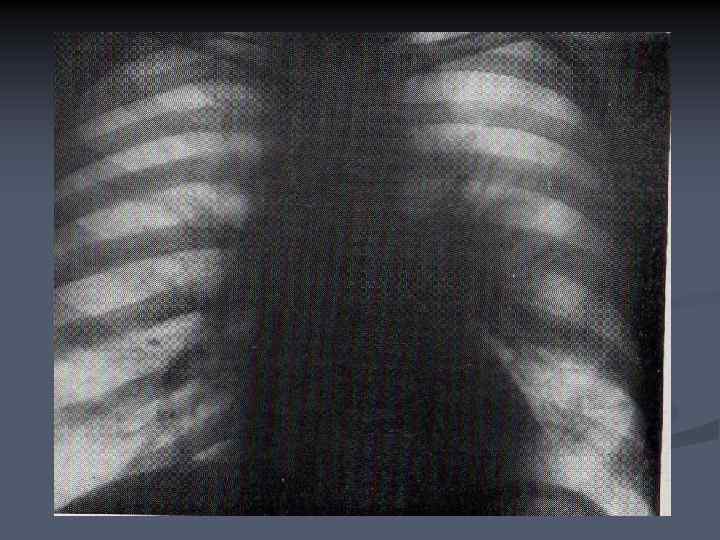
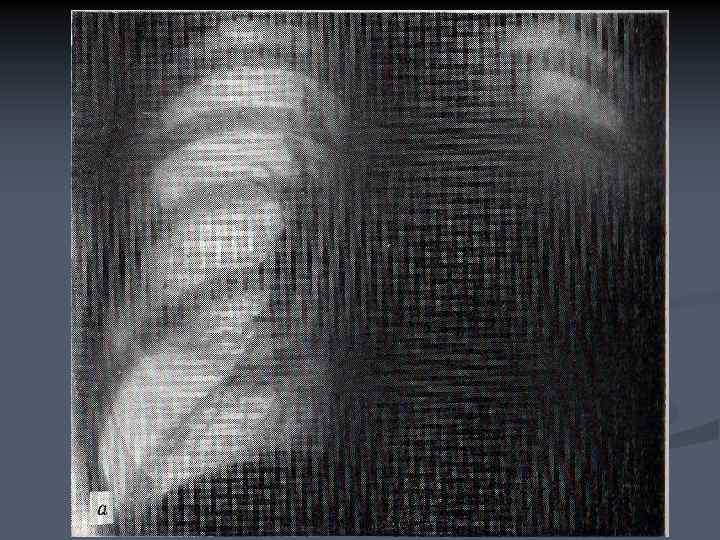

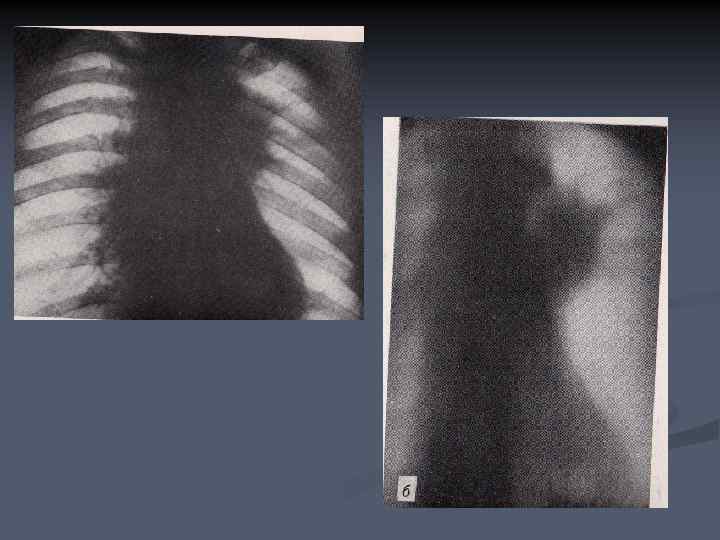
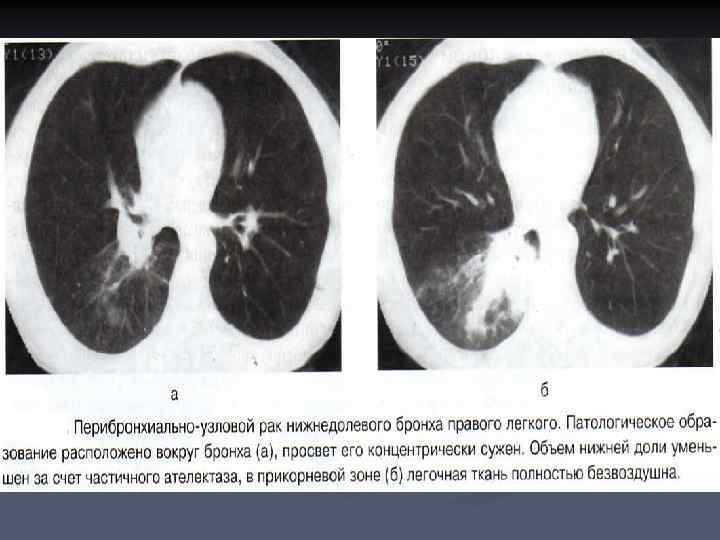
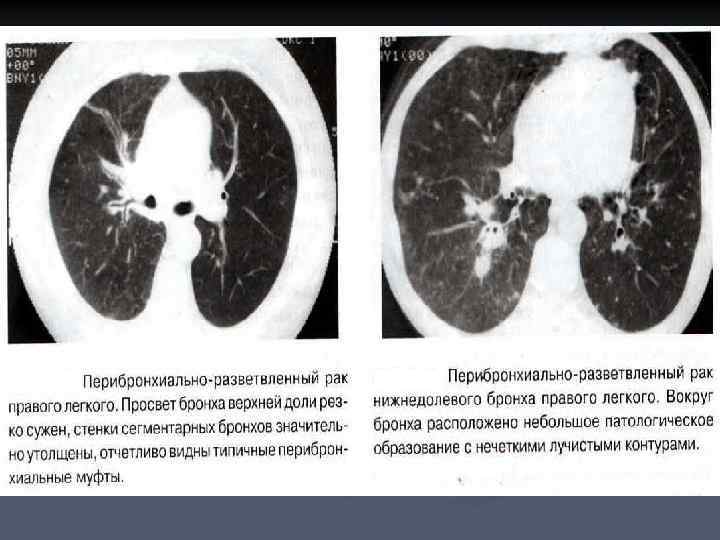
 ПЕРИБРОНХИАЛЬНОРАЗВЕТВЛЕННЫЙ РАК n n n Перибронхиально- разветвленный рак характеризуется муфтообразным ростом опухоли вдоль стенок крупных бронхов в проксимальном направлении, от сегментарных к долевому и главному. Длительное время патологическое образование в корне легкого отсутствует, а просветы бронхов незначительно сужены. Диагностика перибронхиального рака наиболее трудна.
ПЕРИБРОНХИАЛЬНОРАЗВЕТВЛЕННЫЙ РАК n n n Перибронхиально- разветвленный рак характеризуется муфтообразным ростом опухоли вдоль стенок крупных бронхов в проксимальном направлении, от сегментарных к долевому и главному. Длительное время патологическое образование в корне легкого отсутствует, а просветы бронхов незначительно сужены. Диагностика перибронхиального рака наиболее трудна.
 n n Скиалогические проявления такой формы рака на рентгенограммах ограничиваются локальным усилением легочного рисунка в прикорневой зоне за счет интерстициального компонента, что напоминает картину хронического бронхита или локального пневмосклероза. При КТ отчетливо выявляется локальное равномерное утолщение сегментарных бронхов одной или нескольких долей. Стенки бронхов представляют собой ровные протяженные муфты толщиной 2 -3 мм. В прилежащей легочной ткани признаки лимфостаза различной степени выраженности. Как правило, эти изменения сочетаются с увеличением регионарных лимфатических узлов корня легкого и узлов средостения.
n n Скиалогические проявления такой формы рака на рентгенограммах ограничиваются локальным усилением легочного рисунка в прикорневой зоне за счет интерстициального компонента, что напоминает картину хронического бронхита или локального пневмосклероза. При КТ отчетливо выявляется локальное равномерное утолщение сегментарных бронхов одной или нескольких долей. Стенки бронхов представляют собой ровные протяженные муфты толщиной 2 -3 мм. В прилежащей легочной ткани признаки лимфостаза различной степени выраженности. Как правило, эти изменения сочетаются с увеличением регионарных лимфатических узлов корня легкого и узлов средостения.
 Дифференциально-диагностический ряд проводится : n туберкулезом внутригрудных лимфатических узлов и туберкулезом бронхов; n злокачественной лимфомой с поражением лимфоузлов корня легкого; n метастатическим поражением лимфоузлов корней легких
Дифференциально-диагностический ряд проводится : n туберкулезом внутригрудных лимфатических узлов и туберкулезом бронхов; n злокачественной лимфомой с поражением лимфоузлов корня легкого; n метастатическим поражением лимфоузлов корней легких
 Окончательный диагноз рак легкого может быть установлен только после морфологической его верификации. n Интерпретация данных томографического исследования проводится в контексте клинической картины, анамнеза, ретроспективного анализа рентгенограмм, данных бронхологического исследования. n
Окончательный диагноз рак легкого может быть установлен только после морфологической его верификации. n Интерпретация данных томографического исследования проводится в контексте клинической картины, анамнеза, ретроспективного анализа рентгенограмм, данных бронхологического исследования. n
 ОСЛОЖНЕНИЯ ЦЕНТРАЛЬНОГО РАКА ЛЕГКОГО: Обтурационная пневмония; n Абсцесс в зоне ателектаза; n Накопление жидкости в плевральной полости ( без метастатического процесса самой плевры); n Распад опухолевого узла с образованием в нем воздухосодержащей полости деструкции. n
ОСЛОЖНЕНИЯ ЦЕНТРАЛЬНОГО РАКА ЛЕГКОГО: Обтурационная пневмония; n Абсцесс в зоне ателектаза; n Накопление жидкости в плевральной полости ( без метастатического процесса самой плевры); n Распад опухолевого узла с образованием в нем воздухосодержащей полости деструкции. n



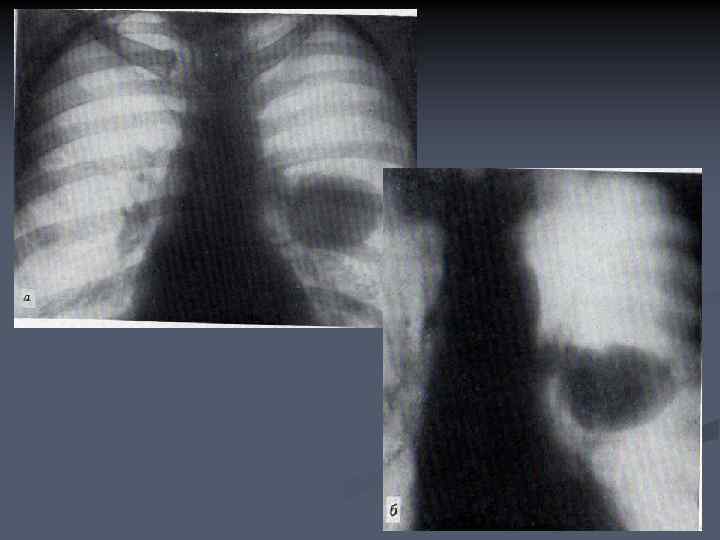
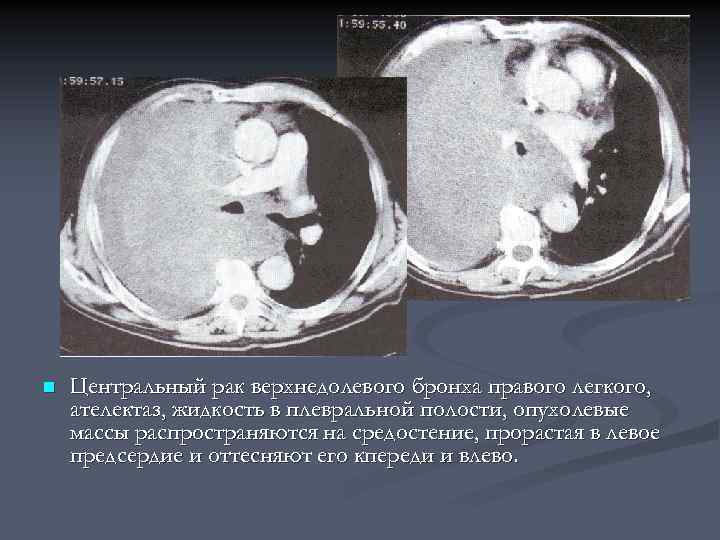 n Центральный рак верхнедолевого бронха правого легкого, ателектаз, жидкость в плевральной полости, опухолевые массы распространяются на средостение, прорастая в левое предсердие и оттесняют его кпереди и влево.
n Центральный рак верхнедолевого бронха правого легкого, ателектаз, жидкость в плевральной полости, опухолевые массы распространяются на средостение, прорастая в левое предсердие и оттесняют его кпереди и влево.
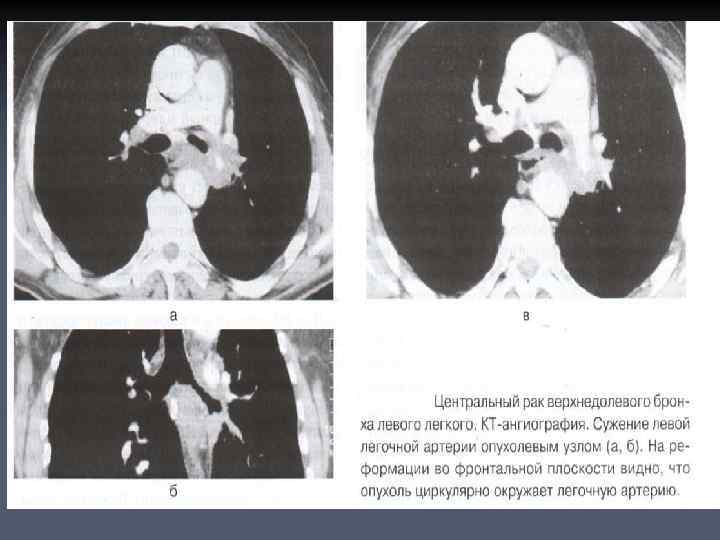
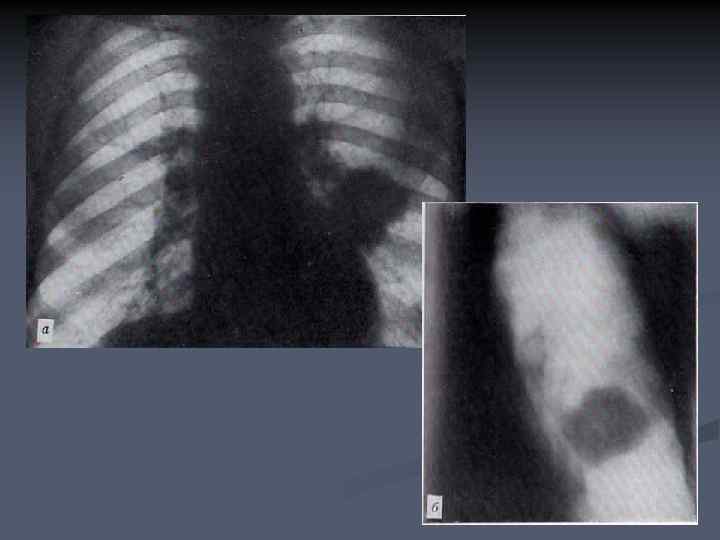
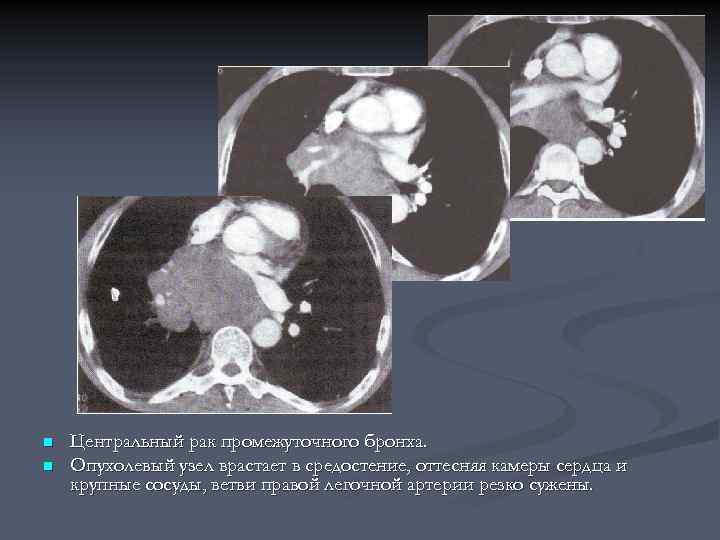 n n Центральный рак промежуточного бронха. Опухолевый узел врастает в средостение, оттесняя камеры сердца и крупные сосуды, ветви правой легочной артерии резко сужены.
n n Центральный рак промежуточного бронха. Опухолевый узел врастает в средостение, оттесняя камеры сердца и крупные сосуды, ветви правой легочной артерии резко сужены.
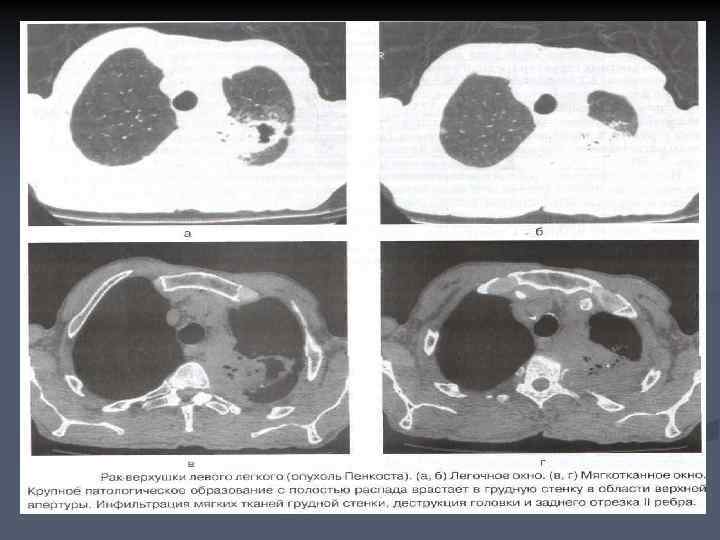
 ПЕРИФЕРИЧЕСКИЙ РАК ЛЕГКОГО n n n Периферический рак легкого возникает из эпителия субсегментарных и более мелких бронхов и растет в легочной ткани в виде узла. Клинические симптомы неспецифичны, чаще они выражаются в виде кашля и нелокализованных болей в грудной клетке, значительно реже возникает кровохарканье. Вероятность периферического рака, как и рака вообще, имеет тесную взаимосвязь с возрастом, интенсивностью курения и профессиональными пылевыми заболеваниями легких.
ПЕРИФЕРИЧЕСКИЙ РАК ЛЕГКОГО n n n Периферический рак легкого возникает из эпителия субсегментарных и более мелких бронхов и растет в легочной ткани в виде узла. Клинические симптомы неспецифичны, чаще они выражаются в виде кашля и нелокализованных болей в грудной клетке, значительно реже возникает кровохарканье. Вероятность периферического рака, как и рака вообще, имеет тесную взаимосвязь с возрастом, интенсивностью курения и профессиональными пылевыми заболеваниями легких.
 n n n Семиотика периферического рака определяется размерами опухоли, наличием осложнений и стадией опухолевого процесса. Периферический рак отображается в виде одиночного солитарного округлого образования или полостного образования. Более редкими его проявлениями являются: тонкостенная полость, участок инфильтрации без четких контуров, одиночный очаг в легком диаметром менее 1, 0 см и множественные патологические образования.
n n n Семиотика периферического рака определяется размерами опухоли, наличием осложнений и стадией опухолевого процесса. Периферический рак отображается в виде одиночного солитарного округлого образования или полостного образования. Более редкими его проявлениями являются: тонкостенная полость, участок инфильтрации без четких контуров, одиночный очаг в легком диаметром менее 1, 0 см и множественные патологические образования.
 n n n Для периферического рака время удвоения объема в среднем составляют 110 -140 суток, в связи с этим, большое значение в диагностике имеет ретроспективный анализ предшествующих рентгеновских снимков или флюорограмм. Сохранение размеров патологического образования в течение двух или более лет является признаком доброкачественной природы патологического образования в легком. Появление или удвоение размеров образования в течение нескольких суток более типично для неопухолевых заболеваний. Стабильность рентгеновской картины на протяженнее менее двух лет не является абсолютно убедительным основанием для исключения рака легкого. Принципиально важно и то, что анализ скорости роста патологического образования в легком имеет значение только для ретроспективного анализа рентгеновских снимков. Любые сомнения в доброкачественной природе выявленных изменений должны быть веским основанием для верификации патологического процесса.
n n n Для периферического рака время удвоения объема в среднем составляют 110 -140 суток, в связи с этим, большое значение в диагностике имеет ретроспективный анализ предшествующих рентгеновских снимков или флюорограмм. Сохранение размеров патологического образования в течение двух или более лет является признаком доброкачественной природы патологического образования в легком. Появление или удвоение размеров образования в течение нескольких суток более типично для неопухолевых заболеваний. Стабильность рентгеновской картины на протяженнее менее двух лет не является абсолютно убедительным основанием для исключения рака легкого. Принципиально важно и то, что анализ скорости роста патологического образования в легком имеет значение только для ретроспективного анализа рентгеновских снимков. Любые сомнения в доброкачественной природе выявленных изменений должны быть веским основанием для верификации патологического процесса.
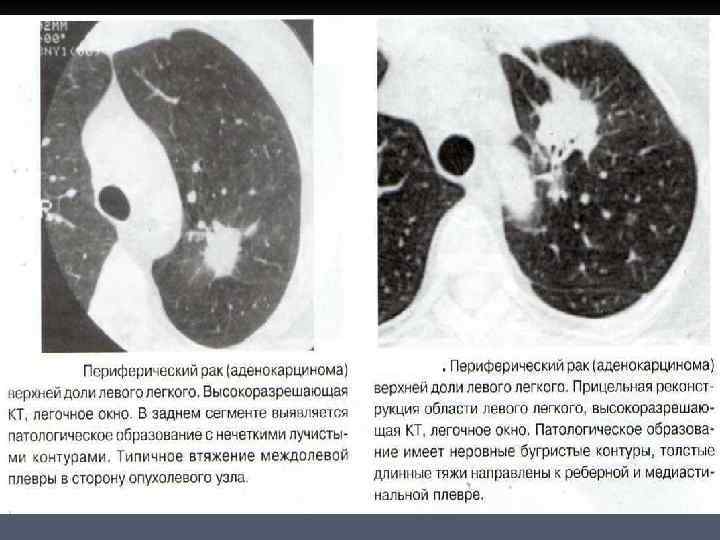
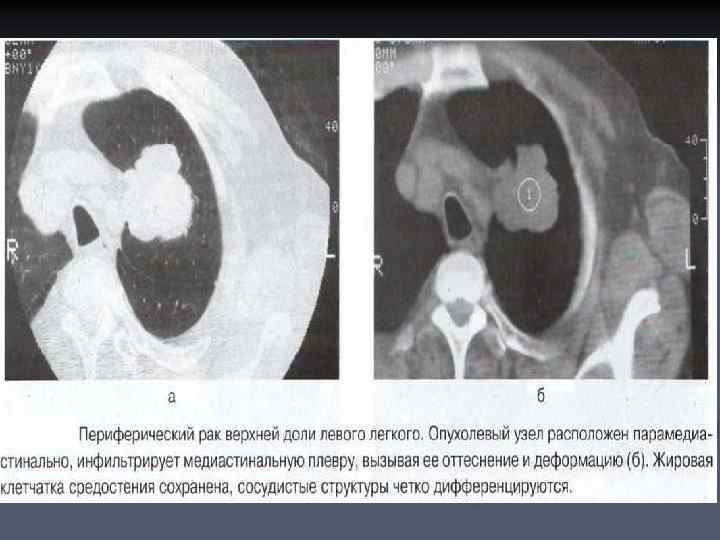
 КОНТУРЫ И СТРУКТУРА ПЕРИФЕРИЧЕСКОГО РАКА ЛЕГКОГО n n При рентгенологическом исследовании периферический рак отображается в виде солитарного образования округлой формы, контуры небольших опухолей обычно неровные и нечеткие. Неровность контуров может определяться различными терминами: бугристые, волнистые, полициклические. Симптом неровности, лучистости контуров обусловлен лимфагенным распространением опухоли по междольковым и межацинозным перегородкам.
КОНТУРЫ И СТРУКТУРА ПЕРИФЕРИЧЕСКОГО РАКА ЛЕГКОГО n n При рентгенологическом исследовании периферический рак отображается в виде солитарного образования округлой формы, контуры небольших опухолей обычно неровные и нечеткие. Неровность контуров может определяться различными терминами: бугристые, волнистые, полициклические. Симптом неровности, лучистости контуров обусловлен лимфагенным распространением опухоли по междольковым и межацинозным перегородкам.
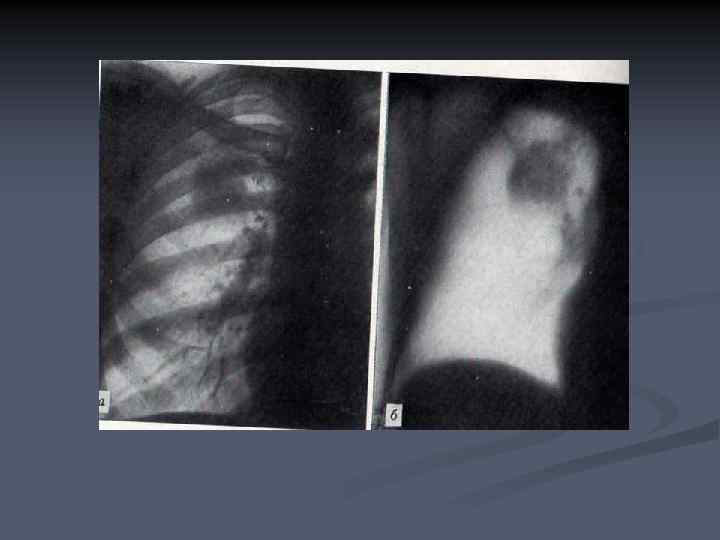

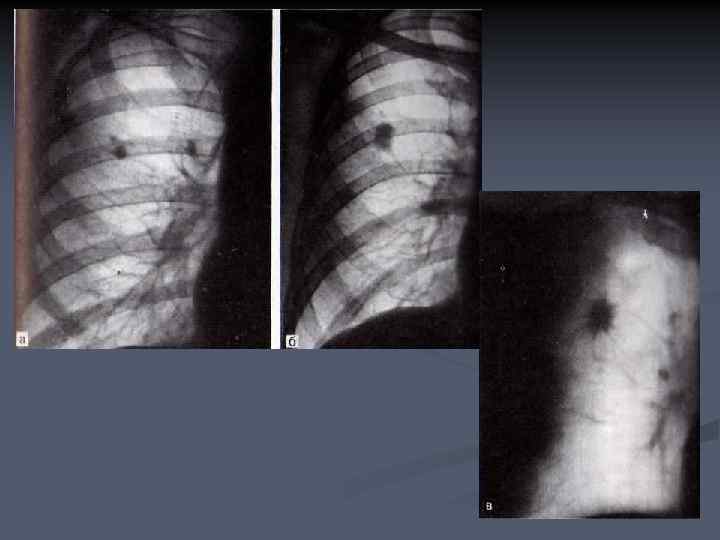
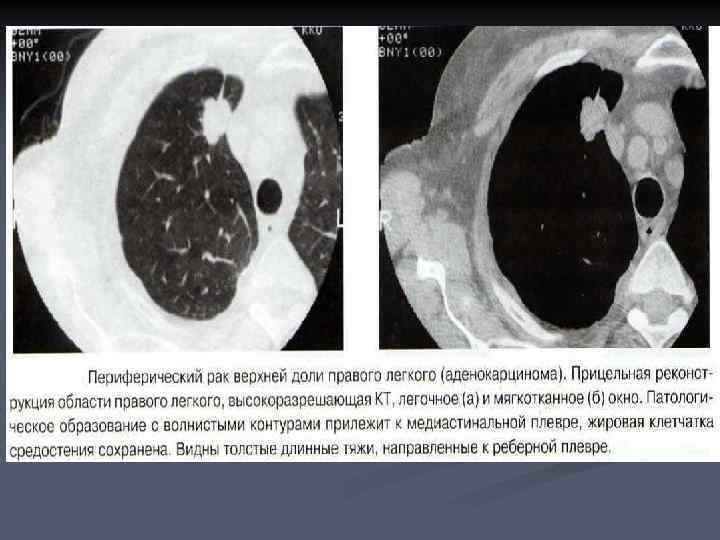
 n n n Ряд исследований показал, что выраженность и характер лучистости контуров имеет связь с морфологической структурой опухоли. Плоскоклеточные формы рака отличаются мелкими, частыми тонкими лучиками по контуру образования. Железистый рак чаще проявляется длинными, толстыми тяжами по направлению к корню легкого и висцеральной плевре. Быстрорастущие низкодифференцированные опухоли, в том числе мелкоклеточный, могут быть представлены патологическим образованием с четкими контурами. Считается, чем крупнее образование, тем более четкими становятся его контуры.
n n n Ряд исследований показал, что выраженность и характер лучистости контуров имеет связь с морфологической структурой опухоли. Плоскоклеточные формы рака отличаются мелкими, частыми тонкими лучиками по контуру образования. Железистый рак чаще проявляется длинными, толстыми тяжами по направлению к корню легкого и висцеральной плевре. Быстрорастущие низкодифференцированные опухоли, в том числе мелкоклеточный, могут быть представлены патологическим образованием с четкими контурами. Считается, чем крупнее образование, тем более четкими становятся его контуры.


 n n Структура образования при периферическом раке на КТ чаще однородная, денситометрическая плотность варьирует от 5. . 10 HU до 80. . 90 HU. Величина плотностных показателей при нативном исследовании не имеет самостоятельного диагностического значения, более важным является их значительное увеличение на фоне введения контрастного вещества при динамической КТ.
n n Структура образования при периферическом раке на КТ чаще однородная, денситометрическая плотность варьирует от 5. . 10 HU до 80. . 90 HU. Величина плотностных показателей при нативном исследовании не имеет самостоятельного диагностического значения, более важным является их значительное увеличение на фоне введения контрастного вещества при динамической КТ.
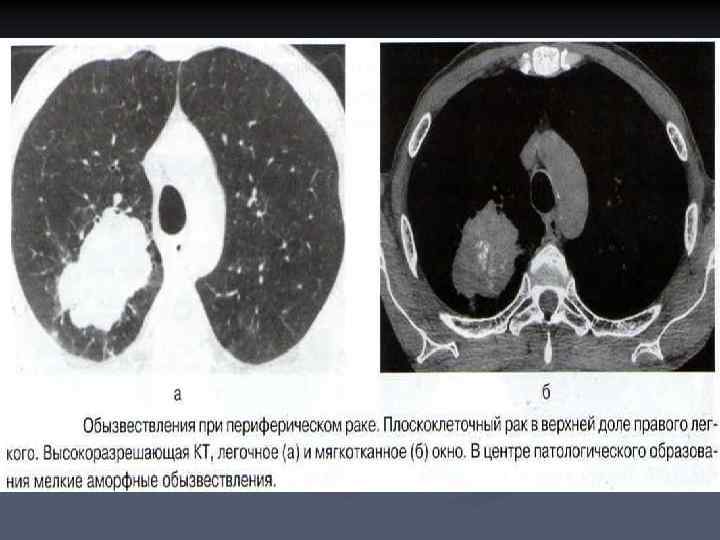
 n n n Обызвествления в опухолевом узле чаще возникают при железистом раке, имеют аморфный или мелкоточечный характер и располагаются эксцентрично. Исключительно редко при периферическом раке выявляются «доброкачественные» обызвествления в виде крупных центрально расположенных очагов. Плотностные показатели которых при нативном исследовании превышают 200 HU, такие образования чаще возникают вокруг посттуберкулезного обызвествления.
n n n Обызвествления в опухолевом узле чаще возникают при железистом раке, имеют аморфный или мелкоточечный характер и располагаются эксцентрично. Исключительно редко при периферическом раке выявляются «доброкачественные» обызвествления в виде крупных центрально расположенных очагов. Плотностные показатели которых при нативном исследовании превышают 200 HU, такие образования чаще возникают вокруг посттуберкулезного обызвествления.
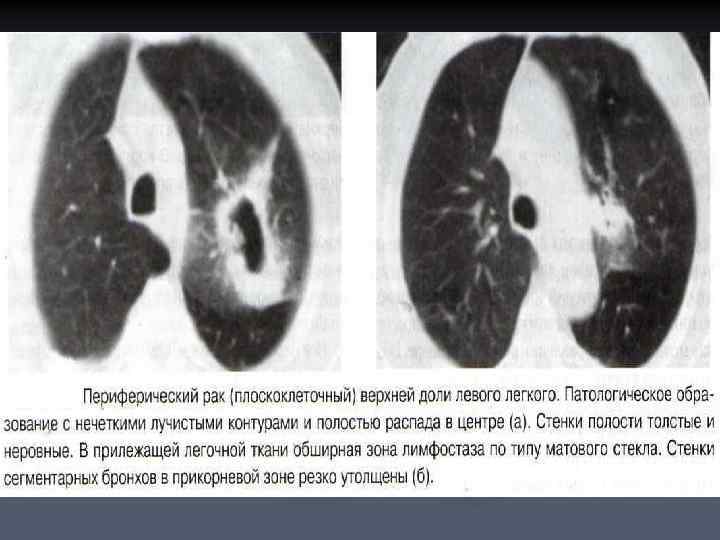
 Помимо обызвествлений, причиной неоднородности опухолевого узла может быть частичный некроз его ткани. n Плотность некротизированных участков несколько ниже плотности жизнеспособной опухолевой ткани. n В последующем некроз ткани опухоли может привести к формированию воздухосодержащей полости деструкции. n
Помимо обызвествлений, причиной неоднородности опухолевого узла может быть частичный некроз его ткани. n Плотность некротизированных участков несколько ниже плотности жизнеспособной опухолевой ткани. n В последующем некроз ткани опухоли может привести к формированию воздухосодержащей полости деструкции. n
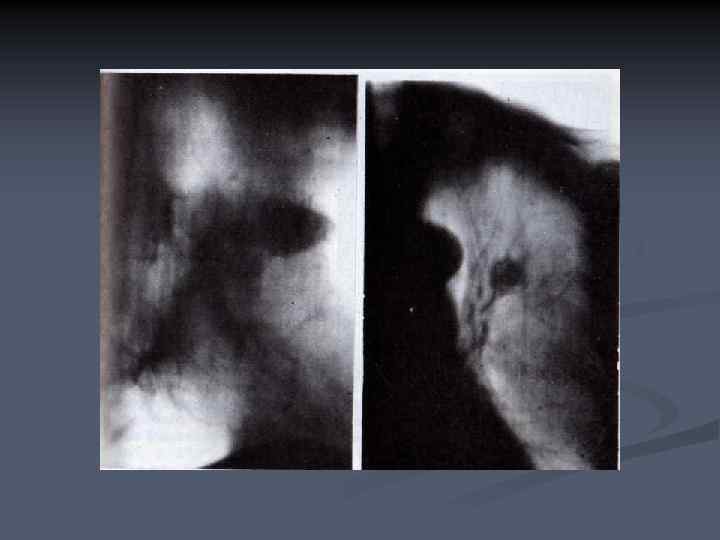
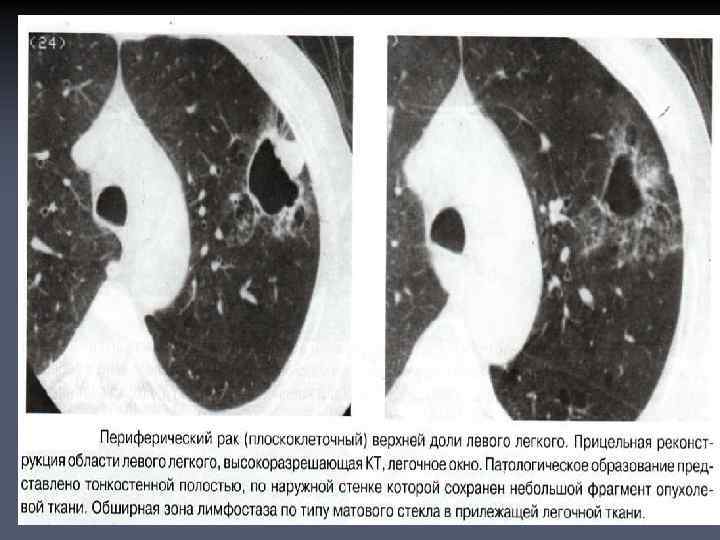

 КОСВЕННЫЕ СИМПТОМЫ: n n Наличие по контуру образования углубления- «вырезки Риглера» . Она располагается в области вхождения в опухоль относительно крупного, обычно субсегментарного бронха и сосуда; В окружающей патологическое образование легочной ткани иногда выявляется «дорожка» к корню, обусловленная лимфостазом в стенках соответствующих артерий и бронхов. При расположении опухоли в плащевом слое подобная «дорожка» может быть направлена к реберной плевре, возникает она с связи с лимфостазом в блокированных опухолью лимфатических сосудах. При этом листки реберной плевры утолщаются, в этом месте появляется треугольной формы выпячивание, вершиной обращенное в сторону образования. В случаях близкого прилежания опухоли к междолевой плевре наблюдается типичное втяжение плевральных листков в патологическое образование.
КОСВЕННЫЕ СИМПТОМЫ: n n Наличие по контуру образования углубления- «вырезки Риглера» . Она располагается в области вхождения в опухоль относительно крупного, обычно субсегментарного бронха и сосуда; В окружающей патологическое образование легочной ткани иногда выявляется «дорожка» к корню, обусловленная лимфостазом в стенках соответствующих артерий и бронхов. При расположении опухоли в плащевом слое подобная «дорожка» может быть направлена к реберной плевре, возникает она с связи с лимфостазом в блокированных опухолью лимфатических сосудах. При этом листки реберной плевры утолщаются, в этом месте появляется треугольной формы выпячивание, вершиной обращенное в сторону образования. В случаях близкого прилежания опухоли к междолевой плевре наблюдается типичное втяжение плевральных листков в патологическое образование.

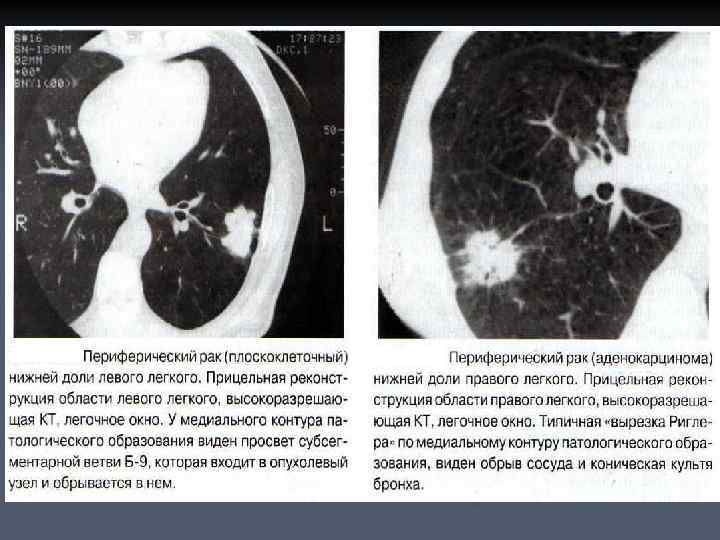

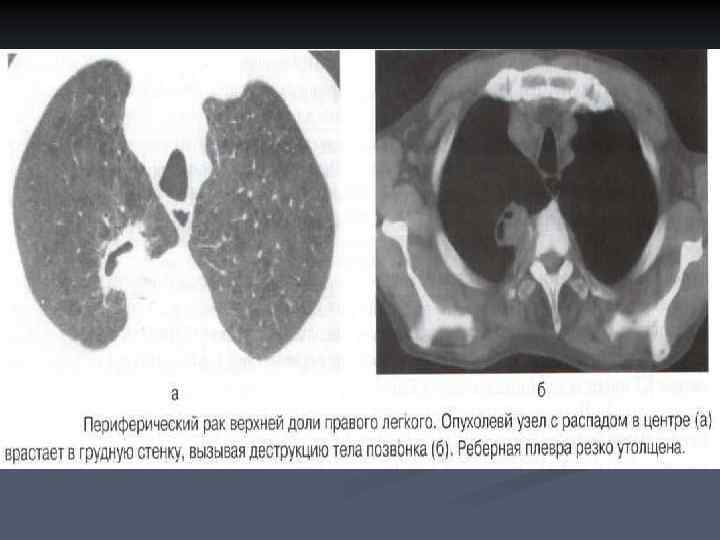
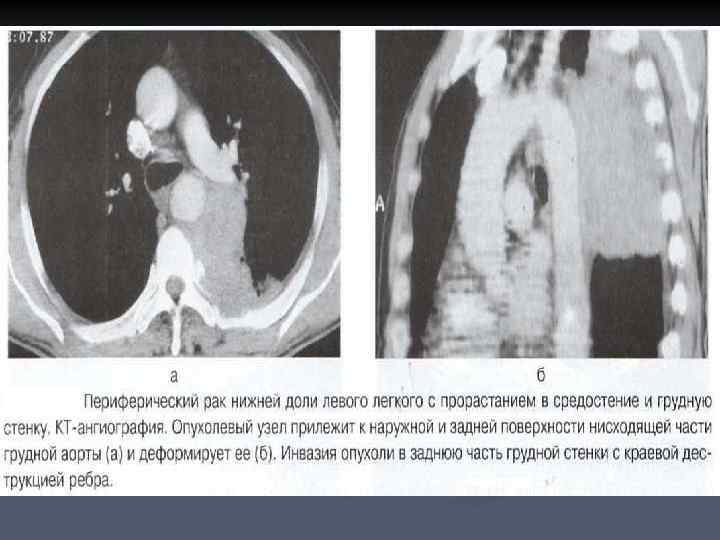
 ОСЛОЖНЕНИЯ ПЕРИФЕРИЧЕКОГО РАКА ЛЕГКОГО n n n Формирование в опухоли полости деструкции; Обтурационный пневмонит (при сдавлении крупного бронха); Периферический раковый узел может достигать сегментарного или даже долевого бронха. Происходит так называемая централизация периферического рака. Это отображается сочетанием наличия округлой тени опухоли
ОСЛОЖНЕНИЯ ПЕРИФЕРИЧЕКОГО РАКА ЛЕГКОГО n n n Формирование в опухоли полости деструкции; Обтурационный пневмонит (при сдавлении крупного бронха); Периферический раковый узел может достигать сегментарного или даже долевого бронха. Происходит так называемая централизация периферического рака. Это отображается сочетанием наличия округлой тени опухоли

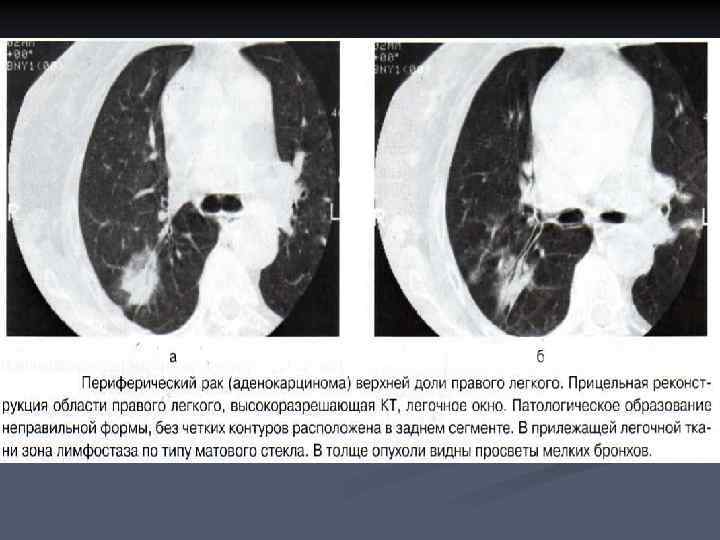
 Малый рак - очаговое образование, выявляемое при КТ размером менее 10 мм. n Опухоли менее 1 см могут изображаться при КТ в четырех основных вариантах: 1. Участок повышения плотности легочной ткани по типу матового стекла, имеет однородную структуру, низкую плотность (-100. . -400 HU), внутри видны мелкие сосуды и стенки бронхов; 2. Неоднородный участок уплотнения по типу матового стекла, ячеистой структуры, за счет кистовидных включений или мелких воздушных полостей; 3 Неравномерный участок уплотнения, в центре которого имеется плотный участок линейной или очаговой формы ( фиброзный рубец), а по периферии расположена зона матового стекла более однородной структуры; 4. Наличие солидного очагового образования мягкотканой плотности с относительно четкими контурами. n
Малый рак - очаговое образование, выявляемое при КТ размером менее 10 мм. n Опухоли менее 1 см могут изображаться при КТ в четырех основных вариантах: 1. Участок повышения плотности легочной ткани по типу матового стекла, имеет однородную структуру, низкую плотность (-100. . -400 HU), внутри видны мелкие сосуды и стенки бронхов; 2. Неоднородный участок уплотнения по типу матового стекла, ячеистой структуры, за счет кистовидных включений или мелких воздушных полостей; 3 Неравномерный участок уплотнения, в центре которого имеется плотный участок линейной или очаговой формы ( фиброзный рубец), а по периферии расположена зона матового стекла более однородной структуры; 4. Наличие солидного очагового образования мягкотканой плотности с относительно четкими контурами. n
 n n В основе перечисленных вариантов КТ картины малого рака лежат определенные морфологические изменения: Зона матового стекла, вне зависимости от ее величины и расположения, отражающая распространение опухолевых клеток вдоль межальвеолярных перегородок, при частичном сохранении воздушности альвеол. Опухоли солидного строения отличаются полным замещением воздухосодержащей легочной ткани опухолевыми клетками. Установлено, что при рентгенографии возможно выявить только третий или четвертый тип малого рака легкого, в этом заключается важнейшее преимущество КТ в ранней диагностике рака легкого.
n n В основе перечисленных вариантов КТ картины малого рака лежат определенные морфологические изменения: Зона матового стекла, вне зависимости от ее величины и расположения, отражающая распространение опухолевых клеток вдоль межальвеолярных перегородок, при частичном сохранении воздушности альвеол. Опухоли солидного строения отличаются полным замещением воздухосодержащей легочной ткани опухолевыми клетками. Установлено, что при рентгенографии возможно выявить только третий или четвертый тип малого рака легкого, в этом заключается важнейшее преимущество КТ в ранней диагностике рака легкого.
 n n n Верификация периферического рака легкого осуществляется при трансторакальной биопсии, чрезбронхиальной биопсии, ВТС или торакотомии. Все методы биопсии, применяемые для верификации патологического образования в легком, являются инвазивными. В связи с этим в последние годы интенсивно разрабатываются альтернативные методы, позволяющие разграничить злокачественные и доброкачественные образования в легких и на этом основании сформулировать показания к хирургическому лечению.
n n n Верификация периферического рака легкого осуществляется при трансторакальной биопсии, чрезбронхиальной биопсии, ВТС или торакотомии. Все методы биопсии, применяемые для верификации патологического образования в легком, являются инвазивными. В связи с этим в последние годы интенсивно разрабатываются альтернативные методы, позволяющие разграничить злокачественные и доброкачественные образования в легких и на этом основании сформулировать показания к хирургическому лечению.
 n n Большинство из таких методов основаны на оценке накопления вводимых в кровь препаратов тканями патологического образования. К ним относятся: динамическая КТ-ангиография, динамическая МР- ангиография и ПЭТ. Общий принцип заключается в быстром и большей степени накоплении вводимого препарата, что обусловлено развитой собственной сосудистой сети в самой опухоли. Такие исследования выполняются при наличии мягкотканых образований, не содержащих включений кальция, жира и жидкости. Установлено, что пороговой величиной плотности, позволяющей разграничить доброкачественные и злокачественные новообразования, является изменение денситометрических показателей на 20 HU и более.
n n Большинство из таких методов основаны на оценке накопления вводимых в кровь препаратов тканями патологического образования. К ним относятся: динамическая КТ-ангиография, динамическая МР- ангиография и ПЭТ. Общий принцип заключается в быстром и большей степени накоплении вводимого препарата, что обусловлено развитой собственной сосудистой сети в самой опухоли. Такие исследования выполняются при наличии мягкотканых образований, не содержащих включений кальция, жира и жидкости. Установлено, что пороговой величиной плотности, позволяющей разграничить доброкачественные и злокачественные новообразования, является изменение денситометрических показателей на 20 HU и более.
 БРОНХИОЛОАЛЬВЕОЛЯРНЫЙ РАК БАР возникает из эпителия бронхиол и альвеолоцитов. n Опухоль распространяется в легочной ткани путем постепенного контактного заполнения альвеол и бронхиол или бронхогенно. n
БРОНХИОЛОАЛЬВЕОЛЯРНЫЙ РАК БАР возникает из эпителия бронхиол и альвеолоцитов. n Опухоль распространяется в легочной ткани путем постепенного контактного заполнения альвеол и бронхиол или бронхогенно. n
 ОСНОВНЫЕ ФОРМЫ БАР: Узловая n Инфильтративная (пневмониеподобная) n Диссеминированная n
ОСНОВНЫЕ ФОРМЫ БАР: Узловая n Инфильтративная (пневмониеподобная) n Диссеминированная n
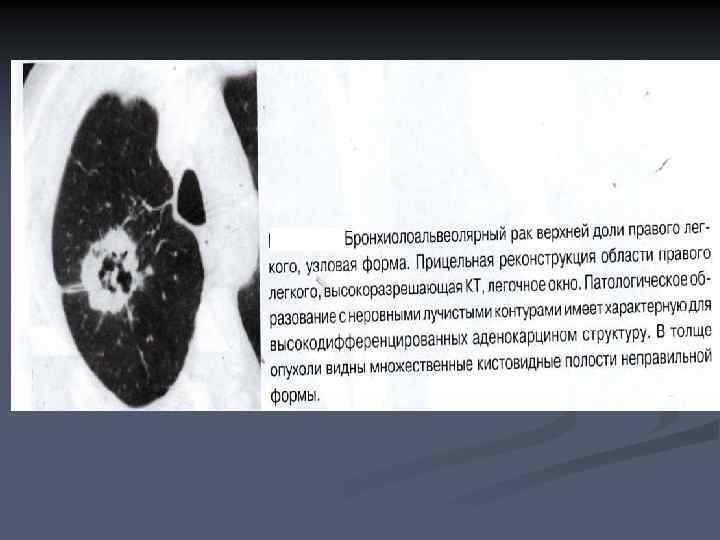
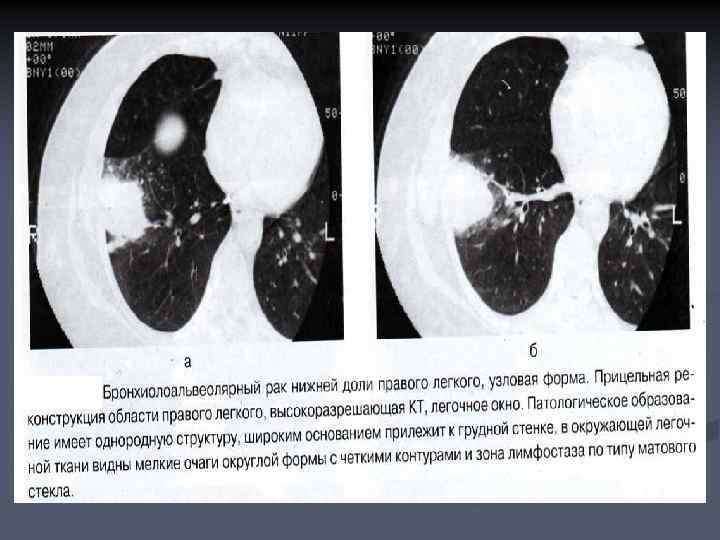
 n n Узловая форма отображается в виде патологического образования округлой формы, которое обычно не отличается от периферической аденокарциномы. Характерными признаками являются длинные толстые тяжи, направленные от опухоли в сторону корня легкого и плевры, и своеобразная ячеистая структура образования, что обусловлено формированием в строме опухоли многочисленных мелких кистозных полостей. Имеет мягкотканую плотность, окружена зоной уплотнения по типу матового стекла. Типичным признаком узловой формы БАР является видимость просвета мелких бронхов в опухоли.
n n Узловая форма отображается в виде патологического образования округлой формы, которое обычно не отличается от периферической аденокарциномы. Характерными признаками являются длинные толстые тяжи, направленные от опухоли в сторону корня легкого и плевры, и своеобразная ячеистая структура образования, что обусловлено формированием в строме опухоли многочисленных мелких кистозных полостей. Имеет мягкотканую плотность, окружена зоной уплотнения по типу матового стекла. Типичным признаком узловой формы БАР является видимость просвета мелких бронхов в опухоли.
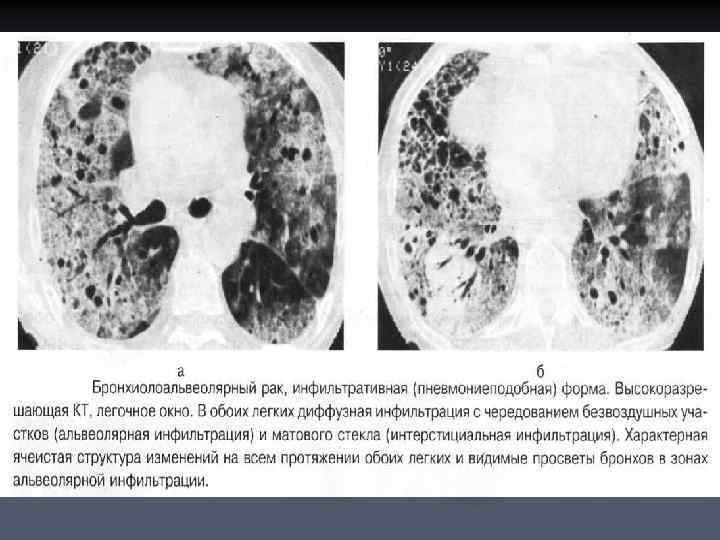
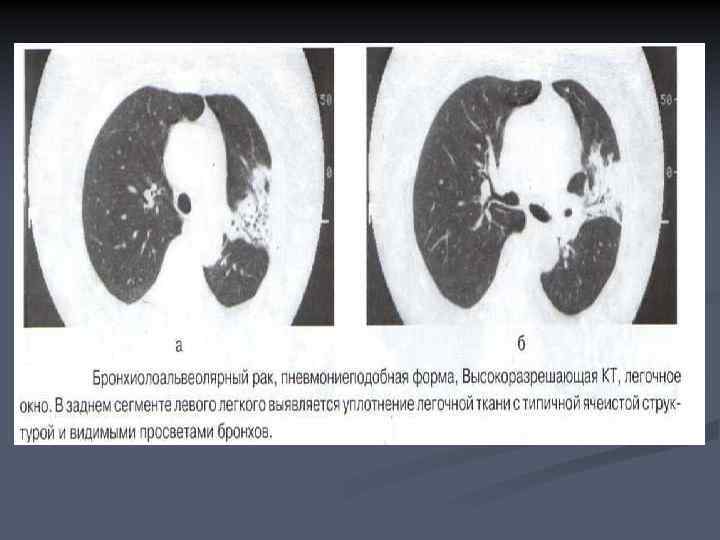
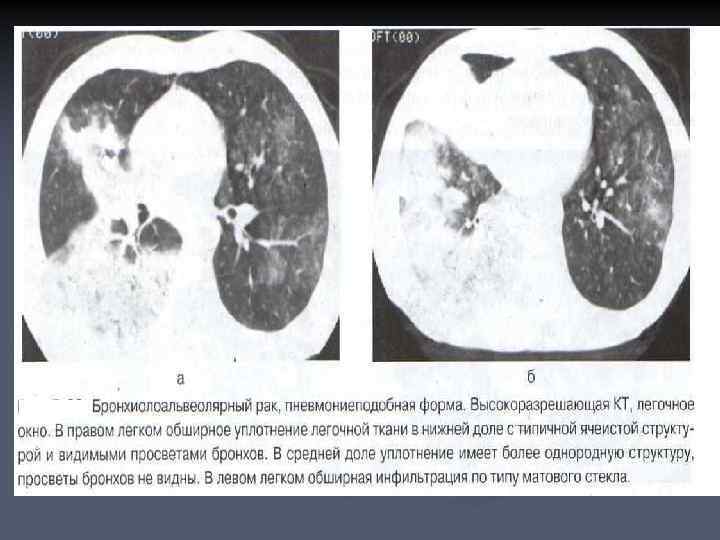
 n n Инфильтративная форма имеет сходство с пневмонической инфильтрацией и проявляется на рентгенограммах и аксиальных срезах в виде сегментарного или долевого уплотнения с нечеткими контурами при сохранении нормальных размеров пораженной части легкого. В зоне уплотнения определяются просветы бронхов, в окружающей инфильтрат легочной ткани видны полиморфные очаги с четкими ровными контурами. Характерной особенностью этой формы БАР является своеобразная ячеистая структура уплотнения, при этом в отличие от пневмонии отсутствуют клинические признаки воспаления. От постпневмонического фиброза такие изменения отличает отсутствие признаков фиброза: бронхоэктазов, локальной эмфиземы, уменьшения объема доли легкого.
n n Инфильтративная форма имеет сходство с пневмонической инфильтрацией и проявляется на рентгенограммах и аксиальных срезах в виде сегментарного или долевого уплотнения с нечеткими контурами при сохранении нормальных размеров пораженной части легкого. В зоне уплотнения определяются просветы бронхов, в окружающей инфильтрат легочной ткани видны полиморфные очаги с четкими ровными контурами. Характерной особенностью этой формы БАР является своеобразная ячеистая структура уплотнения, при этом в отличие от пневмонии отсутствуют клинические признаки воспаления. От постпневмонического фиброза такие изменения отличает отсутствие признаков фиброза: бронхоэктазов, локальной эмфиземы, уменьшения объема доли легкого.

 Диссеминированная форма имеет два основных проявления: Первый вариант: n Наличие в легких множественных полиморфных очагов с ровными четкими контурами, чаще крупных и средних. n Интерстициальные изменения не выражены, увеличение лимфоузлов не характерно. n Даже при тотальном поражении обоих легких клинические симптомы могут быть минимальными.
Диссеминированная форма имеет два основных проявления: Первый вариант: n Наличие в легких множественных полиморфных очагов с ровными четкими контурами, чаще крупных и средних. n Интерстициальные изменения не выражены, увеличение лимфоузлов не характерно. n Даже при тотальном поражении обоих легких клинические симптомы могут быть минимальными.
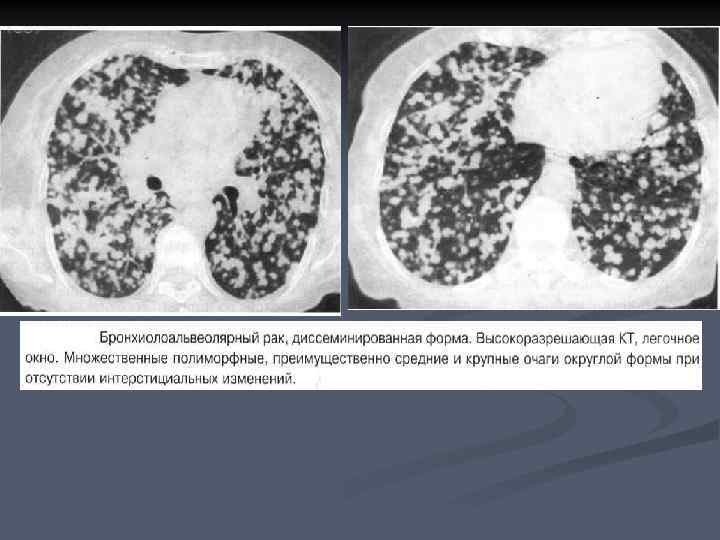
 Второй вариант: n Преобладают интерстициальные изменения, напоминающие альвеолит или лимфогенный карциноматоз. n У таких больных в большей степени выражена одышка и общие симптомы опухолевой интоксикации.
Второй вариант: n Преобладают интерстициальные изменения, напоминающие альвеолит или лимфогенный карциноматоз. n У таких больных в большей степени выражена одышка и общие симптомы опухолевой интоксикации.