18+ Злокачественные эпителиальные опухоли кожи и преканкрозы .pptx
- Количество слайдов: 110
 Злокачественные эпителиальные опухоли кожи и преканкрозы (плоскоклеточный рак, базалиома, кератоакантома, актинический кератоз, болезнь Бовена, эритроплазия Кейра и др. ): этиология, патогенез, классификация, диагностика, дерматоскопические признаки и тактика ведения пациентов
Злокачественные эпителиальные опухоли кожи и преканкрозы (плоскоклеточный рак, базалиома, кератоакантома, актинический кератоз, болезнь Бовена, эритроплазия Кейра и др. ): этиология, патогенез, классификация, диагностика, дерматоскопические признаки и тактика ведения пациентов
 Эпидемиология, классификация, клиническая картина, диагностика, тактика лечения базалиомы и плоскоклеточного рака кожи
Эпидемиология, классификация, клиническая картина, диагностика, тактика лечения базалиомы и плоскоклеточного рака кожи
 Базалиома
Базалиома
 Базалиома: эпидемиология • Самый часто встречающийся тип ЗКО у человека, и составляет 75% всех немеланомных раков кожи • Установленный риск развития составляет для мужчин 33 -39% и для женщин 23 -28% • Все чаще встречаются у молодых (женщины младше 40 лет) • Обычно на открытых участках кожи, 30% случаев на коже носа • Локализация: 70% голова, 25% туловище, 5% в области гениталий и перианальной зоне
Базалиома: эпидемиология • Самый часто встречающийся тип ЗКО у человека, и составляет 75% всех немеланомных раков кожи • Установленный риск развития составляет для мужчин 33 -39% и для женщин 23 -28% • Все чаще встречаются у молодых (женщины младше 40 лет) • Обычно на открытых участках кожи, 30% случаев на коже носа • Локализация: 70% голова, 25% туловище, 5% в области гениталий и перианальной зоне
 Базалиома: факторы риска • • • УФ Мужской пол Светлый цвет волос и глаз Североевропейское происхождение Неспособность загорать • NB: у больных с базалиомой в 3 раза повышен риск развития меланомы
Базалиома: факторы риска • • • УФ Мужской пол Светлый цвет волос и глаз Североевропейское происхождение Неспособность загорать • NB: у больных с базалиомой в 3 раза повышен риск развития меланомы
 Базалиома: причины развития Инсоляция (в большей степени UVB) Мутации в гене р53 Воздействие искусственного UV-света Воздействие радиационного излучения Воздействие мышьяка Имуносупрессия Пигментная ксеродерма Синдром невоидной базалиомы (мутация в гене PTCH, также могут развиваться медуллобластомы, менингиомы, фетальные рабдомиомы и амелобластомы) • Синдром Базекса (атрофодермия [точечные ямки, в особенности на тыльной поверхности кистей], множественные базалиомы и локальный ангидроз (уменьшение или отсутствие потоотделения) • Немеланомный рак кожи в анамнезе или у родственников • I-II фототип • •
Базалиома: причины развития Инсоляция (в большей степени UVB) Мутации в гене р53 Воздействие искусственного UV-света Воздействие радиационного излучения Воздействие мышьяка Имуносупрессия Пигментная ксеродерма Синдром невоидной базалиомы (мутация в гене PTCH, также могут развиваться медуллобластомы, менингиомы, фетальные рабдомиомы и амелобластомы) • Синдром Базекса (атрофодермия [точечные ямки, в особенности на тыльной поверхности кистей], множественные базалиомы и локальный ангидроз (уменьшение или отсутствие потоотделения) • Немеланомный рак кожи в анамнезе или у родственников • I-II фототип • •
 Базалиома: биологическое поведение • Наибольшую опасность представляет локально инвазивный рост • Размер удваивается в течение 6 -12 месяцев
Базалиома: биологическое поведение • Наибольшую опасность представляет локально инвазивный рост • Размер удваивается в течение 6 -12 месяцев
 Базалиома: биологическое поведение • В гистологически агрессивных или рецидивирующих очагах наблюдается периневральная инвазия БКР • Наиболее вероятна в рецидивных опухолях в преаурикулярной и скуловой области, >50% в периорбикулярных БКР • Боль, парестезии, слабость мышц, паралич • МРТ для оценки протяженности поражения до лечения
Базалиома: биологическое поведение • В гистологически агрессивных или рецидивирующих очагах наблюдается периневральная инвазия БКР • Наиболее вероятна в рецидивных опухолях в преаурикулярной и скуловой области, >50% в периорбикулярных БКР • Боль, парестезии, слабость мышц, паралич • МРТ для оценки протяженности поражения до лечения
 Базалиома: биологическое поведение • Метастазирование в 0, 028 -0, 55% случаев • Чаще всего поражаются л/у и легкие • Факторы риска: склеродермоподобный тип, плоскоклеточная дифференцировка и периневральная инвазия
Базалиома: биологическое поведение • Метастазирование в 0, 028 -0, 55% случаев • Чаще всего поражаются л/у и легкие • Факторы риска: склеродермоподобный тип, плоскоклеточная дифференцировка и периневральная инвазия
 Базалиома: клиническая картина • Клиническая картина: жемчужная папула от белого и цвета кожи до коричневого цвета; в некоторых случаях может быть плоской или слегка возвышаться; на поверхности м. б. сосуды, эрозии/язвы, участки сине-черного или коричневого цвета, мокнутие, корки.
Базалиома: клиническая картина • Клиническая картина: жемчужная папула от белого и цвета кожи до коричневого цвета; в некоторых случаях может быть плоской или слегка возвышаться; на поверхности м. б. сосуды, эрозии/язвы, участки сине-черного или коричневого цвета, мокнутие, корки.
 Базалиома: клиническая картина • • Жалобы: Кровоточивость образования Незаживающая эрозия/язва Мокнутие и корки на поверхности Появление «рубца» без травмы Неправильные сосуды в очаге и вокруг Образование с ямкой в центре
Базалиома: клиническая картина • • Жалобы: Кровоточивость образования Незаживающая эрозия/язва Мокнутие и корки на поверхности Появление «рубца» без травмы Неправильные сосуды в очаге и вокруг Образование с ямкой в центре
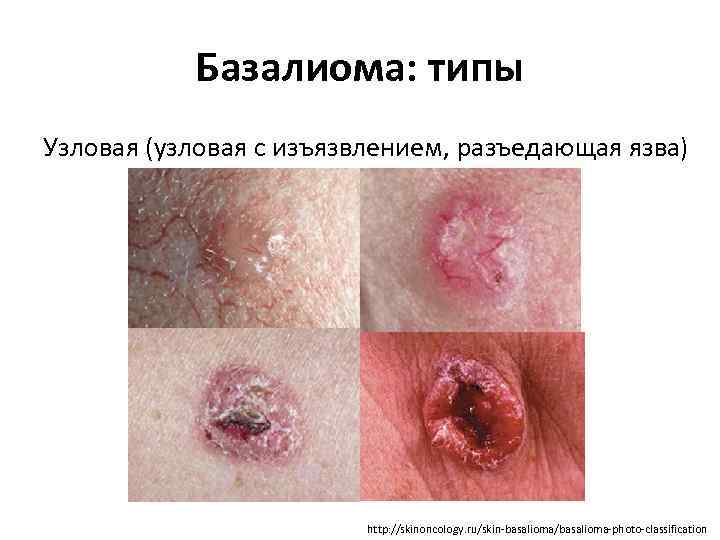 Базалиома: типы Узловая (узловая с изъязвлением, разъедающая язва) http: //skinoncology. ru/skin-basalioma/basalioma-photo-classification
Базалиома: типы Узловая (узловая с изъязвлением, разъедающая язва) http: //skinoncology. ru/skin-basalioma/basalioma-photo-classification
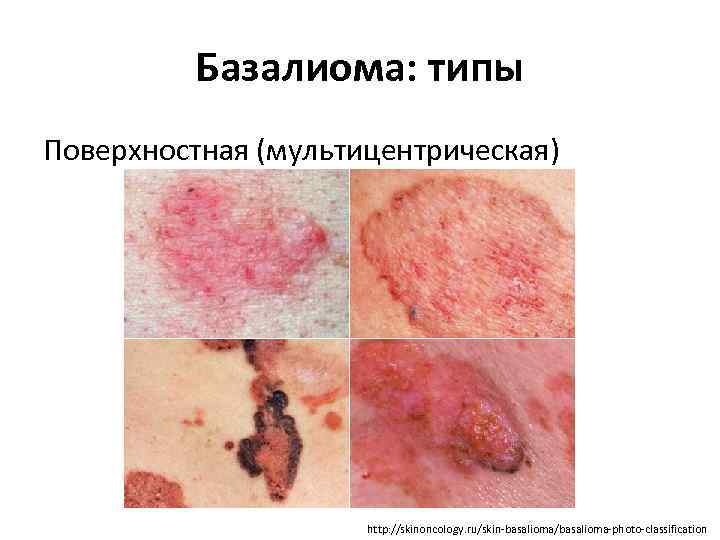 Базалиома: типы Поверхностная (мультицентрическая) http: //skinoncology. ru/skin-basalioma/basalioma-photo-classification
Базалиома: типы Поверхностная (мультицентрическая) http: //skinoncology. ru/skin-basalioma/basalioma-photo-classification
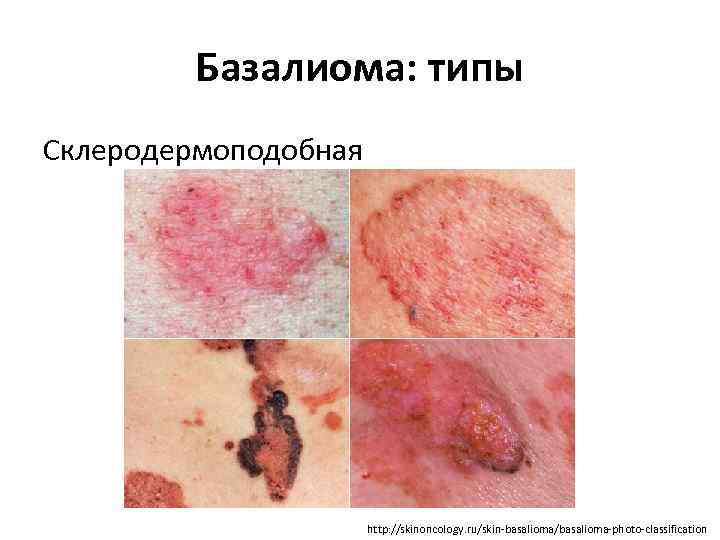 Базалиома: типы Склеродермоподобная http: //skinoncology. ru/skin-basalioma/basalioma-photo-classification
Базалиома: типы Склеродермоподобная http: //skinoncology. ru/skin-basalioma/basalioma-photo-classification
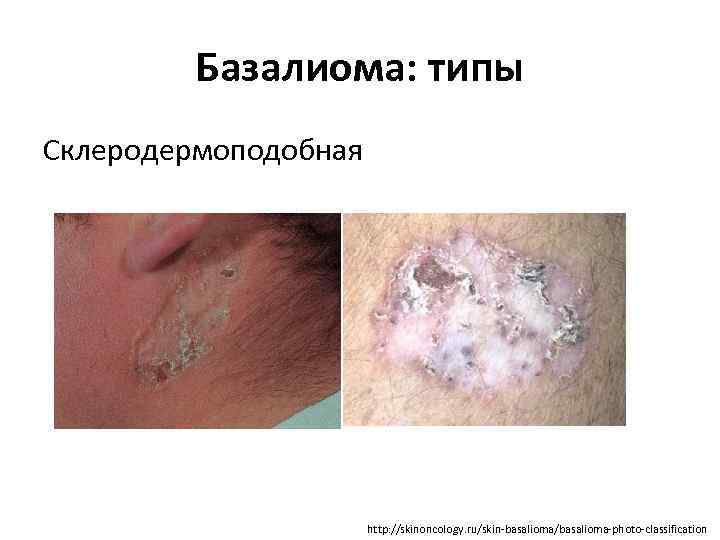 Базалиома: типы Склеродермоподобная http: //skinoncology. ru/skin-basalioma/basalioma-photo-classification
Базалиома: типы Склеродермоподобная http: //skinoncology. ru/skin-basalioma/basalioma-photo-classification
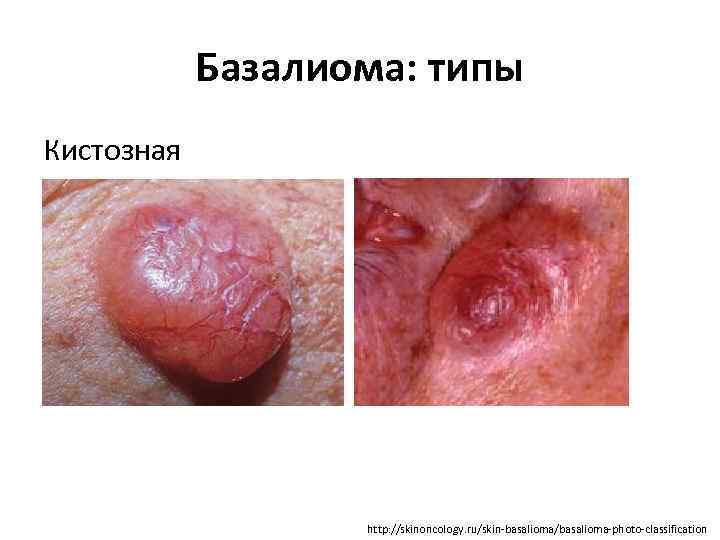 Базалиома: типы Кистозная http: //skinoncology. ru/skin-basalioma/basalioma-photo-classification
Базалиома: типы Кистозная http: //skinoncology. ru/skin-basalioma/basalioma-photo-classification
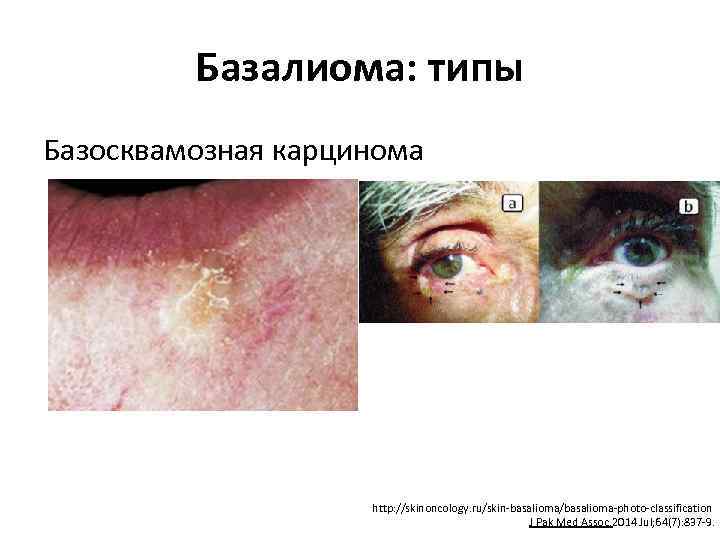 Базалиома: типы Базосквамозная карцинома http: //skinoncology. ru/skin-basalioma/basalioma-photo-classification J Pak Med Assoc. 2014 Jul; 64(7): 837 -9.
Базалиома: типы Базосквамозная карцинома http: //skinoncology. ru/skin-basalioma/basalioma-photo-classification J Pak Med Assoc. 2014 Jul; 64(7): 837 -9.
 Базалиома: типы Базалиома с агрессивным ростом (инфильтрирующая или микроузловая) Плоские или слегка возвышающиеся Нечеткие границы, м. б. признаки склеродермоподобной базалиомы http: //skinoncology. ru/skin-basalioma/basalioma-photo-classification
Базалиома: типы Базалиома с агрессивным ростом (инфильтрирующая или микроузловая) Плоские или слегка возвышающиеся Нечеткие границы, м. б. признаки склеродермоподобной базалиомы http: //skinoncology. ru/skin-basalioma/basalioma-photo-classification
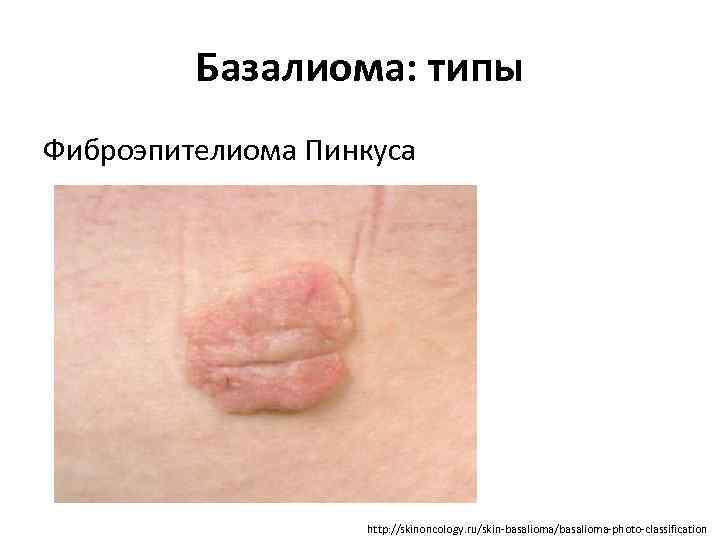 Базалиома: типы Фиброэпителиома Пинкуса http: //skinoncology. ru/skin-basalioma/basalioma-photo-classification
Базалиома: типы Фиброэпителиома Пинкуса http: //skinoncology. ru/skin-basalioma/basalioma-photo-classification
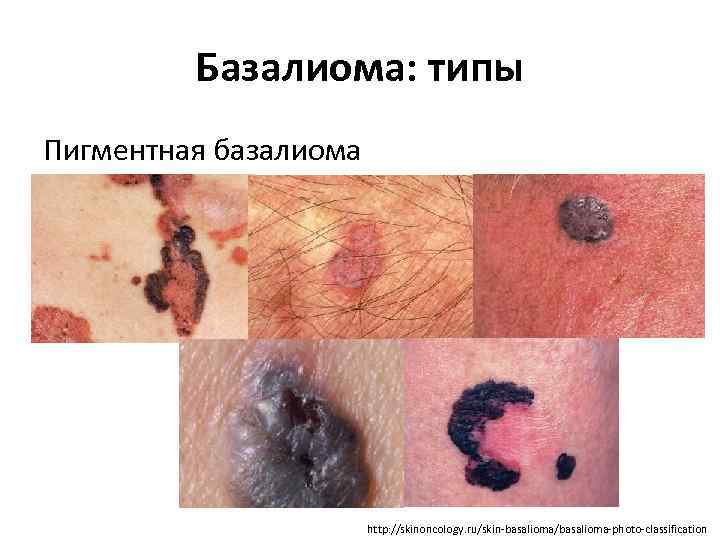 Базалиома: типы Пигментная базалиома http: //skinoncology. ru/skin-basalioma/basalioma-photo-classification
Базалиома: типы Пигментная базалиома http: //skinoncology. ru/skin-basalioma/basalioma-photo-classification
 Базалиома: типы Синдром базальноклеточных невусов (синдром Горлина): • Базалиомы (от одной до сотен) • Задержка умственного развития • Выступающие лобные бугры • Врожденная агенезия мозолистого тела и медуллобластома • Одонтогенные кисты челюстей • Раздвоенные ребра и воронкообразная деформация грудной клетки • Отсутствие или неопущение яичек • Мезентериальные лимфатические кисты • Точечные ямки на коже ладоней и подошв • Эктопические очаги кальцификации (в особенности в области серпа большого мозга) • Аномалии развития глаз и скелета (гипертелоризм, укорочение 4 и 5 пястных костей)
Базалиома: типы Синдром базальноклеточных невусов (синдром Горлина): • Базалиомы (от одной до сотен) • Задержка умственного развития • Выступающие лобные бугры • Врожденная агенезия мозолистого тела и медуллобластома • Одонтогенные кисты челюстей • Раздвоенные ребра и воронкообразная деформация грудной клетки • Отсутствие или неопущение яичек • Мезентериальные лимфатические кисты • Точечные ямки на коже ладоней и подошв • Эктопические очаги кальцификации (в особенности в области серпа большого мозга) • Аномалии развития глаз и скелета (гипертелоризм, укорочение 4 и 5 пястных костей)
 Базалиома: гистологическая классификация Более практична классификация по характеру роста, чем по степени дифференциации
Базалиома: гистологическая классификация Более практична классификация по характеру роста, чем по степени дифференциации
 Базалиома: гистологическая классификация Базалиомы с ограниченным ростом • Солидная базалиома • Базалиома с плоскоклеточной дифференциацией (базосквамозная или метатипическая карцинома) • Аденоидная базалиома • Кистозная базалиома • Кератотическая базалиома • Фолликулярная (инфундибулокистозная) базалиома • Фиброэпителиома Пинкуса • Пигментная базалиома
Базалиома: гистологическая классификация Базалиомы с ограниченным ростом • Солидная базалиома • Базалиома с плоскоклеточной дифференциацией (базосквамозная или метатипическая карцинома) • Аденоидная базалиома • Кистозная базалиома • Кератотическая базалиома • Фолликулярная (инфундибулокистозная) базалиома • Фиброэпителиома Пинкуса • Пигментная базалиома
 Базалиома: гистологическая классификация Базалиомы с диффузным ростом • Поверхностная базалиома • Склеродермоподобная базалиома • Инфильтрирующая базалиома • Микронодулярная базалиома • Эккринная и апокринная эпителиома • Базалоидная гиперплазия в дерматофиброме
Базалиома: гистологическая классификация Базалиомы с диффузным ростом • Поверхностная базалиома • Склеродермоподобная базалиома • Инфильтрирующая базалиома • Микронодулярная базалиома • Эккринная и апокринная эпителиома • Базалоидная гиперплазия в дерматофиброме
 Базалиома: лечение До начала терапии оценивают факторы риска рецидивирования: • Диаметр >20 мм на коже туловища • Диаметр >10 мм на коже щек, лба, ВЧГ, шеи • Диаметр >6 мм на коже гениталий, кистей, стоп, лица за исключением щек, лба • Нечеткие границы • Рецидив • Иммуносупрессия • Область ранее проводившейся радиотерапии • Любой признак склеродермоподобной, склерозирующейся, смешанной инфильтративной или микроузловой гистологических форм • Периневральное распространение
Базалиома: лечение До начала терапии оценивают факторы риска рецидивирования: • Диаметр >20 мм на коже туловища • Диаметр >10 мм на коже щек, лба, ВЧГ, шеи • Диаметр >6 мм на коже гениталий, кистей, стоп, лица за исключением щек, лба • Нечеткие границы • Рецидив • Иммуносупрессия • Область ранее проводившейся радиотерапии • Любой признак склеродермоподобной, склерозирующейся, смешанной инфильтративной или микроузловой гистологических форм • Периневральное распространение
 Базалиома: лечение Кюретаж и электрокоагуляция (излечивание 98% при правильном выборе образования) Хирургическое иссечение Радиотерапия Криодеструкция Лазерная коагуляция Фотодинамическая терапия Наружная химиотерапия Системные ретиноиды (сидром Горлина) Системная химиотерапия (цисплатин, циклофосфамид, 5 -ФУ, винбластин, доксорубицин, GDC-0449) Интерферон Комбинированная терапия
Базалиома: лечение Кюретаж и электрокоагуляция (излечивание 98% при правильном выборе образования) Хирургическое иссечение Радиотерапия Криодеструкция Лазерная коагуляция Фотодинамическая терапия Наружная химиотерапия Системные ретиноиды (сидром Горлина) Системная химиотерапия (цисплатин, циклофосфамид, 5 -ФУ, винбластин, доксорубицин, GDC-0449) Интерферон Комбинированная терапия
 Плоскоклеточный рак
Плоскоклеточный рак
 Плоскоклеточный рак: эпидемиология • Встречается примерно в 4 -5 раз реже базалиом • Риск развития в течение жизни – 7 -11% • У мужчин в 3 раза чаще чем у женщин • Факторы риска: – УФ – Хроническая иммуносупрессия – Другие
Плоскоклеточный рак: эпидемиология • Встречается примерно в 4 -5 раз реже базалиом • Риск развития в течение жизни – 7 -11% • У мужчин в 3 раза чаще чем у женщин • Факторы риска: – УФ – Хроническая иммуносупрессия – Другие
 Плоскоклеточный рак: факторы, способствующие развитию 1) Рубцевание в месте хронического воспаления или инфекции: • Хронический остеомиелит (синус) • Рубцы после ожога • Рубец после вакцинации • Хроническая язва при венозной недостаточности • Пилонидальный синус • Синус жаберной кисты (боковой кисты шеи)
Плоскоклеточный рак: факторы, способствующие развитию 1) Рубцевание в месте хронического воспаления или инфекции: • Хронический остеомиелит (синус) • Рубцы после ожога • Рубец после вакцинации • Хроническая язва при венозной недостаточности • Пилонидальный синус • Синус жаберной кисты (боковой кисты шеи)
 Плоскоклеточный рак: факторы, способствующие развитию 1) Внешние воздействия: • Мышьяк • Полициклические ароматические углеводороды • Иммуносупрессия • Рентгенотерапия • ПУВА-терапия
Плоскоклеточный рак: факторы, способствующие развитию 1) Внешние воздействия: • Мышьяк • Полициклические ароматические углеводороды • Иммуносупрессия • Рентгенотерапия • ПУВА-терапия
 Плоскоклеточный рак: факторы, способствующие развитию 1) Ассоциированные первичные дерматозы: • Дистрофический буллезный эпидермолиз • Верруциформная эпидермодисплазия • Пигментная ксеродерма • Глазокожный альбинизм • Порокератоз Мибелли • Линейный порокератоз • Диссеминированный поверхностный актинический порокератоз • Диссеминированный ладонно-подошвенный порокератоз • Дискоидная красная волчанка • Красный плоский лишай • Склероатрофический лихен • Подрывающий перифолликулит Гоффмана • Конглобатные угри • Суппуративный гидраденит • Мутилирующая кератодермия • Липоидный некробиоз при сахарном диабете • Невус сальных желез
Плоскоклеточный рак: факторы, способствующие развитию 1) Ассоциированные первичные дерматозы: • Дистрофический буллезный эпидермолиз • Верруциформная эпидермодисплазия • Пигментная ксеродерма • Глазокожный альбинизм • Порокератоз Мибелли • Линейный порокератоз • Диссеминированный поверхностный актинический порокератоз • Диссеминированный ладонно-подошвенный порокератоз • Дискоидная красная волчанка • Красный плоский лишай • Склероатрофический лихен • Подрывающий перифолликулит Гоффмана • Конглобатные угри • Суппуративный гидраденит • Мутилирующая кератодермия • Липоидный некробиоз при сахарном диабете • Невус сальных желез
 Плоскоклеточный рак: клинический спектр • Лейкоплакия на слизистых оболочках • Актинический кератоз • Интраэпидермальная карцинома и болезнь Бовена • Эритроплазия Кейра • Бовеноидный папулез (редко приобретает инвазивный характер) • Инвазивная плоскоклеточная карцинома
Плоскоклеточный рак: клинический спектр • Лейкоплакия на слизистых оболочках • Актинический кератоз • Интраэпидермальная карцинома и болезнь Бовена • Эритроплазия Кейра • Бовеноидный папулез (редко приобретает инвазивный характер) • Инвазивная плоскоклеточная карцинома
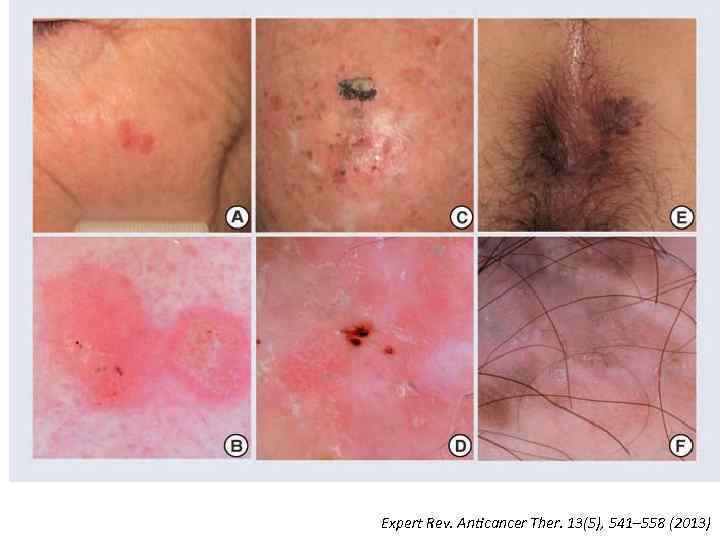 Expert Rev. Anticancer Ther. 13(5), 541– 558 (2013)
Expert Rev. Anticancer Ther. 13(5), 541– 558 (2013)
 Плоскоклеточный рак: частота метастазирования при разных условиях (%) • Рубцы на закрытых участках тела (37, 9) • Диаметр: <2 см (9, 1) >2 см (30, 3) • Проводившееся лечение: первичная опухоль (5, 2), рецидивная опухоль (30, 3) • Иммуносупрессия (8) • Гистологические характеристики: • Дифференциация: высокодифференцированная (9, 2), низкодифференцированная (32, 8) • Глубина инвазии: <4 мм, уровень Кларка
Плоскоклеточный рак: частота метастазирования при разных условиях (%) • Рубцы на закрытых участках тела (37, 9) • Диаметр: <2 см (9, 1) >2 см (30, 3) • Проводившееся лечение: первичная опухоль (5, 2), рецидивная опухоль (30, 3) • Иммуносупрессия (8) • Гистологические характеристики: • Дифференциация: высокодифференцированная (9, 2), низкодифференцированная (32, 8) • Глубина инвазии: <4 мм, уровень Кларка
 Плоскоклеточный рак: лечение • Деструктивные методы – Криодеструкция – Электрокоагуляция – Кюретаж • • Химиотерапия Рентгенотерапия Фотодинамическая терапия Хирургическое иссечение
Плоскоклеточный рак: лечение • Деструктивные методы – Криодеструкция – Электрокоагуляция – Кюретаж • • Химиотерапия Рентгенотерапия Фотодинамическая терапия Хирургическое иссечение
 Карцинома из клеток Меркеля
Карцинома из клеток Меркеля
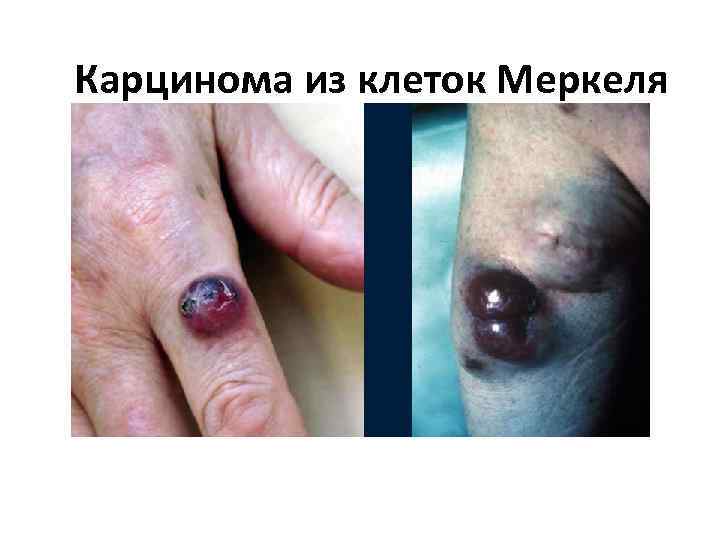
 Карцинома из клеток Меркеля • Карцинома из клеток Меркеля (ККМ) - редко встречающаяся форма рака кожи. Эта опухоль агрессивна и часто дает отдаленные метастазы. Считается, что опухоль появляется из клеток Меркеля - рецепторных клеток кожи. • Заболеваемость ККМ составляет 0, 23 на 100, 000 человек, проживающих в горах, причем наиболее распространена у людей в возрасте после 50 лет. • На ранних стадиях опухоль иссекается в пределах здоровой ткани (широкий отступ от патологически измененных тканей), затем проводится лучевая терапия. Иногда лучевая терапия предшествует иссечению новообразования. Регионарные лимфоузлы в профилактических целях могут быть удалены или облучены.
Карцинома из клеток Меркеля • Карцинома из клеток Меркеля (ККМ) - редко встречающаяся форма рака кожи. Эта опухоль агрессивна и часто дает отдаленные метастазы. Считается, что опухоль появляется из клеток Меркеля - рецепторных клеток кожи. • Заболеваемость ККМ составляет 0, 23 на 100, 000 человек, проживающих в горах, причем наиболее распространена у людей в возрасте после 50 лет. • На ранних стадиях опухоль иссекается в пределах здоровой ткани (широкий отступ от патологически измененных тканей), затем проводится лучевая терапия. Иногда лучевая терапия предшествует иссечению новообразования. Регионарные лимфоузлы в профилактических целях могут быть удалены или облучены.
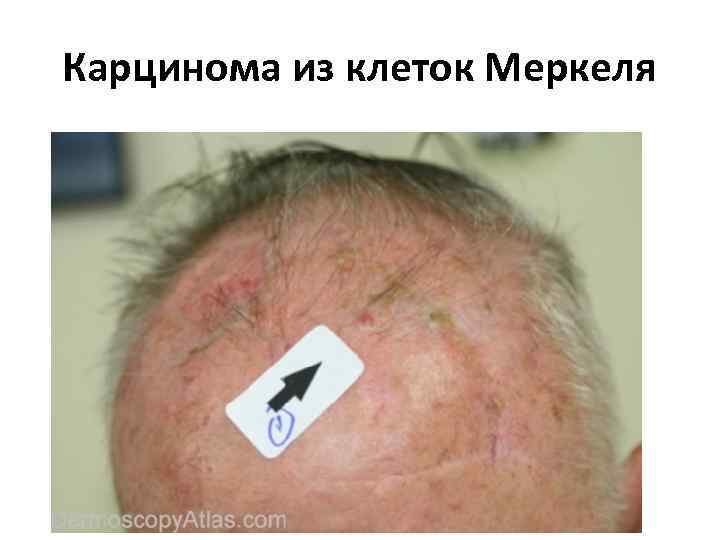 Карцинома из клеток Меркеля
Карцинома из клеток Меркеля
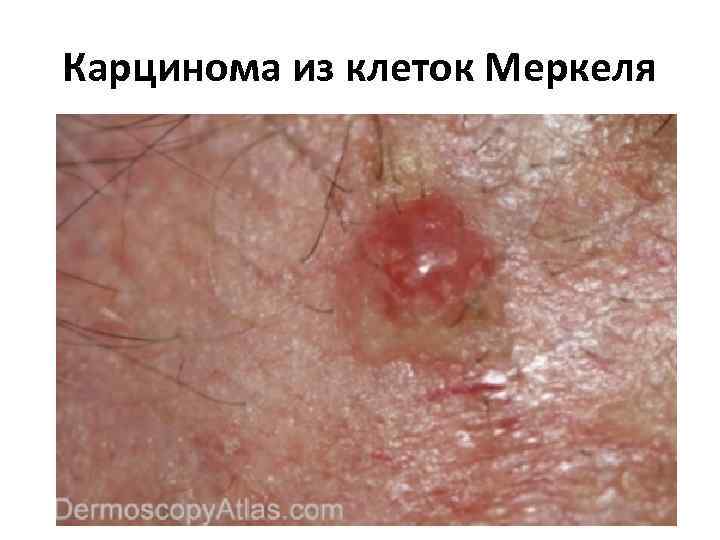 Карцинома из клеток Меркеля
Карцинома из клеток Меркеля
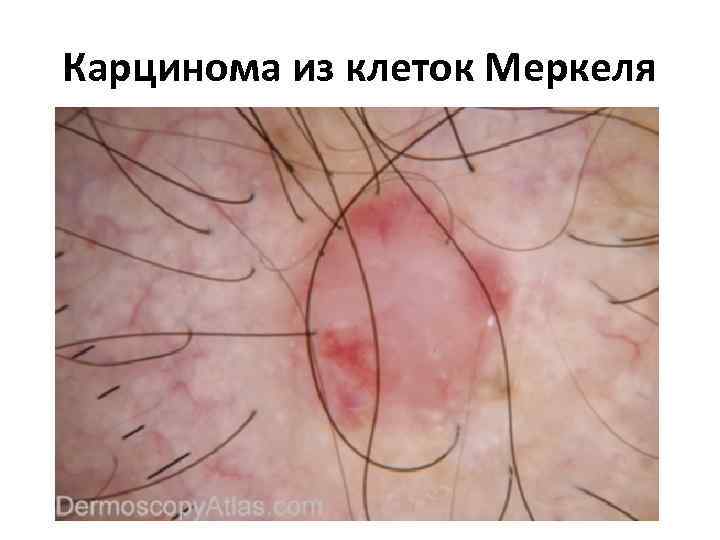 Карцинома из клеток Меркеля
Карцинома из клеток Меркеля
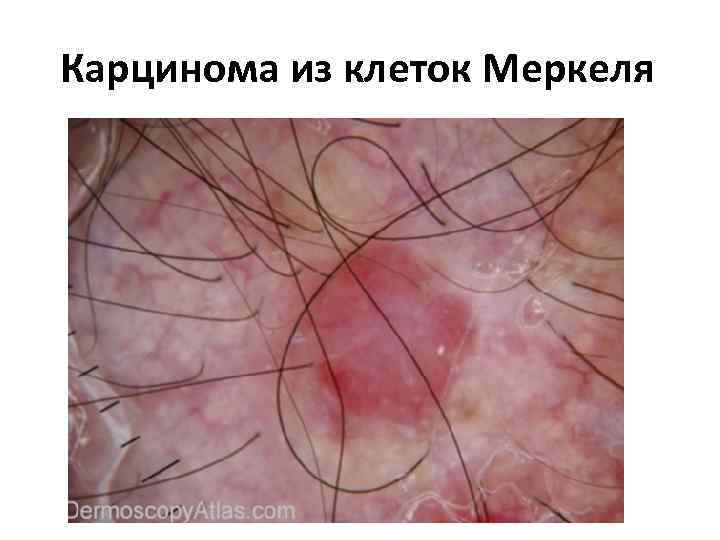 Карцинома из клеток Меркеля
Карцинома из клеток Меркеля
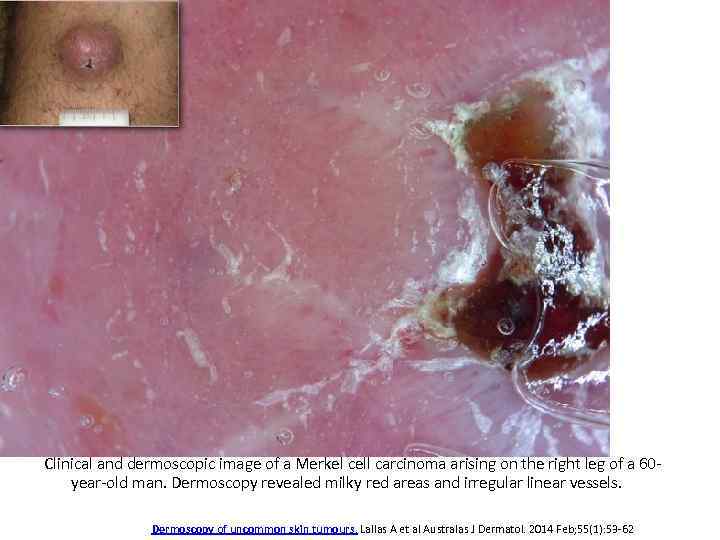 Clinical and dermoscopic image of a Merkel cell carcinoma arising on the right leg of a 60 year-old man. Dermoscopy revealed milky red areas and irregular linear vessels. Dermoscopy of uncommon skin tumours. Lallas A et al Australas J Dermatol. 2014 Feb; 55(1): 53 -62
Clinical and dermoscopic image of a Merkel cell carcinoma arising on the right leg of a 60 year-old man. Dermoscopy revealed milky red areas and irregular linear vessels. Dermoscopy of uncommon skin tumours. Lallas A et al Australas J Dermatol. 2014 Feb; 55(1): 53 -62
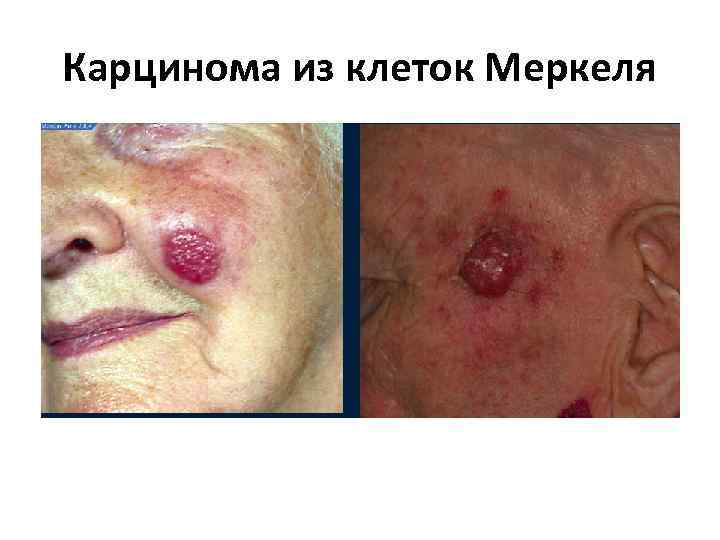 Карцинома из клеток Меркеля
Карцинома из клеток Меркеля
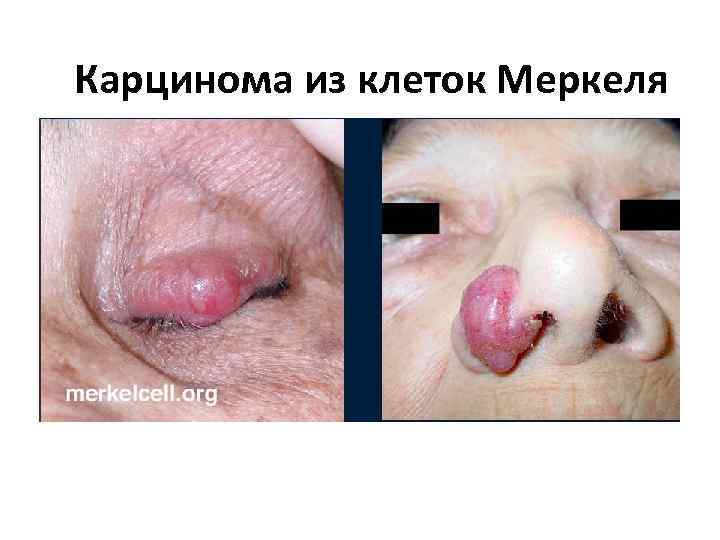 Карцинома из клеток Меркеля
Карцинома из клеток Меркеля
 Карцинома из клеток Меркеля
Карцинома из клеток Меркеля

 Эпидемиология, классификация, клиническая картина, диагностика, тактика лечения предраковых изменений эпидермиса
Эпидемиология, классификация, клиническая картина, диагностика, тактика лечения предраковых изменений эпидермиса
 Актинический (солнечный) кератоз
Актинический (солнечный) кератоз
 Актинический кератоз это ограниченные высыпания с шероховатой поверхностью на открытых участках тела, вызванные: - хроническим воздействием ультрафиолета (естественная инсоляция, облучение в солярии, при фототерапии или фотохимиотерапии) - радиотерапией
Актинический кератоз это ограниченные высыпания с шероховатой поверхностью на открытых участках тела, вызванные: - хроническим воздействием ультрафиолета (естественная инсоляция, облучение в солярии, при фототерапии или фотохимиотерапии) - радиотерапией
 Актинический кератоз • Традиционно относится к предраковым состояниям, но некоторые рассматривают как самую раннюю стадию эволюции плоскоклеточного рака кожи in situ.
Актинический кератоз • Традиционно относится к предраковым состояниям, но некоторые рассматривают как самую раннюю стадию эволюции плоскоклеточного рака кожи in situ.
 Актинический кератоз: факторы риска • I-II фототип по Фитцпатрику. При более темном фототипе АК часто развиваются при витилиго или альбинизме • Кумулятивная доза полученного ультрафиолетового облучения (б. Ольшую роль играет повторяющаяся длительная инсоляция, а не эпизодические солнечные ожоги, в том числе в детстве, как при базалиоме и меланоме) • Работа и отдых на открытом воздухе с повышенной инсоляцией • Использование соляриев • Иммуносупрессивная терапия (ВПЧ оказывает синергистическое действие) Увеличению распространенности способствует истончение озонового слоя и увеличение продолжительности жизни
Актинический кератоз: факторы риска • I-II фототип по Фитцпатрику. При более темном фототипе АК часто развиваются при витилиго или альбинизме • Кумулятивная доза полученного ультрафиолетового облучения (б. Ольшую роль играет повторяющаяся длительная инсоляция, а не эпизодические солнечные ожоги, в том числе в детстве, как при базалиоме и меланоме) • Работа и отдых на открытом воздухе с повышенной инсоляцией • Использование соляриев • Иммуносупрессивная терапия (ВПЧ оказывает синергистическое действие) Увеличению распространенности способствует истончение озонового слоя и увеличение продолжительности жизни
 Актинический кератоз: заболеваемость и распространенность • Заболеваемость увеличивается с возрастом: на 3 м десятке менее 10% поражены, на 6 десятке – 80% • У мужчин развивается раньше, но в популяции пожилых распределение по полу выравнивается • Влияет географическая широта: в Австралии распространенность после 40 лет составляет 60%
Актинический кератоз: заболеваемость и распространенность • Заболеваемость увеличивается с возрастом: на 3 м десятке менее 10% поражены, на 6 десятке – 80% • У мужчин развивается раньше, но в популяции пожилых распределение по полу выравнивается • Влияет географическая широта: в Австралии распространенность после 40 лет составляет 60%
 Актинический кератоз: клиническая картина • Пятна или папулы цвета кожи, розоватые или желтоватокоричневые, с четкими или чаще размытыми границами. • Размер меньше 1 см но возможно образование более крупных очагов. • Чаще легче выявляются при пальпации, чем при осмотре. • Очаги локализуются на открытых участках тела (голова, шея, тыл кистей, предплечья), но у приверженцев инсоляции или получающих фото/фотохимиотерапию – на традиционно закрытых участках кожи. • На окружающей коже – признаки фотоповреждения. • Часто очаги бессимптомны, но возможны жалобы на раздражение или зуд.
Актинический кератоз: клиническая картина • Пятна или папулы цвета кожи, розоватые или желтоватокоричневые, с четкими или чаще размытыми границами. • Размер меньше 1 см но возможно образование более крупных очагов. • Чаще легче выявляются при пальпации, чем при осмотре. • Очаги локализуются на открытых участках тела (голова, шея, тыл кистей, предплечья), но у приверженцев инсоляции или получающих фото/фотохимиотерапию – на традиционно закрытых участках кожи. • На окружающей коже – признаки фотоповреждения. • Часто очаги бессимптомны, но возможны жалобы на раздражение или зуд.
 Актинический кератоз: клиническая картина • При актиническом хейлите: утолщение, чешуйки корки, болезненность или жжение. При поражении всей красной кймы граница стирается, формируются морщинки поперек длинной оси губы; риск метастазирования при трансформации выше, поэтому раннее выявление и лечение крайне важно. Диф. дз. : веррукозный кандидоз. При отсутствии эффекта противогрибковой терапии – повторная биопсия.
Актинический кератоз: клиническая картина • При актиническом хейлите: утолщение, чешуйки корки, болезненность или жжение. При поражении всей красной кймы граница стирается, формируются морщинки поперек длинной оси губы; риск метастазирования при трансформации выше, поэтому раннее выявление и лечение крайне важно. Диф. дз. : веррукозный кандидоз. При отсутствии эффекта противогрибковой терапии – повторная биопсия.
 Актинический кератоз: клиническая картина • Клинические формы: эритематозная, кератотическая, папилломатозная=бородавчатая, роговая=кожный рог, пигментная, пролиферативная, солнечный хейлит, солнечный кератоз в области конъюнктивы
Актинический кератоз: клиническая картина • Клинические формы: эритематозная, кератотическая, папилломатозная=бородавчатая, роговая=кожный рог, пигментная, пролиферативная, солнечный хейлит, солнечный кератоз в области конъюнктивы

 Актинический кератоз: клиническая картина • При развитии ПКР in situ отмечается утолщение очага с формированием стойкой красной бляшки с чешуйками на поверхности и четкими границами, обычно крупнее 1 см в диаметре. • Направлять к онкологу на биопсию с гистологическим исследованием при: - значительном пальпируемом утолщении очага - образовании узелков - инфильтрации - изъязвлении и/или - кровоточивости
Актинический кератоз: клиническая картина • При развитии ПКР in situ отмечается утолщение очага с формированием стойкой красной бляшки с чешуйками на поверхности и четкими границами, обычно крупнее 1 см в диаметре. • Направлять к онкологу на биопсию с гистологическим исследованием при: - значительном пальпируемом утолщении очага - образовании узелков - инфильтрации - изъязвлении и/или - кровоточивости
 Актинический кератоз: патогенез • Воздействие УФ-В (290 -320 нм) • Образование тимидиновых димеров → замены C на Т или СС на ТТ • Мутации гена р53, который останавливает клеточный цикл для репарации ДНК или запускает апоптоз при избыточном повреждении ДНК, выявляются в 50 -80% АК и 69 -90% ПКР. • АК может регрессировать, в особенности при защиет от солнечного излучения. Возможно, благодаря уменшению иммуносупрессивного влияния УФ.
Актинический кератоз: патогенез • Воздействие УФ-В (290 -320 нм) • Образование тимидиновых димеров → замены C на Т или СС на ТТ • Мутации гена р53, который останавливает клеточный цикл для репарации ДНК или запускает апоптоз при избыточном повреждении ДНК, выявляются в 50 -80% АК и 69 -90% ПКР. • АК может регрессировать, в особенности при защиет от солнечного излучения. Возможно, благодаря уменшению иммуносупрессивного влияния УФ.
 Актинический кератоз: трансформация • Факторы, провоцирующие трансформацию неизвестны. • Возможные факторы: • Определенные мутации р53, т к в АК они расположены диффузно, а в ПКР – очагово • Делеция локуса, содержащего ген р16, подавляющий рост опухоли, на 9 р21. • Активаци ras • Утрата воспалительного ответа после инвазии
Актинический кератоз: трансформация • Факторы, провоцирующие трансформацию неизвестны. • Возможные факторы: • Определенные мутации р53, т к в АК они расположены диффузно, а в ПКР – очагово • Делеция локуса, содержащего ген р16, подавляющий рост опухоли, на 9 р21. • Активаци ras • Утрата воспалительного ответа после инвазии
 Актинический кератоз: трансформация • Риск транформации отдельного АК невелик: ежегодно трансформируется менее 1 из 1000 очагов. • НО: поскольку у многих высыпания множественные, кумулятивный риск в динамике становится значительным, и чем дольше существует образование, тем выше риск.
Актинический кератоз: трансформация • Риск транформации отдельного АК невелик: ежегодно трансформируется менее 1 из 1000 очагов. • НО: поскольку у многих высыпания множественные, кумулятивный риск в динамике становится значительным, и чем дольше существует образование, тем выше риск.
 Актинический кератоз: трансформация • Для среднего больного с множественными АК установленный риск развития инвазивного ПКР варьирует от 10% за 10 -летний период до 14% за 15 -летний период. • Риск наиболее высок у больных с иммуносупрессией. • Хотя клинически АК выявлялся ранее в области образования ПКР в половине случаев, гистологически АК выявляется 80 -90% ПКР.
Актинический кератоз: трансформация • Для среднего больного с множественными АК установленный риск развития инвазивного ПКР варьирует от 10% за 10 -летний период до 14% за 15 -летний период. • Риск наиболее высок у больных с иммуносупрессией. • Хотя клинически АК выявлялся ранее в области образования ПКР в половине случаев, гистологически АК выявляется 80 -90% ПКР.
 Актинический кератоз: трансформация • Поскольку АК имеют генетические изменения, идентичные изменениям в ПКР, то биологически рассматривается как интраэпителиальная карцинома. • Наличие АК также указывает на получение большой дозы УФ и риске развития не только ПКР, но и базалиомы и меланомы, поэтому больные с АК подлежат наблюдению.
Актинический кератоз: трансформация • Поскольку АК имеют генетические изменения, идентичные изменениям в ПКР, то биологически рассматривается как интраэпителиальная карцинома. • Наличие АК также указывает на получение большой дозы УФ и риске развития не только ПКР, но и базалиомы и меланомы, поэтому больные с АК подлежат наблюдению.
 Актинический кератоз: гистологическая картина Гистологические типы: гиперпластический, атрофический, бовеноидный, акантолитический, пигментный, лихеноидный Для всех типов характерно: атипия кератиноцитов с нарушением созревания, потерей полярности, вариабельностью размера и формы, полиморфизмом и гиперхромией ядер и повышением отношения ядра к цитоплазме. В атипичных кератиноцитах могут быть выражены ядрышки, дискератоз и фигуры митоза. В дерме – солнечный элатоз
Актинический кератоз: гистологическая картина Гистологические типы: гиперпластический, атрофический, бовеноидный, акантолитический, пигментный, лихеноидный Для всех типов характерно: атипия кератиноцитов с нарушением созревания, потерей полярности, вариабельностью размера и формы, полиморфизмом и гиперхромией ядер и повышением отношения ядра к цитоплазме. В атипичных кератиноцитах могут быть выражены ядрышки, дискератоз и фигуры митоза. В дерме – солнечный элатоз
 Актинический кератоз: гистологическая картина NB!! Гистологическая классификация не отражает биологического поведения АК (за исключением гиперпластического и бовеноидного вариантов) Поэтому предлагаются схематические классификации АК, подчеркивающие стадийность трансформации.
Актинический кератоз: гистологическая картина NB!! Гистологическая классификация не отражает биологического поведения АК (за исключением гиперпластического и бовеноидного вариантов) Поэтому предлагаются схематические классификации АК, подчеркивающие стадийность трансформации.
 Актинический кератоз: гистологическая картина Goldberg и соавт: 1) Пролиферативный АК Значительно увеличивается Часто >1 см в диаметре Растут вглубь по типу перевернутой елки Поражает волосяные фолликулы и сальные железы – Повышен рису трансформации – – 2) Непролиферативный АК
Актинический кератоз: гистологическая картина Goldberg и соавт: 1) Пролиферативный АК Значительно увеличивается Часто >1 см в диаметре Растут вглубь по типу перевернутой елки Поражает волосяные фолликулы и сальные железы – Повышен рису трансформации – – 2) Непролиферативный АК
 Актинический кератоз: гистологическая картина • Berhane и соавт. : • 1) Бессимптомный АК • 2) Воспаленный АК – с эритематозным ободком, болезненный при пальпации (воспалительная реакция на трансформацию; предположительно воспалительная реакция либо приведет к регрессу образования, либо разрешится и разовьется ПКР) • 3) ПКР in situ
Актинический кератоз: гистологическая картина • Berhane и соавт. : • 1) Бессимптомный АК • 2) Воспаленный АК – с эритематозным ободком, болезненный при пальпации (воспалительная реакция на трансформацию; предположительно воспалительная реакция либо приведет к регрессу образования, либо разрешится и разовьется ПКР) • 3) ПКР in situ
 Актинический кератоз: гистологическая картина Berhane и соавт. : Предложили обучать пациентов выявлению воспаленных АК НО: 1) не доказано что развитию всех карцином предшествовала воспалительная реакция 2) или что такие реакции достаточно выражены и продолжительны, чтобы их можно было выявить клинически 3) нет корреляции с патогистологическими характеристиками
Актинический кератоз: гистологическая картина Berhane и соавт. : Предложили обучать пациентов выявлению воспаленных АК НО: 1) не доказано что развитию всех карцином предшествовала воспалительная реакция 2) или что такие реакции достаточно выражены и продолжительны, чтобы их можно было выявить клинически 3) нет корреляции с патогистологическими характеристиками
 Актинический кератоз: гистологическая картина Cockerell и соавт. предложили трехъярусную схему классификации под названием кератиноцитарная интраэпидермальная неоплазия (КИН) по аналогии с цервикальной интраэпителиальной неоплазией (ЦИН)
Актинический кератоз: гистологическая картина Cockerell и соавт. предложили трехъярусную схему классификации под названием кератиноцитарная интраэпидермальная неоплазия (КИН) по аналогии с цервикальной интраэпителиальной неоплазией (ЦИН)
 Актинический кератоз: гистологическая картина КИН I: атипия кератиноцитов ограничена нижней третью эпидермиса; некоторое увеличение и гиперхромия базальных и супрабазальных клеток; Ядра сохраняют круглую/овальную форму, но размер варьирует, есть некоторая неправильность очертаний ядра и маленьких ядрышек; На поверхности обычно отсутствует гиперкератоз и паракератоз. Эти незначительные изменения легче выявляются при сравнении пораженных очастков с прилежащими непораженными участками или с эпителием придатков кожи.
Актинический кератоз: гистологическая картина КИН I: атипия кератиноцитов ограничена нижней третью эпидермиса; некоторое увеличение и гиперхромия базальных и супрабазальных клеток; Ядра сохраняют круглую/овальную форму, но размер варьирует, есть некоторая неправильность очертаний ядра и маленьких ядрышек; На поверхности обычно отсутствует гиперкератоз и паракератоз. Эти незначительные изменения легче выявляются при сравнении пораженных очастков с прилежащими непораженными участками или с эпителием придатков кожи.
 Актинический кератоз: гистологическая картина КИН II: атипия кератиноцитов нижних двух третей эпидермиса; Большинство выявляемых клинически АК попадают в эту категорию. В патологически измененных кератиноцитах в большей степени выражены увеличение ядра, неравномерность мембран, гиперхромия и увеличение ядрышек. Повышено число фигур митоза. Чередующийся паракератоз и ортокератоз в зоне атипии и прилежащих более сохранных участков.
Актинический кератоз: гистологическая картина КИН II: атипия кератиноцитов нижних двух третей эпидермиса; Большинство выявляемых клинически АК попадают в эту категорию. В патологически измененных кератиноцитах в большей степени выражены увеличение ядра, неравномерность мембран, гиперхромия и увеличение ядрышек. Повышено число фигур митоза. Чередующийся паракератоз и ортокератоз в зоне атипии и прилежащих более сохранных участков.
 Актинический кератоз: гистологическая картина КИН IIа: нет выраженного акантоза, сохранны структуры придатков кожи КИН IIb: атипичные кератиноциты встречаются в структурах придатков кожи, отмечается выраженный акантоз и отпочковывание кератиноцитов в поверхностные слои сосочкового слоя дермы, либо есть участки акантолиза.
Актинический кератоз: гистологическая картина КИН IIа: нет выраженного акантоза, сохранны структуры придатков кожи КИН IIb: атипичные кератиноциты встречаются в структурах придатков кожи, отмечается выраженный акантоз и отпочковывание кератиноцитов в поверхностные слои сосочкового слоя дермы, либо есть участки акантолиза.
 Актинический кератоз: гистологическая картина КИН III: карцинома in situ с атипией всей толщи эпидермиса и структур придатков кожи. Показано, что эта схема позволяет получить высокую степень согласованности описаний разными специалистами и позволяет значительно упростить терминологию.
Актинический кератоз: гистологическая картина КИН III: карцинома in situ с атипией всей толщи эпидермиса и структур придатков кожи. Показано, что эта схема позволяет получить высокую степень согласованности описаний разными специалистами и позволяет значительно упростить терминологию.
 Актинический кератоз: лечение При отсутствии медицинской необходимости удаления лечение должно быть консервативным Объяснять больным, что применении фотозащиты скорость развития АК замедляется
Актинический кератоз: лечение При отсутствии медицинской необходимости удаления лечение должно быть консервативным Объяснять больным, что применении фотозащиты скорость развития АК замедляется
 Актинический кератоз: лечение Биопсию проводить при: • Отсутствии эффекта консервативного лечения • При подозрении на ПКР
Актинический кератоз: лечение Биопсию проводить при: • Отсутствии эффекта консервативного лечения • При подозрении на ПКР
 Актинический кератоз: лечение Часто используется криодеструкция. Процедура болезненная, сформировавшийся пузырь разрешается через 5 -7 дней. При лечении множественных очагов требуется наблюдение для контроля эрадикации. Реже – обработка жидким азотом всей области для отшелушивания и лечения субклинических очагов
Актинический кератоз: лечение Часто используется криодеструкция. Процедура болезненная, сформировавшийся пузырь разрешается через 5 -7 дней. При лечении множественных очагов требуется наблюдение для контроля эрадикации. Реже – обработка жидким азотом всей области для отшелушивания и лечения субклинических очагов
 Актинический кератоз: лечение Редко используется пилинг трихлоруксусной кислотой (на отдельные образования или на всю область), метод эффективен.
Актинический кератоз: лечение Редко используется пилинг трихлоруксусной кислотой (на отдельные образования или на всю область), метод эффективен.
 Актинический кератоз: лечение Кюретаж с последующей фульгурацией (часто используется при клиническом подозрении на ПКР). Излечение 99% очагов, возможно патогистологическое исследование, НО возможно образование рубца.
Актинический кератоз: лечение Кюретаж с последующей фульгурацией (часто используется при клиническом подозрении на ПКР). Излечение 99% очагов, возможно патогистологическое исследование, НО возможно образование рубца.
 Актинический кератоз: лечение Фотодинамическая терапия в меньшей степени вызывает диспигментацию по сравнению с криодеструкцией. На обрабатываемую область наносят фотосенсибилизатор (аминолевулиновая или метиламинолевулиновая) на 12 часов, затем область облучают видимым светом с определенной длиной волны. Развивается воспаление, которое разрешается в течение 7 -10 дней и очаги АК разрушаются.
Актинический кератоз: лечение Фотодинамическая терапия в меньшей степени вызывает диспигментацию по сравнению с криодеструкцией. На обрабатываемую область наносят фотосенсибилизатор (аминолевулиновая или метиламинолевулиновая) на 12 часов, затем область облучают видимым светом с определенной длиной волны. Развивается воспаление, которое разрешается в течение 7 -10 дней и очаги АК разрушаются.
 Актинический кератоз: лечение • Наружные химиотерапевтические средства применяются для лечения и для профилактики • Имихимод: обычно два раза в неделю в течение периода до 16 недель • Показана эффективность применения в течение 4 недель с последующим перерывом 4 недели и повтором лечения в течения 4 недель • Воспаление является признаком эффективности лечения • Недавно показана более высокая эффективность при меньшей выраженности воспалительной реакции применении препарата с более низкой концентрацией (3, 75%) по схеме 2 недели лечения – 2 недели перерыв – 2 недели лечение
Актинический кератоз: лечение • Наружные химиотерапевтические средства применяются для лечения и для профилактики • Имихимод: обычно два раза в неделю в течение периода до 16 недель • Показана эффективность применения в течение 4 недель с последующим перерывом 4 недели и повтором лечения в течения 4 недель • Воспаление является признаком эффективности лечения • Недавно показана более высокая эффективность при меньшей выраженности воспалительной реакции применении препарата с более низкой концентрацией (3, 75%) по схеме 2 недели лечения – 2 недели перерыв – 2 недели лечение
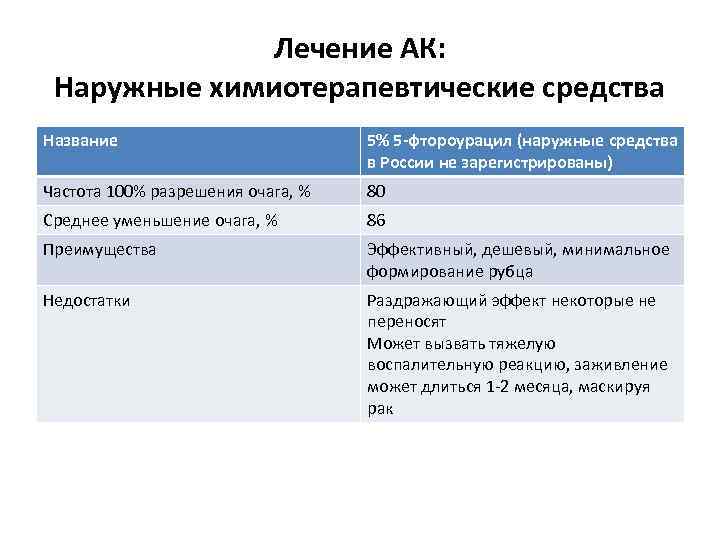 Лечение АК: Наружные химиотерапевтические средства Название 5% 5 -фтороурацил (наружные средства в России не зарегистрированы) Частота 100% разрешения очага, % 80 Среднее уменьшение очага, % 86 Преимущества Эффективный, дешевый, минимальное формирование рубца Недостатки Раздражающий эффект некоторые не переносят Может вызвать тяжелую воспалительную реакцию, заживление может длиться 1 -2 месяца, маскируя рак
Лечение АК: Наружные химиотерапевтические средства Название 5% 5 -фтороурацил (наружные средства в России не зарегистрированы) Частота 100% разрешения очага, % 80 Среднее уменьшение очага, % 86 Преимущества Эффективный, дешевый, минимальное формирование рубца Недостатки Раздражающий эффект некоторые не переносят Может вызвать тяжелую воспалительную реакцию, заживление может длиться 1 -2 месяца, маскируя рак
 Лечение АК: Наружные химиотерапевтические средства Название Диклофенак (в инструкции нет показаний) Частота 100% разрешения очага, % 40 -50 Среднее уменьшение очага, % 64 Преимущества Хорошо переносится с минимальным/средним раздражением, не оставляет рубцов Недостатки Требуется долгосрочное лечение
Лечение АК: Наружные химиотерапевтические средства Название Диклофенак (в инструкции нет показаний) Частота 100% разрешения очага, % 40 -50 Среднее уменьшение очага, % 64 Преимущества Хорошо переносится с минимальным/средним раздражением, не оставляет рубцов Недостатки Требуется долгосрочное лечение
 Лечение АК: Наружные химиотерапевтические средства Название Имихимод Частота 100% разрешения очага, % 50 Среднее уменьшение очага, % 87 Преимущества Активирует собственную иммунную систему пациента, может формировать иммунную память, не оставляет рубца Недостатки Иногда вызывает выраженное воспаление с плохой комплаентностью пациента, может вызывать системные гриппоподобные симптомы, миалгию, головные боли
Лечение АК: Наружные химиотерапевтические средства Название Имихимод Частота 100% разрешения очага, % 50 Среднее уменьшение очага, % 87 Преимущества Активирует собственную иммунную систему пациента, может формировать иммунную память, не оставляет рубца Недостатки Иногда вызывает выраженное воспаление с плохой комплаентностью пациента, может вызывать системные гриппоподобные симптомы, миалгию, головные боли
 Лечение АК: Наружные химиотерапевтические средства Название Наружные ретиноиды Частота 100% разрешения очага, % 55 (3 для мази) Среднее уменьшение очага, % 30, 3 Преимущества Легкое/среднее раздражение, может использоваться как дополнительный метод лечения Недостатки Продолжительность лечения, недостаточно эффективен для применения в качестве монотерапии
Лечение АК: Наружные химиотерапевтические средства Название Наружные ретиноиды Частота 100% разрешения очага, % 55 (3 для мази) Среднее уменьшение очага, % 30, 3 Преимущества Легкое/среднее раздражение, может использоваться как дополнительный метод лечения Недостатки Продолжительность лечения, недостаточно эффективен для применения в качестве монотерапии
 Лечение АК: Деструктивные методы лечения Название Криодеструкция Частота 100% разрешения очага, % 67 -75 Среднее уменьшение очага, % 88 Преимущества Быстрая процедура, мало побочных эффектов, заживляет с формированием минимально выраженного рубца, хорошо переносится, высокая комплаентность пациентов Недостатки Болезненность, может формироваться небольшой рубец, гипо/гиперпигментация, трудно лечить множественные очаги
Лечение АК: Деструктивные методы лечения Название Криодеструкция Частота 100% разрешения очага, % 67 -75 Среднее уменьшение очага, % 88 Преимущества Быстрая процедура, мало побочных эффектов, заживляет с формированием минимально выраженного рубца, хорошо переносится, высокая комплаентность пациентов Недостатки Болезненность, может формироваться небольшой рубец, гипо/гиперпигментация, трудно лечить множественные очаги
 Лечение АК: Деструктивные методы лечения Название Фотодинамическая терапия Частота 100% разрешения очага, % 69 -91 Среднее уменьшение очага, % 78 Преимущества Удобен для лечения множественных АК или для лечения трудно заживающих участков, например, ног; хороший косметический результат Недостатки Двухъэтапный процесс, выраженное покалывание и жжение во время процедуры, дорогое оборудование
Лечение АК: Деструктивные методы лечения Название Фотодинамическая терапия Частота 100% разрешения очага, % 69 -91 Среднее уменьшение очага, % 78 Преимущества Удобен для лечения множественных АК или для лечения трудно заживающих участков, например, ног; хороший косметический результат Недостатки Двухъэтапный процесс, выраженное покалывание и жжение во время процедуры, дорогое оборудование
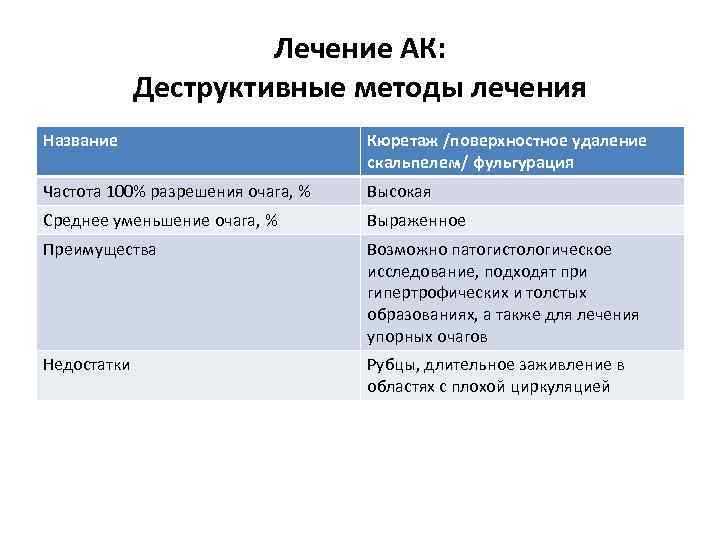 Лечение АК: Деструктивные методы лечения Название Кюретаж /поверхностное удаление скальпелем/ фульгурация Частота 100% разрешения очага, % Высокая Среднее уменьшение очага, % Выраженное Преимущества Возможно патогистологическое исследование, подходят при гипертрофических и толстых образованиях, а также для лечения упорных очагов Недостатки Рубцы, длительное заживление в областях с плохой циркуляцией
Лечение АК: Деструктивные методы лечения Название Кюретаж /поверхностное удаление скальпелем/ фульгурация Частота 100% разрешения очага, % Высокая Среднее уменьшение очага, % Выраженное Преимущества Возможно патогистологическое исследование, подходят при гипертрофических и толстых образованиях, а также для лечения упорных очагов Недостатки Рубцы, длительное заживление в областях с плохой циркуляцией
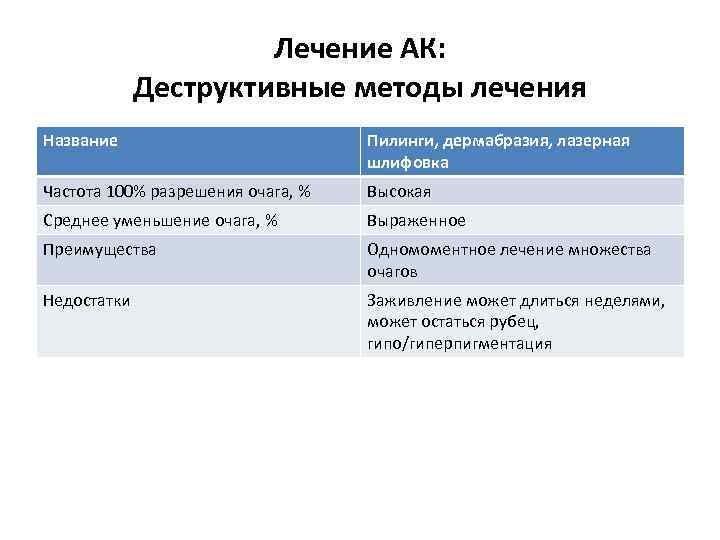 Лечение АК: Деструктивные методы лечения Название Пилинги, дермабразия, лазерная шлифовка Частота 100% разрешения очага, % Высокая Среднее уменьшение очага, % Выраженное Преимущества Одномоментное лечение множества очагов Недостатки Заживление может длиться неделями, может остаться рубец, гипо/гиперпигментация
Лечение АК: Деструктивные методы лечения Название Пилинги, дермабразия, лазерная шлифовка Частота 100% разрешения очага, % Высокая Среднее уменьшение очага, % Выраженное Преимущества Одномоментное лечение множества очагов Недостатки Заживление может длиться неделями, может остаться рубец, гипо/гиперпигментация
 Лечение АК: Комбинированные методы лечения Название Имихимод и криодеструкция Частота 100% разрешения очага, % Недостаточно данных Среднее уменьшение очага, % Недостаточно данных Преимущества Криодеструкция во время лечения имиквимодом может потенциировать противоопухолевые иммунные реакции Недостатки Лечение длительное, может вызывать общие симптомы
Лечение АК: Комбинированные методы лечения Название Имихимод и криодеструкция Частота 100% разрешения очага, % Недостаточно данных Среднее уменьшение очага, % Недостаточно данных Преимущества Криодеструкция во время лечения имиквимодом может потенциировать противоопухолевые иммунные реакции Недостатки Лечение длительное, может вызывать общие симптомы
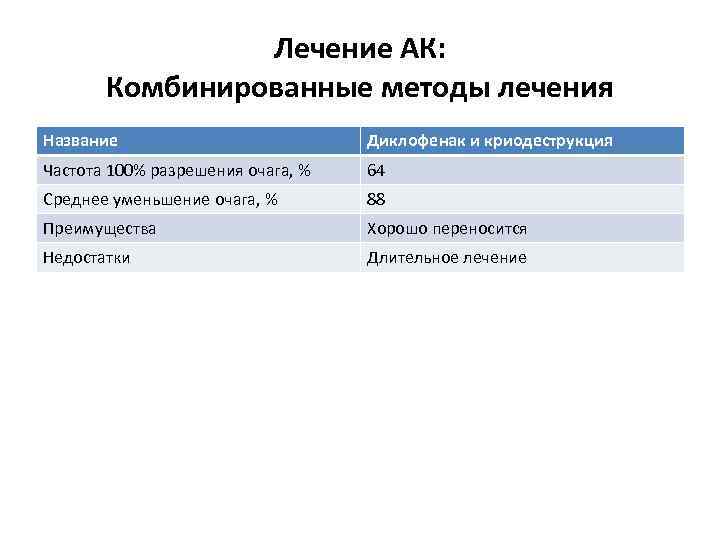 Лечение АК: Комбинированные методы лечения Название Диклофенак и криодеструкция Частота 100% разрешения очага, % 64 Среднее уменьшение очага, % 88 Преимущества Хорошо переносится Недостатки Длительное лечение
Лечение АК: Комбинированные методы лечения Название Диклофенак и криодеструкция Частота 100% разрешения очага, % 64 Среднее уменьшение очага, % 88 Преимущества Хорошо переносится Недостатки Длительное лечение
 Лечение АК: Комбинированные методы лечения Название Фотодинамическая терапия и имихимод Частота 100% разрешения очага, % Недостаточно данных Среднее уменьшение очага, % 90 Преимущества Одномоментное лечение множества очагов, хороший коспметический эффект Недостатки Длительное лечение
Лечение АК: Комбинированные методы лечения Название Фотодинамическая терапия и имихимод Частота 100% разрешения очага, % Недостаточно данных Среднее уменьшение очага, % 90 Преимущества Одномоментное лечение множества очагов, хороший коспметический эффект Недостатки Длительное лечение
 Кератозы, вызванные облучением, мышьяком и дегтем
Кератозы, вызванные облучением, мышьяком и дегтем
 Кератозы, вызванные радиационным излучением • Гистологическая картина = АК • Помимо кератозов радиационное излучение может вызывать радиационный дерматит, и непосредственно плоскоклеточный рак • Латентный период между облучением и формированием злокачественной опухоли – от нескольких до более 10 лет, поэтому требуется длительное наблюдение получавших радиотерапию больных
Кератозы, вызванные радиационным излучением • Гистологическая картина = АК • Помимо кератозов радиационное излучение может вызывать радиационный дерматит, и непосредственно плоскоклеточный рак • Латентный период между облучением и формированием злокачественной опухоли – от нескольких до более 10 лет, поэтому требуется длительное наблюдение получавших радиотерапию больных
 Кератозы, вызванные мышьяком Длительное воздействие мышьяка вызывает 1) появление характерных множественных небольших гиперкератотических очагов преимущественно на коже ладоней и подошв 2) также возможно формирование ПКР и поверхностной базалиомы
Кератозы, вызванные мышьяком Длительное воздействие мышьяка вызывает 1) появление характерных множественных небольших гиперкератотических очагов преимущественно на коже ладоней и подошв 2) также возможно формирование ПКР и поверхностной базалиомы
 Кератозы, вызванные мышьяком В очаге мышьякового кератоза может сформироваться ПКР с высоким риском метастазирования. Контакт с мышьяком в настоящее время наблюдается реже, чем раньше (улучшены меры предосторожности для рабочих; раньше применялся раствор Фаулера для лечения псориаза, астматического бронхита и других состояний). Лечение затрудняется множественным характером высыпаний.
Кератозы, вызванные мышьяком В очаге мышьякового кератоза может сформироваться ПКР с высоким риском метастазирования. Контакт с мышьяком в настоящее время наблюдается реже, чем раньше (улучшены меры предосторожности для рабочих; раньше применялся раствор Фаулера для лечения псориаза, астматического бронхита и других состояний). Лечение затрудняется множественным характером высыпаний.
 Кератозы и рак кожи вследствие хронического воздействия дегтя, смолы, угля, сажи, и/или продуктов минеральных масел • Первые дерматозы, признанные профессиональными • Первые нозологии, по которым стали изучать химический канцерогенез • Встречаются редко • Клинически напоминают актинический кератоз: возвышающиеся гиперкератотические папулы, покрытые корками, расположенные на коже в области контакта с указанными веществами • Лечение = лечению при актиническом кератозе.
Кератозы и рак кожи вследствие хронического воздействия дегтя, смолы, угля, сажи, и/или продуктов минеральных масел • Первые дерматозы, признанные профессиональными • Первые нозологии, по которым стали изучать химический канцерогенез • Встречаются редко • Клинически напоминают актинический кератоз: возвышающиеся гиперкератотические папулы, покрытые корками, расположенные на коже в области контакта с указанными веществами • Лечение = лечению при актиническом кератозе.
 ПУВА-кератозы
ПУВА-кератозы
 ПУВА-кератозы • Клинически сходны с АК (бородавчатые гиперкератотические и шелушащиеся папулы размером от 1 мм до 1 см в диаметре). • Гистологически: акантоз, папилломатоз, гиперкератоз, фокальный паракератоз. Атипия ядер выявляется не во всех очагах и обычно минимально выражена. • Хотя и является маркером повышенного риска развития немеланомного рака кожи , в отличие от АК не сопражен с таким риском трансформации в ПКР. • Частота развития ПКР у больных, получавших ПУВАтерапию, значительно повышена.
ПУВА-кератозы • Клинически сходны с АК (бородавчатые гиперкератотические и шелушащиеся папулы размером от 1 мм до 1 см в диаметре). • Гистологически: акантоз, папилломатоз, гиперкератоз, фокальный паракератоз. Атипия ядер выявляется не во всех очагах и обычно минимально выражена. • Хотя и является маркером повышенного риска развития немеланомного рака кожи , в отличие от АК не сопражен с таким риском трансформации в ПКР. • Частота развития ПКР у больных, получавших ПУВАтерапию, значительно повышена.
 Рубцы, очаги хронического воспаления и хронической инфекции
Рубцы, очаги хронического воспаления и хронической инфекции
 Рубцы • Рубцы, возникающие в результате травм или хронического воспаления могут предрасполагать к развитию злокачественных опухолей кожи, в частности, ПКР. • Развитие ПКР в области рубца было описано Маржолином и получило название язвы Маржолина • Позже выяснилось, что ПКР может развиваться в рубцах, обусловленных обморожениями, электротравмой, хроническими синусами или фистулами, хроническим остеомиелитом, хроническим застойным дерматитом, узловым пруриго и рядом инфекций кожи.
Рубцы • Рубцы, возникающие в результате травм или хронического воспаления могут предрасполагать к развитию злокачественных опухолей кожи, в частности, ПКР. • Развитие ПКР в области рубца было описано Маржолином и получило название язвы Маржолина • Позже выяснилось, что ПКР может развиваться в рубцах, обусловленных обморожениями, электротравмой, хроническими синусами или фистулами, хроническим остеомиелитом, хроническим застойным дерматитом, узловым пруриго и рядом инфекций кожи.
 Рубцы • Частота метастазирования ПКР в области послеожоговых рубцов – 60% • Два гистологических варианта ПКР в области рубца: • 1) Агрессивные инвазивные анапластические очаги (часто метастазы на момент установления диагноза) • 2) Очаги с гистологическими признаками, сходными с веррукозной карциномой (редко метастазы, лечение в виде локального иссечения) • Поэтому особенно важно проведение биопсии любых незаживающих участков воспаления для выявления злокачественной опухоли и определения гистологического типа для определения тактики ведения пациента
Рубцы • Частота метастазирования ПКР в области послеожоговых рубцов – 60% • Два гистологических варианта ПКР в области рубца: • 1) Агрессивные инвазивные анапластические очаги (часто метастазы на момент установления диагноза) • 2) Очаги с гистологическими признаками, сходными с веррукозной карциномой (редко метастазы, лечение в виде локального иссечения) • Поэтому особенно важно проведение биопсии любых незаживающих участков воспаления для выявления злокачественной опухоли и определения гистологического типа для определения тактики ведения пациента
 Очаги хронического воспаления • ПКР, развивающийся в ОХВ и в области язв более агрессивен: частота метастазирования 18 -40%.
Очаги хронического воспаления • ПКР, развивающийся в ОХВ и в области язв более агрессивен: частота метастазирования 18 -40%.
 Высыпания, вызванные вирусом папилломы человека
Высыпания, вызванные вирусом папилломы человека
 Верруциформная эпидермодисплазия Левандовского-Лютца • Редкое генетически обусловленное наследуемое нарушение иммунного ответа на определенные штаммы вируса папилломы человека (5, 8, 9, 12, 14, 15, 17, 19, 25, 36, 38, 47, 50) • Ассоциация с локусами EV 1 и EV 2 на 17 и 2 хромосомах • Множественные бородавчатые плоские высыпания гистологически сходные с вульгарными бородавками • Гистологически выраженные признаки вирусного поражения • У половины больных развивается злокачественная опухоль кожи на 4 -5 десятке лет жизни
Верруциформная эпидермодисплазия Левандовского-Лютца • Редкое генетически обусловленное наследуемое нарушение иммунного ответа на определенные штаммы вируса папилломы человека (5, 8, 9, 12, 14, 15, 17, 19, 25, 36, 38, 47, 50) • Ассоциация с локусами EV 1 и EV 2 на 17 и 2 хромосомах • Множественные бородавчатые плоские высыпания гистологически сходные с вульгарными бородавками • Гистологически выраженные признаки вирусного поражения • У половины больных развивается злокачественная опухоль кожи на 4 -5 десятке лет жизни
 Веррукозная карцинома - плоскоклеточная карцинома с низкой степенью дифференцировки (Ackerman, 1948). В зависимости от анатомической локализации обозначается другими названиями: 1. В аноурогенитальной области: гигантская остроконечная кондилома, опухоль Бушке - Левенштейна (Buschke - Lowenstein), гигантская злокачественная кондилома, веррукозная карцинома аногенитальной слизистой, карциномоподобная кондилома и кондиломатозная предраковая болезнь [ассоциация с ВПЧ низкого риска]. 2. На слизистой ротовой полости, дыхательных путей и органов пищеварения: опухоль Акермана (Ackerman), веррукозная карцинома Акермана, папиломатоз полости рта [ассоциация с ВПЧ низкого риска 6 и 11 и ВПЧ высокого риска 16 и 18; жевательным или нюхательным табаком]. 3. На ладонях и подошвах: веррукозная карцинома, epithelioma cuniculatum, carcinoma cuniculatum. 4 Другие области локализации на коже: кожная веррукозная карцинома, кожный карциноматозный папилломатоз, папилломатоз кожи.
Веррукозная карцинома - плоскоклеточная карцинома с низкой степенью дифференцировки (Ackerman, 1948). В зависимости от анатомической локализации обозначается другими названиями: 1. В аноурогенитальной области: гигантская остроконечная кондилома, опухоль Бушке - Левенштейна (Buschke - Lowenstein), гигантская злокачественная кондилома, веррукозная карцинома аногенитальной слизистой, карциномоподобная кондилома и кондиломатозная предраковая болезнь [ассоциация с ВПЧ низкого риска]. 2. На слизистой ротовой полости, дыхательных путей и органов пищеварения: опухоль Акермана (Ackerman), веррукозная карцинома Акермана, папиломатоз полости рта [ассоциация с ВПЧ низкого риска 6 и 11 и ВПЧ высокого риска 16 и 18; жевательным или нюхательным табаком]. 3. На ладонях и подошвах: веррукозная карцинома, epithelioma cuniculatum, carcinoma cuniculatum. 4 Другие области локализации на коже: кожная веррукозная карцинома, кожный карциноматозный папилломатоз, папилломатоз кожи.
 Веррукозная карцинома - Хотя обычно не метастазирует, может иметь локально агрессивное течение с выраженной деструкцией окружающих тканей - + может повторно рецидивировать при неадекватной терапии
Веррукозная карцинома - Хотя обычно не метастазирует, может иметь локально агрессивное течение с выраженной деструкцией окружающих тканей - + может повторно рецидивировать при неадекватной терапии
 Бовеноидный папулез • Клинический вариант ПКР in situ в области гениталий • Вызван онкогенными подтипами ВПЧ (16, 18, 30, 35 и др. ) • Обычно болеют взрослые 30 -40 лет • У больных женщин повышена распространенность дисплазии шейки матки • Распространенность выше у ВИЧ-инфицированных • Очаги могут регрессировать • 2, 6% трансформируется в ПКР
Бовеноидный папулез • Клинический вариант ПКР in situ в области гениталий • Вызван онкогенными подтипами ВПЧ (16, 18, 30, 35 и др. ) • Обычно болеют взрослые 30 -40 лет • У больных женщин повышена распространенность дисплазии шейки матки • Распространенность выше у ВИЧ-инфицированных • Очаги могут регрессировать • 2, 6% трансформируется в ПКР
 ПКР in situ и его варианты
ПКР in situ и его варианты
 Болезнь Бовена • Эритематозная слегка шелушащаяся бляшка с четкими границами и неправильными очертаниями, может иметь корки на поверхности, эрозии, очаги диспигментации, трещины. • Растет медленно но постоянно, до 8% очагов при отсутствии лечения проникают в дерму. • Ассоциация с злокачественными опухолями внутренних органов не подтверждена.
Болезнь Бовена • Эритематозная слегка шелушащаяся бляшка с четкими границами и неправильными очертаниями, может иметь корки на поверхности, эрозии, очаги диспигментации, трещины. • Растет медленно но постоянно, до 8% очагов при отсутствии лечения проникают в дерму. • Ассоциация с злокачественными опухолями внутренних органов не подтверждена.
 Эритроплазия Кейра • Клинический вариант ПКР in situ в области гениталий • Чаще всего – на головке полового члена у необрезанных мужчин • Ярко-красная папула с четкими границами и блестящей поверхностью
Эритроплазия Кейра • Клинический вариант ПКР in situ в области гениталий • Чаще всего – на головке полового члена у необрезанных мужчин • Ярко-красная папула с четкими границами и блестящей поверхностью
 Лечение карцином in situ Хирургическое иссечение Электрокоагуляция Кюретаж Криодеструкция Локальная радиотерапия Наружная химиотерапия (имиквимод, 5 фторурацил) • Лазерная коагуляция • • •
Лечение карцином in situ Хирургическое иссечение Электрокоагуляция Кюретаж Криодеструкция Локальная радиотерапия Наружная химиотерапия (имиквимод, 5 фторурацил) • Лазерная коагуляция • • •


