Желтухи. Выполнила: Малинина Н. П.
Желтухи. Выполнила: Малинина Н. П.
 Определение • Желтуха - жёлтое окрашивание тканей организма человека в результате избыточного накопления в крови жёлчного пигмента — билирубина и продуктов его обмена.
Определение • Желтуха - жёлтое окрашивание тканей организма человека в результате избыточного накопления в крови жёлчного пигмента — билирубина и продуктов его обмена.
 Различают: • Надпечёночные желтухи — возникают в связи с усилением процесса образования билирубина. При этом повышается его непрямая (неконъюгированная) фракция. • Печёночные желтухи. Развитие печеночных желтух связано с нарушением потребления (захвата) билирубина гепатоцитами. При этом повышается непрямая (неконъюгированная) фракция билирубина. • Подпечёночные желтухи — возникают при нарушении оттока желчи по внепеченочным желчным протокам (обтурационная желтуха).
Различают: • Надпечёночные желтухи — возникают в связи с усилением процесса образования билирубина. При этом повышается его непрямая (неконъюгированная) фракция. • Печёночные желтухи. Развитие печеночных желтух связано с нарушением потребления (захвата) билирубина гепатоцитами. При этом повышается непрямая (неконъюгированная) фракция билирубина. • Подпечёночные желтухи — возникают при нарушении оттока желчи по внепеченочным желчным протокам (обтурационная желтуха).
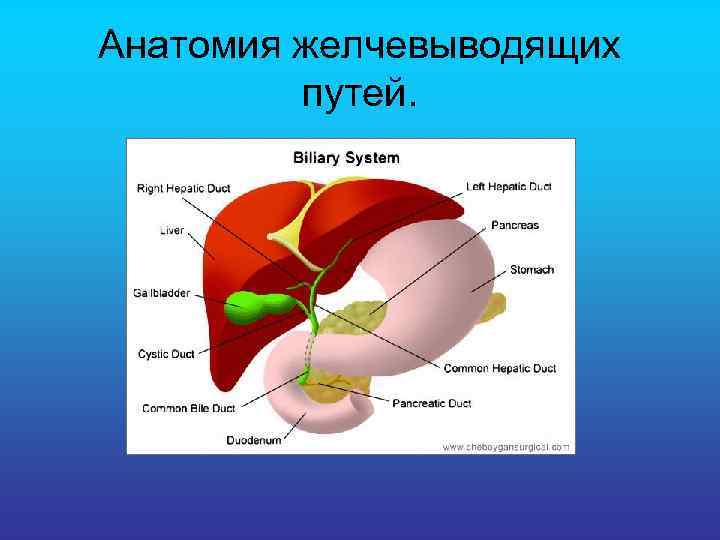 Анатомия желчевыводящих путей.
Анатомия желчевыводящих путей.
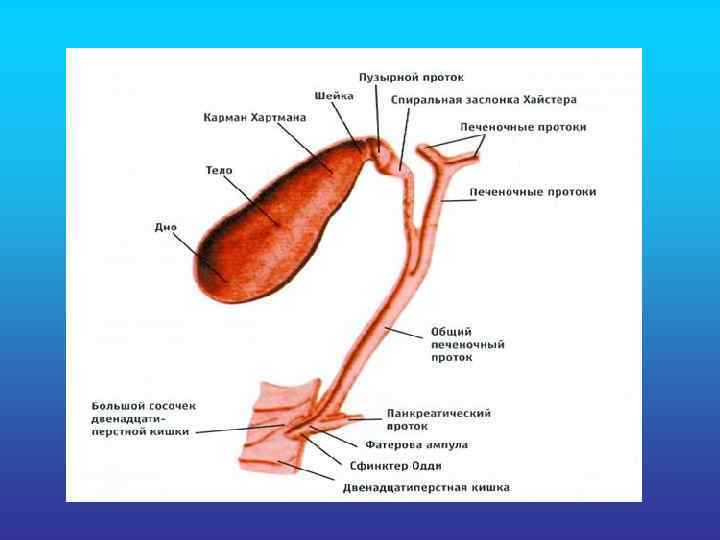
 • К желчевыводящей системе печени следует отнести желчные капилляры, септальные и междольковые желчные протоки, правый и левый печеночные, общий печеночный, пузырный, общий желчный протоки и желчный пузырь. Желчные капилляры имеют диаметр 1 — 2 мкм, их просветы ограничены печеночными клетками. Таким образом, печеночная клетка одной плоскостью обращена в сторону кровеносного капилляра, а другой — ограничивает желчный капилляр. Желчные капилляры располагаются в балках на глубине 2/3 радиуса дольки. Из желчных капилляров желчь поступает на периферию дольки в окружающие ее септальные желчные протоки, которые сливаются в междольковые желчные проточки (ductuli interlobulares). Они соединяются в правый (длиной 1 см) и левый (длиной 2 см) печеночные проточки (ductuli hepatici dexter et sinister), а последние сливаются в общий печеночный проток (длиной 2 — 3 см) (ductus hepaticus communis). Он покидает ворота печени и соединяется с пузырным протоком (ductus cysticus) длиной 3— 4 см. От места соединения общего печеночного и пузырного протоков начинается общий желчный проток (ductus choledochus) длиной 5 — 8 см, впадающий в двенадцатиперстную кишку. В его устье есть сфинктер, регулирующий поступление желчи из печени и желчного пузыря. Все протоки имеют идентичное строение. Они выстланы кубическим эпителием, а крупные протоки— цилиндрическим эпителием. У крупных протоков соединительнотканный слой также выражен значительно лучше. В желчных протоках практически отсутствуют мышечные элементы, только в пузырном и общем желчном протоках имеются сфинктеры.
• К желчевыводящей системе печени следует отнести желчные капилляры, септальные и междольковые желчные протоки, правый и левый печеночные, общий печеночный, пузырный, общий желчный протоки и желчный пузырь. Желчные капилляры имеют диаметр 1 — 2 мкм, их просветы ограничены печеночными клетками. Таким образом, печеночная клетка одной плоскостью обращена в сторону кровеносного капилляра, а другой — ограничивает желчный капилляр. Желчные капилляры располагаются в балках на глубине 2/3 радиуса дольки. Из желчных капилляров желчь поступает на периферию дольки в окружающие ее септальные желчные протоки, которые сливаются в междольковые желчные проточки (ductuli interlobulares). Они соединяются в правый (длиной 1 см) и левый (длиной 2 см) печеночные проточки (ductuli hepatici dexter et sinister), а последние сливаются в общий печеночный проток (длиной 2 — 3 см) (ductus hepaticus communis). Он покидает ворота печени и соединяется с пузырным протоком (ductus cysticus) длиной 3— 4 см. От места соединения общего печеночного и пузырного протоков начинается общий желчный проток (ductus choledochus) длиной 5 — 8 см, впадающий в двенадцатиперстную кишку. В его устье есть сфинктер, регулирующий поступление желчи из печени и желчного пузыря. Все протоки имеют идентичное строение. Они выстланы кубическим эпителием, а крупные протоки— цилиндрическим эпителием. У крупных протоков соединительнотканный слой также выражен значительно лучше. В желчных протоках практически отсутствуют мышечные элементы, только в пузырном и общем желчном протоках имеются сфинктеры.
 • Желчный пузырь (vesica fellea) имеет форму вытянутого мешка объемом 40— 60 мл. В желчном пузыре происходит концентрация желчи (в 6— 10 раз) за счет всасывания воды. Желчный пузырь располагается в передней части правой продольной борозды печени. Его стенка состоит из слизистой, мышечной и соединительнотканной оболочек. Часть стенки, обращенная в брюшную полость, покрыта брюшиной. В пузыре различают дно, тело и шейку. Шейка пузыря обращена к воротам печени и вместе с пузырным протоком располагается в lig. hepatoduodenale. Топография пузыря и общего желчного протока. Дно желчного пузыря соприкасается с париетальной брюшиной, проецируясь в углу, образованном реберной дугой и наружным краем прямой мышцы живота или при пересечении с реберной дугой линии, соединяющей верхушку подмышечной ямки с пупком. Пузырь соприкасается с поперечной ободочной кишкой, пилорической частью желудка и верхним отделом двенадцатиперстной кишки. Общий желчный проток залегает в латеральной части lig. hepatoduodenale, где он может легко пальпироваться на трупе или во время операции. Затем проток проходит позади верхней части двенадцатиперстной кишки, располагаясь справа от воротной вены или в 3— 4 см от пилорического сфинктера, проникая в толщу головки поджелудочной железы; его конечная часть прободает внутреннюю стенку нисходящей части двенадцатиперстной кишки. В этой части кишечной стенки формируется сфинктер общего желчного протока (m. sphincter ductus choledochi). Механизм желчеотделения. Так как желчь в печени вырабатывается постоянно, то в период между пищеварением сфинктер общего желчного протока сокращен и желчь поступает в желчный пузырь, где происходит концентрация ее путем всасывания воды. В период пищеварения наступает сокращение стенки желчного пузыря и расслабление сфинктера общего желчного протока. Концентрированная желчь пузыря примешивается к жидкой печеночной желчи и вытекает в кишечник.
• Желчный пузырь (vesica fellea) имеет форму вытянутого мешка объемом 40— 60 мл. В желчном пузыре происходит концентрация желчи (в 6— 10 раз) за счет всасывания воды. Желчный пузырь располагается в передней части правой продольной борозды печени. Его стенка состоит из слизистой, мышечной и соединительнотканной оболочек. Часть стенки, обращенная в брюшную полость, покрыта брюшиной. В пузыре различают дно, тело и шейку. Шейка пузыря обращена к воротам печени и вместе с пузырным протоком располагается в lig. hepatoduodenale. Топография пузыря и общего желчного протока. Дно желчного пузыря соприкасается с париетальной брюшиной, проецируясь в углу, образованном реберной дугой и наружным краем прямой мышцы живота или при пересечении с реберной дугой линии, соединяющей верхушку подмышечной ямки с пупком. Пузырь соприкасается с поперечной ободочной кишкой, пилорической частью желудка и верхним отделом двенадцатиперстной кишки. Общий желчный проток залегает в латеральной части lig. hepatoduodenale, где он может легко пальпироваться на трупе или во время операции. Затем проток проходит позади верхней части двенадцатиперстной кишки, располагаясь справа от воротной вены или в 3— 4 см от пилорического сфинктера, проникая в толщу головки поджелудочной железы; его конечная часть прободает внутреннюю стенку нисходящей части двенадцатиперстной кишки. В этой части кишечной стенки формируется сфинктер общего желчного протока (m. sphincter ductus choledochi). Механизм желчеотделения. Так как желчь в печени вырабатывается постоянно, то в период между пищеварением сфинктер общего желчного протока сокращен и желчь поступает в желчный пузырь, где происходит концентрация ее путем всасывания воды. В период пищеварения наступает сокращение стенки желчного пузыря и расслабление сфинктера общего желчного протока. Концентрированная желчь пузыря примешивается к жидкой печеночной желчи и вытекает в кишечник.
 Определение • Подпеченочная желтуха (обтурационная, механическая) – это патологическое состояние, синдромокомплекс, характеризующийся затруднением или полным прекращением поступления желчи из печени по магистральным желчным протокам в двенадцатиперстную кишку.
Определение • Подпеченочная желтуха (обтурационная, механическая) – это патологическое состояние, синдромокомплекс, характеризующийся затруднением или полным прекращением поступления желчи из печени по магистральным желчным протокам в двенадцатиперстную кишку.
 Этиология. Доброкачественные причины: • Камни желчных протоков (холедохолитиаз) • Рубцовая стриктура магистральных желчных протоков • Киста поджелудочной железы • Хронический индуративный панкреатит • Холангит • Стеноз большого дуоденального сосочка • Острый папиллит • Врожденные аномалии магистральных желчных протоков
Этиология. Доброкачественные причины: • Камни желчных протоков (холедохолитиаз) • Рубцовая стриктура магистральных желчных протоков • Киста поджелудочной железы • Хронический индуративный панкреатит • Холангит • Стеноз большого дуоденального сосочка • Острый папиллит • Врожденные аномалии магистральных желчных протоков
 Этиология. Злокачественные причины: • Опухоль печени, желчных протоков, большого дуоденального сосочка, головки поджелудочной железы • Распространенный рак желудка • Метастазы в печени опухолей различной локализации
Этиология. Злокачественные причины: • Опухоль печени, желчных протоков, большого дуоденального сосочка, головки поджелудочной железы • Распространенный рак желудка • Метастазы в печени опухолей различной локализации
 Патогенез. Основные нарушения, вызываемые механической желтухой: • Прогрессирующая ишемия печени • Прогрессирующая желчная гипертензия • Прогрессирующее уменьшение кровотока по воротной вене • Подавление иммунного статуса • Сочетание выраженных нарушений печени с частым развитием ПН
Патогенез. Основные нарушения, вызываемые механической желтухой: • Прогрессирующая ишемия печени • Прогрессирующая желчная гипертензия • Прогрессирующее уменьшение кровотока по воротной вене • Подавление иммунного статуса • Сочетание выраженных нарушений печени с частым развитием ПН
 Патогенез Механическое препятствие оттоку желчи -> застой (внепеченочный вторичный холестаз) и повышение давления желчи выше 270 мм. вод. ст. , расширение и разрыв желчных капилляров -> поступление желчи в кровь или через лимфатические пути. Появление желчи в крови обусловливает прямую гипербилирубинемию (увеличение содержания конъюгированного билирубина), гиперхолестеринемию, развитие холемического синдрома в связи с циркуляцией в крови желчных кислот, билирубинурию (окраска мочи — «цвет пива» ) и наличие желчных кислот в моче. Непоступление желчи в кишечник из-за механического препятствия в желчевыводящих путях приводит к тому, что не образуется и, следовательно, не выделяется стеркобилин с калом (обесцвеченный, ахоличный кал).
Патогенез Механическое препятствие оттоку желчи -> застой (внепеченочный вторичный холестаз) и повышение давления желчи выше 270 мм. вод. ст. , расширение и разрыв желчных капилляров -> поступление желчи в кровь или через лимфатические пути. Появление желчи в крови обусловливает прямую гипербилирубинемию (увеличение содержания конъюгированного билирубина), гиперхолестеринемию, развитие холемического синдрома в связи с циркуляцией в крови желчных кислот, билирубинурию (окраска мочи — «цвет пива» ) и наличие желчных кислот в моче. Непоступление желчи в кишечник из-за механического препятствия в желчевыводящих путях приводит к тому, что не образуется и, следовательно, не выделяется стеркобилин с калом (обесцвеченный, ахоличный кал).
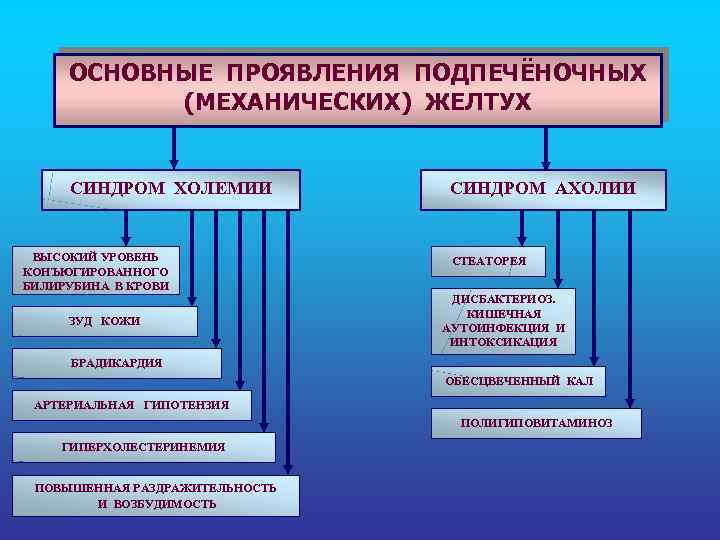 ОСНОВНЫЕ ПРОЯВЛЕНИЯ ПОДПЕЧЁНОЧНЫХ (МЕХАНИЧЕСКИХ) ЖЕЛТУХ СИНДРОМ ХОЛЕМИИ ВЫСОКИЙ УРОВЕНЬ КОНЪЮГИРОВАННОГО БИЛИРУБИНА В КРОВИ ЗУД КОЖИ СИНДРОМ АХОЛИИ СТЕАТОРЕЯ ДИСБАКТЕРИОЗ. КИШЕЧНАЯ АУТОИНФЕКЦИЯ И ИНТОКСИКАЦИЯ БРАДИКАРДИЯ ОБЕСЦВЕЧЕННЫЙ КАЛ АРТЕРИАЛЬНАЯ ГИПОТЕНЗИЯ ПОЛИГИПОВИТАМИНОЗ ГИПЕРХОЛЕСТЕРИНЕМИЯ ПОВЫШЕННАЯ РАЗДРАЖИТЕЛЬНОСТЬ И ВОЗБУДИМОСТЬ
ОСНОВНЫЕ ПРОЯВЛЕНИЯ ПОДПЕЧЁНОЧНЫХ (МЕХАНИЧЕСКИХ) ЖЕЛТУХ СИНДРОМ ХОЛЕМИИ ВЫСОКИЙ УРОВЕНЬ КОНЪЮГИРОВАННОГО БИЛИРУБИНА В КРОВИ ЗУД КОЖИ СИНДРОМ АХОЛИИ СТЕАТОРЕЯ ДИСБАКТЕРИОЗ. КИШЕЧНАЯ АУТОИНФЕКЦИЯ И ИНТОКСИКАЦИЯ БРАДИКАРДИЯ ОБЕСЦВЕЧЕННЫЙ КАЛ АРТЕРИАЛЬНАЯ ГИПОТЕНЗИЯ ПОЛИГИПОВИТАМИНОЗ ГИПЕРХОЛЕСТЕРИНЕМИЯ ПОВЫШЕННАЯ РАЗДРАЖИТЕЛЬНОСТЬ И ВОЗБУДИМОСТЬ
 Холемия. Возникает при попадании желчных кислот в кровь. • Брадикардия и снижение АД (ЖК действуют на синусовый узел, рецепторы и центр блуждающего нерва • Астено-вегетативный синдром (действие ЖК на ЦНС) • Кожный зуд (раздражение чувствительных нервных окончаний)
Холемия. Возникает при попадании желчных кислот в кровь. • Брадикардия и снижение АД (ЖК действуют на синусовый узел, рецепторы и центр блуждающего нерва • Астено-вегетативный синдром (действие ЖК на ЦНС) • Кожный зуд (раздражение чувствительных нервных окончаний)
 Ахолия. Не поступление желчи в кишечник. • Стеаторея 60 -70% жиров не перевариваются, вследствие того, что не активируются липаза, не эмульгируются жиры, не образуются растворимые комплексы ЖК с жирными кислотами. • Полигиповитаминоз – жирорастворимые витамины не всасываются. • Желчь обладает бактерицидными свойствами, поэтому при ее отсутствии возникает дисбактериоз • При ахолии не образуется стеркобилин, поэтому кал обесцвечивается.
Ахолия. Не поступление желчи в кишечник. • Стеаторея 60 -70% жиров не перевариваются, вследствие того, что не активируются липаза, не эмульгируются жиры, не образуются растворимые комплексы ЖК с жирными кислотами. • Полигиповитаминоз – жирорастворимые витамины не всасываются. • Желчь обладает бактерицидными свойствами, поэтому при ее отсутствии возникает дисбактериоз • При ахолии не образуется стеркобилин, поэтому кал обесцвечивается.
 Осложнения механической желтухи. • Синдром эндотоксемии – развивается вследствие нарушения детоксицирующей функции печени. • Печеночно-почечная недостаточность (микрососудистый тромбоз почек) • Печеночная энцефалопатия (всасывание токсических веществ через гематоэнцефалический барьер) • ДВС синдром (тромбогеморрагические изменения
Осложнения механической желтухи. • Синдром эндотоксемии – развивается вследствие нарушения детоксицирующей функции печени. • Печеночно-почечная недостаточность (микрососудистый тромбоз почек) • Печеночная энцефалопатия (всасывание токсических веществ через гематоэнцефалический барьер) • ДВС синдром (тромбогеморрагические изменения
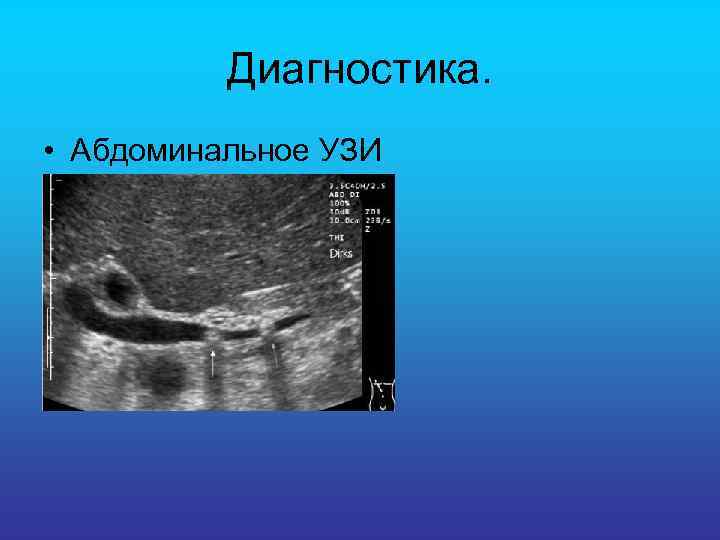 Диагностика. • Абдоминальное УЗИ
Диагностика. • Абдоминальное УЗИ
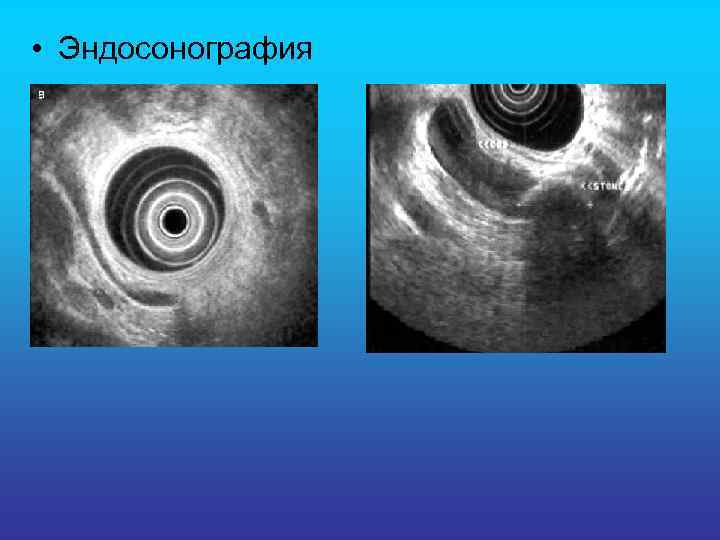 • Эндосонография
• Эндосонография
 • Эндоскопическая ретроградная холангиопанкретикография
• Эндоскопическая ретроградная холангиопанкретикография
 Диагностическая ЭРХПГ представляет собой контрастирование желчных протоков и протока поджелудочной железы, осуществляемое через большой дуоденальный (фатеров) сосочек (или иногда через малый дуоденальный сосочек). Наряду с возможностью контрастирования жёлчных протоков метод позволяет визуально оценить состояние желудка и 12 типерстной кишки, большого дуоденального сосочка и периампулярной области, а также констатировать факт поступления жёлчи в просвет кишки. Кроме того, при проведении ЭРХПГ, есть возможность взять материал для биопсии из патологически измененного сосочка двенадцатиперстной кишки и из стенозированных участков желчных протоков, а также произвести соскоб слизистой оболочки для цитологического исследования. Инвазивные методы исследования, связанные с прямым или ретроградным контрастированием желчевыводящих путей, позволяют определить уровень обтурации (закупорки), но не позволяют судить о характере и распространенности патологического процесса на окружающие органы и ткани, что особенно актуально у пациентов с подозрением на опухолевую обтурацию.
Диагностическая ЭРХПГ представляет собой контрастирование желчных протоков и протока поджелудочной железы, осуществляемое через большой дуоденальный (фатеров) сосочек (или иногда через малый дуоденальный сосочек). Наряду с возможностью контрастирования жёлчных протоков метод позволяет визуально оценить состояние желудка и 12 типерстной кишки, большого дуоденального сосочка и периампулярной области, а также констатировать факт поступления жёлчи в просвет кишки. Кроме того, при проведении ЭРХПГ, есть возможность взять материал для биопсии из патологически измененного сосочка двенадцатиперстной кишки и из стенозированных участков желчных протоков, а также произвести соскоб слизистой оболочки для цитологического исследования. Инвазивные методы исследования, связанные с прямым или ретроградным контрастированием желчевыводящих путей, позволяют определить уровень обтурации (закупорки), но не позволяют судить о характере и распространенности патологического процесса на окружающие органы и ткани, что особенно актуально у пациентов с подозрением на опухолевую обтурацию.
 Показания: Основными показаниями к проведению ЭРХПГ в клинике внутренних болезней являются: 1) необходимость уточнения характера патологического процесса в поджелудочной железе, в первую очередь, верификации диагноза хронического панкреатита; 2) дифференциальный диагноз желтух (в неясных случаях), главным образом, с целью подтверждения или исключения обтурации желчных путей; 3) уточнение причины механической желтухи; 4) уточнение причины постхолецистэктомического синдрома; 5) проведение экстренной эндоскопической сфинктеротомии и извлечение камня общего желчного протока.
Показания: Основными показаниями к проведению ЭРХПГ в клинике внутренних болезней являются: 1) необходимость уточнения характера патологического процесса в поджелудочной железе, в первую очередь, верификации диагноза хронического панкреатита; 2) дифференциальный диагноз желтух (в неясных случаях), главным образом, с целью подтверждения или исключения обтурации желчных путей; 3) уточнение причины механической желтухи; 4) уточнение причины постхолецистэктомического синдрома; 5) проведение экстренной эндоскопической сфинктеротомии и извлечение камня общего желчного протока.
 • Протовопоказания и ограничения: Проведение ЭРХПГ противопоказано при: 1) остром панкреатите; 2) остром инфаркте миокарда, инсульте, гипертоническом кризе, недостаточности кровообращения и у других тяжелых больных; 3) непереносимости препаратов йода.
• Протовопоказания и ограничения: Проведение ЭРХПГ противопоказано при: 1) остром панкреатите; 2) остром инфаркте миокарда, инсульте, гипертоническом кризе, недостаточности кровообращения и у других тяжелых больных; 3) непереносимости препаратов йода.
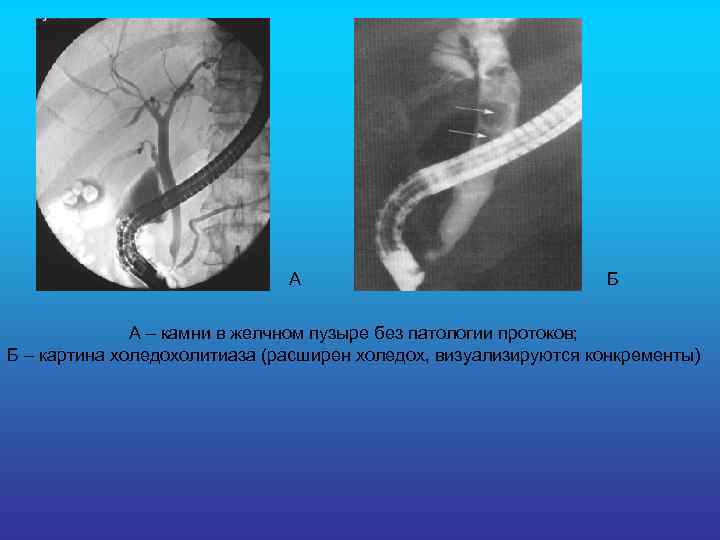 А Б А – камни в желчном пузыре без патологии протоков; Б – картина холедохолитиаза (расширен холедох, визуализируются конкременты)
А Б А – камни в желчном пузыре без патологии протоков; Б – картина холедохолитиаза (расширен холедох, визуализируются конкременты)
 • Чрескожная чреспеченочная холангиография (ЧЧХГ). При помощи ЧЧХГ желчные протоки выявляют в направлении физиологического тока желчи в отличие от ЭРХПГ, поэтому видна локализация и протяженность обструкции. Для пункции оптимальной является точка в 8 -9 межреберье по среднеаксилярной линии. Она выбирается под контролем рентгенотелевидения с учетом размеров печени. После обработки кожи и инфильтрации новокаином брюшной стенки при задержанном дыхании игла вводится на глубину 10 -12 см по направлению к XI-XII грудному позвонку. Направление и ход иглы контролируют на экране телевизора. Положение иглы при уколе – горизонтальное. После установки конца иглы приблизительно на расстоянии 2 см справа от позвоночника, иглу начинают медленно извлекать. С помощью шприца создается отрицательное давление. При появлении желчи кончик иглы находится в просвете желчного протока. После декомпрессии заполняют желчное дерево водорастворимым контрастным веществом (40 -60 мл). Просвечивание всегда сочетают с производством рентгенограмм.
• Чрескожная чреспеченочная холангиография (ЧЧХГ). При помощи ЧЧХГ желчные протоки выявляют в направлении физиологического тока желчи в отличие от ЭРХПГ, поэтому видна локализация и протяженность обструкции. Для пункции оптимальной является точка в 8 -9 межреберье по среднеаксилярной линии. Она выбирается под контролем рентгенотелевидения с учетом размеров печени. После обработки кожи и инфильтрации новокаином брюшной стенки при задержанном дыхании игла вводится на глубину 10 -12 см по направлению к XI-XII грудному позвонку. Направление и ход иглы контролируют на экране телевизора. Положение иглы при уколе – горизонтальное. После установки конца иглы приблизительно на расстоянии 2 см справа от позвоночника, иглу начинают медленно извлекать. С помощью шприца создается отрицательное давление. При появлении желчи кончик иглы находится в просвете желчного протока. После декомпрессии заполняют желчное дерево водорастворимым контрастным веществом (40 -60 мл). Просвечивание всегда сочетают с производством рентгенограмм.
 Показания к ЧЧХГ: • Дифференциальный диагноз холестаза при расширенных желчных протоках и неэффективности ЭРХПГ (чаще всего при «низком» блоке холедоха); • Подозрение на аномалию желчных протоков в детском возрасте; • Экстрапеченочный холестаз при билиодигестивных анастомозах. Противопоказания: • Аллергия к контрастным веществам; • Общее тяжелое состояние; • Нарушение свертывающей системы (ПТИ менее 50% тромбоциты менее 50 х109/л); • Печеночно-почечная недостаточность, асцит; • Гемангиомы правой доли печени; • Интерпозиция кишки между печенью и передней брюшной стенкой.
Показания к ЧЧХГ: • Дифференциальный диагноз холестаза при расширенных желчных протоках и неэффективности ЭРХПГ (чаще всего при «низком» блоке холедоха); • Подозрение на аномалию желчных протоков в детском возрасте; • Экстрапеченочный холестаз при билиодигестивных анастомозах. Противопоказания: • Аллергия к контрастным веществам; • Общее тяжелое состояние; • Нарушение свертывающей системы (ПТИ менее 50% тромбоциты менее 50 х109/л); • Печеночно-почечная недостаточность, асцит; • Гемангиомы правой доли печени; • Интерпозиция кишки между печенью и передней брюшной стенкой.
 Осложнения: • Желчный перитонит; • Кровотечение в брюшную полость; • Гемобилия — попадание крови в желчные протоки по градиенту давления (проявляется болью в правом подреберье, клиникой механической желтухи и кровотечения из верхних отделов ЖКТ); • Образование свищей между желчными протоками и сосудами печени с проникновением бактерий из желчной системы в кровеносное русло и развитие септицемии.
Осложнения: • Желчный перитонит; • Кровотечение в брюшную полость; • Гемобилия — попадание крови в желчные протоки по градиенту давления (проявляется болью в правом подреберье, клиникой механической желтухи и кровотечения из верхних отделов ЖКТ); • Образование свищей между желчными протоками и сосудами печени с проникновением бактерий из желчной системы в кровеносное русло и развитие септицемии.
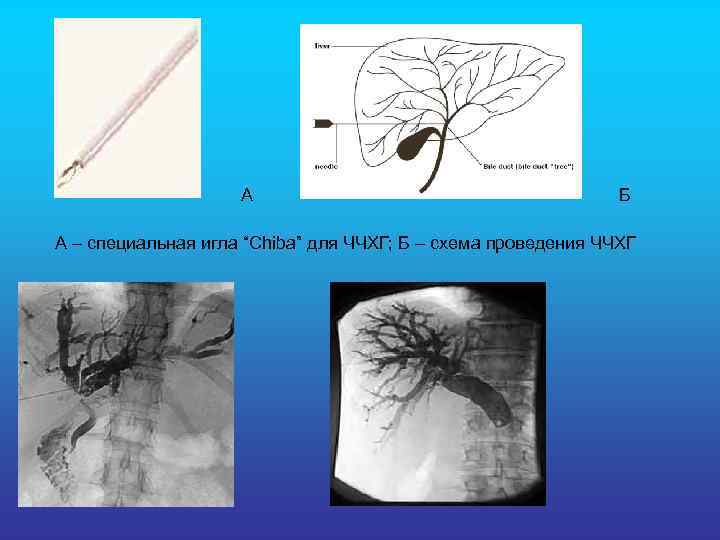 А Б А – специальная игла “Chiba” для ЧЧХГ; Б – схема проведения ЧЧХГ
А Б А – специальная игла “Chiba” для ЧЧХГ; Б – схема проведения ЧЧХГ
 • Контрастирование через желчный пузырь Один из распространенных способов контрастирования билиарного дерева - использование холецистостомы, наложенной прямым (хирургическим) путем либо пункиционным под контролем УЗИ или лапароскопии. Необходимое условие для выполнения подобного исследования - проходимость пузырного потока. Об этом, как правило, свидетельствует поступающая по дренажу желчь. Чаще всего необходимость наружного дренирования желчного пузыря возникает при сочетании механической желтухи с острым деструктивным холециститом или при опухолях головки поджелудочной железы (дистального отдела протоков), когда крайне тяжелое состояние больного не позволяет выполнить паллиативное или радикальное вмешательство традиционным образом.
• Контрастирование через желчный пузырь Один из распространенных способов контрастирования билиарного дерева - использование холецистостомы, наложенной прямым (хирургическим) путем либо пункиционным под контролем УЗИ или лапароскопии. Необходимое условие для выполнения подобного исследования - проходимость пузырного потока. Об этом, как правило, свидетельствует поступающая по дренажу желчь. Чаще всего необходимость наружного дренирования желчного пузыря возникает при сочетании механической желтухи с острым деструктивным холециститом или при опухолях головки поджелудочной железы (дистального отдела протоков), когда крайне тяжелое состояние больного не позволяет выполнить паллиативное или радикальное вмешательство традиционным образом.
 • Компьютерная томография и МРТ При наличии обоснованного подозрения на рак поджелудочной железы проводят КТ с контрастным усилением. Высокую разрешающую способность имеет КТ, позволяющая наряду с выявлением дилатации протоков и причины их обструкции выполнить прицельную биопсию или декомпрессивное вмешательство. В отличие от УЗИ диагностические способности метода не снижаются при метеоризме, асците, ожирении. В последние годы широкое распространение приобретает МР холангиопанкреатография, обладающая высокой точностью в диагностике причин МЖ, особенно в оценке характера и протяженности стриктур желчных путей, а также внутрипротоковых образований. Вместе с тем этот метод лишен пункционно-дренажных лечебных возможностей.
• Компьютерная томография и МРТ При наличии обоснованного подозрения на рак поджелудочной железы проводят КТ с контрастным усилением. Высокую разрешающую способность имеет КТ, позволяющая наряду с выявлением дилатации протоков и причины их обструкции выполнить прицельную биопсию или декомпрессивное вмешательство. В отличие от УЗИ диагностические способности метода не снижаются при метеоризме, асците, ожирении. В последние годы широкое распространение приобретает МР холангиопанкреатография, обладающая высокой точностью в диагностике причин МЖ, особенно в оценке характера и протяженности стриктур желчных путей, а также внутрипротоковых образований. Вместе с тем этот метод лишен пункционно-дренажных лечебных возможностей.
 • Радиоизотопная сцинтиграфия Сканирование-метод изучения распределения радионуклидов, селективно поглощаемых печенью, с целью оценки её структуры. Радионуклидное сканирование выполняется с помощью сканирующих устройств и гамматомографов. Сканирование проводится после внутривенного введения коллоидных растворов меченых Au 198, In 111, или технеций-серного коллоида Tc m 99 наиболее широко используется для обычного сканирования печени, при отсутствии тяжелого поражения дает отличное изображение печени. Продолжительность сканирования печени обычно не превышает 60 -90 мин, а при использовании сканирующих препаратов современного типа -6 -15 минут. Показания: • Идентификация внутрипеченочных дефектов накопления; • Исследование билиарного тракта. Сканирование позволяет выявит внутрипеченочные дефекты накопления. Обнаружение этих дефектов - основная цель санирования. Причины внутрипеченочных дефектов накопления: • Опухоли доброкачественные и злокачественные( первичные, метастатические лимфомы) • Абсцессы ( гнойные, амебные, туберкулезные) • Кисты (солитарные, поликистоз, эхинококкоз) • Другие причины (цирроз, очаговая узловатая гиперплазия, острый гепатит, амилоидоз) Различные очаговые поражения выявляются на сцинтиграммах в виде зон резкого понижения накопления радионуклидов, что выглядит на черно-белых сцинтиграммахкак фокусы с неровным контуром, редкой штриховкой или без неё или области резкого изменения цвета штрихов.
• Радиоизотопная сцинтиграфия Сканирование-метод изучения распределения радионуклидов, селективно поглощаемых печенью, с целью оценки её структуры. Радионуклидное сканирование выполняется с помощью сканирующих устройств и гамматомографов. Сканирование проводится после внутривенного введения коллоидных растворов меченых Au 198, In 111, или технеций-серного коллоида Tc m 99 наиболее широко используется для обычного сканирования печени, при отсутствии тяжелого поражения дает отличное изображение печени. Продолжительность сканирования печени обычно не превышает 60 -90 мин, а при использовании сканирующих препаратов современного типа -6 -15 минут. Показания: • Идентификация внутрипеченочных дефектов накопления; • Исследование билиарного тракта. Сканирование позволяет выявит внутрипеченочные дефекты накопления. Обнаружение этих дефектов - основная цель санирования. Причины внутрипеченочных дефектов накопления: • Опухоли доброкачественные и злокачественные( первичные, метастатические лимфомы) • Абсцессы ( гнойные, амебные, туберкулезные) • Кисты (солитарные, поликистоз, эхинококкоз) • Другие причины (цирроз, очаговая узловатая гиперплазия, острый гепатит, амилоидоз) Различные очаговые поражения выявляются на сцинтиграммах в виде зон резкого понижения накопления радионуклидов, что выглядит на черно-белых сцинтиграммахкак фокусы с неровным контуром, редкой штриховкой или без неё или области резкого изменения цвета штрихов.
 Лечение. • Консервативное. Инфузионная терапия (глюкоза с инсулином, солевые растворы, гемодез, белковых компонентов, кровезаменителей). Витаминотерапия Препараты, улучшающие функцию печени (кокарбоксилаза, сирепар, эссенциале) Аминокислоты Стероидные гормоны (преднизолон) Детоксикация (плазмаферез, гемосорбция)
Лечение. • Консервативное. Инфузионная терапия (глюкоза с инсулином, солевые растворы, гемодез, белковых компонентов, кровезаменителей). Витаминотерапия Препараты, улучшающие функцию печени (кокарбоксилаза, сирепар, эссенциале) Аминокислоты Стероидные гормоны (преднизолон) Детоксикация (плазмаферез, гемосорбция)
 Хирургическое лечение. • Первый этап: декомпрессия желчевыводящих путей Первый этап: К малоинвазивным инструментальным методам относятся: • Эндоскопические методы (лечебная ЭРХПГ с эндоскопической папиллосфинктеротомией (ЭПСТ), литотрипсией, литоэктсракцией, бужированием, дренированием протоков); • Чрезкожная чрезпеченочная холангиостомия (ЧЧХС) с наружным или наружно-внутренним дренированием; К прямым хирургическим вмешательствам относятся: • Дренирование через холецистостомическое отверстие; • Лапароскопическое дренирование холедоха • Реконструктивные операции на желчных путях и наложение билиодигестивных анастомозов (на первом этапе обычно не используются).
Хирургическое лечение. • Первый этап: декомпрессия желчевыводящих путей Первый этап: К малоинвазивным инструментальным методам относятся: • Эндоскопические методы (лечебная ЭРХПГ с эндоскопической папиллосфинктеротомией (ЭПСТ), литотрипсией, литоэктсракцией, бужированием, дренированием протоков); • Чрезкожная чрезпеченочная холангиостомия (ЧЧХС) с наружным или наружно-внутренним дренированием; К прямым хирургическим вмешательствам относятся: • Дренирование через холецистостомическое отверстие; • Лапароскопическое дренирование холедоха • Реконструктивные операции на желчных путях и наложение билиодигестивных анастомозов (на первом этапе обычно не используются).
 • Второй этап – окончательное лечение. • • Стентирование протоков (эндоскопическое при ЭРХПГ или ЧЧХС) как паллиативные вмешательства; • • Радикальные хирургические операции, направленные на восстановление проходимости желчных путей; • • Наложение обходных билиодигестивных анастомозов.
• Второй этап – окончательное лечение. • • Стентирование протоков (эндоскопическое при ЭРХПГ или ЧЧХС) как паллиативные вмешательства; • • Радикальные хирургические операции, направленные на восстановление проходимости желчных путей; • • Наложение обходных билиодигестивных анастомозов.
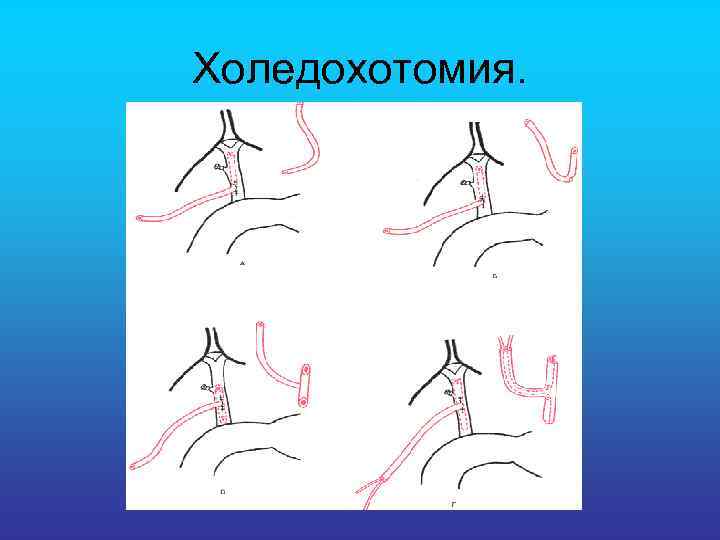 Холедохотомия.
Холедохотомия.
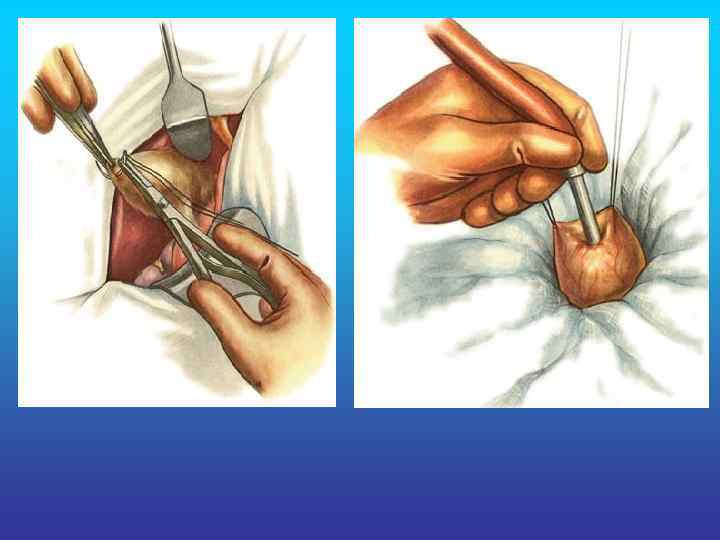
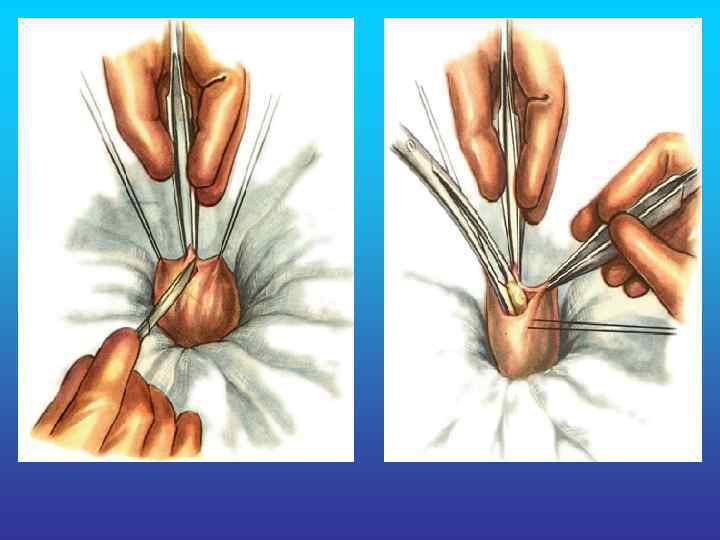
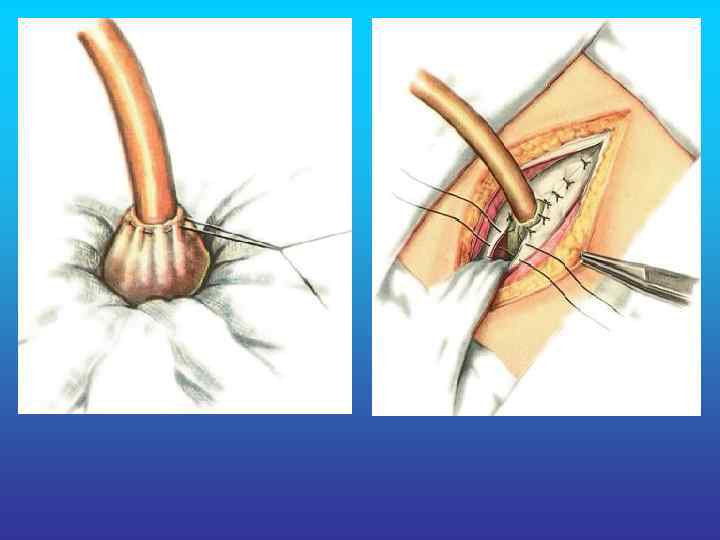
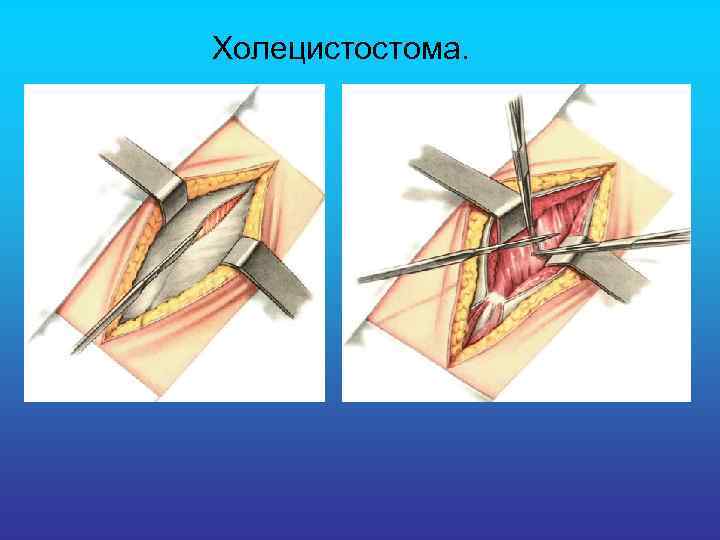 Холецистостома.
Холецистостома.
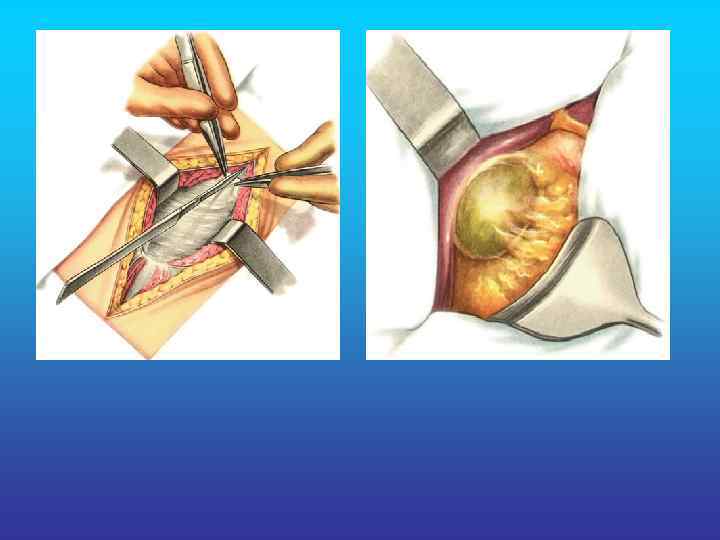
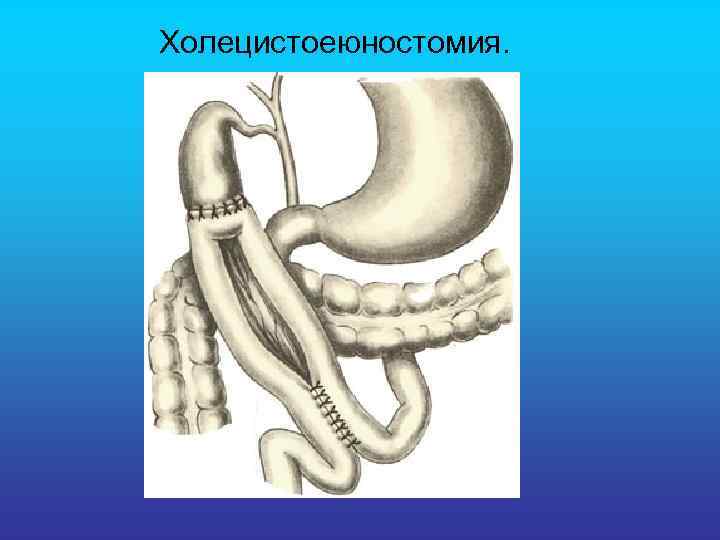 Холецистоеюностомия.
Холецистоеюностомия.
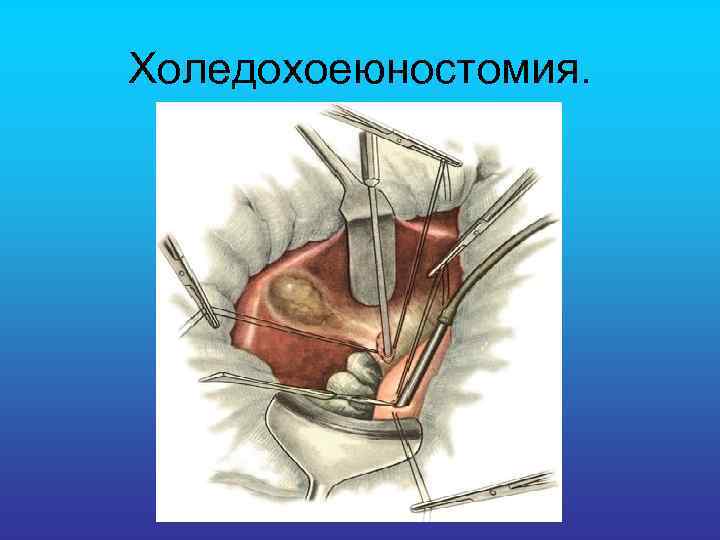 Холедохоеюностомия.
Холедохоеюностомия.
 • Операции при стенозе БДС. Наиболее частым оперативным вмешательством при этой патологии бывает папиллосфинктеротомия. Рассечение папиллы производят соответственно на 11 часах циферблата, что предупреждает повреждение дистального отдела панкреатического протока. Операции при структурах внепеченочных желчных протоков. Большое значение для выбора способа формирования билиоди гестивного с соустья имеет локализация и протяженность структуры печеночножелчного протока. При каждом виде (высокая или низкая) структуры требуется выполнение соответствующего ей хирургического вмешательства, восстанавливающего пассаж желчи в желудочнокишечный тракт. Соустье должно быть не менее 2, 5 -3 см, а формирование его должно осуществляться атравматическими иглами и применяться тонкий шовный материал. С целью облегчения техники формирования гепатикоэнтероанастомоза, для декомпрессии желчных путей и профилактики сужения просвета анастомоза можно использовать методику наружного дренирования сформированного билидигестивного анастомоза транспеченочным дренажом по Смиту или Прадери.
• Операции при стенозе БДС. Наиболее частым оперативным вмешательством при этой патологии бывает папиллосфинктеротомия. Рассечение папиллы производят соответственно на 11 часах циферблата, что предупреждает повреждение дистального отдела панкреатического протока. Операции при структурах внепеченочных желчных протоков. Большое значение для выбора способа формирования билиоди гестивного с соустья имеет локализация и протяженность структуры печеночножелчного протока. При каждом виде (высокая или низкая) структуры требуется выполнение соответствующего ей хирургического вмешательства, восстанавливающего пассаж желчи в желудочнокишечный тракт. Соустье должно быть не менее 2, 5 -3 см, а формирование его должно осуществляться атравматическими иглами и применяться тонкий шовный материал. С целью облегчения техники формирования гепатикоэнтероанастомоза, для декомпрессии желчных путей и профилактики сужения просвета анастомоза можно использовать методику наружного дренирования сформированного билидигестивного анастомоза транспеченочным дренажом по Смиту или Прадери.