Желтухи и гепатиты.ppt
- Количество слайдов: 80
 Желтухи у детей
Желтухи у детей
 Желтуха – визуальное проявление гипербилирубинемии Билирубин – конечный продукт катаболизма протопорфиринового кольца гема. При распаде 1 гр Нb образуется 34 мг билирубина. У взрослых желтуха появляется при уровне билирубина более 25 мкмоль/л, у доношенных новорожденных – 85 мкмоль/л, у недоношенных – 105 - 120 мкмоль/л.
Желтуха – визуальное проявление гипербилирубинемии Билирубин – конечный продукт катаболизма протопорфиринового кольца гема. При распаде 1 гр Нb образуется 34 мг билирубина. У взрослых желтуха появляется при уровне билирубина более 25 мкмоль/л, у доношенных новорожденных – 85 мкмоль/л, у недоношенных – 105 - 120 мкмоль/л.
 Желтуха (греч. ikterus) * синдром, характеризующийся избыточным содержанием в крови, интерстициальной жидкости и моче компонентов желчи, желтушным окрашиванием кожи, слизистых оболочек и биологических жидкостей
Желтуха (греч. ikterus) * синдром, характеризующийся избыточным содержанием в крови, интерстициальной жидкости и моче компонентов желчи, желтушным окрашиванием кожи, слизистых оболочек и биологических жидкостей
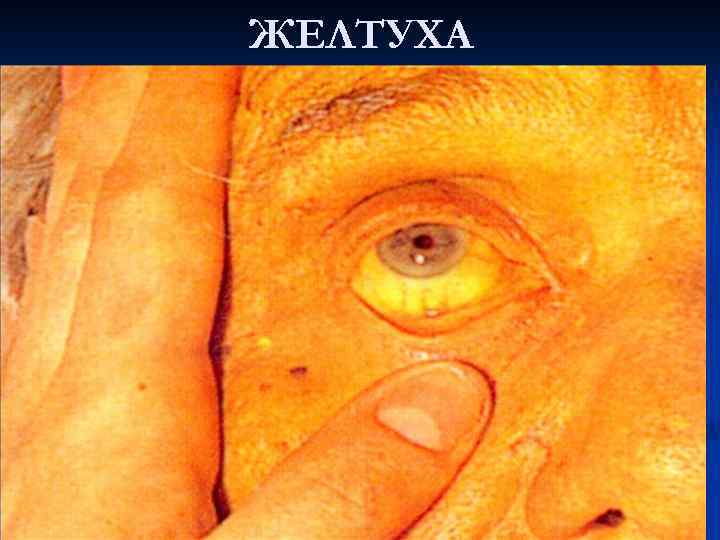 ЖЕЛТУХА
ЖЕЛТУХА
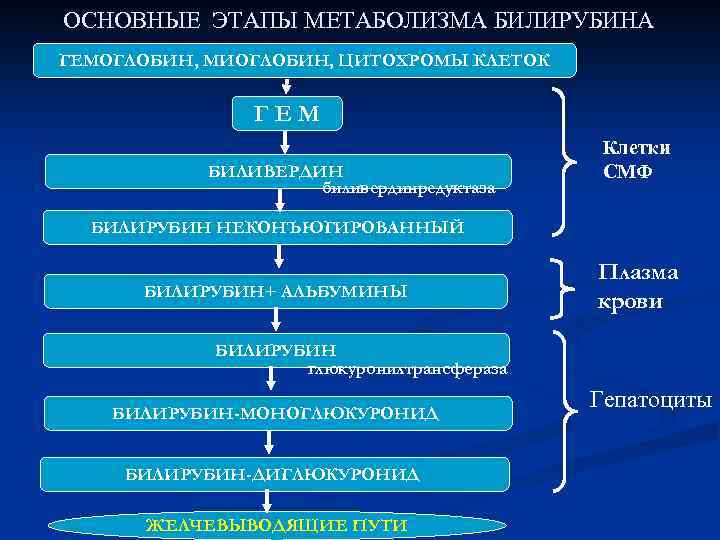 ОСНОВНЫЕ ЭТАПЫ МЕТАБОЛИЗМА БИЛИРУБИНА ГЕМОГЛОБИН, МИОГЛОБИН, ЦИТОХРОМЫ КЛЕТОК ГЕМ БИЛИВЕРДИН биливердинредуктаза Клетки СМФ БИЛИРУБИН НЕКОНЪЮГИРОВАННЫЙ БИЛИРУБИН+ АЛЬБУМИНЫ Плазма крови БИЛИРУБИН глюкуронилтрансфераза БИЛИРУБИН-МОНОГЛЮКУРОНИД БИЛИРУБИН-ДИГЛЮКУРОНИД ЖЕЛЧЕВЫВОДЯЩИЕ ПУТИ Гепатоциты
ОСНОВНЫЕ ЭТАПЫ МЕТАБОЛИЗМА БИЛИРУБИНА ГЕМОГЛОБИН, МИОГЛОБИН, ЦИТОХРОМЫ КЛЕТОК ГЕМ БИЛИВЕРДИН биливердинредуктаза Клетки СМФ БИЛИРУБИН НЕКОНЪЮГИРОВАННЫЙ БИЛИРУБИН+ АЛЬБУМИНЫ Плазма крови БИЛИРУБИН глюкуронилтрансфераза БИЛИРУБИН-МОНОГЛЮКУРОНИД БИЛИРУБИН-ДИГЛЮКУРОНИД ЖЕЛЧЕВЫВОДЯЩИЕ ПУТИ Гепатоциты
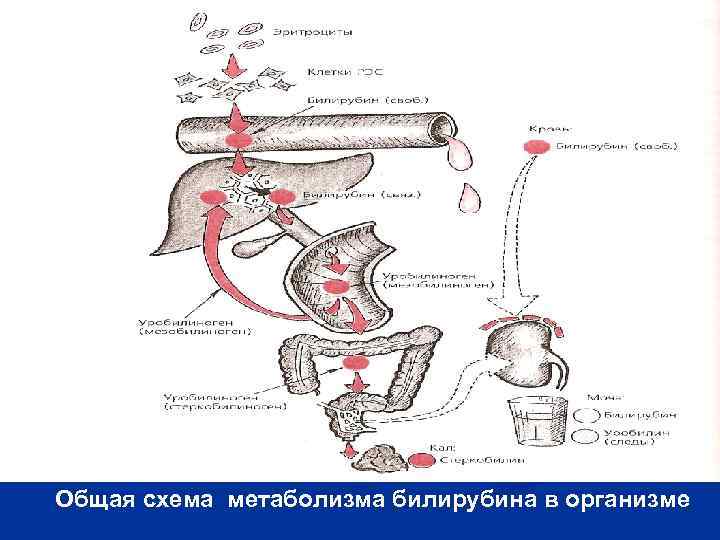 Общая схема метаболизма билирубина в организме
Общая схема метаболизма билирубина в организме
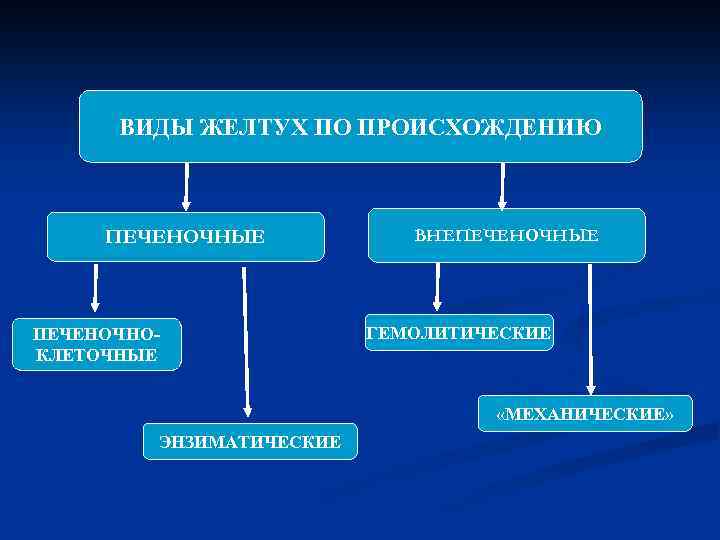 ВИДЫ ЖЕЛТУХ ПО ПРОИСХОЖДЕНИЮ ПЕЧЕНОЧНЫЕ ПЕЧЕНОЧНОКЛЕТОЧНЫЕ ВНЕПЕЧЕНОЧНЫЕ ГЕМОЛИТИЧЕСКИЕ «МЕХАНИЧЕСКИЕ» ЭНЗИМАТИЧЕСКИЕ
ВИДЫ ЖЕЛТУХ ПО ПРОИСХОЖДЕНИЮ ПЕЧЕНОЧНЫЕ ПЕЧЕНОЧНОКЛЕТОЧНЫЕ ВНЕПЕЧЕНОЧНЫЕ ГЕМОЛИТИЧЕСКИЕ «МЕХАНИЧЕСКИЕ» ЭНЗИМАТИЧЕСКИЕ
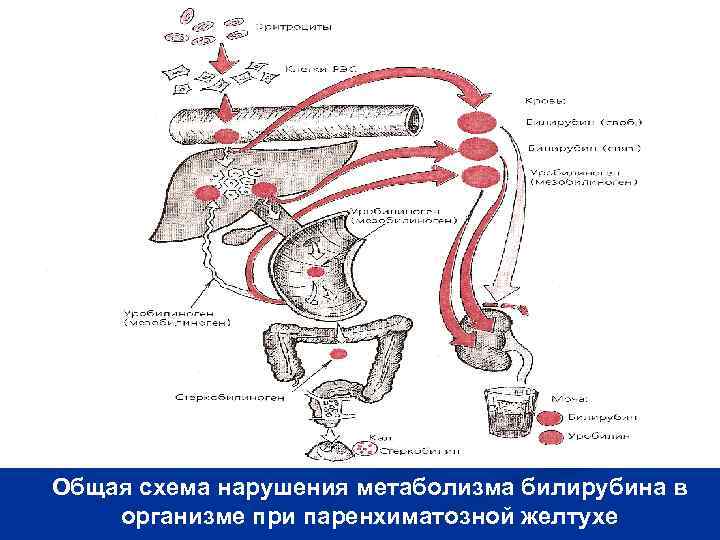 Общая схема нарушения метаболизма билирубина в организме при паренхиматозной желтухе
Общая схема нарушения метаболизма билирубина в организме при паренхиматозной желтухе
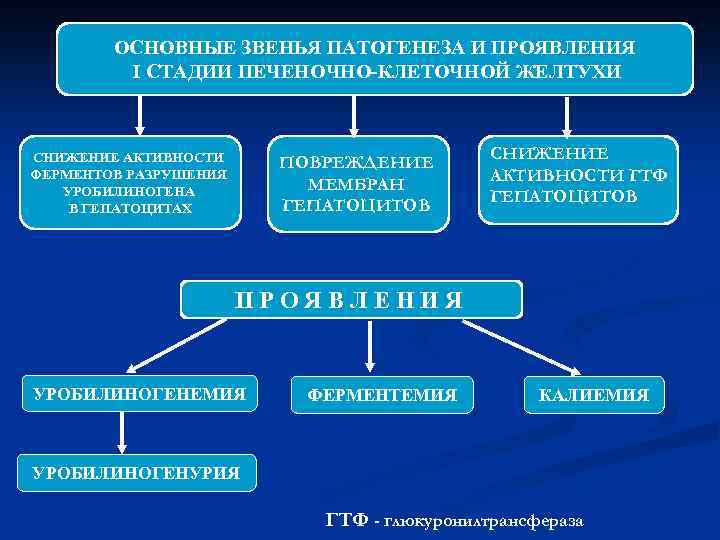 ОСНОВНЫЕ ЗВЕНЬЯ ПАТОГЕНЕЗА И ПРОЯВЛЕНИЯ I СТАДИИ ПЕЧЕНОЧНО-КЛЕТОЧНОЙ ЖЕЛТУХИ СНИЖЕНИЕ АКТИВНОСТИ ФЕРМЕНТОВ РАЗРУШЕНИЯ УРОБИЛИНОГЕНА В ГЕПАТОЦИТАХ ПОВРЕЖДЕНИЕ МЕМБРАН ГЕПАТОЦИТОВ СНИЖЕНИЕ АКТИВНОСТИ ГТФ ГЕПАТОЦИТОВ ПРОЯВЛЕНИЯ УРОБИЛИНОГЕНЕМИЯ ФЕРМЕНТЕМИЯ КАЛИЕМИЯ УРОБИЛИНОГЕНУРИЯ ГТФ - глюкуронилтрансфераза
ОСНОВНЫЕ ЗВЕНЬЯ ПАТОГЕНЕЗА И ПРОЯВЛЕНИЯ I СТАДИИ ПЕЧЕНОЧНО-КЛЕТОЧНОЙ ЖЕЛТУХИ СНИЖЕНИЕ АКТИВНОСТИ ФЕРМЕНТОВ РАЗРУШЕНИЯ УРОБИЛИНОГЕНА В ГЕПАТОЦИТАХ ПОВРЕЖДЕНИЕ МЕМБРАН ГЕПАТОЦИТОВ СНИЖЕНИЕ АКТИВНОСТИ ГТФ ГЕПАТОЦИТОВ ПРОЯВЛЕНИЯ УРОБИЛИНОГЕНЕМИЯ ФЕРМЕНТЕМИЯ КАЛИЕМИЯ УРОБИЛИНОГЕНУРИЯ ГТФ - глюкуронилтрансфераза
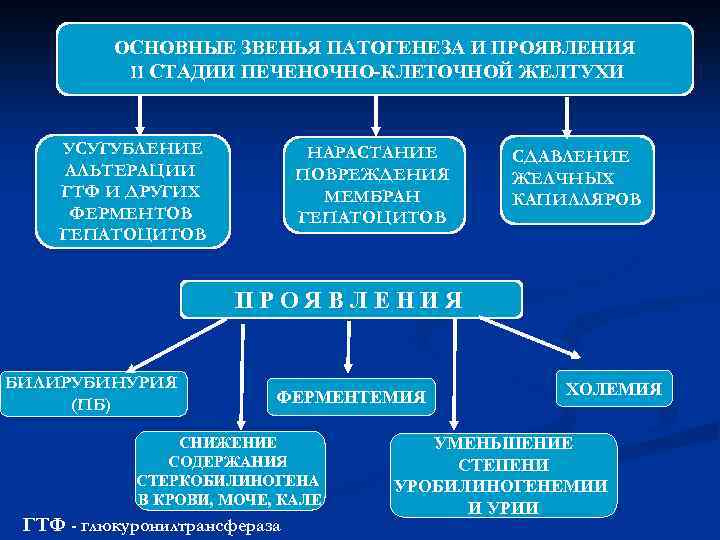 ОСНОВНЫЕ ЗВЕНЬЯ ПАТОГЕНЕЗА И ПРОЯВЛЕНИЯ II СТАДИИ ПЕЧЕНОЧНО-КЛЕТОЧНОЙ ЖЕЛТУХИ УСУГУБЛЕНИЕ АЛЬТЕРАЦИИ ГТФ И ДРУГИХ ФЕРМЕНТОВ ГЕПАТОЦИТОВ НАРАСТАНИЕ ПОВРЕЖДЕНИЯ МЕМБРАН ГЕПАТОЦИТОВ СДАВЛЕНИЕ ЖЕЛЧНЫХ КАПИЛЛЯРОВ ПРОЯВЛЕНИЯ БИЛИРУБИНУРИЯ (ПБ) ФЕРМЕНТЕМИЯ СНИЖЕНИЕ СОДЕРЖАНИЯ СТЕРКОБИЛИНОГЕНА В КРОВИ, МОЧЕ, КАЛЕ ГТФ - глюкуронилтрансфераза ХОЛЕМИЯ УМЕНЬШЕНИЕ СТЕПЕНИ УРОБИЛИНОГЕНЕМИИ И УРИИ
ОСНОВНЫЕ ЗВЕНЬЯ ПАТОГЕНЕЗА И ПРОЯВЛЕНИЯ II СТАДИИ ПЕЧЕНОЧНО-КЛЕТОЧНОЙ ЖЕЛТУХИ УСУГУБЛЕНИЕ АЛЬТЕРАЦИИ ГТФ И ДРУГИХ ФЕРМЕНТОВ ГЕПАТОЦИТОВ НАРАСТАНИЕ ПОВРЕЖДЕНИЯ МЕМБРАН ГЕПАТОЦИТОВ СДАВЛЕНИЕ ЖЕЛЧНЫХ КАПИЛЛЯРОВ ПРОЯВЛЕНИЯ БИЛИРУБИНУРИЯ (ПБ) ФЕРМЕНТЕМИЯ СНИЖЕНИЕ СОДЕРЖАНИЯ СТЕРКОБИЛИНОГЕНА В КРОВИ, МОЧЕ, КАЛЕ ГТФ - глюкуронилтрансфераза ХОЛЕМИЯ УМЕНЬШЕНИЕ СТЕПЕНИ УРОБИЛИНОГЕНЕМИИ И УРИИ
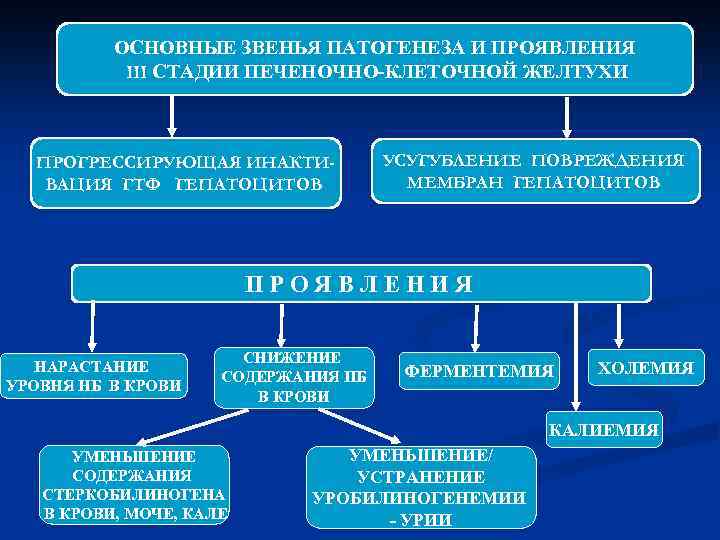 ОСНОВНЫЕ ЗВЕНЬЯ ПАТОГЕНЕЗА И ПРОЯВЛЕНИЯ III СТАДИИ ПЕЧЕНОЧНО-КЛЕТОЧНОЙ ЖЕЛТУХИ ПРОГРЕССИРУЮЩАЯ ИНАКТИВАЦИЯ ГТФ ГЕПАТОЦИТОВ УСУГУБЛЕНИЕ ПОВРЕЖДЕНИЯ МЕМБРАН ГЕПАТОЦИТОВ ПРОЯВЛЕНИЯ НАРАСТАНИЕ УРОВНЯ НБ В КРОВИ СНИЖЕНИЕ СОДЕРЖАНИЯ ПБ В КРОВИ ФЕРМЕНТЕМИЯ ХОЛЕМИЯ КАЛИЕМИЯ УМЕНЬШЕНИЕ СОДЕРЖАНИЯ СТЕРКОБИЛИНОГЕНА В КРОВИ, МОЧЕ, КАЛЕ УМЕНЬШЕНИЕ/ УСТРАНЕНИЕ УРОБИЛИНОГЕНЕМИИ - УРИИ
ОСНОВНЫЕ ЗВЕНЬЯ ПАТОГЕНЕЗА И ПРОЯВЛЕНИЯ III СТАДИИ ПЕЧЕНОЧНО-КЛЕТОЧНОЙ ЖЕЛТУХИ ПРОГРЕССИРУЮЩАЯ ИНАКТИВАЦИЯ ГТФ ГЕПАТОЦИТОВ УСУГУБЛЕНИЕ ПОВРЕЖДЕНИЯ МЕМБРАН ГЕПАТОЦИТОВ ПРОЯВЛЕНИЯ НАРАСТАНИЕ УРОВНЯ НБ В КРОВИ СНИЖЕНИЕ СОДЕРЖАНИЯ ПБ В КРОВИ ФЕРМЕНТЕМИЯ ХОЛЕМИЯ КАЛИЕМИЯ УМЕНЬШЕНИЕ СОДЕРЖАНИЯ СТЕРКОБИЛИНОГЕНА В КРОВИ, МОЧЕ, КАЛЕ УМЕНЬШЕНИЕ/ УСТРАНЕНИЕ УРОБИЛИНОГЕНЕМИИ - УРИИ
 НАИБОЛЕЕ ЧАСТЫЕ ВИДЫ ЭНЗИМОПАТИЧЕСКИХ ЖЕЛТУХ СИНДРОМ КРИГЛЕРАНАЙЯРА СИНДРОМ ЖИЛЬБЕРА ОСНОВНЫЕ • Длительное умеренное повышение уровня НБ в крови • Снижение уровня стеркобилиногена в крови, моче, кале (у отдельных пациентов) • Увеличение содержания МГБ в желчи • Значительное повышение содержания НБ в крови (при I типе) • Снижение уровня стеркобилиногена в крови, моче, кале • Значительное увеличение содержания МГБ в желчи * Билирубиновая • энцефалопатия • (при I типе у детей) СИНДРОМ ДАБИНАДЖОНСОНА СИНДРОМ РОТОРА ПРОЯВЛЕНИЯ • Повышение уровня ПБ в крови • Возрастание содержания НБ в крови (за счёт деглюкуронизации в гепатобилиарной системе) • Желудочнокишечные расстройства • Отложение тёмного пигмента в гепатоцитах • Повышение содержания ПБ в крови (моноглюкуронид) • Увеличение уровня общих копропорфиринов в моче
НАИБОЛЕЕ ЧАСТЫЕ ВИДЫ ЭНЗИМОПАТИЧЕСКИХ ЖЕЛТУХ СИНДРОМ КРИГЛЕРАНАЙЯРА СИНДРОМ ЖИЛЬБЕРА ОСНОВНЫЕ • Длительное умеренное повышение уровня НБ в крови • Снижение уровня стеркобилиногена в крови, моче, кале (у отдельных пациентов) • Увеличение содержания МГБ в желчи • Значительное повышение содержания НБ в крови (при I типе) • Снижение уровня стеркобилиногена в крови, моче, кале • Значительное увеличение содержания МГБ в желчи * Билирубиновая • энцефалопатия • (при I типе у детей) СИНДРОМ ДАБИНАДЖОНСОНА СИНДРОМ РОТОРА ПРОЯВЛЕНИЯ • Повышение уровня ПБ в крови • Возрастание содержания НБ в крови (за счёт деглюкуронизации в гепатобилиарной системе) • Желудочнокишечные расстройства • Отложение тёмного пигмента в гепатоцитах • Повышение содержания ПБ в крови (моноглюкуронид) • Увеличение уровня общих копропорфиринов в моче
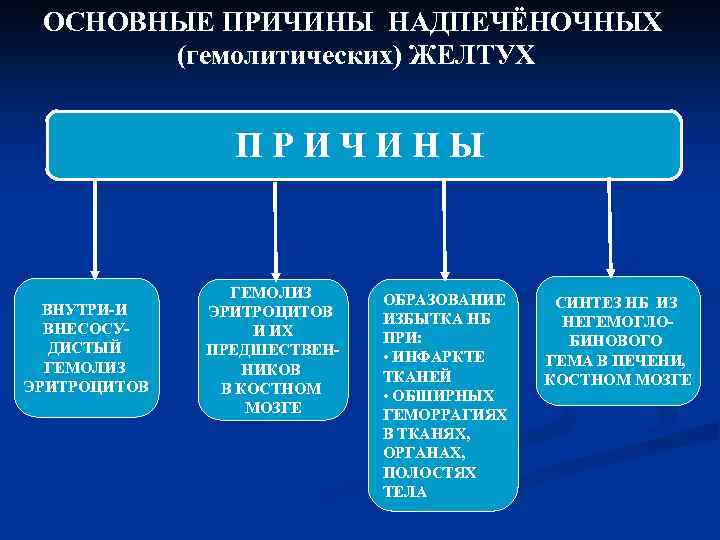 ОСНОВНЫЕ ПРИЧИНЫ НАДПЕЧЁНОЧНЫХ (гемолитических) ЖЕЛТУХ ПРИЧИНЫ ВНУТРИ-И ВНЕСОСУДИСТЫЙ ГЕМОЛИЗ ЭРИТРОЦИТОВ И ИХ ПРЕДШЕСТВЕННИКОВ В КОСТНОМ МОЗГЕ ОБРАЗОВАНИЕ ИЗБЫТКА НБ ПРИ: • ИНФАРКТЕ ТКАНЕЙ • ОБШИРНЫХ ГЕМОРРАГИЯХ В ТКАНЯХ, ОРГАНАХ, ПОЛОСТЯХ ТЕЛА СИНТЕЗ НБ ИЗ НЕГЕМОГЛОБИНОВОГО ГЕМА В ПЕЧЕНИ, КОСТНОМ МОЗГЕ
ОСНОВНЫЕ ПРИЧИНЫ НАДПЕЧЁНОЧНЫХ (гемолитических) ЖЕЛТУХ ПРИЧИНЫ ВНУТРИ-И ВНЕСОСУДИСТЫЙ ГЕМОЛИЗ ЭРИТРОЦИТОВ И ИХ ПРЕДШЕСТВЕННИКОВ В КОСТНОМ МОЗГЕ ОБРАЗОВАНИЕ ИЗБЫТКА НБ ПРИ: • ИНФАРКТЕ ТКАНЕЙ • ОБШИРНЫХ ГЕМОРРАГИЯХ В ТКАНЯХ, ОРГАНАХ, ПОЛОСТЯХ ТЕЛА СИНТЕЗ НБ ИЗ НЕГЕМОГЛОБИНОВОГО ГЕМА В ПЕЧЕНИ, КОСТНОМ МОЗГЕ
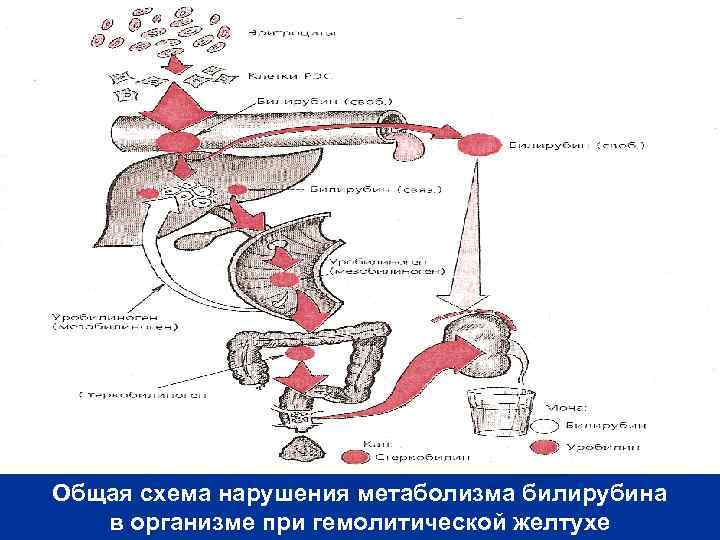 Общая схема нарушения метаболизма билирубина в организме при гемолитической желтухе
Общая схема нарушения метаболизма билирубина в организме при гемолитической желтухе
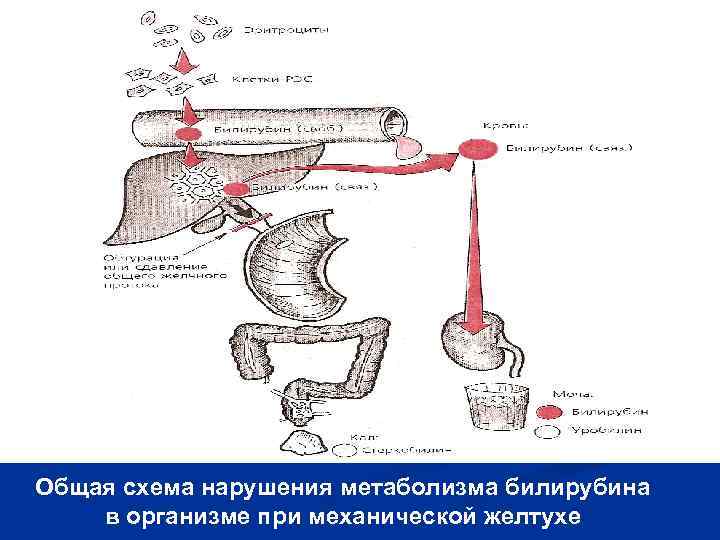 Общая схема нарушения метаболизма билирубина в организме при механической желтухе
Общая схема нарушения метаболизма билирубина в организме при механической желтухе
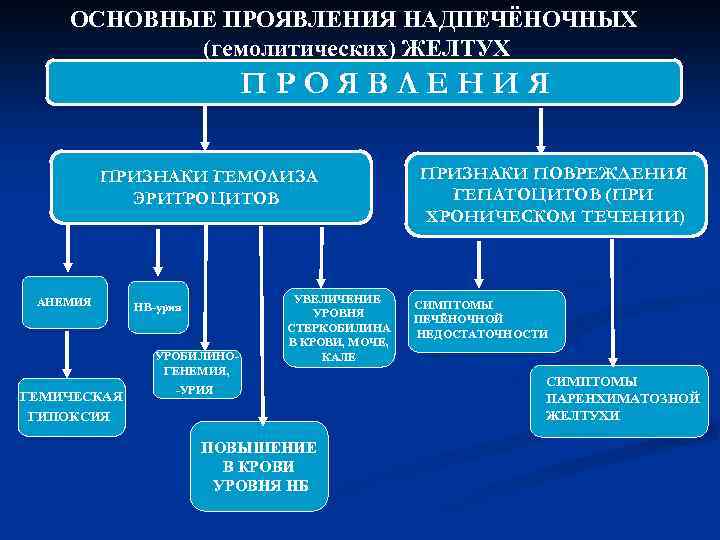 ОСНОВНЫЕ ПРОЯВЛЕНИЯ НАДПЕЧЁНОЧНЫХ (гемолитических) ЖЕЛТУХ ПРОЯВЛЕНИЯ ПРИЗНАКИ ГЕМОЛИЗА ЭРИТРОЦИТОВ АНЕМИЯ НB-урия УРОБИЛИНОГЕНЕМИЯ, ГЕМИЧЕСКАЯ ГИПОКСИЯ УВЕЛИЧЕНИЕ УРОВНЯ СТЕРКОБИЛИНА В КРОВИ, МОЧЕ, КАЛЕ -УРИЯ ПОВЫШЕНИЕ В КРОВИ УРОВНЯ НБ ПРИЗНАКИ ПОВРЕЖДЕНИЯ ГЕПАТОЦИТОВ (ПРИ ХРОНИЧЕСКОМ ТЕЧЕНИИ) СИМПТОМЫ ПЕЧЁНОЧНОЙ НЕДОСТАТОЧНОСТИ СИМПТОМЫ ПАРЕНХИМАТОЗНОЙ ЖЕЛТУХИ
ОСНОВНЫЕ ПРОЯВЛЕНИЯ НАДПЕЧЁНОЧНЫХ (гемолитических) ЖЕЛТУХ ПРОЯВЛЕНИЯ ПРИЗНАКИ ГЕМОЛИЗА ЭРИТРОЦИТОВ АНЕМИЯ НB-урия УРОБИЛИНОГЕНЕМИЯ, ГЕМИЧЕСКАЯ ГИПОКСИЯ УВЕЛИЧЕНИЕ УРОВНЯ СТЕРКОБИЛИНА В КРОВИ, МОЧЕ, КАЛЕ -УРИЯ ПОВЫШЕНИЕ В КРОВИ УРОВНЯ НБ ПРИЗНАКИ ПОВРЕЖДЕНИЯ ГЕПАТОЦИТОВ (ПРИ ХРОНИЧЕСКОМ ТЕЧЕНИИ) СИМПТОМЫ ПЕЧЁНОЧНОЙ НЕДОСТАТОЧНОСТИ СИМПТОМЫ ПАРЕНХИМАТОЗНОЙ ЖЕЛТУХИ
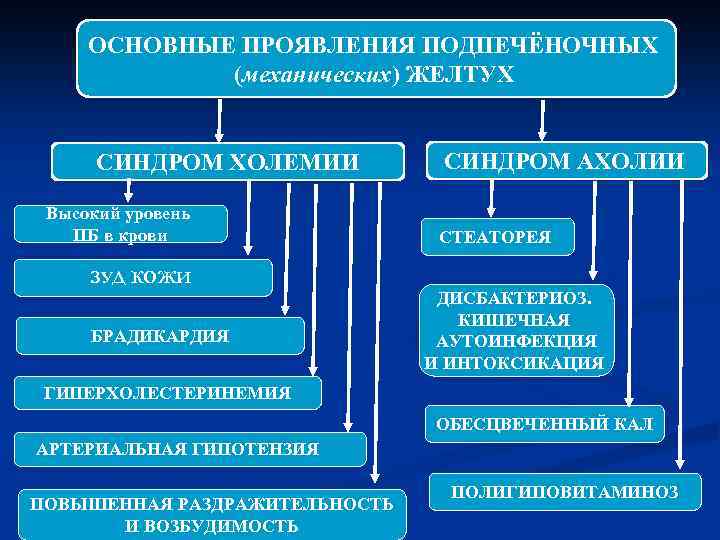 ОСНОВНЫЕ ПРОЯВЛЕНИЯ ПОДПЕЧЁНОЧНЫХ (механических) ЖЕЛТУХ СИНДРОМ ХОЛЕМИИ Высокий уровень ПБ в крови СИНДРОМ АХОЛИИ СТЕАТОРЕЯ ЗУД КОЖИ БРАДИКАРДИЯ ДИСБАКТЕРИОЗ. КИШЕЧНАЯ АУТОИНФЕКЦИЯ И ИНТОКСИКАЦИЯ ГИПЕРХОЛЕСТЕРИНЕМИЯ ОБЕСЦВЕЧЕННЫЙ КАЛ АРТЕРИАЛЬНАЯ ГИПОТЕНЗИЯ ПОВЫШЕННАЯ РАЗДРАЖИТЕЛЬНОСТЬ И ВОЗБУДИМОСТЬ ПОЛИГИПОВИТАМИНОЗ
ОСНОВНЫЕ ПРОЯВЛЕНИЯ ПОДПЕЧЁНОЧНЫХ (механических) ЖЕЛТУХ СИНДРОМ ХОЛЕМИИ Высокий уровень ПБ в крови СИНДРОМ АХОЛИИ СТЕАТОРЕЯ ЗУД КОЖИ БРАДИКАРДИЯ ДИСБАКТЕРИОЗ. КИШЕЧНАЯ АУТОИНФЕКЦИЯ И ИНТОКСИКАЦИЯ ГИПЕРХОЛЕСТЕРИНЕМИЯ ОБЕСЦВЕЧЕННЫЙ КАЛ АРТЕРИАЛЬНАЯ ГИПОТЕНЗИЯ ПОВЫШЕННАЯ РАЗДРАЖИТЕЛЬНОСТЬ И ВОЗБУДИМОСТЬ ПОЛИГИПОВИТАМИНОЗ
 n ЦИРРОЗ ПЕЧЕНИ * Хронически протекающий в печени патологический процесс. * Характеризуется прогрессирующим повреждением и гибелью гепатоцитов, развитием избытка соединительной ткани(фиброза), замещающей паренхиму. * Проявляется недостаточностью функций печени и нарушением кровотока в ней.
n ЦИРРОЗ ПЕЧЕНИ * Хронически протекающий в печени патологический процесс. * Характеризуется прогрессирующим повреждением и гибелью гепатоцитов, развитием избытка соединительной ткани(фиброза), замещающей паренхиму. * Проявляется недостаточностью функций печени и нарушением кровотока в ней.
 Частота желтух у новорождённых По данным исследования, проведенного в США и охватившего более 35 000 новорожденных, желтуха развивается в течение первой недели жизни у 65% детей, но уровень билирубина в сыворотке крови превышает 205– 221 мкмоль/л (12, 0– 12, 9 мг%) лишь у 4, 5– 6, 2% доношенных новорожденных, но у 10– 20% детей с массой тела при рождении менее 2500 г уровень НБ может доходить до 257 мкмоль/л (15 мг%) (Оски Ф. , 1991). Пик уровня билирубина в сыворотке крови при физиологической желтухе приходится на 3– 5 -й дни жизни.
Частота желтух у новорождённых По данным исследования, проведенного в США и охватившего более 35 000 новорожденных, желтуха развивается в течение первой недели жизни у 65% детей, но уровень билирубина в сыворотке крови превышает 205– 221 мкмоль/л (12, 0– 12, 9 мг%) лишь у 4, 5– 6, 2% доношенных новорожденных, но у 10– 20% детей с массой тела при рождении менее 2500 г уровень НБ может доходить до 257 мкмоль/л (15 мг%) (Оски Ф. , 1991). Пик уровня билирубина в сыворотке крови при физиологической желтухе приходится на 3– 5 -й дни жизни.
 Транзиторная (физиологическая) желтуха новорождённых Причиной повышения уровня билирубина (Б), которое развивается у 100% здоровых детей после рождения является: n повышенное его образование (137– 171 мкмоль/кг/сут. , т. е. в 2– 3 раза больше, чем у взрослых) из-за: 1. более короткой продолжительности жизни эритроцитов с фетальным гемоглобином (70– 90 дней – у новорожденных и 100– 120 дней – у взрослых), высокого образования Б в катаболическую фазу обмена веществ из неэритроцитарных источников гема (миоглобин, цитохромы печени и др. ), выраженного неэффективного эритропоэза; 2. 3. n 1. 2. 3. пониженная функциональная способность печени из-за: временной недостаточности глюкуронил-трансферазной активности печени, экскретирующей материнские гормоны у ребенка, сниженной способности гепатоцита к захвату и экскреции Б; повышенное поступление НБ из кишечника из-за: повышенной (по сравнению со взрослыми) энтеро-гепатогенной циркуляции билирубина (причем, часть билирубина из кишечника избегает ее за счет открытого Аранциева протока), высокой активности β-глюкуронидазы кишечной стенки, стерильности кишечника.
Транзиторная (физиологическая) желтуха новорождённых Причиной повышения уровня билирубина (Б), которое развивается у 100% здоровых детей после рождения является: n повышенное его образование (137– 171 мкмоль/кг/сут. , т. е. в 2– 3 раза больше, чем у взрослых) из-за: 1. более короткой продолжительности жизни эритроцитов с фетальным гемоглобином (70– 90 дней – у новорожденных и 100– 120 дней – у взрослых), высокого образования Б в катаболическую фазу обмена веществ из неэритроцитарных источников гема (миоглобин, цитохромы печени и др. ), выраженного неэффективного эритропоэза; 2. 3. n 1. 2. 3. пониженная функциональная способность печени из-за: временной недостаточности глюкуронил-трансферазной активности печени, экскретирующей материнские гормоны у ребенка, сниженной способности гепатоцита к захвату и экскреции Б; повышенное поступление НБ из кишечника из-за: повышенной (по сравнению со взрослыми) энтеро-гепатогенной циркуляции билирубина (причем, часть билирубина из кишечника избегает ее за счет открытого Аранциева протока), высокой активности β-глюкуронидазы кишечной стенки, стерильности кишечника.
 Физиологическая целесообразность транзиторной гипербилирубинемии новорождённых Билирубин – антиоксидант и способен предотвращать избыточное перекисное окисление липидов, что, конечно, полезно в условиях оксидантного стресса сразу после рождения.
Физиологическая целесообразность транзиторной гипербилирубинемии новорождённых Билирубин – антиоксидант и способен предотвращать избыточное перекисное окисление липидов, что, конечно, полезно в условиях оксидантного стресса сразу после рождения.
 Важно помнить: n физиологическая желтуха – диагноз исключения патологических желтух; n у детей с патологическими желтухами только по клинико-анамнестическим данным (т. е. без привлечения дополнительных лабораторных исследований) поставить правильный диагноз можно лишь не более чем в 10– 15% случаев. n Визуальная оценка степени желтушности кожных покровов может привести к ошибке (Американская академия педиатрии – ААП; Pediatrics 2004, 114: 297 -316).
Важно помнить: n физиологическая желтуха – диагноз исключения патологических желтух; n у детей с патологическими желтухами только по клинико-анамнестическим данным (т. е. без привлечения дополнительных лабораторных исследований) поставить правильный диагноз можно лишь не более чем в 10– 15% случаев. n Визуальная оценка степени желтушности кожных покровов может привести к ошибке (Американская академия педиатрии – ААП; Pediatrics 2004, 114: 297 -316).
 Патологические желтухи имеют одну или несколько характерных черт: n n n n имеются при рождении или появляются в первые сутки либо на второй неделе жизни; сочетаются с признаками гемолиза (анемия, высокий ретикулоцитоз, в мазке крови – ядерные эритроидные формы, избыток сфероцитов – +++, ++++), бледностью, гепато-спленомегалией; длятся более 1 нед. у доношенных и 2 нед. – у недоношенных детей; протекают волнообразно; темп прироста (нарастания) неконъюгированного билирубина (НБ, непрямой билирубин) составляет >3, 4 мкмоль/л/ч (0, 2 мг%/ч) или > 85 мкмоль/л/сут. (5 мг%/сут. ); уровень НБ в сыворотке пуповинной крови – >60 мкмоль/л (3, 5 мг%) или 85 мкмоль/л (5 мг%) – в первые 12 ч жизни, 171 мкмоль/л (10 мг%) – на 2 -е сутки жизни, максимальные величины НБ превышают 221 мкмоль/л (12, 9 мг%); уровень билирубиндиглюкуронида (БДГ, прямой билирубин) не должен превышать 20% от уровня общего Б, но при использовании Vitros ( в прошлом Ektachem) системы (Ortho-Clinical Diagnostics, Raritan, NJ) уровни БДГ более 1 мг% - аномальны (ААП, 2004). При определении по Иендрасеку БДГ выше 1, 5 мг% - патология. Американская академия педиатрии, - ААП (Pediatrics 2004; 114: 297 -316) не рекомендует подтверждать выявленный высокий уровень Б в капиллярной крови определением его в венозной;
Патологические желтухи имеют одну или несколько характерных черт: n n n n имеются при рождении или появляются в первые сутки либо на второй неделе жизни; сочетаются с признаками гемолиза (анемия, высокий ретикулоцитоз, в мазке крови – ядерные эритроидные формы, избыток сфероцитов – +++, ++++), бледностью, гепато-спленомегалией; длятся более 1 нед. у доношенных и 2 нед. – у недоношенных детей; протекают волнообразно; темп прироста (нарастания) неконъюгированного билирубина (НБ, непрямой билирубин) составляет >3, 4 мкмоль/л/ч (0, 2 мг%/ч) или > 85 мкмоль/л/сут. (5 мг%/сут. ); уровень НБ в сыворотке пуповинной крови – >60 мкмоль/л (3, 5 мг%) или 85 мкмоль/л (5 мг%) – в первые 12 ч жизни, 171 мкмоль/л (10 мг%) – на 2 -е сутки жизни, максимальные величины НБ превышают 221 мкмоль/л (12, 9 мг%); уровень билирубиндиглюкуронида (БДГ, прямой билирубин) не должен превышать 20% от уровня общего Б, но при использовании Vitros ( в прошлом Ektachem) системы (Ortho-Clinical Diagnostics, Raritan, NJ) уровни БДГ более 1 мг% - аномальны (ААП, 2004). При определении по Иендрасеку БДГ выше 1, 5 мг% - патология. Американская академия педиатрии, - ААП (Pediatrics 2004; 114: 297 -316) не рекомендует подтверждать выявленный высокий уровень Б в капиллярной крови определением его в венозной;
 Желтухи новорожденных (патогенетическая классификация) Наследственные Приобретенные Повышенная продукция билирубина q. Эритроцитарные мембранопатии (микросфероцитоз, эллиптоцитоз и др. ) q. Эритроцитарные энзимодефициты (глюкозо-6 -фосфатдегидрогеназы, пируваткиназы, гексокиназы и др. ) q. Гемоглобинопатии – дефекты структуры (серповидноклеточная анемия, М-гемоглобинемии и др. ) и синтеза гемоглобина (α, β, E-β, γталассемии), гема (врожденные эритропорфирии) q. Гемолитическая болезнь новорожденных q. Секвестрация крови – кровоизлияния (кефалогематома, под апоневроз, в мозг, внутренние органы, экхимозы и др. ) и синдром заглоченной крови q. Полицитемия q. Лекарственный гемолиз (окситоцин материи, витамин К в больших дозах, сульфаниламиды; др. ) q. Повышенная энтеро-гепатогенная циркуляция билирубина (пилоростеноз, непроходимость кишечника и др. q. Витамин Е-дефицитная анемия и неонатальный пикноцитоз q. Иммунопатологические болезни матери: аутоиммунная гемолитическая анемия, красная волчанка
Желтухи новорожденных (патогенетическая классификация) Наследственные Приобретенные Повышенная продукция билирубина q. Эритроцитарные мембранопатии (микросфероцитоз, эллиптоцитоз и др. ) q. Эритроцитарные энзимодефициты (глюкозо-6 -фосфатдегидрогеназы, пируваткиназы, гексокиназы и др. ) q. Гемоглобинопатии – дефекты структуры (серповидноклеточная анемия, М-гемоглобинемии и др. ) и синтеза гемоглобина (α, β, E-β, γталассемии), гема (врожденные эритропорфирии) q. Гемолитическая болезнь новорожденных q. Секвестрация крови – кровоизлияния (кефалогематома, под апоневроз, в мозг, внутренние органы, экхимозы и др. ) и синдром заглоченной крови q. Полицитемия q. Лекарственный гемолиз (окситоцин материи, витамин К в больших дозах, сульфаниламиды; др. ) q. Повышенная энтеро-гепатогенная циркуляция билирубина (пилоростеноз, непроходимость кишечника и др. q. Витамин Е-дефицитная анемия и неонатальный пикноцитоз q. Иммунопатологические болезни матери: аутоиммунная гемолитическая анемия, красная волчанка
 Желтухи новорожденных (патогенетическая классификация) (продолжение) Наследственные Приобретенные Пониженный клиренс билирубина (печеночные желтухи) q. Дефект захвата билирубина и конъюгации гепатоцитами (болезнь Жильбера) q. Дефекты конъюгации билирубина (синдромы Криглера–Наджара I и II типа, Люцей–Дрисколла) q. Дефекты экскреции билирубина из гепатоцита (синдромы Дубина– Джонса, Ротора) q. Симптоматические при галактоземии, фруктоземии, гиперметионинемии, гипераммониемии и др. q. Дефициты гормонов (гипотиреоз, гипопитуитаризм) или их избыток (желтуха материнского молока) q. Энергетическая и водная депривация (желтуха грудного вскармливания) q. Инфекционные гепатиты q. Токсические гепатиты (сепсис, отравления, лекарственные) q. Полное парентеральное питание
Желтухи новорожденных (патогенетическая классификация) (продолжение) Наследственные Приобретенные Пониженный клиренс билирубина (печеночные желтухи) q. Дефект захвата билирубина и конъюгации гепатоцитами (болезнь Жильбера) q. Дефекты конъюгации билирубина (синдромы Криглера–Наджара I и II типа, Люцей–Дрисколла) q. Дефекты экскреции билирубина из гепатоцита (синдромы Дубина– Джонса, Ротора) q. Симптоматические при галактоземии, фруктоземии, гиперметионинемии, гипераммониемии и др. q. Дефициты гормонов (гипотиреоз, гипопитуитаризм) или их избыток (желтуха материнского молока) q. Энергетическая и водная депривация (желтуха грудного вскармливания) q. Инфекционные гепатиты q. Токсические гепатиты (сепсис, отравления, лекарственные) q. Полное парентеральное питание
 Желтухи новорожденных (патогенетическая классификация) (продолжение) Наследственные Приобретенные Обструктивные - механические желтухи q. Атрезия или гипоплазии внепеченочных желчевыводящих путей фетального типа – синдромальные аномалии желчных путей в сочетании с другими пороками развития (синдром Алажилля, «норвежский холестаз» , трисомии по 13 й, 18 й, 21 й парам аутосом, лепречаунизм q. Семейные, несиндромальные холестазы (Байлера, Мак Элфреша, с лимфедемой «североамериканских индейцев» ) q. Симптоматические холестазы при наследственных болезнях – муковисцидозе, дефиците α 1 -антитрипсина, гемохроматозе, гистиоцитозе Х, болезни Ниманна–Пика, гликогенной болезни, печеночноцереброренальном синдроме (синдром Цельвегера), адреногенитальном синдроме из-за дефицита 3β-гидрооксистероиддегидрогеназы q. Холестазы с расширением внутрипеченочных желчных путей (болезнь Кароли, полицистная болезнь, врожденный фиброз печени) q. Атрезия или гипоплазии внепеченочных желчных путей из-за перинатального гепатита q. Внутрипеченочные атрезии и гипоплазии желчных путей при перинатальном гепатите разной этиологии, реакции «трансплантат – против хозяина» - отечная форма ГБН q. Стеноз общего желчного протока или его киста, холедохолитиаз q. Сдавление опухолями и другими образованиями (кисты и др) q. Синдром сгущения желчи, синдром «желчной пробки» q. Транзиторный холестаз в структуре токсического гепатита и полиорганной недостаточности при ССВО; иатрогенный при переливании препаратов крови, длительных парентеральном питании и антибактериальной терапии (и массивной!), катетеризации пупочной вены
Желтухи новорожденных (патогенетическая классификация) (продолжение) Наследственные Приобретенные Обструктивные - механические желтухи q. Атрезия или гипоплазии внепеченочных желчевыводящих путей фетального типа – синдромальные аномалии желчных путей в сочетании с другими пороками развития (синдром Алажилля, «норвежский холестаз» , трисомии по 13 й, 18 й, 21 й парам аутосом, лепречаунизм q. Семейные, несиндромальные холестазы (Байлера, Мак Элфреша, с лимфедемой «североамериканских индейцев» ) q. Симптоматические холестазы при наследственных болезнях – муковисцидозе, дефиците α 1 -антитрипсина, гемохроматозе, гистиоцитозе Х, болезни Ниманна–Пика, гликогенной болезни, печеночноцереброренальном синдроме (синдром Цельвегера), адреногенитальном синдроме из-за дефицита 3β-гидрооксистероиддегидрогеназы q. Холестазы с расширением внутрипеченочных желчных путей (болезнь Кароли, полицистная болезнь, врожденный фиброз печени) q. Атрезия или гипоплазии внепеченочных желчных путей из-за перинатального гепатита q. Внутрипеченочные атрезии и гипоплазии желчных путей при перинатальном гепатите разной этиологии, реакции «трансплантат – против хозяина» - отечная форма ГБН q. Стеноз общего желчного протока или его киста, холедохолитиаз q. Сдавление опухолями и другими образованиями (кисты и др) q. Синдром сгущения желчи, синдром «желчной пробки» q. Транзиторный холестаз в структуре токсического гепатита и полиорганной недостаточности при ССВО; иатрогенный при переливании препаратов крови, длительных парентеральном питании и антибактериальной терапии (и массивной!), катетеризации пупочной вены
 Желтухи новорожденных (патогенетическая классификация) (продолжение) Желтухи смешанного генеза с доминированием одного из компонентов q. Транзиторная желтуха новорожденных q. Неонатальная желтуха недоношенных q. Сепсис q. Внутриутробные инфекции (цитомегалия, токсоплазмоз, листериоз и др. )
Желтухи новорожденных (патогенетическая классификация) (продолжение) Желтухи смешанного генеза с доминированием одного из компонентов q. Транзиторная желтуха новорожденных q. Неонатальная желтуха недоношенных q. Сепсис q. Внутриутробные инфекции (цитомегалия, токсоплазмоз, листериоз и др. )
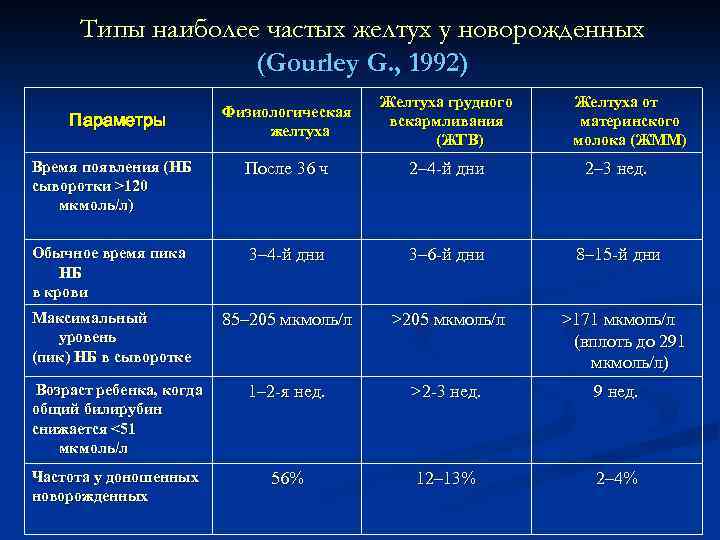 Типы наиболее частых желтух у новорожденных (Gourley G. , 1992) Физиологическая желтуха Желтуха грудного вскармливания (ЖГВ) Время появления (НБ сыворотки >120 мкмоль/л) После 36 ч 2– 4 -й дни 2– 3 нед. Обычное время пика НБ в крови 3– 4 -й дни 3– 6 -й дни 8– 15 -й дни Максимальный уровень (пик) НБ в сыворотке 85– 205 мкмоль/л >171 мкмоль/л (вплоть до 291 мкмоль/л) Возраст ребенка, когда общий билирубин снижается <51 мкмоль/л 1– 2 -я нед. >2 -3 нед. 9 нед. Частота у доношенных новорожденных 56% 12– 13% 2– 4% Параметры Желтуха от материнского молока (ЖММ)
Типы наиболее частых желтух у новорожденных (Gourley G. , 1992) Физиологическая желтуха Желтуха грудного вскармливания (ЖГВ) Время появления (НБ сыворотки >120 мкмоль/л) После 36 ч 2– 4 -й дни 2– 3 нед. Обычное время пика НБ в крови 3– 4 -й дни 3– 6 -й дни 8– 15 -й дни Максимальный уровень (пик) НБ в сыворотке 85– 205 мкмоль/л >171 мкмоль/л (вплоть до 291 мкмоль/л) Возраст ребенка, когда общий билирубин снижается <51 мкмоль/л 1– 2 -я нед. >2 -3 нед. 9 нед. Частота у доношенных новорожденных 56% 12– 13% 2– 4% Параметры Желтуха от материнского молока (ЖММ)
 Гемолитическая болезнь новорожденных (ГБН) ГБН – заболевание, обусловленное иммунологическим конфликтом из-за несовместимости крови плода и матери по эритроцитарным антигенам. ГБН в России диагностируют приблизительно у 0, 6% всех новорожденных.
Гемолитическая болезнь новорожденных (ГБН) ГБН – заболевание, обусловленное иммунологическим конфликтом из-за несовместимости крови плода и матери по эритроцитарным антигенам. ГБН в России диагностируют приблизительно у 0, 6% всех новорожденных.
 Гемолитическая болезнь новорожденных Известно 14 основных эритроцитарных групповых систем, объединяющих более 100 антигенов, а также многочисленные частные и общие с другими тканями эритроцитарные антигены. Как правило, эритроциты ребенка имеют какие-то отцовские антигены, отсутствующие у матери. По данным Т. А. Бушмариной (ГСПК СПБ, 2005) частота обнаружения антиэритроцитарных антител во время беременности составляет 94%. ГБН обычно вызывает несовместимость плода и матери по резус или АВ 0 -антигенам (АВ > D > Kell>c > C >E >e).
Гемолитическая болезнь новорожденных Известно 14 основных эритроцитарных групповых систем, объединяющих более 100 антигенов, а также многочисленные частные и общие с другими тканями эритроцитарные антигены. Как правило, эритроциты ребенка имеют какие-то отцовские антигены, отсутствующие у матери. По данным Т. А. Бушмариной (ГСПК СПБ, 2005) частота обнаружения антиэритроцитарных антител во время беременности составляет 94%. ГБН обычно вызывает несовместимость плода и матери по резус или АВ 0 -антигенам (АВ > D > Kell>c > C >E >e).
 Гемолитическая болезнь новорожденных Установлено, что антигенная система резус состоит из 6 основных антигенов (синтез которых определяют 2 пары генов, расположенных на первой хромосоме), обозначаемых либо C, c; D, d; E, e (терминология Фишера), либо Rh', hr', Rhо, hrо, Rh'', hr'' (терминология Виннера). Резус-положительные эритроциты содержат D-фактор (Rhо-фактор, по терминологии Виннера), а так называемые резус-отрицательные эритроциты его не имеют, хотя в них обязательно есть (за редчайшими исключениями) другие антигены системы резус. Резус-положительные лица могут быть гомозиготы (DD) – 44% или гетерозиготы (Dd) – 56%, поэтому 25% детей от резусотрицательных матерей и резус-положительных отцов будут резус-отрицательными.
Гемолитическая болезнь новорожденных Установлено, что антигенная система резус состоит из 6 основных антигенов (синтез которых определяют 2 пары генов, расположенных на первой хромосоме), обозначаемых либо C, c; D, d; E, e (терминология Фишера), либо Rh', hr', Rhо, hrо, Rh'', hr'' (терминология Виннера). Резус-положительные эритроциты содержат D-фактор (Rhо-фактор, по терминологии Виннера), а так называемые резус-отрицательные эритроциты его не имеют, хотя в них обязательно есть (за редчайшими исключениями) другие антигены системы резус. Резус-положительные лица могут быть гомозиготы (DD) – 44% или гетерозиготы (Dd) – 56%, поэтому 25% детей от резусотрицательных матерей и резус-положительных отцов будут резус-отрицательными.
 Обозначение антигенов и соответствующих им антител системы резус Автор Fisher and Race Wiener Антигены и соответствующие им антитела C анти-С D анти-D E анти-E с анти-c d анти-d e анти-e rh’ анти- rh’ Rho анти- Rho rh’’ анти- rh’’ hr’ анти- hr’ Hro анти- Hro hr’’ анти- hr’’
Обозначение антигенов и соответствующих им антител системы резус Автор Fisher and Race Wiener Антигены и соответствующие им антитела C анти-С D анти-D E анти-E с анти-c d анти-d e анти-e rh’ анти- rh’ Rho анти- Rho rh’’ анти- rh’’ hr’ анти- hr’ Hro анти- Hro hr’’ анти- hr’’
 Гемолитическая болезнь новорожденных ГБН развивается в 1 -3% случаев несовместимости плода и матери по АВО- и/или резус-антигенам. Несовместимость по АВ 0 -антигенам, приводящая к ГБН, обычно бывает при группе крови матери 0(I) и группе крови ребенка A (II). По данным американских акушеров, риск резус-аллоиммунизации составляет 16%, если мать и ребенок совместимы по АВ 0 -групповым антигенам, и 1, 5% – если они по ним не совместимы. Если ГБН развивается при двойной несовместимости ребенка и матери, т. е. мать 0(I) Rh(0), а ребенок A(II) Rh(+) или B(III) Rh(+), то, как правило, она обусловлена А или В-антигенами.
Гемолитическая болезнь новорожденных ГБН развивается в 1 -3% случаев несовместимости плода и матери по АВО- и/или резус-антигенам. Несовместимость по АВ 0 -антигенам, приводящая к ГБН, обычно бывает при группе крови матери 0(I) и группе крови ребенка A (II). По данным американских акушеров, риск резус-аллоиммунизации составляет 16%, если мать и ребенок совместимы по АВ 0 -групповым антигенам, и 1, 5% – если они по ним не совместимы. Если ГБН развивается при двойной несовместимости ребенка и матери, т. е. мать 0(I) Rh(0), а ребенок A(II) Rh(+) или B(III) Rh(+), то, как правило, она обусловлена А или В-антигенами.
 Гемолитическая болезнь новорожденных Эритроциты плода регулярно обнаруживают в кровотоке матери, начиная с 16– 18 нед. беременности. Непосредственно перед родами фетальные эритроциты можно найти в крови 75% беременных, как правило, количество их небольшое – 0, 1– 0, 2 мл. Наиболее выраженная трансплацентарная трансфузия происходит во время родов, но обычно опять-таки она невелика – 3– 4 мл крови плода. Проникшие в кровоток матери эритроциты плода (даже в количестве 0, 1 мл), имеющие D-антиген, отсутствующий у матери, приводят во время первой беременности к синтезу вначале Rh-антител, относящихся к иммуноглобулинам класса М, которые через плаценту не проникают, а затем и антител класса Ig. G, которые уже могут проникать через плаценту.
Гемолитическая болезнь новорожденных Эритроциты плода регулярно обнаруживают в кровотоке матери, начиная с 16– 18 нед. беременности. Непосредственно перед родами фетальные эритроциты можно найти в крови 75% беременных, как правило, количество их небольшое – 0, 1– 0, 2 мл. Наиболее выраженная трансплацентарная трансфузия происходит во время родов, но обычно опять-таки она невелика – 3– 4 мл крови плода. Проникшие в кровоток матери эритроциты плода (даже в количестве 0, 1 мл), имеющие D-антиген, отсутствующий у матери, приводят во время первой беременности к синтезу вначале Rh-антител, относящихся к иммуноглобулинам класса М, которые через плаценту не проникают, а затем и антител класса Ig. G, которые уже могут проникать через плаценту.
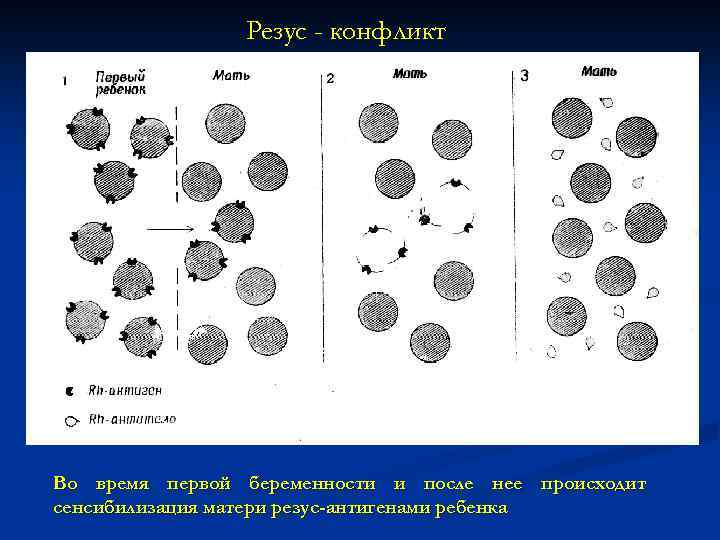 Резус - конфликт Во время первой беременности и после нее происходит сенсибилизация матери резус-антигенами ребенка
Резус - конфликт Во время первой беременности и после нее происходит сенсибилизация матери резус-антигенами ребенка
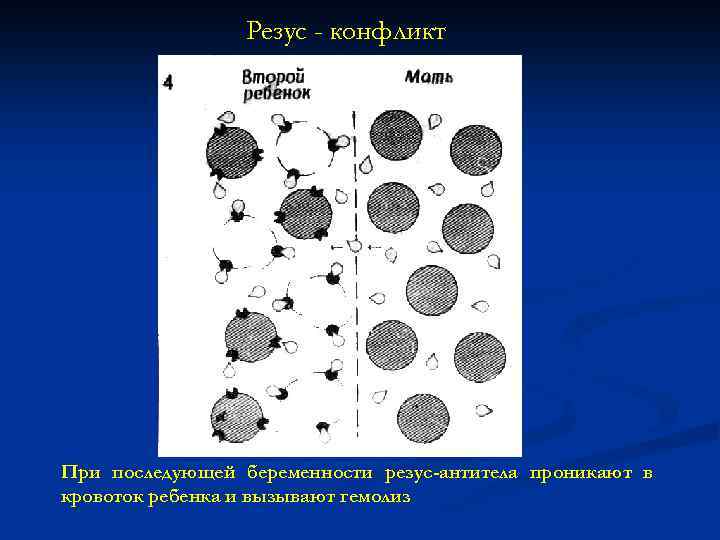 Резус - конфликт При последующей беременности резус-антитела проникают в кровоток ребенка и вызывают гемолиз
Резус - конфликт При последующей беременности резус-антитела проникают в кровоток ребенка и вызывают гемолиз
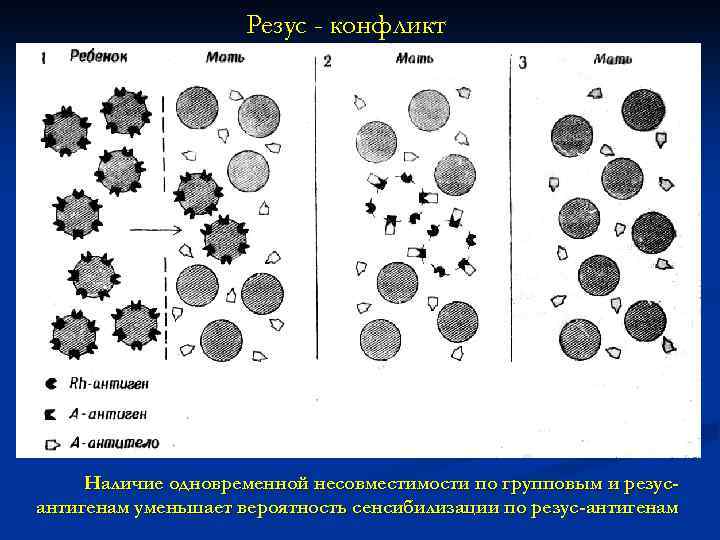 Резус - конфликт Наличие одновременной несовместимости по групповым и резусантигенам уменьшает вероятность сенсибилизации по резус-антигенам
Резус - конфликт Наличие одновременной несовместимости по групповым и резусантигенам уменьшает вероятность сенсибилизации по резус-антигенам
 Гемолитическая болезнь новорожденных Во время первой беременности из-за малого количества эритроцитов плода у матери, а так же из-за активных иммуносупрессорных механизмов, ибо первичный иммунный ответ у беременной снижен, сенсибилизация матери - незначительна, но после рождения ребенка и в связи с большим количеством эритроцитов ребенка в кровотоке матери, проникших туда в родах, и из-за снятия иммуносупрессии происходит активный синтез резус-антител. Именно поэтому введение экзогенных резус-антител (анти-Dиммуноглобулин) в течение 24– 72 ч после родов или аборта (Dантигены появляются у эмбриона в начале второго месяца гестационного возраста) – эффективный метод и снижения резуссенсибилизации, и частоты резус-ГБН. В странах, где такая профилактика проводится, частота резус-ГБН резко снизилась, например, в Великобритании – на 95%.
Гемолитическая болезнь новорожденных Во время первой беременности из-за малого количества эритроцитов плода у матери, а так же из-за активных иммуносупрессорных механизмов, ибо первичный иммунный ответ у беременной снижен, сенсибилизация матери - незначительна, но после рождения ребенка и в связи с большим количеством эритроцитов ребенка в кровотоке матери, проникших туда в родах, и из-за снятия иммуносупрессии происходит активный синтез резус-антител. Именно поэтому введение экзогенных резус-антител (анти-Dиммуноглобулин) в течение 24– 72 ч после родов или аборта (Dантигены появляются у эмбриона в начале второго месяца гестационного возраста) – эффективный метод и снижения резуссенсибилизации, и частоты резус-ГБН. В странах, где такая профилактика проводится, частота резус-ГБН резко снизилась, например, в Великобритании – на 95%.
 Гемолитическая болезнь новорожденных Естественные антитела у женщин с группой крови 0(I) – α и β-агглютинины – крупномолекулярные, относятся к иммуноглобулинам класса М и через плаценту не проникают. Иммунные анти-А и анти-В антитела, проникающие через плаценту и обусловливающие положительную прямую пробу Кумбса, – иммуноглобулины класса G (точнее G 2, но они агглютинины и не вызывают гемолиза, для этого необходимы антитела Ig. G 1 и Ig. G 3).
Гемолитическая болезнь новорожденных Естественные антитела у женщин с группой крови 0(I) – α и β-агглютинины – крупномолекулярные, относятся к иммуноглобулинам класса М и через плаценту не проникают. Иммунные анти-А и анти-В антитела, проникающие через плаценту и обусловливающие положительную прямую пробу Кумбса, – иммуноглобулины класса G (точнее G 2, но они агглютинины и не вызывают гемолиза, для этого необходимы антитела Ig. G 1 и Ig. G 3).
 Тяжесть ГБН в зависимости от титра анти. D антител у матери n Титр анти-D антител n Менее или 1 : 64 1 : 128 – 1 : 256 и более n n n Форма ГБН Легкая форма Средней тяжести Высокий риск тяжелой формы
Тяжесть ГБН в зависимости от титра анти. D антител у матери n Титр анти-D антител n Менее или 1 : 64 1 : 128 – 1 : 256 и более n n n Форма ГБН Легкая форма Средней тяжести Высокий риск тяжелой формы
 Классификация ГБН n n n вид конфликта (резус, АВ 0, другие антигенные системы); клиническая форма (внутриутробная смерть плода с мацерацией, отечная, желтушная, анемическая); степень тяжести при желтушной и анемической формах (легкая, средней тяжести и тяжелая); осложнения (острая билирубиновая энцефалопатия, ядерная желтуха, другие неврологические расстройства; геморрагический или отечный синдром, поражения печени, сердца, почек, надпочечников, синдром «сгущения желчи» , обменные нарушения – гипогликемия и др. ); сопутствующие заболевания и фоновые состояния (недоношенность, внутриутробные инфекции, асфиксия и др. ).
Классификация ГБН n n n вид конфликта (резус, АВ 0, другие антигенные системы); клиническая форма (внутриутробная смерть плода с мацерацией, отечная, желтушная, анемическая); степень тяжести при желтушной и анемической формах (легкая, средней тяжести и тяжелая); осложнения (острая билирубиновая энцефалопатия, ядерная желтуха, другие неврологические расстройства; геморрагический или отечный синдром, поражения печени, сердца, почек, надпочечников, синдром «сгущения желчи» , обменные нарушения – гипогликемия и др. ); сопутствующие заболевания и фоновые состояния (недоношенность, внутриутробные инфекции, асфиксия и др. ).
 Гипербилирубинемии новорождённых Для неонатологов самым существенным является то, что избыток неконъюгированного билирубина (НБ) может откладываться в мозге новорождённого, обусловливая либо транзиторную неврологическую дисфункцию, острую билирубиновую энцефалопатию, либо перманентное поражение нейронов мозга (ядерная желтуха). Мозг новорожденного более чувствителен к токсическому действию НБ (ядерная желтуха у взрослых развивается лишь при уровне НБ в крови 684– 770 мкмоль/л) вследствие отсутствия в нем лигандина (специфический белок, связывающий в цитоплазме НБ) и очень низкой активности билирубин-оксигеназной системы, окисляющей НБ и делающей его нетоксичным, большого содержания ганглиозидов и сфингомиелина, к которым НБ имеет большое сродство, сниженной способности очищения цереброспинальной жидкости от билирубина, повышенной проницаемости капилляров и большего внеклеточного пространства в мозге.
Гипербилирубинемии новорождённых Для неонатологов самым существенным является то, что избыток неконъюгированного билирубина (НБ) может откладываться в мозге новорождённого, обусловливая либо транзиторную неврологическую дисфункцию, острую билирубиновую энцефалопатию, либо перманентное поражение нейронов мозга (ядерная желтуха). Мозг новорожденного более чувствителен к токсическому действию НБ (ядерная желтуха у взрослых развивается лишь при уровне НБ в крови 684– 770 мкмоль/л) вследствие отсутствия в нем лигандина (специфический белок, связывающий в цитоплазме НБ) и очень низкой активности билирубин-оксигеназной системы, окисляющей НБ и делающей его нетоксичным, большого содержания ганглиозидов и сфингомиелина, к которым НБ имеет большое сродство, сниженной способности очищения цереброспинальной жидкости от билирубина, повышенной проницаемости капилляров и большего внеклеточного пространства в мозге.
 Факторы риска билирубиновой энцефалопатии, реализации нейротоксичности НБ: n повреждающие гематоэнцефалический барьер , повышающие его n повышающие чувствительность нейронов к токсическому действию НБ: НБ n проницаемость: гиперосмолярность, в том числе вследствие гипергликемии, тяжелый респираторный ацидоз, кровоизлияния в мозг и его оболочки, судороги, нейроинфекции, эндотоксинемия, артериальная гипертензия; недоношенность, тяжелая асфиксия (особенно осложненная выраженной гиперкапнией), гипотермия, голодание, тяжелые гипогликемия и анемия; снижающие способность альбумина прочно связывать НБ: недоношенность, гипоальбуминемия, ацидоз, инфекции, гипоксия или конкурирующие с НБ за места для прочного связывания на альбумине - внутрисосудистый гемолиз, повышенный уровень в крови неэстерифицированных жирных кислот, некоторые лекарства (сульфаниламиды, алкоголь, фуросемид, дифенин, диазепам, индометацин и салицилаты, метициллин, оксациллин, цефалотин, цефоперазон).
Факторы риска билирубиновой энцефалопатии, реализации нейротоксичности НБ: n повреждающие гематоэнцефалический барьер , повышающие его n повышающие чувствительность нейронов к токсическому действию НБ: НБ n проницаемость: гиперосмолярность, в том числе вследствие гипергликемии, тяжелый респираторный ацидоз, кровоизлияния в мозг и его оболочки, судороги, нейроинфекции, эндотоксинемия, артериальная гипертензия; недоношенность, тяжелая асфиксия (особенно осложненная выраженной гиперкапнией), гипотермия, голодание, тяжелые гипогликемия и анемия; снижающие способность альбумина прочно связывать НБ: недоношенность, гипоальбуминемия, ацидоз, инфекции, гипоксия или конкурирующие с НБ за места для прочного связывания на альбумине - внутрисосудистый гемолиз, повышенный уровень в крови неэстерифицированных жирных кислот, некоторые лекарства (сульфаниламиды, алкоголь, фуросемид, дифенин, диазепам, индометацин и салицилаты, метициллин, оксациллин, цефалотин, цефоперазон).
 Гипербилирубинемии новорождённых Билирубиновая энцефалопатия клинически редко (БЭ) выявляется в первые 36 ч жизни, и обычно ее первые проявления диагностируют на 3– 6 -й день жизни. Характерны 4 фазы течения: 1) доминирование признаков билирубиновой интоксикации – вялость, снижение мышечного тонуса и аппетита вплоть до отказа от пищи, «бедность» движений и эмоциональной окраски крика (монотонный, неэмоциональный крик), неполная выраженность рефлекса Моро (есть только первая его фаза), ротаторный нистагм, срыгивания, рвота, патологическое зевание, «блуждающий взгляд» ;
Гипербилирубинемии новорождённых Билирубиновая энцефалопатия клинически редко (БЭ) выявляется в первые 36 ч жизни, и обычно ее первые проявления диагностируют на 3– 6 -й день жизни. Характерны 4 фазы течения: 1) доминирование признаков билирубиновой интоксикации – вялость, снижение мышечного тонуса и аппетита вплоть до отказа от пищи, «бедность» движений и эмоциональной окраски крика (монотонный, неэмоциональный крик), неполная выраженность рефлекса Моро (есть только первая его фаза), ротаторный нистагм, срыгивания, рвота, патологическое зевание, «блуждающий взгляд» ;
 Гипербилирубинемии новорождённых 2) появление классических признаков ядерной желтухи– спастичность, ригидность затылочных мышц, вынужденное положение тела с опистотонусом, негнущимися конечностями и сжатыми в кулак кистями; периодическое возбуждение и резкий «мозговой» высокочастотный крик, выбухание большого родничка, подергивание мышц лица или полная амимия, крупноразмашистый тремор рук, судороги; симптом «заходящего солнца» ; исчезновение рефлекса Моро и видимой реакции на сильный звук, сосательного рефлекса; нистагм, симптом Грефе; остановки дыхания, брадикардия, летаргия, иногда повышение температуры тела (лихорадка или гипертермия). Прогрессирующее ухудшение неврологической симптоматики обычно продолжается в течение суток.
Гипербилирубинемии новорождённых 2) появление классических признаков ядерной желтухи– спастичность, ригидность затылочных мышц, вынужденное положение тела с опистотонусом, негнущимися конечностями и сжатыми в кулак кистями; периодическое возбуждение и резкий «мозговой» высокочастотный крик, выбухание большого родничка, подергивание мышц лица или полная амимия, крупноразмашистый тремор рук, судороги; симптом «заходящего солнца» ; исчезновение рефлекса Моро и видимой реакции на сильный звук, сосательного рефлекса; нистагм, симптом Грефе; остановки дыхания, брадикардия, летаргия, иногда повышение температуры тела (лихорадка или гипертермия). Прогрессирующее ухудшение неврологической симптоматики обычно продолжается в течение суток.
 Гипербилирубинемии новорождённых 3) период ложного благополучия и исчезновения спастичности (начиная с середины 2 -й недели жизни), когда создается впечатление, что обратное развитие неврологической симптоматики приведет даже к почти полной реабилитации ребенка;
Гипербилирубинемии новорождённых 3) период ложного благополучия и исчезновения спастичности (начиная с середины 2 -й недели жизни), когда создается впечатление, что обратное развитие неврологической симптоматики приведет даже к почти полной реабилитации ребенка;
 Гипербилирубинемии новорождённых 4) период формирования клинической картины неврологических осложнений начинается в конце периода новорожденности или на 3– 5 м месяце жизни: атетоз, хореоатетоз, параличи, парезы; глухота; детский церебральный паралич; задержка нейро-психического развития; дизартрия и др.
Гипербилирубинемии новорождённых 4) период формирования клинической картины неврологических осложнений начинается в конце периода новорожденности или на 3– 5 м месяце жизни: атетоз, хореоатетоз, параличи, парезы; глухота; детский церебральный паралич; задержка нейро-психического развития; дизартрия и др.
 Гипербилирубинемии новорождённых Важно подчеркнуть, что, по мнению большинства исследователей, начальные стадии билирубинового поражения мозга в принципе обратимы. К сожалению, все клинические симптомы первой фазы БЭ неспецифичны, а потому разрабатываются инструментальные подходы к её диагностике. В частности, предлагают изучать ответ мозгового ствола (ЭЭГ) на звук разных высот, проводить клиническую оценку ответа ребенка на резкий звук, оценивать результаты магнитно-резонансной томографии мозга. Подкомитет по гипербилирубинемиям Американской академии педиатрии (ААП, 2004) подчеркивает, что результаты этих исследованию подтверждают обратимость при рациональной терапии (ФТТ и ЗПК) даже признаков второй стадии БЭ.
Гипербилирубинемии новорождённых Важно подчеркнуть, что, по мнению большинства исследователей, начальные стадии билирубинового поражения мозга в принципе обратимы. К сожалению, все клинические симптомы первой фазы БЭ неспецифичны, а потому разрабатываются инструментальные подходы к её диагностике. В частности, предлагают изучать ответ мозгового ствола (ЭЭГ) на звук разных высот, проводить клиническую оценку ответа ребенка на резкий звук, оценивать результаты магнитно-резонансной томографии мозга. Подкомитет по гипербилирубинемиям Американской академии педиатрии (ААП, 2004) подчеркивает, что результаты этих исследованию подтверждают обратимость при рациональной терапии (ФТТ и ЗПК) даже признаков второй стадии БЭ.
 План обследования при подозрении на ГБН: 1. Определение группы крови и резус-принадлежности матери и ребенка. 2. Анализ периферической крови ребенка с оценкой мазка крови. 3. Анализ крови с подсчетом количества ретикулоцитов, а при возможности – определения уровня карбоксигемоглобина. 4. Динамическое определение концентрации билирубина в сыворотке крови ребенка. 5. Иммунологические исследования, включая прямую реакцию Кумбса (у детей от резус-отрицательных матерей желательно с пуповинной кровью). 6. При отягощенном по ГБН анамнезе и выявлении резус-антител в высоком или нарастающем титре у беременной определение в пуповинной крови уровня Б и постановка прямой пробы Кумбса являются обязательными. 7. Уровень альбуминов в сыворотке крови
План обследования при подозрении на ГБН: 1. Определение группы крови и резус-принадлежности матери и ребенка. 2. Анализ периферической крови ребенка с оценкой мазка крови. 3. Анализ крови с подсчетом количества ретикулоцитов, а при возможности – определения уровня карбоксигемоглобина. 4. Динамическое определение концентрации билирубина в сыворотке крови ребенка. 5. Иммунологические исследования, включая прямую реакцию Кумбса (у детей от резус-отрицательных матерей желательно с пуповинной кровью). 6. При отягощенном по ГБН анамнезе и выявлении резус-антител в высоком или нарастающем титре у беременной определение в пуповинной крови уровня Б и постановка прямой пробы Кумбса являются обязательными. 7. Уровень альбуминов в сыворотке крови
 Эффективные методы лечения гипербилирубинемий новорожденных с позиций доказательной медицины Заменное переливание крови (плазмаферез) n Фототерапия n Вливание иммуноглобулинов внутривенно при гемолитической болезни новорожденных n
Эффективные методы лечения гипербилирубинемий новорожденных с позиций доказательной медицины Заменное переливание крови (плазмаферез) n Фототерапия n Вливание иммуноглобулинов внутривенно при гемолитической болезни новорожденных n
 Лечение новорождённых с непрямой гипербилирубинемией Фототерапия настоящее время наиболее в широко используемый метод консервативного лечения желтух новорожденных с НБ в крови. С момента предложения фототерапии для терапии непрямых гипербилирубинемий у новорожденных в 1957 г. Р. Дж. Кремером (R. J. Cremer) и соавт. установлено, что это практически совершенно безопасный и эффективный метод лечения.
Лечение новорождённых с непрямой гипербилирубинемией Фототерапия настоящее время наиболее в широко используемый метод консервативного лечения желтух новорожденных с НБ в крови. С момента предложения фототерапии для терапии непрямых гипербилирубинемий у новорожденных в 1957 г. Р. Дж. Кремером (R. J. Cremer) и соавт. установлено, что это практически совершенно безопасный и эффективный метод лечения.
 Эффективность фототерапии определяют четыре факта: n n n Длина волны источника света. Наиболее эффективны специальные лампы голубого флуоресцирующего света, ибо билирубин абсорбируется максимально в районе голубого света (около 450 нм). Освещенность. Обычно источник света располагают на расстоянии 15– 20 см над ребенком, и облучение должно быть не меньшим, чем 5– 6 мк. Вт/см 2/нм, но лучший эффект достигается при освещенности 10– 11 мк. Вт/см 2/нм. Размер облучаемой поверхности обширнее поверхность облучения, тем. Чем эффективнее фототерапия. Поэтому ребенок должен быть полностью обнажен (прикрыты лишь глаза); повреждающего эффекта фототерапии на половые железы не установлено. Постоянность или прерывистость. Считается, что фототерапия должна проводиться непрерывно, но перерыв примерно на 1 ч после 6– 12 часовой экспозиции не снижает ее эффективности (Halamek L. P. , Stevenson D. K. , 2002). Короткие перерывы делают во время кормления и общения ребенка с семьей. ААП (2004) рекомендует в любом отделении интенсивной терапии периодически проверять эффективность источника света.
Эффективность фототерапии определяют четыре факта: n n n Длина волны источника света. Наиболее эффективны специальные лампы голубого флуоресцирующего света, ибо билирубин абсорбируется максимально в районе голубого света (около 450 нм). Освещенность. Обычно источник света располагают на расстоянии 15– 20 см над ребенком, и облучение должно быть не меньшим, чем 5– 6 мк. Вт/см 2/нм, но лучший эффект достигается при освещенности 10– 11 мк. Вт/см 2/нм. Размер облучаемой поверхности обширнее поверхность облучения, тем. Чем эффективнее фототерапия. Поэтому ребенок должен быть полностью обнажен (прикрыты лишь глаза); повреждающего эффекта фототерапии на половые железы не установлено. Постоянность или прерывистость. Считается, что фототерапия должна проводиться непрерывно, но перерыв примерно на 1 ч после 6– 12 часовой экспозиции не снижает ее эффективности (Halamek L. P. , Stevenson D. K. , 2002). Короткие перерывы делают во время кормления и общения ребенка с семьей. ААП (2004) рекомендует в любом отделении интенсивной терапии периодически проверять эффективность источника света.
 Фототерапия Положительный эффект фототерапии заключается в увеличении экскреции билирубина из организма с калом и мочой, уменьшении токсичности НБ и риска ядерной желтухи при высоких непрямых гипербилирубинемиях. Считается, что это связано с: 1. фотоокислением НБ с образованием биливердина, дипирролов или монопирролов, которые водорастворимы и выводятся из организма с мочой и калом; 2. конфигурационными изменениями молекулы НБ, 4 Z, 15 Zизомеров на 4 Е, 15 Е или 4 Zизомеры НБ, опять таки водорастворимые; 3. структурными изменениями молекулы НБ с образованием люмибилирубина (фотобилирубин II, циклобилирубин, люмибилирубин), длительность полувыведения которого из крови – 2 ч, тогда как 4 Z, 15 ZНБ – 12– 15 ч. Все упомянутые конфигурационные и структурные изомеры НБ обнаруживают в моче у детей, находящихся на фототерапии.
Фототерапия Положительный эффект фототерапии заключается в увеличении экскреции билирубина из организма с калом и мочой, уменьшении токсичности НБ и риска ядерной желтухи при высоких непрямых гипербилирубинемиях. Считается, что это связано с: 1. фотоокислением НБ с образованием биливердина, дипирролов или монопирролов, которые водорастворимы и выводятся из организма с мочой и калом; 2. конфигурационными изменениями молекулы НБ, 4 Z, 15 Zизомеров на 4 Е, 15 Е или 4 Zизомеры НБ, опять таки водорастворимые; 3. структурными изменениями молекулы НБ с образованием люмибилирубина (фотобилирубин II, циклобилирубин, люмибилирубин), длительность полувыведения которого из крови – 2 ч, тогда как 4 Z, 15 ZНБ – 12– 15 ч. Все упомянутые конфигурационные и структурные изомеры НБ обнаруживают в моче у детей, находящихся на фототерапии.
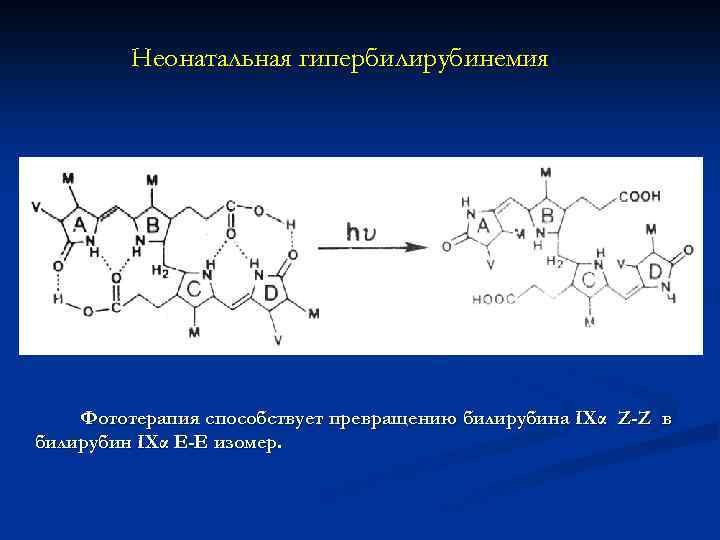 Неонатальная гипербилирубинемия Фототерапия способствует превращению билирубина IXα Z-Z в билирубин IXα Е-Е изомер.
Неонатальная гипербилирубинемия Фототерапия способствует превращению билирубина IXα Z-Z в билирубин IXα Е-Е изомер.
 Фототерапия Установлено, что чем больше площадь и интенсивность излучения, тем больше образуется этих изомеров и тем эффективнее фототерапия в плане гипобилирубинемического эффекта. Поэтому есть предложения увеличивать мощность излучения до 25– 30 мк. Вт/см 2/нм, облучать ребенка и сверху и снизу (используют специальные матрацы).
Фототерапия Установлено, что чем больше площадь и интенсивность излучения, тем больше образуется этих изомеров и тем эффективнее фототерапия в плане гипобилирубинемического эффекта. Поэтому есть предложения увеличивать мощность излучения до 25– 30 мк. Вт/см 2/нм, облучать ребенка и сверху и снизу (используют специальные матрацы).


 Фототерапия Длительность фототерапии определяется ее эффективностью – темпами снижения уровня НБ в крови. Обычная длительность фототерапии – 72– 96 ч, но она может быть и меньшей, если уровень НБ достиг физиологического для ребенка соответствующего возраста. Крайне важно энтеральное питание для улучшения эвакуации Б из кишечника. Необходимость добавления к фототерапии инфузионной терапии в настоящее время оспаривается и её рекомендуют лишь детям с четкими признаками дегидратации.
Фототерапия Длительность фототерапии определяется ее эффективностью – темпами снижения уровня НБ в крови. Обычная длительность фототерапии – 72– 96 ч, но она может быть и меньшей, если уровень НБ достиг физиологического для ребенка соответствующего возраста. Крайне важно энтеральное питание для улучшения эвакуации Б из кишечника. Необходимость добавления к фототерапии инфузионной терапии в настоящее время оспаривается и её рекомендуют лишь детям с четкими признаками дегидратации.
 Лечение новорождённых с непрямой гипербилирубинемией Иммуноглобулины внутривенно. R. Goffstein, R. W. Cooke (2003), обобщая результаты 6 рандомизированных контролируемых исследований использования внутривенного введения иммуноглобулинов (ИГ) в высоких дозах в лечении детей с резус или АВ 0 ГБН, пришли к заключению, что такая терапия снижает потребность в заменных трансфузиях, длительность фототерапии и госпитализации, потребность в гемотрансфузиях при поздней анемии после перенесенной ГБН. Обычно достаточно одного введения в дозе 0, 5 -1 г/кг массы в течение 2 -х часов. Американская академия педиатрии - ААП (Pediatrics 2004, 114: 297 -316) рекомендует назначать ИГ при установленной ГБН и неэффективности фототерапии и уровнях билирубина на 3 мг% более низких, чем служащих показанием к ЗПК. Повторное введение можно рассматривать через 12 часов (если это необходимо).
Лечение новорождённых с непрямой гипербилирубинемией Иммуноглобулины внутривенно. R. Goffstein, R. W. Cooke (2003), обобщая результаты 6 рандомизированных контролируемых исследований использования внутривенного введения иммуноглобулинов (ИГ) в высоких дозах в лечении детей с резус или АВ 0 ГБН, пришли к заключению, что такая терапия снижает потребность в заменных трансфузиях, длительность фототерапии и госпитализации, потребность в гемотрансфузиях при поздней анемии после перенесенной ГБН. Обычно достаточно одного введения в дозе 0, 5 -1 г/кг массы в течение 2 -х часов. Американская академия педиатрии - ААП (Pediatrics 2004, 114: 297 -316) рекомендует назначать ИГ при установленной ГБН и неэффективности фототерапии и уровнях билирубина на 3 мг% более низких, чем служащих показанием к ЗПК. Повторное введение можно рассматривать через 12 часов (если это необходимо).
 Лечение новорождённых с непрямой гипербилирубинемией Абсолютным показанием для обменного – заменного переливания крови (ЗПК) в России у доношенных детей долгие годы являлась гипербилирубинемия выше 342 мкмоль/л, темп нарастания билирубина выше 9, 0 мкмоль/л/ч и уровень его в пуповинной крови выше 60, 0 мкмоль/л. Появление признаков билирубиновой энцефалопатии 2 стадии – абсолютное показание к неотложному ЗПК на любые сутки жизни.
Лечение новорождённых с непрямой гипербилирубинемией Абсолютным показанием для обменного – заменного переливания крови (ЗПК) в России у доношенных детей долгие годы являлась гипербилирубинемия выше 342 мкмоль/л, темп нарастания билирубина выше 9, 0 мкмоль/л/ч и уровень его в пуповинной крови выше 60, 0 мкмоль/л. Появление признаков билирубиновой энцефалопатии 2 стадии – абсолютное показание к неотложному ЗПК на любые сутки жизни.
 Показания к фототерапии и заменному переливанию крови у новорожденных детей 24 -168 часов жизни в зависимости от массы тела при рождении (Н. Н. Володин и соавт. , «Протокол диагностики и лечения гипербилирубинемий у новорожденных детей» , 2006) Масса тела при рождении ( в граммах) ЗПК Менее 1500 *85 -140 мкмоль/л *220 -275 мкмоль/л 1500 - 1999 *140 -200 мкмоль/л *275 -300 мкмоль/л 2000 - 2500 n Фототерапия *190 -240 мкмоль/л *300 -340 мкмоль/л Более 2500 *255 -295 мкмоль/л *Минимальные значения билирубина являются показанием*340 -375 соответствующего к началу мкмоль/л лечения в случаях, когда на организм ребенка действуют патологические факторы, повышающие риск билирубиновой энцефалопатии
Показания к фототерапии и заменному переливанию крови у новорожденных детей 24 -168 часов жизни в зависимости от массы тела при рождении (Н. Н. Володин и соавт. , «Протокол диагностики и лечения гипербилирубинемий у новорожденных детей» , 2006) Масса тела при рождении ( в граммах) ЗПК Менее 1500 *85 -140 мкмоль/л *220 -275 мкмоль/л 1500 - 1999 *140 -200 мкмоль/л *275 -300 мкмоль/л 2000 - 2500 n Фототерапия *190 -240 мкмоль/л *300 -340 мкмоль/л Более 2500 *255 -295 мкмоль/л *Минимальные значения билирубина являются показанием*340 -375 соответствующего к началу мкмоль/л лечения в случаях, когда на организм ребенка действуют патологические факторы, повышающие риск билирубиновой энцефалопатии
 Факторы риска поражения мозга при гипербилирубинемиях: 1) 2) 3) 4) 5) 6) масса тела менее 1500 г; асфиксия при рождении или персистирующая гипоксия; гипопротеинемия (общий белок сыворотки крови – менее 50 г/л); гипогликемия (глюкоза крови – менее 2, 6 ммоль/л); анемия при рождении с содержанием гемоглобина менее 140 г/л; появление желтухи в первые 5 ч жизни при резус-конфликте и в первые 12 ч жизни – при АВ 0 -конфликте; 7) инфекции. Кроме того, при резус-конфликте: 1) совпадение групп крови матери и ребенка по системе АВ 0; 2) гемотрансфузии в анамнезе у матери и ГБН – у предыдущих детей в семье; 3) осложненное течение беременности (инфекционные, соматические заболевания, длительный гестоз).
Факторы риска поражения мозга при гипербилирубинемиях: 1) 2) 3) 4) 5) 6) масса тела менее 1500 г; асфиксия при рождении или персистирующая гипоксия; гипопротеинемия (общий белок сыворотки крови – менее 50 г/л); гипогликемия (глюкоза крови – менее 2, 6 ммоль/л); анемия при рождении с содержанием гемоглобина менее 140 г/л; появление желтухи в первые 5 ч жизни при резус-конфликте и в первые 12 ч жизни – при АВ 0 -конфликте; 7) инфекции. Кроме того, при резус-конфликте: 1) совпадение групп крови матери и ребенка по системе АВ 0; 2) гемотрансфузии в анамнезе у матери и ГБН – у предыдущих детей в семье; 3) осложненное течение беременности (инфекционные, соматические заболевания, длительный гестоз).
 Показания для заменного переливания крови (ЗПК) у детей 35 недель гестации и более (Американская академия педиатрии – ААП; Pediatrics 2004; 114: 297 -316)
Показания для заменного переливания крови (ЗПК) у детей 35 недель гестации и более (Американская академия педиатрии – ААП; Pediatrics 2004; 114: 297 -316)
 Показания для заменного переливания крови (ЗПК) у детей 35 недель гестации и более (Американская академия педиатрии – ААП; Pediatrics 2004; 114: 297 -316) -Пунктирная линия для детей первых 24 часов жизни указывает на неопределеннность вследствие широкого диапазона клинических обстоятельств и широкого диапазона ответа на фототерапию - Немедленное ЗПК показано детям с признаками острой билирубиновой энцефалопатии (мышечная гипотония, гипертонус шейных мышц, опистотонус, лихорадка, высокочастотный крик) даже если уровень билирубина снижается - Факторы риска - изоиммунная ГБН, Г-6 -ФД - дефицит, выраженная летаргия, температурная нестабильность, сепсис, ацидоз - Оценить соотношение уровня альбумина и билирубина - Оценивать общий уровень билирубина, ибо прямой билирубин - не эквивалент конъюгированного билирубина - У детей 35 -37 недель гестации (средний риск) надо индивидуализировать уровень билирубина как показание для ЗПК
Показания для заменного переливания крови (ЗПК) у детей 35 недель гестации и более (Американская академия педиатрии – ААП; Pediatrics 2004; 114: 297 -316) -Пунктирная линия для детей первых 24 часов жизни указывает на неопределеннность вследствие широкого диапазона клинических обстоятельств и широкого диапазона ответа на фототерапию - Немедленное ЗПК показано детям с признаками острой билирубиновой энцефалопатии (мышечная гипотония, гипертонус шейных мышц, опистотонус, лихорадка, высокочастотный крик) даже если уровень билирубина снижается - Факторы риска - изоиммунная ГБН, Г-6 -ФД - дефицит, выраженная летаргия, температурная нестабильность, сепсис, ацидоз - Оценить соотношение уровня альбумина и билирубина - Оценивать общий уровень билирубина, ибо прямой билирубин - не эквивалент конъюгированного билирубина - У детей 35 -37 недель гестации (средний риск) надо индивидуализировать уровень билирубина как показание для ЗПК
 Катамнез детей с неонатальной гипербилирубинемией выше 25 мг% (428 мкмоль/л) (Thomas Newman et al. , 2006// N. Engl. Med. J. , 2006; 354: 1889 -1990) n n Прослежен катамнез у 140 доношенных новорожденных, имевших уровень билирубина более 25 мг% (428 мкмоль/л), из них 130 – с уровнем билирубина 428 -511 мкмоль/л и 10 с уровнем билирубина более 513 мкмоль/л в возрасте 2 -х лет 132 (94%) и 5 лет (59%) в сравнении с рандомизированной группой новорожденных (419), родившихся в те же годы (1995 -1998). Длительность гипербилирубинемии более 428 мкмоль/л у 75% была менее 6 часов и более 340 мколь/л 24 часов у 50%. Всех детей лечели с помощью фототерапии (ЗПК у 5). Случаев ядердной желтухи не было. Достоверной разницы в обнаружении неврологических, поведенческих, сензорных отклонений между группами не замечено, но 9 детей в группе детей с гипербилирубинемиями имели более низкой коэффциент IQ сравнению с группой сравнения. Согласно J. F. Watchko (2006, там же) из 116 детей с ядерной желтухой, зарегистрированных в США, у 90 (78%) - уровень билирубина был более 513 мкмоль/л, а у 59% - более 598 мкмоль/л. По приведенным им данным частота гипербилирубинемий более 428 мкмоль/л – 1: 700, а более 513 мкмоль/л – 1: 10 000.
Катамнез детей с неонатальной гипербилирубинемией выше 25 мг% (428 мкмоль/л) (Thomas Newman et al. , 2006// N. Engl. Med. J. , 2006; 354: 1889 -1990) n n Прослежен катамнез у 140 доношенных новорожденных, имевших уровень билирубина более 25 мг% (428 мкмоль/л), из них 130 – с уровнем билирубина 428 -511 мкмоль/л и 10 с уровнем билирубина более 513 мкмоль/л в возрасте 2 -х лет 132 (94%) и 5 лет (59%) в сравнении с рандомизированной группой новорожденных (419), родившихся в те же годы (1995 -1998). Длительность гипербилирубинемии более 428 мкмоль/л у 75% была менее 6 часов и более 340 мколь/л 24 часов у 50%. Всех детей лечели с помощью фототерапии (ЗПК у 5). Случаев ядердной желтухи не было. Достоверной разницы в обнаружении неврологических, поведенческих, сензорных отклонений между группами не замечено, но 9 детей в группе детей с гипербилирубинемиями имели более низкой коэффциент IQ сравнению с группой сравнения. Согласно J. F. Watchko (2006, там же) из 116 детей с ядерной желтухой, зарегистрированных в США, у 90 (78%) - уровень билирубина был более 513 мкмоль/л, а у 59% - более 598 мкмоль/л. По приведенным им данным частота гипербилирубинемий более 428 мкмоль/л – 1: 700, а более 513 мкмоль/л – 1: 10 000.
 Заменное переливание крови При резус-конфликте для ЗПК используют кровь той же группы, что и у ребенка, резус-отрицательную не более 2– 3 дней консервации в количестве 160– 170 мл/кг. При АВ 0 -конфликте переливают кровь 0(I) с низким титром α, β-агглютининов, но в количестве 250– 400 мл, помня, что, как правило, на следующий день надо сделать повторное ЗПК в том же объеме. Если у ребенка имеется одновременно несовместимость по резус– и АВ 0 антигенам, то обычно ГБН возникает по групповым антигенам, а значит, ребенку надо переливать кровь 0(I) группы. При ГБН с конфликтом по редким факторам для ЗПК используют донорскую кровь, не имеющую «конфликтного» фактора. Учитывая, что наиболее опасные осложнения ЗПК, связанные с инфекциями и иммуносупрессией, обусловлены в основном лейкоцитами (в частности, ВИЧ и герпетические вирусы тропны к лимфоцитам) в настоящее время для ЗПК используют при Rhконфликте отмытые и свежезамороженные Rh-отрицательные эритроциты в свежезамороженной плазме (соотношение 2: 1) одногруппые ребенку или при групповой несовместимости свежезамороженные О(I) группы эритроциты и плазму AB(IV) в том же соотношении. Срок хранения свежезамороженных эритроцитов не более 72 часов
Заменное переливание крови При резус-конфликте для ЗПК используют кровь той же группы, что и у ребенка, резус-отрицательную не более 2– 3 дней консервации в количестве 160– 170 мл/кг. При АВ 0 -конфликте переливают кровь 0(I) с низким титром α, β-агглютининов, но в количестве 250– 400 мл, помня, что, как правило, на следующий день надо сделать повторное ЗПК в том же объеме. Если у ребенка имеется одновременно несовместимость по резус– и АВ 0 антигенам, то обычно ГБН возникает по групповым антигенам, а значит, ребенку надо переливать кровь 0(I) группы. При ГБН с конфликтом по редким факторам для ЗПК используют донорскую кровь, не имеющую «конфликтного» фактора. Учитывая, что наиболее опасные осложнения ЗПК, связанные с инфекциями и иммуносупрессией, обусловлены в основном лейкоцитами (в частности, ВИЧ и герпетические вирусы тропны к лимфоцитам) в настоящее время для ЗПК используют при Rhконфликте отмытые и свежезамороженные Rh-отрицательные эритроциты в свежезамороженной плазме (соотношение 2: 1) одногруппые ребенку или при групповой несовместимости свежезамороженные О(I) группы эритроциты и плазму AB(IV) в том же соотношении. Срок хранения свежезамороженных эритроцитов не более 72 часов
 Заменное переливание крови Упомянутый объем крови для ЗПК равен двум объемам циркулирующей крови (у новорожденных с средним ОЦК – 85 мл/кг массы тела), что обеспечивает при правильном проведении ЗПК замену 85– 90% циркулирующей у ребенка крови. Уровень билирубина сыворотки крови после правильно проведенного ЗПК обычно снижается на 50%. Летальность при ЗПК колеблется в разных центрах от 0, 1 до 0, 5%.
Заменное переливание крови Упомянутый объем крови для ЗПК равен двум объемам циркулирующей крови (у новорожденных с средним ОЦК – 85 мл/кг массы тела), что обеспечивает при правильном проведении ЗПК замену 85– 90% циркулирующей у ребенка крови. Уровень билирубина сыворотки крови после правильно проведенного ЗПК обычно снижается на 50%. Летальность при ЗПК колеблется в разных центрах от 0, 1 до 0, 5%.
 Синдром «сгущения желчи» Может осложнять течение любой желтухи с гиперпродукцией билирубина, а также длительное парентеральное питание, приводящее к нарушению энтерогепатогенной циркуляции желчных кислот с последующим уменьшением образования желчи, ее стазу и сладжу с образованием камней. Характерный признак – появление обесцвеченного стула у ребенка с неконъюгированной гипербилирубинемией и повышение уровня БДГ более 25 мкмоль. Провоцирующими факторами могут быть обезвоживание, назначение фуросемида, макролидов, анаболических гормонов. Холестаз редко бывает полным и длительным. Обычно через 1– 4 дня он исчезает либо спонтанно, либо под влиянием терапии ( «слепые зондирования» , физиотерапия - электрофорез сернокислой магнезии на область печени, холекинетики - 5% растворы сорбита или магния сульфата и др. , спазмолитики - Но-шпа и др. ). Диагноз основан на совокупности анамнестических, клинических и лабораторных обследований.
Синдром «сгущения желчи» Может осложнять течение любой желтухи с гиперпродукцией билирубина, а также длительное парентеральное питание, приводящее к нарушению энтерогепатогенной циркуляции желчных кислот с последующим уменьшением образования желчи, ее стазу и сладжу с образованием камней. Характерный признак – появление обесцвеченного стула у ребенка с неконъюгированной гипербилирубинемией и повышение уровня БДГ более 25 мкмоль. Провоцирующими факторами могут быть обезвоживание, назначение фуросемида, макролидов, анаболических гормонов. Холестаз редко бывает полным и длительным. Обычно через 1– 4 дня он исчезает либо спонтанно, либо под влиянием терапии ( «слепые зондирования» , физиотерапия - электрофорез сернокислой магнезии на область печени, холекинетики - 5% растворы сорбита или магния сульфата и др. , спазмолитики - Но-шпа и др. ). Диагноз основан на совокупности анамнестических, клинических и лабораторных обследований.
 Болезнь Жильбера (Gilbert. A. N. , 1858 -1927, франц. терапевт) (БЖ - частота в популяции – 2– 5%) n БЖ - наиболее распространенная из наследственных конъюгационных желтух форма и примерно половина больных имела выраженную желтуху в неонатальном периоде. Подъем НБ в сыворотке крови у таких больных не высокий; случаев ядерной желтухи не описано. Причина гипербилирубинемии снижение проникновения НБ в гепатоцит (до 30% от нормального) и одновременное некоторое снижение активности глюкуронилтрансферазы печени, что и определяет положительный эффект терапии фенобарбиталом – интенсивность желтухи уменьшается или она исчезает. Болезнь определяет ген, расположенный на 2 -й паре хромосом, состоящий из 5 экзонов, в первом из которых при БЖ появляется дополнительный динуклеотид (ТА – тимидин, аденин). Дефект наследуется по данным разных авторов по аутосомнорецессивному или - аутосомно-доминатаному типу. Диагноз в периоде новорождённости может быть заподозрен лишь при анализе родословных и выявлению умеренной желтухи с НБ и отсутствием у ребенка увеличения печени, селезенки, признаков повышенного гемолиза. Прогноз благоприятный. Желтуха интермиттирует, усиливаясь при интеркуррентных заболеваниях или после голодания, назначения парацетамола. У старших детей и взрослых возможны провокационные пробы: увеличение уровня НБ в сыворотке крови после назначения парацетамола, никотиновой кислоты; снижение уровня НБ в сыворотке крови после назначения фенобарбитала.
Болезнь Жильбера (Gilbert. A. N. , 1858 -1927, франц. терапевт) (БЖ - частота в популяции – 2– 5%) n БЖ - наиболее распространенная из наследственных конъюгационных желтух форма и примерно половина больных имела выраженную желтуху в неонатальном периоде. Подъем НБ в сыворотке крови у таких больных не высокий; случаев ядерной желтухи не описано. Причина гипербилирубинемии снижение проникновения НБ в гепатоцит (до 30% от нормального) и одновременное некоторое снижение активности глюкуронилтрансферазы печени, что и определяет положительный эффект терапии фенобарбиталом – интенсивность желтухи уменьшается или она исчезает. Болезнь определяет ген, расположенный на 2 -й паре хромосом, состоящий из 5 экзонов, в первом из которых при БЖ появляется дополнительный динуклеотид (ТА – тимидин, аденин). Дефект наследуется по данным разных авторов по аутосомнорецессивному или - аутосомно-доминатаному типу. Диагноз в периоде новорождённости может быть заподозрен лишь при анализе родословных и выявлению умеренной желтухи с НБ и отсутствием у ребенка увеличения печени, селезенки, признаков повышенного гемолиза. Прогноз благоприятный. Желтуха интермиттирует, усиливаясь при интеркуррентных заболеваниях или после голодания, назначения парацетамола. У старших детей и взрослых возможны провокационные пробы: увеличение уровня НБ в сыворотке крови после назначения парацетамола, никотиновой кислоты; снижение уровня НБ в сыворотке крови после назначения фенобарбитала.
 Синдром Криглера–Наджара. n n n Обусловлен отсутствием глюкуронилтрансферазы в печени (I тип) или очень низкой ее активностью (II тип, активность около 4– 5% нормы). При дефекте I типа, наследующемся по аутосомно-рецессивному типу, желтуха проявляется в первые дни жизни и неуклонно нарастает по интенсивности. Ген, определяющий активность уридиндифосфатглюкуронилтрансферазы идентифицирован на 2 й хромосоме и состоит из 5 экзонов, мутация в каждом из которых может привести к синдрому Криглера–Наджара. НБ в сыворотке крови достигает 428 мкмоль/л и более, в то время как в стуле уровень билирубина менее 10 мг% (при норме 50– 100 мг%). При биопсии печени находят полное отсутствие глюкуронилтрансферазы. Типично развитие ядерной желтухи, отсутствие эффекта от назначения фенобарбитала, но улучшение на фоне фототерапии. По показаниям проводят ЗПК. При синдроме Криглера–Наджара II типа неонатальная гипербилирубинемия не столь тяжелая, и НБ обычно не превышает 376 мкмоль/л. Развитие ядерной желтухи возможно лишь в неонатальном периоде. Дефект конъюгации билирубина обнаруживают обычно и у одного из родителей (уровень НБ – 34– 68 мкмоль/л). В ответ на терапию фенобарбиталом гипербилирубинемия, желтуха уменьшаются (вплоть до исчезновения), но после отмены лечения могут рецидивировать. При обоих вариантах желтухи Криглера–Наджара показано и назначение препаратов, уменьшающих гепато-энтерогенную циркуляцию билирубина (агар-агар, холестирамин, энтеросорбенты). Разрабатываются новые подходы к лечению желтухи Криглера–Наджара I типа – пересадка
Синдром Криглера–Наджара. n n n Обусловлен отсутствием глюкуронилтрансферазы в печени (I тип) или очень низкой ее активностью (II тип, активность около 4– 5% нормы). При дефекте I типа, наследующемся по аутосомно-рецессивному типу, желтуха проявляется в первые дни жизни и неуклонно нарастает по интенсивности. Ген, определяющий активность уридиндифосфатглюкуронилтрансферазы идентифицирован на 2 й хромосоме и состоит из 5 экзонов, мутация в каждом из которых может привести к синдрому Криглера–Наджара. НБ в сыворотке крови достигает 428 мкмоль/л и более, в то время как в стуле уровень билирубина менее 10 мг% (при норме 50– 100 мг%). При биопсии печени находят полное отсутствие глюкуронилтрансферазы. Типично развитие ядерной желтухи, отсутствие эффекта от назначения фенобарбитала, но улучшение на фоне фототерапии. По показаниям проводят ЗПК. При синдроме Криглера–Наджара II типа неонатальная гипербилирубинемия не столь тяжелая, и НБ обычно не превышает 376 мкмоль/л. Развитие ядерной желтухи возможно лишь в неонатальном периоде. Дефект конъюгации билирубина обнаруживают обычно и у одного из родителей (уровень НБ – 34– 68 мкмоль/л). В ответ на терапию фенобарбиталом гипербилирубинемия, желтуха уменьшаются (вплоть до исчезновения), но после отмены лечения могут рецидивировать. При обоих вариантах желтухи Криглера–Наджара показано и назначение препаратов, уменьшающих гепато-энтерогенную циркуляцию билирубина (агар-агар, холестирамин, энтеросорбенты). Разрабатываются новые подходы к лечению желтухи Криглера–Наджара I типа – пересадка
 Желтуха Люцея–Дрискола n n n Желтуха Люцея–Дрискола– глубокий, но транзиторный, неонатальный дефект активности глюкуронилтрансферазы; наследуется по аутосомнорецессивному типу. Сыворотка крови матерей таких детей содержит ингибитор активности глюкуронилтрансферазы (в 4– 10 раз более активный, чем в сыворотке крови беременных женщин). Гипербилирубинемия с НБ развивается в первые дни жизни, может быть очень выраженной и привести к ядерной желтухе. Если фототерапия, заменное переливание крови проведены во время, то прогноз благоприятный, и желтуха исчезает бесследно приблизительно к концу 2 -й недели жизни, т. е. ингибирующий конъюгацию билирубина фактор, вероятнее всего, один из гормонов беременности. Диагноз ставят на основании исключения других гипербилирубинемий, анализа семейного анамнеза. Практически желтуха Люцея–Дрискола аналогична ЖГВ, правда с гораздо более высокими уровнями НБ, и при учете семейного анамнеза (родословной).
Желтуха Люцея–Дрискола n n n Желтуха Люцея–Дрискола– глубокий, но транзиторный, неонатальный дефект активности глюкуронилтрансферазы; наследуется по аутосомнорецессивному типу. Сыворотка крови матерей таких детей содержит ингибитор активности глюкуронилтрансферазы (в 4– 10 раз более активный, чем в сыворотке крови беременных женщин). Гипербилирубинемия с НБ развивается в первые дни жизни, может быть очень выраженной и привести к ядерной желтухе. Если фототерапия, заменное переливание крови проведены во время, то прогноз благоприятный, и желтуха исчезает бесследно приблизительно к концу 2 -й недели жизни, т. е. ингибирующий конъюгацию билирубина фактор, вероятнее всего, один из гормонов беременности. Диагноз ставят на основании исключения других гипербилирубинемий, анализа семейного анамнеза. Практически желтуха Люцея–Дрискола аналогична ЖГВ, правда с гораздо более высокими уровнями НБ, и при учете семейного анамнеза (родословной).
 Лабораторная диагностика заболеваний печени
Лабораторная диагностика заболеваний печени
 Рутинные лабораторные тесты ОАМ Лейкоцитоз, СОЭ (при остром алкогольном гепатите) n Лейкопения, тромбоцитопения, СОЭ (при хроническом вирусном гепатите) n Анемия (постгеморрагическая или В 12 дефицитная) n Панцитопения (при гиперспленизме) n Желчные пигменты (при холестазе) Копрограмма n. Ахолия (при холестазе) ОАК n n. Наличие паразитов, яиц гельминтов Анализ дуоденального содержимого n Наличие паразитов, яиц гельминтов
Рутинные лабораторные тесты ОАМ Лейкоцитоз, СОЭ (при остром алкогольном гепатите) n Лейкопения, тромбоцитопения, СОЭ (при хроническом вирусном гепатите) n Анемия (постгеморрагическая или В 12 дефицитная) n Панцитопения (при гиперспленизме) n Желчные пигменты (при холестазе) Копрограмма n. Ахолия (при холестазе) ОАК n n. Наличие паразитов, яиц гельминтов Анализ дуоденального содержимого n Наличие паразитов, яиц гельминтов
 «Печеночные» пробы» n n n n АЛТ АСТ ЩФ ГГТП или ГГТ Билирубин Альбумин (Белки сыворотки крови) ПВ (ПИ, МНО) Повышение активности «печеночных» ферментов может свидетельствовать о повреждении гепатоцитов, но также наблюдается при поражениях сердца, почек, кишечника, мышц. Активность «печеночных» ферментов изменяется в зависимости от возраста, пола, ИМТ, курения, употребления алкоголя и в связи с беременностью. Oxford Textbook of Medicine (3 rd Edition) (Weatherall DJ, Ledingham JGG, and Warrell DA, ed); Oxford Medical Publications
«Печеночные» пробы» n n n n АЛТ АСТ ЩФ ГГТП или ГГТ Билирубин Альбумин (Белки сыворотки крови) ПВ (ПИ, МНО) Повышение активности «печеночных» ферментов может свидетельствовать о повреждении гепатоцитов, но также наблюдается при поражениях сердца, почек, кишечника, мышц. Активность «печеночных» ферментов изменяется в зависимости от возраста, пола, ИМТ, курения, употребления алкоголя и в связи с беременностью. Oxford Textbook of Medicine (3 rd Edition) (Weatherall DJ, Ledingham JGG, and Warrell DA, ed); Oxford Medical Publications
 Биохимические синдромы поражения печени n Синдром цитолиза n Синдром холестаза n Синдром печеночно-клеточной недостаточности n Синдром шунтирования n Синдром иммунного воспаления
Биохимические синдромы поражения печени n Синдром цитолиза n Синдром холестаза n Синдром печеночно-клеточной недостаточности n Синдром шунтирования n Синдром иммунного воспаления
 Синдром цитолиза n Ал. АТ n Ас. АТ n альдолазы n Гл. ДГ n ЛДГ n 4, 5 -орнитинкарбамилтрансферазы
Синдром цитолиза n Ал. АТ n Ас. АТ n альдолазы n Гл. ДГ n ЛДГ n 4, 5 -орнитинкарбамилтрансферазы
 Синдром холестаза n ЩФ n 5 -нуклеотидазы n ГГТП n билирубина (прямой фракции) n желчных кислот n холестерина n -ЛП n фосфолипидов
Синдром холестаза n ЩФ n 5 -нуклеотидазы n ГГТП n билирубина (прямой фракции) n желчных кислот n холестерина n -ЛП n фосфолипидов
 Синдром печеночно-клеточной недостаточности n альбуминов n холинестеразы n протромбина n проконвертина n проакцеллерина n задержка выделения бромсульфалеина
Синдром печеночно-клеточной недостаточности n альбуминов n холинестеразы n протромбина n проконвертина n проакцеллерина n задержка выделения бромсульфалеина
 Синдром шунтирования n аммиака n фенолов n свободных аминокислот
Синдром шунтирования n аммиака n фенолов n свободных аминокислот
 Синдром иммунного воспаления n -глобулинов n Ig. A, Ig. M, Ig. G n Наличие аутоантител: n n n n ANA – Antinuclear Ab ASMA – Anti-smooth muscle Ab AAA – Anti-actin Ab ASLA/LP – Anti-soluble liver/pancreas antigen Ab ANCA – Anti-neutrophil cytoplasmic Ab AMA – Antimitochondrial Ab ALKM-1 – Anti-liver/kidney microsomes Ab ALC 1 - Anti-liver cytosol-1 Ab n тимоловой пробы n сулемовой пробы
Синдром иммунного воспаления n -глобулинов n Ig. A, Ig. M, Ig. G n Наличие аутоантител: n n n n ANA – Antinuclear Ab ASMA – Anti-smooth muscle Ab AAA – Anti-actin Ab ASLA/LP – Anti-soluble liver/pancreas antigen Ab ANCA – Anti-neutrophil cytoplasmic Ab AMA – Antimitochondrial Ab ALKM-1 – Anti-liver/kidney microsomes Ab ALC 1 - Anti-liver cytosol-1 Ab n тимоловой пробы n сулемовой пробы


