АНЕМИИ БЕРЕМЕННЫХ.ppt
- Количество слайдов: 25
Железодефицитная анемия беременных Выполнили: Студентки III курса 1 Б группы *Проневич Алина *Рафеенкова Александра
• Ведущей экстрагенитальной патологией, осложняющей течение беременности, на протяжении последнего десятилетия является анемия, частота которой не уменьшается. Ежегодно в РФ около 31% беременных страдает анемией. Из всех анемий 95% приходится на железодефицитную.

Диагностика • Железодефицитная анемия обычно не встречает диагностических затруднений. Однако следует помнить, что в период беременности, особенно во второй половине ее, увеличивается количество плазмы крови, что ведет к разжижению и относительному уменьшению количества эритроцитов (до 3500000 в 1 мкл) и гемоглобина (до 110 г/л). Такая псевдоанемия наблюдается при беременности в 30 -50% случаев и в отличие от истинной анемии протекает без морфологических изменений эритроцитов, при нормальном цветовом показателе и лишь измененном показателе гематокрита (до 30/70 вместо 45/55 в норме). Клинически псевдоанемия протекает бессимптомно и лечения не требует.
Выделяют три стадии ЖДА: 1) прелатентный дефицит; 2) латентный дефицит железа; 3) железодефицитная анемия.

• При наступлении беременности потребность организма в железе повышается, что обеспечивается увеличением его резорбции в ЖКТ и выведением из депо, если последнее находится в удовлетворительном состоянии (содержит более 300 мг железа). Когда депо организма бедны (менее 300 мг), то на фоне повышенной потребности в железе быстро развивается железодефицитная анемия уже в I или в начале II триместра. Истинная анемия беременных возникает, как правило, на фоне насыщенного железом депо на момент зачатия и клинически проявляется обычно в III триместре.

Причинами, приводящими к обеднению депо железа, а также возникновению железодефицитной анемии в I или в начале II триместра беременности, являются: 1) экстрагенитальная патология; 2) чрезмерный расход железа, связанный с заболеваниями гениталий или репродуктивной функцией; 3) частые острые инфекции в анамнезе, наличие очагов хронической инфекции в организме; 4) алиментарный фактор; 5) донорство, предшествовавшее беременности; 6) Железодефицитная анемия в анамнезе.

Причины, приводящие к истинной анемии беременных • Способствуют истинной анемии беременных следующие факторы: • многоплодная беременность и развитие крупного или гигантского плода. • Выявлено, что анемия возникает и у беременных, имеющих достаточные запасы железа в организме, что может быть обусловлено белковым дефицитом вследствие уменьшения транспорта железа к органам кроветворения, а также количественной и качественной несбалансированностью заменимых и незаменимых аминокислот, недостатком витаминов В 1, В 2, РР. • Замечено, что наличие в пище соединений, связывающих железо и тормозящих его всасывание (полифенолы в чае, кофе), а также конкурирующих с железом микроэлементов (цинк, кальций, фосфор), способствует развитию железодефицитной анемии. • Выявлено, что загрязнение окружающей среды химическими веществами и пестицидами, высокая минерализация питьевой воды препятствуют усвоению железа из пищевых продуктов. Ранние токсикозы, наличие очагов генитальной инфекции в организме беременной могут служить причинами возникновения анемии.

Факторы, способствующие развитию железодефицитной анемии: 1. Снижение поступления железа в организм с пищей (вегетарианская диета, анорексия). 2. Хронические заболевания внутренних органов. Особое внимание следует уделять желудочно-кишечным кровотечениям. 3. Наличие заболеваний, проявляющихся хроническими носовыми кровотечениями (тромбоцитопатии, тромбоцитопеническая пурпура). 4. Гинекологические заболевания, сопровождающиеся обильными менструациями или маточными кровотечениями, эндометриоз, миома матки. 5. Отягощённый акушерский анамнез: многорожавшие женщины; самопроизвольные выкидыши в анамнезе; кровотечения в предыдущих родах способствуют истощению депо железа в организме. 6. Осложнённое течение настоящей беременности: многоплодная беременность; ранний токсикоз; юный возраст беременной (младше 17 лет); первородящие старше 30 лет; артериальная гипотония; обострение хронических инфекционных заболеваний во время беременности; гестоз; предлежание плаценты; преждевременная отслойка плаценты.
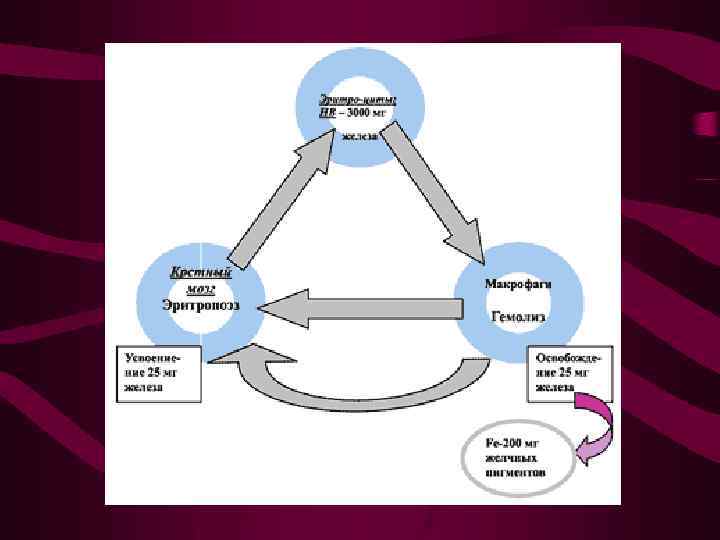

Этиология и патогенез • Значимым патогенетическим звеном развития железодефицитной анемии является дисфункция системы перекисного окисления липидов (ПОЛ) и снижение антиоксидантной защиты, проявляющиеся интенсификацией ПОЛ и инактивацией ферментов энергетического обмена. Выявлены изменения, происходящие в иммунной системе беременных при анемии: снижение уровня комплемента и некоторых иммуноглобулинов, увеличение количества циркулирующих иммунных комплексов (ЦИК) в крови. Последние могут связываться с рецепторами эритроцитов и приводить к иммунологическому конфликту в системе мать - плод, проявляющемуся анемией беременных. Обнаружено ослабление естественной защиты организма при анемии беременных в виде угнетения бактерицидных свойств сыворотки крови и фагоцитарной активности лейкоцитов, увеличения концентрации сывороточного лизоцима. Нарушение иммунитета предрасполагает к развитию острых р е с п и р а т о р н ы х з а б о л е в а н и й и х р о н и з а ц и и и н ф е к ц и й.
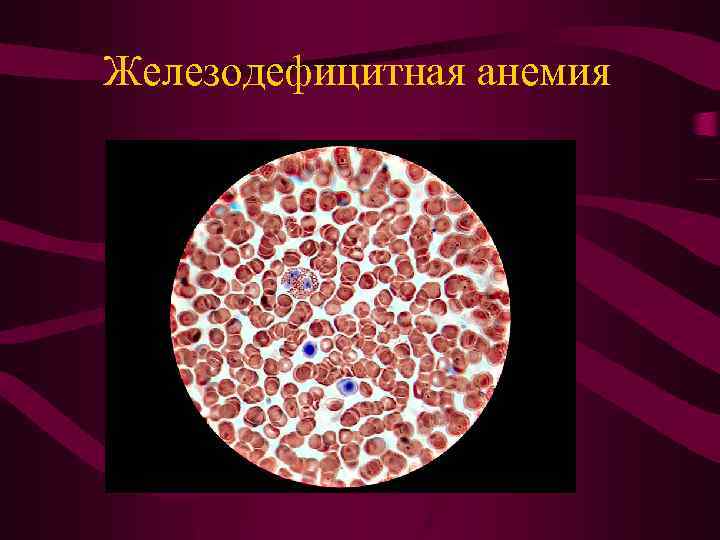
Железодефицитная анемия

Беременность противопоказана при следующих формах заболеваний крови и системы кроветворения: • • • хроническая железодефицитная анемия III–IY степени; гемолитическая анемия; гипо- и аплазия костного мозга; лейкозы; болезнь Верльгофа с частыми обострениями. В случае наступления беременности при этих заболеваниях беременность целесообразно прервать до 12 недель. Некоторые исследователи рассматривают железодефицитную анемию как тотальную патологию, приводящую к функциональным и морфологическим изменениям всех органов и тканей. Особенно выраженным повреждениям подвергаются постоянно регенерирующие ткани: эпителий кожи, дыхательных путей, желудочно-кишечного тракта, а также иммунная система и головной мозг.

Клиника • Клиническая симптоматика железодефицитной анемии проявляется обычно при средней степени тяжести анемии. При лёгком течении беременная обычно никакие жалобы не предъявляет, а объективными признаками малокровия служат только лабораторные показатели.

Клиническая картина железодефицитной анемии • Общеанемический синдром. проявляется бледностью кожи и слизистых оболочек, слабостью, повышенной утомляемостью, головокружением, головными болями (чаще в вечернее время), одышкой при физической нагрузке, ощущением сердцебиения, обмороками, мельканием «мушек» перед глазами при невысоком уровне анемии беременных. Нередко беременная страдает сонливостью днём и жалуется на плохое засыпание ночью, отмечаются раздражительность, нервозность, плаксивость, снижение памяти и внимания, ухудшение аппетита.

Сидеропенический синдром • Изменение кожи и её придатков (сухость, шелушение, лёгкое образование трещин, бледность). Волосы тусклые, ломкие, секутся, рано седеют, усиленно выпадают. У 20– 25 % больных отмечаются изменения ногтей: истончение, ломкость, поперечная исчерченность, иногда ложкообразная вогнутость (койлонихия). • Изменения слизистых оболочек (глоссит с атрофией сосочков, трещины в углах рта, ангулярный стоматит). • Поражение желудочно-кишечного тракта (атрофический гастрит, атрофия слизистой пищевода, дисфагия). • Пристрастие к необычным запахам (бензин, керосин, ацетон). • Извращение вкусовых и обонятельных ощущений. • Сидеропеническая миокардиодистрофия, склонность к тахикардии, гипотонии, одышке. • Нарушения в иммунной системе (снижается уровень лизоцима, Влизинов, комплемента, некоторых иммуноглобулинов, уровень Т- и Влимфоцитов), что способствует высокой инфекционной заболеваемости при железодефицитной анемии. • Функциональная недостаточность печени (возникает гипоальбуминемия, гипопротромбинемия, гипогликемия).

Признаки железодефицитной анемии: • • гемоглобин ниже 110 г/л; эритроцитов менее 3, 5 млн; цветовой показатель менее 0, 8– 0, 85; гематокрит менее 0, 30– 0, 33; сывороточное железо менее 10 мкмоль/л (10 мкг/л); возрастание железосвязывающей способности; средний эритроцитраный объём < 70– 80 мкм 3 (норма 90 ± 10 мкм 3).

Для беременных с железодефицитной анемией характерна • выраженная тканевая гипоксия с последующим развитием вторичных метаболических расстройств, что может сопровождаться развитием дистрофических изменений в миокарде и нарушением его сократительной способности. • нарушениями белкового обмена с возникновением дефицита белков в организме, что приводит к развитию отеков у беременной. • развиваются дистрофические процессы в матке и в плаценте, которые ведут к нарушению её функции и формированию плацентарной недостаточности. При этом развивающийся плод не получает в достаточном количестве полагающиеся ему питательные вещества и кислород, вследствие чего возникает задержка развития плода.

Основными осложнениями беременности при железодефицитной анемии являются • • угроза прерывания беременности (20– 42 %); гестоз (40 %); артериальная гипотония (40 %); преждевременная отслойка плаценты (25– 35 %); задержка развития плода (25 %); преждевременные роды (11– 42 %). Роды часто осложняются кровотечениями. В послеродовом периоде могут возникать различные воспалительные осложнения (12 %)

• Дефицит железа у матери во время беременности влияет на рост и развитие мозга ребёнка, вызывает серьёзные отклонения в развитии иммунной системы, в неонатальном периоде жизни обусловливает высокий риск инфекционных заболеваний.

Профилактика анемии прежде всего требуется беременным с высоким риском развития малокровия. К ним могут быть отнесены: • женщины, прежде болевшие анемией; • женщины, имеющие хронические инфекционные болезни или хронические заболевания внутренних органов; • многорожавшие женщины; • беременные с уровнем гемоглобина в I триместре меньше 120 г/л; • беременные с многоплодием; • беременные с явлениями токсикоза; • женщины, у которых в течение многих лет наблюдалось нарушение менструального цикла

Профилактика анемии • Профилактика заключается в назначении небольшой дозы препаратов железа (1– 2 таблетки в день) в течение 4– 6 месяцев, начиная с 12– 14 -й недели беременности. Одновременно больным рекомендуют увеличить содержание мясных продуктов в ежедневном рационе. Таким образом, железодефицитная анемия беременных является важной проблемой, имеющей отношение как к здоровью матери, так и её плода. Использование новых комплексных препаратов со сбалансированным содержанием железа, фолиевой кислоты, цианокобаламина и аскорбиновой кислоты в одной капсуле (Ферро - Фольгамма) позволяет добиться хороших результатов в лечении этой патологии, а профилактический приём во время беременности и лактации предотвращает развитие тяжёлых осложнений со стороны матери и её ребёнка.

Лечение • Предупредить развитие серьезных нарушений у матери и плода можно путем своевременной профилактики анемии: начиная со второй половины беременности, назначают молочные питательные смеси типа "Энпит", "Бодрость" и другие, содержащие необходимые для эритропоэза микроэлементы. При снижении уровня гемоглобина менее 110 г/л назначают препараты железа: ферроплекс, железа сульфат, ферамид, мальтофер, гемостимулин и другие. Введение препаратов железа сочетают с назначением комплекса витаминных таблеток "Гендевит", "Ундевит", "Аевит" или витаминов В 1, В 12 в инъекциях. Значительный избыток свободных радикалов обусловил широкое использование в лечении анемии беременных антиоксидантов: витамина Е, унитиола. Лечение дополняют назначением витаминов группы А, фолиевой кислоты. Этиологическое лечение анемии является основой в терапии фетоплацентарной недостаточности. Периодически (не менее 3 раз) проводят комплексное обследование внутриутробного плода, контролируют прирост его массы, состояние гемодинамики. Лечение анемии должно быть комплексным и длительным, так как с прогрессированием беременности продолжают нарастать симптомы анемии. Лечение можно проводить в амбулаторных условиях, но при тяжелых формах заболевания необходимо направить беременную в стационар, особенно накануне родов.


• СПАСИБО ЗА ВНИМАНИЕ ^^)
АНЕМИИ БЕРЕМЕННЫХ.ppt