ЖКБ.ppt
- Количество слайдов: 123

Желчно-каменная болезнь. Постхолецистэктомический синдром.

Желчно-каменная болезнь - заболевание, связанное с образованием камней в желчном пузыре и желчных протоках

• Самостоятельное (первичное) развитие вследствие нарушения обмена веществ • Как следствие и осложнение рубцовых стриктур, опухолей, кист, паразитарных инвазий

В России ежегодно обращаются по поводу ЖКБ 5 -6 человек на 1000 населения, т. е. около 1 млн. человек в год. В мире ежегодно выполняется более 1, 5 миллионов холецистэктомий: (данные Всемирного Союза Хирургов) в США – 400 000 - 500 000, в России – 250 000 – 300 000.

Распространение ЖКБ в зависимости от возраста • 4 -5% в возрасте до • 40 лет до 35% у лиц старше 70 лет • Женщины в 6 -9 раз болеют чаще мужчин

Анатомия желчных путей • Межклеточные желчные канальцы; • Желчные ходы (холангиолы); • Междольковые желчные протоки (холанги); • Внутрипеченочные протоки; • Долевые протоки.
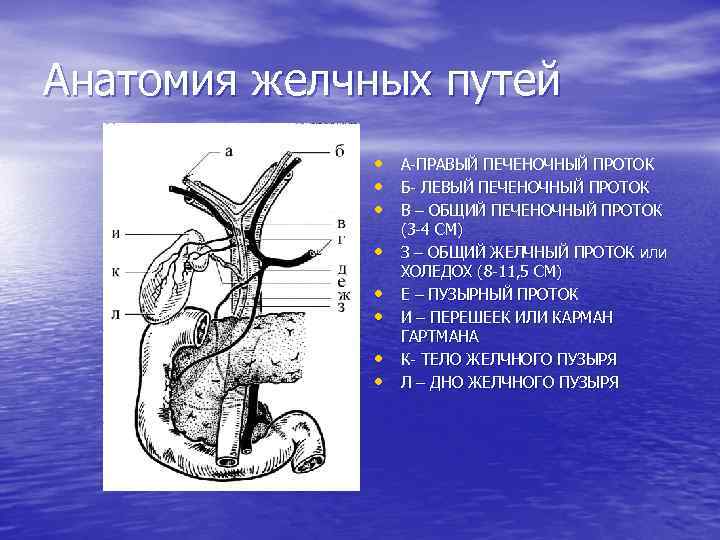
Анатомия желчных путей • • А-ПРАВЫЙ ПЕЧЕНОЧНЫЙ ПРОТОК Б- ЛЕВЫЙ ПЕЧЕНОЧНЫЙ ПРОТОК В – ОБЩИЙ ПЕЧЕНОЧНЫЙ ПРОТОК (3 -4 СМ) З – ОБЩИЙ ЖЕЛЧНЫЙ ПРОТОК или ХОЛЕДОХ (8 -11, 5 СМ) Е – ПУЗЫРНЫЙ ПРОТОК И – ПЕРЕШЕЕК ИЛИ КАРМАН ГАРТМАНА К- ТЕЛО ЖЕЛЧНОГО ПУЗЫРЯ Л – ДНО ЖЕЛЧНОГО ПУЗЫРЯ
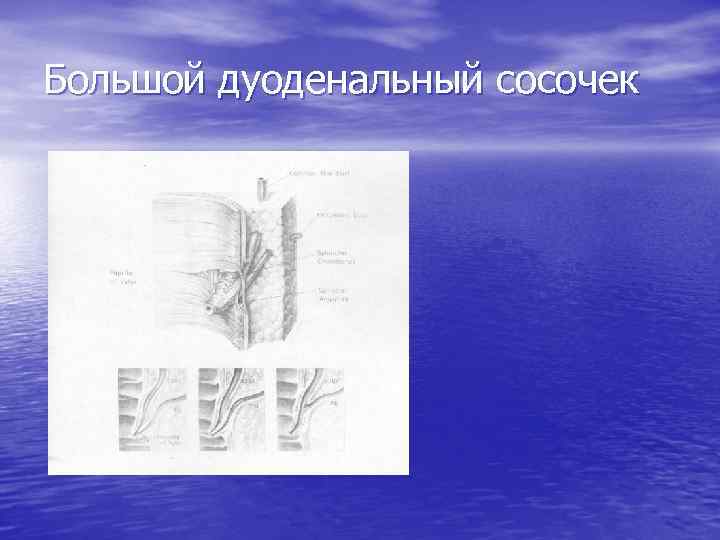
Большой дуоденальный сосочек

• Варианты артериального кровоснабжения желчного пузыря, а) Обычное прохождение сосудов и б— л) наиболее частые варианты

Аномалии прохождения пузырного протока

Камни извлеченные из желчных пузырей
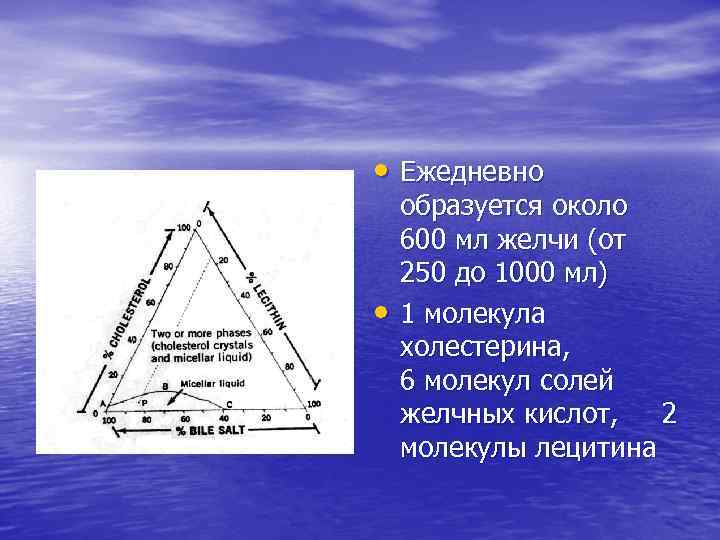
• Ежедневно • образуется около 600 мл желчи (от 250 до 1000 мл) 1 молекула холестерина, 6 молекул солей желчных кислот, 2 молекулы лецитина

Пигментные камни преимущественно образуются: • При глистной инвазии • при хроническом холангите • при нарушении пигментного обмена • при повышенном гемолизе (серповидноклеточная анемия, сфероцитоз)

Факторы, способствующие образованию камней в желчных путях • Прием пищи, богатой холестерином • ожирение • малоподвижный образ жизни • нарушение всасывания в тонкой кишке • нарушение функции печени • повышенный гемолиз

Предрасполагающие факторы • Наследственность • конституциональная предрасположенность • гормональная перестройка (беременность, роды, климакс пероральные контрацептивы)


Классификация хронического холецистита • Бескаменный (шеечный холецистит сифонопатии, холестероз ЖП, аденоматоз ЖП) • Каменный

Каменный холецистит • - с первично хроническим вялотекущим воспалением • - с рецидивирующим воспалением • Функция желчного пузыря сохранена пузыря отсутствует

Каменный холецистит • Неосложненное течение • Осложненное течение • - интравезикальные осложнения • - экстравезикальные осложнения

Интравезикальные осложнения • Рубцовое сморщивание • Водянка желчного пузыря • Хроническая эмпиема • Острый холецистит • Внутренние свищи • Наружные свищи • Злокачественное перерождение

Экстравезикальные осложнения • Холедохолитиаз • Механическая желтуха • Холангит • Хронический папиллит, стеноз БДС, • Хронический и острый панкреатит • Хронические перивезикальные гнойники • Стриктуры печеночно-желчного протока • Хронический гепатит и вторичный билиарный цирроз печени

Клиническая диагностика • Иктеричность кожи и склер, желтуха • Ксантомы, кожные расчесы • Увеличенная и уплотненная печень • Увеличенный желчный пузырь и болезненный точки желчного пузыря (с-м Мерфи, Захарьина, Образцова, Ортнера) • с-м Георгиевского

Объективное исследование живота при хроническом калькулезном холецистите • С-м Кера – усиление болезненности на высоте вдоха при пальпации в правом подреберье. • С-м Мерфи – резкая боль на вдохе прижатии пальцами правого подреберья. • С-м Ортнера – резкая боль при поколачивании кистью по правой реберной дуге. • С-м Мюсси-Георгиевского, с-м Захарьина и др.
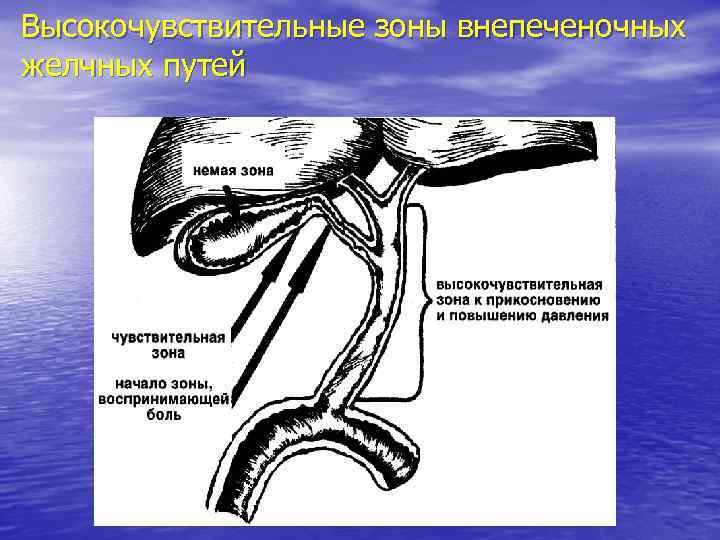
Высокочувствительные зоны внепеченочных желчных путей

Клиническая картина хронического калькулезного холецистита Билиарно-кардиальный синдром С. П. Боткина У 15% больных развиваются функциональные изменения миокарда на фоне метаболических и рефлекторных расстройств, в виде болей, аритмий, изменениях на ЭКГ.
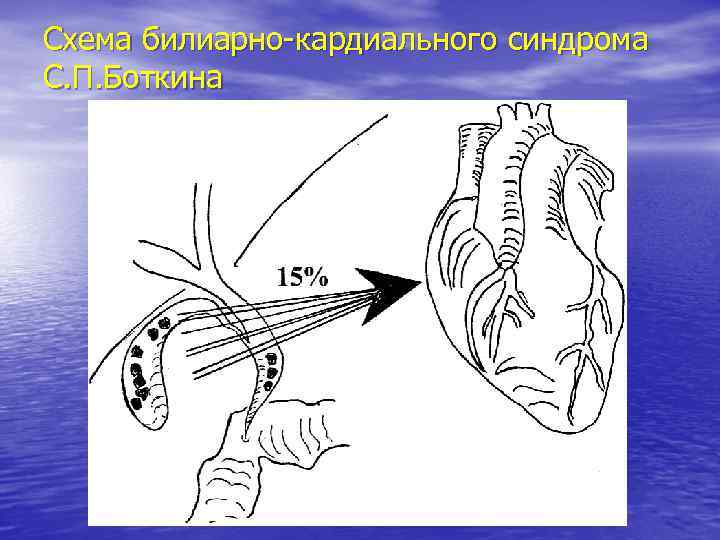
Схема билиарно-кардиального синдрома С. П. Боткина

Лабораторная диагностика • Лейкоцитоз, ускорение СОЭ • Желчные пигменты (в моче) • БИОХИМИЧЕСКИЕ АНАЛИЗЫ • Гипербилирубинемия (за счет прямого билирубина) • Увеличение аминотрансфераз • Увеличение амилазы крови и мочи (диастаза)

Лабораторная диагностика • ДУОДЕНАЛЬНОЕ СОДЕРЖИМОЕ • бактериальная обсемененность • признаки воспаление (увеличенное число лейкоцитов) • определение уровня лецитина, холестерина, желчных кислот (литогенность желчи) • кристаллы холестерина, билирубинаты кальция

Инструментальные методы диагностики ЖКБ УЗИ • выявляемость камней в желчном пузыре достигает 98 -99%, • в желчных протоках – 75 -80%.
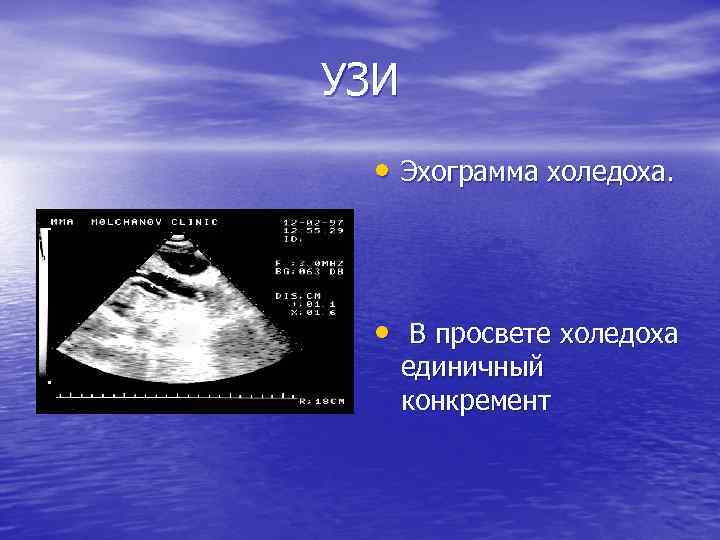
УЗИ • Эхограмма холедоха. • В просвете холедоха единичный конкремент
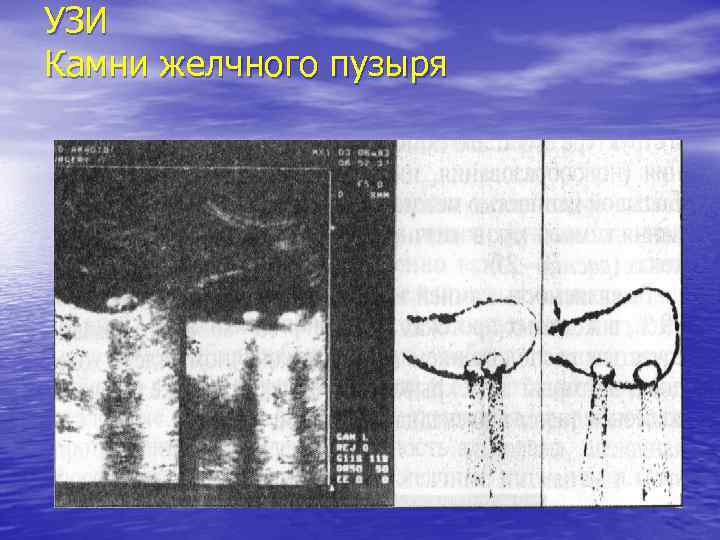
УЗИ Камни желчного пузыря
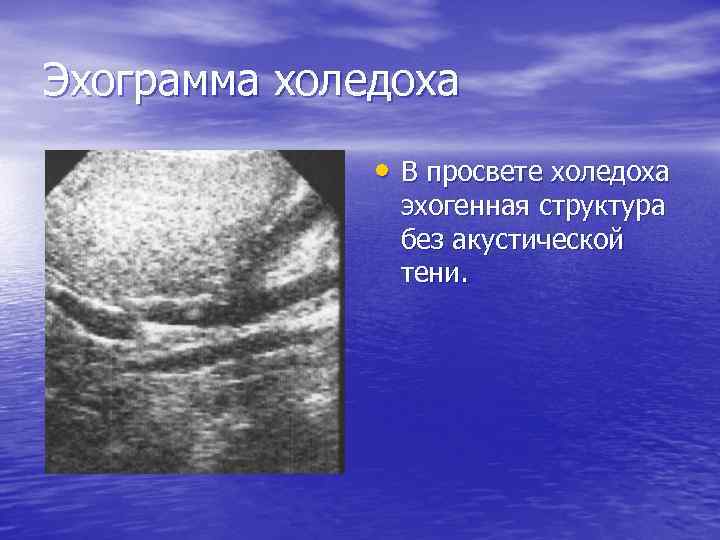
Эхограмма холедоха • В просвете холедоха эхогенная структура без акустической тени.

эхографические признаки холедохолитиаза • Прямые: налиичие в просвете общего желчного протока эхогенного образования с акустической тенью. • Косвенные: - расширение - гепатикохоледоха расширение внутрипеченочных протоков эхогенные структуры без акустической тени в их просвете расширение вирсунгова протока.
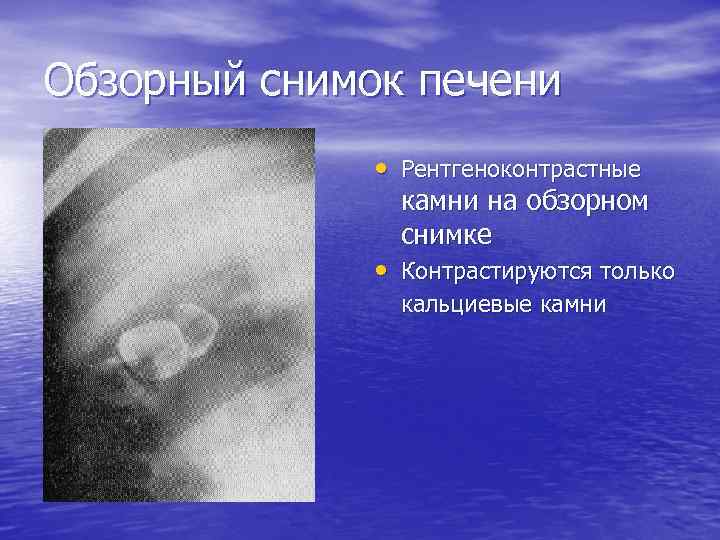
Обзорный снимок печени • Рентгеноконтрастные камни на обзорном снимке • Контрастируются только кальциевые камни
Обзорный снимок печени

Обзорный снимок • Аэробилия
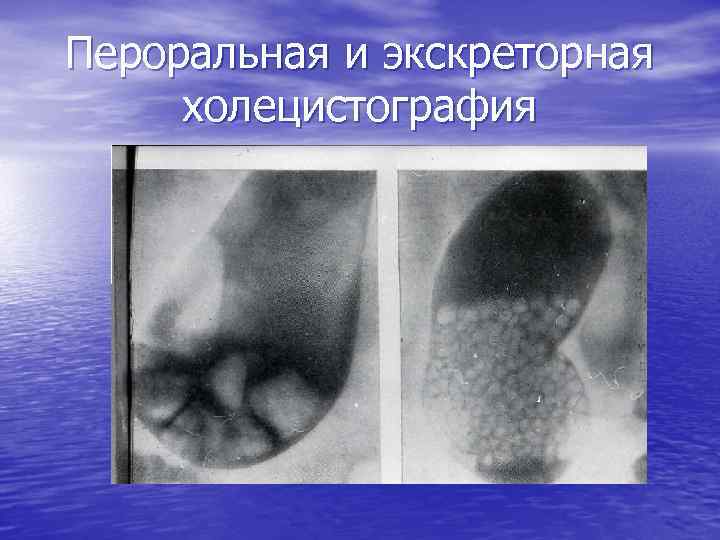
Пероральная и экскреторная холецистография
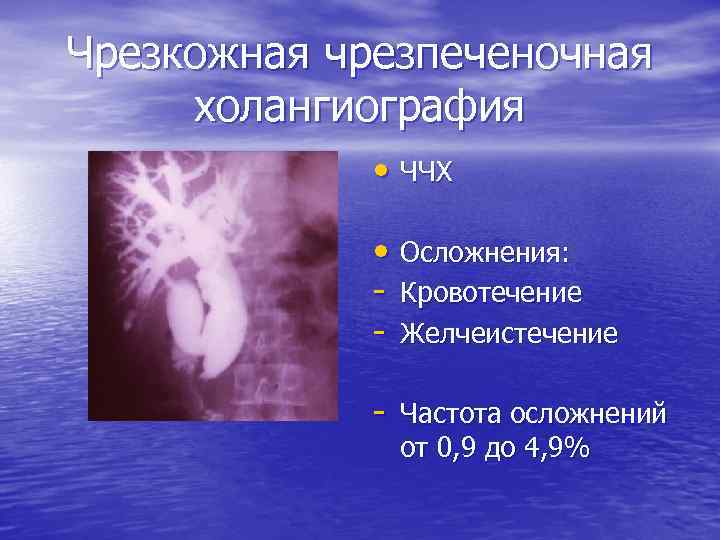
Чрезкожная чрезпеченочная холангиография • ЧЧХ • Осложнения: - Кровотечение - Желчеистечение - Частота осложнений от 0, 9 до 4, 9%
Фибродуоденоскопия

Характеристика БДС - наличие околососочковых дивертикулов - изменение самого сосочка и его размеров - характер устья (возможность введения катетера) - наличие воспаления, полипов или иных опухолей - взятие материала для гистологического исследования - наличие желчи в ДПК

Признаки ущемленного камня БДС • отсутствие желчи в двенадцатиперстной кишке, • отек и гиперемия сосочка, • резкое увеличение его в размерах, • выбухание и напряжение дуоденальной складки.

Показания к ЭРХПГ • Неясная причина желтухи • Подозрение на стеноз терминального отдела холедоха • Вклиненный камень БДС • Пациенты с высоким риском операции, когда показана ЭПСТ
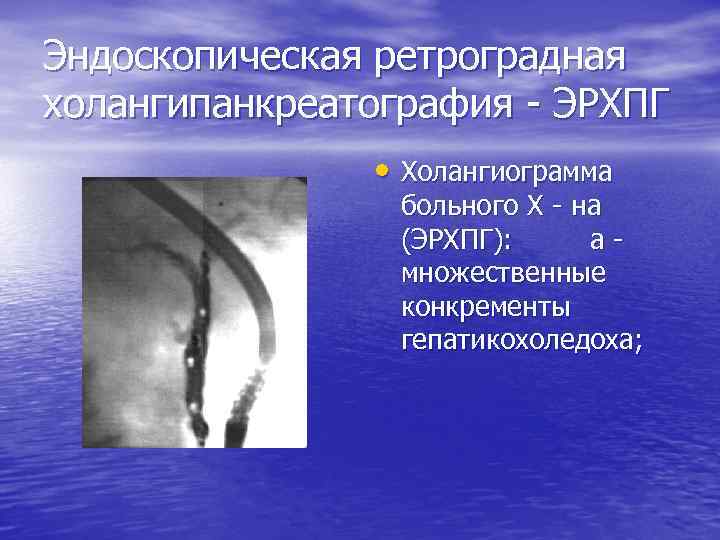
Эндоскопическая ретроградная холангипанкреатография - ЭРХПГ • Холангиограмма больного Х - на (ЭРХПГ): а - множественные конкременты гепатикохоледоха;
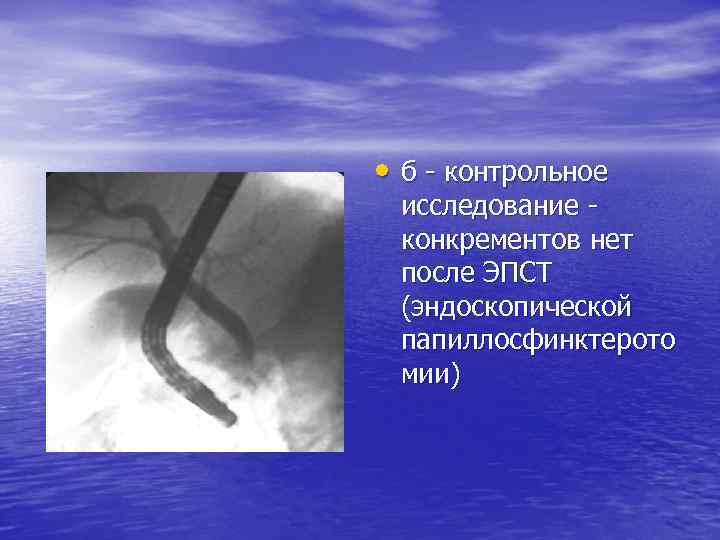
• б - контрольное исследование - конкрементов нет после ЭПСТ (эндоскопической папиллосфинктерото мии)

Осложнения ЭРХПГ • Острый панкреатит • Острый холецистит • Гнойный холангит • Нагноение кисты поджелудочной железы • Кровотечение • Травма холедоха • Попадание контрастного вещества в • ретродуоденальную клетчатку Частота осложнений от 1, 8 до 6, 4% летальность – 0, 05%
Магнитнорезонансная томография (МРТ или ЯМР)

• КТ по информативности превосходит УЗИ, особенно в сочетании с внутривенным введением биллископина. • Эффективность ее составляет 87 - 92%. • КТ наиболее оправдано в диагностически сложных случаях, при сопутствующем хроническом индуративном панкреатите, а также для исключения опухоли поджелудочной железы и желчных протоков.

Дифференциальный диагноз • С заболеваниями желудка и 12 -п. к. (гастрит, дуоденит, язвенное поражение, недостаточность кардиального жома, опухоли) • Уточняет диагноз: • - ФГС, - ФГДС - рентгеноскопия желудка

Дифференциальный диагноз • С заболеваниями поджелудочной железы (первичный хронический панкреатит, кисты, опухоли) • Уточняют диагноз: - УЗИ, - КТ, - ПЭТ, - РХПГ, - пункционная биопсия ПЖ

Дифференциальный диагноз • С заболеваниями ободочной кишки (колиты, полипоз, опухоли) • Уточняют диагноз: - ирригоскопия, - колоноскопия

Дифференциальный диагноз • С заболеваниями правой почки (кисты, опухоли, хронический пиелонефрит) • Уточняет диагноз: - УЗИ, - КТ, - экскреторная урография

Дифференциальный диагноз • С заболеваниями самой печени (хронический гепатит, цирроз, очаговые поражения - кисты, опухоли) • Уточняет диагноз: - УЗИ, - КТ, - пункционная биопсия печени

Дифференциальный диагноз • С заболеваниями диафрагмы, плевры, забрюшинного пространства справа (релаксация диафрагмы, диафрагмальные грыжи, плевриты, опухоли, кисты) • Уточняют диагноз: - УЗИ, - КТ, - рентгеновские снимки в условиях пневмоперитонеума

Лечение желчнокаменной болезни • Растворение камней • Экстракорпоральная литотрипсия • Оперативное вмешательство (открытая холецистэктомия, холецистэктомия через мини доступ, лапароскопическая холецистэктомия).

Несмотря на возможность наблюдения, консервативного лечения – растворения, литотрипсии ведущим методом лечения желчнокаменной болезни является ХИРУРГИЧЕСКИЙ в связи с возможностью развития серьезных осложнений – особенно острого панкреатита

Первая холецистэктомия – 1882 г. Лангенбух (Германия) Первая холецистэктомия в России 1889 г. Ю. Ф. Косинский

• При "открытых" операциях cмертность после • вмешательства составляет от 0, 3 до 2, 3%. У пациентов старше 80 летальность увеличивается от 2, 5% до 9%, а при наличии механической желтухи достигает 30% – 49%. Число осложнений колеблется от 10% до 24, 5%. Внедрение в клиническую практику лапароскопических технологий, в сочетании с возможностями внутрипросветной эндоскопии, позволило снизить летальность при этой патологии до 0 – 1, 1%, а число осложнений до 3 - 12, 5%

Лапароскопическая операция может быть выполнена у 90 -98% больных желчнокаменной болезнью. Эта операция сочетает в себе: • малую травматичность • быструю активизацию больных в послеоперационном периоде • малый койко-день • уменьшение количества послеоперационных осложнений • непродолжительную потерю трудоспособности • хороший косметический эффект

Методы операционной диагностики • Осмотр, пальпация, измерение диаметра печеночно-желчного протока • Холангиография, рентгенотелевизионная холангиография • Зондирование зондами, пальпация на зонде • Фиброхолангископия • УЗИ

• Открытые холецистэктомии

• УЗ-датчик для интраоперационного сонографического исследования, зажим для интраоперационной холангиографии
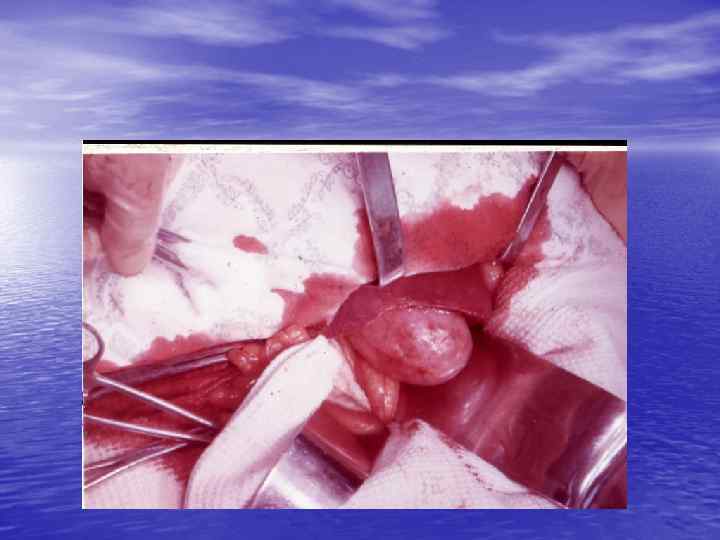


Холедохолитиаз • По сводным литературным данным камни в желчных протоках обнаруживаются в среднем у 10 – 15% больных с калькулезным холециститом. • Почти у 40% больных удается диагностировать • безжелтушный холедохолитиаз. У 4. 4% больных выявляется холедохолитиаз, при отсутствии камней в желчном пузыре. • У 5, 2% больных с хроническим калькулезным холециститом выявляются конкременты в нешироких желчных протоках.

Показания к холангиографии • Расширенный желчный проток • Широкий (более 5 мм) пузырный проток. • Наличие мелких конкрементов в желчном • • • пузыре и особенно в пузырном протоке. Неясная анатомия желчных протоков. Подозрение на холедохолитиаз. Невозможность дооперационного выполнения ЭРХПГ.
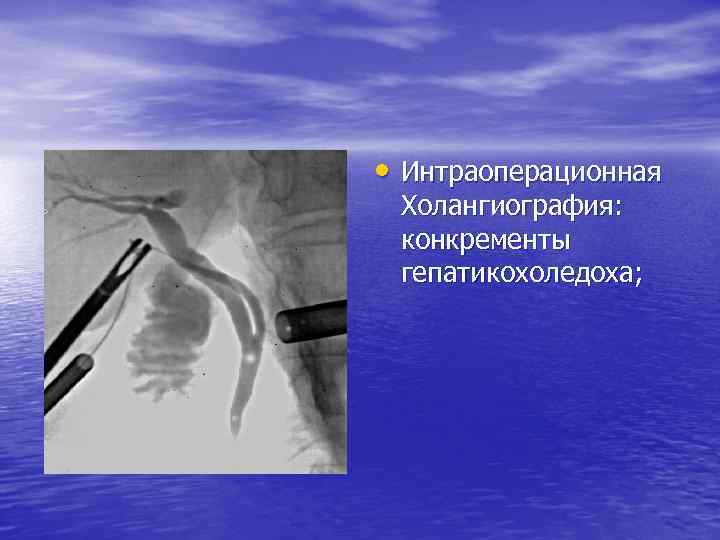
• Интраоперационная Холангиография: конкременты гепатикохоледоха;

Показания к холедохотомии • Расширенный (более 10 мм на холангиограмме) диаметр холедоха • Пальпируемые камни • Наличие дефектов наполнения на холангиограммах • Признаки стеноза БДС • Признаки острого или хронического панкреатита • Наличие желтухи в анамнезе или к моменту операции (в совокупности с

Наиболее распространенная тактическая схема лечения больных с холедохолитиазом. 1 этап - эндоскопическая папиллосфинктеротомия 2 этап - ЛХЭ. (Из материалов 2 -го Московского международного конгресса по эндоскопической хирургии, Москва 1997)

Противопоказанием к эндоскопической папиллосфинктеротомии - протяженная стриктура терминального отдела холедоха; - околососочковые дивертикулы, повреждения которых трудно избежать при эндоскопическом вмешательстве; - конкременты холедоха диаметром более 20 мм (относительное противопоказание) - Весьма затруднительно выполнение ЭПСТ после перенесенной резекции желудка по способу Бильрот – II.
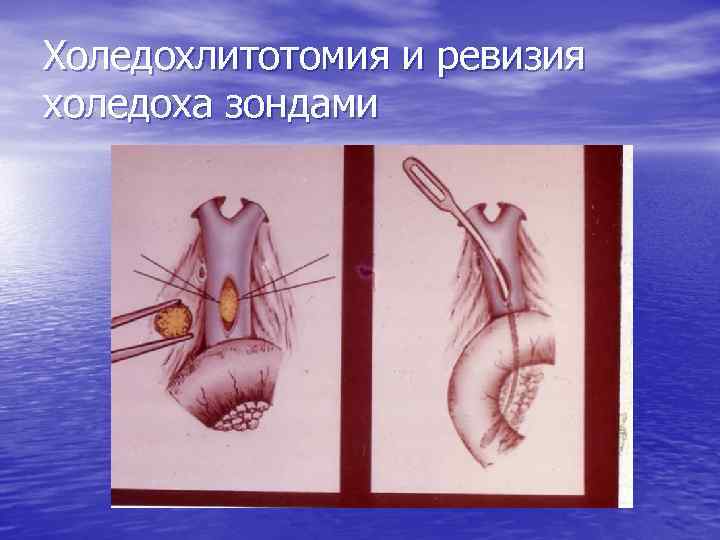
Холедохлитотомия и ревизия холедоха зондами
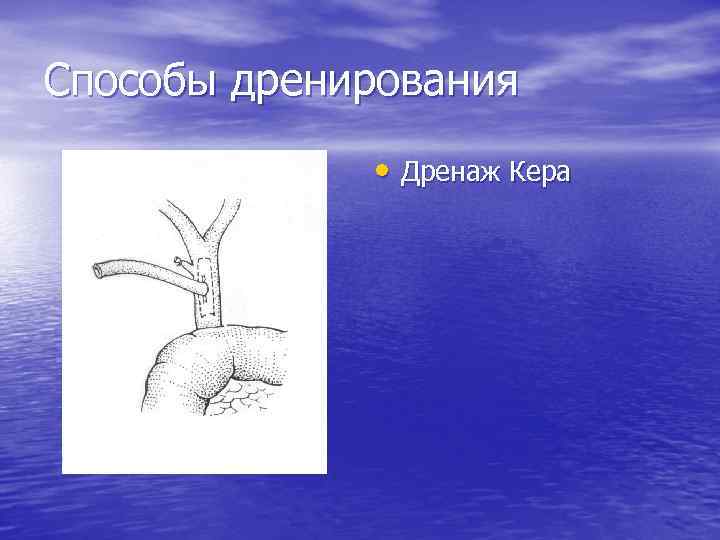
Способы дренирования • Дренаж Кера
Способы дренирования • Дренаж Вишневского
Способы дренирования • Дренаж Пиковского
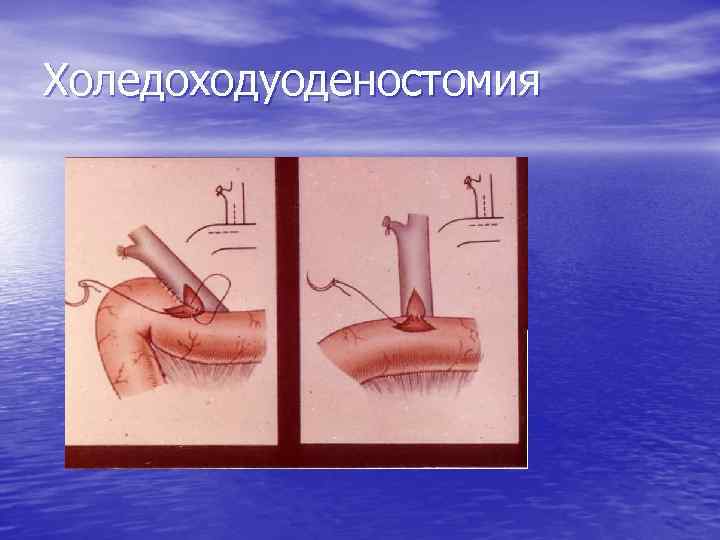
Холедоходуоденостомия

Дуоденотомия и папиллосфинктеротомия

• Лапароскопическая холецистэктомия

• Устранение холедохолитиаза во время лапароскопической операции может быть произведено через пузырный проток. Если размеры камня не позволяют удалить его через пузырный проток, то может быть применена контактная, электрогидравлическая или лазерная литотрипсия.
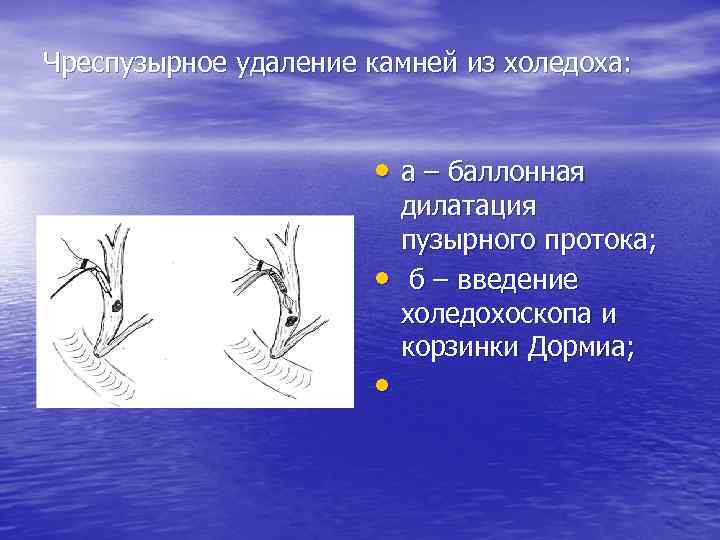
Чреспузырное удаление камней из холедоха: • а – баллонная • • дилатация пузырного протока; б – введение холедохоскопа и корзинки Дормиа;

Чреспузырное удаление камней из холедоха: • в – удаление камня с фиксацией его к торцевой части холедохоскопа.
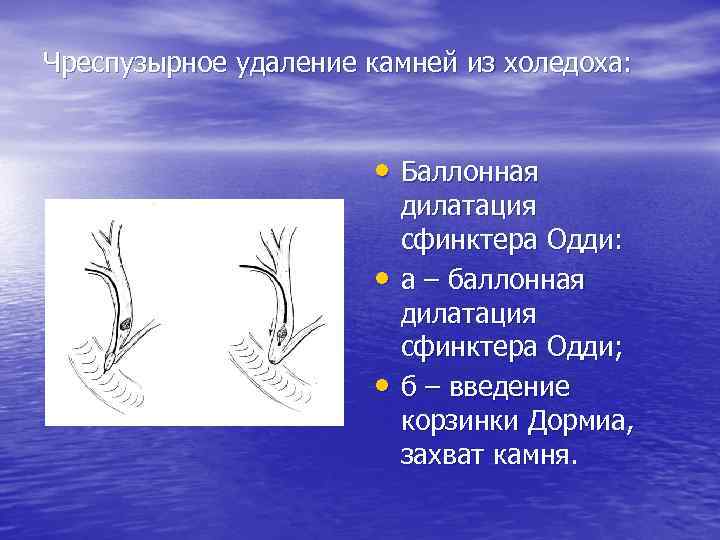
Чреспузырное удаление камней из холедоха: • Баллонная • • дилатация сфинктера Одди: а – баллонная дилатация сфинктера Одди; б – введение корзинки Дормиа, захват камня.

Низведение конкрементов холедоха после баллонной • дилатации • • сфинктера Одди: а – корзинкой Дормиа; б – холедохоскопом с корзинкой Дормиа.
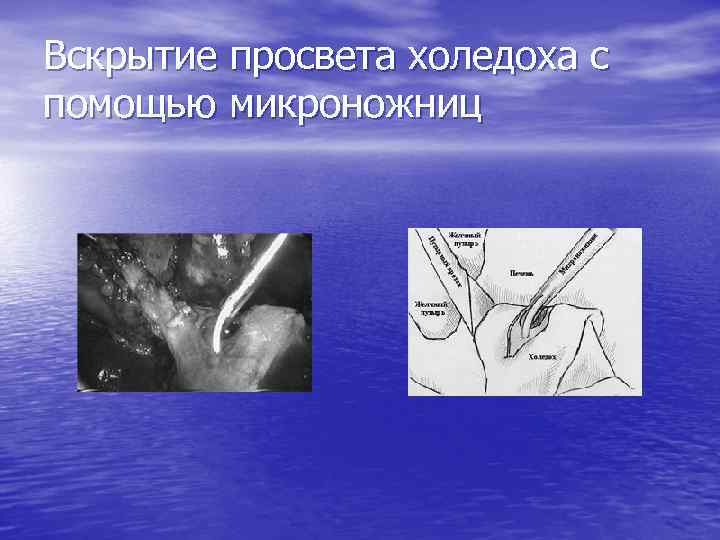
Вскрытие просвета холедоха с помощью микроножниц
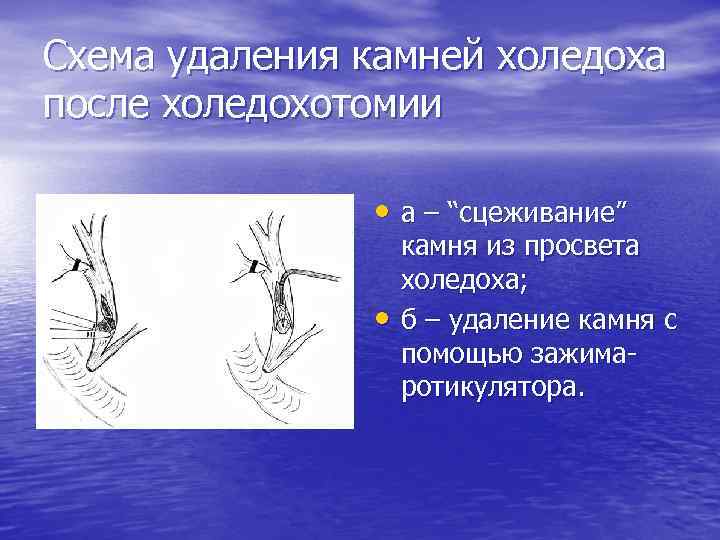
Схема удаления камней холедоха после холедохотомии • а – “сцеживание” • камня из просвета холедоха; б – удаление камня с помощью зажимаротикулятора.

Удаление камней холедоха с помощью зонда Фогарти
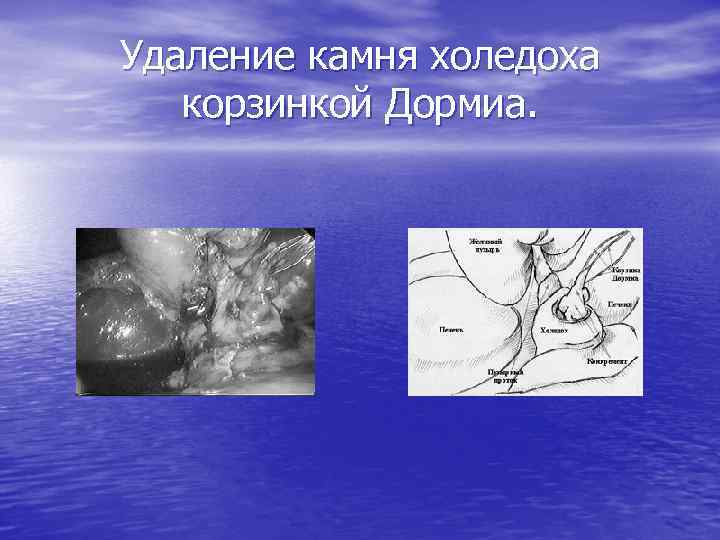
Удаление камня холедоха корзинкой Дормиа.
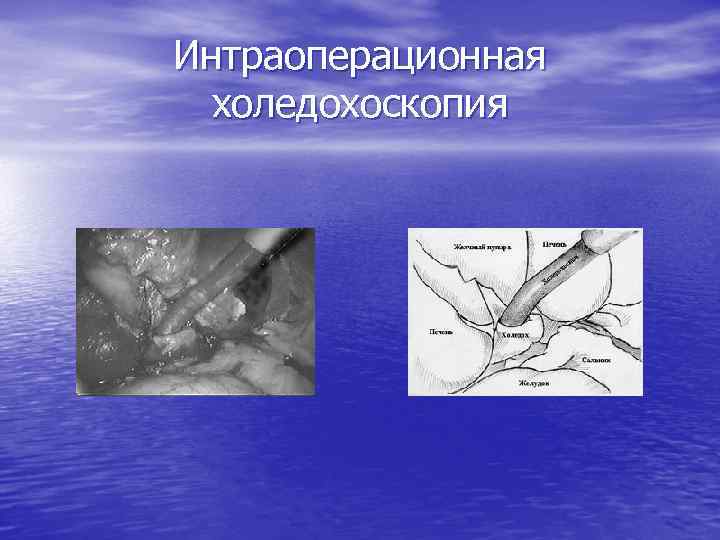
Интраоперационная холедохоскопия

Установка Т-образного дренажа в просвете холедоха.

• Постхолецистэктомический синдром

Постхолецистэктомический синдром • Оперативное лечение ЖКБ в 85 -90% случаев избавляет людей от заболевания. • У 10 -15% пациентов сохраняются или появляются жалобы различного свойства, что может быть связано с холецистэктомией.

Классификация ПХЭС (по Ю. М. Панциреву) • Поражения билио- • Поражение других • • • панкреатической системы Камни желчных протоков Стеноз БДС Недостаточность сфинктера Одди Стриктура желчных протоков Остаточный «желчный пузырь» (избыточная культя пузырного протока органов и систем • Гастродуоденальные • • • язвы, гастрит, дуоденит Опухоли желудка и кишечника Хроничсеский колит Грыжи пищеводного отверстия диафрагмы Дуоденальные дискинезии Диэнцефальный синдром

1. Поражения билиопанкреатической системы, требующие хирургической коррекции • 1. 1 Не распознанные во время операции • • (неадекватные методы диагностики, неправильная их трактовка) - резидуальные камни - воспалительные стриктуры - стеноз БДС - опухоли (печени, протоков, поджелудочной железы)

1. Поражения билиопанкреатической системы, требующие хирургической коррекции • 1. 2. Распознанные, но не устраненные во • • • время операции (неадекватный объем операции, уменьшенный объем из-за тяжести состояния больного) - воспалительные стриктуры - стеноз БДС - внутрипеченочные камни - хронический панкреатит - опухоли (печени, протоков, БДС, поджелудочной железы)

1. Поражения билиопанкреатической системы, требующие хирургической коррекции • 1. 3. Дефект техники операции • - «остаточный желчный пузырь» • - длинная (избыточная) культя пузырного • • протока с камнем (камнями) - повреждение протоков - наружный желчный свищ - повреждение протока, рубцовая стриктура, холангит, желтуха - инородные тела протоков (трубки, лигатуры)

1. Поражения билиопанкреатической системы, требующие хирургической коррекции • 1. 4. Появившиеся в отдаленные сроки операции, но не связанные с ней • - рецидивные камни протоков (повторное камнеобразование

2. Поражения билиопанкреатической системы, не требующие хирургической коррекции • - дискинезия желчных путей • хронический гепатит и цирроз печени • недостаточность сфинктера Одди • хронический панкреатит без протоковой • гипертензии хронический холангит без обтурации протоков и свободной их проходимости

3. Поражения других систем и органов, требующие хирургической коррекции • 3. 1. Имевшие место до операции • • (нераспознанные или распознанные, но неустраненные) - гастродуоденальные язвы, декомпенсированный дуоденостаз - опухоли желудка и (редко) 12 -п. кишки - опухоли кишечника - некоторые заболевания правой почки

3. Поражения других систем и органов, требующие хирургической коррекции • 3. 2. Появившиеся после операции • - гастродуоденальные язвы, • • • декомпенсированный дуоденостаз - опухоли желудка и (редко) 12 -п. кишки - опухоли кишечника - некоторые заболевания правой почки

4. Поражения других систем и органов, не требующие хирургической коррекции • гастрит • дуоденит, дискинезия 12 -типерстной кишки • колит • хронический пиелонефрит • диэнцефальный синдром

Основные методы исследования больных с ПХЭС • УЗИ, РХПГ, ФГДС, рентгенологические исследования желудочно-кишечного тракта, холангиография. • Среди всех больных с ПХЭС примерно 30% нуждаются в оперативном вмешательстве, а 70% должны лечиться у терапевтовгастроэнтерологов, невропатологов, урологов, психиатров и других специалистов.

Холедохоеюностомия


• ЭПСТ, удаление конкрементов холедоха с последующей ЛХЭ, являются первой и наиболее распространенной тактической схемой лечения холедохолитиаза. (Из материалов 2 -го Московского международного конгресса по эндоскопической хирургии, Москва 1997)

• Успешная ЭПСТ с удалением камней баллоном или корзинкой Дормиа возможна у 75 -90% больных и до 97% при использовании механической литотрипсии. При больших размерах конкрементов для облегчения литоэкстракции предлагается использование литотрипсии. Экстракорпоральная ультразвуковая литотрипсия эффективна в более 60% случаев. При применении интракорпоральной литотрипсии (ультразвуковой, электрогидравлической или лазерной) успех получен в 90 – 96%. Широкое применение литотрипсии конкрементов гепатикохоледоха позволяет не выполнять больших разрезов БДС и сохранять большую часть сфинктерного аппарата. Эти подходы в совместном применении эффективны в 98 -99%.

• Интраоперационная • холангиограмма больной Т-ва: конкремент гепатикохоледоха;

• Интраоперационная • холангиограмма больной Т-ва: захват камня корзинкой Дормиа.

Алгоритм обследования больных ЖКБ, осложненной холедохолитиазом. • Анамнестические данные, общеклинические, • • биохимические исследования, УЗИ, ФГДС прямые или косвенные признаки холедохолитиаза высокий операционный риск продолжительная, выраженная механическая желтуха, холангит механическая желтуха, при отсутствии конкрементов холедоха по данным УЗИ ЭРХПГ, ЭПСТ, литоэкстракция ЭРХПГ, ЭПСТ литоэкстракция. ЭРХПГ ИОХГ, интраоперационная холангиоскопия, ИОУЗИ выбор хирургической тактики
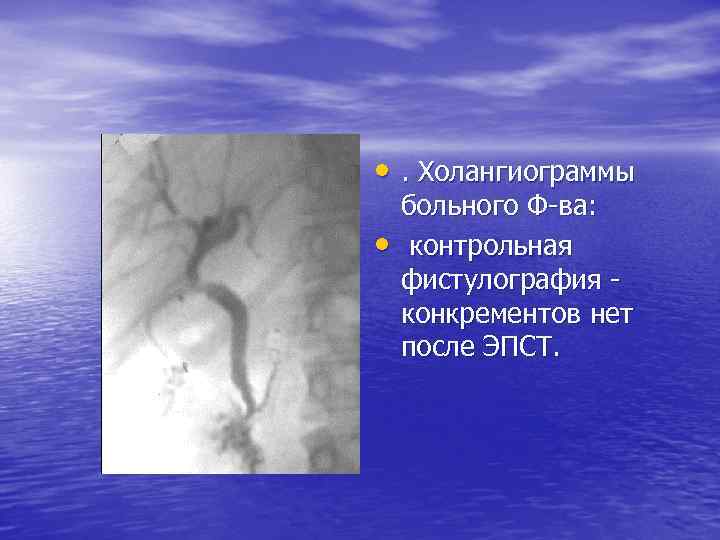
• . Холангиограммы • больного Ф-ва: контрольная фистулография - конкрементов нет после ЭПСТ.

• лапароскопической холедохотомии • транспузырной холедохолитотомии • интраоперационной холедохоскопии • лазерного и электрогидравлического дробления камней холедоха
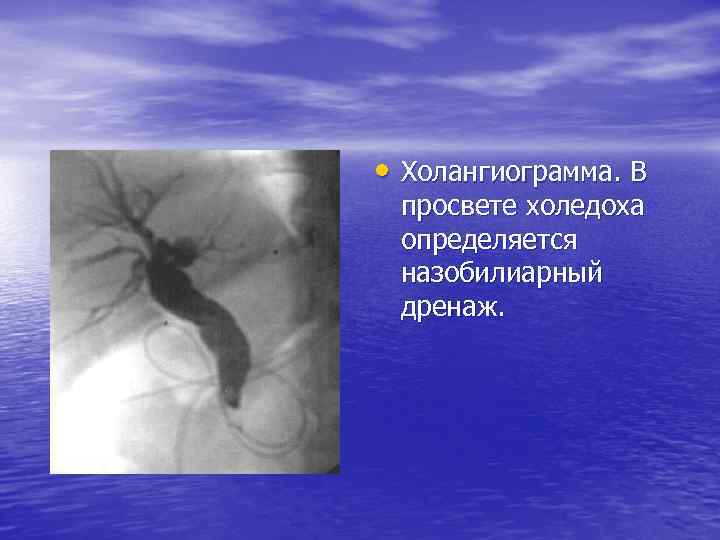
• Холангиограмма. В просвете холедоха определяется назобилиарный дренаж.

• интраоперационных УЗИ при определении камней холедоха, хотя определение мелких конкрементов проблематично. Разработан специальный высокочастотный (7, 5 Mhz) УЗИ - датчик для лапароскопических операций, однако, с успехом может быть применен линейный полостной датчик диаметром 16 мм и с той же рабочей частотой [11]. Совместное применение интраоперационного УЗИ и ИОХГ позволяет повысить качество диагностики холедохолитиаза [135]. В. П. Стрекаловский (1996) отмечает также, что интраоперационное УЗИ было более информативно, чем ИОХГ при аномалиях хода желчных путей [35]. Из недостатков метода отмечается: увеличение времени операции; недостаточная визуализация мелких конкрементов; нуждаемость в ряде случаев в введении дополнительных троакаров; высокая стоимость УЗИ аппаратуры [94].

• ЭПСТ является методом выбора при остром холангите, остром билиарном панкреатите, стенозе БДС, острой блокаде терминального отдела холедоха, резидуальном холедохолитиазе. У пожилых больных с механической желтухой или высоким операционным риском ЭПСТ более предпочтительна, чем открытая или лапароскопическая холедохотомия. Летальность при эндоскопической папиллосфинктеротомии может достигать 1%-2%, частота осложнений колеблется от 1% до 19%. Осложнения в большей мере зависят от техники ЭПСТ, чем от клинических проявлений заболевания и общего статуса пациента, хотя оба этих фактора обуславливают исход [3, 30, 55, 116, 137]. Недавно показано, что более 20% больных с острым панкреатитом имеют осложнения после ЭПСТ в виде острого холецистита [74]. В целях профилактики осложнений рекомендуется при неполном удалении конкрементов или при сопутствующем холангите применение назобилиарного дренирования и медикаментозной профилактики панкреатита [3, 30]. При изучении отдаленных результатов эндоскопической папиллосфинктеротомии у ряда больных авторы отмечают появление рецидивного холедохолитиаза, стеноза большого дуоденального соска, секундарного холангита и холангиотических абсцессов печени [6, 18, 115, 130]. По этим причинам ЭПСТ не желательна у лиц молодого возраста [141].

• ЭПСТ в сочетании с ЛХЭ большинством авторов рассматривается как метод выбора у больных с холедохолитиазом, сопровождающимся стенозом БДС, выраженной механической желтухой, холангитом [20, 36, 50, 82, 100]. У пациентов пожилого возраста, с выраженной сопутствующей патологией, высоким риском операции, с желтухой и холангитом (или без них), ЭПСТ также предпочтительна перед лапароскопической операцией [29, 31, 68, 109, 147]. У таких лиц ЛХЭ из-за высокого риска может вообще не выполняться, а у больных с острым холециститом может быть заменена лапароскопической или пункционной (под контролем УЗИ) холецистостомией [29]. Безусловно, ЭПСТ показана при выявлении вклиненного камня БДС [3, 20, 30]. Выраженная билиарная гипертензия, опасность восходящей инфекции желчных путей, угроза развития и быстрого прогрессирования панкреонекроза настоятельно диктуют необходимость проведения декомпрессии холедоха и главного панкреатического протока в экстренном порядке. ЭПСТ у таких больных технически сложна, а осложнения наблюдаются в 5, 3 – 12% случаев с летальностью 2, 3 – 4, 3%, что обусловлено как трудностью ЭПСТ, так и тяжестью течения заболевания [20].

• При наличии множественных осколков после литотрипсии, которые не удается удалить транспузырным способом из-за их смещения в проксимальные отделы холедоха, вмешательство дополняют интраоперационной ЭПСТ [20, 69, 71]. С другой стороны, мелкие камни желчных протоков могут быть удалены без ЭПСТ при баллонной дилатации сфинктера Одди без последующего нарушения функции сфинктера [53, 121], а также после медикаментозной его релаксации [139].

• Извлечение камней мелкого и среднего диаметра из резко расширенного холедоха представляет чрезвычайно сложную и утомительную задачу, что часто вынуждает к переходу на лапаротомию [20, 146]. Также сложность представляют крупные, фиксированные конкременты, за которые не удается завести корзинку Дормиа. В такой ситуации возможно использование механической [20, 132], электрогидравлической [8] или лазерной [118, 129] литотрипсии. При выявлении в ходе операции патологии БДС, ряд авторов применяют интраоперационную ретроградную [20] или антеградную [69] ЭПСТ. При протяженной стриктуре терминального отдела холедоха и в ряде других случаев у больных с множественными камнями холедоха и внутрипеченочных желчных протоков, возможна лапароскопическая холедоходуоденостомия [20, 128]. Частота перехода на лапаротомию по данным разных авторов колеблется от 3, 1 до 12% [39, 73, 82, 104]. В случае обнаружения при послеоперационной холангиографии "забытых" камней, производится их удаление или через дренаж [120, 139], или после ЭПСТ [144, 152]. Хотя частота обнаружения резидуальных камней не превышает в больших сериях 3% [72, 128].

• Показания к лапароскопической холедохолитотомии разными авторами определяются по-разному. Большинство из них применяют такой вид оперативного лечения, как альтернативу дооперационному ЭПСТ, у больных с конкрементами диаметром более 10 мм. , а также при обнаружении камней такого же размера во время операции, при неудаче транспузырного способа удаления [19, 23, 82, 144]. Ряд авторов прибегали к лапароскопической холедохолитотомии лишь после неудачных попыток трансдуоденальной эндоскопической литоэкстракции

• ЛХЭ и извлечение камней из холедоха через пузырный проток – весьма привлекательная методика и во многих зарубежных клиниках считается ведущей [59, 82, 91, 112]. Она сочетает в себе малую травматичность и радикальность и находит среди хирургов все больше сторонников. Однако, широкому внедрению этого метода в клиническую практику препятствует необходимость большого спектра дорогостоящей аппаратуры и инструментария [1, 133].

• . Так K. Ido et al. для удаления камней предпочитают транспузырную холедохоскопию в сочетании с литотрипсией, эффективность которой составляет 86% [92]. Y. M. Dion et al. в таких случаях считают предпочтительной лапароскопическую или "открытую" холедохотомию [72]. Ряд авторов при выявлении конкрементов холедоха небольшого диаметра предлагают выполнение ЛХЭ с дренированием холедоха через пузырный проток, а в послеоперационном периоде – удаление камней путем ЭПСТ [11, 32, 82, 95]. Такой метод лечения предпочтителен при остром холецистите и холедохолитиазе у пациентов с высоким операционным риском, геронтологических больных, когда расширение объема операции не желательно [57, 68, 83].

Холедохотомия



• Фиброгастродуоденоскопия занимает важное место в предоперационном обследовании больных с ЖКБ. Она позволяет выявить или исключить сопутствующие заболевания желудка и двенадцатиперстной кишки, маскирующиеся клиническими проявлениями ЖКБ [3, 15]. В процессе исследования обращается внимание на наличие желчи в двенадцатиперстной кишке, ее характер. При осмотре области БДС большое значение придается виду дуоденальной продольной складки, наличию околососочковых дивертикулов, изменениям самого сосочка и его размерам, характеру устья сосочка и возможности введения в него катетера [24].

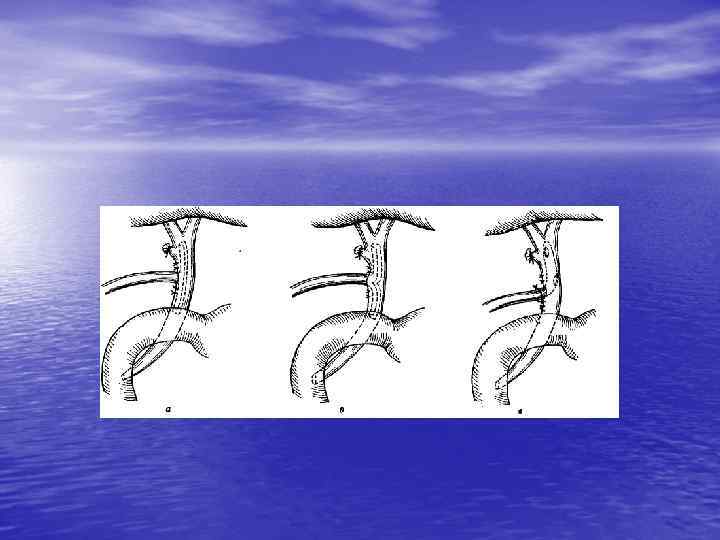
Двойное внутреннее дренирование • Трансдуоденальная (или эндоскопическая) папиллосфинктерото мия и наложение холедоходуоденоана стомоза
ЖКБ.ppt