
Жалобы: • на боли в поясничной области; • расстройства мочеиспускания(дизурические жалобы); • отеки; • головные боли; • на изменение вида мочи; • одышку; • боли в области сердца; • ухудшение зрения; • тошноту, рвоту; • кожный зуд; • отсутствие аппетита; • повышение температуры тела; Дополнительные жалобы: на общую слабость; на недомогание;

Боли Локализация болей: • при почечном происхождении - в поясничной области; • при поражении мочеточника - по ходу мочеточника; • при поражении мочевого пузыря – над лобком; • приступе МКБ – характерна иррадиация болей вниз, в область промежности; При нефрите: • небольшие, невыраженные боли в поясничной области; • боль у больных нефритом отмечается с обеих сторон и симметрична по силе; • связано с набуханием почек и растяжением из капсулы. Характер болей: тупые, ноющие боли в области поясницы: • при остром гломерулонефрите; • абсцессе околопочечной клетчатки; • при сердечной декомпенсации(застойная почка); • хроническом пиелонефрите;

Резкие, остро возникшие боли с одной стороны поясницы: • при инфаркте почки; • продолжаются несколько часов или дней, затем постепенно стихают; Сильные, постоянные боли: -при остром пиелонефрите; Причина: из- за воспалительного отека мочеточника затрудняется отток мочи из почечной лоханки и возникает ее растяжение. Резкие боли в поясничной области или ниже по ходу мочеточника(почечная колика): • начинается остро; • иррадиирует: в бедро, промежность, половые органы; • боль очень интенсивная;

Боль при обострении МКБ (почечной колике) возникает: • после подъема тяжестей; • тряской езды, т. е. факторов, способствующих перемещению камня; Почечная колика может сопровождаться: • дизурическими явлениями, т. е. изменениями частоты мочеиспусканий; • появлением болезненных мочеиспусканий; • в моче может появиться примесь крови, вследствие ранения острыми краями камня стенок мочеточников; • практически всегда боли односторонние, причем у одного больного, как правило, боль всегда появляется с одной и той же стороны; • во время приступа боли больной мечется, возбуждён. • в это время у него может возникать рвота. • приступ продолжителен по времени, но обычно имеет чёткий момент начала и конца приступа. Причина: спазм мышечных волокон, обусловленный наличием камня;

§Купирование болевого синдрома При почечной колике: • прием спазмолитиков; • применение грелки; • горячей ванны; При подвижной почке: • изменение положения тела больного; При остром паранефрите: • применение пузыря со льдом; • прием анальгетиков;

Расстройства мочеиспускания(дизурические жалобы); • никтурия– преобладание ночного диуреза над дневным, • полиурия – увеличение суточного диуреза более 2000 мл, • олигурия - уменьшение выделяемой в течение суток мочи менее 500 мл; • поллакиурия – учащенное мочеиспускание; • ишурия – задержка мочи; • дизурия – расстройство мочеиспускания; • анурия - полное отсутствие мочи или менее 50 мл; • диурез- выделение мочи за известный промежуток времени; • изостенурия – монотонная относительная плотность; • гипостенурия- низкий удельный вес; • гиперстенурия- высокий удельный вес;

Отёки Причина: • резко уменьшается выведение жидкости из организма. Отличие: • низкое содержание белка в отёчной жидкости. • из-за этого отёки пальпаторно мягкие, подвижные. • появляются в области век, затем распространяются на всё лицо, а уже в последующем - на всё тело с развитием полостных отёков и анасарки; Патогенез развития "почечных" отёков. • Развивающаяся гипопротеинемия приводит к снижению онкотического давления плазмы крови. • Повышается проницаемость капилляров. • Изменяется электролитный состав крови. • Повышается артериальное давление.

Повышение артериального давления • у больных с патологией почек при повышенной задержке жидкости в организме больного развивается отёчный синдром, в том числе и отёк интимы сосуда, и степень повышения диастолического давления обычно превышает степень повышения систолического давления. • При ее развитии могут появляться жалобы на головные боли, головокружения, мелькание мушек перед глазами, заложенность ушей. • Такая гипертония может иметь кризовое течение с быстрым повышением артериального давления до значительных величин.

Диспептические расстройства • Их появление вызвано отёком кишечной трубки и вторичным нарушением функции пищеварения. • при почечной недостаточности с развитием уремии шлаки, аммиачные соединения, мочевина, начинают выделяться через слизистую желудка и развивается уремический гастрит. • Он может сопровождаться развитием эрозий и язв, появлением кровавой рвоты, поноса с примесью крови. • При выделении мочевины на слизистую бронхов развивается уремический бронхит. • При выделении мочевины и других шлаков в полость перикарда, плевры, в брюшную полость, развиваются уремический перикардит, уремический перитонит, уремический плеврит.

сбор анамнеза • необходимо обратить внимание на перенесенные в прошлом заболевания: ангина, скарлатина, малярия, туберкулез и другие инфекции. • Важно выявить хронические гнойно-воспалительные заболевания (хронический тонзиллит, хронический отит, абсцессы, свищи), которые могут быть источником поражения почек. • Следует также обратить внимание на профессиональные вредности: работа со свинцом, ртутью и другими химическими веществами, поражающими почки. • Имеют значение также частые и длительные охлаждения.

Осмотр • отеки, вначале на лице, особенно на веках, и интенсивно выражены по утрам, лицо бледное; • затем на туловище, конечностях и в полостях – асцит; Кожные покровы: • бледные; • зависит от спазма и сдавливания отечной жидкостью кровеносных сосудов кожи; • при хронических почечных заболеваниях также от развивающейся анемии, что связано с нарушением синтеза эритропоэтина в почках, а также спазм почечных сосудов. • Амилоидоз почек также сопровождается выраженной бледностью больного. Осмотр области почек и мочевого пузыря • При гнойном заболевании или при опухоли почек может появиться выбухание на больной стороне в области живота и припухлость сзади в области поясницы, особенно у истощенных субъектов.

Состояние больных • при заболеваниях почек различно. • при осмотре больной с уремией терминальной стадией почечной недостаточности больная лежит в постели. • Отмечается характерный запах мочевины, исходящий от больного. • Это связано с тем, что почки не способны осуществлять выделительную функцию, и тогда ее начинают осуществлять другие органы – кожа, органы дыхательной системы. • Выделение токсинов кожей приводит к тому, что она становится покрытой белым налетом, на коже видны следы расчесов, поскольку выделяющиеся вещества вызывают зуд. • Больные мочекаменной болезнью в момент приступа не находят себе места, мечутся в кровати, кричат, не могут найти положение, в котором боли стали бы слабее.

Пальпация почек • производится бимануально; • методом «баллотирования» в положении лежа на спине и стоя, а иногда в положении на боку; • В норме почки не пальпируются; • Почки пальпируются при изменении их положения или размера ее в полтора-два раза или при ее смещении, например при опущении (в вертикальном положении), наличии крупной опухоли, блуждающей почке; Различают три степени смещения почек: • 1 степень – прощупывается одна треть – половина почки; • 2 степень – прощупывается вся почка, но на своей стороне (ren mobilis; • 3 степень – вся почка прощупывается в другой половине живота (ren migrans, или блуждающая почка); • Чаще смещается правая почка;

• При пальпации почек, как и при пальпации других органов, пациент должен лежать на ровной удобной поверхности, руки желательно скрестить на груди. • Врач садится справа от больного, для приближения почки к пальпирующей руке подкладывает ладонь левой руки под поясницу, а ладонь правой руки кладет на живот снаружи от латерального края прямой мышцы живота перпендикулярно реберной дуге. • Мышцы брюшного пресса при пальпации должны быть расслаблены, для чего внимание больного отвлекают. • На выдохе правая рука врача погружается в брюшную полость, а с помощью левой руки почку пытаются приблизить к пальпирующей руке. • На выдохе почка опускается, и можно прощупать ее нижний край. • Оценивают величину, болезненность при пальпации, гладкость или бугристость поверхности, форму, смещаемость. • Болезненность при пальпации отмечается при воспалительных заболеваниях почек (паранефрите, пиелонефрите), мочекаменной болезни, опухолях (например, гипернефроме). • При паранефрите почка резко болезненна при пальпации, увеличена, теряет бобовидную форму.
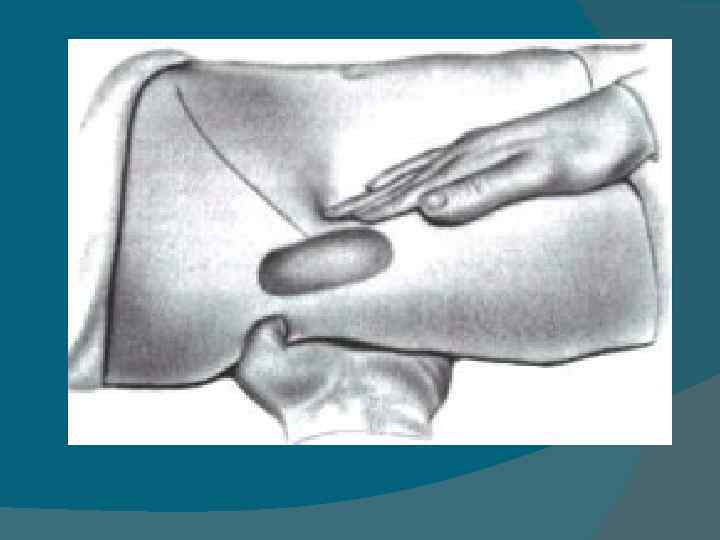

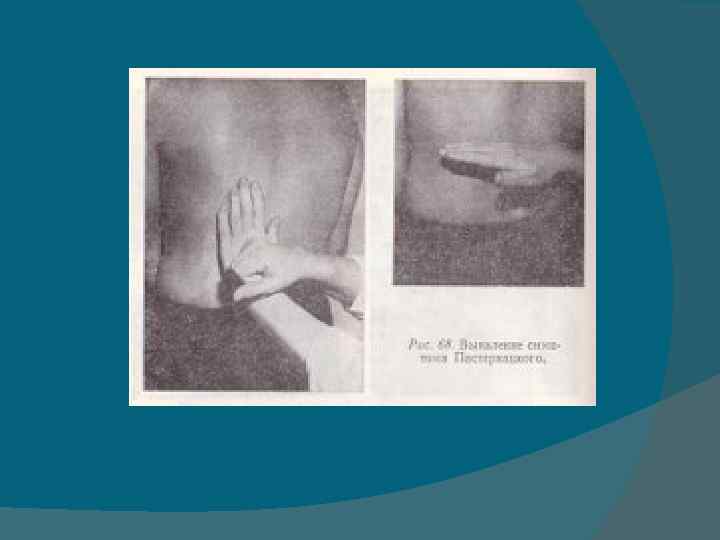
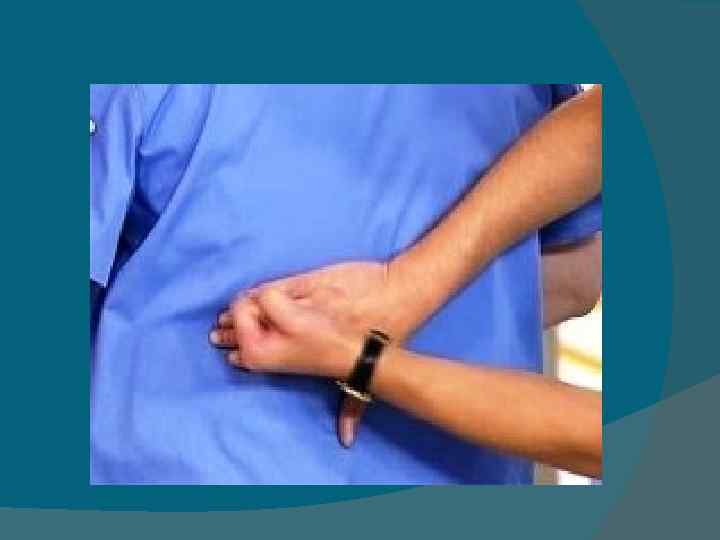
Перкуссия почек • В виду глубокого расположения почек перкуторное определение их границ невозможно. • Применяется метод поколачивания области почек со стороны поясницы ребром ладони или кулаком по тыльной стороне кисти. • Такое поколачивание может быть болезненным на стороне пораженной почки (симптом Пастернацкого). • Но результат получается лучше, если попросить больного приподняться на носках и резко опуститься на пятки. • При этом возникает боль в поясничной области на стороне поражённой почки. • Этот симптом положителен при почечнокаменной болезни, паранефрите. Перкуссия мочевого пузыря • В зависимости от наполнения мочевого пузыря при перкуссии над лоном (в области его проекции) отмечается притупленный тимпанический звук. • При острой задержке мочи перкуссия выявляет тупой звук.

Рентгенологическое исследование включает обзорный снимок почек и снимки предварительном наполнении почечных лоханок контрастным веществом (растворами солей брома или йода) через мочеточник или внутривенно – пиелография, а также рентгенографию почек на фоне введенного забрюшинно кислорода – пневморен. Ультразвуковое исследование органов мочевыделения • широко используется во врачебной практике. • эта методика позволяет выявить положение почек, их величину, форму, наличие конкрементов.

Цистоскопия • Эндоскопический метод осмотра слизистой оболочки мочевого пузыря с помощью специального прибора - цистоскопа. • Цистоскопия широко применяется в урологической практике. • Во время цистоскопии нередко применяют её вариант – хромоцистоскопию. • Во время хромоцистоскопии больному внутривенно вводят раствор метиленовой сини, которая быстро начинает выделяться почками. • Во время исследования врач видит, как из мочеточников начинает поступать синяя моча. • Если какая-либо почка не функционирует, отсутствует, или мочеточник непроходим, то из мочеточника со стороны поражения окрашенная моча не поступает.

Радиоизотопное исследование почек Предполагает проведение радиоизотопного сканирования почек и проведение секреторной урографии. При сканировании почек больному внутривенно вводится раствор вещества, меченного радиоактивным изотопом, например раствор неогридина, содержащего радиоактивную ртуть Hg 197, а затем с помощью сканера определяется накопление в почках введенного препарата. Это позволяет определить положение, форму, величину почек. По интенсивности полученной тени почек выявляют очаговые дефекты почек, указывающие на опухоль, туберкулёзное поражение почек, другие деструктивные процессы. При проведении изотопной секреторной нефрографии больному внутривенно вводят растворы диотраста или гиппурана, меченные радиоактивным изотопом йода (I 131) и ренографической установкой регистрируют активность выведения изотопа каждой почкой, что позволяет качественно оценить их секреторную функцию.

Лабораторные методы исследования системы мочеотделения Проба Нечипоренко • Для анализа берут среднюю порцию утренней мочи в чистую сухую баночку (первая порция мочи обычно из мочевыводящих путей, поэтому для исследования берут мочу из средней порции). • Из этого объема для анализа берут 1 мл. • Этот объем помещают в счетную камеру и подсчитывают количество форменных элементов. • В норме содержание форменных элементов в этом анализе составляет 2000 лейкоцитов и 1000 эритроцитов, гиалиновых цилиндров встречается до 20. • Необходимость проведения данной группы анализов возникает при наличии сомнительных результатов, полученных в общем анализе мочи.

Анализ мочи по Нечипоренко Эритроциты, как и лейкоциты, появляющиеся в моче, могут иметь почечное происхождение, могут появляться из мочевыделительных путей. Причины: • повышение проницаемости гломерулярной мембраны для эритроцитов при гломерулонефрите (такая гематурия сочетается с протеинурией). • эритроциты могут появляться при опухолях почек, мочевого пузыря, мочевыводящих путей. • Кровь в моче может появляться при повреждении конкрементами слизистой мочеточников, мочевого пузыря. • Гематурия может выявляться только лабораторными методами (микрогематурия), • может определяться визуально (при макрогематурии моча цвета мясных помоев). • Наличие лейкоцитов позволяет предположить воспаление на уровне почек (острое или хроническое воспаление – пиелонефрит), мочевого пузыря (цистит) или уретры (уретрит). • Иногда уровень лейкоцитов может повышаться и при гломерулонефрите. • Цилиндры представляют собой «слепок» канальцев, образующийся из слущенных клеток эпителия канальцев. • Их появление является признаком хронических заболеваний почек.

Проба Зимницкого • Одним из основных методов функционального исследования почек является проба Зимницкого. Цель: оценка способности почек к разведению и концентрации мочи. • Для проведения этой пробы моча должна быть собрана за сутки. • Посуда для сбора мочи должна быть чистой и сухой. • Для проведения анализа необходимо собирать мочу отдельными порциями с указанием времени через каждые 3 ч, т. е. всего 8 порций. • Проба позволяет оценить суточный диурез и количество мочи, выделяемой в течение дня и за ночь. • В каждой порции определяют удельный вес мочи. • Это необходимо для определения функциональной способности почек. • Суточный диурез в норме составляет 500 -1500 мл. • У здорового человека количество мочи, выделенной в течение дня, преобладает над ее количеством, выделенным за ночь. • В среднем каждая порция мочи составляет 100– 200 мл. • Относительная плотность мочи колеблется в пределах 1, 009 -1, 028. • При почечной недостаточности (т. е. неспособности почек к разведению и концентрации мочи) отмечаются следующие изменения: • никтурия – повышенное выделение мочи в ночное время по сравнению с дневным; • гипоизостенурия – выделение мочи с пониженной относительной плотностью; • гиперстенурия – выделение мочи с повышенной относительной плотностью; • полиурия – количество выделяемой за сутки мочи превышает 2000 мл.

Общий анализ мочи • Мочу для анализа собирают утром в чистую сухую посуду. • При исследовании изучают физические свойства мочи (количество, цвет, относительную плотность, реакцию). • Химическое исследование включает в себя определение белка, глюкозы, кетоновых тел, билирубина, уробилиноидов. • Микроскопия мочевого осадка. • В моче можно обнаружить эпителий, форменные элементы крови (лейкоциты, эритроциты), цилиндры. • При подозрении на воспалительный процесс, для идентификации возбудителя и определения его чувствительности к антибиотикам производят посев мочи на питательные среды с последующим бактериоскопическим и бактериологическим исследованием.