Захворювання жовчно-вид_льних шлях_в.ppt
- Количество слайдов: 35
 Захворювання жовчно-видільних шляхів Доцент кафедри, к. мед. н. Долинна О. В.
Захворювання жовчно-видільних шляхів Доцент кафедри, к. мед. н. Долинна О. В.
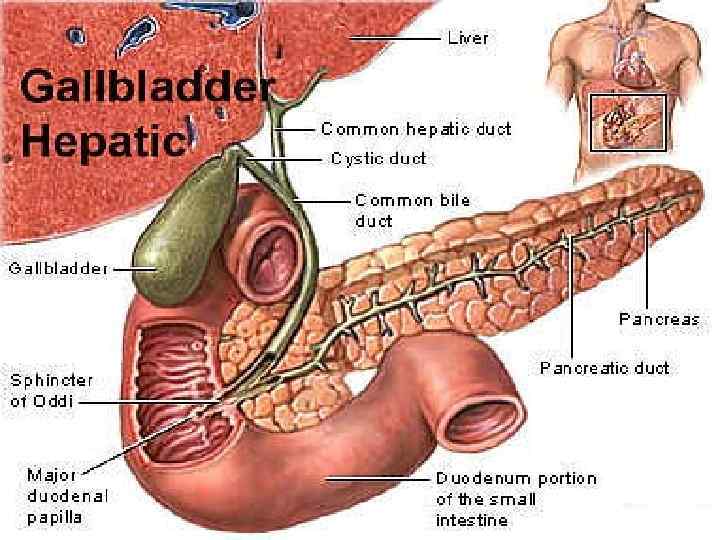
 Жовчнокам´яна хвороба • Це захворювання гепатобіліарної системи, що обумовлено порушенням обміну холестерину та білірубіну та характеризується утворенням каменів у жовчному міхурі та /або жовчних протоках
Жовчнокам´яна хвороба • Це захворювання гепатобіліарної системи, що обумовлено порушенням обміну холестерину та білірубіну та характеризується утворенням каменів у жовчному міхурі та /або жовчних протоках
 Класифікація ЖКХ 1. Стадії розвитку: І. Фізико-хімічна ІІ. Латентна (безсимптомна) ІІІ. Клінічна 2. За клінічним перебігом: - Безсимптомний - Симптомний неускладнений - Ускладнений 3. За локалізацією: - Конкременти дна та тіла - Конкременти шійки 4. За кількістю: поодинокі та множинні 5. За розміром: мікроліти (1 -2 мм), дрібні (1 см), середні (1 -3 см), великі (> 3 см)
Класифікація ЖКХ 1. Стадії розвитку: І. Фізико-хімічна ІІ. Латентна (безсимптомна) ІІІ. Клінічна 2. За клінічним перебігом: - Безсимптомний - Симптомний неускладнений - Ускладнений 3. За локалізацією: - Конкременти дна та тіла - Конкременти шійки 4. За кількістю: поодинокі та множинні 5. За розміром: мікроліти (1 -2 мм), дрібні (1 см), середні (1 -3 см), великі (> 3 см)
 Актуальність • Частота виявлення жовчних каменів в популяції економічно розвинутих країн складає 10 -15%, у зв’язку з чим ЖКХ відносять до числа найбільш розповсюджених, після захворювань серцевосудинної системи та цукрового діабету. У жінок ЖКХ зустрічається в 2 -3 рази частіше, ніж у чоловіків. В осіб обох статей частота захворюваності збільшується з віком (частота зустрічаємості ЖКХ у дітей складає менше 5% випадків, а к 60 -70 років вона збільшується до 30 -40%).
Актуальність • Частота виявлення жовчних каменів в популяції економічно розвинутих країн складає 10 -15%, у зв’язку з чим ЖКХ відносять до числа найбільш розповсюджених, після захворювань серцевосудинної системи та цукрового діабету. У жінок ЖКХ зустрічається в 2 -3 рази частіше, ніж у чоловіків. В осіб обох статей частота захворюваності збільшується з віком (частота зустрічаємості ЖКХ у дітей складає менше 5% випадків, а к 60 -70 років вона збільшується до 30 -40%).
 Склад жовчі (500 -600 мл) • Вода - 82% • Жовчні кислоти – 12% (холевая, хенодезоксіхолевая) • Фосфоліпіди (лецитін) – 4% • Коньюгований білірубін • Протеїни • Електроліти • Слиз
Склад жовчі (500 -600 мл) • Вода - 82% • Жовчні кислоти – 12% (холевая, хенодезоксіхолевая) • Фосфоліпіди (лецитін) – 4% • Коньюгований білірубін • Протеїни • Електроліти • Слиз
 Типи жовчних каменів: • Холестеринові камені (80 -90% жовчних каменів). Первинно локалізуються у жовчному міхурі. • Чорні пігментні камені (10 -20% жовчних каменів). Також первинно локалізуються у жовчному міхурі (рідко також і в жовчних протоках). • Коричневі пігментні камені, що складаються з білірубінату кальцію (10 -20% каменів жовчних протоків). Первинно утворюються в жовчних протоках, а в країнах Східної Азії також і в жовчному міхурі. • Камені жовчного міхура можуть обвапнюватися, в таких випадках прийнято казати про змішані камені.
Типи жовчних каменів: • Холестеринові камені (80 -90% жовчних каменів). Первинно локалізуються у жовчному міхурі. • Чорні пігментні камені (10 -20% жовчних каменів). Також первинно локалізуються у жовчному міхурі (рідко також і в жовчних протоках). • Коричневі пігментні камені, що складаються з білірубінату кальцію (10 -20% каменів жовчних протоків). Первинно утворюються в жовчних протоках, а в країнах Східної Азії також і в жовчному міхурі. • Камені жовчного міхура можуть обвапнюватися, в таких випадках прийнято казати про змішані камені.
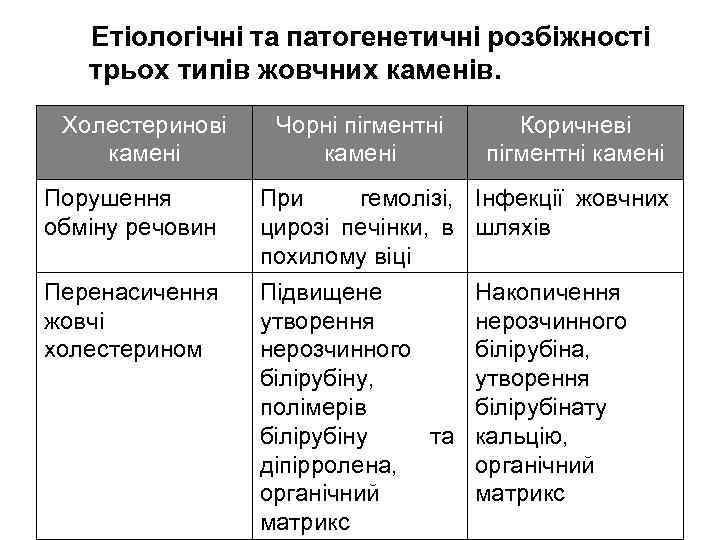 Етіологічні та патогенетичні розбіжності трьох типів жовчних каменів. Холестеринові камені Порушення обміну речовин Перенасичення жовчі холестерином Чорні пігментні камені Коричневі пігментні камені При гемолізі, цирозі печінки, в похилому віці Підвищене утворення нерозчинного білірубіну, полімерів білірубіну та діпірролена, органічний матрикс Інфекції жовчних шляхів Накопичення нерозчинного білірубіна, утворення білірубінату кальцію, органічний матрикс
Етіологічні та патогенетичні розбіжності трьох типів жовчних каменів. Холестеринові камені Порушення обміну речовин Перенасичення жовчі холестерином Чорні пігментні камені Коричневі пігментні камені При гемолізі, цирозі печінки, в похилому віці Підвищене утворення нерозчинного білірубіну, полімерів білірубіну та діпірролена, органічний матрикс Інфекції жовчних шляхів Накопичення нерозчинного білірубіна, утворення білірубінату кальцію, органічний матрикс
 Фактори, що впливають на утворення холестеринових жовчних каменів. Постійні фактори Стать Вік Генетичні фактори Етнічні фактори Змінні фактори Харчування Ожиріння Вагітність Географічні фактори Захворювання термінального відділу здухвинної кишки Лікарські засоби
Фактори, що впливають на утворення холестеринових жовчних каменів. Постійні фактори Стать Вік Генетичні фактори Етнічні фактори Змінні фактори Харчування Ожиріння Вагітність Географічні фактори Захворювання термінального відділу здухвинної кишки Лікарські засоби
 Патогенез утворення холестеринових каменів • Підвищення синтеза холестерину (підвищення активності β-гідроксі- βметилглутарил-коензим А-редуктази; збільшення ліполізу у периферичній жировій тканині; підвищення всмоктування холестерину в кишечнику; зниження активності 7α-гідроксилази) • Зменшення кількості жовчних кислот та фосфоліпідів • Підвищене вироблення слизу • Зниження рухової активності жовчного міхура
Патогенез утворення холестеринових каменів • Підвищення синтеза холестерину (підвищення активності β-гідроксі- βметилглутарил-коензим А-редуктази; збільшення ліполізу у периферичній жировій тканині; підвищення всмоктування холестерину в кишечнику; зниження активності 7α-гідроксилази) • Зменшення кількості жовчних кислот та фосфоліпідів • Підвищене вироблення слизу • Зниження рухової активності жовчного міхура
 Клініка ЖКХ Жовчна колька ( рецидивуючий інтенсивний біль у правому підребір’ї з іррадіацією у спину тривалістю 15 хв. – 5 годин) Неспецифічні симптоми: • Головні болі (53%) • Метеоризм (45%) • Неприйняття жирної їжі (31%) • Відчуття важкості у в правому підребер’ї (235) • Печія (20%) • Нудота (18%) • Свербіння (12%) • Блювота (8%) • Закрепи (5%) • Діарея (2%)
Клініка ЖКХ Жовчна колька ( рецидивуючий інтенсивний біль у правому підребір’ї з іррадіацією у спину тривалістю 15 хв. – 5 годин) Неспецифічні симптоми: • Головні болі (53%) • Метеоризм (45%) • Неприйняття жирної їжі (31%) • Відчуття важкості у в правому підребер’ї (235) • Печія (20%) • Нудота (18%) • Свербіння (12%) • Блювота (8%) • Закрепи (5%) • Діарея (2%)
 Об’єктивні ознаки • • • Ожиріння (часто) Ксантелазми Помірне вздуття животу При пальпації або перкусії живота на ділянці правого підребер’я відмічається посилення болю та симптом м’язового захисту Позитивний симптоми Боаса (зона гіперчутливості шкіри по паравертебральній лінії Th X-XI) Позитивний симптом Мерфі (посилення болю при пальпації області жовчного міхура на висоті вдиху). Позитивний симптом Ортнера (біль при постукуванні по краю правої реберної дуги Позитивний симптом Кера (біль в правому підребір’ї в зоні жовчного міхура при глибокій пальпації) Позитивний симптом Лепене-Василенко (молоточковий симптом на вдиху в зоні жовчного міхура) Позитивний симптом Мюсі Астено-невротичний синдром
Об’єктивні ознаки • • • Ожиріння (часто) Ксантелазми Помірне вздуття животу При пальпації або перкусії живота на ділянці правого підребер’я відмічається посилення болю та симптом м’язового захисту Позитивний симптоми Боаса (зона гіперчутливості шкіри по паравертебральній лінії Th X-XI) Позитивний симптом Мерфі (посилення болю при пальпації області жовчного міхура на висоті вдиху). Позитивний симптом Ортнера (біль при постукуванні по краю правої реберної дуги Позитивний симптом Кера (біль в правому підребір’ї в зоні жовчного міхура при глибокій пальпації) Позитивний симптом Лепене-Василенко (молоточковий симптом на вдиху в зоні жовчного міхура) Позитивний симптом Мюсі Астено-невротичний синдром
 Ускладнення ЖКХ • • • • гострий холецистит хронічний холецистит емпієма жовчного міхура водянка жовчного міхура некалькульозний холецистит емфізематозний холецистит флегмона стінки жовчного міхура абсцес в ділянці ложа жовчного міхура абсцес печінки гостра перфорація біліарний панкреатит синдром Мірізі відходження каменя з жовчного міхура непрохідність кишечника, що викликана жовчним каменем • рак жовчного міхура
Ускладнення ЖКХ • • • • гострий холецистит хронічний холецистит емпієма жовчного міхура водянка жовчного міхура некалькульозний холецистит емфізематозний холецистит флегмона стінки жовчного міхура абсцес в ділянці ложа жовчного міхура абсцес печінки гостра перфорація біліарний панкреатит синдром Мірізі відходження каменя з жовчного міхура непрохідність кишечника, що викликана жовчним каменем • рак жовчного міхура
 Лабораторні дані • При неускладненій ЖКХ основні лабораторні показники можуть бути нормальними. Однак, після приступу жовчної кольки спостерігаються наступні зміни: • підвищення рівня трансаміназ (АЛАТ, АСАТ) • підвищення активності ферментів холестазу (лужна фосфатаза) • підвищення рівня білірубіну, холестерину, ЛПНЩ у сироватці • підвищення рівня ШОЕ та лейкоцитоз (у випадку розвитку гострого холециститу)
Лабораторні дані • При неускладненій ЖКХ основні лабораторні показники можуть бути нормальними. Однак, після приступу жовчної кольки спостерігаються наступні зміни: • підвищення рівня трансаміназ (АЛАТ, АСАТ) • підвищення активності ферментів холестазу (лужна фосфатаза) • підвищення рівня білірубіну, холестерину, ЛПНЩ у сироватці • підвищення рівня ШОЕ та лейкоцитоз (у випадку розвитку гострого холециститу)
 Інструментальна діагностика • • УЗД, ендоскопічне УЗД Оглядова рентгенографія ОЧП Холецистографія ЕРХПГ Транскутанна транспечінкова холангіографія КТ, МРТ Сцинтіграфія жовчних протоків Доуденальне зондування
Інструментальна діагностика • • УЗД, ендоскопічне УЗД Оглядова рентгенографія ОЧП Холецистографія ЕРХПГ Транскутанна транспечінкова холангіографія КТ, МРТ Сцинтіграфія жовчних протоків Доуденальне зондування
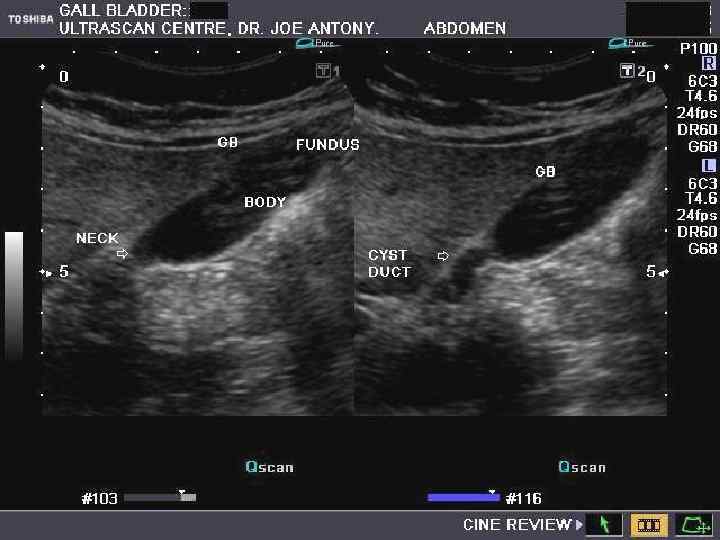
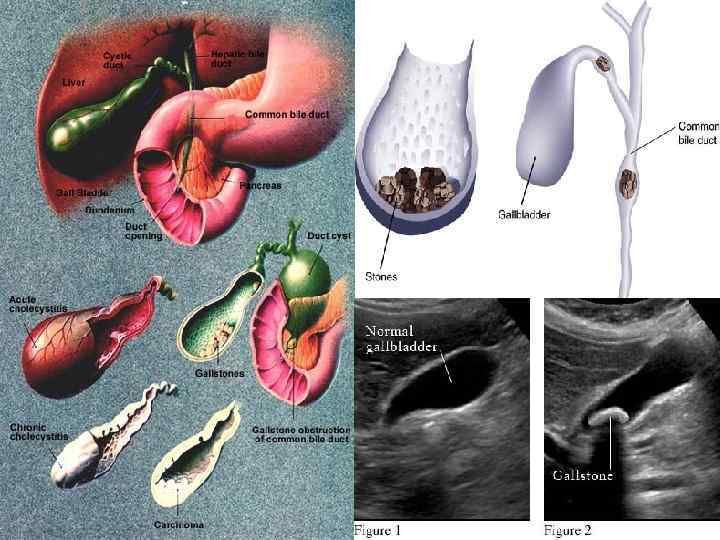
 УЗ-критерії ЖКХ • Наявність щільних ехоструктур • УЗ-тінь позаду каменя • Мінливість розташування каменя
УЗ-критерії ЖКХ • Наявність щільних ехоструктур • УЗ-тінь позаду каменя • Мінливість розташування каменя
 Лікування ЖКХ • Лікуванню підлягають тільки хворі з каменями в жовчному міхурі, що мають клінічні симптоми захворювання. Існують наступні варіанти лікування: • пероральна літолітична терапія • ЕУХЛТ (екстракорпоральна ударно-хвильова літотрипсія) з пероральною літолітичною терапією фрагментів каменів • контактний літоліз • Холецистектомія (відкрита або лапароскопічна) • оперативне видалення каменів
Лікування ЖКХ • Лікуванню підлягають тільки хворі з каменями в жовчному міхурі, що мають клінічні симптоми захворювання. Існують наступні варіанти лікування: • пероральна літолітична терапія • ЕУХЛТ (екстракорпоральна ударно-хвильова літотрипсія) з пероральною літолітичною терапією фрагментів каменів • контактний літоліз • Холецистектомія (відкрита або лапароскопічна) • оперативне видалення каменів
 Пероральна літолітична терапія Переваги: • відсутність летальності • відсутність значущих побічних ефектів • можливість амбулаторного проведення • незначне навантаження на хворого • помірна вартість Недоліки: • розчиненню піддаються тільки холестеринові камені • 20 -40% холестеринових каменів не розчиняється • лікування звичайно буває довгим • можливо виникнення рецидивів
Пероральна літолітична терапія Переваги: • відсутність летальності • відсутність значущих побічних ефектів • можливість амбулаторного проведення • незначне навантаження на хворого • помірна вартість Недоліки: • розчиненню піддаються тільки холестеринові камені • 20 -40% холестеринових каменів не розчиняється • лікування звичайно буває довгим • можливо виникнення рецидивів
 Пероральна літолітична терапія • Хенодезоксихолєва кислота (хенофальк) -15 мг/кг один раз на добу (ввечері) 6 -18 -24 міс. • Урсодезоксихолєва кислота (урсофальк, урсохол) 10 мг/кг один раз на добу (ввечері) 618 -24 міс. Ефективність лікування достатньо висока. За умови правильного відбору хворих повного розчинення каменів вдається досягнути в 6070% випадків. Оптимальні умови для успішного літолізу: • діаметр каменів менш, ніж 1, 5 см • коефіцієнт послаблення при КТ менш, ніж 70 одиниць по Хаунсфілду (НЕ) • збережена функціональна активність жовчного міхура.
Пероральна літолітична терапія • Хенодезоксихолєва кислота (хенофальк) -15 мг/кг один раз на добу (ввечері) 6 -18 -24 міс. • Урсодезоксихолєва кислота (урсофальк, урсохол) 10 мг/кг один раз на добу (ввечері) 618 -24 міс. Ефективність лікування достатньо висока. За умови правильного відбору хворих повного розчинення каменів вдається досягнути в 6070% випадків. Оптимальні умови для успішного літолізу: • діаметр каменів менш, ніж 1, 5 см • коефіцієнт послаблення при КТ менш, ніж 70 одиниць по Хаунсфілду (НЕ) • збережена функціональна активність жовчного міхура.
 Профілактика рецидивів • Протягом 5 років рецидиви каменеутворення спостерігаються щорічно у 10% хворих, потім їх частота починає поступово знижуватися. • Дієта № 5 • Продовжити лікування після розчинення каменів ще протягом 3 місяців • Зменшити масу тіла, боротьба з гіподинамією • Відмовитися від застосування фібратів та прогестагенів • Уникати терапії естрогенами • Уникати довгих періодів голодування • Антихолестеринемічні препарати
Профілактика рецидивів • Протягом 5 років рецидиви каменеутворення спостерігаються щорічно у 10% хворих, потім їх частота починає поступово знижуватися. • Дієта № 5 • Продовжити лікування після розчинення каменів ще протягом 3 місяців • Зменшити масу тіла, боротьба з гіподинамією • Відмовитися від застосування фібратів та прогестагенів • Уникати терапії естрогенами • Уникати довгих періодів голодування • Антихолестеринемічні препарати
 Хронічний холецистит • Це хронічне поліетіологічне запалення ЖМ тривалістю більше 6 міс. переважно бактеріальної етіології, що сполучається з порушенням концентраційної, всмоктувальної, моторно-евакуаторної функцій та зміною фізико-хімічних властивостей жовчі
Хронічний холецистит • Це хронічне поліетіологічне запалення ЖМ тривалістю більше 6 міс. переважно бактеріальної етіології, що сполучається з порушенням концентраційної, всмоктувальної, моторно-евакуаторної функцій та зміною фізико-хімічних властивостей жовчі
 Шляхи проникнення інфекції • 1. Гематогенний (стафілокок, стрептокок) • 2. Лімфогенний (стафілокок, стрептокок) • З. Висхідний (кишкова паличка, ентерокок, протей, опісторхоз, лямбліоз)
Шляхи проникнення інфекції • 1. Гематогенний (стафілокок, стрептокок) • 2. Лімфогенний (стафілокок, стрептокок) • З. Висхідний (кишкова паличка, ентерокок, протей, опісторхоз, лямбліоз)
 Патогенез хронічного холециститу • • 1. Інфекція 2. Дуодено-біліарний рефлюкс 3. Нейроендокринні порушення 4. Гіпотонічна дискінезія ЖМ 5. Застій жовчі та дисхолія 6. Нейро-дистрофічні зміни стінки ЖМ 7. Ушкодження стінки ЖМ 8. Алергічні та імунозапальні реакції
Патогенез хронічного холециститу • • 1. Інфекція 2. Дуодено-біліарний рефлюкс 3. Нейроендокринні порушення 4. Гіпотонічна дискінезія ЖМ 5. Застій жовчі та дисхолія 6. Нейро-дистрофічні зміни стінки ЖМ 7. Ушкодження стінки ЖМ 8. Алергічні та імунозапальні реакції
 Класифікація ХХ • 1. За етіологією: бактеріальний, вірусний, паразитарний, асептичний, алергічний, нез’ясованої етіології • 2. За клінічною формою: некалькульозний, калькульозний • 3. За перебігом: рідко рецидивуючий, часто рецидивуючий, постійний, атиповий • 4. За фазою: загострення, неповної ремісії, ремісії • 5. За типом дискінезій (з гіпотонічногіперкінетичною дискінезією, з гіпертонічногіперкінетичною дискінезією) • 6. За ступенем важкості: легкий, середньої важкості, важкий • 7. За наявністю ускладнень: неускладнений,
Класифікація ХХ • 1. За етіологією: бактеріальний, вірусний, паразитарний, асептичний, алергічний, нез’ясованої етіології • 2. За клінічною формою: некалькульозний, калькульозний • 3. За перебігом: рідко рецидивуючий, часто рецидивуючий, постійний, атиповий • 4. За фазою: загострення, неповної ремісії, ремісії • 5. За типом дискінезій (з гіпотонічногіперкінетичною дискінезією, з гіпертонічногіперкінетичною дискінезією) • 6. За ступенем важкості: легкий, середньої важкості, важкий • 7. За наявністю ускладнень: неускладнений,
 Діагностичні критерії ХХ • 1. Больовий синдром • 2. Диспепсичний синдром (гіркота у роті вранці, нудота, відрижка, вздуття живота, зниження апетиту, чередування закрепів та діареї) • 3. Холестатичний синдром (зуд шкіри) • 4. Запальний синдром (субфібрилітет, ознаки інтоксикації, лабораторні зміни) • 5. Холецисто-кардіальний синдром • 6. Невротично-неврозоподібний синдром
Діагностичні критерії ХХ • 1. Больовий синдром • 2. Диспепсичний синдром (гіркота у роті вранці, нудота, відрижка, вздуття живота, зниження апетиту, чередування закрепів та діареї) • 3. Холестатичний синдром (зуд шкіри) • 4. Запальний синдром (субфібрилітет, ознаки інтоксикації, лабораторні зміни) • 5. Холецисто-кардіальний синдром • 6. Невротично-неврозоподібний синдром
 Діагностичні критерії ХХ Інструментальні ознаки: • 1. При УЗД - потовщення стінки ЖМ >4 мм, наявність застою жовчі, каменів, деформацій • 2. При дуоденальному зондуванні – виявлення ознак запалення при мікроскопії та посіві жовчі
Діагностичні критерії ХХ Інструментальні ознаки: • 1. При УЗД - потовщення стінки ЖМ >4 мм, наявність застою жовчі, каменів, деформацій • 2. При дуоденальному зондуванні – виявлення ознак запалення при мікроскопії та посіві жовчі
 Лікування ХХ • • 1. Дієтотерапія (№ 5) 2. Антибіотикотерапія Ципрофлоксацин 500 мг 2 р/добу 5 днів Цефотаксім 1000 мг в/м 2 р/добу 5 днів Доксіциклін 100 мг 2 р/добу Амоксіцилін 500 мг 3 -4 р/добу Тінідазол 4 таб одноразово (при лямбліозі)
Лікування ХХ • • 1. Дієтотерапія (№ 5) 2. Антибіотикотерапія Ципрофлоксацин 500 мг 2 р/добу 5 днів Цефотаксім 1000 мг в/м 2 р/добу 5 днів Доксіциклін 100 мг 2 р/добу Амоксіцилін 500 мг 3 -4 р/добу Тінідазол 4 таб одноразово (при лямбліозі)
 Лікування ХХ • 3. Нормалізація жовчно-видільної функціїі Жовчогінні препарати 1. Холеретики - ті, що містять жовчні кислоти(аллохол, холензім, ліобіл, хологон) - Синтетичні (нікодин, циквалон, оксафенамід) - Рослинного походження (холосас, холагол, холафлукс, кукурудзяні рильця, м’ята) - Гідрохолеретики (мін. води - Нафтуся, Миргородська, Єсентуки) 2. Холекінетики: ксіліт, сорбіт, магнезія 3. Холеспазмолітики Холінолітики • атропіну сульфат 0, 1% 1 мл 1 -2 р/добу 5 діб • Платифіліну гідротартрат 0, 2% 1 мл 1 -2 р/добу 5 діб • Бускопан по 1 мл в/м 2 р/добу, або по 1 таб (10 мг) з р/добу Міотропні спазмолітики • Но-шпа 2% 2 мл 2 р/добу , потім по 40 мг 3 р/добу до їжі • Баралгін по 5 мл 2 р/добу • Дуспатолін по 1 капс. 2 р/добу
Лікування ХХ • 3. Нормалізація жовчно-видільної функціїі Жовчогінні препарати 1. Холеретики - ті, що містять жовчні кислоти(аллохол, холензім, ліобіл, хологон) - Синтетичні (нікодин, циквалон, оксафенамід) - Рослинного походження (холосас, холагол, холафлукс, кукурудзяні рильця, м’ята) - Гідрохолеретики (мін. води - Нафтуся, Миргородська, Єсентуки) 2. Холекінетики: ксіліт, сорбіт, магнезія 3. Холеспазмолітики Холінолітики • атропіну сульфат 0, 1% 1 мл 1 -2 р/добу 5 діб • Платифіліну гідротартрат 0, 2% 1 мл 1 -2 р/добу 5 діб • Бускопан по 1 мл в/м 2 р/добу, або по 1 таб (10 мг) з р/добу Міотропні спазмолітики • Но-шпа 2% 2 мл 2 р/добу , потім по 40 мг 3 р/добу до їжі • Баралгін по 5 мл 2 р/добу • Дуспатолін по 1 капс. 2 р/добу
 Лікування ХХ 4. Сліпі дуоденальні дюбажі (сорбіт, магнезія) кожні 3 дні № 3 -5 5. Усунення печінково-клітинної дисхолії (6 -24 міс) - Хенофальк 0, 75 мг/кг перед сном - Урсофальк 10 мг/кг - Урсосан 10 мг/кг - Літофальк 7, 5 мг/кг 6. Прокінетики (домперідон по 10 мг 3 р/добу до їжі) 7. Поліферментні препарати (панзинорм, креон, мезімфорте, пангрол, панкурмен, фестал, ензистал) 8. Седативні засоби (персен, ново-пасіт, барбовал, настоянка валеріани) 9. Вітамінотерапія 10. Фізіотерапія (електрофорез, УВЧ, індуктотермія)
Лікування ХХ 4. Сліпі дуоденальні дюбажі (сорбіт, магнезія) кожні 3 дні № 3 -5 5. Усунення печінково-клітинної дисхолії (6 -24 міс) - Хенофальк 0, 75 мг/кг перед сном - Урсофальк 10 мг/кг - Урсосан 10 мг/кг - Літофальк 7, 5 мг/кг 6. Прокінетики (домперідон по 10 мг 3 р/добу до їжі) 7. Поліферментні препарати (панзинорм, креон, мезімфорте, пангрол, панкурмен, фестал, ензистал) 8. Седативні засоби (персен, ново-пасіт, барбовал, настоянка валеріани) 9. Вітамінотерапія 10. Фізіотерапія (електрофорез, УВЧ, індуктотермія)
 Дискінезії ЖВШ За локалізацією: • 1. Дисфункція ЖМ (гіперкінетична, гіпокінетична) • 2. Дисфункція сфінктеру Одді (біліарний тип, панкреатичний тип) • Біліарний тип: • І. Напад болю + 3 ознаки (↑АСАТ, ЛФ в 2 рази, затримка відтоку жовчі >45 хв. , розширення загального жовчного протоку >12 мм. ) • ІІ. Напад болю + 1 чи 2 ознаки • ІІІ. Напад болю За етіологією: • 1. Первинні • 2. Вторинні
Дискінезії ЖВШ За локалізацією: • 1. Дисфункція ЖМ (гіперкінетична, гіпокінетична) • 2. Дисфункція сфінктеру Одді (біліарний тип, панкреатичний тип) • Біліарний тип: • І. Напад болю + 3 ознаки (↑АСАТ, ЛФ в 2 рази, затримка відтоку жовчі >45 хв. , розширення загального жовчного протоку >12 мм. ) • ІІ. Напад болю + 1 чи 2 ознаки • ІІІ. Напад болю За етіологією: • 1. Первинні • 2. Вторинні
 Етіологія ДЖВШ 1. Первинні • Ваготонія, симпатикотонія • Порушення дієти • Малорухомий образ життя • Ожиріння 2. Вторинні • Захворювання ШКТ • Запальні процеси органів малого тазу • Ендокринні та діенцефальні порушення • Вогнищева хронічна інфекція • Оперативні втручання
Етіологія ДЖВШ 1. Первинні • Ваготонія, симпатикотонія • Порушення дієти • Малорухомий образ життя • Ожиріння 2. Вторинні • Захворювання ШКТ • Запальні процеси органів малого тазу • Ендокринні та діенцефальні порушення • Вогнищева хронічна інфекція • Оперативні втручання
 Діагностичні критерії 1. Синдром біліарної диспепсії (гіркота у роті, гірка відрижка, нудота, важкість у правому підребір’ї, вздуття живота, нестійкі випорожнення (при гіпотонічній) 2. Больовий синдром (ниючий, постійний характер при гіпотонічній, по типу печінкової кольки при гіпертонічній) з’являється після порушення дієти та емоційного перенапруження, не менше 1 нападу /6 міс. 3. Невротичний синдром 4. Відсутність структурних та запальних змін ФГДС, ЕРХПГ, лабораторні дослідження 5. Функціональні порушення: • - при УЗД скорочення ЖМ < 40% • - при дуоденальному зондуванні- збільшення кількості порції В (100 -150 мл), виділення жовчі повільне, маленькими порціями • - манометрія сфінктера Одді (>40 мм рт ст у 60%) 6. Підвищення АСАТ, лужної фосфатази
Діагностичні критерії 1. Синдром біліарної диспепсії (гіркота у роті, гірка відрижка, нудота, важкість у правому підребір’ї, вздуття живота, нестійкі випорожнення (при гіпотонічній) 2. Больовий синдром (ниючий, постійний характер при гіпотонічній, по типу печінкової кольки при гіпертонічній) з’являється після порушення дієти та емоційного перенапруження, не менше 1 нападу /6 міс. 3. Невротичний синдром 4. Відсутність структурних та запальних змін ФГДС, ЕРХПГ, лабораторні дослідження 5. Функціональні порушення: • - при УЗД скорочення ЖМ < 40% • - при дуоденальному зондуванні- збільшення кількості порції В (100 -150 мл), виділення жовчі повільне, маленькими порціями • - манометрія сфінктера Одді (>40 мм рт ст у 60%) 6. Підвищення АСАТ, лужної фосфатази
 Лікування ДЖВШ 1. Нормалізація моторно-евакуаторної функції, зняття спазму сфінктеру Оді: • Мебеверін (дуспалатин) по 1 капс. 2 р. /день 1 -2 міс. • Но-шпа 80 мг 3 р. /день 1 -2 міс. 2. При гіпотонії ЖМ: Холекінетики 3 р. /день 1 -2 міс. Сліпий дуоденальний дюбаж 3. Купування нападів болю при гіпертонусі сфінктеру Оді: • Но-шпа 2% 2 мл 2 р/добу , потім по 40 мг 3 р/добу до їжі • Баралгін по 5 мл 2 р/добу • Ніфедіпін 10 мг під язик • Нітрогліцерин 5 -10 мг під язик 4. Ендоскопічне лікування – сфінктеротомія або сфінктеропластика (при І типі ДСО) 5. Холецистектомія (при вираженому гіпокінетичному порушенні ЖМ)
Лікування ДЖВШ 1. Нормалізація моторно-евакуаторної функції, зняття спазму сфінктеру Оді: • Мебеверін (дуспалатин) по 1 капс. 2 р. /день 1 -2 міс. • Но-шпа 80 мг 3 р. /день 1 -2 міс. 2. При гіпотонії ЖМ: Холекінетики 3 р. /день 1 -2 міс. Сліпий дуоденальний дюбаж 3. Купування нападів болю при гіпертонусі сфінктеру Оді: • Но-шпа 2% 2 мл 2 р/добу , потім по 40 мг 3 р/добу до їжі • Баралгін по 5 мл 2 р/добу • Ніфедіпін 10 мг під язик • Нітрогліцерин 5 -10 мг під язик 4. Ендоскопічне лікування – сфінктеротомія або сфінктеропластика (при І типі ДСО) 5. Холецистектомія (при вираженому гіпокінетичному порушенні ЖМ)


