Яковенко И.В..pptx
- Количество слайдов: 27

Заходи щодо реформування системи охорони здоров’я: результати, проблеми, подальші кроки.

Головне завдання - розмежування первинного, вторинного і третинного рівнів надання медичної допомоги; визначення специфіки організаційно – правового статусу, системи фінансування, переліку та особливостей надання послуг і т. п. на кожному рівні Завдання: впровадження на первинному рівні організаційної моделі: сімейний лікар – лікарська амбулаторія – Центр первинної медико – санітарної допомоги (ЦПМСД); реорганізація системи екстреної допомоги; створення госпітальних округів на 150 – 200 тис. жителів на вторинному рівні та проведення спеціалізації медичних закладів в рамках госпітальних округів: лікарні інтенсивного лікування, планової допомоги, закладів соціально – медичного профілю, інших; реорганізація закладів на третинному рівні, зокрема відомчих та системи Академії медичних наук; створення університетських клінік;

Продовженння слайду 1 запровадження системи фінансування на первинному рівні на основі подушних нормативів; зосередження всіх фінансів на обласному рівні та застосування діагностично-споріднених груп для оцінки вартості наданих послуг для вторинної допомоги; визначення на законодавчому рівні гарантованого обсягу надання безоплатної медичної допомоги ; визначення принципів та підходів щодо застосування системи платних послуг, розширення сфери їх застосування; проведення диспансеризації та створення електронної бази даних про пацієнтів як необхідного елементу початку реформування; визначення базових засади лікарськими засобами і виробами медичного призначення; розширення рівня самостійності та відповідальності закладів охорони здоров’я, надання більшості із них статусу комунального підприємства.

Впровадження на первинному рівні організаційної моделі: сімейний лікар – лікарська амбулаторія – Центр первинної медико – санітарної допомоги (ЦПМСД) • підготовка висококваліфікованих сімейних лікарів • наближення сімейних лікарів до пацієнтів (створення спеціальних амбулаторій) • посилення в сільській місцевості проміжної ланки – лікарської амбулаторії • реорганізація поліклінік в ЦПМСД, які поступово мають отримати статус - комунальних некомерційних підприємств За період 2010 – 2014 рр. в напрямі реорганізації первинної допомоги було здійснено найбільше реальних заходів, особливо в пілотних регіонах. Так на період початку 2014 р. в Україні уже було створено біля тисячі ЦПМСД, при тому, що ще на початку 2011 р. їх було менше 10. На сьогоднішній день працює більше 12 тисяч лікарів загальної практики сімейної медицини, кількість яких за три останні роки зросла на 60%.

Була підготовлена прийнята необхідна законодавча та нормативна база. Зокрема: Наказ від 29. 06. 2011 р. № 384 «Про затвердження Примірного статуту Центру первинної медико – санітарної допомоги» Наказ від 28. 07. 2011 р. № 443 «Про порядок вибору лікаря, який надає первинну медичну допомогу» Наказ від 05. 10. 2011 р. № 646 « Про затвердження нормативно – правових актів Міністерства охорони здоров’я щодо реалізації Закону України «Про порядок проведення реформування системи охорони здоров’я у пілотних регіонах» Наказ від 04. 11. 2011 р. № 756 «Про затвердження Порядку вибору та зміни лікаря первинної медичної допомоги та форм первинної облікової документації» Наказ від 23. 02. 2012 р. , № 129 «Про затвердження Примірних штатних нормативів центру первинної медичної допомоги» Наказ від 23. 02. 2012 р. № 131 « Про затвердження Примірного положення про Центр первинної медичної допомоги та примірних положень про його підрозділи» Наказ від 23. 02. 2012 р. № 132 « Про затвердження Примірного табелю оснащення лікувально – профілактичних підрозділів закладів, що надають первинну медичну допомогу»

Проблеми реформування первинної ланки рівень кваліфікації сімейного лікаря. Районні терапевти масово проходять прискорені курси, є загроза «показухи» . . Кваліфікацію за кілька місяців курсів суттєво не підвищиш; концентрація коштів та ресурсів на сімейній первинці може призвести до деякого занепаду спеціалізованої допомоги. Ми можемо втратити чудових консультантів ЛОР, хірургів, офтальмологів, невропатологів і т. д. ; пілотні регіони показали значні проблеми на рівні великих міст.

Продовження слайду 5 Перше. Цілий ряд важливих функцій, зокрема, діагностичні процедури, печатка, підпис у завідуючого відділенням, відвідання медичної комісії та ряд інших залишаються в поліклініці, і людина, висидівши чергу в амбулаторії (часто за кілька кілометрів від поліклініки), мусить далі іти у поліклініку, де вистоювати нові черги. Друге. Працюючи в поліклініці, дільничний міг оперативно отримати консультації у колег, включаючи завідуючого відділенням та вузьких спеціалістів. Працюючи в амбулаторії за межами поліклініки лікар повинен повністю брати відповідальність тільки на себе, або постійно направляти хворого до того чи іншого спеціаліста. Третє. В складній ситуації опинились вузькі спеціалісти. Їх мають вивільнити із поліклінік, але їх працевлаштування в лікарнях не гарантоване, оскільки штати лікарень у великих містах достатньо укомплектовані. Четверте. Не вдалось побудувати чіткий порядок, згідно якого прийняття до стаціонару можливо тільки за направленням первинного лікаря (крім ургентних ситуацій). Минаючи свого сімейного лікаря, можна попасти і на вторинний, і на третинний рівень.

Заходи щодо первинної ланки - припинити масове «штампування» сімейних лікарів; розробити спеціальний тест по аналогії тих країн, де сильна сімейна медицина (наприклад, Німеччина) та тільки після його здачі надавати статус сімейного лікаря. Відповідно ті, хто має такий сертифікат отримують додаткові можливості – більш високу зарплату, соціальні пільги, в перспективі можливість застосування гонорарної форми оплати. - створення амбулаторій не у вигляді кабінету одного лікаря, а у вигляді «кущових відділень» або міні – поліклінік у складі до 10 дільничних лікарів разом із завідуючою відділенням (з відповідними повноваженнями щодо підпису, печатки, прийняття рішень); - перегляд маршруту для хронічних хворих. Можна розглянути можливість створення центрів по нозологічним напрямам - кардіології, дерматології, гастроентерології, травматології, урології і т. п. , де буде спеціалізована первинка для хронічних хворих, що перебувають на обліку;

Продовження слайду 7 - посилення ролі діагностики на первинному рівні. Треба, щоб в протоколах було прописано обов’язкове проходження базової діагностики (аналіз крові, сечі, ЕКГ, флюорографія) перед відвідуванням сімейного лікаря. Кожна людина повинна мати талон на 1 -2 безплатне базове діагностування на рік. При ЦПМСД можна створити діагностичні центри як окремі юридичні особи. В таких центрах можна було б сконцентрувати вузьких спеціалістів, яких зараз будуть вивільнювати із ЦПМСД ; - проведення диспансеризації населення за місцем проживання та укладання відповідно до її результатів договорі із кожним жителем щодо надання допомоги під конкретну програму, складену відповідно до стану здоров’я ; - запровадження системи закладів на первинному рівні, де медична допомога надається, на рівні сестринської та догляду – прийняття ліків за стандартними програмами, перев’язки, крапельниці, фізіопроцедури, лікувальна фізкультура тощо. Сімейний лікар направляє прикріпленого в такий заклад і моніторить проходження там профілактичних та лікувальних заходів. Цьому лікарю може бути розпорядником певної суми фондів, яку він розподіляє між своїми пацієнтами ( «гроші ходять за пацієнтом» ).

Створення госпітальних округів на 150 – 200 тис. жителів на вторинному рівні та проведення спеціалізації медичних закладів в рамках госпітальних округів Округ має включати: багатопрофільну лікарню інтенсивної допомоги, що передбачає надання цілодобової медичної допомоги хворим, лікування хворих з гострими станами, що потребують високої інтенсивності лікування та догляду; проведення операцій заклади для проведення планового лікування: повторних курсів протирецидивної терапії, доліковування, проведення планових операцій у порядку черги (катаракт, аденома простати, грижі, тощо); заклади для реабілітаційного (відновлювального) лікування: для відновлення функцій, порушених в результаті захворюваннями, з метою попередження чи реабілітації інвалідності, лікування після інфарктів та інсультів, тощо; заклади для медико-соціальної допомоги: забезпечення догляду та надання соціальної і паліативної допомоги, в тому числі термінальним хворим; консультативно - діагностичні центри для попереднього консультування населення за направленнями первинних сімейних лікарів. В них може надаватись амбулаторна допомога, а також пацієнт може направлятися далі на лікування в інші заклади.

Проблеми щодо госпітальних округів госпітальні округи дуже погано «лягають» на існуючу адміністративну систему України. Вони як правило повинні розташуватись на території 23 адмінрайонів. Це не вписується в районну господарсько – фінансову систему перехід на фінансування закладів вторинного рівня із обласних бюджетів передбачає суттєву перебудову системи фінансування, зміну діючої формули, зміну системи вартісної оцінки та бюджетних призначень ( фінансування за надану послугу, а від кількості батарей, лампочок, ліжок в лікарні). не так просто перепрофілювати діючі районні лікарні. Щоб зробити із типових лікарень заклади інтенсивної, планової, паліативної та іншої допомоги треба кошти на переобладнання, встановлення апаратури, тощо. Треба також провести спеціалізацію персоналу, передислокувати в межах округів спеціалістів різного профілю по новоспеціалізованим лікарням. Виникнуть соціальні проблеми - сім‘ї, діти в школах, квартири, батьки і т. п. досі не підготовлені остаточні плани округів, не розроблена система координації та управління закладами різного профілю, що входять до складу округу.

РРР – приватно – державне партнерство для лікарень вторинного рівня, збільшення обсягів платних послуг Треба створити умови щоб районні та міські лікарні вторинного рівня були привабливими для юридичних та фізичних бізнес – осіб, а саме головне для громадських, релігійних, благодійних та інших організацій. Для цього слід розширити застосування платних послуг, зокрема: Ø різного роду готельні послуги – харчування (якщо воно не є лікуванням, що ще треба доводити), надання більш комфортних палат, прибирання, і т. п. Ø - надання різних соціальних послуг, а саме догляд, якщо він не передбачений протоколом, психологічне, правове обслуговування т. п. Ø - огляд та діагностику людей, яким лікар не призначав такі процедури і які не перебувають в гострому стані, а хочуть перевірити своє здоров’я Ø - хто хоче зайнятись лікувальною фізкультурою, отримати консультації.

Продовження слайду 11 в разі відсутності направлення лікаря первинної ланки до лікарень вторинної ланки або таке саме між вторинними та третинними закладами (звичайно за виключенням ситуацій, коли присутній фактор ургентності) ; проведення лікування поза призначеним графіком чи визначеною датою, бажанням його проведення в неробочий час, на дому тощо ; коли лікування за бажанням пацієнта виходить поза меж, визначених клінічними протоколами. стандартами, формулярами. Тобто пацієнт просить інші ліки, іншу частоту процедур, іншу діагностику, і т. п. ; У сфері планового лікування слід скласти спеціальну пропорцію між бюджетними коштами та коштами від платних послуг. Заклад формує план лікування на наступний період, що включає перелік пацієнтів, їх програми лікування. Під це виділяються бюджетні кошти. Все решта платні послуги.

Нормативні акти, прийняті в період 2010 – 2014 рр. Намітилось відставання у реалізації планів реформи на вторинному рівні. На відміну від законодавчо – нормативної бази для первинки для вторинного рівня за останній період було прийнято всього декілька документів: Наказ від 31. 10. 2011 р. № 732 «Про затвердження положень про заклади, які входять до складу госпітальних округів та їх структурних підрозділів» Наказ від 31. 10. 2011 р. № 734 «Про затвердження табелів оснащення медичною технікою та виробами медичного призначення структурних підрозділів лікарні планового лікування» Наказ від 31. 10. 2011 р. № 735 «Про затвердження табелів оснащення медичною технікою та виробами медичного призначення структурних підрозділів лікарні інтенсивного лікування» Наказ від 31. 10. 2011 р. № 736 «Про затвердження табелів оснащення медичною технікою та виробами медичного призначення структурних підрозділів лікарні відновного лікування» Методичні рекомендації визначення нормативів навантаження на медичних працівників (лікарів) у закладах охорони здоров’я, які надають вторинну (спеціалізовану) та третинну (високоспеціалізовану) медичну допомогу (Затверджені наказом Міністерства охорони здоров’я України від 28. 03. 2013 № 249)

Третинна допомога В Україні це: - області та міські у великих містах лікарні; - медичні заклади в системі різних відомств - Адміністрація Президента, Міноборони, Укрзалізниця, Академія наук, інші всього 14 відомств - науково - дослідні інститути із стаціонарами, які в своїй більшості знаходяться в системі Академії медичних наук; - деякі спеціалізовані заклади диспансерного типу (туберкульозні, онкологічні, кардіологічні); Якщо оцінювати результати реформ за період 2010 – 2014 рр. , то найменше якісних перетворень було здійснено саме на третинному рівні, де надається висококваліфікована допомога. Третинний рівень майже не обговорювався і не «обростав» нормативними актами.

Проблеми щодо третинного рівня: у закладів третинного рівня відсутня необхідна ідентифікація як установи висококваліфікованої допомоги. Туди можна звернутися навіть із захворюванням, лікування якого достатнє на рівні районної поліклініки. Тому нераціонально використовуються трудові, матеріальні, фінансові ресурси; різне відомче підпорядкування також сприяє неефективному використанню ресурсів. На залізничника, чиновника Кабміну, науковця і т. п. фактично виділяються бюджетні кошти в подвійному або навіть потрійному розмірі, оскільки він може звернутися до закладів різного підпорядкування із однією і тієї ж хворобою ; не створені університетські клініки тобто заклади, що могли б об’єднати потенціал медичних вишів, які «переукомлектовані» професурою, великих обласних лікарень та в ряді випадків наукових центрів із своїми стаціонарами; не прийнята єдина методика розрахунку тарифи для оцінки вартості лікування на третинному рівні.

Заходи із реформування на третинному рівні - чітка ідентифікація їх діяльності, спрямування роботи медичних працівників таких закладів тільки на надання унікальної, високо спеціалізованої допомоги, обмеження у наданні тієї допомоги, яка може здійснюватись на первинному та вторинному рівня; - перегляд системи відомчого підпорядкування лікарень. На базі більшості відомчих закладів треба створити державні та комунальні підприємства; - створення університетських клінік на базі вищих медичних закладів ; - запровадження для високоспеціалізованих закладі пілотних проектів по обов’язковому медичному страхуванню; - замовлення пацієнтами висококваліфікованого лікування не у закладах, а у «бригад» , що створюються відомими фахівцями в своєму нозологічному напрямі; така «бригада» на орендних умовах використовує приміщення та обладнання закладу; - створення «нозологічних центрів» від огляду до складного лікування по різним профілям; - надання права головного розпорядника бюджетних коштів профільним науково – дослідним установам.

Проведення диспансеризації та створення електронної бази даних про пацієнтів Ставилися завдання: - розробка державного клінічного протоколу обстеження громадян під час диспансеризації - формування єдиної програми проведення диспансеризації із застосуванням сучасної, інформаційної системи - регламентація результатів проведеної диспансеризації та їх прив’язка до лікувально – профілактичних програм Після проходження диспансеризації сімейний лікар має, спираючись на отримані результати, за участю вузьких спеціалістів: - розробити для кожного прикріпленого план основних лікувальнооздоровчих та профілактичних заходів; - здійснювати моніторинг стану здоров’я кожного прикріпленого; На виконання плану реформ в цьому напрямі був виданий Наказ МОЗ від 27. 08. 2010 р. № 728, який регламентував проведення диспансеризації. За підтримки Світового банку здійснюється програма розвитку інформатизації. В той же час практично цей напрямок не набув реального втілення.

Гарантований обсяг медичної допомоги Зокрема: - екстрена допомога; - первинна допомоги; - стаціонарна допомога (у разі гострого захворювання та в невідкладних випадках); - невідкладна стоматологічна допомога; - долікарська допомога населенню в сільській місцевості; - санаторно-курортної допомога інвалідам і хворим у спеціалізованих та дитячих закладах оздоровлення; - допомога дітям, що утримуються у будинках дитини; - допомога в рамках державних програм; - допомога пільговим категоріям населення; - планова спеціалізована та високоспеціалізована медична допомога за відповідним направленням сімейного лікаря

Система фінансування - починаючи із 2012 р. на первинному рівні запроваджена система, яка включає елементи «подушного» фінансування; - для медичних закладів також запроваджена система наближена до «глобального» бюджетування; - під егідою Світового банку завершується розробка методичного забезпечення застосування діагностичноспоріднених груп для оцінки вартості наданих послуг ; - розроблена методика вартісної оцінки медичних послуг, яка може бути застосована на вторинному та третинному рівнях.

Проблеми щодо фінансування: не доведена до кінця на первинному рівні система «подушних» нормативів. Прийнята в березні 2012 р. постанова Кабміну про оплату праці на первинному рівні викликала критику, зокрема небезпечно вводити преміювання за такий показник, як зменшення направлень до вторинного та третинного рівнів. Це може стимулювати первинних лікарів до стримування лікування в умовах стаціонару, несвоєчасного лікування; - відсутні обґрунтування і відповідні зміни до фінансового законодавства щодо переводу фінансування стаціонарів на рівень обласних бюджетів; - методично не обґрунтована нормативна база щодо порядку укладання договорів на закупівлю медичних послуг; - зовсім не розглядається питання запровадження елементів «гонорарної» системи. -

Запровадження обов'язкового медичного страхування Проблеми: - не завершено створення систем стандартів, клінічних протоколів та тарифів на медичні послуги; - медичні заклади існують в формі бюджетних установ, а це значить що вони не є самостійними в укладанні договорів зокрема страхування, а також по несенню відповідальності за свою діяльність; - господарюючі суб’єкти України мають один із самих високих в Європі рівень відрахувань на податки та збори, тому для них буде «непосильним» ще один вид відрахувань; - концептуально не вирішено питання щодо страховика – фонд на громадських засадах, державний фонд, страхові компанії, інше; - ресурси по страхуванню будуть обмеженими, оскільки Конституція не передбачає внески від громадян.

Пропозиції щодо обов’язкового медичного страхування На першому етапі запровадити обов’язкове медичне страхування: по обмеженому, визначеному МОЗ переліку захворювань, а саме: а) що виявлені вперше або отримані в результаті нещасного випадку; б) носять складний характер і потребують лікування в стаціонарі; в) сюди не включаються хронічні захворювання, первинний рівень Застраховані: На початковому етапі - особи, за яких платять роботодавці, та члени їх сімей. Не варто включати до числа застрахованих на першому етапі: - паліативні хворі, - люди, що постійно перебувають в закладах соціальної опіки, - бюджетні працівники, що обслуговуються в відомчих медичних закладах - непрацюючі пенсіонери - діти, крім членів сімей працюючих - студенти та учні

Покращення стану забезпечення населення лікарськими засобами і виробами медичного призначення, що передбачає: - включення до клінічних протоколів генеричних лікарських засобів, що входять до Національного переліку лікарських засобів і виробів медичного призначення та мають доведені біоеквівалентність і терапевтичну ефективність; - впровадження в практику формулярної системи забезпечення закладів лікарськими засобами і виробами медичного призначення; - розширення переліку лікарських засобів і виробів медичного призначення, що відпускаються виключно за рецептом; - запровадження диференційованого відшкодування вартості лікарських засобів і виробів медичного призначення для населення; - удосконалення законодавства у сфері боротьби з виробництвом та розповсюдженням фальсифікованих та неякісних лікарських засобів; - створення єдиної інформаційної бази даних про лікарські засоби і вироби медичного призначення, що перебувають в обігу; - формування економічно обґрунтованих цін на лікарські засоби і вироби медичного призначення.

Покращення стану забезпечення населення лікарськими засобами і виробами медичного призначення, що передбачає: Ø включення до клінічних протоколів генеричних лікарських засобів, що входять до Національного переліку лікарських засобів і виробів медичного призначення та мають доведені біоеквівалентність і терапевтичну ефективність; Ø впровадження в практику формулярної системи забезпечення закладів лікарськими засобами і виробами медичного призначення; Ø розширення переліку лікарських засобів і виробів медичного призначення, що відпускаються виключно за рецептом; Ø запровадження диференційованого відшкодування вартості лікарських засобів і виробів медичного призначення для населення; Ø удосконалення законодавства у сфері боротьби з виробництвом та розповсюдженням фальсифікованих та неякісних лікарських засобів; Ø створення єдиної інформаційної бази даних про лікарські засоби і вироби медичного призначення, що перебувають в обігу; Ø формування економічно обґрунтованих цін на лікарські засоби і вироби медичного призначення.

Екстрена допомога - був прийнятий закон «Про екстрену допомогу» - створена автономна загальнодержавна система екстреної допомоги - придбана сучасна техніка Подальші кроки: спеціалізувати основну мережу швидких на виконання функцій першої допомоги та доставки. Відповідно екіпажем має бути пару молодих фельдшерів із водійськими правами. Така мережа буде обслуговувати лікарні інтенсивної допомоги; окрема система має бути створена при лікарня планової допомоги. Тут потрібні спеціалізовані карети, оснащені відповідно до особливостей гострого прояву тих чи інших захворювань – кардіологічні, урологічні, травмо – хірургічні та інші швидкі; при первинці залишити, але модернізувати в напрямі лікування на дому існуючу систему невідкладної допомоги.
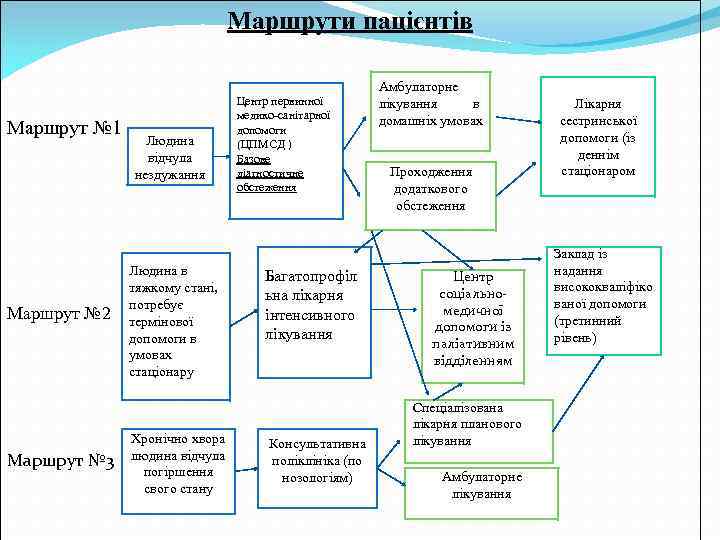
Маршрути пацієнтів Маршрут № 1 Маршрут № 2 Маршрут № 3 Людина відчула нездужання Людина в тяжкому стані, потребує термінової допомоги в умовах стаціонару Хронічно хвора людина відчула погіршення свого стану Центр первинної медико-санітарної допомоги (ЦПМСД ) Базове діагностичне обстеження Багатопрофіл ьна лікарня інтенсивного лікування Консультативна поліклініка (по нозологіям) Амбулаторне лікування в домашніх умовах Проходження додаткового обстеження Центр соціальномедичної допомоги із паліативним відділенням Спеціалізована лікарня планового лікування Амбулаторне лікування Лікарня сестринської допомоги (із деннім стаціонаром Заклад із надання висококваліфіко ваної допомоги (третинний рівень)
Яковенко И.В..pptx