ИБС - лекция.ppt
- Количество слайдов: 82
 Заведующий кафедрой поликлинической терапии Рост. ГМУ доктор медицинских наук, профессор БАГМЕТ Александр Данилович ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА (клиника, диагностика, лечение)
Заведующий кафедрой поликлинической терапии Рост. ГМУ доктор медицинских наук, профессор БАГМЕТ Александр Данилович ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА (клиника, диагностика, лечение)
 Ишемическая болезнь сердца (ИБС) — это заболевание миокарда, обусловленное острым или хроническим несоответствием потребности миокарда в кислороде и реального коронарного кровоснабжения сердечной мышцы, которое выражается в развитии в миокарде участков ишемии, ишемического повреждения, некрозов и рубцовых полей и сопровождается нарушением систолической и/или диастолической функции сердца
Ишемическая болезнь сердца (ИБС) — это заболевание миокарда, обусловленное острым или хроническим несоответствием потребности миокарда в кислороде и реального коронарного кровоснабжения сердечной мышцы, которое выражается в развитии в миокарде участков ишемии, ишемического повреждения, некрозов и рубцовых полей и сопровождается нарушением систолической и/или диастолической функции сердца
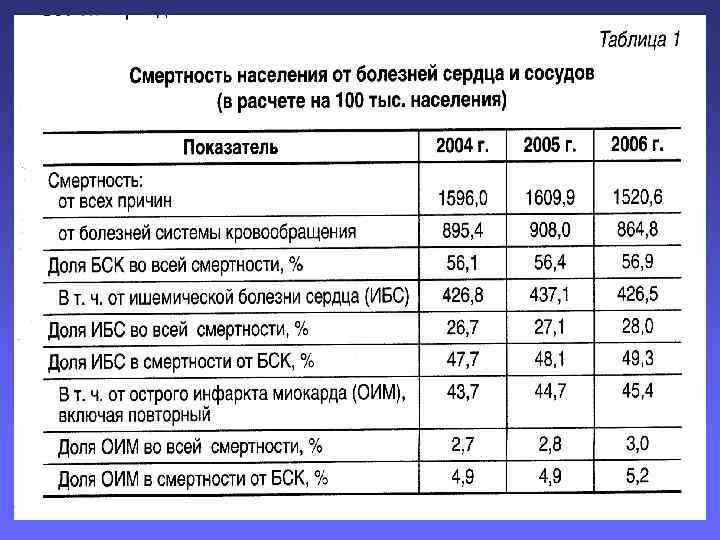
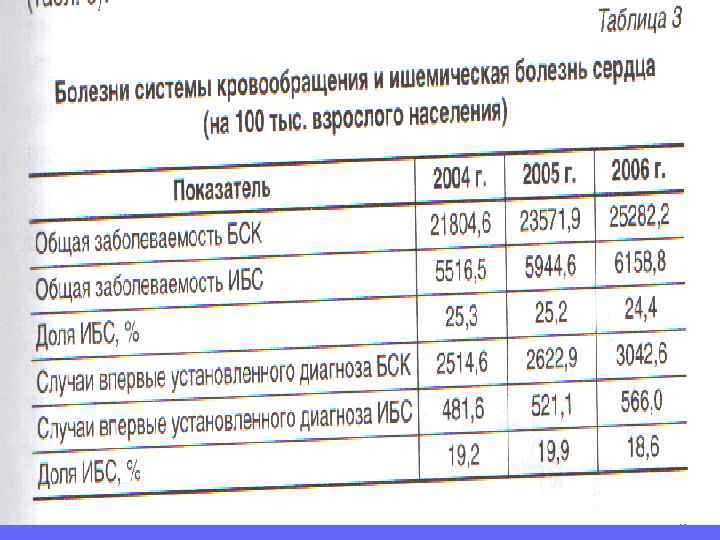
 Распространенность стенокардии напряжения увеличивается с возрастом: - у женщин с 0, 1 - 1% в возрасте 45 – 54 лет до 10 – 15% в возрасте 65 – 74 лет. - у мужчин с 2 – 5% в возрасте 45 – 54 лет до 10 - 20% в возрасте. В большинстве стран Европы 20 – 40 тыс. человек на 1 млн человек страдают стенокардией напряжения. В 2005 году в России умерло 620000 больных с ИБС, т. е. каждый четвертый из общей структуры смертности погибал от этого заболевания. В 2005 году число больных ИМ составило 163300 больных, из них умерли 64000. Смертность составила 39, 2%, госпитальная летальность около 25%.
Распространенность стенокардии напряжения увеличивается с возрастом: - у женщин с 0, 1 - 1% в возрасте 45 – 54 лет до 10 – 15% в возрасте 65 – 74 лет. - у мужчин с 2 – 5% в возрасте 45 – 54 лет до 10 - 20% в возрасте. В большинстве стран Европы 20 – 40 тыс. человек на 1 млн человек страдают стенокардией напряжения. В 2005 году в России умерло 620000 больных с ИБС, т. е. каждый четвертый из общей структуры смертности погибал от этого заболевания. В 2005 году число больных ИМ составило 163300 больных, из них умерли 64000. Смертность составила 39, 2%, госпитальная летальность около 25%.
 За первое полугодие 2012 года в России умерло 962700 человек, родилось – 905700 человек. Сердечно-сосудистые заболевания – 538700 человек. Новообразования – 143700 человек. Внешние причины – 88100 человек.
За первое полугодие 2012 года в России умерло 962700 человек, родилось – 905700 человек. Сердечно-сосудистые заболевания – 538700 человек. Новообразования – 143700 человек. Внешние причины – 88100 человек.
 Ростовская область, 2012 год • • • Родилось – 49715 человек Умерло – 59376 Убыль населения – 9661 Волгоградская область – 4769 Краснодарский край – 396
Ростовская область, 2012 год • • • Родилось – 49715 человек Умерло – 59376 Убыль населения – 9661 Волгоградская область – 4769 Краснодарский край – 396
 Патологии, составляющие коморбидность: • • артериальная гипертензия – 80% различные формы ИБС – 79% болезни мочевой системы – 78% болезни дыхательной системы - 73% сосудистые заболевания головного мозга – 69% болезни печени и поджелудочной железы – 49% хирургическая патология – более 50%
Патологии, составляющие коморбидность: • • артериальная гипертензия – 80% различные формы ИБС – 79% болезни мочевой системы – 78% болезни дыхательной системы - 73% сосудистые заболевания головного мозга – 69% болезни печени и поджелудочной железы – 49% хирургическая патология – более 50%
 Причины смерти в хирургических отделениях • декомпенсированная хроническая сердечная недостаточность – 36%; • острые эрозии и язвы слизистой облочки верхних отделов ЖКТ с фатальным ЖКК – 39%; • пневмония – 34%; • ТЭЛА – 10%.
Причины смерти в хирургических отделениях • декомпенсированная хроническая сердечная недостаточность – 36%; • острые эрозии и язвы слизистой облочки верхних отделов ЖКТ с фатальным ЖКК – 39%; • пневмония – 34%; • ТЭЛА – 10%.

 Основные причины острой или хронической коронарной недостаточности. 1. Сужение проксимальных (эпикардиальных) КА атеросклеротической бляшкой с ограничением коронарного кровотока и/или его функционального резерва и невозможностью адекватного расширения венечных сосудов в ответ на увеличение потребности миокарда в кислороде (“фиксированный стеноз”). 2. Выраженный спазм КА (“динамический стеноз”). 3. Тромбоз КА, в том числе образование микротромбов в микроциркуляторном сосудистом русле. 4. Микроваскулярная дисфункция. В большинстве случаев у больных коронарным атеросклерозом имеет место сочетание действий нескольких из этих механизмов.
Основные причины острой или хронической коронарной недостаточности. 1. Сужение проксимальных (эпикардиальных) КА атеросклеротической бляшкой с ограничением коронарного кровотока и/или его функционального резерва и невозможностью адекватного расширения венечных сосудов в ответ на увеличение потребности миокарда в кислороде (“фиксированный стеноз”). 2. Выраженный спазм КА (“динамический стеноз”). 3. Тромбоз КА, в том числе образование микротромбов в микроциркуляторном сосудистом русле. 4. Микроваскулярная дисфункция. В большинстве случаев у больных коронарным атеросклерозом имеет место сочетание действий нескольких из этих механизмов.
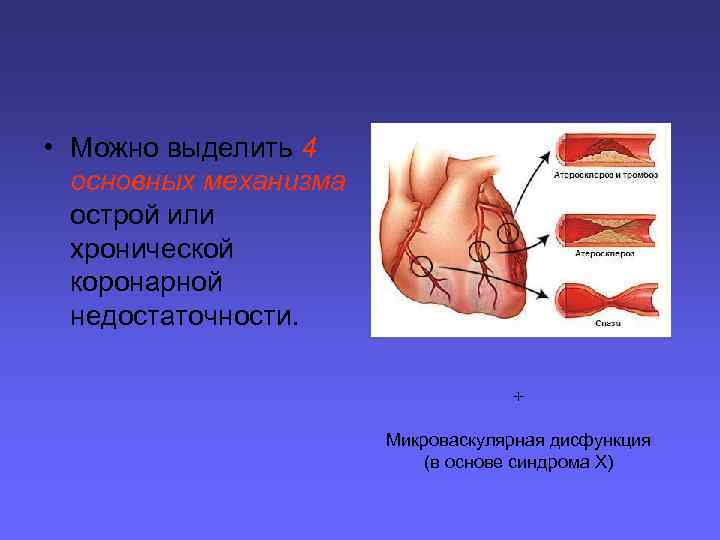 • Можно выделить 4 основных механизма острой или хронической коронарной недостаточности. + Микроваскулярная дисфункция (в основе синдрома Х)
• Можно выделить 4 основных механизма острой или хронической коронарной недостаточности. + Микроваскулярная дисфункция (в основе синдрома Х)
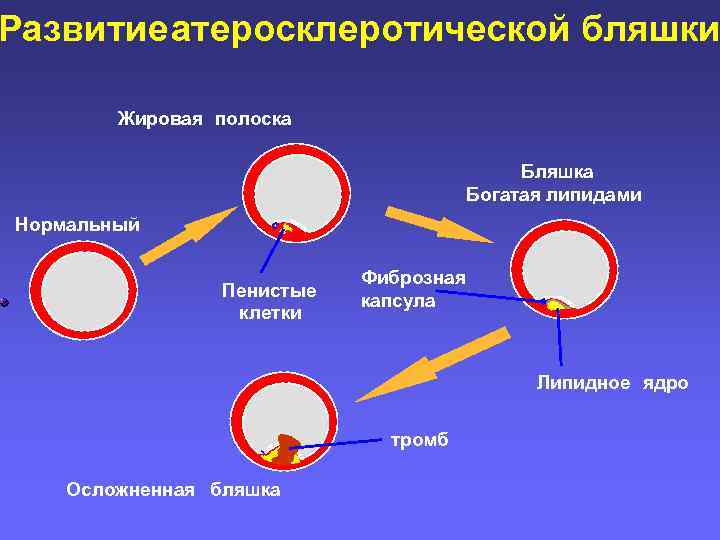 Развитие атеросклеротической бляшки Жировая полоска Бляшка Богатая липидами Нормальный Пенистые клетки Фиброзная капсула Липидное ядро тромб Осложненная бляшка
Развитие атеросклеротической бляшки Жировая полоска Бляшка Богатая липидами Нормальный Пенистые клетки Фиброзная капсула Липидное ядро тромб Осложненная бляшка
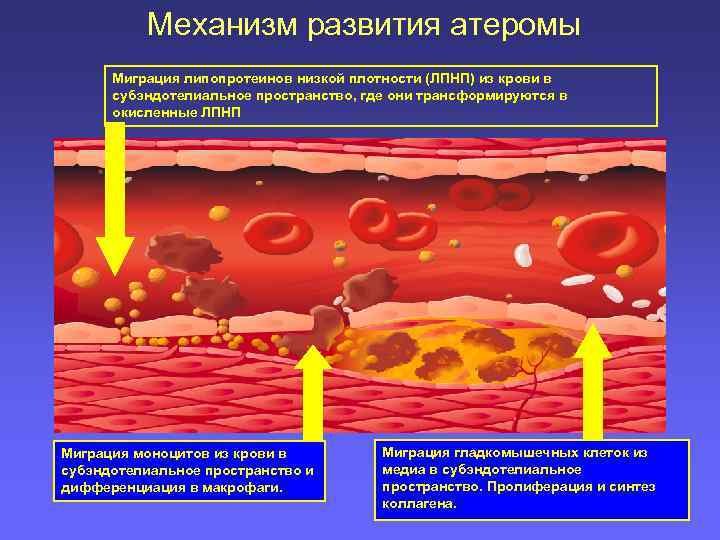 Механизм развития атеромы Миграция липопротеинов низкой плотности (ЛПНП) из крови в субэндотелиальное пространство, где они трансформируются в окисленные ЛПНП Миграция моноцитов из крови в субэндотелиальное пространство и дифференциация в макрофаги. Миграция гладкомышечных клеток из медиа в субэндотелиальное пространство. Пролиферация и синтез коллагена.
Механизм развития атеромы Миграция липопротеинов низкой плотности (ЛПНП) из крови в субэндотелиальное пространство, где они трансформируются в окисленные ЛПНП Миграция моноцитов из крови в субэндотелиальное пространство и дифференциация в макрофаги. Миграция гладкомышечных клеток из медиа в субэндотелиальное пространство. Пролиферация и синтез коллагена.
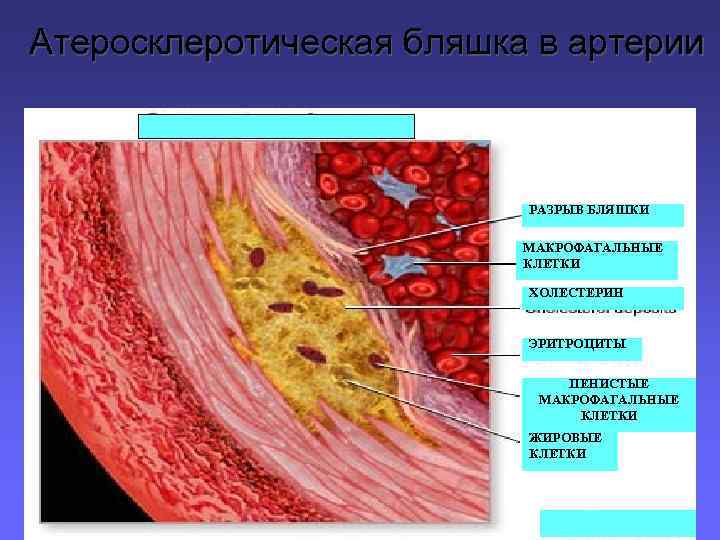 Атеросклеротическая бляшка в артерии РАЗРЫВ БЛЯШКИ МАКРОФАГАЛЬНЫЕ КЛЕТКИ ХОЛЕСТЕРИН ЭРИТРОЦИТЫ ПЕНИСТЫЕ МАКРОФАГАЛЬНЫЕ КЛЕТКИ ЖИРОВЫЕ КЛЕТКИ
Атеросклеротическая бляшка в артерии РАЗРЫВ БЛЯШКИ МАКРОФАГАЛЬНЫЕ КЛЕТКИ ХОЛЕСТЕРИН ЭРИТРОЦИТЫ ПЕНИСТЫЕ МАКРОФАГАЛЬНЫЕ КЛЕТКИ ЖИРОВЫЕ КЛЕТКИ
 Микроваскулярная дисфункция — еще один важный механизм нарушения коронарного кровотока, который, в частности, лежит в основе возникновения особой формы ИБС — микроваскулярной стенокардии (“синдрома Х”). Микроваскулярная дисфункция характеризуется: 1) отсутствием типичных атеросклеротических изменений крупных (эпикардиальных) КА и 2) наличием выраженных функциональных и морфологических расстройств дистально расположенных КА. Основные изменения происходят на уровне мелких КА — преартериол, размер которых не превышает 150– 350 мкм. Они характеризуются значительным сужением просвета мелких КА за счет гипертрофии и гиперплазии гладкомышечных клеток медии и фибропластических процессов в ней. В результате в различных участках миокарда происходит неодинаковое сужение преартериол и, главное, снижается их способность расширяться при увеличении потребности миокарда в кислороде.
Микроваскулярная дисфункция — еще один важный механизм нарушения коронарного кровотока, который, в частности, лежит в основе возникновения особой формы ИБС — микроваскулярной стенокардии (“синдрома Х”). Микроваскулярная дисфункция характеризуется: 1) отсутствием типичных атеросклеротических изменений крупных (эпикардиальных) КА и 2) наличием выраженных функциональных и морфологических расстройств дистально расположенных КА. Основные изменения происходят на уровне мелких КА — преартериол, размер которых не превышает 150– 350 мкм. Они характеризуются значительным сужением просвета мелких КА за счет гипертрофии и гиперплазии гладкомышечных клеток медии и фибропластических процессов в ней. В результате в различных участках миокарда происходит неодинаковое сужение преартериол и, главное, снижается их способность расширяться при увеличении потребности миокарда в кислороде.
 Формирование болевого ощущения при возникновении ишемии миокарда, вызванной приступом стенокардии, определяется несколькими факторами: 1. Степенью повреждения тканей и уровнем освобождения основных медиаторов боли — серотонина, гистамина, брадикинина и др. 2. Индивидуальной чувствительностью специфических болевых рецепторов — ноцицепторов, которая регулируется содержанием простагландинов, ионов К+ и Н+. 3. Содержанием в нервной системе эндогенных опиоидов (энкефалинов и эндорфинов), препятствующих высвобождению субстанции Р и проведению болевых импульсов к коре головного мозга. 4. Наличием или отсутствием нарушений нервной афферентной проводимости.
Формирование болевого ощущения при возникновении ишемии миокарда, вызванной приступом стенокардии, определяется несколькими факторами: 1. Степенью повреждения тканей и уровнем освобождения основных медиаторов боли — серотонина, гистамина, брадикинина и др. 2. Индивидуальной чувствительностью специфических болевых рецепторов — ноцицепторов, которая регулируется содержанием простагландинов, ионов К+ и Н+. 3. Содержанием в нервной системе эндогенных опиоидов (энкефалинов и эндорфинов), препятствующих высвобождению субстанции Р и проведению болевых импульсов к коре головного мозга. 4. Наличием или отсутствием нарушений нервной афферентной проводимости.
 Факторы риска и их коррекция Питание: доля калорий, получаемых за счет расщепления сложных углеводов более 45%, сахара – 10%, белков – 12 -13%, общих жиров – 30%. Физическая активность. Артериальная гипертензия. Курение. Дислипидемия. Избыточная масса тела и ожирение. Сахарный диабет. Психосоциальные факторы: - поведение типа А (чрезмерный дефицит времени и легко возникающая враждебность) - раздражительность (гнев) - низкая социальная поддержка и недостаточная социальная интеграция - депрессия
Факторы риска и их коррекция Питание: доля калорий, получаемых за счет расщепления сложных углеводов более 45%, сахара – 10%, белков – 12 -13%, общих жиров – 30%. Физическая активность. Артериальная гипертензия. Курение. Дислипидемия. Избыточная масса тела и ожирение. Сахарный диабет. Психосоциальные факторы: - поведение типа А (чрезмерный дефицит времени и легко возникающая враждебность) - раздражительность (гнев) - низкая социальная поддержка и недостаточная социальная интеграция - депрессия
 Снижение кровоснабжения миокарда и развитие ишемических повреждений ЛЖ (ишемия, дистрофия, некроз) приводят к формированию многочисленных функциональных и морфологических нарушений в сердечной мышце, которые во многом определяют клиническую картину заболевания и его прогноз. К числу наиболее значимых последствий ИБС относятся: снижение энергетического обеспечения кардиомиоцитов; гибернирующий (“спящий”) и “оглушенный” миокард; кардиосклероз (диффузный атеросклеротический и очаговый постинфарктный); диастолическая и систолическая дисфункция ЛЖ; нарушения ритма и проводимости.
Снижение кровоснабжения миокарда и развитие ишемических повреждений ЛЖ (ишемия, дистрофия, некроз) приводят к формированию многочисленных функциональных и морфологических нарушений в сердечной мышце, которые во многом определяют клиническую картину заболевания и его прогноз. К числу наиболее значимых последствий ИБС относятся: снижение энергетического обеспечения кардиомиоцитов; гибернирующий (“спящий”) и “оглушенный” миокард; кардиосклероз (диффузный атеросклеротический и очаговый постинфарктный); диастолическая и систолическая дисфункция ЛЖ; нарушения ритма и проводимости.
 Синдром «спящего» (гибернирующего) миокарда – это нарушение локальной сократимости и функции левого желудочка, обусловленное длительным и выраженным снижением коронарного кровотока и частично или полностью исчезающее после восстановления коронарного кровообращения или снижения потребности миокарда в кислороде. «Спящий миокард» - это гипометаболическое состояние миокарда для сохранения энергии. Гибернация миокарда может наблюдаться при стабильной и нестабильной стенокардии, инфаркте миокарда, ишемической кардиомиопатии, сердечной недостаточности.
Синдром «спящего» (гибернирующего) миокарда – это нарушение локальной сократимости и функции левого желудочка, обусловленное длительным и выраженным снижением коронарного кровотока и частично или полностью исчезающее после восстановления коронарного кровообращения или снижения потребности миокарда в кислороде. «Спящий миокард» - это гипометаболическое состояние миокарда для сохранения энергии. Гибернация миокарда может наблюдаться при стабильной и нестабильной стенокардии, инфаркте миокарда, ишемической кардиомиопатии, сердечной недостаточности.
 «Оглушенный» миокард – это нарушение сократительной функции миокарда, сохраняющееся после восстановления кровотока (перфузии), несмотря на отсутствие необратимых повреждений миокарда и полное или почти полное восстановление кровотока. Отличие от «спящего» миокарда заключается в том, что дисфункция миокарда при его «оглушении» сохраняется даже после восстановления коронарного кровотока.
«Оглушенный» миокард – это нарушение сократительной функции миокарда, сохраняющееся после восстановления кровотока (перфузии), несмотря на отсутствие необратимых повреждений миокарда и полное или почти полное восстановление кровотока. Отличие от «спящего» миокарда заключается в том, что дисфункция миокарда при его «оглушении» сохраняется даже после восстановления коронарного кровотока.
 Ишемическая кардиомиопатия – это поражение миокарда, обусловленное диффузным, значительно выраженным атеросклеротическим процессом в коронарных артериях, проявляющееся кардиомегалией и симптомами застойной сердечной недостаточности. В основе развития ишемической кардиомиопатии лежат несколько факторов: рецидивирующие эпизоды ишемии миокарда, состояние гибернации в определенных участках миокарда, перенесенные инфаркты миокарда, очаги постинфарктного кардиосклероза.
Ишемическая кардиомиопатия – это поражение миокарда, обусловленное диффузным, значительно выраженным атеросклеротическим процессом в коронарных артериях, проявляющееся кардиомегалией и симптомами застойной сердечной недостаточности. В основе развития ишемической кардиомиопатии лежат несколько факторов: рецидивирующие эпизоды ишемии миокарда, состояние гибернации в определенных участках миокарда, перенесенные инфаркты миокарда, очаги постинфарктного кардиосклероза.
 Наиболее характерным клиническим признаком ИБС является стенокардия (angina pectoris — грудная жаба). Первое описание классической стенокардии принадлежит Гебердену (1772), который для ее обозначения впервые применил термин “angina pectoris” (грудная жаба). Однако еще Гиппократ, а затем Бартолетти (1576– 1630), Гарвей (1527– 1658), Морганьи (1684– 1771) описывали случаи возникновения у пожилых и старых людей сильных острых болей в левой половине грудной клетки, сопровождавшихся беспокойством, страхом, удушьем, обмороком во время приступа. Parry (1799) первым указал на связь стенокардии с изменением структуры сердца и поражением КА. Он же первым высказал предположение, что ангинозная (стенокардитическая) боль возникает вследствие уменьшения снабжения сердца кровью. Большинство врачей, еще задолго до Гебердена описывавших подобные ангинозные приступы, подчеркивали их связь с внезапной сердечной смертью. Гиппократ указывал, что “…боль в области сердца, которая появляется с определенной частотой у старых людей является предзнаменованием внезапной смерти…”.
Наиболее характерным клиническим признаком ИБС является стенокардия (angina pectoris — грудная жаба). Первое описание классической стенокардии принадлежит Гебердену (1772), который для ее обозначения впервые применил термин “angina pectoris” (грудная жаба). Однако еще Гиппократ, а затем Бартолетти (1576– 1630), Гарвей (1527– 1658), Морганьи (1684– 1771) описывали случаи возникновения у пожилых и старых людей сильных острых болей в левой половине грудной клетки, сопровождавшихся беспокойством, страхом, удушьем, обмороком во время приступа. Parry (1799) первым указал на связь стенокардии с изменением структуры сердца и поражением КА. Он же первым высказал предположение, что ангинозная (стенокардитическая) боль возникает вследствие уменьшения снабжения сердца кровью. Большинство врачей, еще задолго до Гебердена описывавших подобные ангинозные приступы, подчеркивали их связь с внезапной сердечной смертью. Гиппократ указывал, что “…боль в области сердца, которая появляется с определенной частотой у старых людей является предзнаменованием внезапной смерти…”.
 Внешние признаки преждевременного старения, в том числе — сравнительно раннее появление седых волос на голове (раннее поседение), снижение тургора кожи, морщины на коже и другие признаки. Ксантомы и ксантелазмы обычно свидетельствуют о наличии ГЛП, характерной для многих больных ИБС и атеросклерозом. Отсутствие этих признаков не исключает наличия нарушений липидного обмена. Старческая корнеальная дуга — серовато-белая кайма (дуга) по периферии радужной оболочки — также относится к проявлениям ГЛП и нередко встречается у больных пожилого и старческого возраста, страдающих атеросклерозом и ИБС.
Внешние признаки преждевременного старения, в том числе — сравнительно раннее появление седых волос на голове (раннее поседение), снижение тургора кожи, морщины на коже и другие признаки. Ксантомы и ксантелазмы обычно свидетельствуют о наличии ГЛП, характерной для многих больных ИБС и атеросклерозом. Отсутствие этих признаков не исключает наличия нарушений липидного обмена. Старческая корнеальная дуга — серовато-белая кайма (дуга) по периферии радужной оболочки — также относится к проявлениям ГЛП и нередко встречается у больных пожилого и старческого возраста, страдающих атеросклерозом и ИБС.
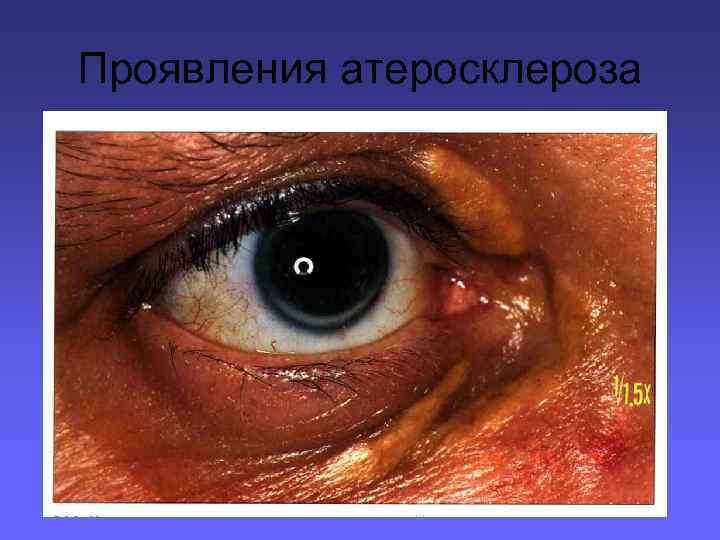 Проявления атеросклероза
Проявления атеросклероза
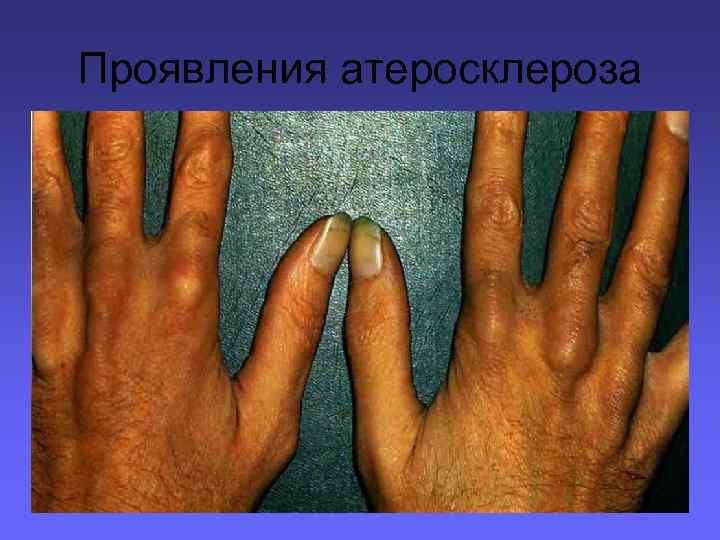 Проявления атеросклероза
Проявления атеросклероза
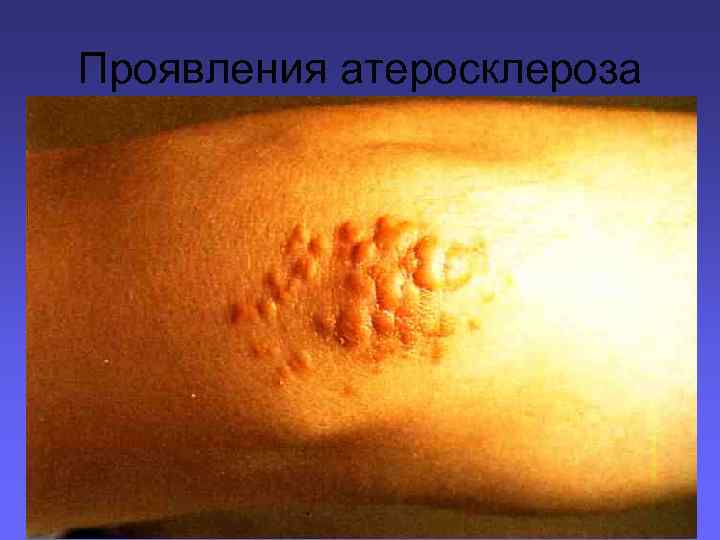 Проявления атеросклероза
Проявления атеросклероза
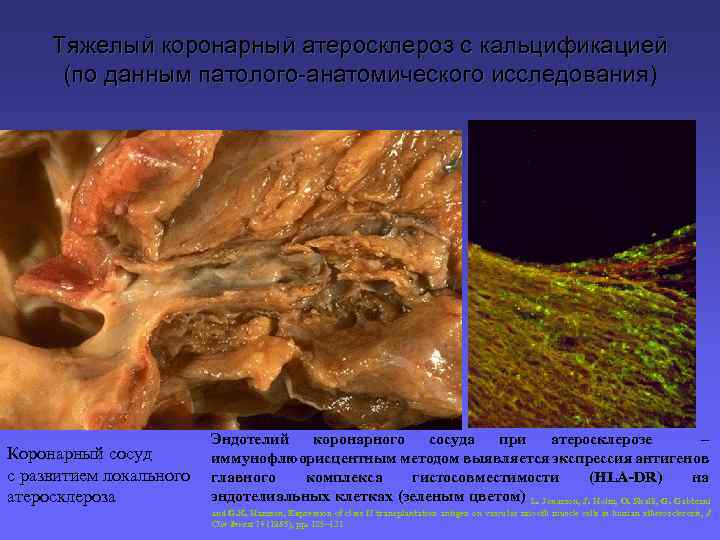 Тяжелый коронарный атеросклероз с кальцификацией (по данным патолого-анатомического исследования) Коронарный сосуд с развитием локального атеросклероза Эндотелий коронарного сосуда при атеросклерозе – иммунофлюорисцентным методом выявляется экспрессия антигенов главного комплекса гистосовместимости (HLA-DR) на эндотелиальных клетках (зеленым цветом) L. Jonasson, J. Holm, O. Skalli, G. Gabbiani цветом) and G. K. Hansson, Expression of class II transplantation antigen on vascular smooth muscle cells in human atherosclerosis, J Clin Invest 76 (1985), pp. 125– 131
Тяжелый коронарный атеросклероз с кальцификацией (по данным патолого-анатомического исследования) Коронарный сосуд с развитием локального атеросклероза Эндотелий коронарного сосуда при атеросклерозе – иммунофлюорисцентным методом выявляется экспрессия антигенов главного комплекса гистосовместимости (HLA-DR) на эндотелиальных клетках (зеленым цветом) L. Jonasson, J. Holm, O. Skalli, G. Gabbiani цветом) and G. K. Hansson, Expression of class II transplantation antigen on vascular smooth muscle cells in human atherosclerosis, J Clin Invest 76 (1985), pp. 125– 131
 Стенокардия напряжения провоцируется не только физической нагрузкой (основной фактор), но и любыми другими факторами, повышающими потребность миокарда в кислороде: статической нагрузкой; подъемом АД; эмоциональным напряжением; воздействием холода; обильным приемом пищи; переходом больного из вертикального в горизонтальное положение.
Стенокардия напряжения провоцируется не только физической нагрузкой (основной фактор), но и любыми другими факторами, повышающими потребность миокарда в кислороде: статической нагрузкой; подъемом АД; эмоциональным напряжением; воздействием холода; обильным приемом пищи; переходом больного из вертикального в горизонтальное положение.
 • • • К факторам, способствующим повышению потребности миокарда в кислороде, относятся: увеличение частоты сердечных сокращений (ЧСС); повышение инотропизма (сократимости) сердечной мышцы, чаще ассоциирующееся с возрастанием активности САС; повышение постнагрузки и, соответственно, систолического давления в полости ЛЖ (например, при повышении АД); увеличение преднагрузки и конечнодиастолического объема ЛЖ; увеличение массы миокарда ЛЖ (гипертрофия сердечной мышцы).
• • • К факторам, способствующим повышению потребности миокарда в кислороде, относятся: увеличение частоты сердечных сокращений (ЧСС); повышение инотропизма (сократимости) сердечной мышцы, чаще ассоциирующееся с возрастанием активности САС; повышение постнагрузки и, соответственно, систолического давления в полости ЛЖ (например, при повышении АД); увеличение преднагрузки и конечнодиастолического объема ЛЖ; увеличение массы миокарда ЛЖ (гипертрофия сердечной мышцы).
 Для стабильной стенокардии напряжения, вызванной коронарной недостаточностью, в типичных случаях наиболее характерны: кратковременность боли (1– 5 мин и не более 15 мин); локализация боли за грудиной с возможной иррадиацией в левое плечо, руку, лопатку; в большинстве случаев — связь стенокардии с физической нагрузкой (независимо от того, что приступы стенокардии могут провоцироваться у данного больного и другими факторами); быстрый и полный купирующий эффект нитроглицерина.
Для стабильной стенокардии напряжения, вызванной коронарной недостаточностью, в типичных случаях наиболее характерны: кратковременность боли (1– 5 мин и не более 15 мин); локализация боли за грудиной с возможной иррадиацией в левое плечо, руку, лопатку; в большинстве случаев — связь стенокардии с физической нагрузкой (независимо от того, что приступы стенокардии могут провоцироваться у данного больного и другими факторами); быстрый и полный купирующий эффект нитроглицерина.
 Пациенты со следующими жалобами требуют немедленного осмотра и должны быть обследованы: • центральное/загрудинное сдавление или давящая боль в грудной клетке • сдавление, стеснение, тяжесть, спазмы, жжение, ноющая боль в грудной клетке • расстройство пищеварения, изжога, отрыжка, тошнота и/или рвота, эпигастральная боль, связанные с дискомфортом в грудной клетке • слабость, головокружение, предобморочное состояние, потеря сознания • иррадиирующая боль в шее, челюсти, плечах, спине, одной или обеих руках • персистирующая одышка • обильное потоотделение
Пациенты со следующими жалобами требуют немедленного осмотра и должны быть обследованы: • центральное/загрудинное сдавление или давящая боль в грудной клетке • сдавление, стеснение, тяжесть, спазмы, жжение, ноющая боль в грудной клетке • расстройство пищеварения, изжога, отрыжка, тошнота и/или рвота, эпигастральная боль, связанные с дискомфортом в грудной клетке • слабость, головокружение, предобморочное состояние, потеря сознания • иррадиирующая боль в шее, челюсти, плечах, спине, одной или обеих руках • персистирующая одышка • обильное потоотделение
 При обследовании больного следует обратить внимание на следующие данные анамнеза: • • • наличие приступов стенокардии переносил инфаркт миокарда или нет не проводились ли операции по поводу ИБС помогает ли прием нитроглицерина при появлении загрудинной боли наличие факторов риска (курение, гипертензия, сахарный диабет, гиперлипидемия, наследственность) принимает ли лекарства У женщин чаще, чем у мужчин, боль в грудной клетке и симптоматика могут носить атипичный характер. У пациентов с сахарным диабетом могут быть атипичные проявления вследствие автономной дисфункции. У пожилых больных могут наблюдаться атипичные симптомы в виде инсульта, обморока или изменения психического состояния
При обследовании больного следует обратить внимание на следующие данные анамнеза: • • • наличие приступов стенокардии переносил инфаркт миокарда или нет не проводились ли операции по поводу ИБС помогает ли прием нитроглицерина при появлении загрудинной боли наличие факторов риска (курение, гипертензия, сахарный диабет, гиперлипидемия, наследственность) принимает ли лекарства У женщин чаще, чем у мужчин, боль в грудной клетке и симптоматика могут носить атипичный характер. У пациентов с сахарным диабетом могут быть атипичные проявления вследствие автономной дисфункции. У пожилых больных могут наблюдаться атипичные симптомы в виде инсульта, обморока или изменения психического состояния
 Дифференциальная диагностика стабильной стенокардии напряжения I. Заболевание сердечно-сосудистой системы. 1. Ишемическая болезнь сердца (различные формы стенокардии, инфаркт миокарда). 2. Воспалительные заболевания (миокардиты, перикардиты, эндокардиты, аортиты). 3. Пороки сердца, пролапс митрального клапана, аномалии коронарных артерий. 4. Идиопатические кардиомиопатии. 5. Артериальные гипертензии. 6. Аневризма аорты. 7. Тромбоэмболия легочной артерии. 8. Опухоли сердца. 9. Нейроциркуляторная дистония. 10. Алкогольная кардиопатия. II. Системные васкулиты и системные заболевания соединительной ткани. III. Заболевания бронхопульмональной системы, плевры и органов средостения. IV. Заболевания органов брюшной полости и диафрагмы. V. Климактерическая кардиопатия. VI. Заболевания позвоночника, передней грудной стенки, плечевого пояса.
Дифференциальная диагностика стабильной стенокардии напряжения I. Заболевание сердечно-сосудистой системы. 1. Ишемическая болезнь сердца (различные формы стенокардии, инфаркт миокарда). 2. Воспалительные заболевания (миокардиты, перикардиты, эндокардиты, аортиты). 3. Пороки сердца, пролапс митрального клапана, аномалии коронарных артерий. 4. Идиопатические кардиомиопатии. 5. Артериальные гипертензии. 6. Аневризма аорты. 7. Тромбоэмболия легочной артерии. 8. Опухоли сердца. 9. Нейроциркуляторная дистония. 10. Алкогольная кардиопатия. II. Системные васкулиты и системные заболевания соединительной ткани. III. Заболевания бронхопульмональной системы, плевры и органов средостения. IV. Заболевания органов брюшной полости и диафрагмы. V. Климактерическая кардиопатия. VI. Заболевания позвоночника, передней грудной стенки, плечевого пояса.
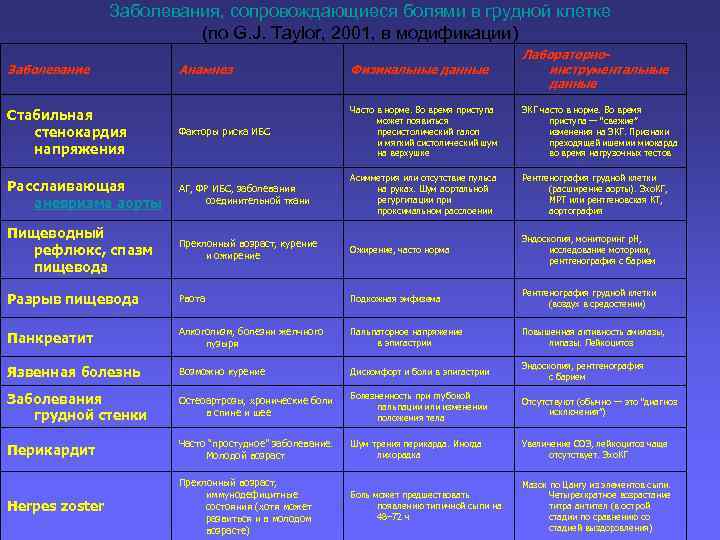 Заболевания, сопровождающиеся болями в грудной клетке (по G. J. Taylor, 2001, в модификации) Анамнез Физикальные данные Лабораторноинструментальные данные Стабильная стенокардия напряжения Факторы риска ИБС Часто в норме. Во время приступа может появиться пресистолический галоп и мягкий систолический шум на верхушке ЭКГ часто в норме. Во время приступа — “свежие” изменения на ЭКГ. Признаки преходящей ишемии миокарда во время нагрузочных тестов Расслаивающая аневризма аорты АГ, ФР ИБС, заболевания соединительной ткани Асимметрия или отсутствие пульса на руках. Шум аортальной регургитации проксимальном расслоении Рентгенография грудной клетки (расширение аорты). Эхо. КГ, МРТ или рентгеновская КТ, аортография Пищеводный рефлюкс, спазм пищевода Преклонный возраст, курение и ожирение Ожирение, часто норма Эндоскопия, мониторинг р. Н, исследование моторики, рентгенография с барием Разрыв пищевода Рвота Подкожная эмфизема Рентгенография грудной клетки (воздух в средостении) Панкреатит Алкоголизм, болезни желчного пузыря Пальпаторное напряжение в эпигастрии Повышенная активность амилазы, липазы. Лейкоцитоз Язвенная болезнь Возможно курение Дискомфорт и боли в эпигастрии Эндоскопия, рентгенография с барием Заболевания грудной стенки Остеоартрозы, хронические боли в спине и шее Болезненность при глубокой пальпации или изменении положения тела Отсутствуют (обычно — это “диагноз исключения”) Перикардит Часто “простудное” заболевание. Молодой возраст Шум трения перикарда. Иногда лихорадка Увеличение СОЭ, лейкоцитоз чаще отсутствует. Эхо. КГ Herpes zoster Преклонный возраст, иммунодефицитные состояния (хотя может развиться и в молодом возрасте) Боль может предшествовать появлению типичной сыпи на 48– 72 ч Мазок по Цангу из элементов сыпи. Четырехкратное возрастание титра антител (в острой стадии по сравнению со стадией выздоровления) Заболевание
Заболевания, сопровождающиеся болями в грудной клетке (по G. J. Taylor, 2001, в модификации) Анамнез Физикальные данные Лабораторноинструментальные данные Стабильная стенокардия напряжения Факторы риска ИБС Часто в норме. Во время приступа может появиться пресистолический галоп и мягкий систолический шум на верхушке ЭКГ часто в норме. Во время приступа — “свежие” изменения на ЭКГ. Признаки преходящей ишемии миокарда во время нагрузочных тестов Расслаивающая аневризма аорты АГ, ФР ИБС, заболевания соединительной ткани Асимметрия или отсутствие пульса на руках. Шум аортальной регургитации проксимальном расслоении Рентгенография грудной клетки (расширение аорты). Эхо. КГ, МРТ или рентгеновская КТ, аортография Пищеводный рефлюкс, спазм пищевода Преклонный возраст, курение и ожирение Ожирение, часто норма Эндоскопия, мониторинг р. Н, исследование моторики, рентгенография с барием Разрыв пищевода Рвота Подкожная эмфизема Рентгенография грудной клетки (воздух в средостении) Панкреатит Алкоголизм, болезни желчного пузыря Пальпаторное напряжение в эпигастрии Повышенная активность амилазы, липазы. Лейкоцитоз Язвенная болезнь Возможно курение Дискомфорт и боли в эпигастрии Эндоскопия, рентгенография с барием Заболевания грудной стенки Остеоартрозы, хронические боли в спине и шее Болезненность при глубокой пальпации или изменении положения тела Отсутствуют (обычно — это “диагноз исключения”) Перикардит Часто “простудное” заболевание. Молодой возраст Шум трения перикарда. Иногда лихорадка Увеличение СОЭ, лейкоцитоз чаще отсутствует. Эхо. КГ Herpes zoster Преклонный возраст, иммунодефицитные состояния (хотя может развиться и в молодом возрасте) Боль может предшествовать появлению типичной сыпи на 48– 72 ч Мазок по Цангу из элементов сыпи. Четырехкратное возрастание титра антител (в острой стадии по сравнению со стадией выздоровления) Заболевание
 Классификация ИБС 1. Внезапная сердечная смерть (первичная остановка сердца). 2. Стенокардия. 2. 1. Стабильная стенокардия напряжения (с указанием функционального класса от I до IV). 2. 2. Нестабильная стенокардия: 2. 2. 1. Впервые возникшая стенокардия (ВВС). 2. 2. 2. Прогрессирующая стенокардия (ПС). 2. 2. 3. Ранняя постинфарктная или послеоперационная стенокардия. 2. 3. Спонтанная (вазоспастическая, вариантная, Принцметала) стенокардия. 3. Безболевая ишемия миокарда. 4. Микроваскулярная стенокардия (“синдром Х”). 5. Инфаркт миокарда. 5. 1. Инфаркт миокарда с зубцом Q (крупноочаговый, трансмуральный). 5. 2. Инфаркт миокарда без зубца Q (мелкоочаговый). 6. Постинфарктный кардиосклероз. 7. Сердечная недостаточность (с указанием формы и стадии). 8. Нарушения сердечного ритма и проводимости (с указанием формы).
Классификация ИБС 1. Внезапная сердечная смерть (первичная остановка сердца). 2. Стенокардия. 2. 1. Стабильная стенокардия напряжения (с указанием функционального класса от I до IV). 2. 2. Нестабильная стенокардия: 2. 2. 1. Впервые возникшая стенокардия (ВВС). 2. 2. 2. Прогрессирующая стенокардия (ПС). 2. 2. 3. Ранняя постинфарктная или послеоперационная стенокардия. 2. 3. Спонтанная (вазоспастическая, вариантная, Принцметала) стенокардия. 3. Безболевая ишемия миокарда. 4. Микроваскулярная стенокардия (“синдром Х”). 5. Инфаркт миокарда. 5. 1. Инфаркт миокарда с зубцом Q (крупноочаговый, трансмуральный). 5. 2. Инфаркт миокарда без зубца Q (мелкоочаговый). 6. Постинфарктный кардиосклероз. 7. Сердечная недостаточность (с указанием формы и стадии). 8. Нарушения сердечного ритма и проводимости (с указанием формы).
 Классификация стабильной стенокардии напряжения Функциональный класс (ФК) Условия возникновения стенокардии напряжения I ФК Приступы стенокардии возникают редко, только при необычных для данного пациента физических и психоэмоциональных нагрузках. Обычная физическая активность не ограничена II ФК Приступы стенокардии возникают при ходьбе по ровному месту более 500 м, подъеме по лестнице на несколько этажей. Вероятность приступа увеличивается в холодную и ветреную погоду, при эмоциональном возбуждении, после еды и в первые часы после пробуждения. Обычная физическая активность ограничена незначительно III ФК Боли появляются при медленной ходьбе по ровному месту в пределах 100– 300 м, подъеме на первый этаж. Обычная физическая активность значительно ограничена IV ФК Приступы возникают при малейшей физической нагрузке. Больной не способен обслуживать себя в пределах квартиры. Характерны приступы стенокардии в покое, обычно в ночное время в положении больного лежа в постели
Классификация стабильной стенокардии напряжения Функциональный класс (ФК) Условия возникновения стенокардии напряжения I ФК Приступы стенокардии возникают редко, только при необычных для данного пациента физических и психоэмоциональных нагрузках. Обычная физическая активность не ограничена II ФК Приступы стенокардии возникают при ходьбе по ровному месту более 500 м, подъеме по лестнице на несколько этажей. Вероятность приступа увеличивается в холодную и ветреную погоду, при эмоциональном возбуждении, после еды и в первые часы после пробуждения. Обычная физическая активность ограничена незначительно III ФК Боли появляются при медленной ходьбе по ровному месту в пределах 100– 300 м, подъеме на первый этаж. Обычная физическая активность значительно ограничена IV ФК Приступы возникают при малейшей физической нагрузке. Больной не способен обслуживать себя в пределах квартиры. Характерны приступы стенокардии в покое, обычно в ночное время в положении больного лежа в постели
 Основные цели диагностического поиска: 1. Доказать наличие или отсутствие у больного признаков коронарного атеросклероза и, по возможности, оценить его распространенность и преимущественную локализацию. 2. Оценить (хотя бы ориентировочно) величину коронарного резерва, в частности, определить толерантность пациента к физической нагрузке. 3. По возможности проанализировать преобладающие механизмы возникновения коронарной недостаточности. 4. Выявить и количественно оценить имеющиеся ФР ИБС. 5. Оценить степень систолической и диастолической дисфункции ЛЖ. 6. Определить наличие признаков перенесенного в прошлом ИМ.
Основные цели диагностического поиска: 1. Доказать наличие или отсутствие у больного признаков коронарного атеросклероза и, по возможности, оценить его распространенность и преимущественную локализацию. 2. Оценить (хотя бы ориентировочно) величину коронарного резерва, в частности, определить толерантность пациента к физической нагрузке. 3. По возможности проанализировать преобладающие механизмы возникновения коронарной недостаточности. 4. Выявить и количественно оценить имеющиеся ФР ИБС. 5. Оценить степень систолической и диастолической дисфункции ЛЖ. 6. Определить наличие признаков перенесенного в прошлом ИМ.
 Методы обследования: • общий анализ крови • общий анализ мочи • биохимический анализ крови (глюкоза крови, липидограмма) • флюорография органов грудной клетки • ЭКГ • велоэргометрия • чрезпищеводная кардиостимуляция • эхокардиография • суточное мониторирование ЭКГ • радиоизотопное исследование миокарда • коронарография
Методы обследования: • общий анализ крови • общий анализ мочи • биохимический анализ крови (глюкоза крови, липидограмма) • флюорография органов грудной клетки • ЭКГ • велоэргометрия • чрезпищеводная кардиостимуляция • эхокардиография • суточное мониторирование ЭКГ • радиоизотопное исследование миокарда • коронарография
 Электрокардиограмма ЭКГ, зарегистрированная вне приступа стенокардии, примерно у 1/3 больных ИБС, особенно у лиц молодого возраста, мало отличается от нормы. У другой части больных на ЭКГ можно выявить следующие неспецифические изменения: - признаки гипертрофии ЛЖ (даже у пациентов, не страдающих сопутствующей АГ): горизонтальное положение электрической оси сердца, увеличение амплитуды зубцов R в левых грудных отведениях и величины S в правых грудных отведениях, смещение переходной зоны вправо, в отведение V 2–V 3, увеличение продолжительности интервала внутреннего отклонения в отведении V 5, 6 больше 0, 05 с и др. ; - признаки рубцовых изменений миокарда, указывающие на перенесенный в прошлом ИМ: патологический зубец Q в нескольких грудных и/или стандартных или усиленных отведениях от конечностей; - различные нарушения ритма и проводимости (внутрижелудочковые блокады, АВ-блокады); - умеренное увеличение продолжительности комплекса QRS (до 0, 10 с) и интервала Q–Т; - неспецифические изменения зубца Т (сглаженность, двухфазность, инверсия Т или, наоборот, высокий гигантский зубец Т) и сегмента RS–Т (чаще небольшое снижение RS–Т ниже изоэлектрической линии).
Электрокардиограмма ЭКГ, зарегистрированная вне приступа стенокардии, примерно у 1/3 больных ИБС, особенно у лиц молодого возраста, мало отличается от нормы. У другой части больных на ЭКГ можно выявить следующие неспецифические изменения: - признаки гипертрофии ЛЖ (даже у пациентов, не страдающих сопутствующей АГ): горизонтальное положение электрической оси сердца, увеличение амплитуды зубцов R в левых грудных отведениях и величины S в правых грудных отведениях, смещение переходной зоны вправо, в отведение V 2–V 3, увеличение продолжительности интервала внутреннего отклонения в отведении V 5, 6 больше 0, 05 с и др. ; - признаки рубцовых изменений миокарда, указывающие на перенесенный в прошлом ИМ: патологический зубец Q в нескольких грудных и/или стандартных или усиленных отведениях от конечностей; - различные нарушения ритма и проводимости (внутрижелудочковые блокады, АВ-блокады); - умеренное увеличение продолжительности комплекса QRS (до 0, 10 с) и интервала Q–Т; - неспецифические изменения зубца Т (сглаженность, двухфазность, инверсия Т или, наоборот, высокий гигантский зубец Т) и сегмента RS–Т (чаще небольшое снижение RS–Т ниже изоэлектрической линии).
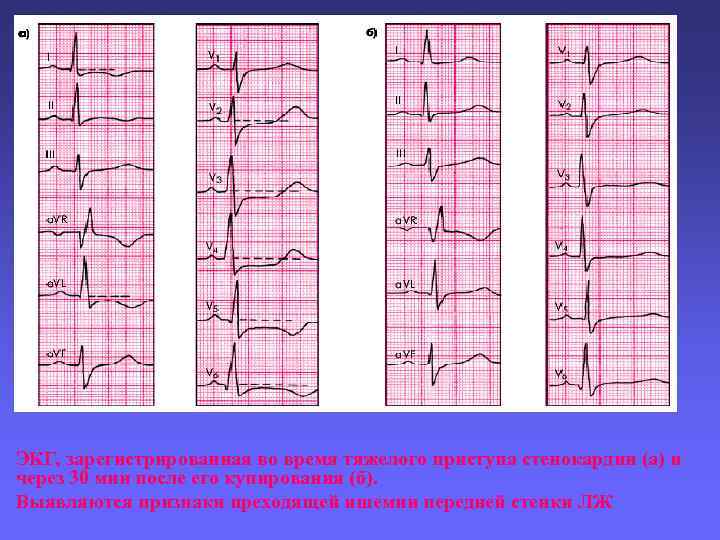 ЭКГ, зарегистрированная во время тяжелого приступа стенокардии (а) и через 30 мин после его купирования (б). Выявляются признаки преходящей ишемии передней стенки ЛЖ
ЭКГ, зарегистрированная во время тяжелого приступа стенокардии (а) и через 30 мин после его купирования (б). Выявляются признаки преходящей ишемии передней стенки ЛЖ
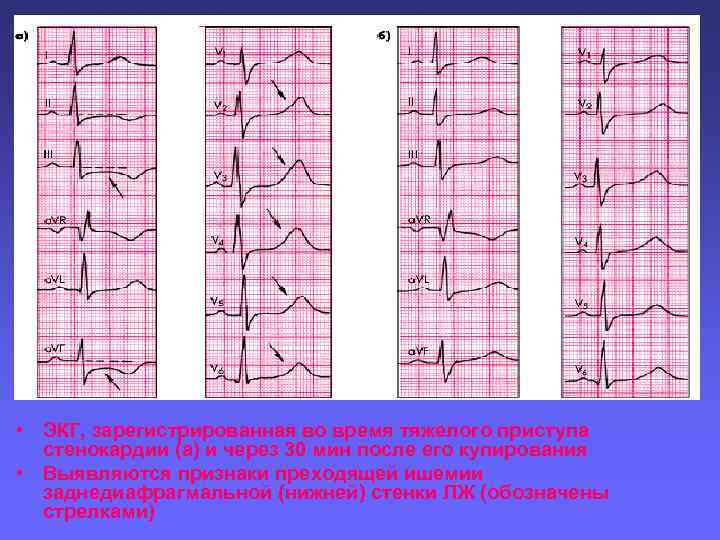 • ЭКГ, зарегистрированная во время тяжелого приступа стенокардии (а) и через 30 мин после его купирования • Выявляются признаки преходящей ишемии заднедиафрагмальной (нижней) стенки ЛЖ (обозначены стрелками)
• ЭКГ, зарегистрированная во время тяжелого приступа стенокардии (а) и через 30 мин после его купирования • Выявляются признаки преходящей ишемии заднедиафрагмальной (нижней) стенки ЛЖ (обозначены стрелками)
 Максимальная частота сердечных сокращений в зависимости от пола и возраста Возраст в годах Пол 20– 29 30– 39 40– 49 50– 59 60– 69 Мужчины 195 187 178 170 162 Женщины 198 189 171 163
Максимальная частота сердечных сокращений в зависимости от пола и возраста Возраст в годах Пол 20– 29 30– 39 40– 49 50– 59 60– 69 Мужчины 195 187 178 170 162 Женщины 198 189 171 163
 Субмаксимальная частота сердечных сокращений (75% от максимальной) в зависимости от пола и возраста Возраст в годах Пол 20– 29 30– 39 40– 49 50– 59 60– 69 Мужчины 161 156 152 145 140 Женщины 167 160 154 145 142
Субмаксимальная частота сердечных сокращений (75% от максимальной) в зависимости от пола и возраста Возраст в годах Пол 20– 29 30– 39 40– 49 50– 59 60– 69 Мужчины 161 156 152 145 140 Женщины 167 160 154 145 142
 Критериями прекращения велоэргометрической пробы являются: 1. Достижение пациентом максимальной или субмаксимальной возрастной ЧСС. 2. Горизонтальное или косонисходящее снижение (депрессия) сегмента RS–T на 1, 0 мм и более от исходного уровня при условии, если такое снижение сохраняется на протяжении не менее 80 мс от точки соединения (j). 3. Медленное косовосходящее снижение (депрессия) сегмента RS–T на 1, 0 мм и более от исходного уровня при условии, если такое снижение сохраняется на протяжении не менее 80 мс от точки соединения (j). 4. Подъем сегмента RS–T на 1, 0 мм и более от исходного уровня на протяжении 80 мс от точки соединения. 5. Приступ стенокардии, типичный для данного больного. 6. Снижение САД на 20 мм рт. ст. 7. Подъем САД до 220 мм рт. ст. и/или ДАД до 110 мм рт. ст. и выше. 8. Возникновение приступа удушья или выраженной одышки. 9. Появление угрожающих нарушений ритма (частая ЖЭ, политопная ЖЭ, залповая ЖЭ, пароксизм суправентрикулярной или желудочковой тахикардии, пароксизм мерцательной аритмии). 10. Возникновение АВ-блокады или блокады ножек пучка Гиса. 11. Изменение комплекса QRS: углубление и увеличение продолжительности ранее существовавших зубцов Q, переход патологического зубца Q в комплекс QS. 12. Появление резкой общей слабости. 13. Возникновение выраженного головокружения, головной боли, тошноты, нарушений координации движений. 14. Отказ больного от дальнейшего исследования.
Критериями прекращения велоэргометрической пробы являются: 1. Достижение пациентом максимальной или субмаксимальной возрастной ЧСС. 2. Горизонтальное или косонисходящее снижение (депрессия) сегмента RS–T на 1, 0 мм и более от исходного уровня при условии, если такое снижение сохраняется на протяжении не менее 80 мс от точки соединения (j). 3. Медленное косовосходящее снижение (депрессия) сегмента RS–T на 1, 0 мм и более от исходного уровня при условии, если такое снижение сохраняется на протяжении не менее 80 мс от точки соединения (j). 4. Подъем сегмента RS–T на 1, 0 мм и более от исходного уровня на протяжении 80 мс от точки соединения. 5. Приступ стенокардии, типичный для данного больного. 6. Снижение САД на 20 мм рт. ст. 7. Подъем САД до 220 мм рт. ст. и/или ДАД до 110 мм рт. ст. и выше. 8. Возникновение приступа удушья или выраженной одышки. 9. Появление угрожающих нарушений ритма (частая ЖЭ, политопная ЖЭ, залповая ЖЭ, пароксизм суправентрикулярной или желудочковой тахикардии, пароксизм мерцательной аритмии). 10. Возникновение АВ-блокады или блокады ножек пучка Гиса. 11. Изменение комплекса QRS: углубление и увеличение продолжительности ранее существовавших зубцов Q, переход патологического зубца Q в комплекс QS. 12. Появление резкой общей слабости. 13. Возникновение выраженного головокружения, головной боли, тошноты, нарушений координации движений. 14. Отказ больного от дальнейшего исследования.
 С помощью эхокардиографии (Эхо. КГ) диагностируют: • нарушения локальной сократимости ЛЖ, обусловленные снижением перфузии отдельных сегментов ЛЖ во время нагрузочных тестов (стресс-эхокардиография); • жизнеспособность ишемизированного миокарда (диагностика “гибернирующего” и “оглушенного” миокарда); • постинфарктный (крупноочаговый) кардиосклероз и аневризму ЛЖ (острую и хроническую); • наличие внутрисердечного тромба; • наличие систолической и диастолической дисфункции ЛЖ; • признаки застоя в венах большого круга кровообращения и (косвенно) — величину ЦВД; • признаки легочной артериальной гипертензии; • компенсаторную гипертрофию миокарда желудочков; • дисфункцию клапанного аппарата (пролабирование митрального клапана, отрыв хорд и папиллярных мышц, и др. ); • изменение некоторых морфометрических параметров (толщины стенок желудочков и размеров камер сердца); • нарушение характера кровотока в крупных КА (некоторые современные методики Эхо. КГ).
С помощью эхокардиографии (Эхо. КГ) диагностируют: • нарушения локальной сократимости ЛЖ, обусловленные снижением перфузии отдельных сегментов ЛЖ во время нагрузочных тестов (стресс-эхокардиография); • жизнеспособность ишемизированного миокарда (диагностика “гибернирующего” и “оглушенного” миокарда); • постинфарктный (крупноочаговый) кардиосклероз и аневризму ЛЖ (острую и хроническую); • наличие внутрисердечного тромба; • наличие систолической и диастолической дисфункции ЛЖ; • признаки застоя в венах большого круга кровообращения и (косвенно) — величину ЦВД; • признаки легочной артериальной гипертензии; • компенсаторную гипертрофию миокарда желудочков; • дисфункцию клапанного аппарата (пролабирование митрального клапана, отрыв хорд и папиллярных мышц, и др. ); • изменение некоторых морфометрических параметров (толщины стенок желудочков и размеров камер сердца); • нарушение характера кровотока в крупных КА (некоторые современные методики Эхо. КГ).
 Лечение больных со стабильной стенокардией напряжения должно быть направлено на: 1. Устранение или уменьшение симптомов заболевания, в первую очередь, приступов стенокардии. 2. Повышение толерантности к физической нагрузке. 3. Улучшение прогноза заболевания и предупреждение возникновения нестабильной стенокардии, ИМ и внезапной смерти.
Лечение больных со стабильной стенокардией напряжения должно быть направлено на: 1. Устранение или уменьшение симптомов заболевания, в первую очередь, приступов стенокардии. 2. Повышение толерантности к физической нагрузке. 3. Улучшение прогноза заболевания и предупреждение возникновения нестабильной стенокардии, ИМ и внезапной смерти.
 Воздействие на основные звенья патогенеза ИБС: • медикаментозная и немедикаментозная коррекция основных ФР ИБС • антитромбоцитарная терапия • антиангинальные (антиишемические) ЛС • применение цитопротекторов; • лечение и профилактика прогрессирования дисфункции ЛЖ; • при необходимости — лечение и профилактика нарушений ритма и проводимости; • радикальное хирургическое устранение обструкции КА (реваскуляризация миокарда).
Воздействие на основные звенья патогенеза ИБС: • медикаментозная и немедикаментозная коррекция основных ФР ИБС • антитромбоцитарная терапия • антиангинальные (антиишемические) ЛС • применение цитопротекторов; • лечение и профилактика прогрессирования дисфункции ЛЖ; • при необходимости — лечение и профилактика нарушений ритма и проводимости; • радикальное хирургическое устранение обструкции КА (реваскуляризация миокарда).
 Антитромбоцитарная терапия Аспирин (ацетилсалициловая кислота) - механизм антиагрегантного действия аспирина обусловлен ингибированием фермента циклооксигеназы. Действие аспирина на циклооксигеназу тромбоцитов необратимо и эффект препарата сохраняется на протяжении всей жизни тромбоцита, т. е. в течение 8– 10 дней. Больным ИБС рекомендуют обычно прием малых доз препарата, не превышающих 75– 325 мг в сутки.
Антитромбоцитарная терапия Аспирин (ацетилсалициловая кислота) - механизм антиагрегантного действия аспирина обусловлен ингибированием фермента циклооксигеназы. Действие аспирина на циклооксигеназу тромбоцитов необратимо и эффект препарата сохраняется на протяжении всей жизни тромбоцита, т. е. в течение 8– 10 дней. Больным ИБС рекомендуют обычно прием малых доз препарата, не превышающих 75– 325 мг в сутки.
 Тиклопидин (тиклид) - блокирует АДФрецепторы тромбоцитов, подавляет адгезию кровяных пластинок, а также уменьшает связывание фибриногена с IIb/IIIа рецепторами тромбоцитов на заключительном этапе агрегации. Препарат назначают в дозе 500 мг в сутки в 2 приема. Терапевтический эффект наступает только через 3– 5 дней после начала лечения и сохраняется в течение 10 дней после отмены препарата.
Тиклопидин (тиклид) - блокирует АДФрецепторы тромбоцитов, подавляет адгезию кровяных пластинок, а также уменьшает связывание фибриногена с IIb/IIIа рецепторами тромбоцитов на заключительном этапе агрегации. Препарат назначают в дозе 500 мг в сутки в 2 приема. Терапевтический эффект наступает только через 3– 5 дней после начала лечения и сохраняется в течение 10 дней после отмены препарата.
 Клопидогрель (плавикс) - является производным тиенопиридина и по механизму действия мало отличается от тиклопидина. Его эффективность выше, а риск возникновения нейтропении, тромбоцитопении, панцитопении, геморрагий и диспептических расстройств меньше, чем у тиклопидина. Препарат принимают в дозе 75 мг в сутки (однократно).
Клопидогрель (плавикс) - является производным тиенопиридина и по механизму действия мало отличается от тиклопидина. Его эффективность выше, а риск возникновения нейтропении, тромбоцитопении, панцитопении, геморрагий и диспептических расстройств меньше, чем у тиклопидина. Препарат принимают в дозе 75 мг в сутки (однократно).
 Курантил (дипиридамол) - эффект связан с конкурентным ингибированием адениловой фосфодиэстеразы и, соответственно, с повышением содержания ц. АМФ в тромбоцитах, что способствует снижению их способности к агрегации. Назначают в дозе 225 мг в сутки (по 75 мг 3 раза в день).
Курантил (дипиридамол) - эффект связан с конкурентным ингибированием адениловой фосфодиэстеразы и, соответственно, с повышением содержания ц. АМФ в тромбоцитах, что способствует снижению их способности к агрегации. Назначают в дозе 225 мг в сутки (по 75 мг 3 раза в день).
 Антиангинальные средства Антиангинальные (антиишемические) ЛС — это препараты, обладающие свойством предупреждать или купировать приступы стенокардии и уменьшать другие проявления преходящей ишемии миокарда. Действие всех антиангинальных ЛС при ИБС основано на гемодинамической разгрузке миокарда и изменении соотношения потребления миокардом кислорода и реальным коронарным кровообращением.
Антиангинальные средства Антиангинальные (антиишемические) ЛС — это препараты, обладающие свойством предупреждать или купировать приступы стенокардии и уменьшать другие проявления преходящей ишемии миокарда. Действие всех антиангинальных ЛС при ИБС основано на гемодинамической разгрузке миокарда и изменении соотношения потребления миокардом кислорода и реальным коронарным кровообращением.
 Группы антиангинальных ЛС 1. Нитраты и молсидомин. 2. β-адреноблокаторы. 3. Блокаторы медленных кальциевых каналов (антагонисты кальция).
Группы антиангинальных ЛС 1. Нитраты и молсидомин. 2. β-адреноблокаторы. 3. Блокаторы медленных кальциевых каналов (антагонисты кальция).
 Основной механизм антиангинального действия нитратов заключается в выраженной венодилатации, ведущей к снижению венозного возврата крови, уменьшению давления наполнения и величины преднагрузки на ЛЖ. В результате уменьшается ударный объем, работа сердца и потребность миокарда в кислороде.
Основной механизм антиангинального действия нитратов заключается в выраженной венодилатации, ведущей к снижению венозного возврата крови, уменьшению давления наполнения и величины преднагрузки на ЛЖ. В результате уменьшается ударный объем, работа сердца и потребность миокарда в кислороде.
 НИТРАТЫ Венодилатация • Уменьшение венозного возврата к сердцу • Снижение преднагрузки • Снижение потребности миокарда в кислороде Дилатация артериол • Уменьшение давления в БКК и МКК • Снижение постнагрузки Дилатация коронарных артерий
НИТРАТЫ Венодилатация • Уменьшение венозного возврата к сердцу • Снижение преднагрузки • Снижение потребности миокарда в кислороде Дилатация артериол • Уменьшение давления в БКК и МКК • Снижение постнагрузки Дилатация коронарных артерий
 Группы нитратов: - нитроглицерин; - изосорбида динитрат; - изосорбида 5 -мононитрат
Группы нитратов: - нитроглицерин; - изосорбида динитрат; - изосорбида 5 -мононитрат
 1. Для купирования приступа стенокардии наиболее эффективны сублингвальный прием таблеток нитроглицерина, оральное применение дозируемых аэрозолей нитроглицерина и изосорбида динитрата 2. Для профилактики болевых приступов у большинства больных со стенокардией I ФК и у части пациентов со стенокардией II ФК показан спорадический прием короткодействующих нитратов незадолго до предполагаемой физической нагрузки. 3. У части больных со стенокардией напряжения II ФК возникает необходимость прерывистого асимметричного режима приема нитратов умеренно пролонгированного действия, назначаемых, в основном, в периоды наибольшей физической активности пациентов.
1. Для купирования приступа стенокардии наиболее эффективны сублингвальный прием таблеток нитроглицерина, оральное применение дозируемых аэрозолей нитроглицерина и изосорбида динитрата 2. Для профилактики болевых приступов у большинства больных со стенокардией I ФК и у части пациентов со стенокардией II ФК показан спорадический прием короткодействующих нитратов незадолго до предполагаемой физической нагрузки. 3. У части больных со стенокардией напряжения II ФК возникает необходимость прерывистого асимметричного режима приема нитратов умеренно пролонгированного действия, назначаемых, в основном, в периоды наибольшей физической активности пациентов.
 4. При стенокардии III ФК необходим прерывистый прием нитратов умеренно и значительно пролонгированного действия, которые должны приниматься, соответственно, 3– 4 раза и 1– 2 раза в сутки. 5. У больных IV ФК целесообразен постоянный режим дозирования нитратов умеренно пролонгированного действия (4– 6 раз в день) или значительно пролонгированного действия (2– 3 раза в сутки), что позволяет поддерживать антиангинальный эффект в течение всех суток.
4. При стенокардии III ФК необходим прерывистый прием нитратов умеренно и значительно пролонгированного действия, которые должны приниматься, соответственно, 3– 4 раза и 1– 2 раза в сутки. 5. У больных IV ФК целесообразен постоянный режим дозирования нитратов умеренно пролонгированного действия (4– 6 раз в день) или значительно пролонгированного действия (2– 3 раза в сутки), что позволяет поддерживать антиангинальный эффект в течение всех суток.
 Препараты ИСДН Кардикет аэрозоль спрей - препарат выпускается в стеклянных флаконах, содержит 300 доз по 1, 25 мг ИСДН. Препараты ИСДН пролонгированного действия: Кардикет ретард в таблетках по 20, 40, 60 и 120 мг; Изомак ретард в капсулах по 20, 40, 60 и 120 мг; Изо-сорб-ретард в капсулах по 40, 60 и 120 мг. Кардикет ретард в капсулах назначается в дозе 120 мг 1 раз в сутки. Препарат не повышает риска артериальной гипотензии и имеет преимущества перед обычными препаратами ИСДН в таблетках, назначаемыми 3 раза в сутки
Препараты ИСДН Кардикет аэрозоль спрей - препарат выпускается в стеклянных флаконах, содержит 300 доз по 1, 25 мг ИСДН. Препараты ИСДН пролонгированного действия: Кардикет ретард в таблетках по 20, 40, 60 и 120 мг; Изомак ретард в капсулах по 20, 40, 60 и 120 мг; Изо-сорб-ретард в капсулах по 40, 60 и 120 мг. Кардикет ретард в капсулах назначается в дозе 120 мг 1 раз в сутки. Препарат не повышает риска артериальной гипотензии и имеет преимущества перед обычными препаратами ИСДН в таблетках, назначаемыми 3 раза в сутки
 Препараты ИС-5 -МН • Эфокс, Моносан назначают по 20 мг 2 раза в сутки с интервалом между первой и второй дозами не более 7 -8 часов. • Пролонгированные формы ИС-5 -МН (Эфокс Лонг 50 мг и др. ) назначаются 1 раз в сутки утром. • Эфокс Лонг в капсулах в виде бифазных гранул, заключенных в капсулу. Дозировка каждой капсулы 50 мг.
Препараты ИС-5 -МН • Эфокс, Моносан назначают по 20 мг 2 раза в сутки с интервалом между первой и второй дозами не более 7 -8 часов. • Пролонгированные формы ИС-5 -МН (Эфокс Лонг 50 мг и др. ) назначаются 1 раз в сутки утром. • Эфокс Лонг в капсулах в виде бифазных гранул, заключенных в капсулу. Дозировка каждой капсулы 50 мг.
 К нитратоподобным препаратам относится молсидомин (корватон, сиднофарм, диласидом), препарат, отличный от нитратов по химической структуре, но ничем не отличающийся от них по механизму действия. Препарат уменьшает напряжение стенки сосудов, улучшает коллатеральное кровоообращение в миокарде, обладает антиагрегационными свойствами. Сопоставимыми дозами изосорбида динитрата и корватона являются соответственно 10 мг и 2 мг.
К нитратоподобным препаратам относится молсидомин (корватон, сиднофарм, диласидом), препарат, отличный от нитратов по химической структуре, но ничем не отличающийся от них по механизму действия. Препарат уменьшает напряжение стенки сосудов, улучшает коллатеральное кровоообращение в миокарде, обладает антиагрегационными свойствами. Сопоставимыми дозами изосорбида динитрата и корватона являются соответственно 10 мг и 2 мг.
 Бета-адреноблокаторы Механизм положительного действия у больных ИБС: - отрицательный инотропный (и, отчасти, хронотропный) эффект - увеличение продолжительности диастолы - снижению активности САС и РААС и ограничению отрицательных эффектов гиперактивации этих систем - антиаритмический эффект, увеличение порога фибрилляции желудочков.
Бета-адреноблокаторы Механизм положительного действия у больных ИБС: - отрицательный инотропный (и, отчасти, хронотропный) эффект - увеличение продолжительности диастолы - снижению активности САС и РААС и ограничению отрицательных эффектов гиперактивации этих систем - антиаритмический эффект, увеличение порога фибрилляции желудочков.
 Отрицательные эффекты β-адреноблокаторов при длительном приеме: • бронхоспазм (преимущественно неселективные β-адреноблокаторы); • синусовая брадикардия или появление блокады сердца; • гиперлипопротеинемии (ГЛП), увеличивается содержание общего ХС и ХС ЛНП; • сердечная недостаточность (за счет угнетения сократительной способности миокарда); • гипогликемия у больных с сопутствующим сахарным диабетом; • спазм КА или усугубление симптомов облитерирующего заболевания периферических артерий.
Отрицательные эффекты β-адреноблокаторов при длительном приеме: • бронхоспазм (преимущественно неселективные β-адреноблокаторы); • синусовая брадикардия или появление блокады сердца; • гиперлипопротеинемии (ГЛП), увеличивается содержание общего ХС и ХС ЛНП; • сердечная недостаточность (за счет угнетения сократительной способности миокарда); • гипогликемия у больных с сопутствующим сахарным диабетом; • спазм КА или усугубление симптомов облитерирующего заболевания периферических артерий.
 Блокаторы медленных кальциевых каналов (антагонисты кальция) — тормозят медленный ток кальция в клетку через медленные кальциевые каналы, уменьшая концентрацию внутриклеточного Са 2+. Антагонисты кальция воздействуют на гладкомышечные клетки сосудов, кардиомиоциты и клетки проводящей системы сердца.
Блокаторы медленных кальциевых каналов (антагонисты кальция) — тормозят медленный ток кальция в клетку через медленные кальциевые каналы, уменьшая концентрацию внутриклеточного Са 2+. Антагонисты кальция воздействуют на гладкомышечные клетки сосудов, кардиомиоциты и клетки проводящей системы сердца.
 Первое поколение (обычные таблетки): верапамил, дилтиазем, нифедипин, фелодипин, исрадипин, никардипин, нитрендипин; Второе поколение (модифицированного высвобождения): верапамил SR, дилтиазем CD, нифедипин ХL, фелодипин ER, исрадипин ER; Третье поколение (препараты пролонгированного действия): амлодипин, лацидипин, лерканидипин, манидипин.
Первое поколение (обычные таблетки): верапамил, дилтиазем, нифедипин, фелодипин, исрадипин, никардипин, нитрендипин; Второе поколение (модифицированного высвобождения): верапамил SR, дилтиазем CD, нифедипин ХL, фелодипин ER, исрадипин ER; Третье поколение (препараты пролонгированного действия): амлодипин, лацидипин, лерканидипин, манидипин.
 Нифедипин - таблетки по 10 и 20 мг обычной продолжительности действия и таблетки пролонгированного действия по 20, 30, 60 и 90 мг (прокардия XL). Верапамил - таблетки, драже и капсулы по 40 и 80 мг, а также формы пролонгированного действия — изоптин ретард в таблетках по 120 и 240 мг и в капсулах по 180 мг, верогалид 240 мг. Дилтиазем - таблетки по 30 и 60 мг, а также таблетки пролонгированного действия по 90 мг (алтиазем ретард и др. ) и 120 мг. Амлодипин – таблетки по 5 и 10 мг.
Нифедипин - таблетки по 10 и 20 мг обычной продолжительности действия и таблетки пролонгированного действия по 20, 30, 60 и 90 мг (прокардия XL). Верапамил - таблетки, драже и капсулы по 40 и 80 мг, а также формы пролонгированного действия — изоптин ретард в таблетках по 120 и 240 мг и в капсулах по 180 мг, верогалид 240 мг. Дилтиазем - таблетки по 30 и 60 мг, а также таблетки пролонгированного действия по 90 мг (алтиазем ретард и др. ) и 120 мг. Амлодипин – таблетки по 5 и 10 мг.
 1. Блокаторы медленных кальциевых каналов назначаются при сочетании стенокардии напряжения и обструктивных заболеваний легких, периферического атеросклероза, метаболических нарушений (ГЛП или сахарный диабет), а также у лиц пожилого и старческого возраста. 2. Препараты группы верапамила назначают при сочетании стенокардии напряжения и признаков гиперактивации САС (синусовая тахикардия) и/или наджелудочковых нарушениях ритма. Они противопоказаны при умеренной сердечной недостаточности, синусовой брадикардии и АВблокадах. 3. Препараты группы нифедипина пролонгированного действия используются при сочетании стенокардии напряжения с выраженной АГ, синусовой брадикардией, СССУ, АВблокадой I степени, умеренными проявлениями сердечной недостаточности.
1. Блокаторы медленных кальциевых каналов назначаются при сочетании стенокардии напряжения и обструктивных заболеваний легких, периферического атеросклероза, метаболических нарушений (ГЛП или сахарный диабет), а также у лиц пожилого и старческого возраста. 2. Препараты группы верапамила назначают при сочетании стенокардии напряжения и признаков гиперактивации САС (синусовая тахикардия) и/или наджелудочковых нарушениях ритма. Они противопоказаны при умеренной сердечной недостаточности, синусовой брадикардии и АВблокадах. 3. Препараты группы нифедипина пролонгированного действия используются при сочетании стенокардии напряжения с выраженной АГ, синусовой брадикардией, СССУ, АВблокадой I степени, умеренными проявлениями сердечной недостаточности.
 Применяют гиполипидемические лекарственные средства следующих основных классов: • статины (ингибиторы редуктазы 3 -гидрокси-3 метилглутарового кофермента А - ловастатин, симвастатин, правастатин, флувастатин, аторвастатин, розувастатин и др. ; • фибраты (производные фиброевой кислоты) - гемфиброзил, фенофибрат, безафибрат, ципрофибрат; • никотиновая кислота; • секвестранты желчных кислот (анионообменные смолы) - холестирамин. • омега-3 -полиненасыщенные жирные кислоты из рыбьего жира, которые рекомендуют как средство вторичной профилактики у больных, перенесших инфаркт миокарда.
Применяют гиполипидемические лекарственные средства следующих основных классов: • статины (ингибиторы редуктазы 3 -гидрокси-3 метилглутарового кофермента А - ловастатин, симвастатин, правастатин, флувастатин, аторвастатин, розувастатин и др. ; • фибраты (производные фиброевой кислоты) - гемфиброзил, фенофибрат, безафибрат, ципрофибрат; • никотиновая кислота; • секвестранты желчных кислот (анионообменные смолы) - холестирамин. • омега-3 -полиненасыщенные жирные кислоты из рыбьего жира, которые рекомендуют как средство вторичной профилактики у больных, перенесших инфаркт миокарда.
 СТАТИНЫ • Уменьшают риск тяжелых сердечно-сосудистых осложнений • Снижает необходимость оперативного лечения ИБС • Плейотропный эффект: - эндотелиальная функция артерий; - атерогенез (антипролиферативный, противовоспалительный эффект); - клинические кардиологические синдромы, не связанные с атеросклерозом (гипотензивный, антиаритмический эффект); - различные виды некардиальной патологии (растворение холестериновых камней, предотвращение остеопороза и др. ).
СТАТИНЫ • Уменьшают риск тяжелых сердечно-сосудистых осложнений • Снижает необходимость оперативного лечения ИБС • Плейотропный эффект: - эндотелиальная функция артерий; - атерогенез (антипролиферативный, противовоспалительный эффект); - клинические кардиологические синдромы, не связанные с атеросклерозом (гипотензивный, антиаритмический эффект); - различные виды некардиальной патологии (растворение холестериновых камней, предотвращение остеопороза и др. ).
 Статины обладают многосторонними эффектами: 1) уменьшают объем большого липидного ядра 2) восстанавливают нарушенную барьерную функцию эндотелия, подавляют оксидативный стресс 3) подавляют воспалительный процесс 4) подавляют наклонность к тромбообразованию 5) подавляют выработку металлопротеаз, вызывающих деградацию фиброзной оболочки бляшки и тем самым предотвращают разрыв покрышки бляшки; 6) усиливают вазодилатирующие свойства венечных артерий,
Статины обладают многосторонними эффектами: 1) уменьшают объем большого липидного ядра 2) восстанавливают нарушенную барьерную функцию эндотелия, подавляют оксидативный стресс 3) подавляют воспалительный процесс 4) подавляют наклонность к тромбообразованию 5) подавляют выработку металлопротеаз, вызывающих деградацию фиброзной оболочки бляшки и тем самым предотвращают разрыв покрышки бляшки; 6) усиливают вазодилатирующие свойства венечных артерий,
 Цитопротекторы Положительный эффект триметазидина (предуктала) ингибирует β-окисление ЖК и тем самым способствует увеличению интенсивности окислительного фосфорилирования. Триметазидин обладает отчетливым антиишемическим эффектом, причем это действие не связано с изменением параметров гемодинамики. Препарат не изменяет ЧСС, систолическое и диастолическое АД, конечно-диастолическое давление в ЛЖ, величину СИ.
Цитопротекторы Положительный эффект триметазидина (предуктала) ингибирует β-окисление ЖК и тем самым способствует увеличению интенсивности окислительного фосфорилирования. Триметазидин обладает отчетливым антиишемическим эффектом, причем это действие не связано с изменением параметров гемодинамики. Препарат не изменяет ЧСС, систолическое и диастолическое АД, конечно-диастолическое давление в ЛЖ, величину СИ.
 Мелкие животные (как группа) имеют высокую ЧСС в покое, ассоциированную с короткой продолжительностью жизни, что находится в резком контрасте с крупными животными и большей продолжительностью жизни. Если у мыши ЧСС составляет около 600 уд/мин и ее жизнь исчисляется месяцами, то у крупных животных (кит, слон) ЧСС составляет примерно 20 уд/мин, но живут они более 25– 30 лет. Синтезирован первый If ингибитор ионных потоков избирательного действия – ивабрадин, обладающий пульс урежающим действием и не оказывающий отрицательного инотропного действия, а также не влияющий на атриовентрикулярную проводимость. Ивабрадин (кораксан) специфически связывается с f-каналами клеток синусового узла и, таким образом, снижает частоту сердечных сокращений.
Мелкие животные (как группа) имеют высокую ЧСС в покое, ассоциированную с короткой продолжительностью жизни, что находится в резком контрасте с крупными животными и большей продолжительностью жизни. Если у мыши ЧСС составляет около 600 уд/мин и ее жизнь исчисляется месяцами, то у крупных животных (кит, слон) ЧСС составляет примерно 20 уд/мин, но живут они более 25– 30 лет. Синтезирован первый If ингибитор ионных потоков избирательного действия – ивабрадин, обладающий пульс урежающим действием и не оказывающий отрицательного инотропного действия, а также не влияющий на атриовентрикулярную проводимость. Ивабрадин (кораксан) специфически связывается с f-каналами клеток синусового узла и, таким образом, снижает частоту сердечных сокращений.
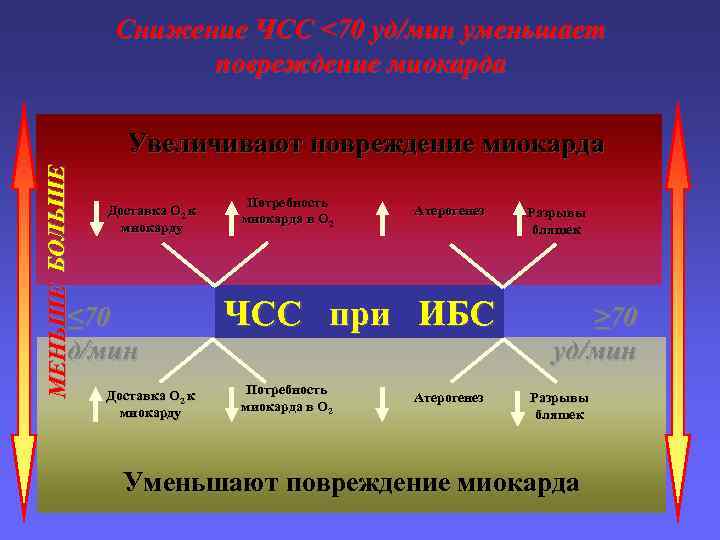 Снижение ЧСС <70 уд/мин уменьшает повреждение миокарда МЕНЬШЕ БОЛЬШЕ Увеличивают повреждение миокарда Доставка O 2 к миокарду ≤ 70 д/мин Доставка O 2 к миокарду Потребность миокарда в O 2 Атерогенез ЧСС при ИБС Потребность миокарда в O 2 Атерогенез Разрывы бляшек ≥ 70 уд/мин Разрывы бляшек Уменьшают повреждение миокарда
Снижение ЧСС <70 уд/мин уменьшает повреждение миокарда МЕНЬШЕ БОЛЬШЕ Увеличивают повреждение миокарда Доставка O 2 к миокарду ≤ 70 д/мин Доставка O 2 к миокарду Потребность миокарда в O 2 Атерогенез ЧСС при ИБС Потребность миокарда в O 2 Атерогенез Разрывы бляшек ≥ 70 уд/мин Разрывы бляшек Уменьшают повреждение миокарда
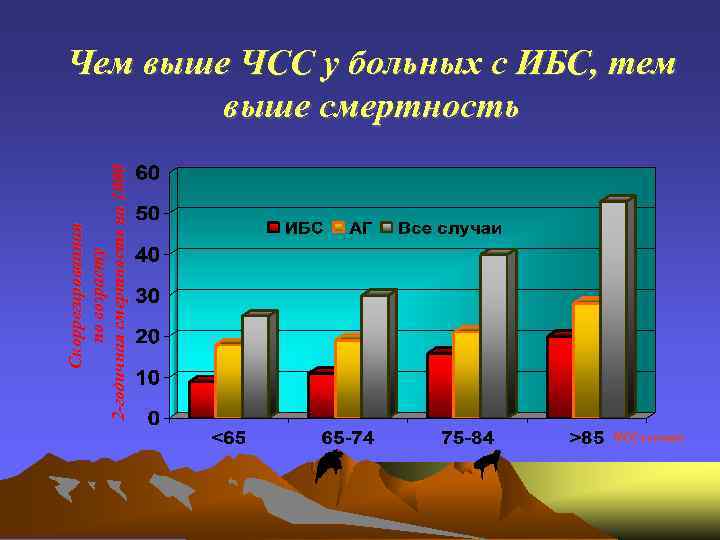 Скоррегированная по возрасту 2 -годичная смертность на 1000 Чем выше ЧСС у больных с ИБС, тем выше смертность ЧСС сокмин 80
Скоррегированная по возрасту 2 -годичная смертность на 1000 Чем выше ЧСС у больных с ИБС, тем выше смертность ЧСС сокмин 80
 Хирургические методы реваскуляризации миокарда Чрескожная транслюминальная коронарная ангиопластика (ЧТКА) - операция заключается в механическом расширении стенозированного участка КА путем раздувания специального баллончика, введенного в артерию. Аортокоронарное шунтирование - операция аортокоронарного шунтирования (АКШ) заключается в наложении обходных анастомозов между аортой и пораженной КА дистальнее места ее сужения. Для создания анастомоза обычно используют трансплантат подкожной вены бедра или левой внутренней грудной артерии.
Хирургические методы реваскуляризации миокарда Чрескожная транслюминальная коронарная ангиопластика (ЧТКА) - операция заключается в механическом расширении стенозированного участка КА путем раздувания специального баллончика, введенного в артерию. Аортокоронарное шунтирование - операция аортокоронарного шунтирования (АКШ) заключается в наложении обходных анастомозов между аортой и пораженной КА дистальнее места ее сужения. Для создания анастомоза обычно используют трансплантат подкожной вены бедра или левой внутренней грудной артерии.
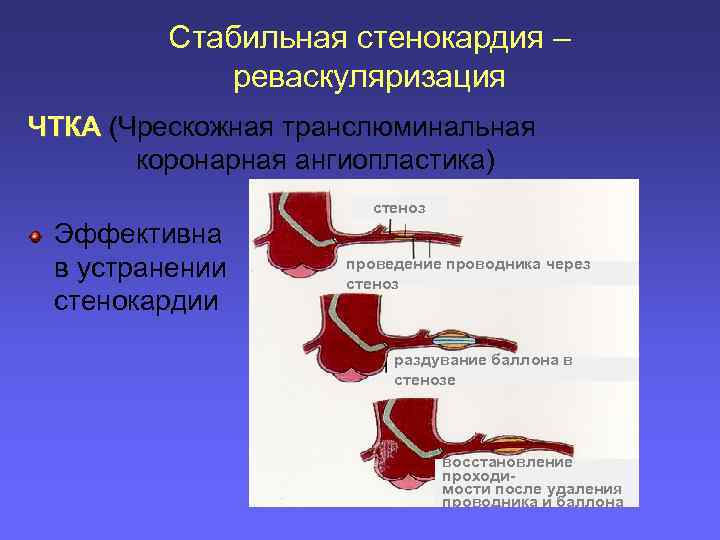 Стабильная стенокардия – реваскуляризация ЧТКА (Чрескожная транслюминальная коронарная ангиопластика) стеноз Эффективна в устранении стенокардии проведение проводника через стеноз раздувание баллона в стенозе восстановление проходимости после удаления проводника и баллона
Стабильная стенокардия – реваскуляризация ЧТКА (Чрескожная транслюминальная коронарная ангиопластика) стеноз Эффективна в устранении стенокардии проведение проводника через стеноз раздувание баллона в стенозе восстановление проходимости после удаления проводника и баллона
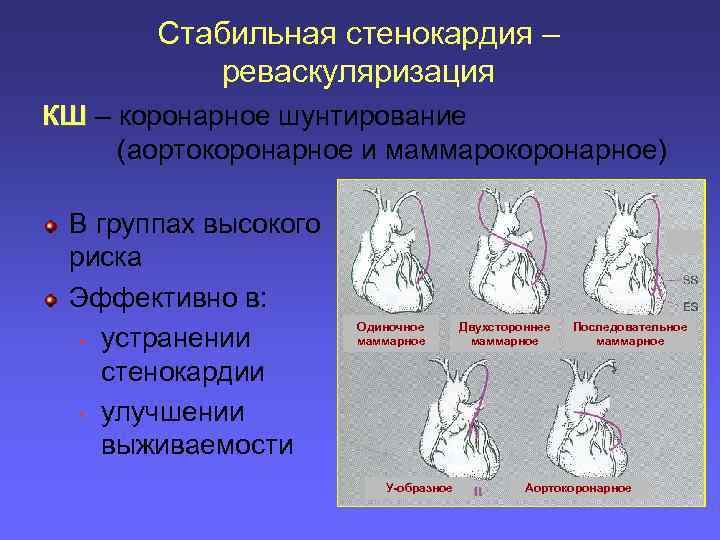 Стабильная стенокардия – реваскуляризация КШ – коронарное шунтирование (аортокоронарное и маммарокоронарное) В группах высокого риска Эффективно в: • устранении стенокардии • улучшении выживаемости Одиночное маммарное У-образное Двухстороннее маммарное Последовательное маммарное Аортокоронарное
Стабильная стенокардия – реваскуляризация КШ – коронарное шунтирование (аортокоронарное и маммарокоронарное) В группах высокого риска Эффективно в: • устранении стенокардии • улучшении выживаемости Одиночное маммарное У-образное Двухстороннее маммарное Последовательное маммарное Аортокоронарное
 Временная утрата трудоспособности при ИБС возникает при: - впервые возникшей стенокардии - учащение приступов при стабильной стенокардии напряжения - возникновение нарушений ритма и проводимости • Стенокардия II функционального класса – освобождение от работы на 6 - 10 дней • Стенокардия III функционального класса, впервые возникшая и спонтанная стенокардия – 14 – 21 день
Временная утрата трудоспособности при ИБС возникает при: - впервые возникшей стенокардии - учащение приступов при стабильной стенокардии напряжения - возникновение нарушений ритма и проводимости • Стенокардия II функционального класса – освобождение от работы на 6 - 10 дней • Стенокардия III функционального класса, впервые возникшая и спонтанная стенокардия – 14 – 21 день
 Стойкая утрата трудоспособности • III группа инвалидности - стенокардия I-II ФК при мощности пороговой нагрузки 75 вт и невозможности рационального трудоустройства; стенокардия III ФК при мощности пороговой нагрузки меньше 75 вт и необходимости существенного снижения объема деятельности. • II группа – стенокардия III ФК при невозможности трудоустройства, мощности пороговой нагрузки меньше 50 вт, при наличии ХСН II А стадии, значимых нарушений ритма; стенокардии IV ФК. • I группа – стенокардия IV ФК в сочетании с ХСН IIА - III ст. , тяжелыми нарушениями ритма.
Стойкая утрата трудоспособности • III группа инвалидности - стенокардия I-II ФК при мощности пороговой нагрузки 75 вт и невозможности рационального трудоустройства; стенокардия III ФК при мощности пороговой нагрузки меньше 75 вт и необходимости существенного снижения объема деятельности. • II группа – стенокардия III ФК при невозможности трудоустройства, мощности пороговой нагрузки меньше 50 вт, при наличии ХСН II А стадии, значимых нарушений ритма; стенокардии IV ФК. • I группа – стенокардия IV ФК в сочетании с ХСН IIА - III ст. , тяжелыми нарушениями ритма.


