 Зав. кафедри: д. м. н. Верещако Р. І. Викладач: к. м. н. , доцент Зотов О. С. Тема: “Сучасні аспекти діагностики та лікування дрібноклітинного раку легень” Підготувала студентка 6 курсу 12 групи І медичного факультету им Тетяна Григорівна
Зав. кафедри: д. м. н. Верещако Р. І. Викладач: к. м. н. , доцент Зотов О. С. Тема: “Сучасні аспекти діагностики та лікування дрібноклітинного раку легень” Підготувала студентка 6 курсу 12 групи І медичного факультету им Тетяна Григорівна
 ЕПІДЕМІОЛОГІЯ • Епідеміологія рака легені стверджує, що в більшості країн Заходу ця злоякісна пухлина - головний онкологичний кілер, що щорічно забирає життя 50 -80 чоловік на 100 000 населення. З віком захворюваність різко зростає. Вона наполегливо збільшується як в промислово розвинених країнах, так і в країнах, що розвиваються. Приблизно 1/3 усіх причин смерті серед чоловіків і 1/5 серед жінок доводиться на рак легені. Ця пухлина вже давно стала "проблемою № 1" серед чоловічого населення і стає однією з найбільш частих причин смерті серед жінок. • Спроби профілактики і ранньої діагностики не дозволили значно понизити смертність від цієї пухлини. Тим часом відомо, що основним чинником ризику розвитку захворювання є куріння. • Згідно з даними по епідеміології раки легкої, середній вік хворих раком легені - 35 - 75 років, максимальний пік доводитися на 55 - 65 років. Більше 80% випадків раки легені серед чоловіків связано з курінням. Менше 10% хворих проживають 5 років, а 80% гинуть впродовж року після встановлення діагнозу. У країнах, що розвиваються, значне збільшення захворюваності і смертності в порівнянні з іншими країнами також пов'язане із зростанням споживання тютюну і індустріалізацією. Дрібноклітинна карцинома розвивається з нейроектодермальних клітин Кульчицького, розташованих в базальному шарі бронхіального епітелію. Це самий злоякісний різновид легеневого раку, що характеризується інтенсивним метастазуванням і високою метаболічною активністю. Дрібноклітинна карцинома легені (мікрофотографія зразка з товстоголкової біопсії)
ЕПІДЕМІОЛОГІЯ • Епідеміологія рака легені стверджує, що в більшості країн Заходу ця злоякісна пухлина - головний онкологичний кілер, що щорічно забирає життя 50 -80 чоловік на 100 000 населення. З віком захворюваність різко зростає. Вона наполегливо збільшується як в промислово розвинених країнах, так і в країнах, що розвиваються. Приблизно 1/3 усіх причин смерті серед чоловіків і 1/5 серед жінок доводиться на рак легені. Ця пухлина вже давно стала "проблемою № 1" серед чоловічого населення і стає однією з найбільш частих причин смерті серед жінок. • Спроби профілактики і ранньої діагностики не дозволили значно понизити смертність від цієї пухлини. Тим часом відомо, що основним чинником ризику розвитку захворювання є куріння. • Згідно з даними по епідеміології раки легкої, середній вік хворих раком легені - 35 - 75 років, максимальний пік доводитися на 55 - 65 років. Більше 80% випадків раки легені серед чоловіків связано з курінням. Менше 10% хворих проживають 5 років, а 80% гинуть впродовж року після встановлення діагнозу. У країнах, що розвиваються, значне збільшення захворюваності і смертності в порівнянні з іншими країнами також пов'язане із зростанням споживання тютюну і індустріалізацією. Дрібноклітинна карцинома розвивається з нейроектодермальних клітин Кульчицького, розташованих в базальному шарі бронхіального епітелію. Це самий злоякісний різновид легеневого раку, що характеризується інтенсивним метастазуванням і високою метаболічною активністю. Дрібноклітинна карцинома легені (мікрофотографія зразка з товстоголкової біопсії)
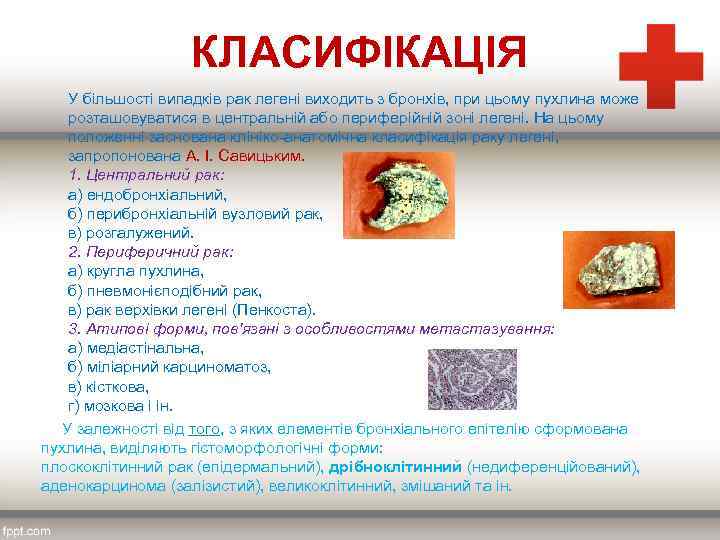 КЛАСИФІКАЦІЯ У більшості випадків рак легені виходить з бронхів, при цьому пухлина може розташовуватися в центральній або периферійній зоні легені. На цьому положенні заснована клініко-анатомічна класифікація раку легені, запропонована А. І. Савицьким. 1. Центральний рак: а) ендобронхіальний, б) перибронхіальній вузловий рак, в) розгалужений. 2. Периферичний рак: а) кругла пухлина, б) пневмонієподібний рак, в) рак верхівки легені (Пенкоста). 3. Атипові форми, пов'язані з особливостями метастазування: а) медіастінальна, б) міліарний карциноматоз, в) кісткова, г) мозкова і ін. У залежності від того, з яких елементів бронхіального епітелію сформована пухлина, виділяють гістоморфологічні форми: плоскоклітинний рак (епідермальний), дрібноклітинний (недиференційований), аденокарцинома (залізистий), великоклітинний, змішаний та ін.
КЛАСИФІКАЦІЯ У більшості випадків рак легені виходить з бронхів, при цьому пухлина може розташовуватися в центральній або периферійній зоні легені. На цьому положенні заснована клініко-анатомічна класифікація раку легені, запропонована А. І. Савицьким. 1. Центральний рак: а) ендобронхіальний, б) перибронхіальній вузловий рак, в) розгалужений. 2. Периферичний рак: а) кругла пухлина, б) пневмонієподібний рак, в) рак верхівки легені (Пенкоста). 3. Атипові форми, пов'язані з особливостями метастазування: а) медіастінальна, б) міліарний карциноматоз, в) кісткова, г) мозкова і ін. У залежності від того, з яких елементів бронхіального епітелію сформована пухлина, виділяють гістоморфологічні форми: плоскоклітинний рак (епідермальний), дрібноклітинний (недиференційований), аденокарцинома (залізистий), великоклітинний, змішаний та ін.
 К Л І Н І К А • Симптоматика раку легень визначається локалізацією пухлини в легені, розповсюдженістю процесу і відсутністю захворювань, які часто передують розвитку раку легень. • Дрібноклітинний рак зустрічається частіше у чоловіків, локалізується в основному центрально і є найбільш агресивною формою раку легені. Оскільки дрібноклітинний рак розвивається з нейроекто-дермальних клітин, то нерідко відзначається секреція ектопічних гормонів: АКТГ, пролактину, вазопресину, паратгормону, кальцітоніну. Вироблення АКТГ - активної субстанції супроводжується Кушингоїдним синдромом, пролактину - гінекомастія, вазопресину - набряками, паратгормону - гіперпаратиреоз, кальцитоніну - діареєю.
К Л І Н І К А • Симптоматика раку легень визначається локалізацією пухлини в легені, розповсюдженістю процесу і відсутністю захворювань, які часто передують розвитку раку легень. • Дрібноклітинний рак зустрічається частіше у чоловіків, локалізується в основному центрально і є найбільш агресивною формою раку легені. Оскільки дрібноклітинний рак розвивається з нейроекто-дермальних клітин, то нерідко відзначається секреція ектопічних гормонів: АКТГ, пролактину, вазопресину, паратгормону, кальцітоніну. Вироблення АКТГ - активної субстанції супроводжується Кушингоїдним синдромом, пролактину - гінекомастія, вазопресину - набряками, паратгормону - гіперпаратиреоз, кальцитоніну - діареєю.
 • Найчастішою ознакою є кашель, який виникає внаслідок подразнення слизової оболонки бронха пухлиною. Він має надсадний, приступоподібний характер, а в початковій стадії сухий. У міру росту пухлини кількість мокротиння збільшується. • Кровохаркання з'являється при розпаді пухлини і проявляється у вигляді прожилків крові в мокротинні. Подальший ріст пухлини призводить до повної обтурації бронха з ателектазом відповідної ділянки легенів. При цьому виникають біль у грудях і задишка, підвищується температура тіла.
• Найчастішою ознакою є кашель, який виникає внаслідок подразнення слизової оболонки бронха пухлиною. Він має надсадний, приступоподібний характер, а в початковій стадії сухий. У міру росту пухлини кількість мокротиння збільшується. • Кровохаркання з'являється при розпаді пухлини і проявляється у вигляді прожилків крові в мокротинні. Подальший ріст пухлини призводить до повної обтурації бронха з ателектазом відповідної ділянки легенів. При цьому виникають біль у грудях і задишка, підвищується температура тіла.
 МЕТОДИ ДІАГНОСТИКИ • - Рентгенологічні методи. - Рентгенографічене обстеження. - Маммографія. - Комп'ютерна томографія. - Ультразвукова томографія. • - Ендоскопічний метод. • - Лабораторні дослідження. • - Цито-гістологічні методи. • • - Цитологічний метод. - Біопсія. • - Новітні методи діагностики з використанням сучасних досягнень науки в галузях променевої, магнітної і ядерної фізики. • • • - Радіоізотопна діагностика. - Радіонуклідні методи. - Магнітно-резонансна томографія. - ЯМР-спектроскопія in vivo. - Позитронна емісійна томографія. - Термографія.
МЕТОДИ ДІАГНОСТИКИ • - Рентгенологічні методи. - Рентгенографічене обстеження. - Маммографія. - Комп'ютерна томографія. - Ультразвукова томографія. • - Ендоскопічний метод. • - Лабораторні дослідження. • - Цито-гістологічні методи. • • - Цитологічний метод. - Біопсія. • - Новітні методи діагностики з використанням сучасних досягнень науки в галузях променевої, магнітної і ядерної фізики. • • • - Радіоізотопна діагностика. - Радіонуклідні методи. - Магнітно-резонансна томографія. - ЯМР-спектроскопія in vivo. - Позитронна емісійна томографія. - Термографія.
 • Новітні методи діагностики з використанням сучасних досягнень науки в галузях променевої, магнітної і ядерної фізики • Радіоізотопна діагностика. В онкологічній практиці застосовується метод сканування органів при підозрі їх на пухлинне ураження (первинне чи метастатичне). Метод контактної бета-радіометрії використовується в діагностиці меланом шкіри, при поверхнево розташованих пухлинах молочної залози, при хворобі Педжета. • Радіонуклідні методи дуже перспективні (мається на увазі створення пухлиноспецифічних мічених антитіл). В даний час для діагностики застосовують сцинтиграфію кістяка, мозку, легень; для характеристики функціонального стану - сцинтиграфію нирок, печінки. • Радіоімунологічне дослідження засноване на аналізі вмісту моноклональних антитіл у досліджуваних тканинах, дозволяє виявляти багато видів пухлин на ранніх етапах розвитку процесу, коли розміри пухлин малі. Тести на виявлення антитіл, специфічних для визначеного виду пухлин, дозволяють найбільше ефективно вирішувати проблему низької деталізації по контрасту між тканинами схожої щільності, характерної для звичайних рентген-досліджень. •
• Новітні методи діагностики з використанням сучасних досягнень науки в галузях променевої, магнітної і ядерної фізики • Радіоізотопна діагностика. В онкологічній практиці застосовується метод сканування органів при підозрі їх на пухлинне ураження (первинне чи метастатичне). Метод контактної бета-радіометрії використовується в діагностиці меланом шкіри, при поверхнево розташованих пухлинах молочної залози, при хворобі Педжета. • Радіонуклідні методи дуже перспективні (мається на увазі створення пухлиноспецифічних мічених антитіл). В даний час для діагностики застосовують сцинтиграфію кістяка, мозку, легень; для характеристики функціонального стану - сцинтиграфію нирок, печінки. • Радіоімунологічне дослідження засноване на аналізі вмісту моноклональних антитіл у досліджуваних тканинах, дозволяє виявляти багато видів пухлин на ранніх етапах розвитку процесу, коли розміри пухлин малі. Тести на виявлення антитіл, специфічних для визначеного виду пухлин, дозволяють найбільше ефективно вирішувати проблему низької деталізації по контрасту між тканинами схожої щільності, характерної для звичайних рентген-досліджень. •
 • • • Магнітно-резонансна томографія (МРТ) - це метод одержання зображень, індукованих сигналом ядерного магнітного резонансу. Принциповою відмінністю МРТ від КТ є те, що при МРТ вимірюваною величиною є намагніченість ядер визначеного типу, що знаходяться у виділеному елементі об'єму, у той час як при КТ - коефіцієнт поглинання рентгенівського випромінювання різними біологічними тканинами. Клінічне застосування методу МРТ полягає у вивченні просторового розподілу ядер водню, фосфору і деяких інших елементів у тілі людини. Основною величиною, що регіструється у МР-дослідженні, є відгук магнітних ядер на вплив перемінного магнітного поля, що залежить від щільності ядер і інших параметрів, специфічних для кожної ділянки тіла. Переваги МРТ: метод дозволяє досягати винятково високого контрастування тканин, одержувати в ході одного дослідження зображення у всіх анатомічних проекціях, вивчати динамічні процеси, пов'язані з рухом біологічних рідин (крові, ліквору, сечі, жовчі), а також, завдяки застосуванню контрастних речовин, з високою точністю розрізняти навколопухлинний набряк і власне пухлину. До недоліків МРТ варто віднести досить високу (не тільки в Україні, але і в усьому світі) вартість дослідження, а також неможливість його проведення при наявності у пацієнта феромагнітних імплантатів. ЯМР-спектроскопія in vivo. Історія ядерного магнітного резонансу (ЯМР) почалася з відкриття на початку 40 -х років минулого століття фундаментального фізичного явища - магнітного резонансу. Протягом десятиліть багато аспектів його розвитку були пов'язані з дослідженням властивостей і структури різних хімічних речовин. Удосконалювання техніки дослідження розширювало коло розв'язуваних із застосуванням ЯМР задач і дозволяло досліджувати усе більш складні об'єкти, зокрема структуру біомолекул і їхньої функції в організмі на рівні клітин.
• • • Магнітно-резонансна томографія (МРТ) - це метод одержання зображень, індукованих сигналом ядерного магнітного резонансу. Принциповою відмінністю МРТ від КТ є те, що при МРТ вимірюваною величиною є намагніченість ядер визначеного типу, що знаходяться у виділеному елементі об'єму, у той час як при КТ - коефіцієнт поглинання рентгенівського випромінювання різними біологічними тканинами. Клінічне застосування методу МРТ полягає у вивченні просторового розподілу ядер водню, фосфору і деяких інших елементів у тілі людини. Основною величиною, що регіструється у МР-дослідженні, є відгук магнітних ядер на вплив перемінного магнітного поля, що залежить від щільності ядер і інших параметрів, специфічних для кожної ділянки тіла. Переваги МРТ: метод дозволяє досягати винятково високого контрастування тканин, одержувати в ході одного дослідження зображення у всіх анатомічних проекціях, вивчати динамічні процеси, пов'язані з рухом біологічних рідин (крові, ліквору, сечі, жовчі), а також, завдяки застосуванню контрастних речовин, з високою точністю розрізняти навколопухлинний набряк і власне пухлину. До недоліків МРТ варто віднести досить високу (не тільки в Україні, але і в усьому світі) вартість дослідження, а також неможливість його проведення при наявності у пацієнта феромагнітних імплантатів. ЯМР-спектроскопія in vivo. Історія ядерного магнітного резонансу (ЯМР) почалася з відкриття на початку 40 -х років минулого століття фундаментального фізичного явища - магнітного резонансу. Протягом десятиліть багато аспектів його розвитку були пов'язані з дослідженням властивостей і структури різних хімічних речовин. Удосконалювання техніки дослідження розширювало коло розв'язуваних із застосуванням ЯМР задач і дозволяло досліджувати усе більш складні об'єкти, зокрема структуру біомолекул і їхньої функції в організмі на рівні клітин.
 • • • Одержувана in vivo біохімічна інформація, що характеризує рівень енергозабезпечення клітин і особливості метаболізму у виділеній ділянці будь-якої біологічної тканини, дозволяє онкологу одержати дуже цінні дані (що доповнюють МРТ-дослідження) про наявність і тип пухлини, ступень її злоякісності і схоронності органів і систем. Особливо значима метаболічна інформація, одержувана при динамічному дослідженні пацієнтів з онкопатологією: вона дає можливість поетапно оцінювати ефективність лікування, підбираючи дозу препарату чи променевого впливу, фіксуючи миттєві або віддалені реакції на проведену терапію. Серед безлічі клінічних додатків методу МРС найбільша кількість відноситься до дослідження пацієнтів з пухлинами головного мозку. Позитронна емісійна томографія (ПЕТ) є винятково ефективним методом клінічних досліджень пацієнтів з онкопатологією; його широке поширення в останнє десятиліття пов'язане насамперед з розробкою і технічним удосконаленням приладів, призначених для дослідження всього тіла. ПЕТ дозволяє одержувати унікальну інформацію про метаболічну активність пухлин і змінах метаболізму, пов'язаних із проведеною терапією. По швидкості й інтенсивності нагромадження ізотопопомічених метаболітів чи спеціальних лікарських препаратів можна судити про біологічні особливості пухлинної тканини в порівнянні з тканиною інтактною, а також - що особливо цінне для онкології - оцінювати ефективність лікування і складати прогноз подальшого перебігу процесу. Термографія. Це створення за допомогою спеціального апарату, чутливого до теплового випромінювання, зображення тіла людини, де різними кольорами відображаються ділянки з різною температурою шкіри. Термографічне дослідження молочних залоз дозволяє діагностувати ракове ураження в 80 -87 % досліджуваних. Поєднання термографічного дослідження з рентгенологічним підвищує точність діагностики локалізації до 99 %. Термографічне дослідження ефективне при діагностиці рака щитовидної залози, при меланомі шкіри.
• • • Одержувана in vivo біохімічна інформація, що характеризує рівень енергозабезпечення клітин і особливості метаболізму у виділеній ділянці будь-якої біологічної тканини, дозволяє онкологу одержати дуже цінні дані (що доповнюють МРТ-дослідження) про наявність і тип пухлини, ступень її злоякісності і схоронності органів і систем. Особливо значима метаболічна інформація, одержувана при динамічному дослідженні пацієнтів з онкопатологією: вона дає можливість поетапно оцінювати ефективність лікування, підбираючи дозу препарату чи променевого впливу, фіксуючи миттєві або віддалені реакції на проведену терапію. Серед безлічі клінічних додатків методу МРС найбільша кількість відноситься до дослідження пацієнтів з пухлинами головного мозку. Позитронна емісійна томографія (ПЕТ) є винятково ефективним методом клінічних досліджень пацієнтів з онкопатологією; його широке поширення в останнє десятиліття пов'язане насамперед з розробкою і технічним удосконаленням приладів, призначених для дослідження всього тіла. ПЕТ дозволяє одержувати унікальну інформацію про метаболічну активність пухлин і змінах метаболізму, пов'язаних із проведеною терапією. По швидкості й інтенсивності нагромадження ізотопопомічених метаболітів чи спеціальних лікарських препаратів можна судити про біологічні особливості пухлинної тканини в порівнянні з тканиною інтактною, а також - що особливо цінне для онкології - оцінювати ефективність лікування і складати прогноз подальшого перебігу процесу. Термографія. Це створення за допомогою спеціального апарату, чутливого до теплового випромінювання, зображення тіла людини, де різними кольорами відображаються ділянки з різною температурою шкіри. Термографічне дослідження молочних залоз дозволяє діагностувати ракове ураження в 80 -87 % досліджуваних. Поєднання термографічного дослідження з рентгенологічним підвищує точність діагностики локалізації до 99 %. Термографічне дослідження ефективне при діагностиці рака щитовидної залози, при меланомі шкіри.
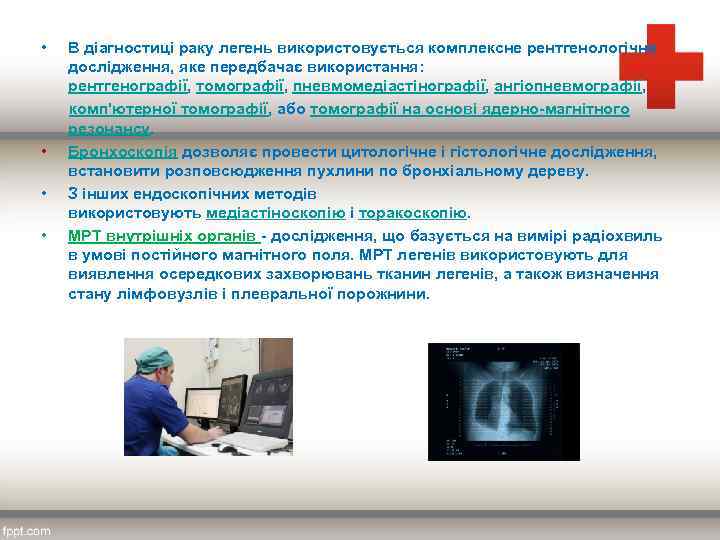 • • В діагностиці раку легень використовується комплексне рентгенологічне дослідження, яке передбачає використання: рентгенографії, томографії, пневмомедіастінографії, ангіопневмографії, комп'ютерної томографії, або томографії на основі ядерно-магнітного резонансу. Бронхоскопія дозволяє провести цитологічне і гістологічне дослідження, встановити розповсюдження пухлини по бронхіальному дереву. З інших ендоскопічних методів використовують медіастіноскопію і торакоскопію. МРТ внутрішніх органів - дослідження, що базується на вимірі радіохвиль в умові постійного магнітного поля. МРТ легенів використовують для виявлення осередкових захворювань тканин легенів, а також визначення стану лімфовузлів і плевральної порожнини.
• • В діагностиці раку легень використовується комплексне рентгенологічне дослідження, яке передбачає використання: рентгенографії, томографії, пневмомедіастінографії, ангіопневмографії, комп'ютерної томографії, або томографії на основі ядерно-магнітного резонансу. Бронхоскопія дозволяє провести цитологічне і гістологічне дослідження, встановити розповсюдження пухлини по бронхіальному дереву. З інших ендоскопічних методів використовують медіастіноскопію і торакоскопію. МРТ внутрішніх органів - дослідження, що базується на вимірі радіохвиль в умові постійного магнітного поля. МРТ легенів використовують для виявлення осередкових захворювань тканин легенів, а також визначення стану лімфовузлів і плевральної порожнини.
 • • • Позитронно-емісійна томографія (ПЕТ) – радіонуклідний томографічний метод дослідження внутрішніх органів людини. Метод заснований на реєстрації пари гамма-квантів, що виникають при анігіляції позитронів. Позитрони виникають при позитронному бета-розпаді радіонукліда, що входить до складу радіофармпрепарата, який вводиться в організм перед дослідженням. Ендоскопічні дослідження переслідують мету безпосереднього огляду внутрішніх органів оком, базуються на застосуванні волоконної оптики. Вони є надзвичайно цінними для діагностики пухлин багатьох локалізацій та дозволяють виявити найнезначніші зміни на поверхні слизової оболонки органу і, крім того, виконувати біопсію. Якщо ніякими іншими методами не вдалося з'ясувати причину виявленого при рентгенографії легенів, то може бути застосована діагностична операція, так звана торакотомія - це розтин грудної клітки, при якому візуально оцінюється патологічний осередок, прямо з нього береться фрагмент тканини для дослідження мікроскопом (біопсія).
• • • Позитронно-емісійна томографія (ПЕТ) – радіонуклідний томографічний метод дослідження внутрішніх органів людини. Метод заснований на реєстрації пари гамма-квантів, що виникають при анігіляції позитронів. Позитрони виникають при позитронному бета-розпаді радіонукліда, що входить до складу радіофармпрепарата, який вводиться в організм перед дослідженням. Ендоскопічні дослідження переслідують мету безпосереднього огляду внутрішніх органів оком, базуються на застосуванні волоконної оптики. Вони є надзвичайно цінними для діагностики пухлин багатьох локалізацій та дозволяють виявити найнезначніші зміни на поверхні слизової оболонки органу і, крім того, виконувати біопсію. Якщо ніякими іншими методами не вдалося з'ясувати причину виявленого при рентгенографії легенів, то може бути застосована діагностична операція, так звана торакотомія - це розтин грудної клітки, при якому візуально оцінюється патологічний осередок, прямо з нього береться фрагмент тканини для дослідження мікроскопом (біопсія).
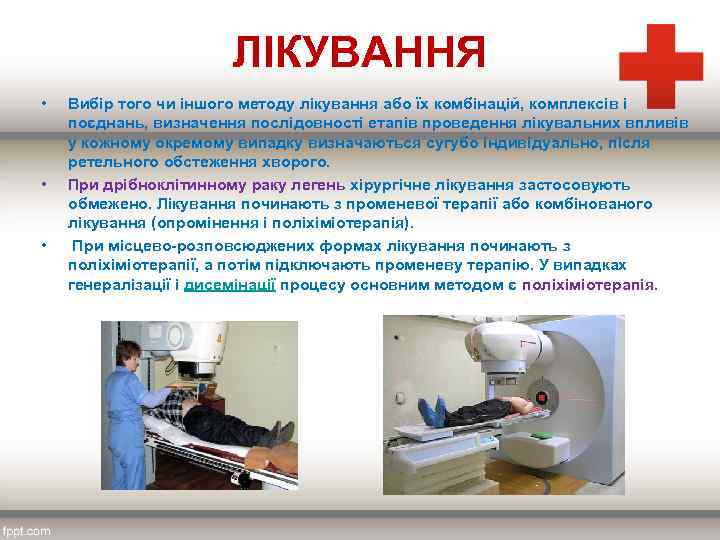 ЛІКУВАННЯ • Вибір того чи іншого методу лікування або їх комбінацій, комплексів і поєднань, визначення послідовності етапів проведення лікувальних впливів у кожному окремому випадку визначаються сугубо індивідуально, після ретельного обстеження хворого. • При дрібноклітинному раку легень хірургічне лікування застосовують обмежено. Лікування починають з променевої терапії або комбінованого лікування (опромінення і поліхіміотерапія). • При місцево-розповсюджених формах лікування починають з поліхіміотерапії, а потім підключають променеву терапію. У випадках генералізації і дисемінації процесу основним методом є поліхіміотерапія.
ЛІКУВАННЯ • Вибір того чи іншого методу лікування або їх комбінацій, комплексів і поєднань, визначення послідовності етапів проведення лікувальних впливів у кожному окремому випадку визначаються сугубо індивідуально, після ретельного обстеження хворого. • При дрібноклітинному раку легень хірургічне лікування застосовують обмежено. Лікування починають з променевої терапії або комбінованого лікування (опромінення і поліхіміотерапія). • При місцево-розповсюджених формах лікування починають з поліхіміотерапії, а потім підключають променеву терапію. У випадках генералізації і дисемінації процесу основним методом є поліхіміотерапія.
 • Поліхіміотерапія дрібноклітинного раку легень повинна • бути інтенсивною і тривалою. Найефективніші препарати є етопозид, вінкристін, натулан, ембіхін, метотрексат, циклофосфан, гексаметилмеланін, адріаміцин, мітоміцин — C, CCNU, цисплатин. Після досягнення ремісії необхідна підтримуюча терапія, яка проводиться протягом 1 -2 років. В стадії ремісії має сенс застосувати імуномодулятори: тимозин, Т-активін, левамізол.
• Поліхіміотерапія дрібноклітинного раку легень повинна • бути інтенсивною і тривалою. Найефективніші препарати є етопозид, вінкристін, натулан, ембіхін, метотрексат, циклофосфан, гексаметилмеланін, адріаміцин, мітоміцин — C, CCNU, цисплатин. Після досягнення ремісії необхідна підтримуюча терапія, яка проводиться протягом 1 -2 років. В стадії ремісії має сенс застосувати імуномодулятори: тимозин, Т-активін, левамізол.
 Лікування існує: • Хірургічне • Комбіноване (хірургічне + променева терапія), • Променева терапія • Хіміотерапія • Комплексні методи лікування. • • При наявності протипоказань або неефективності даних методів проводиться паліативне лікування, спрямоване на полегшення стану невиліковно хворого пацієнта. До паліативним методам лікування відносяться Знеболювання, киснетерапії, детоксикація, паліативні операції: накладання трахеостоми, гастростоми, ентеростоми, нефростоми і т. д. ). При ракової пневмонії проводиться протизапальної лікування, при ракових плевритах – дренування плевральної порожнини, при легеневих кровотечах – гемостатична терапія. Низькодиференційований рак (дрібноклітинний) характеризується швидким перебігом і раннім лімфо- і гематогенним метастазуванням. П'ятирічна тривалість життя хворих не перевищує 15 % випадків. Швидкий перебіг захворювання спостерігається у молодих осіб. Після радикального хірургічного і комбінованого лікування понад 5 років живуть: при І-II стадії - 45 -55% хворих, при III стадії - 20 -30 %.
Лікування існує: • Хірургічне • Комбіноване (хірургічне + променева терапія), • Променева терапія • Хіміотерапія • Комплексні методи лікування. • • При наявності протипоказань або неефективності даних методів проводиться паліативне лікування, спрямоване на полегшення стану невиліковно хворого пацієнта. До паліативним методам лікування відносяться Знеболювання, киснетерапії, детоксикація, паліативні операції: накладання трахеостоми, гастростоми, ентеростоми, нефростоми і т. д. ). При ракової пневмонії проводиться протизапальної лікування, при ракових плевритах – дренування плевральної порожнини, при легеневих кровотечах – гемостатична терапія. Низькодиференційований рак (дрібноклітинний) характеризується швидким перебігом і раннім лімфо- і гематогенним метастазуванням. П'ятирічна тривалість життя хворих не перевищує 15 % випадків. Швидкий перебіг захворювання спостерігається у молодих осіб. Після радикального хірургічного і комбінованого лікування понад 5 років живуть: при І-II стадії - 45 -55% хворих, при III стадії - 20 -30 %.
 Використана література 1. Благодаров В. М. , Вербицький В. В. , Конончук М. А. Курс клінічної патології. – К. , 1999. – 165 с. 2. Боднар Я. Я. , Файфура В. В. Патологічна анатомія і патологічна фізіологія людини. – Тернопіль: Укрмедкнига, 2000. – 450 с. 3. Методичний посібник для практичних занять з патологічної анатомії. – Тернопіль, 1995. – Ч. І-ІІ. 4. Струков А. І. , Сєров В. В. Патологічна анатомія. – Харків: Факт, 1999. – 864 с. 5. Шлопов В. Г. Основи патологічної анатомії людини. – К. , 1999. – 493 с. 6. http: //www. cancer. ic. ck. ua/u_index_2_5. htm
Використана література 1. Благодаров В. М. , Вербицький В. В. , Конончук М. А. Курс клінічної патології. – К. , 1999. – 165 с. 2. Боднар Я. Я. , Файфура В. В. Патологічна анатомія і патологічна фізіологія людини. – Тернопіль: Укрмедкнига, 2000. – 450 с. 3. Методичний посібник для практичних занять з патологічної анатомії. – Тернопіль, 1995. – Ч. І-ІІ. 4. Струков А. І. , Сєров В. В. Патологічна анатомія. – Харків: Факт, 1999. – 864 с. 5. Шлопов В. Г. Основи патологічної анатомії людини. – К. , 1999. – 493 с. 6. http: //www. cancer. ic. ck. ua/u_index_2_5. htm
 Дякую за увагу
Дякую за увагу


