ЗАПОРЫ У ДЕТЕЙ Запор (constipation, obstipacio —


ЗАПОРЫ У ДЕТЕЙ

Запор (constipation, obstipacio — скопление) — нарушение функции кишечника, проявляющееся увеличением интервалов между дефекациями (по сравнению с индивидуальной нормой) или систематическим недостаточным опорожнением кишечника.

У новорожденного ребенка, находящегося на грудном вскармливании, частота стула часто совпадает с числом кормлений. Постепенно кратность стула уменьшается, уплотняется консистенция кала, и к моменту введения прикорма (4– 6 месяцев) дефекация осуществляется не менее 2 раз в сутки. У детей, находящихся на искусственном вскармливании, стул может отмечаться 1 раз в сутки. У здоровых детей первого года жизни стул должен быть кашицеобразной консистенции, фрагментированный кал в этом возрасте является признаком запора.

О запоре у детей старше 3 лет говорят в том случае, если частота стула составляет менее 6 раз в неделю. Кроме того, под определение запора подпадают и те случаи, когда у ребенка отмечается болезненная дефекация плотным по консистенции калом, даже если частота стула соответствует возрастной норме.

О хроническом запоре у детей можно говорить в том случае, если имеется стойкое, продолжающееся более 3 месяцев урежение стула (менее чем 6 раз за неделю), сопровождающееся затруднением акта дефекации, чувством неполного опорожнения кишечника, изменением формы и характера каловых масс. Даже при ежедневном стуле у ребенка натуживание, чувство неполного опорожнения, изменение характера кала ( «овечий» , большой диаметр калового цилиндра) также свидетельствуют о хроническом запоре

Факторы риска развития запоров у детей раннего возраста Неправильный режим питания кормящей матери Перинатальная энцефалопатия гипоксического или травматического генеза Мышечная гипотония Рахит, рахитоподобные заболевания Явный или латентный дефицит железа Недостаточный питьевой режим при искусственном вскармливании “Быстрый” переход на искусственное вскармливание Вскармливание детей первых месяцев жизни молочной смесью с высоким содержанием железа (до 12 мг на 1 л молочной смеси) Быстрый переход с одной смеси на другую Дисбиоз кишечника Гастроинтестинальная форма пищевой аллергии (непереносимость белка коровьего молока, сои, глютена и др. ) Транзиторный или врожденный гипотиреоз

Факторы риска развития запоров у детей старшего возраста Особенности питания (рафинированная пища, увеличение белка, жира, избыток кальция, однообразное питание, сухоедение) Длительное употребление щадящей пищи в малом объеме Гиподинамия Эмоциональные перегрузки Вегетативная дисфункция Гастрит с повышенной секрецией, Антральный гастрит Дисфункция билиарного тракта Желчнокаменная болезнь Гастроинтестинальная форма пищевой аллергии Дисбиоз кишечника Эндокринопатии Длительный прием лекарственных препаратов (противосудорожных, антацидов, нейролептиков, сорбентов, спазмолитиков, вяжущих и др. )

КЛАССИФИКАЦИЯ 1. По этиологии: алиментарные, возникающие при нарушении пищевого режима, неполноценном питании и т. д. ; дискинетические, в основе которых лежит нарушение моторики толстой кишки (гипотонические и гипертонические); органические, (аганглиоз, гипоганглиоз, дисплазия мышечного слоя, висцероптоз) метаболические (водно-электролитные нарушения: гипокалиемия, дефицит витаминов группы В условно-рефлекторные, развивающиеся при систематическом подавлении позыва на дефекацию, нервно-психогенных причинах, стрессах; интоксикационные, встречающиеся при острых или хронических интоксикациях ядовитыми веществами, лекарственные (антациды, диуретики, противосудорожные препараты, антидепрессанты, нейролептики, спазмолитики) вторичные (симптоматические) при заболеваниях: эндокринных, инфекционных, воспалительных, органов

2. По течению острые хронические (более 3 мес) 3. Характеру моторных нарушений гипомоторные (атонические) гипермоторные (спастические) смешанные 4. Топографии кологенные (замедления транзита каловых масс по всей толстой кишке ) проктогенные (затруднении опорожнения ректосигмоидного отдела толстой кишки ) смешанные 5. Стадии компенсированная, субкомпенсированная декомпенсированная

Стадии течение запоров : 1. Компенсированная стадия- частота стула составляет 1 раз в 2 -3 дня, характерно чувство неполного опорожнения кишечника. У больных отмечается метеоризм. Боли в животе имеются в половине случаев, пропадают или усиливаются после акта дефекации; 2. Субкомпенсированная стадия-задержка стула от 3 до 5 суток, самостоятельного стула нет, дефекация происходит после приема слабительных препаратов или очистительных клизм. Часто отмечаются боли в животе, метеоризм, болезненная дефекация, появляются внекишечные симптомы запора; 3. Декомпенсированная стадия- задержка стула до 10 суток и более. Самостоятельного стула нет. Стул можно получить после гипертонических или сифонных клизм. При пальпации живота можно определить «каловые камни» . На первый план вступают симптомы каловой интоксикации.

Патогенез В патогенезе хронических запоров можно выделить несколько моментов: замедление продвижения каловых масс по кишечнику слабость внутрибрюшиного давления нарушение дефекации

В толстой кишке осуществляются четыре типа сокращений: сегментирующие движения, возникающие в результате сокращения циркулярных мышц. Они приводят к изменению формы и положения гаустр. Благодаря этим движениям перемешивается содержимое кишки, однако они не способствуют его продвижению; перистальтические сокращения, способствующие транзиту содержимого по кишке; масс-сокращения, происходящие в результате тонического сокращения всего сегмента кишки с последующим его опорожнением. Они могут захватывать сразу несколько сегментов толстой кишки, возникают редко. антиперистальтические сокращения, отвечающие за перемещение содержимого в обратном направлении и способствующие его перемешиванию и сгущению.

Ослабление перистальтических и масс- сокращений, усиление сегментирующих и антиперистальтических движений вызывают затруднения опорожнения кишечника. При запоре часто усилены непропульсивные сегментирующие движения толстой кишки, вследствие чего перемешивается ее содержимое и происходит формирование кала, однако эти движения не стимулируют, а скорее задерживают его продвижение. Замедление транзита по толстой кишке может быть связано с недостаточным количеством клетчатки в рационе, что приводит к уплотнению каловых масс и уменьшению кишечного содержимого.

Клинические проявления запоров Кишечные проявления • урежение стула • отсутствие самостоятельного стула • чувство неполного опорожнения кишечника • и зменение характера стула (твердый, фрагментированный, большой диаметр калового цилиндра) • боль в животе • метеоризм • вздутие живота • энкопрез • примесь крови в стуле • болезненная дефекация • тенезмы • пародоксальные поносы

Внекишечные проявления • общая слабость • быстрая утомляемость • снижение эмоционального тонуса • снижение аппетита • головная боль, головокружение • тошнота • отрыжка • обложенность языка (“географический язык”) • неприятный вкус во рту • изменение кожи (сухость, шелушение, заеды) • сердцебиение • боли в области сердца • субфебрильная температура

КЛИНИЧЕСКАЯ КАРТИНА Наиболее часто из кишечных проявлений запоров у детей раннего возраста встречаются урежение стула, чувство неполного опорожнения кишечника, изменение характера стула (твердый, фрагментированный, большой диаметр калового цилиндра). Появление абдоминального синдрома у ребенка с запорами требует дифференциального подхода. Как правило, при запорах боли в животе носят приступообразный, ноющий характер, локализуются в левой половине живота по ходу проекции сигмовидной кишки, появляются при длительном отсутствии стула, купируются после акта дефекации

Длительное отсутствие стула может сопровождаться болями в области заднего прохода вследствие давления фекалий на сакральные нервные корешки. Боли при дефекации требуют исключения трещины анального канала, реактивного воспаления кишки (проктит, проктосигмоидит). У детей раннего возраста болезненная дефекация приводит к появлению страхов перед актом дефекации. По данным различных авторов, у 68– 80% детей с хроническими запорами встречается синдром эндогенной интоксикации, обусловленный процессами гниения в кишечнике, образованием при этом токсинов и органических кислот (индол, скатол и др. )

ДИАГНОСТИКА 1. Сбор анамнеза (уточнение времени начала и динамики заболевания, характеристика частоты и консистенции стула) 2. Осмотр (живота, крестцовой области и промежности) 3. Пальцевое ректальное исследование 4. Лабораторные методы диагностики ( общий анализ крови, копрологическое исследование, кал на я/глист) 5. УЗИ органов брюшной полости 6. УЗИ толстого кишечника (позволяет выявить нарушения дистального отдела толстой кишки без проведения ирригографии и избежать дополнительной рентгеновской диагностики). Выделяют 4 стадии поражения толстой кишки: 1 стадия (стадия раздраженного кишечника), 2 стадия (стадия гиперкинетической кишки), 3 стадия (стадия гипокинетической кишки), 4 стадия (стадия атонической кишки).

7. Рентгено-радиологическое исследование (позволяет оценить структурное и функциональное состояние кишечника; определяют положение петель кишечника, вздутие живота) 8. Ирригография (определяют диаметр толстой кишки, наличие цеко-илеального рефлюкса, длительность заадержки воды, состояние контуров и гаустр) 9. Энтероколоносцинтиграфия (позволяет рассчитывать показатели прожвижения каловых масс по отдельным сегментам толстой кишки, определить локализацию функциональных нарушений и степень их выраженности) 10. Ректороманоскопия и колоноскопия 11. Манометрия (позволяет определить порог ректальной чувствительности (минимальный объем необходимый для появления ощущения заполнения кишечника, расслабление анального сфинктера, максимально переносимый объем )).

ЛЕЧЕНИЕ Основной целью лечения запоров у детей является восстановление консистенции кишечного содержимого и скорости транзита его по толстой кишке Лечение запоров зависит от этиологии, характера нарушения моторики толстого кишечника, наличия осложнений и сопутствующих заболеваний.

Существуют разные подходы к лечению запоров у детей, находящихся на естественном и искусственном вскармливании Никакая современная смесь не может заменить материнское молоко! Врач обязан помочь ребенку, находящемуся на грудном вскармливании, страдающему запорами функционального происхождения, не прибегая к искусственным смесям.

Программа лечения функциональных запоров у ребенка при естественном вскармливании

Программа лечения функциональных запоров у детей, находящихся на искусственном вскармливании: Выполнение основных мероприятий для детей на грудном вскармливании. Кроме того, для детей первого года жизни, находящихся на искусственном вскармливании, целесообразно использовать специальные лечебные смеси, содержащие пищевые волокна или пребиотик лактулозу или адаптированные кисломолочные смеси. В настоящее время зарегистрированы специализированные смеси, используемые при запорах, которые можно разделить на 4 вида в зависимости от представленного в них вида дополнительного компонента.

Лечебные смеси для детей с запорами Смеси с клейковиной бобов рожкового дерева (“Фрисовом” – 0, 6%); Клейковина рожкового дерева относится к группе пищевых волокон – растворимых углеводов – полисахаридов. Попадая в ЖКТ ребенка, она не расщепляется пищеварительными ферментами, что обеспечивает ее действие на протяжении всего ЖКТ. Клейковина сорбирует воду, в связи с чем повышаются вязкость и объем кишечного содержимого, а разрыхленный химус механически стимулирует перистальтику кишечника. Для получения желаемого эффекта необходимо смесь разводить горячей водой (температура 75– 80°С). Смесь, содержащая лактулозу (“Семпер Бифидус”) Данная формула обладает бифидогенным эффектом за счет содержания лактулозы. Лактулоза в неизмененном виде доходит до толстого кишечника, являясь специфическим субстратом для роста и развития бифидобактерий и лактобактерий, что приводит к подкислению среды в просвете кишечника. Лактулоза повышает осмотическое давление в кишечнике, в результате чего достигается мягкий послабляющий эффект.

Смеси для профилактики запоров у детей Смеси, обогащенные олигосахаридами (“Мамекс плюс 1, 2”; “Нутрилон Омнео”; “Нутрилон 1, 2”) В отличие от других смесей “Нутрилон Омнео” обладает пребиотическим эффектом благодаря добавлению олигосахаридов. Белковый компонент смеси частично гидролизован, что обеспечивает более легкое его усвоение, устранение кишечных колик и запоров. Присутствие олигосахаридов в смесях “Нутрилон 1, 2”, “Мамекс плюс 1, 2” способствует профилактике запоров у детей. Смеси, содержащие пробиотики (“Агуша-1” и “Агуша-2 кисломолочная”; “Лактофидус”; “НАН кисломолочный”). Способствуют нормализации р. Н кишечного содержимого, появлению регулярного и мягкого по консистенции стула. Молочные смеси с преобладанием казеина (“казеиновые” формулы) – “Симилак”, “Нестожен”.

Восстановление регулярности акта дефекации возможно при настойчивом выполнении ряда мер 1. Утром, натощак, выпить минеральную воду комнатной температуры, которая оказывает мощное влияние на моторную функцию кишечника. Мягкий слабительный эффект достигается при назначении минеральной воды “Донат Mg” из расчета 3– 5 мл/кг массы в сутки на прием. Курс лечения не менее 3– 4 нед. Минеральную воду “Донат Mg” можно назначать с 3 - летнего возраста. Минеральная вода “Донат Mg” из Словении является единственной минеральной водой, содержащей 1060 мг магния в 1 л воды. Большое количество магния оказывает послабляющий эффект, улучшает нервно-мышечную передачу в мускулатуре кишечника. 2. Завтрак (через 20– 30 мин после приема минеральной воды).

3. Для преодоления “боязни горшка” можно воспользоваться холодной свечой (глицериновой, новокаиновой, папавериновой), которую вставляют в анус за 15– 20 мин до посещения туалета. 4. Регулярное посещение туалета в одно и то же время желательно после завтрака. 5. При спастическом запоре у детей раннего возраста используются спазмолитики не более 3– 5 дней (риабал, но-шпа, папаверин), контактное тепло, теплые ванны, свечи, которые оказывают болеутоляющий, спазмолитический, противовоспалительный эффект; свечи с папаверином, новокаином 6. При гипомоторной дискинезии толстого кишечника назначаются витамины группы В (В 1, В 6), ноотропы, прокинетики (координакс, дебридат).

Основные рекомендации при лечении запоров у детей старшего возраста Выработка акта на дефекацию Высокая физическая активность Употребление пищи, богатой растительными волокнами Достаточное количество жидкости Достаточный питьевой режим обеспечивает “мягкий” стул и безболезненную дефекацию, рекомендуется жидкости

ЛЕЧЕНИЕ Питание должно быть дробным (пять-шесть раз в день). К продуктам, усиливающим моторную функцию толстой кишки и способствующим ее опорожнению, относятся: черный хлеб, хлеб с отрубями; сырые овощи и фрукты, особенно дыни, морковь; овощи после кулинарной обработки (тыква, кабачки, свекла, морковь); сухофрукты, особенно чернослив, курага, инжир; овсяная крупа; мясо с большим количеством соединительной ткани (сухожилия, фасции); соленья, маринады, соки, газированные минеральные воды, квас, компоты; кисломолочные продукты; варенье, мед; растительное масло; холодная пища.

Не рекомендуется включать в диету продукты, задерживающие опорожнение кишечника: бульоны, протертые супы, каши — «размазни» (рисовые, манные), кисели, компоты из груш, айвы, черники, крепкий чай, кофе, вяжущие фрукты (груша, айва, гранат). Важную роль в лечении запоров играет активный образ жизни ребенка. В ежедневную зарядку необходимо включать комплекс упражнений, направленных на нормализацию работы толстого кишечника.

Слабительные средства 1. Увеличивающие объем кишечного содержимого или гидрофильные вещества (морская капуста, клетчатка пшеницы, отруби, семена подорожника, семя льна, целлюлоза, лактулоза), ; 2. Препараты, стимулирующие действие кишечника, вызывающие раздражение рецепторов слизистой оболочки толстой кишки (антрахиноны-корень ревеня, кора крушины, лист сенны, Регулакс, Бисакодил, касторовое масло) 3. Солевые слабительные (магния сульфат, натрия сульфат). Их действие приводит к увеличению объема кишечного содержимого, более жидкой консистенции каловых масс, уменьшению времени пассажа содержимого по кишечнику 4. Препараты, размягчающие фекалии (вазелиновое масло)
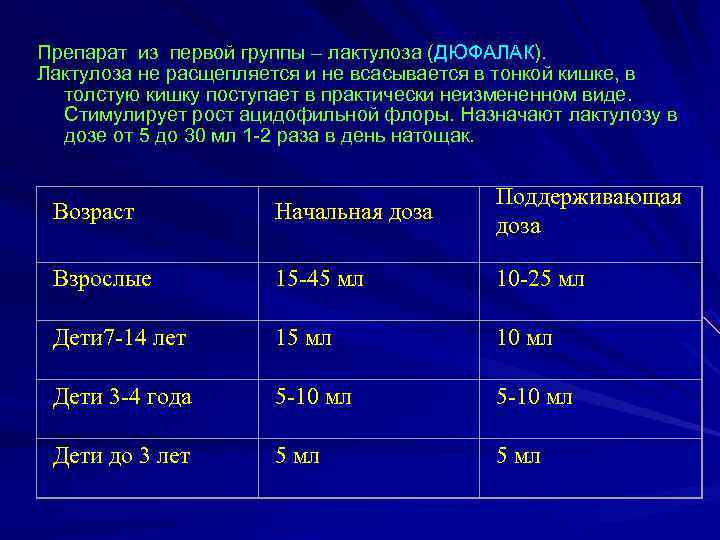
Препарат из первой группы – лактулоза (ДЮФАЛАК). Лактулоза не расщепляется и не всасывается в тонкой кишке, в толстую кишку поступает в практически неизмененном виде. Стимулирует рост ацидофильной флоры. Назначают лактулозу в дозе от 5 до 30 мл 1 -2 раза в день натощак. Поддерживающая Возраст Начальная доза Взрослые 15 -45 мл 10 -25 мл Дети 7 -14 лет 15 мл 10 мл Дети 3 -4 года 5 -10 мл Дети до 3 лет 5 мл

Эспумизан - в капсулах, эмульсии Применяется у взрослых и детей разного возраста при избыточном образовании и скоплении газов в ЖКТ При чрезмерном газообразовании у взрослых и детей старшего возраста: по 1 -2 капсулы 3 -5 раз в день или 1 -2 чайные ложки Эспумизана эмульсии в день, у детей раннего возраста - по 1 чайной ложке 3 -5 раз в день.

Из средств, увеличивающих объем содержимого кишечника, часто применяют пшеничные отруби: детям старше 10 лет по 1 ч. л. 3 раза в день; до 10 лет 0, 5 ч. л. 3 раза в день. Эта доза дается в течение 2 недель, далее дозу увеличивают до 1 ст. л. 3 раза в день; у детей до 10 лет по 1 дес. ложке, продолжают прием еще 3— 4 недели. При нормализации стула дозу снижают до 1— 1, 5 ч. л. 3 раза в день и эту дозу дают весь зимне-весенний период. Такая дозировка снижает частоту таких побочных эффектов, как вздутие живота, чувство полноты, тяжесть в животе. При приеме отрубей рекомендуется обильное питье во избежание уплотнения каловых масс.

Слабительные средства осмотического действия Форлакс, назначают утром натощак из расчета 5 г на 35 кг массы тела (1/2 пакетика) растворенный в 200 мл кипяченной воды. Эффект наступает на 3 -5 день, доза может корректироваться но не должна превышать 15 г в сутки. Далее переходят на поддерживающую дозу курсом не менее 15 дней.

Солевые слабительные имеют ряд побочных действий (дегидратация организма, усиление перистальтики тонкой кишки, системное действие на организм), поэтому солевые слабительные применяются очень редко.

Препаратом, размягчающим фекальные массы, является вазелиновое масло. Оно показано детям с условно- рефлекторным или «сдерживающими» запорами. Вазелиновое масло размягчает каловые массы и способствует формированию их объема. Частота приема 1 -2 раза в день между приемами пищи, не более 7 дней. Назначается натощак, наслоив на ¼ стакана прохладной воды по 3 г/кг: до 1 года назначают 2, 5 - 5 мл в 1 -3 года - 5 -10 мл, детям старше 4 -х лет – 10 -15 мл Отрицательное свойство препарата снижение всасывания жирорастворимых витаминов, что ведет к их дефициту. Также отмечается повышение риска образования злокачественных опухолей ЖКТ применение вазелинового масла.

В последние время появились прокинетики нового поколения: координакс (цизаприд), мотилиум: Цизаприд- выпускается в форме суспензии и в таблетках. Доза цизаприда для детей: с весом до 25 кг – 0, 2 мг/кг, 2 -3 раза в день; от 25 до 50 кг максимальная суточная доза 20 мг, 2 р/д вес более 50 кг- взрослая доза, 10 мг 3 раза в сутки За 15 -20 минут до еды. Возможен длительный прием до 2 -3 мес. Из побочных эффектов , оказывает кардиотоксический эффект. Осторожно детям с сердечно-сосудистыми заболеваниями !!!

Мотилиум- как средство монотерапии не дает ожидаемого результата при лечении запоров у детей, но может применяться в комплексной терапии, особенно при сочетании запоров с поражениями верхнего отдела пищеварительного тракта. Препарат назначается - по 5— 10 мг 3 раза в день (таблетки по 10 мг) за 10— 30 минут до еды, в течение 3— 4 недель

При спастических запорах для снижения тонуса кишечника –назначают миотропные спазмолитики (но-шпа, папаверин), 5 -7 дней. Целесообразно назначение селективных холинолитиков. Короткими курсами назначают ферменты.

Местное лечение Если есть трещины, геморроидальная болезнь- применяют сидячие ванны с раствором перманганата калия 1: 1000, введение в анальный канал мази Вишневского, облепиховое масло. Хороший эффект оказывают мазь и свечи Проктоседил. Ректальные капсулы вводят утром и вечером. Мазь наносят на анльную область после каждого акта дефекации. Применяют не более 7 дней. При ограниченном перианальном поражении кожи аллергической природы в течение нескольких дней (2 -3 дня) показаны гормональные мази и свечи ультрапрокт. Свечи вводят 1 раз в сутки после дефекации, мазь наносится 1 -2 раза в день тонким слоем на кожу анальной области после подмывания теплой водой с детским мылом.

Травы назначаются в виде настоев, отваров, различных слабительных чаев. Во избежание привыкания к сборам и снижения эффективности лечебного воздействия мы рекомендуем после каждого курса лечения давать перерыв на 1 -2 недели и после 2 -3 курсов лечения одним из сборов перейти на лечение другим, обладающим аналогичным действием. Травы можно использовать с лечебно-профилактической целью. В период обострения слабительные травы сочетаются с травами, оказывающими спазмолитическое, обезболивающее и противовоспалительное действия (календула, ромашка, тысячелетник, можжевельник обыкновенный).

Медикаментозную терапию должны дополнять физиотерапевтическое лечение, лечебная физкультура(ЛФК), массаж. При спастических запорах лучше применять электрофорез с папаверином, но-шпой(№ 8 -12); индуктотермия области живота(№ 5 -8); апликации озокерита на область живота(№ 6 -8). При атонических запорах диодинамические токи на область живота, гальванизация и электрофорез, Са++ на область живота и сегментарные зоны(верхний поясничный отдел позвоночника)- № 10 -12. Одно из ведущих мест в лечении запоров, особенно осложненных недержанием кала, является электростимуляция. Электростимуляция -метод электролечения с использованием различных импульсных токов, для изменения функционального состояния мышц и нервов. Электростимуляция поддерживает сократительную способность мышц, усиливает кровообращение и обменные процессы в тканях. Электростимуляция сфинктерного аппарата и прямой кишки проводиться эндоректально с помощью аппарата ФЭС-02, или СЭМ-02. Курс лечения состоит из 8 -12 сеансов, 2 -3 раза в год.
ЗАПОРЫ У ДЕТЕЙ 2011.ppt
- Количество слайдов: 43

