Холецистектомия БИВ.ppt
- Количество слайдов: 22
 Запорожский государственный медицинский университет Лапароскопическая холецистэктомия Студентка 6 курса I медицинского факультета Брит И. В.
Запорожский государственный медицинский университет Лапароскопическая холецистэктомия Студентка 6 курса I медицинского факультета Брит И. В.
 Актуальность темы: l l l В настоящее время лапароскопическая холецистэктомия является одним из наиболее популярных методов лечения холелитиаза как в нашей стране, так и за рубежом. Эта операция заслуженно считается «золотым стандартом» лечения желчекаменной болезни. Её внедрение позволило значительно снизить число послеоперационных осложнений, сократить сроки стационарного лечения и период реабилитации больных. Одним из факторов сдерживающих широкое внедрение лапароскопических технологий в хирургии до настоящего времени является трудности дифференциации и выделения важных анатомических структур в условиях ограниченной видимости при выполнении операции через лапароскопический доступ. Согласно данным зарубежных авторов в Европе и США ятрогенное повреждение внепечёночных желчных протоков при лапароскопической холецистэктомии отмечается в 2, 7% случаев.
Актуальность темы: l l l В настоящее время лапароскопическая холецистэктомия является одним из наиболее популярных методов лечения холелитиаза как в нашей стране, так и за рубежом. Эта операция заслуженно считается «золотым стандартом» лечения желчекаменной болезни. Её внедрение позволило значительно снизить число послеоперационных осложнений, сократить сроки стационарного лечения и период реабилитации больных. Одним из факторов сдерживающих широкое внедрение лапароскопических технологий в хирургии до настоящего времени является трудности дифференциации и выделения важных анатомических структур в условиях ограниченной видимости при выполнении операции через лапароскопический доступ. Согласно данным зарубежных авторов в Европе и США ятрогенное повреждение внепечёночных желчных протоков при лапароскопической холецистэктомии отмечается в 2, 7% случаев.
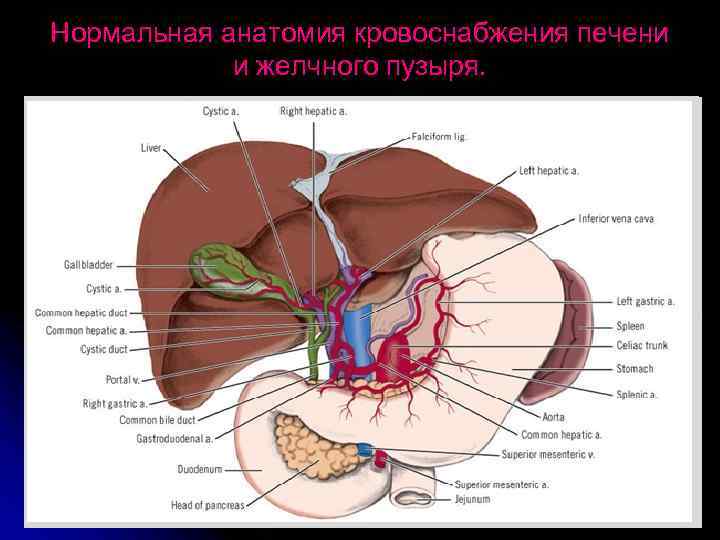 Нормальная анатомия кровоснабжения печени и желчного пузыря.
Нормальная анатомия кровоснабжения печени и желчного пузыря.
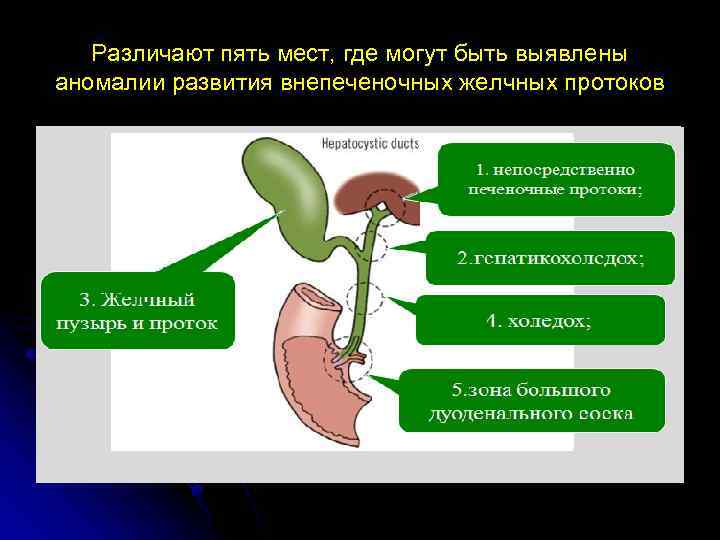 Различают пять мест, где могут быть выявлены аномалии развития внепеченочных желчных протоков
Различают пять мест, где могут быть выявлены аномалии развития внепеченочных желчных протоков
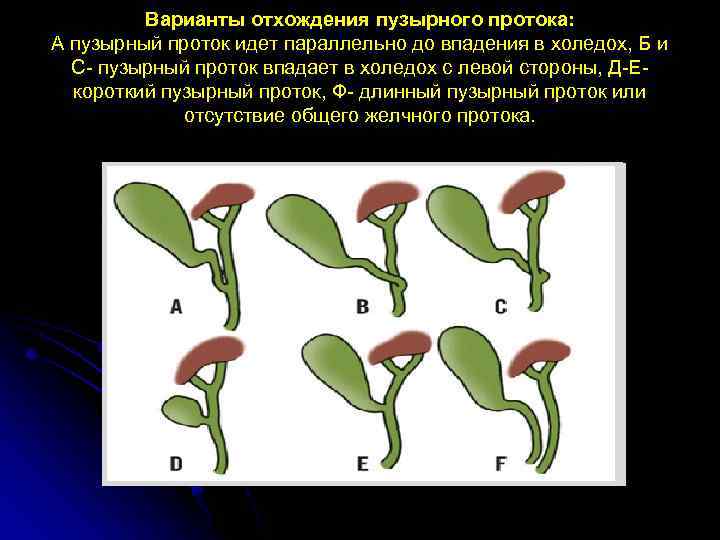 Варианты отхождения пузырного протока: А пузырный проток идет параллельно до впадения в холедох, Б и С- пузырный проток впадает в холедох с левой стороны, Д-Екороткий пузырный проток, Ф- длинный пузырный проток или отсутствие общего желчного протока.
Варианты отхождения пузырного протока: А пузырный проток идет параллельно до впадения в холедох, Б и С- пузырный проток впадает в холедох с левой стороны, Д-Екороткий пузырный проток, Ф- длинный пузырный проток или отсутствие общего желчного протока.
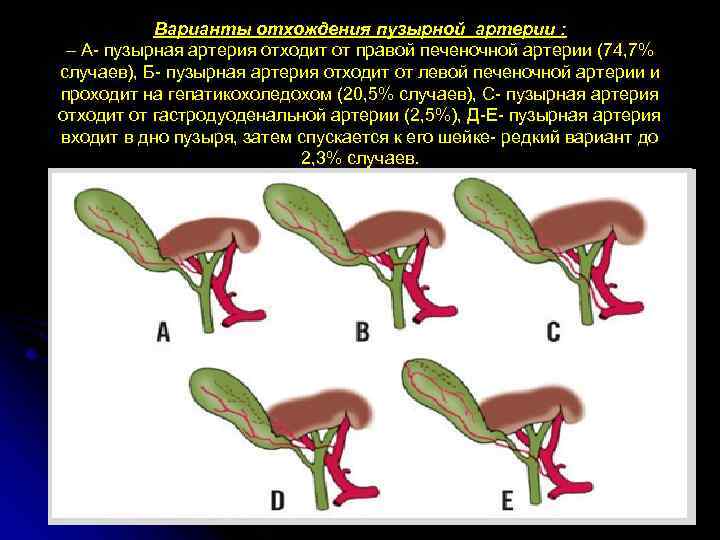 Варианты отхождения пузырной артерии : – А- пузырная артерия отходит от правой печеночной артерии (74, 7% случаев), Б- пузырная артерия отходит от левой печеночной артерии и проходит на гепатикохоледохом (20, 5% случаев), С- пузырная артерия отходит от гастродуоденальной артерии (2, 5%), Д-Е- пузырная артерия входит в дно пузыря, затем спускается к его шейке- редкий вариант до 2, 3% случаев.
Варианты отхождения пузырной артерии : – А- пузырная артерия отходит от правой печеночной артерии (74, 7% случаев), Б- пузырная артерия отходит от левой печеночной артерии и проходит на гепатикохоледохом (20, 5% случаев), С- пузырная артерия отходит от гастродуоденальной артерии (2, 5%), Д-Е- пузырная артерия входит в дно пузыря, затем спускается к его шейке- редкий вариант до 2, 3% случаев.
 Показания к проведению холецистэктомии с использованием лапароскопической техники: хронический калькулезный холецистит; l полипы и холестероз желчного пузыря; l острый холецистит (в первые 2 -3 сут от начала заболевания); l хронический бескаменный холецистит; l бессимптомный холецистолитиаз (крупные и мелкие конкременты). l
Показания к проведению холецистэктомии с использованием лапароскопической техники: хронический калькулезный холецистит; l полипы и холестероз желчного пузыря; l острый холецистит (в первые 2 -3 сут от начала заболевания); l хронический бескаменный холецистит; l бессимптомный холецистолитиаз (крупные и мелкие конкременты). l
 Противопоказания. В качестве основных противопоказаний к лапароскопической холецистэктомии следует рассматривать: l l l выраженные легочно-сердечные нарушения; нарушения свертывающей системы крови; поздние сроки беременности; злокачественное поражение желчного пузыря; перенесенные операции на верхнем этаже брюшной полости.
Противопоказания. В качестве основных противопоказаний к лапароскопической холецистэктомии следует рассматривать: l l l выраженные легочно-сердечные нарушения; нарушения свертывающей системы крови; поздние сроки беременности; злокачественное поражение желчного пузыря; перенесенные операции на верхнем этаже брюшной полости.
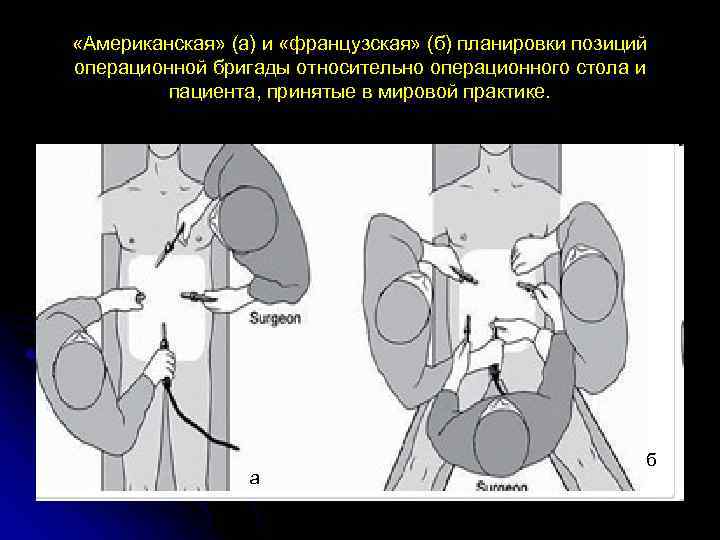 «Американская» (а) и «французская» (б) планировки позиций операционной бригады относительно операционного стола и пациента, принятые в мировой практике. а б
«Американская» (а) и «французская» (б) планировки позиций операционной бригады относительно операционного стола и пациента, принятые в мировой практике. а б
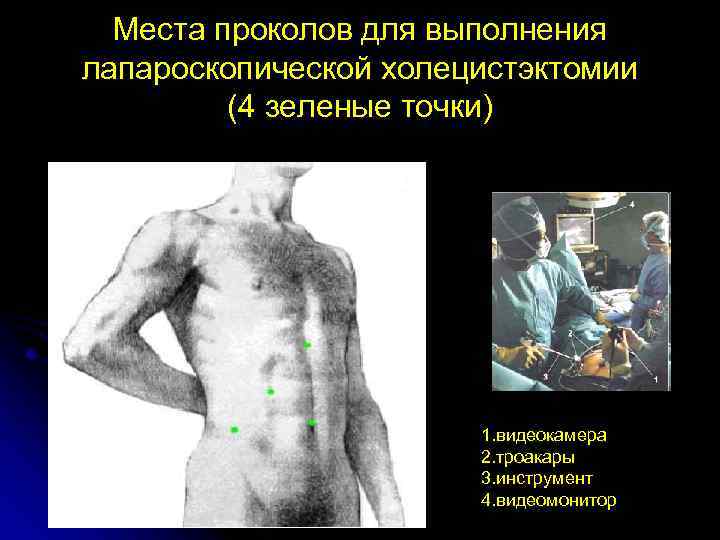 Места проколов для выполнения лапароскопической холецистэктомии (4 зеленые точки) 1. видеокамера 2. троакары 3. инструмент 4. видеомонитор
Места проколов для выполнения лапароскопической холецистэктомии (4 зеленые точки) 1. видеокамера 2. троакары 3. инструмент 4. видеомонитор
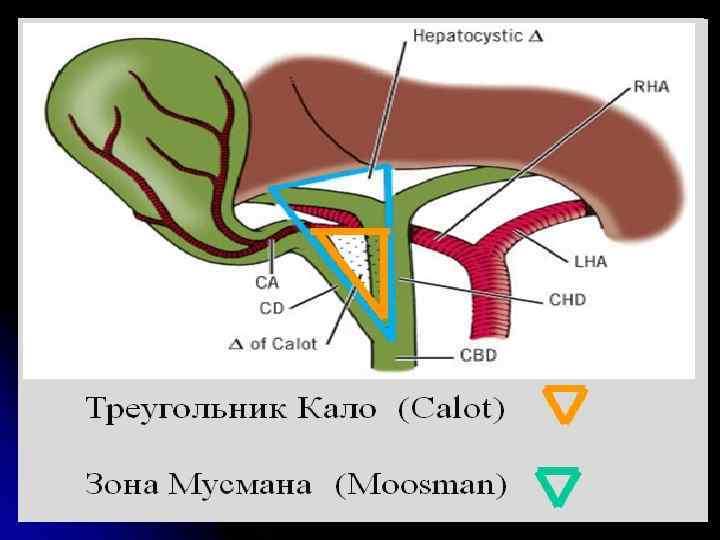
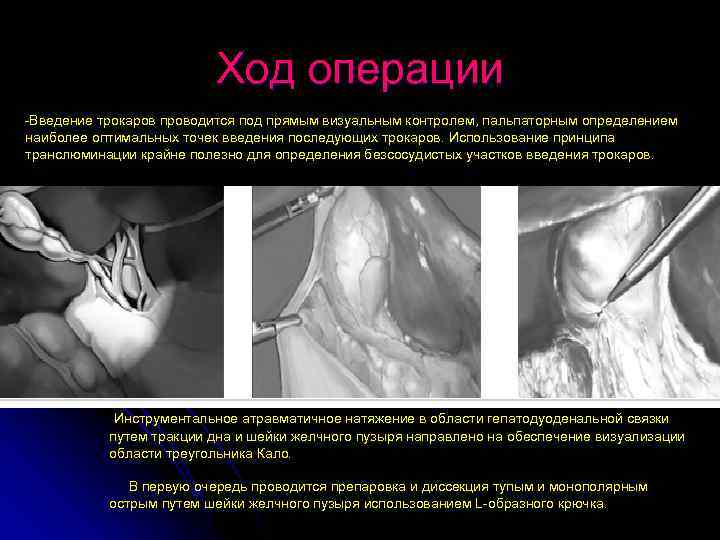 Ход операции -Введение трокаров проводится под прямым визуальным контролем, пальпаторным определением наиболее оптимальных точек введения последующих трокаров. Использование принципа транслюминации крайне полезно для определения безсосудистых участков введения трокаров. Инструментальное атравматичное натяжение в области гепатодуоденальной связки путем тракции дна и шейки желчного пузыря направлено на обеспечение визуализации области треугольника Кало. В первую очередь проводится препаровка и диссекция тупым и монополярным острым путем шейки желчного пузыря использованием L-образного крючка.
Ход операции -Введение трокаров проводится под прямым визуальным контролем, пальпаторным определением наиболее оптимальных точек введения последующих трокаров. Использование принципа транслюминации крайне полезно для определения безсосудистых участков введения трокаров. Инструментальное атравматичное натяжение в области гепатодуоденальной связки путем тракции дна и шейки желчного пузыря направлено на обеспечение визуализации области треугольника Кало. В первую очередь проводится препаровка и диссекция тупым и монополярным острым путем шейки желчного пузыря использованием L-образного крючка.
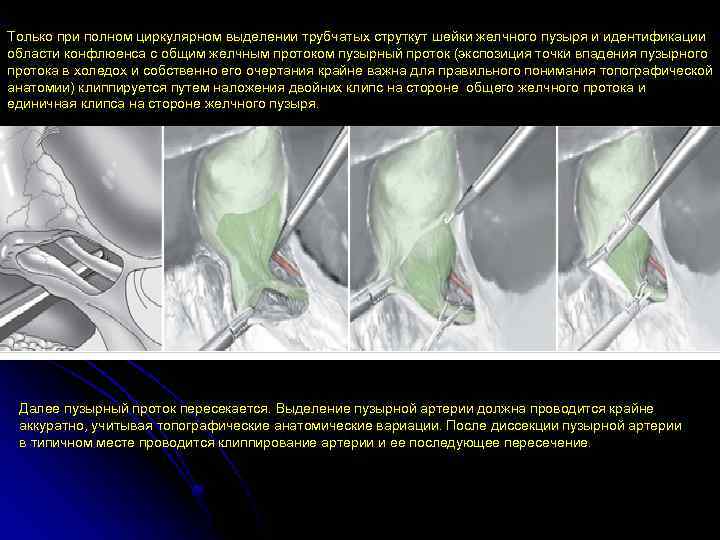 Только при полном циркулярном выделении трубчатых струткут шейки желчного пузыря и идентификации области конфлюенса с общим желчным протоком пузырный проток (экспозиция точки впадения пузырного протока в холедох и собственно его очертания крайне важна для правильного понимания топографической анатомии) клиппируется путем наложения двойних клипс на стороне общего желчного протока и единичная клипса на стороне желчного пузыря. Далее пузырный проток пересекается. Выделение пузырной артерии должна проводится крайне аккуратно, учитывая топографические анатомические вариации. После диссекции пузырной артерии в типичном месте проводится клиппирование артерии и ее последующее пересечение.
Только при полном циркулярном выделении трубчатых струткут шейки желчного пузыря и идентификации области конфлюенса с общим желчным протоком пузырный проток (экспозиция точки впадения пузырного протока в холедох и собственно его очертания крайне важна для правильного понимания топографической анатомии) клиппируется путем наложения двойних клипс на стороне общего желчного протока и единичная клипса на стороне желчного пузыря. Далее пузырный проток пересекается. Выделение пузырной артерии должна проводится крайне аккуратно, учитывая топографические анатомические вариации. После диссекции пузырной артерии в типичном месте проводится клиппирование артерии и ее последующее пересечение.
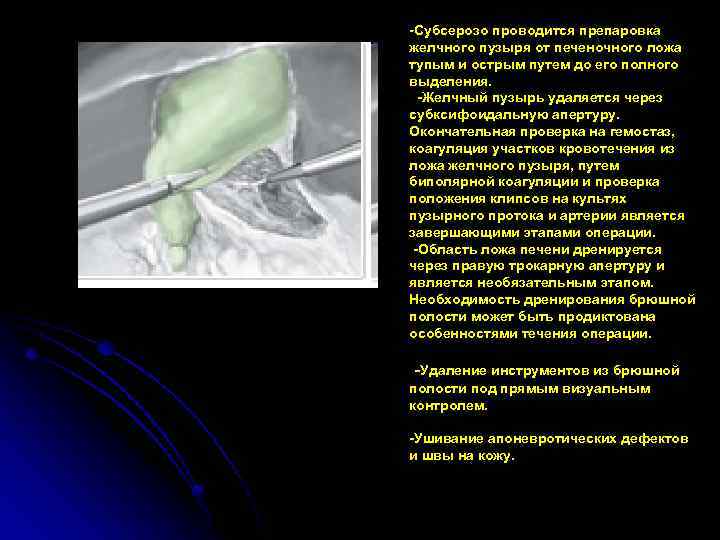 -Субсерозо проводится препаровка желчного пузыря от печеночного ложа тупым и острым путем до его полного выделения. -Желчный пузырь удаляется через субксифоидальную апертуру. Окончательная проверка на гемостаз, коагуляция участков кровотечения из ложа желчного пузыря, путем биполярной коагуляции и проверка положения клипсов на культях пузырного протока и артерии является завершающими этапами операции. -Область ложа печени дренируется через правую трокарную апертуру и является необязательным этапом. Необходимость дренирования брюшной полости может быть продиктована особенностями течения операции. -Удаление инструментов из брюшной полости под прямым визуальным контролем. -Ушивание апоневротических дефектов и швы на кожу.
-Субсерозо проводится препаровка желчного пузыря от печеночного ложа тупым и острым путем до его полного выделения. -Желчный пузырь удаляется через субксифоидальную апертуру. Окончательная проверка на гемостаз, коагуляция участков кровотечения из ложа желчного пузыря, путем биполярной коагуляции и проверка положения клипсов на культях пузырного протока и артерии является завершающими этапами операции. -Область ложа печени дренируется через правую трокарную апертуру и является необязательным этапом. Необходимость дренирования брюшной полости может быть продиктована особенностями течения операции. -Удаление инструментов из брюшной полости под прямым визуальным контролем. -Ушивание апоневротических дефектов и швы на кожу.
 осложнения лапароскопической холецистэктомии: l Интраоперационные; l Послеоперационные: местные и общие.
осложнения лапароскопической холецистэктомии: l Интраоперационные; l Послеоперационные: местные и общие.
 Интраоперационные осложнения: l - возникающие на этапе введения лапароскопа и подведения инструментов к зоне операции – эмфизема; кровотечение; повреждение полых и паренхиматозных органов, магистральных сосудов; l - возникающие во время выполнения холецистэктомии – перфорация желчного пузыря; кровотечение из сосудов желчного пузыря, его ложа и окружающих органов; повреждение этих органов; полное или частичное повреждение внепеченочных желчных протоков; l - возникающие на этапе извлечения желчного пузыря из брюшной полости и завершения операции – инфицирование брюшной полости и операционной раны; кровотечение из брюшной стенки; подшивание органов брюшной полости при ушивании раны.
Интраоперационные осложнения: l - возникающие на этапе введения лапароскопа и подведения инструментов к зоне операции – эмфизема; кровотечение; повреждение полых и паренхиматозных органов, магистральных сосудов; l - возникающие во время выполнения холецистэктомии – перфорация желчного пузыря; кровотечение из сосудов желчного пузыря, его ложа и окружающих органов; повреждение этих органов; полное или частичное повреждение внепеченочных желчных протоков; l - возникающие на этапе извлечения желчного пузыря из брюшной полости и завершения операции – инфицирование брюшной полости и операционной раны; кровотечение из брюшной стенки; подшивание органов брюшной полости при ушивании раны.
 Послеоперационные осложнения: l - местные – кровотечение; гематома; желчеистечение; инфильтраты и абсцессы в подпеченочном пространстве и других отделах брюшной полости; перитонит; нагноение ран; механическая желтуха вследствие резидуальных камней и повреждения протоков; панкреатит. l - общие – пневмония; тромбоэмболия легочной артерии; обострение сердечнососудистых заболеваний.
Послеоперационные осложнения: l - местные – кровотечение; гематома; желчеистечение; инфильтраты и абсцессы в подпеченочном пространстве и других отделах брюшной полости; перитонит; нагноение ран; механическая желтуха вследствие резидуальных камней и повреждения протоков; панкреатит. l - общие – пневмония; тромбоэмболия легочной артерии; обострение сердечнососудистых заболеваний.
 Показания к конверсии проведении лапароскопической холецистэктомии: Основные мотивы в принятии решения о переходе — необходимость и благоразуми l а. Первое абсолютное показание к конверсии — осложнение, не устранимое эндохирургически. Это может быть кровотечение или повреждение полого органа (кишечника, мочеточника, желчевыводящих путей). Необходимость в переходе может возникнуть на любом этапе операции, иногда совершенно неожиданно. Поэтому эндохирургическое вмешательство следует выполнять в тех же условиях, что и традиционную процедуру, при наличии полного набора инструментов для открытой хирургии. Второе абсолютное показание к переходу — выход из строя какой-либо части оборудования во время операции. В эндохирургии используют сложную и хрупкую технику, требующую постоянного ухода. Если быстрое устранение неисправности или замена невозможна, процедуру необходимо прервать. Поэтому хирург в большей степени, чем при открытых операциях, находится в зависимости от состояния оборудования. Перед каждой операцией он должен персонально убедиться в том, что весь комплекс исправен и находится в рабочем состоянии. l б. Переход по благоразумию показан при значительных технических сложностях, они возникают при выраженных воспалительно-инфильтративных изменениях в зоне расположения жизненно важных структур, массивных абсцессах, крупных опухолях. Другая причина — неожиданные анатомические аномалии. Наиболее частая причина перехода по благоразумию — недостаток опыта. Каждый врач должен объективно оценивать своё мастерство и не упорствовать в продолжении видеоэндоскопической операции, повышая риск для пациента. .
Показания к конверсии проведении лапароскопической холецистэктомии: Основные мотивы в принятии решения о переходе — необходимость и благоразуми l а. Первое абсолютное показание к конверсии — осложнение, не устранимое эндохирургически. Это может быть кровотечение или повреждение полого органа (кишечника, мочеточника, желчевыводящих путей). Необходимость в переходе может возникнуть на любом этапе операции, иногда совершенно неожиданно. Поэтому эндохирургическое вмешательство следует выполнять в тех же условиях, что и традиционную процедуру, при наличии полного набора инструментов для открытой хирургии. Второе абсолютное показание к переходу — выход из строя какой-либо части оборудования во время операции. В эндохирургии используют сложную и хрупкую технику, требующую постоянного ухода. Если быстрое устранение неисправности или замена невозможна, процедуру необходимо прервать. Поэтому хирург в большей степени, чем при открытых операциях, находится в зависимости от состояния оборудования. Перед каждой операцией он должен персонально убедиться в том, что весь комплекс исправен и находится в рабочем состоянии. l б. Переход по благоразумию показан при значительных технических сложностях, они возникают при выраженных воспалительно-инфильтративных изменениях в зоне расположения жизненно важных структур, массивных абсцессах, крупных опухолях. Другая причина — неожиданные анатомические аномалии. Наиболее частая причина перехода по благоразумию — недостаток опыта. Каждый врач должен объективно оценивать своё мастерство и не упорствовать в продолжении видеоэндоскопической операции, повышая риск для пациента. .
 Холецистэктомия по Прибраму l Переднебоковые стенки пузыря иссекают до уровня шейки, аспирируют содержимое пузыря, удаляют камни. В шейку ЖП и пузырный проток вводят металлический или пластиковый зонд, ориентируясь на который определяют расположение пузырного протока в инфильтрированных тканях. В случаях, когда удается идентифицировать пузырный проток и ВЖП, пузырный проток очень аккуратно «обходят» диссектором и перевязывают в массе ткани. l После этого шейку ЖП рассекают вплоть до пузырного протока, но так, чтобы до ранее наложенной лигатуры осталось 2 -3 мм нерассеченной стенки. Последнее условие необходимо соблюдать для того, чтобы не ослабла лигатура на пузырном протоке. Однако чаще идентифицировать трубчатые структуры в области резко инфильтрированной ПДС не удается. В таких случаях пузырный проток не лигируют. Желчеистечение из неперевязанного пузырного протока при отсутствии желчной гипертензии не возникает. l Слизистый слой задней стенки и шейки пузыря коагулируют до его полного разрушения. При этом лучше использовать биполярную коагуляцию, при наличии - аргоновый или плазменный «скальпель» . Подпеченочное пространство дренируют трубкой, которую выводят через контрапертуру.
Холецистэктомия по Прибраму l Переднебоковые стенки пузыря иссекают до уровня шейки, аспирируют содержимое пузыря, удаляют камни. В шейку ЖП и пузырный проток вводят металлический или пластиковый зонд, ориентируясь на который определяют расположение пузырного протока в инфильтрированных тканях. В случаях, когда удается идентифицировать пузырный проток и ВЖП, пузырный проток очень аккуратно «обходят» диссектором и перевязывают в массе ткани. l После этого шейку ЖП рассекают вплоть до пузырного протока, но так, чтобы до ранее наложенной лигатуры осталось 2 -3 мм нерассеченной стенки. Последнее условие необходимо соблюдать для того, чтобы не ослабла лигатура на пузырном протоке. Однако чаще идентифицировать трубчатые структуры в области резко инфильтрированной ПДС не удается. В таких случаях пузырный проток не лигируют. Желчеистечение из неперевязанного пузырного протока при отсутствии желчной гипертензии не возникает. l Слизистый слой задней стенки и шейки пузыря коагулируют до его полного разрушения. При этом лучше использовать биполярную коагуляцию, при наличии - аргоновый или плазменный «скальпель» . Подпеченочное пространство дренируют трубкой, которую выводят через контрапертуру.
 Преимущества лапароскопии перед лапаротомией l l l l Малое повреждение тканей передней брюшной стенки, поскольку для проведения операции используется четыре прокола, а не разрез; Незначительные боли после операции, утихающие в течение суток; Через несколько часов после окончания операции человек может ходить и совершать простые действия; Короткое пребывание в стационаре (1 – 4 дня); Быстрая реабилитация и восстановление трудоспособности; Низкий риск послеоперационной грыжи; Малозаметные или практически невидимые рубцы.
Преимущества лапароскопии перед лапаротомией l l l l Малое повреждение тканей передней брюшной стенки, поскольку для проведения операции используется четыре прокола, а не разрез; Незначительные боли после операции, утихающие в течение суток; Через несколько часов после окончания операции человек может ходить и совершать простые действия; Короткое пребывание в стационаре (1 – 4 дня); Быстрая реабилитация и восстановление трудоспособности; Низкий риск послеоперационной грыжи; Малозаметные или практически невидимые рубцы.
 Выводы l Практически все отзывы о лапароскопии желчного пузыря положительные, поскольку люди, перенесшие данную операцию, считают ее довольно быстрой, малотравматичной и не приводящей к необходимости длительного пребывания в больнице. l Отдельно стоит указать, на какие доставляющие неприятные ощущения моменты люди обращают внимание: вопервых, это боль в животе после операции, вовторых, трудно дышать из-за сдавления легких пузырем газа, который рассасывается в течение 2 – 4 дней, наконец и в-третьих, необходимость голодать суммарно в течение 1, 5 – 2 суток. Однако данные неприятные ощущения довольно быстро проходят, и люди считают, что их вполне можно перетерпеть, чтобы получить пользу от операции.
Выводы l Практически все отзывы о лапароскопии желчного пузыря положительные, поскольку люди, перенесшие данную операцию, считают ее довольно быстрой, малотравматичной и не приводящей к необходимости длительного пребывания в больнице. l Отдельно стоит указать, на какие доставляющие неприятные ощущения моменты люди обращают внимание: вопервых, это боль в животе после операции, вовторых, трудно дышать из-за сдавления легких пузырем газа, который рассасывается в течение 2 – 4 дней, наконец и в-третьих, необходимость голодать суммарно в течение 1, 5 – 2 суток. Однако данные неприятные ощущения довольно быстро проходят, и люди считают, что их вполне можно перетерпеть, чтобы получить пользу от операции.
 Благодарю за внимание!
Благодарю за внимание!


