osteomielit_ostryi_i_hronicheskii.ppt
- Количество слайдов: 51

Запорожский государственный медицинский университет Кафедра общей хирургии с уходом за больными ЛЕКЦИЯ Острый и хронический остеомиелит д. мед н. , профессор Капшитарь А. В.

В 1831 г. Рейно ввёл термин ОСТЕОМИЕЛИТ(от греч. osteon-кость, myelos-мозг) для обозначения воспалительного заболевания кости и костного мозга.
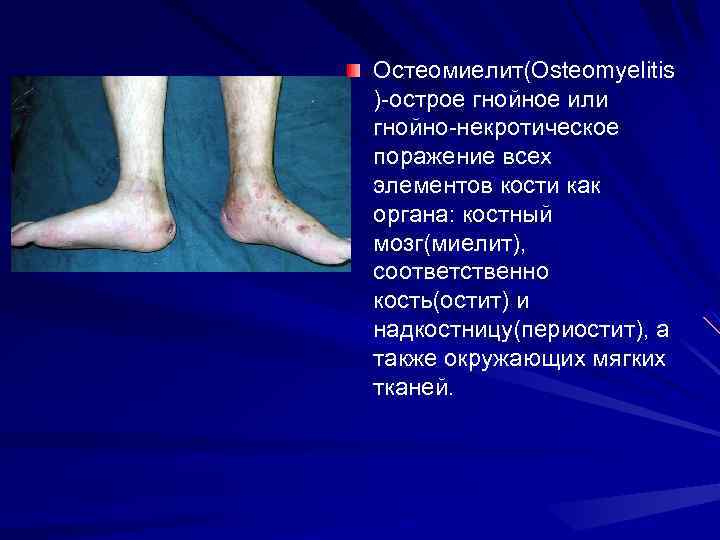
Остеомиелит(Osteomyelitis )-острое гнойное или гнойно-некротическое поражение всех элементов кости как органа: костный мозг(миелит), соответственно кость(остит) и надкостницу(периостит), а также окружающих мягких тканей.

Классификация остеомиелитов по способу проникновения инфекционных возбудителей в кость и по патогенезу: 1. Гематогенный остеомиелит: острый, подострый, хронический; 2. Негематогенный остемиелит Остеомиелит травматического происхождения (посттравматический остеомиелит): а) посттравматический остеомиелит, как осложнение открытых переломов; б) огнестрельный остеомиелит; в) послеоперационный остеомиелит; г) пострадиационный остеомиелит. Частота различных форм остеомиелита: 1. Послеоперационный; 2. Посттравматический; 3. Огнестрельный; 4. Гематогенный.

Классификация остеомиелитов по этиологии: Неспецифический остеомиелит(вызывается неспецифическими гноеродными микроорганизмами) Специфический остеомиелит (вызывается специфической микрофлорой: туберкулёз, сифилис, бруцеллёёз, лепра)
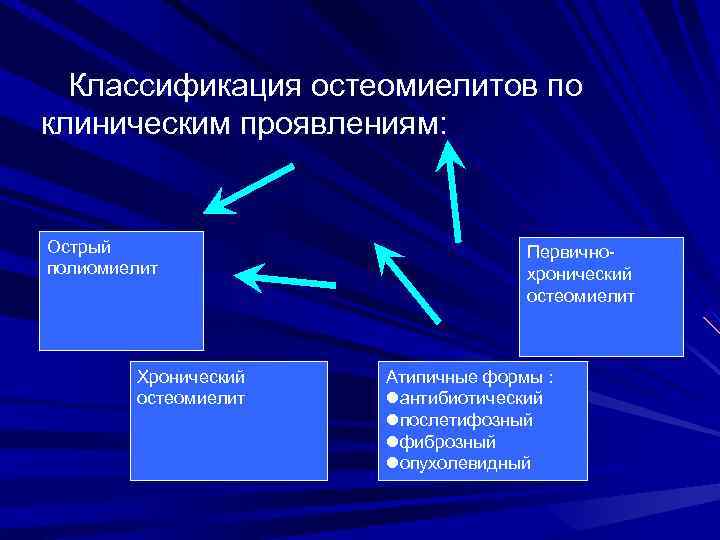
Классификация остеомиелитов по клиническим проявлениям: Острый полиомиелит Хронический остеомиелит Первичнохронический остеомиелит Атипичные формы : lантибиотический lпослетифозный lфиброзный lопухолевидный

Классификация остаомиелитов согласно пути проникновения инфекции в кость: • Эндогенный • Экзогенный
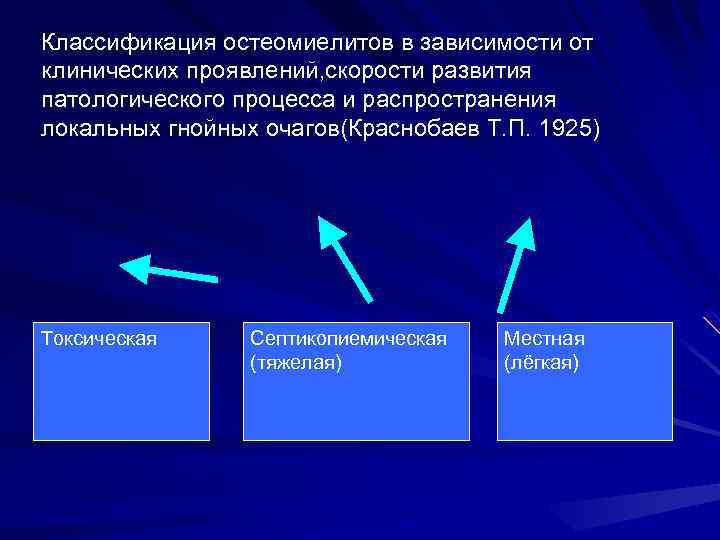
Классификация остеомиелитов в зависимости от клинических проявлений, скорости развития патологического процесса и распространения локальных гнойных очагов(Краснобаев Т. П. 1925) Токсическая Септикопиемическая (тяжелая) Местная (лёгкая)

1. 3 -10% 2. 90 -97% Частота острого гематогенног о остеомиелит
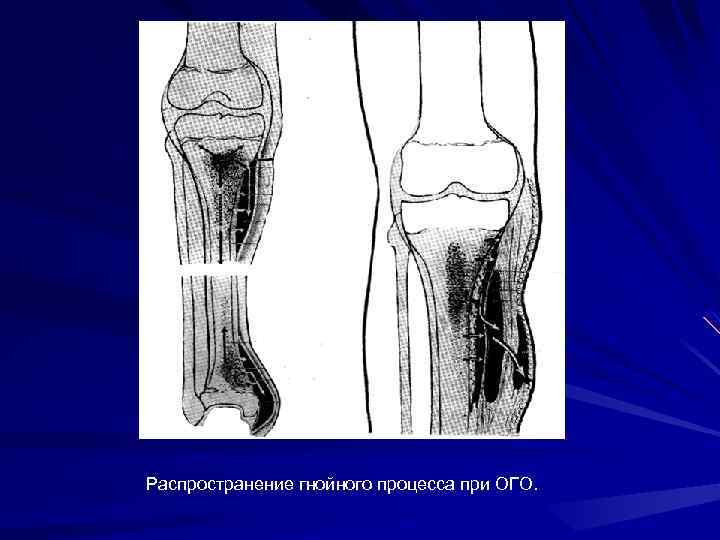
Распространение гнойного процесса при ОГО.

Приблизительно у одной трети больных острый воспалительный процесс переходит в подострый, а затем и хронический (М. В. Гринев, 1977). Патологическую основу подострой и хронической стадии остеомиелита составляют сформировавшиеся участки костной деструкции, секвестры и свищи. Острый гематогенный остеомиелит чаще всего возникает в детском возрасте. Начало заболевания острое. Первое, что должно насторожить врача в отношении развития остеомиелита, - это спонтанная боль в конечности. Она имеет ноющий характер, затем быстро усиливается, становиться распирающей, а при малейшем движении значительно усиливается, что свидетельствует о начинающемся воспалении костного мозга и является следствием внутрикостной гипертензии. Боль исчезает или значительно уменьшается при самопроизвольном вскрытии гнойника, т. е. прорыве гноя под надкостницу, а затем в мягкие ткани.
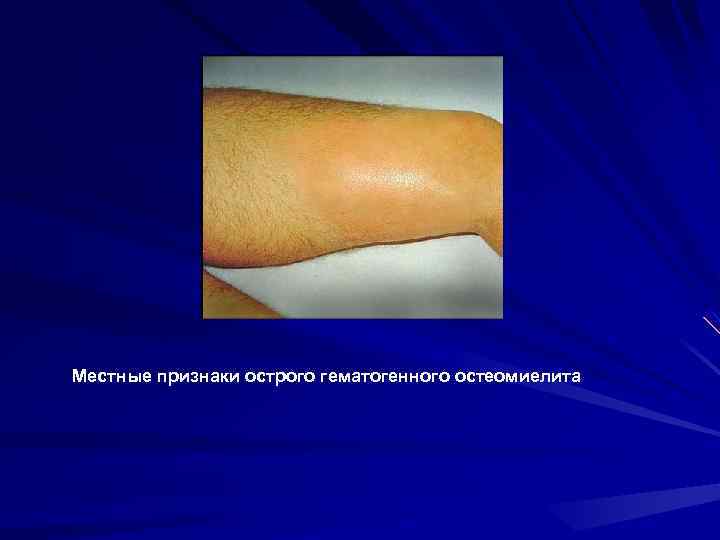
Местные признаки острого гематогенного остеомиелита

Для остеомиелита есть «излюбленные» локализации. Чаще он поражает участки кости, которые участвуют в росте конечности в длину. В первую очередь страдают дистальная треть бедренной кости и проксимальная треть большеберцовой кости. Следующими по частоте поражения следует плечевая (верхняя треть), малоберцовая и локтевая кости, ключица Костные изменения в ответ на острое воспаление костного мозга, которые удается увидеть на рентгенограммах, появляются с 10 -14 -го дня от начала заболевания и проявляются разрежением костной структуры, остеопорозом в области, соответствующей зоне воспаления, чаще всего в метафизе. Рисунок кости становиться смазанным, происходит истончение или исчезновение костных балок как следствие усиленной резорбции. Рассасывание их способствует слиянию межбалочных пространств, что приводит к образованию крупнопятнистого рисунка губчатого вещества, происходит разволокнение коркового слоя. Относительно рано, хотя и со значительным опозданием по сравнению с клиникой, проявляется отслоенный или линейный периостит.

Измерение внутрикостного давления. Пункция костномозговой полости производиться иглой для внутрикостной анестезии (диаметр 0. 1 см), которая соединяется с системой трубок, заполненных физиологическим раствором с гепарином, и манометром. Регистрируется различный по темпу подъём уровня водного столба в зависимости от степени внутрикостного давления. При измерении у больных с острым остеомиелитом внутрикостное давление достигает уровня 300 -400 мм вод. ст. в течение 5 -10 мин измерения, в то время как у здоровых людей внутрикостное давление не превышает 50 мм вод. ст. за то же время измерения

Диагностика острого гематогенного остеомиелита. Диагностика трудна, процент ошибок достигает 44% (М. В. Гринев 1977 г. ) в клинике нет патогномоничных симптомов этого заболевания, чаще на первый план выступают общие симптомы. Пациенты нуждаются в экстренной госпитализации. Отношение к ним должно быть, как к потенциально септическому больному. Со стороны врача необходима такая же бдительность, как и к острому аппендициту до развития перитонита. Категорически следует отвергнуть динамическое наблюдение за больным в условиях стационара для уточнения диагноза остеомиелита. Информацию следует получить комплексным обследованием больного по стандартной методике «скрининг-теста»

Скрининг-тест – это диагностический алгоритм, т. е. последовательность и содержание ряда методов исследования, обеспечивающих постановку своевременного диагноза. Ранняя диагностика ограничивается 2 -3 часами. Пальпацией, перкуссией и термометрией кожи очерчивают с 4 х сторон локализацию очага воспаления. Делают насечку кожи и пунктируют мягкие ткани. Определяют температуру мышц и надкостницы. Затем проводят остеопункцию, забор биоптата. Последовательно измеряют внутрикостную температуру и давление. При наличии внутрикостной температуры менее 37, 2° и давления ниже 120 мм водного столба острый гематогенный остеомиелит исключают и иглу удаляют.

Под ранним лечением острого гематогенного остеомиелита следует понимать лечение, начатое сразу же после первых признаков болезни. Лечение в начальной стадии воспаления, в период отека периваскулярной клетчатки костного мозга, когда сосуды кости ещё не полностью сдавлены, позволяет надеяться на более тесный контакт антибиотиков с очагом воспаления, а следовательно, создает предпосылки для полного терапевтического эффекта.

В основе современного лечения больных острым гематогенным остеомиелитом лежат принципы, изложенные в 1925 году Т. П. Краснобаевым: 1. Непосредственное воздействие на возбудителя заболевания; 2. Повышение резистентности организма к инфекционному началу; 3. Лечение местного очага.

Антибиотикотерапия должна носить строго направленный характер в зависимости от результатов бактериологического исследования и определения чувствительности возбудителя к тому или иному антибиотику. нужно принципиально назначать антибиотики с момента установления диагноза. Целесообразно проведение массивной антибактериальной терапии различными препаратами. Когда из гнойного очага выделяют определенный микробный штамм, следует назначать антибиотики строго направленного действия. Комбинаций по возможности избегают, поскольку это чаще обуславливает побочные реакции.

Схемы лечения: Трех компонентная : β-лактамный препарат + аминогликозид + антибактероидное химиотерапевтическое средство (метрогил, клиндамицин). Двухкомпонентная : цефалоспорины III поколения + аминогликозид. Однокомпонентная : цефалопрорины IV поколения; карбапенемы; фторхиинолоны IV поколения: грепафлоксацин, левафлоксацин, тровафлоксацин. Смена антибиотиков происходит через 7 -10 дней. Общий срок антибактериальной терапии равен 1 -1, 5 мес.

Наиболее рациональным методом оперативного лечения больных острым гематогенным остеомиелитом является остеоперфорация, смысл и значение которой состоит прежде всего в создании декомпрессии костномозговой полости, находящейся при воспалении костного мозга под повышенным давлением. Именно поэтому данную операцию называют декомпрессивной остеоперфорацией. Образованные в кортикальном слое фрезевые отверстия являются теми клапанами, с помощью которых происходит снижение внутрикостного давления, что в свою очередь способствует улучшению кровообращения в костно-мозговой полости, а следовательно, и лучшему контакту антибиотиков с микрофлорой. Кроме того, фрезевые отверстия выполняют дренажную функцию, а также обеспечивают снятие болевого синдрома.

Таким образом, успех лечения острого гематогенного остеомиелита определяется ранней диагностикой заболевания, своевременным оперативным лечением (остеоперфорацией), целенаправленной антибактериальной терапией, адекватной инфузионной терапией и терапией, направленной на нормализацию защитных сил организма.

Абсцесс Броди вызывается, как правило, слабо вирулентной флорой, чаще всего патогенным стафилококком. Заболевание чаще всего развивается исподволь, незаметно для больного, без четких клинических проявлений. Клиника заболевания скудна: ноющие боли в области метафиза кости, усиливающиеся по ночам и после физическим нагрузок, локальная болезненность. Общая реакция на существующий гнойник отсутствует, но возможна при обострении заболевания. Данные рентгенографии: в области метафиза, в губчатом веществе большеберцовой кости (80% поражений приходиться на эту кость) определяется круглой или овальной формы полость с очерченными контурами и перифокальным остеосклерозом. Периостальные изменения прослеживаются не у всех больных.

Склерозирующий остеомиелит Гарре начинается подостро, без резких болей в конечности, без гипертермии. Образование флегмон и гнойных свищей наблюдается редко. Течение воспалительного процесса вялое. Клинически оно характеризуется болями в конечности, чаще ночными, нарушением её функции, умеренным повышением температуры, СОЭ и лейкоцитоза. Рентгенологически выявляется резко выраженный склероз диафизарной части длинной трубчатой кости (чаще большеберцовой). Но фоне склероза могут выявляться небольшие (до 0, 5 см в диаметре) очаги разряжения костной ткани. Костномозговая полость с течением времени сужается и может полностью склерозироваться; одновременно диафиз кости веретенообразно утолщается.

Альбуминозный остеомиелит Оллье протекает без выраженной картины инфекционного заболевания, с незначительными локальными изменениями на конечности в виде небольшой инфильтрации мягких тканей и слабой гиперемии кожи. Особенностью данной формы остеомиелита является то, что вместо гноя в очаге скапливается серозная, богатая белком или муцином жидкость, что отразилось в названии этого заболевания. Вялое течение заболевания иногда осложняется деструкцией кости с образованием секвестров или вторичным присоединением инфекции.

Антибиотический остеомиелит охватывает те формы остеомиелита, при которых лечение антибиотиками не привело к полному выздоровлению, и они перешли в подострую и хроническую стадию, но подверглись значительным изменениям в смысле морфологического строения и клинического течения. В общих чертах он характеризуется угнетением деструкции, отсутствием периостального образования кости и оссификацией, отсутствием секвестрального "гроба", гнойно-некротическим расплавлением периоста, желатинозными стекловидными грануляциями и скудным восстановительным образованием костной ткани

К раневому остеомиелиту относятся посттравматический остеомиелит, осложняющий течение открытых переломов, огнестрельный – после различного вида ранений, послеоперационный – возникающий после оперативных вмешательств по поводу закрытых переломов, последствий травм и ортопедических заболеваний и пострадиационный (радиоостеомиелит).

Посттравматический остеомиелит также, как и гематогенный является заболеванием, а не местным процессом, так как, вопервых, он возникает от общих и локальных причин и, во-вторых, уже развившись, он вызывает в большей или меньшей степени поражение органов и систем больного.

Клиника посттравматического остеомиелита характеризуется острым, подострым и хроническим течением. Острая фаза заболевания обусловлена не только тяжелым разрушением в области перелома, но также кровопотерей и нарушением защитных сил организма больного. В этой стадии заболевания наблюдается высокая температура тела, выраженные изменения в периферической крови (нарастающая анемия, лейкоцитоз со сдвигом лейкоцитарной формулы влево, ускорение СОЭ и др. ). Количество лимфоцитов менее 1500 клеток в 1 мм 3 крови, снижение фагоцитарного показателя, титра комплемента, лизоцима свидетельствуют о понижении иммунореактивности больного. Местно отмечаются интенсивные боли в поврежденной конечности, особенно в области гнойного очага, увеличение её отека, обильное отделяемое из раны.

Необходимо проводить тщательное обследование больных, включающее исследование функции печени и почек, выявление диспротеинемии, нарушений углеводного и жирового обмена, кислотно-щелочного состояния, электролитного баланса, определение иммунореактивности пострадавшего. При обследовании пораженного сегмента конечности оценивается состояние мягких тканей, наличие свищей и их расположение, уровень имеющегося перелома, определение амплитуды движений в суставах, наличие и величина укорочения конечности. При выраженных трофических изменениях необходимо проводить исследование состояния кровообращения конечности (реовазография, пульсоплетизмография, ангиография и др. ). Рентгенологическое обследование очага поражения имеет решающее значение. Помимо типичной рентгенографии, необходимо использовать томографию, рентгенографию с прямым увеличением, при наличии свищей – фистулографию с раздельным контрастированием каждого свищевого хода, томофистулографию, КТ, ЯМРТ.

Антибактериальную терапию следует применять в строгом соответствии с данными антибиотикограммы. В предоперационном периоде антибактериальные препараты целесообразно назначать при обострении остеомиелитического процесса, при образовании флегмон, абсцессов, гнойных затеков и выраженных явлениях интоксикации. Главным образом антибактериальные препараты используются во время операции и в послеоперационном периоде путем создания наивысшей концентрации их в очаге поражения. При достаточно радикальном хирургическом вмешательстве и общем удовлетворительном состоянии больного антибактериальная терапия может не проводиться или используются антибиотики для местного применения, желательно в сочетании с протеолитическими ферментами.

Тактика хирургического лечения посттравматического остеомиелита определяется стадией заболевания, локализацией, распространенностью остеомиелитического процесса, состоянием покровных тканей трофическими изменениями, сращением перелома. При сросшемся переломе производится некрсеквестрэктомия с резекцией склерозированных стенок секвестральной коробки. Образующаяся при этом костная полость замещается кровоснабжаемыми тканями (лучше мышечными лоскутами на питающей ножке). Если при этом имеется дефект кожи, осуществляется свободная кожная пластика.
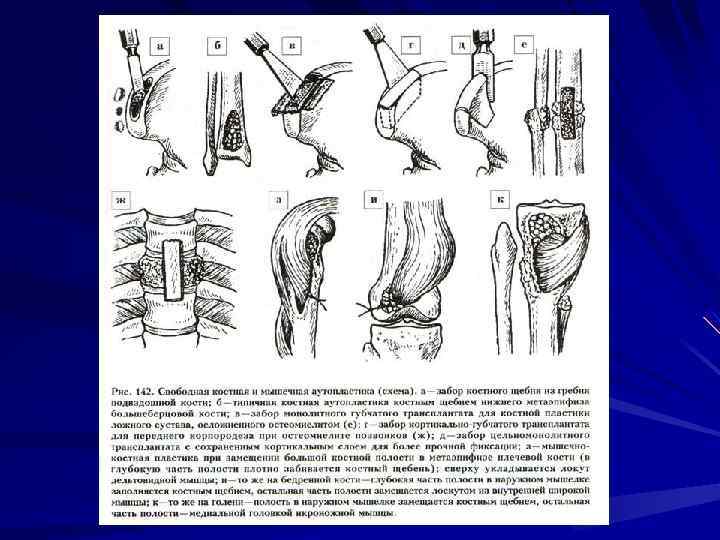


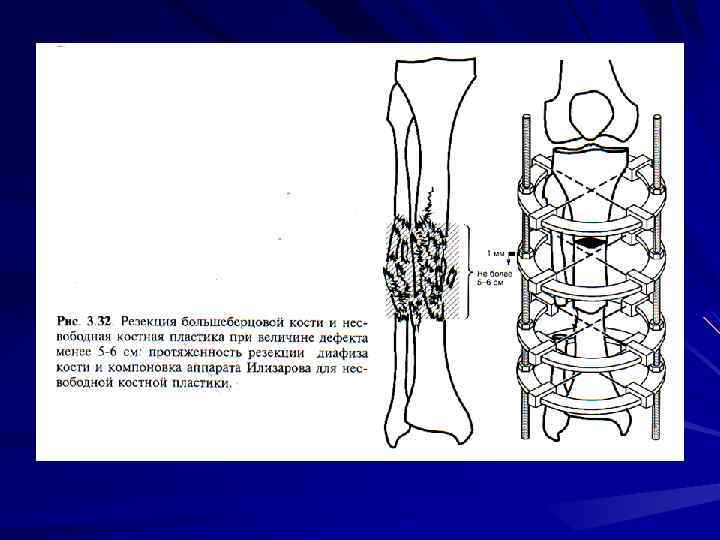
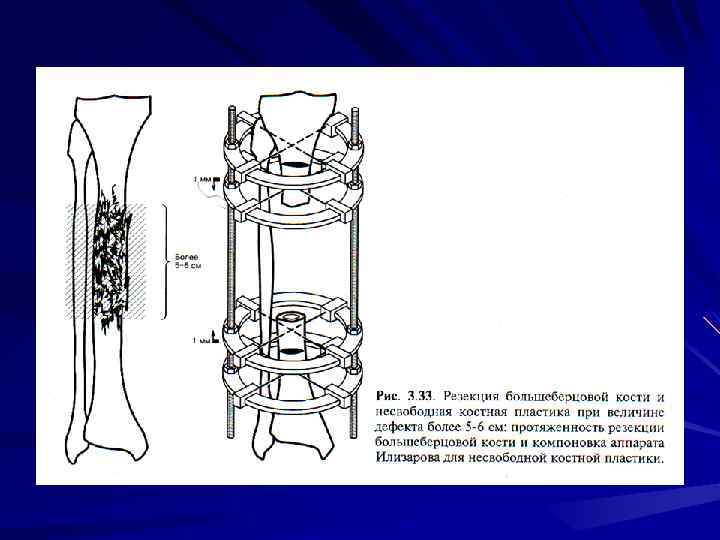
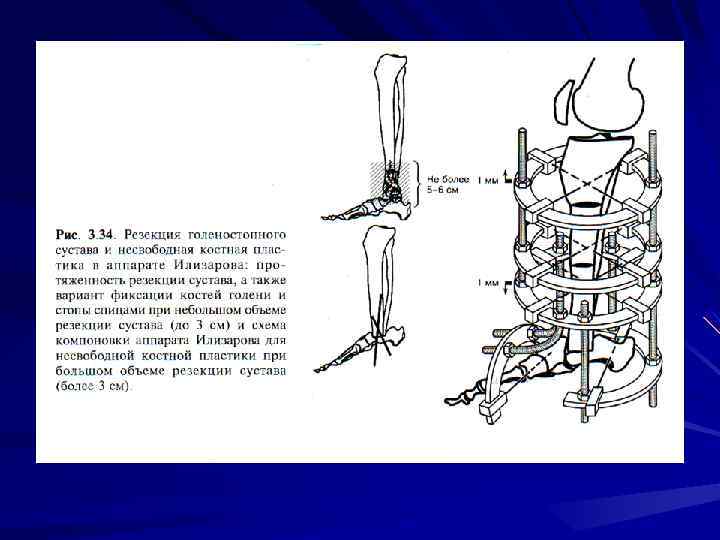
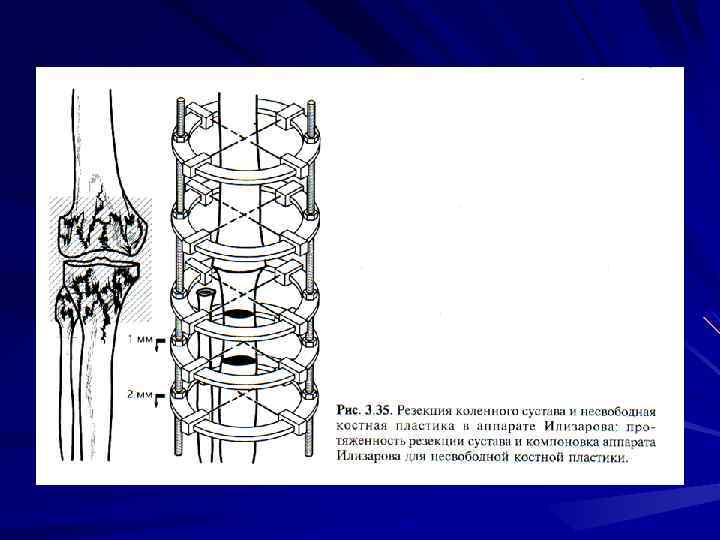
Лечение больных с несросшимися переломами и ложными суставами при отсутствии выраженного нагноения, наличии мелких секвестров между отломками может проводиться без вмешательства на костях с помощью указанного метода. Остеомиелитическое поражение концов отломков является показанием для их резекции. Если дефект кости не превышает 4 -5 см, отломки сопоставляются непосредственно на операционном столе. При большем дефекте кости это проводить нецелесообразно, потому что развивается выраженное нарушение кровоснабжения дистальных отделов конечности, лимфостаз, значительно удлиняются сроки сращения и лечения больного. В послеоперационном периоде после заживления раны осуществляются поперечные остеотомии одного или обоих отломков и через 3 -5 суток начинается восстановление длины конечности со скоростью не более 1 мм в сутки (для каждой остеотомии).

Активное дренирование ран проводится полихлорвиниловыми, силиконовыми, одно- или двухпросветными трубками. Количество трубок зависит от числа участков возможного скопления раневого отделяемого или образования гематом. Трубки укладываются на дно раны, выводятся вне её зависимости от положения больного в послеоперационном периоде и фиксируются к коже. Удаление их проводиться после того, как количество отделяемого по ним не будет превышать в сумме 50 мл
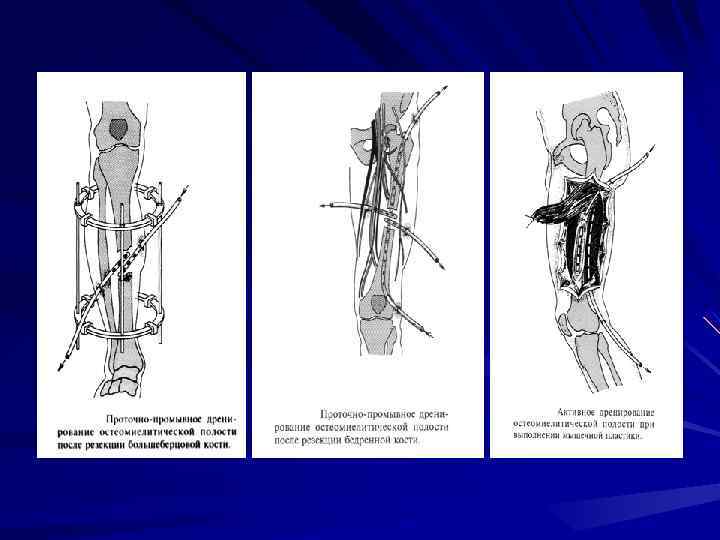

При лечении послеоперационного остеомиелита не следует торопиться с удалением металлических конструкций. Немедленное их удаление показано при флегмоне костного мозга с тяжелым клиническим течением. Во всех остальных случаях необходимо хорошее дренирование, при необходимости постоянное орошение операционной раны, полноценная внешняя гипсовая иммобилизация до сращения перелома. В дальнейшем проводиться операция по поводу остеомиелита как при сросшемся переломе.

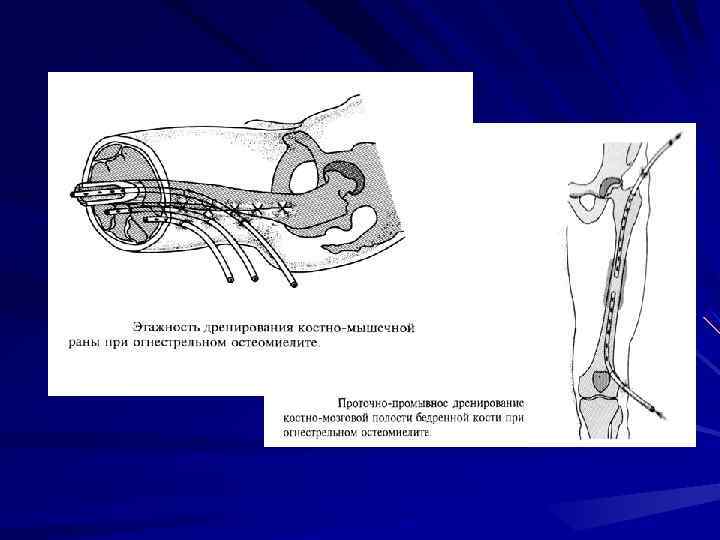
Длительное орошение с одновременным дренированием (активным) осуществляется в тех случаях, когда нет уверенности или невозможно осуществить достаточную радикальность во время операции, когда не удается выполнить пластическое замещение костной полости. Орошение проводиться антисептическими растворами в сочетании с антибиотиками и протеолитическими ферментами.

При огнестрельном остеомиелите следует придерживаться выжидательной тактики и не торопиться выполнять радикальные операции до нормализации состояния больного. Хорошее дренирование и постоянное орошение гнойного очага, полноценная иммобилизация гипсовой повязкой, а при ранениях нижней конечности скелетное вытяжение, использование оксигенобаротерапии, устранение анемии и других нарушений гомеостаза при удовлетворительном состоянии пострадавшего позволяет достигнуть восстановления его иммунореактивности без использования иммунотерапии и добиться сращения перелома с одновременным купированием воспалительного процесса. С целью иммобилизации конечности может быть использован метод внеочагового чрезкостного остеосинтеза. При тяжелом общем состоянии, выраженном нагноительном процессе с некрозом концов отломков, приходиться проводить как можно скорее и полнее радикальную операцию с резекцией кости, чтобы купировать инфекционный процесс и спасти жизнь пациента.


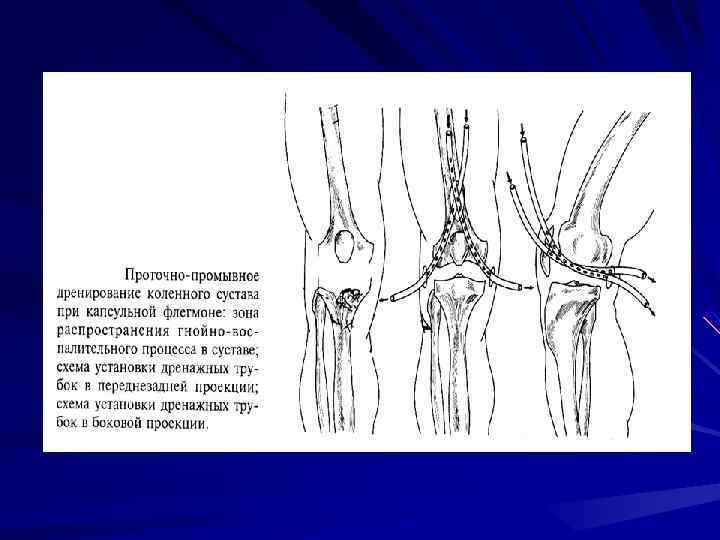
Осложнения гематогннного и посттравматического остеомиелита бывают местного и общего характера. К местным осложнениям относятся: абсцессы и флегмоны мягких тканей, гнойный остеоартрит, эпифизеолиз, тромбофлебит, дистензионные и деструктивные вывихи, самопроизвольные переломы, псевдоартрозы, контрактуры, анкилозы, деформации костей, варикозное расширение вен, кровоизлияния, атрофия мягких тканей, злокачественное перерождение свищей и язв. К осложнениям общего характера причисляют: вторичную анемию, аллергизацию организма, сепсис, амилоидоз.
osteomielit_ostryi_i_hronicheskii.ppt