КИСЛОТНО-ОСНОВНОЕ РАВНОВЕСИЕ .ppt
- Количество слайдов: 60

ЗАПОРОЖСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ Кафедра биохимии и лабораторной диагностики ХАРАКТЕРИСТИКА КИСЛОТНО-ОСНОВНОГО РАВНОВЕСИЯ ЗАПОРОЖЬЕ 2012

КИСЛОТНО-ОСНОВНОЕ РАВНОВЕСИЕ это состояние, которое обеспечивается физикохимическими и физиологическими процессами, составляющими функционально единую систему стабилизации +. концентрации ионов Н

В реакциях обмена веществ принимают участие соединения, выступающие в качестве акцептора или донора ионов водорода (окисление – восстановление). Участие других соединений сводится к обеспечению неизменности концентрации ионов водорода в биологических жидкостях.

Нормальные величины концентрации ионов Н+ около 40 нмоль/л, что в 106 раз меньше, чем концентрация многих других веществ (глюкоза, липиды, минеральные вещества). Совместимые с жизнью колебания концентрации ионов Н+ располагаются в пределах 16 -160 нмоль/л.

Стабильность внутриклеточ+ ной концентрации Н необходима для: Ø формирования достаточно -го для синтеза АТФ электро -химического градиента мембраны митохондрий; Ø оптимальной активности ферментов мембран, цитоплазмы и внутриклеточных органелл

Сдвиги концентрации Н+ приводят к изменению активности внутриклеточных ферментов даже в пределах физиологических значений(!): Ø ферменты глюконеогенеза в печени более активны при закислении цитоплазмы (голодание, мышечная нагрузка) Ø ферменты гликолиза – при обычных р. Н.

Стабильность внеклеточной + необходима концентрации Н для: Ø оптимальной функциональной активности белков плазмы крови и межклеточного пространства (ферменты, транспортные белки); Ø обеспечения растворимости неорганических и органических молекул;

Стабильность внеклеточной концентрации Н+ необходима для: Ø обеспечения отрицательного заряда наружной поверхности мембраны эритроцитов; Ø обеспечения неспецифической защиты кожного эпителия.

При изменении в крови концентрации ионов Н+ активируется компенсаторная деятельность двух систем: 1. Система химической компенсации: Ø действие внеклеточных и внутриклеточных буферных систем Ø интенсивность внутриклеточного образования ионов Н+ и НСО –.

При изменении в крови концентрации ионов Н+ активируется компенсаторная деятельность двух систем: 2. Система физиологической компенсации: Ø легочная вентиляция и удаление СО 2 Ø почечная экскреция ио+ (ацидо- и аммониегенез), нов Н реабсорбция и синтез НСО 3–

Для оценки КОР используют следующие показатели артериальной крови: 1. p. H крови 2. р. СО 2 и р. О 2 3. Буферные основания (BB) 4. Стандартный бикарбонат (SB) 5. Актуальный, истинный бикарбонат (АВ) 6. Избыток оснований (ВЕ)

1. p. H крови - величина отрицательного десятичного лога -рифма молярной концентрации ионов Н+. p. H артериальной крови (плазмы) при 37°С – 7, 35 -7, 45. Это показатель степени компенсации отклонений кислотности жидких сред организма.

Нормальные значения p. H еще не означают отсутствия нарушений кислотно-основного состояния и могут встречаться при так называемых компенсированных вариантах ацидоза и алкалоза.

2. р. О 2 отражает концентрацию растворенного в крови кислорода. р. СО 2 – показатель дыхательного компонента механизмов компенсации изменений КОС. Нормальные значения р. СО 2 35 -45 мм. рт. ст. у мужчин и 32 -43 мм рт. ст. у женщин.

3. Буферные основания (BB) сумма всех анионов крови, обладающих буферными свойствами, в основном бикарбонатов и белковых ионов. Нормальная величина ВВ составляет в среднем 48, 6 ммоль/л (43, 7 – 53, 5 ммоль/л).

4. Стандартный бикарбонат (SB) - содержание иона бикарбоната в плазме при t = 37 о. С, р. СО 2 = 40 мм Hg – показатель состояния метаболических компонентов нарушений КОС (респираторные воздействия исключены). Нормальные величины 22, 5 -26, 9 ммоль/л у мужчин и 21, 8 -26, 2 ммоль/л у женщин.

5. Актуальный или истинный бикарбонат (АВ) – концентрация гидрокарбоната в крови – на величину показателя влияют метаболические и дыхательные нарушения.

6. Избыток оснований (ВЕ) разница между фактической величиной буферных оснований и их нормальным значением – отражает только метаболические нарушения КОС. У здорового человека в капиллярной крови значения колеблются от -2, 7 до +2, 5 у мужчин и от -3, 4 до +1, 4 у женщин.

Определение ВЕ позволяет произвести экспресс-расчет количества кислот или оснований, необходимых для коррекции КОР по формуле: 0, 3 х масса тела (в кг) х величина ВЕ (в ммоль/л). Коэффициент 0, 3, т. к. буферные основания 1 кг массы тела приблизительно в 3 раза меньше буферных оснований 1 л крови.
![Классификация нарушений КОР: – по направленности изменений [H+] и р. Н – ацидозы и Классификация нарушений КОР: – по направленности изменений [H+] и р. Н – ацидозы и](https://present5.com/presentation/3/23326588_91495231.pdf-img/23326588_91495231.pdf-20.jpg)
Классификация нарушений КОР: – по направленности изменений [H+] и р. Н – ацидозы и алкалозы; – по вызвавшим причинам экзогенные и эндогенные; – по степени компенсированности – компенсированные, субкомпенсированные и декомпенсированные;

– по причинам и механизмам развития – газовые; негазовые: Ø метаболические, Ø выделительные (почечные, желудочные, кишечные) Ø экзогенные – по течению: острые и хронические; – по первичности нарушений: + и НСО − изменения уровня Н 3 (первичные) или обмена электролитов (вторичные).

Механизмы развития первичных ацидозов: 1) недостаточное удаление или избыточное образование СО 2 (при гиповентиляции, мышечной работе); 2) гипоксии различной природы (дефицит кислорода препятствует нейтрализации ионов водорода с образованием воды);

3) образование кетокислот (β -оксимасляной, ацетоуксусной) при быстрой мобилизации липидов в условиях дефицита внутриклеточной глюкозы (голодание, диабетический кетоз, выраженная печеночная недостаточность). Их концентрация может возрастать в 20 -30 раз;
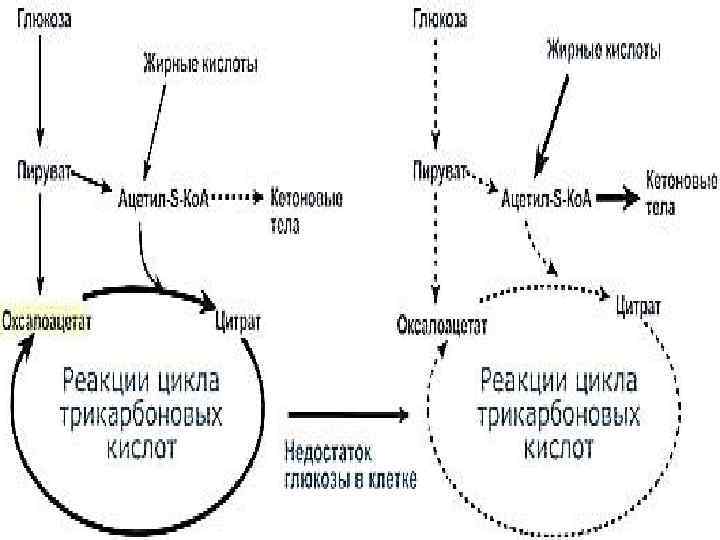

4) недостаточное выведение нелетучих кислот почками. В норме почки выводят за сутки сравнительно небольшое количество Н+ (100 -200 ммоль/л). Однако стойкое нарушение функции почек постепенно приводит к развитию некомпенсированного ацидоза.

Механизмы развития вторичных ацидозов: 1) при избыточной потере панкреатического и кишечного соков, богатых гидрокарбонатами; 2) при надпочечниковой недостаточности (гипоальдостеронизм и нарушение реабсорбции Na+);

3) применении мочегонных средств, + и Н +, блокирующих обмен Na ингибиторов карбоангидразы; 4) при избыточном выведении ионов Clˉ в случае инфузии больших объемов несбалансированных солевых растворов

При многих патологических состояниях в крови может накапливаться такое большое количество кислот или оснований, что регуляторные механизмы (буферные системы крови, дыхательная и выделительная системы) уже не могут поддерживать р. Н на постоянном уровне, и возникает ацидоз или алкалоз.

Ацидоз - это такое нарушение кослотно-основного состояния, при котором в крови появляется абсолютный или относительный избыток кислот и повышается концентрация водородных ионов (р. Н < 7, 35)

Алкалоз характеризуется абсолютным или относительным увеличением количества оснований и понижением концентрации водородных ионов (р. Н > 7, 45).

Метаболический ацидоз самая частая и наиболее тяжелая форма нарушения КОР. В его основе лежит накопление в крови нелетучих кислот (молочной кислоты, β-оксимасляной, ацетоуксусной) или потеря организмом буферных оснований. Причины метаболического ацидоза:

1. Избыточное образование органических кислот при патологических состояниях, сопровождающихся тяжелыми нарушениями обмена веществ, в частности, кетонемией и гипоксией (декомпенсированный сахарный диабет, длительное голодание, тиреотоксикоз, лихорадка, выраженная гипоксия, например при недостаточности кровообращения, и др. )

2. Заболевания почек, сопровождающиеся преимущественным поражением почечных канальцев, что ведет к нарушению экскреции водородных ионов и реабсорбции бикарбоната натрия (почечный канальцевый ацидоз, почечная недостаточность и др. ).

3. Потеря организмом большого количества бикарбонатов с пищеварительными соками (диарея, рвота, стеноз привратника, хирургические вмешательства). 4. Прием некоторых лекарств (аммония и кальция хлориды, салицилаты, ингибиторы карбоангидразы и др. ).

Для компенсированного метаболического ацидоза характерны: Ø Нормальный уровень р. Н крови Ø Уменьшение стандартных бикарбонатов (SB). Ø Дефицит буферных оснований (отрицательная величина ВЕ). Ø Компенсаторное снижение напряжения СО 2 в крови (р. СО 2 меньше 35 мм рт. ст. за счет

Для декомпенсированного метаболического ацидоза характерны: Ø снижение р. Н крови ниже 7, 35 Ø продолжение уменьшения стан -дартного бикарбоната (SB). Ø нарастание дефицита буферных оснований (ВЕ). Ø напряжение СО 2 в крови (р. СО 2) снижено или возвращается к норме за счет неэффективности вентиляции легких.

Респираторный ацидоз развивается при тяжелых нарушениях легочной вентиляции. В его основе лежит увеличение концентрации в крови углекислоты и повышение парциального давления р. СО 2. Причины респираторного ацидоза :

1. Тяжелая дыхательная недостаточность (обструктивные заболевания легких, пневмонии, рак легкого, эмфизема легких, гиповентиляция вследствие поражения костного скелета, нейромышечные заболевания)

2. Недостаточность кровообращения с преимущественным застоем в малом круге (отек легких, хроническая левожелудочковая недостаточность и др. ). 3. Высокая концентрация СО 2 во вдыхаемом воздухе.

Для компенсированного респираторного ацидоза характерны: Ø Нормальные значение р. Н крови. Ø Увеличение напряжения СО 2 в крови (р. СО 2). Ø Увеличение стандартного бикарбоната (SB). Ø Увеличение избытка оснований (ВЕ).

Для декомпенсированного респираторного ацидоза характерны: Ø Снижение значения р. Н крови. Ø Увеличение напряжения СО 2 в крови (р. СО 2). Ø Снижение стандартного бикарбоната (SB). Ø Истощение избытка оснований (ВЕ).

Причины метаболического алкалоза: 1. Потеря больших количеств ионов Н+ с желудочным соком (неукротимая рвота, например при стенозе привратника, желудочном свище, гиперсекреции).

2. Гипокалиемия, развивающаяся при первичном альдостеронизме. 3. Длительное употребление пищи, имеющей щелочную реакцию. 4. Неконтролируемое введение растворов натрия бикарбоната.

Для частично компенсированного метаболического алкалоза характерно: Нормальные или несколько повышенные р. Н плазмы крови. Высокое напряжение СО 2 в крови (р. СО 2). Увеличение концентрации стандартного бикарбоната (SB). Увеличение избытка оснований (положительная величина ВЕ).

Для декомпенсированного метаболического алкалоза характерно: р. Н крови существенно повышается, а напряжение СО 2 может приближаться к норме возрастает интенсивность дыхания, и избыток напряжения СО 2 (вместе с ионами Н+) удаляется из организма.

Основные причины респираторного алкалоза: Гипервентиляция при гипоксии (понижение парциального давления кислорода во вдыхаемом воздухе, анемии). Ø Органические или психические поражения ЦНС. Ø Гипервентиляционный синдром у детей. Ø Гипервентиляционное управляемое дыхание. Ø

Для компенсированного респираторного алкалоза характерно: Нормальное значение р. Н крови. Значительное уменьшение р. СО 2 в крови. Компенсаторное уменьшение стандартного бикарбоната (SB). Компенсаторный дефицит оснований (отрицательная величина ВЕ).

Для декомпенсированного респираторного алкалоза характерно: возрастает р. Н крови, а ранее сниженные показатели SB и ВЕ могут достигать нормальных значений.



Третья группа – белки, концентрации которых в течение 48 ч возрастают незначительно (на 20 -60%): Церулоплазмин в норме 0, 2 -0, 5; C 3 -комплемент в норме - 0, 5 -0, 9; C 4 -комплемент в норме 0, 1 -0, 4.

Четвертая группа – нейтральные реактанты острой фазы – концентрации остаются в пределах нормы ( 1 -макроглобулин, гемопексин, амилоидный Р белок сыворотки, иммуноглобулины). Пятая группа – негативные реактанты острой фазы. Их уровень может снижаться на 30 -60%. Наиболее диагностически значимые – альбумин трансферрин (норма 2, 3 -4, 3).

Ингибиторы протеолиза – это особые белки, образующие за счет слабых типов связей прочные комплексы с протеиназами плазмы, блокируя их активность. Субстраты с высоким сродством к данной протеиназе могут вытеснять ингибитор из комплекса, и тогда она начинает действовать.

Ингибиторы протеиназ составляют около 10% от общего содержания функционально активных белков плазмы; они представлены 8 основными белками, особо значимые среди которых: протеиназный ингибитор 1 -ПИ (ранее 1 -антитрипсин), 2 -макроглобулин, антитромбин, 2 -антиплазмин и С-инактиватор

Ингибитор сериновых протеиназ – 1 -ПИ ( 1 -антитрипсин) – самый активный ингибитор плазмы (90% антитриптической активности), в активном центре – метионин ! Физиологическое значение – торможение активности протеиназ лейкоцитов (эластазы и др. ). При генетических нарушениях синтеза: у гомозигот – эмфизема и гепатит, у гетерозигот – склонность к хроническим воспалительным процессам.

2 -макроглобулин – ингибитор тиоловых протеиназ (в т. ч. , тканевого активатора плазминогена, калликреина, плазмина) – своеобразная ловушка протеиназ: связанная с ним протеиназа не может в достаточной степени сблизиться с белковым субстратом, но способна гидролизовать низкомолекулярные соединения (напр. , плазмин может расщеплять небольшие молекулы фибрина).

Антитромбин – наиболее сильный ингибитор свёртывания крови (80 -90% антикоагулянтной активности), инактивирующий ряд находящихся в плазме сериновых протеаз (тромбин, факторы IХа, ХIIа, калликреин, плазмин и урокиназу) и не влияющий на факторы мембранных комплексов и на фактор VIIIa. Взаимодействие антитромбина с ферментами свёртывания ускоряется в присутствии гепарина!

2 -антиплазмин – основной ингибитор плазмина, способный: Ø быстро ингибировать плазмин Ø затруднять присоединение плазминогена к фибрину Ø образовывать перекрестные связи с -цепями фибрина во время фибринообразования. Нейтрализация избыточного плазмина происходит в следующем порядке: 2 -антиплазмин > 2 -макроглобулин > 1 -ПИ > антитромбин >C 1 -инактиватор

С 1 -инактиватор – один из важнейших блокаторов сериновых протеаз С 1 r и C 1 s каскада системы комплемента, предотвращающий активацию его С 4 - и С 2 -компонентов. Это классический белок острой фазы, синтез которого регулируется провоспалительными цитоки -нами: интерфероны (ИФН-α, -β и γ), ИЛ-6, М-КСФ и др. Инактивирует также плазмин, калликреин, факторы XIa и XIIа.
БЛАГОДАРЮ ЗА ВНИМАНИЕ!
КИСЛОТНО-ОСНОВНОЕ РАВНОВЕСИЕ .ppt