Заболевания средостения.ppt
- Количество слайдов: 60

Заболевания средостения Кисты и опухоли средостения Медиастиниты
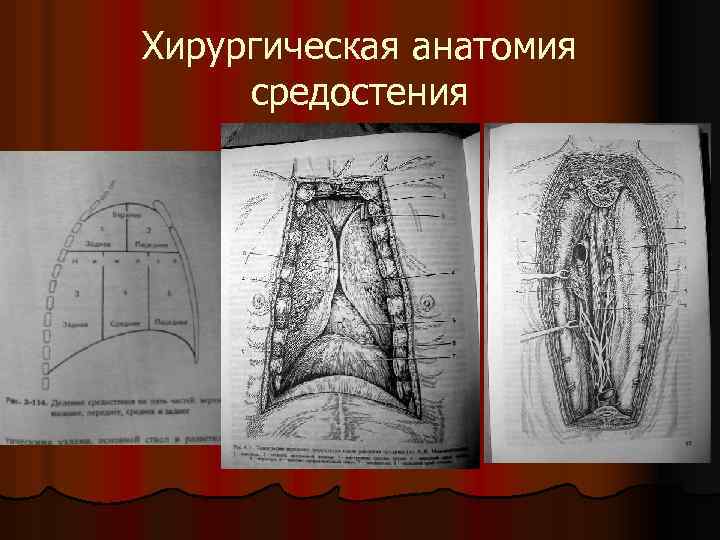
Хирургическая анатомия средостения

Кисты и опухоли средостения 1. Кисты l l l Перикардиальные (перикарда, целомические, плевродиафрагмальные) Бронхогенные (эпителиальные) Энтерогенные (энтерокистомы) Эпидермоидные, дермоидные Паразитарные Кисты вилочковой железы 2. Злокачественные новообразования Первичные: -лимфогрануломатоз, лимфомы, -герминомы, -нейробластомы, -саркома, -меланома. l Вторичные: -метастазы саркомы, рака меланомы, рак легких и др. Часто бывает трудно отнести опухоль к какому-то виду: тератома, ангиома. Особенно это касается дизонтогенетических образований. l

Доброкачественные опухоли средостения l l l Соединительнотканные (фибромы, хондромы, липомы, гиберномы). Тимомы Сосудистые опухоли (гемангиомы, лимфангиомы) Нейрогенные опухоли (невриномы, ганглионевромы, шванномы) Загрудинный и внутригрудной зоб. а. Простой загрудинный и внутригрудной зоб. - Ныряющие, загрудинные, внутригрудные. - Злокачественные внутригрудные и загрудинные струмы. б. Тиретоксический загрудинный и внутригрудной зоб.

Злокачественные опухоли средостения Лимфома, лимфогранулематоз, лимфосаркома, ретикулосаркома. l Клиника l Различия опухолевых форм, исходящих из лимфоидной ткани, заключаются в степени дифференцированности клеток. Поэтому их объединяют под общим названием «лимфомы» . 1. Повышение Т до 38 гр. ; 2. кожный зуд, пигментация кожи, 3. Лейкоцитоз, эозинофилия, 4. кашель, боль в груди, ускоренная СОЭ. 6. потеря массы тела, слабость, потливость. 5. Поражение других групп л/узлов. Ø Основной метод диагностики – рентгенологический. Ø Компрессионный синдром развивается позже. Различные формы тимом, злокачественных внутригрудных и загрудинных струм и др. Ø Лечение Ø Операция показана при ограниченных поражениях, при массивных поражениях удаление максимально большей части опухоли с последующей химио- и лучевой терапией. Р-терапия при ЛГМ дает улучшение, при Л-сарк. , тимоме – исчезновение опухоли (но вскоре МТС) и при Раке легких нет эффекта. Ø Ремиссия достигается почти у 95% больных. Ø
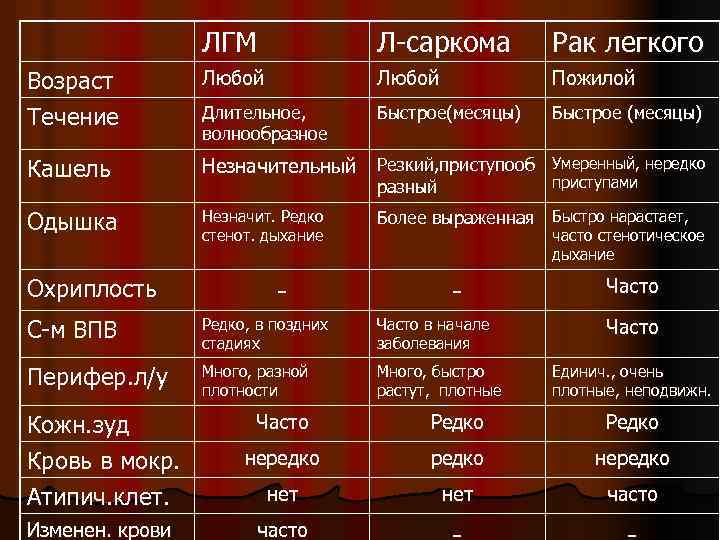
ЛГМ Л-саркома Рак легкого Возраст Течение Любой Пожилой Длительное, волнообразное Быстрое(месяцы) Быстрое (месяцы) Кашель Незначительный Резкий, приступооб Одышка Незначит. Редко стенот. дыхание Охриплость разный - Умеренный, нередко приступами Более выраженная Быстро нарастает, часто стенотическое дыхание - С-м ВПВ Редко, в поздних стадиях Часто в начале заболевания Перифер. л/у Много, разной плотности Много, быстро растут, плотные Часто Единич. , очень плотные, неподвижн. Кожн. зуд Кровь в мокр. Атипич. клет. Часто Редко нередко нет часто Изменен. крови часто

Клинические синдромы кист и опухолей средостения Деление опухолей средостения на доброкачественные и злокачественные является условным. l Клиника этих заболеваний состоит из синдромов: - сдавления (зависит от органа или тканей, которые подвергаются сдавлению или смещению), - гипо- или гиперфункции железы, из которой развивается опухоль (гипертиреозы, миастенический синдром). - раздражения нервных стволов (с-м Горнера, осиплость голоса и др. ) l

Диагностика l l l l Рентгенография полипозиционная КТ, МРТ Пневмомедиастинография Ангиография (аортография по Сельдингеру, азигография, каваграфия) Торакоскопия Трансторакальная и чрезбронхиальная пункционная биопсия Медиастиноскопия Торакотомия, как окончательный метод диагностики.

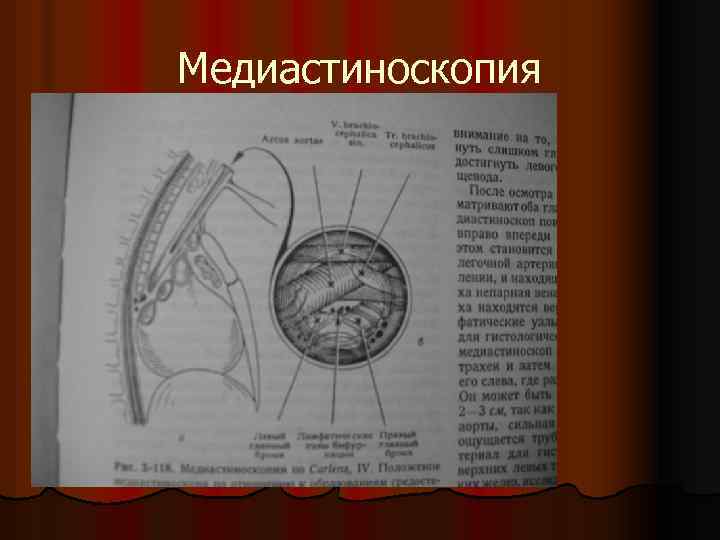
Медиастиноскопия

Опухоли, исходящие из зобной железы (тимомы – 30% опухолей из ЗЖ и 50% опухолей В. Ср) l l l l Более 60% тимом расцениваются как доброкачественные опухоли, растут медленно, но малигнизация тимом со временем наступает всегда. Т – первичная эпителиальная опухоль с лимфоидным компонентом, неожиданная по гистологической структуре. Небольшая опухоль в капсуле при гистол. исследовании оказывается злокачественной, а большая с прорастанием плевры – доброкачественной, поэтому следует удалять не только опухоль, но и всю железу. Доброкачественные тимомы имеют капсулу, злокачественные облад. инфильтративным ростом. Критерий инвазивности – один из опказат злокачест. Злокачественные тимомы прорастают в ближайшие органы, плевру, отдаленное MTS редко. С-мы гематологический, дерматологический, неврологический. (СКВ, дерматомиозиты, полимиозиты, тиреоидит, полиартрит и т. д. ) Среди опухолей верхнего средостения тимомы обнаруживаются чаще всего в 5 – 6 десятилетии жизни у М и Ж. 50% всех тимом сопровождаются тяжелеой псевдопаралитической миастенией (myastenia gravis). Но этот признак не является показателем злокачественности Диагностика. 1. рентгенография в прямой и боковой проекции, КТ и МРТ. 2. Смещение трахеи, пищевода, нарушения глотания и дыхания связанные с прорастанием тимомы или смещением тканей. 3. Сдавление нервов и сосудов (с-м верх. полой вены, С-м Горнера) 4. С-мы миастении.

Злокачественные опухоли средостения l Серминомы – опухоли, происходящие из эмбриональных зачатков, в нормальных условиях дифференцирующихся в сперматозоиды и яйцеклетки. Гистологические типы. Ø Семинома, - Эмбрионально-клеточная Ø Тератокарцинома, саркома, Ø Хорионкарцинома, - Эпидермальная синусная опухоль. Симптомы: боль в груди, кашель, осиплость голоса при поражении возвратного нерва. Лечение: удаление опухоли в сочетании с лучевой и химиотерапией. (Семиномы чувствительны к облучению)
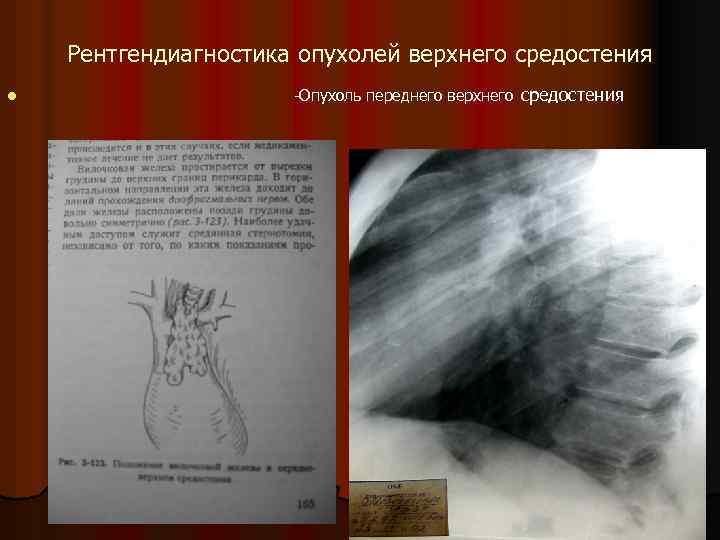
Рентгендиагностика опухолей верхнего средостения l -Опухоль переднего верхнего средостения

Лечение тимом l Лечение хирургическое ( срединный стернотомический l l l разрез, возможна торакотомия, видеоторакоскопический метод). Учитывая сложность и, порой, непредсказуемость тимом следует удалять опухоль с железой. Особенно это справедливо при тимомах ассоциированных с тяжелой миастенией. Если злокачественную опухоль не удается удалить полностью назначают п/операционную лучевую терапию. Химиотерапия и иммунотерапия менее эффективны. Удаление вилочковой железы должно сочетаться с терапией антихолинэстеразными препаратами, кортикостероидными гормонами, препаратами калия, цитостатиками, иммунодепрессантами, что позволяет добиться удовлетворительного уровня жизни больного.

Доброкачественные опухоли средостения l Неврогенные опухоли средостения – 25% всех опухолей этой локализации, чаще в заднем средостении из ганглиев и стволов tr. sympaticus, n. vagus, м/реберных нервов, оболочек корешков спинного мозга. - Ганглионевромма – из симп. ств. , длиной до 40 см, шириной до 4 см, чаще на уровне Д 5 –L 1 - Невринома – (шваннома) из оболочек нерва, 5 -10 см. , округлой формы. в центре иногда полости, гист. : - веретенообразные клетки в слизистой строме. - Нейрофиброма – из фиброзных элементов нервн. ств. (Реклингаузен, 1882). Нередко приобретает злокачественный характер и прорастает соседние органы. Существуют и саркомы, но встречаются редко. - существуют и саркомы, но встречаются редко. l В существующих классификациях опухоли из нервной ткани не разделяют на добро- и злокачественные, что оправдывается сложной гистологической структурой, тяжелой клиникой и склонностью к малигнизации (от 10 до 40%).

Клиника неврогенных опухолей l Первая группа – головная боль при ганглионевромах на стороне поражения не поддающаяся медикаментозному лечению, ухудшение зрения. Боль в груди, боль в сердце. l Вторая группа. С-м Горнера при невриномах, ганглионевромах верхнего l Третья группа – симптомы сдавления сосудов и органов средостения: l Четвертая группа – деформация костей груди, расширение м/реберного l Лечение оперативное. отдела заднего средостения. Изменения чувствительности кожи на уровне поражения м/реберных нервов, секреторные, вазоматорные, трофические, пиломоторные рас-ва кожи верхней половины туловища, вконечностей, лица, шеи, реже при сдавлении ганглиневромой спинного мозга в виде «песочных часов» , парезы верхних и нижних конечностей. Охриплость голоса при опухоли n. reccurens, n. vagus. Икота – поражение n. phrenicus, релаксация диафрагмы. одышка, сердцебиение. При сдавлении v. cava sup. – расширение подкожных вен грудной клетки, в/конечностей. Иногда эти опухоли сопровождаются нейрофиброматозом Реклингаузена. промежутка или разрыв реберно-позвоночного сочленения. Рентгенологически округлая тень, гомогенная, примыкает к позвоночнику и сливается медиально с тенью средостения, чаще в задне-верхних отделах средостения. Возможна узурация тел позвонков или ребер (боли в груди!)
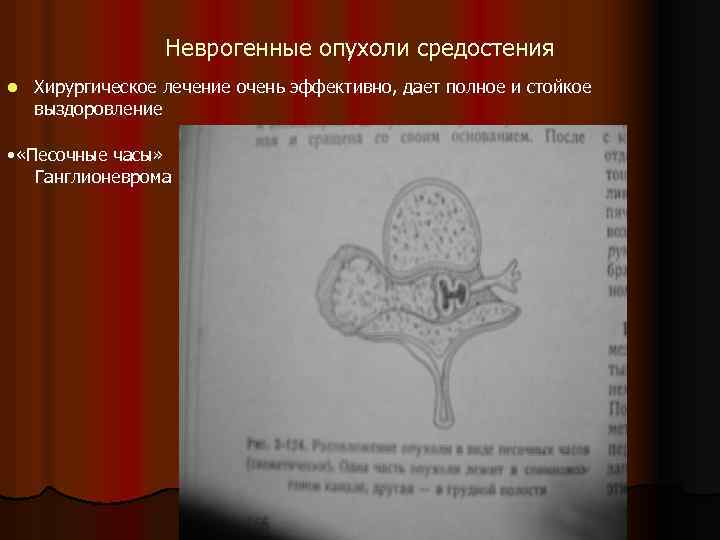
Неврогенные опухоли средостения l Хирургическое лечение очень эффективно, дает полное и стойкое выздоровление • «Песочные часы» Ганглионеврома

Тератоидные образования средостения (дизэмбриомы) Гистоидные, организмоидные l Эпидермоидные кисты – (гистоидные) при отщеплении и l Дермоидные кисты – (органоидные) погружение в Ср эктодермы, l Тератома – (teratos – чудо) – из бластомер, отделяющихся от погружение в Ср. элементов эпидермиса содержат разные гистологические структуры –эпидермис, волосы, сальные железы, соед. Тк. плодного яйца. Развиваются самостоятельно, вкулючают в себя экто-, эндодерму, мезодерму, могут содержать кожу, кости, челюсти, зубы и т. д.

Тератоидные образования средостения l Дермоидные кисты наиболее частые доброкачественные l l l образования этой группы. Наиболее часто в передневерхнем отделе средостения, достигают 20 -25 см в диаметре, мягкоэластической консистенции с хрящевыми плотными включениями. Киста имеет толстую ножку с крупными сосудами. Стенки толстые, неровные. Киста содержит жирную кашицеобразную массу с прогорклым запахом, волосы, но стерильна. Боли в груди, в сердце, иррадиирующие в лопатку, проходящие при наклоне кпереди или принятии вертикального положения, головная боль, боль в суставах. Одышка, кашель, в 60% в ночное время в виде приступов. Выбухание грудной клетки при больших кистах, тупость. Одутловатость лица и шеи из-за сдавления сосудов. При нагноении возможен прорыв в бронх с выкашливанием содержимого кисты, высокая Т, кашель, кровохарканье, респираторные осложнения.

Тератомы средостения l Тератомы имеют клинику, схожую с дермоидны-- l l l ми кистами. Рентгенологически диагностируются как массивные округлые образования в верхнем средостении, больше выбухают в плевральные полости. Могут соприкасаться с сердцем и пульсировать, создавая впечатление второго сердца. Тератомы могут озлокачествляться. В литературе нет описаний прорыва тератомы в бронх или Ср. Лечение оперативное

Соединительнотканные опухоли средостения l l l l Имеют чрезвычайно разнообразное гистологическое строение и занимают 3 место по частоте среди опухолей средостения. Представлены фибромами, липомами, гиберномами, хондромами, миксомами. Располагаются чаще в верхнем средостении. Опухоли (фиброма) часто до 5 см. , но достигают и 5 кг. Округлой формы, серебристо-белой или желтоватой окраски с волокнистой структурой на разрезе с четкой фиброзной капсулой. Смешанные опухоли – фибролипомы, фиброангиомы могут встречаться в любом отделе СР. При небольших размерах опухоли клиника скудная, при больших – боли в сердце, головная боль, редко с-м Горнера, нарушения чувствительности в/конечностей при локализации в задних отделах верхнего средостения. Липомы – редкие опухоли СР, Гибернома – разновидность липомы с более выраженой капсулой и дольчатостью строения. Лечение – хирургическое. Исход – благоприятный.

Кисты перикарда l l l Кисты перикарда (перикардиальные, целомические, простые кисты средостения, плевродиафрагмальные кисты) – имеют тонкую стенку, напоминающую стенку перикарда. Наружный слой – рыхлая соед. тк. , внутренняя оболочка выстлана кубическим эпителием, сходным с мезотелием. Содержимое -прозрачная жидкость, иногда кровь. Целомические кисты перикарда – до 23% всех медиастинальных образований, в 2 раза чаще у женщин. ЦКП – результат нарушения эмбрионального формирования плеврального и перикардиальных целомов. Приобретенные кисты перикарда образуются из гематом или в результате воспаления. l Классификация (По Б. В. Петровскому с соавт. , 1978) ЦКП: врожденные и приобретенные По локализации: в пр. кардиодиафрагмальном углу (60%), в левом – (40%), в др. отделах СР. По количеству: одно- и многокамерные. По отношению к полости перикарда: сообщающиеся, связанные ножкой или плоскостным сращением, отшнурованные кисты. Бессимптомные, неосложненные, осложненные

Кисты перикарда – обнаруживаются только при инструмен- l Бессимптомные кисты l При неосложненном течении – отмечаетсмя боль в грудной клетке l При сдавлении и смещении органов средостения усиливается тальном обследовании грудной клетки. различной интенсивности, сусхой кашель, общая слабость. При правой локализации ЦКП –раздражение диафрагмального н. ( икота, боль), блуждающего н (нарушения ритма сердца, боли в сердце), боль в правом подреберье с иррадиацией в лопатку, в шею. боль и одышка, появляется дисфагия, цианоз. В случае нагноения ЦКП – повышение температуры, интоксикация а при разрыве ЦКП плевропульмональный шок, гидроторакс, перикардит и т. д. l Диагностика l Выбухание грудной стенки над кист ой, притупление легочного звука. l Рентгенологически: округлая тень в правом или левом кардиальнодиафрагмальном синусе с четким контуром. l Лечение хирургическое – вылущивание кисты или перевязка ножки с удалением
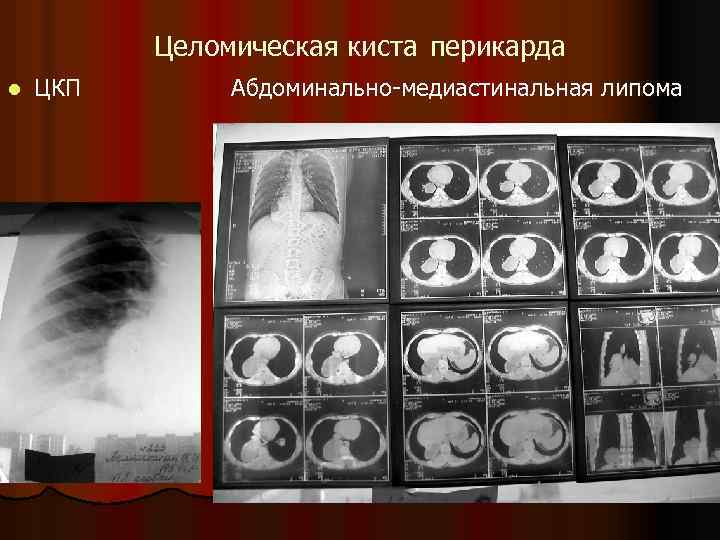
Целомическая киста перикарда l ЦКП Абдоминально-медиастинальная липома

Бронхогенные кисты средостения l Встречается редко – 3 -4%. Это округлые одно или много-камерные l Наружная поверхность БК гладкая, изнутри трабекулярного строения, выстлана мерцательным, цилиндрическим эпителием, в стенке хрящ, гл. мышцы. Размер не более 5 см, могут сообщаться с трахеей или бронхом. Симптомы БК появляются при компрессии органов средостения: надсадный кашель, одышка, цианоз, кровохарканье, сердцебиение, возможна дисфагия. При нагноении – прорыв в бронх, в плевральную полость, пищевод, малигнизация маловероятна. Рентгенологически: четкое овальное затемнените в верхнем средостении чаще справа. При сообщении кисты с бронхом на фоне затемнения виден воздух (Лучше бронхография или скопия). Диф. диагноз с опухолями СР (КТ. МРТ). Лечение. Абсолютно показана операция (нагноение, малиггнизация…) Боковой торакотомный доступ с выделением БК и ее удалением l l образования в 50% вблизи трахеи и ее бифуркации, могут быть в прикорневой, около пищеводной зонах или даже внутри легкого. Чаще справа от ср. линии в верхних отделах средостения. Происходит из бронхиального дерева при неправильном дихотомическом делении первичной трахей и первичной кишки.

Энтерогенные кисты средостения В литературе описаны эзофагеальные, энтеральные, гастральные кисты средостения. Встречаются они крайне редко, обычно диагностируются у мальчиков в раннем возрасте. l Нередко они сочетаются с другими пороками развития (незаращенный боталов проток, дефекты перегородок сердца и др. ) l Чаще локализуются в заднем средостении справа. Размеры от 1 до 15 см, чаще однокамерные. Выстилка кисты близка по строению слизистой пищевода, желудка, кишечника. Описаны даже пептические язвы ЭК с перфорацией в легкое и смерть. l l Клиника: слабость, боль в гр. клетке, одышка, кашель, дисфагия, при l Диагностика: Рентгенологическое и КТ исследования. Неправильно l Диф. диагноз: с дермоидными кистами, БК. (гистологическое l сдавлении легочной артерии – различные нарушения ССС. округлое образование в заднем средостении в нижних отделах. Возможна деформация позвоночника. исследование после удаления) Лечение только оперативное – удаление ЭК.

Загрудинный и внутригрудной зоб (частота от 0, 02 до 50%) l Б. В. Петровский. - Ныряющий зоб (при кашле выходит на шею). - Загрудинный зоб ( полностью или частично расположен за грудиной, доступен пальпации) - Внутригрудной зоб (медиастинальный) расположен в переднем верхнем средостении с отклонением вправо, реже может находится в заднем. l Частота: от 10 до 15% всех опухолей средостения. В 60% у жен. 35 -45 л. l Эмбриологические причины связаны с наличием аберрантных долей ЩЖ в разных отделах СР. Анатомические связаны с опущением ЩЖ книзу в силу отрицательного Р грудной полости и в силу тяжести ЩЖ (Кохер). l Классификация: % ст. увеличения МЗ. 1 - до 15 см 3; 2 -до 20 см 3; 3 - до 30 см 3; 4 –до 40 см 3; 5 – более 40 см 3 на томограмме. -превисцеральный, интервисцеральный, ретровисцеральный. l Клиника зависит от функционального состояния ЩЖ или наличия рака ЩЖ. Чаще встречается узловой зоб, затем тиреотоксический и рак ЩЖ. l Тиреотоксические и злокачественные струмы встречаются редко.

Медиастинальный зоб и рак ЩЖ Общие симптомы. l l l Внутригрудной нетоксический зоб без компрессии органов СР протекает бессимптомно (у 10 – 15%). Зоб может быть виден или пальпироваться при запрокидывании головы на валике. С-мы сдавления и девиации трахеи: стридорозное дыхание. Иногда происходит ущемление струмы в верхней аппертуре гр. клетки и сдавление трахеи остро – при выступлении на сцене, в аудитории. Возникают цианоз, удушье, афония, набухание шейных вен. Питье воды снимает эти явления, но не всегда – требуется вправление ЗЗ или трахеостомия. Чаще беспокоит кашель коклюшеподобный, отмечается смещение трахеи и щитовидного хряща При длительной компрессии – трахеомаляция. Сдавление нервов: осиплость голоса преходящая или постоянная. При ларингоскопии – парез голосовой связки. -С-м Горнера; Релаксация диафрагмы ( высокое стояние ее купола и респираторные симптомы) или упорная икота – рез-т сдавления n. Phrenicus.

Медиастинальный зоб и рак ЩЖ l Сдавление сосудов: набухание вен лица, шеи, покраснение склер глаз, частые носовые кровотечения, цианоз. - расширение вен передней грудной стенки. Сдавление пищевода: дисфагия постоянная или преходящая. l Клиника тиретоксикоза встречается редко. l l Медиастинальный зоб нередко подвергается озлокачествлению (до 17, 5%): верхний полюс ЩЖ становится плотным и бугристым; одышка, боли за грудиной с иррадиацией в челюсть, затылок, ухо, плечо; появляются mts. l Диагностика. l Наиболее информативны –КТ, обзорная Р-графия гр. клетки, томография, сканнирование ЩЖ с I-131. l Рак ЩЖ имеет неровные нечеткие контуры. l Отмечается смещение трахеи, пищевода, безымянных вен. При раке возможно их прорастание и тромбоз.

Девиация трахеи

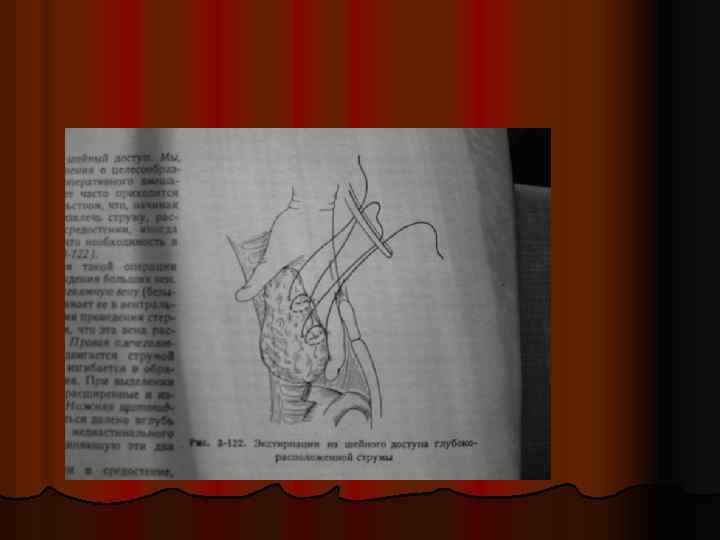
Оперативное лечение загрудинного и медиастинального зоба Следует дифференцировать медиастинальный зоб от: медиастинальной формы ЛГМ , аневризмы аорты, дермоидных кист, неврином заднего средостения, тимом и т. д. l Наличие медиастинального зоба из-за возможности развития компрессионного синдрома, озлокачествления, прогрессирования тиреотоксикоза является показанием к оперативному лечению l Ныряющий зоб – удаление через шейный доступ. После прошивания зоба и подтягивания при общем обезболивании удается его вывести на шею и удалить. l Внутргрудной зоб следует удалять через трансторакальный или трансстернальный доступы из-за различных взаимоотношений ЩЖ с сосудами, трахеей, пищеводом, нервными стволами. l
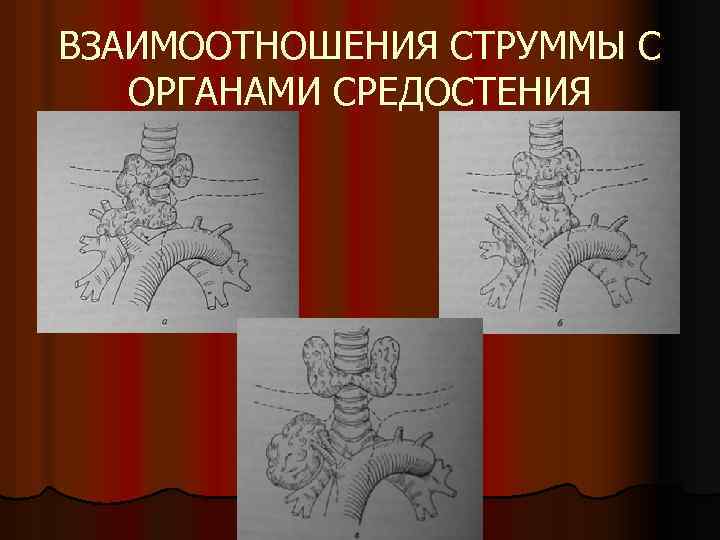
ВЗАИМООТНОШЕНИЯ СТРУММЫ С ОРГАНАМИ СРЕДОСТЕНИЯ

Медиастинит. l Первое описание ОМ принадлежит Галену (160 г до н. э. ), который распознал загрудинный гнойник у юноши после тупой травмы и добился излечения его путем трепанации грудины. l Внедрение в хирургическую практику асептики и антисептики расширило наши представления об этой группе заболеваний и возможности оперативного лечения этих больных. Н. И. Пирогов (1852), И. И. Насилов (1888), В. И. Разумовский (1889) внесли огромный вклад в изучение топографической анатомии средостения, разработку различных доступов при многих заболеваниях органов СР. l Савиных А. Г, Бакулев, Мельников А. В. Внесли огромный вклад в разработку методов лечения М. С. А Рейнберг подробно описал рентгендиагностику М.

Острые медиастиниты – одна из наиболее тяжелых форм хирургической инфекции! l Первичные М – 7%. При закрытых повреждениях и ранениях органов гр. кл. , после эндоскопических и оперативных вмешательствах на них. l Вторичные М – в 93%. При проникновении инфекции в СР l По характеру воспаление: серозные, гнойные, гнилостные, l контактным, лимфогенным, гематогенным путем. Они возникают как результат гнойных процессов на шее, грудной клетке, как результат воспалтельных процессов любых органов СР. Одонтогенные, тонзилогенные. анаэробные, гангренозные формы ОМ. Быстрое прогрессирование и распространение ОМ связано с особенностями микрофлоры, обширным инфицированием , обилие клетчаточных пространств СР ( нет фасций), подвижность органов СР связанная с кровообращением, дыханием, речью и т. д. , что препятствует отграничению и локализации процесса и способствует распространению инфекции. Процесса из соседних клетчаточных пространств на СР.

Медиастиниты острые l По форме: ограниченные (абсцессы), распространенные l По локализации и распространенности: (флегмоны). - передние - верхние (выше 3 межреберья) и нижние (книзу от 3 м/реберья и всех передних отделов СР) - задние – (верхние – выше уровня Д 4, и нижние – ниже Д 5 и все задние отделы средостения), - тотальные l По течению: молниеносная, острая, подострая формы

Клиника острого медиастинита. Сравнительная редкость первичных М и маскировка клиники вторичного ОМ картиной первичного гнойного процесса в гр. кл. делают диагностику ОМ трудной задачей. l Успех лечения зависит от своевременности установления ДЗ, а ранняя диагностика ОМ удается всего лишь в 30%. l Выраженная интоксикация и тяжелое состояние б-ных – массивное всасывание из клетчатки СР токсинов с развитием тяжелой эндогенной интоксикации, вовлечение в воспалт. процесс важных нервных стволов, кровеносных и лимфоат. сосудов, сердца, легких приводит к повреждению ф-ции этих органов и появлению тяжелых дополнительных с-мов. l

Клиника острого медиастинита. l l l Высокая лихорадка и ознобы с проливными потами. Т – 39 – 40 гр. С. Тяжелая интоксикация (Пульс, снижение А/Д, аритмии, нарастание ЦВД). Боли в грудной клетке в зависимости от локализации М. Ощущение нехватки воздуха, одышка, слабость, беспокойство с двигательным возбуждением. Вскоре картина сменяется угнетением состояния, нарушением сознания. Полусидячее положение с наклоненной к груди головой, что уменьшает боль и облегчает дыхание. Отек верхней половины туловища, шеи, лица с расширением и напряжением поверхностных вен и цианозом кожи.

Клиника острого медиастинита l l Местно: интенсивная боль в груди (с-м Реддигера – усиление боли при глотании, с-м Разумовского - Герке – усиление боли при запрокидывании головы назад) Боль при заднем М обычно локализуется в м/лопаточном пр -ве (с-м Осипова - усиление боли при надавливании в м/реберных промежутках сзади, при надавливании в эпигастральной обл. и на мечевидный отросток – задненижний М). У больных с передним М боль за грудиной, усиление болезненности при надавливании на грудину. Сдавление нервов, трахеи, пищевода приводит к удушью, осиплости, дисфагии, аритмии. При М, вызванных повреждениями П или Тр. Возникает подкожная эмфизема верхней половины туловища и шеи. Она может сопровождать анаэробную и гнилостную инфекцию.

Диагностика медиастинита. ОАК: анемия, высокий лейкоцитоз со сдвигом влево. l Гипопротеинемия, гипоальбуминемия l Рентгендиагностика: расширение тени СР. появление l горизонтальных уровней в СР, эмфизема средостения, подкожная эмфизема, затекание контраста при проведении эзофагоскопии или бронхоскопии. l Эти симптомы могут сочетаться с плевритом, эмпиемой, пневмотораксом. l УЗИ. l КТ и МРТ.
Клиника острого медиастинита
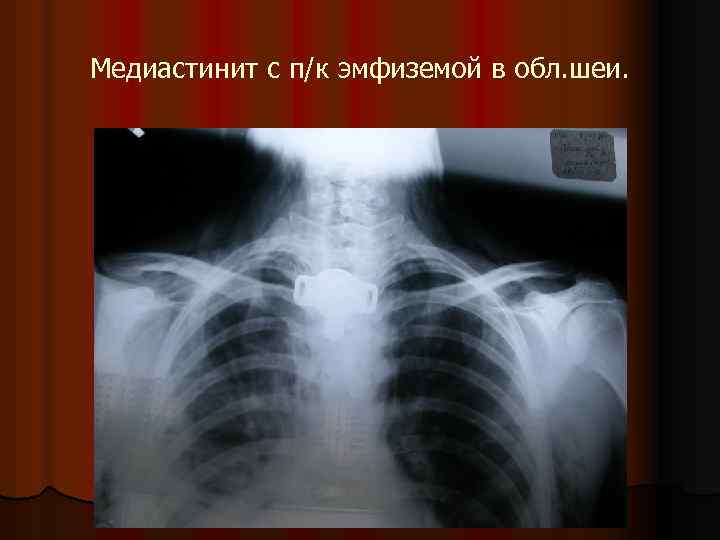
Медиастинит с п/к эмфиземой в обл. шеи.

Лечение острого медиастинита l ОГМ – показание к экстренной операции. Только в случаях крайне тяжелого агонального состояния или при наличии точечных перфораций полых органов без признаков распространенного процесса возможно наблюдение под прикрытием консервативного лечения. При малейшем подозрении на прогрессирование М - операция. l Хирургическое лечение. 1. Устранение причины М 2. Медиастинотомия. 3. Дренирование гнойника. Обязательна предоперационная подготовка!

МЕДИАСТИНИТЫ
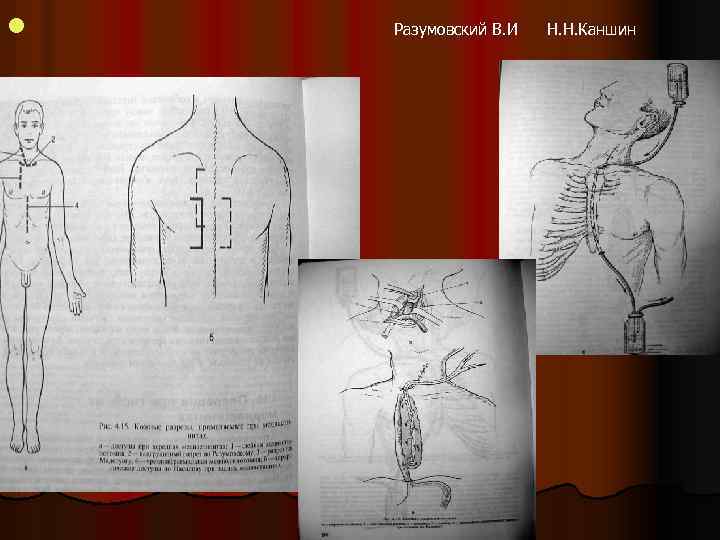
l Разумовский В. И Н. Н. Каншин
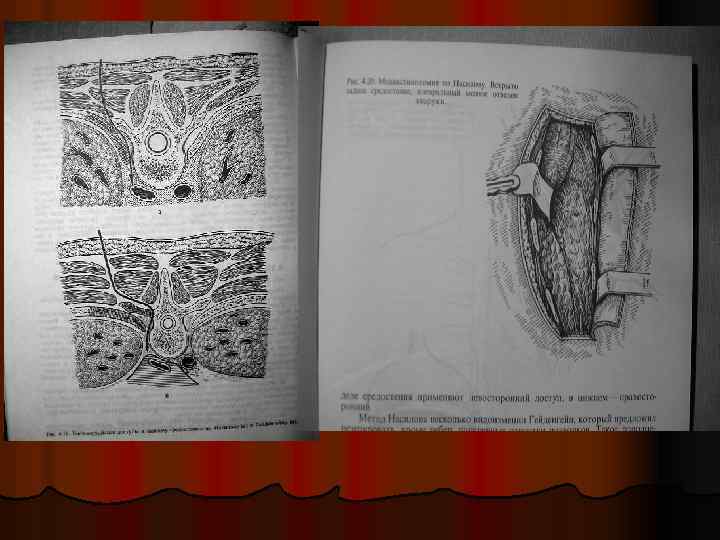
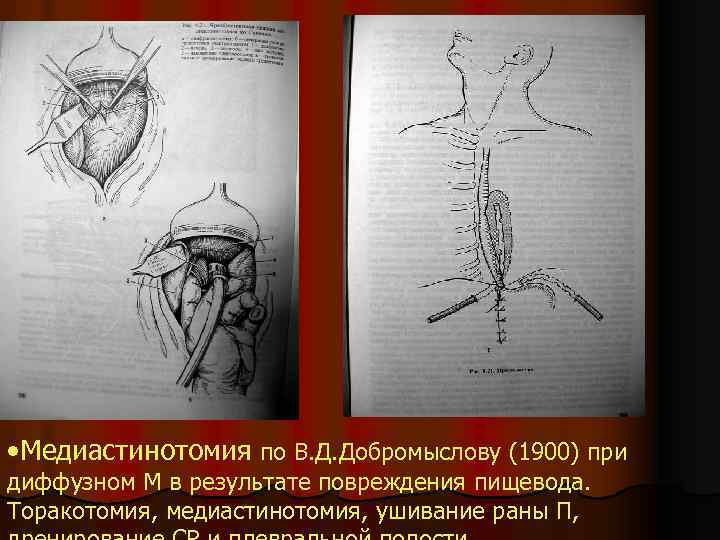
• Медиастинотомия по В. Д. Добромыслову (1900) при диффузном М в результате повреждения пищевода. Торакотомия, медиастинотомия, ушивание раны П,

Консервативное лечения l Сочетание энтерального и парентерального питания для поддержания энергетических и пластических потребностей организма с 24 -36 часов после операции, 3000 -3500 ккал/с. l Массивная А/Б терапия: Имипенем-о, 5 х4 р; Меропенем 1 -2 грх3 р; Ципрофлоксацин (200400 мгх2 р. )+ метронидазол; Цефепим (1 -2, 0 х2 р)+ метронидазол (500 мгх2 -4 р. ) l Активный дренаж полости гнойника. Детоксикационные мероприятия. l Рациональная инфузионная программа с коррекцией l водно-электролитного, белкового дисбалланса и др. Критериями эффективности инфузионной терапии являются: l ЦВД -8 -12 см водного ст. ; АДср – более 65 мм. рт. ст. ; диурез – 30 -40 мл/час. При низком перфузионном давлении –Допамин, Норадреналин. l Иммунокоррегирующая терапия. Использовать в/в

Хронические медиастиниты l Асептические: идиопатические, постгеморрагические, кониозные, ревматические, адипосклеротические. l Микробные: неспецифические, специфические. -Неспецифические хронические М: первично хронический НМ, вторично хронический НМ. - Специфические хронические М (туберкулез, сифилис, актиномикоз, гистоплазмоз)

Асептические медиастиниты l Характеризуются продуктивным характером воспаления с развитием склероза клетчатки СР. l Идиопатический хрон. М – (фиброзный медиастинит), причины его неясны, характеризуется разрастанием соед. тк. В клетчатке СР с вовлечением в рубцовый процесс сосудов, нервных стволов, органов. Поражает чаще передние отделы СР, может протекать в генерализованной и локализованной формах. Проявляется симптомами сдавления органов СР. Патогенетической терапии не существует, некоторый эффект дает лучевая терапия и кортикостероиды. Хирургическое лечение только при локализованных формах для уменьшения компрессии органов или выполнения пластических операций (шунтирование вен, эзофагопластика…)

l l Постгеморрагический ХМ – возникает в результате организации гематом средостения. Рубцовый процесс не такой выраженный, но может вызывать компрессионный синдром. Кониозный ХМ – связан со вторичным поражением л/у и клетчатки СР при силикозе и антракозе легких. Локализуется в зонах пораженных л/у и проявляется синдромом верхней полой вены, астмоидными приступами, осиплостью голоса, с-мом Горнера. Ревматический ХМ – возникает в результате ревматического перикардита и поражается параперикардиальная клетчатка. Лечение медикаментозное и перикардэктомия. Адипозосклеротический ХМ – связан с избыточным отложением жировой клетчатки в СР и развитием в ней склероза. Может привести к сдавлению верхней полой вены.

Хронический неспецифический медиастинит l Первично хрон. неспецифический медиастинит – возникает от тех же причин, что и острый М, но минует ст. острого гнойного воспаления, сразу приобретает хроническое течение. Чаще при точечных повреждениях П. Тр. , инкапсулированных гнойных лимфаденитах, кистах, опухолях. l Вторично хрон. неспецифический М – это исход острого l Клиника : длительная субфебрильная Т. С периодич. l Лечение: хирургическое устранение причины ХМ (вскрытие и М, принявшего в силу ряда причин хрон. течение (остаточная гнойная полость, хрон. Хондрит, остеомиелит ребер, грудины, оставшиеся инородные тела в СР. повышениями ее, проливными потами, боль в гр. клетке, одышка, кашель, дисфагия, осиплость, наличие гнойных свищей гр. клетки. санация гнойника, резекция ребра, секвестрэктомия и т. д. )

Специфические хронические медиастиниты l Туберкулезный медиастинит – в результате поражения л/у СР, при перикардитах туб. этиологии. Чаще локализуется в передне верхних и средних отделах СР. Заднее СР поражается при туб. Поражении позвоночника. Вокруг специфического процесса возникает воспалительно склеротический процесс, который может вызывать сдавление различных органов СР с соответствующей клиникой – с-м верхней полой вены, дисфагия, с-м Горнера, осиплость голоса и т. д.
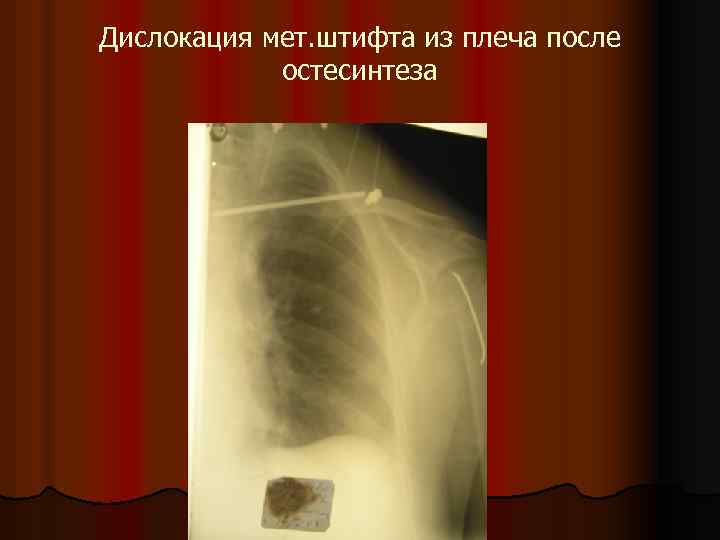
Дислокация мет. штифта из плеча после остесинтеза
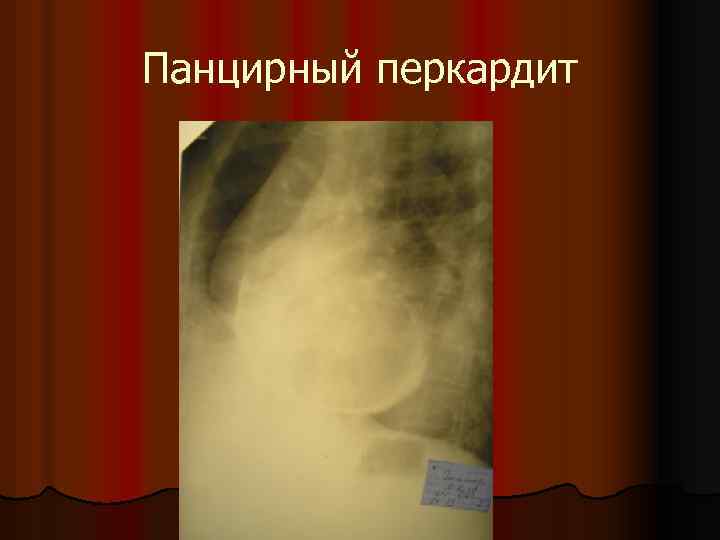
Панцирный перкардит
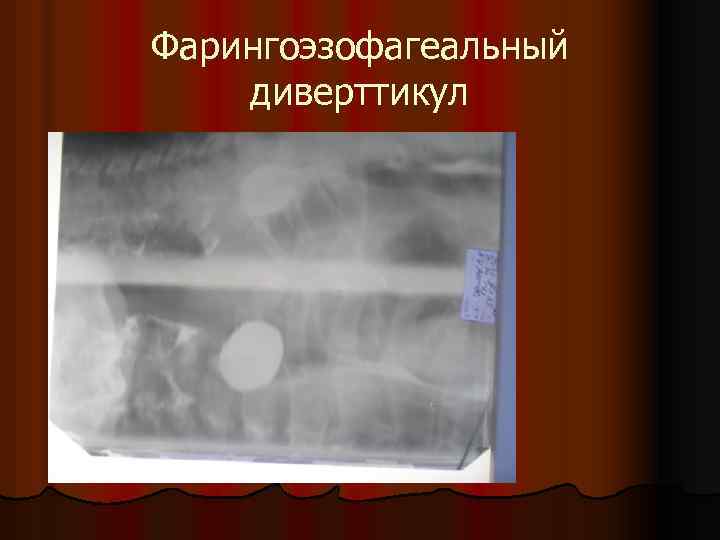
Фарингоэзофагеальный диверттикул
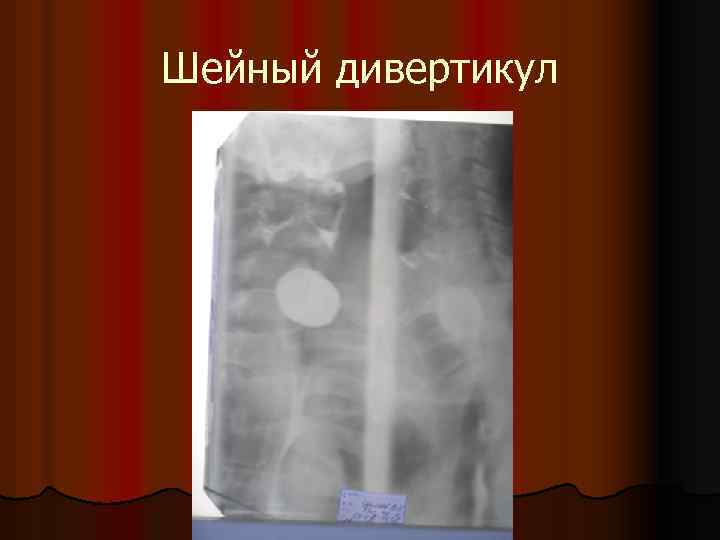
Шейный дивертикул

Заболевания средостения.ppt