Анемии, лейкозы, стомфак, Викторова.ppt
- Количество слайдов: 38

Заболевания системы кроветворения. Анемии. Лейкозы. Лекция для 4 стомфака Викторова Инна Анатольевна. Зав. кафедрой внутренних болезней и поликлинической терапии, д. м. н. , профессор

• Анемии – это группа заболеваний, одним из проявлений которых является снижение количества гемоглобина и/или циркулирующих эритроцитов.

Некоторые нормативы 1. Уровень Hb в норме составляет: - мужчины 130 – 160 г/л - женщины 120 – 140 г/л - беременные женщины – 110 г/л 2. Гематокрит – это объёмное содержание эритроцитов в плазме крови, который в норме составляет: - у мужчин 40, 7 – 50, 3% - у женщин 36, 1 – 44, 3%

Некоторые нормативы 3. Средний эритроцитарный объём (СЭО) Норма СЭО = 80 – 100 мкм 4. Цветовой показатель. Отражает содержание Hb в эритроцитах. В норме составляет 0, 9 – 1, 0. 5. Содержание ретикулоцитов (молодых эритроцитов). Отражает ответ костного мозга на анемию. Для представления о регенераторной функции костного мозга пользуются ретикулоцитарным индексом (РИ) в норме 2 %.

Факторы риска анемий: 1. острая и хроническая кровопотеря 2. дефицит «строительного материала» Fе, витамина В 12, фолиевой кислоты 3. Наследственность 4. дефицит ферментов, участвующих в синтезе Hb 5. нарушение обмена порфиринов 6. прием лекарств (допегит, пенициллины, хинин, фенацетин)

Факторы риска анемий: 7. контакт с гемолитическими ядами (свинец, фенилгидразин, амилнитрит, змеиный яд) 8. вегетарианство 9. воздействие ионизирующей радиации 10. наличие клапанных протезов 11. вирусная инфекция 12. хроническая почечная недостаточность 13. переливание несовместимой по группе и резус-фактору крови

Классификация анемий Анемии, вызванные повышенным разрушением эритроцитов (высокий РИ) А. Постгеморрагические анемии: - острая постгеморрагическая анемия - хроническая постгеморрагическая анемия

Б. Наследственные гемолитические анемии (высокий РИ) 1. Обусловленные нарушениями эритроцитарной мембраны: - микросфероцитоз (болезнь Минковского - Шоффара) - наследственный эллиптоцитоз (овалоцитоз) - наследственный стоматоцитоз 2. Обусловленные патологией ферментов эритроцитов: - дефицит глюкозо-6 - фосфатдегидрогиназы - дефицит пируваткиназы 3. Обусловленные нарушением структуры цепей глобина (гемоглобинопатии): - серповидно-клеточная анемия - аномальные стабильные и нестабильные Hb

Анемии, вызванные повышенным разрушением эритроцитов (высокий РИ) В. Приобретенные гемолитические анемии 1. Иммунные гемолитические анемии (гемолитическая болезнь плода и новорожденного) 2. Аутоиммунные гемолитические анемии: 3. Пароксизмальная ночная гемоглобинурия (болезнь Маркиафавы – Микели) 4. Гемолитическая анемия вследствие дефицита витамина Е 5. Лекарственная гемолитическая анемия 7. Травматический (механический) гемолиз 8. Болезни печени 9. Гиперспленизм 10. Анемии вследствие отравления ядами 11. Анемии при вливании несовместимой крови

Анемии, вызванные сниженной продукцией эритроцитов (низкий РИ) А. Микроцитарные (с низким СЭО) 1. Железодефицитная 2. Талассемия 3. Анемия при хронических заболеваниях 4. Сидеробластная анемия 5. Свинцовая интоксикация 6. Наследственная анемия при нарушении синтеза порфиринов (сидероахретическая)
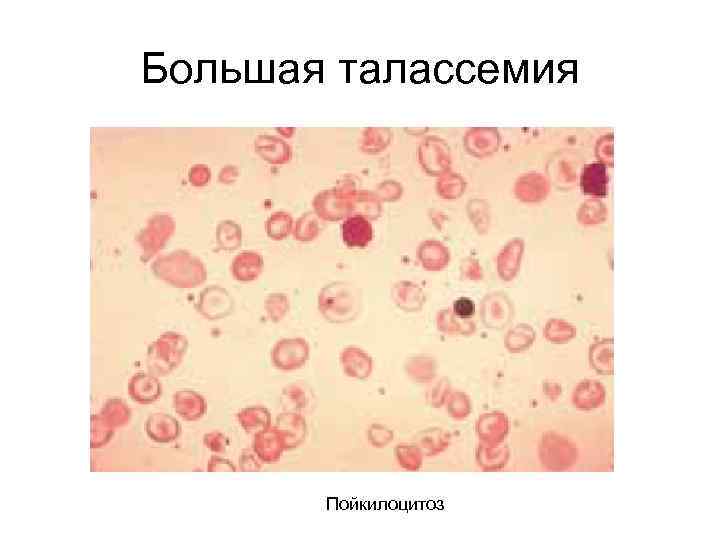
Большая талассемия Пойкилоцитоз
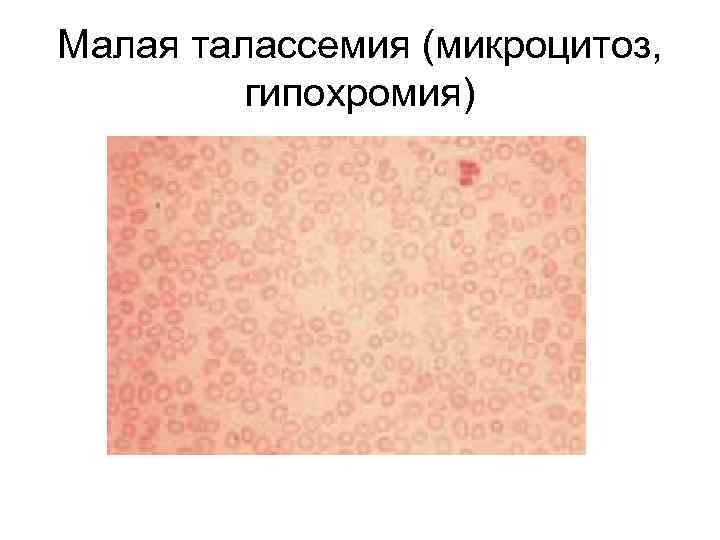
Малая талассемия (микроцитоз, гипохромия)
Анемии, вызванные сниженной продукцией эритроцитов (низкий РИ) Б. Макроцитарные (с высоким СЭО) 1. Мегалобластная 2. В 12 дефицитная анемия 3. Фолиеводефицитная анемия 4. Лекарственная анемия 5. Анемия, обусловленная алкоголизмом 6. Миелодиспластический синдром 7. Анемия при гипотиреозе

Анемии, вызванные сниженной продукцией эритроцитов (низкий РИ) В. Нормоцитарные (с нормальным СЭО) 1. Гипопластическая (апластическая ) анемия 2. Анемии при хронических заболеваниях 3. Анемии при эндокринной недостаточности 4. Сидеробластная анемия 5. Анемия, обусловленная инфильтрацией костного мозга (миелофтиз)

Железодефицитные анемии

Обмен железа в организме Физиологические потребности Мужчины: поступает с пищей около 18 мг всасывается 1, 0 – 1, 5 мг теряется с мочой, калом, потом, эпителием кожи и кишечника Женщины: поступает с пищей 12 – 15 мг всасывается 1, 0 – 1, 3 мг теряется с мочой, калом, потом, эпителием кожи, кишечника, волоса ми, ногтями, во время менструального цикла, беременности и лактации

Обмен железа в организме При повышении потребности организма в железе из пищи может всосаться не более 2, 0 – 2, 5 мг. Если потеря организмом Fe составляет более 2 мг/сут, после того как истощаются депо, развивается железодефицитная анемия. Наиболее полно всасывается Fe из продуктов животного происхождения – мясо, печень. В период менструального периода женщина теряет 20 – 30 мг Fе, при беременности, родах и лактации – 700 – 800 мг.

Стадии железодефицитной анемии • • Латентная стадия (скрытый дефицит железа) – показатели Hb ещё нормальны, но может быть гипохромия эритроцитов и уменьшение СЭО. Снижен ферритин и содержание Fe в сыворотке крови. ЖДА с развернутой клинико лабораторной картиной заболевания.

Степени тяжести железодефицитной анемии • Легкая Hb - 110 – 90 г/л • Средней тяжести - Hb 90 – 70 г/л • Тяжелая - Hb менее 70 г/л
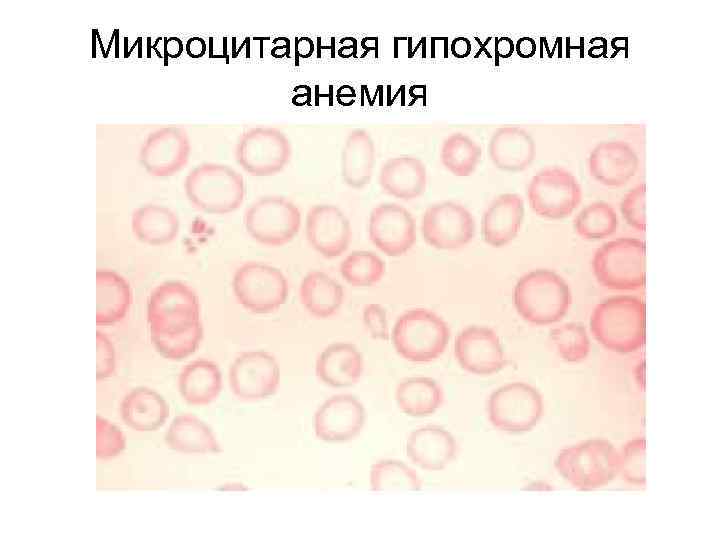
Микроцитарная гипохромная анемия

Клиника железодефицитных анемий • клинические проявления дефицита Fe манифестируют после длительного латентного периода, соответствующего истощению запасов Fe в организме; • выраженность симптомов малокровия различна в зависимости от скорости кровопотери, пола и возраста пациента.

Клинические синдромы ЖДА Анемический синдром обусловлен тканевой гипоксией, его проявления универсальны для всех видов анемий. Основные признаки: • слабость и/или быстрая утомляемость • головная боль и/или пульсация в висках • головокружение, обмороки • снижение толерантности к физической нагрузке: одышка и сердцебиение привычной физической нагрузке • бледность кожи и слизистых • усиление ангинозных болей при ИБС • появление резистентности к проводимой терапии вазодилятаторами при ИБС

Клинические синдромы ЖДА Сидеропенический синдром обусловлен тканевым дефицитом Fe и свойственен только ЖДА. Основные признаки: • сухость кожи, трещины на поверхности кожи рук и ног, в углах рта (ангулярный стоматит); • ломкость, истончение, расслоение ногтей, ногти ложкообразной формы (койлонихия); • выпадение волос и раннее их поседение • извращение вкуса – pica chlorotica: больные едят мел, уголь, глину, песок и/или сырые продукты – крупы, фарш, тесто; • пристрастие к необычным запахам: керосина, мазута, бензина, ацетона, гуталина, нафталина, выхлопных газов машин (проходят на фоне приема препаратов Fe); • Глоссит (атрофия сосочков, болезненность и покраснение языка. )
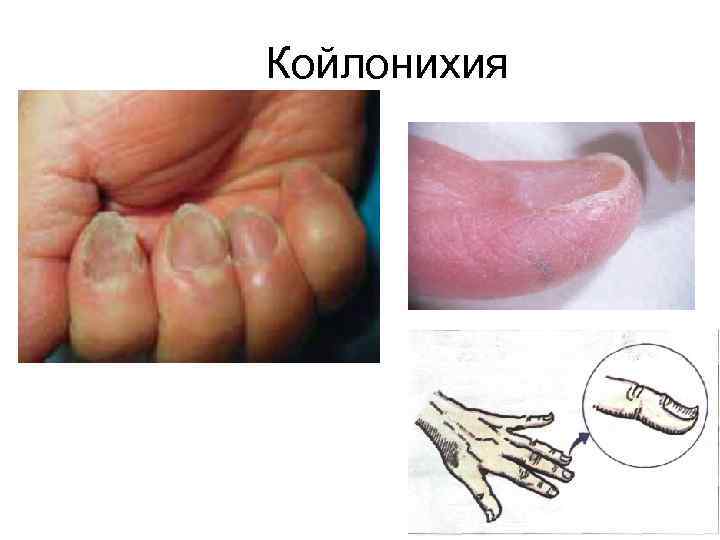
Койлонихия

Клинические синдромы ЖДА Синдром вторичного иммунодефицита • склонность к хронизации воспалительных процессов; • склонность к частым рецидивам инфекционно – воспалительных заболеваний.

Клиника ЖДА: висцеральный синдром • поражение желудочно – кишечного тракта: глоссит, дисфагия, снижение кислотообразующей функции желудка, суб - и атрофический гастрит, вздутие, запоры, поносы • поражение гепато – билиарной системы: формирование жирового гепатоза, дискинезии желчевыводящих путей • изменения сердечно – сосудистой системы: одышка, сердцебиение, кардиалгии, отеки на ногах, ангинозные боли, гипотония, наличие приглушенности тонов сердца и систолического шума на верхушке • поражение ЦНС: снижение памяти, способности концентрировать внимание • поражение мышечного каркаса и сфинктеров: мышечная слабость при обычной нагрузке, императивные позывы к мочеиспусканию, недержание мочи при кашле, смехе без проявлений дизурии и отсутствии изменений в анализах мочи.

ЛЕЙКОЗЫ • термин, объединяющий многочисленные опухоли кроветворной системы, возникающие из кроветворных клеток и поражающие костный мозг.

Две группы лейкозов определяются строением опухолевых клеток: • острые – клеточный субстрат представлен бластами; • хронические – основная масса опухолевых клеток дифференцирована и состоит в основном из зрелых элементов. Продолжительность заболевания не определяет разделения по группам.

Этиология Нарушения состава и структуры хромосомного аппарата, наследственно обусловленные или приобретенные под влиянием некоторых мутагенных факторов: ионизирующая радиация, химические мутагены. Учащение в сотни раз острых лейкозов среди лиц, подвергавшихся воздействию бензола, среди больных, получавших цитостатические иммунодепрессанты (имуран, циклофосфан, лейкеран и др).

Патогенез • Происходит расселение по организму клона опухолевых лейкозных клеток-потомков одной первоначально мутировавшей клетки. Нестабильность генотипа злокачественных клеток обусловливает появление в первоначальном опухолевом клоне новых клонов, среди которых в процессе жизнедеятельности, под воздействием лечебных средств "отбираются" наиболее автономные клоны. Этим феном объясняются прогредиентность течения лейкозов, их ухода из-под контроля цитостатиков.

Острые лейкозы По морфологическим (цитохимическим) критериям выделяют следующие формы: • • • лимфобластную, миелобластную, промиелоцитарную, миеломонобластную, мегакариобластную, эритромиелоз, плазмобластную, недифференцируемую.

Клиника Нарастающая "беспричинная" слабость, недомогание, иногда одышка, головокружение, обусловленные анемией. Повышение температуры тела, интоксикация – частые симптомы нелимфобластных острых лейкозов. Увеличение лимфатических узлов, печени и селезенки в развернутой стадии встречается не при всех острых лейкозах, но может развиваться в терминальной стадии любого лейкоза.

Геморрагический синдром обусловлен тромбоцитопенией: кровоточивость слизистых оболочек, петехиальная сыпь на коже, особенно голеней. В легких, миокарде могут появляться лейкозные бластные инфильтраты.

Диагностика острых лейкозов • строится на данных цитологического исследования крови и костного мозга, обнаруживающих высокий процент бластных клеток. • На ранних этапах их в крови обычно нет, но выражена цитопения. Поэтому при цитопении, даже касающейся одного ростка, необходима пункция костного мозга, которую можно делать амбулаторно.

Миелобластный и миеломонобластный лейкозы наиболее частые формы острого лейкоза у взрослых. Вначале заболевания при этих формах печень и селезенка обычно нормальных размеров, лимфатические узлы не увеличены. Часты глубокая гранулоцитопения, анемия, тромбоцитопения. Нередко выражена интоксикация, повышена температура тела.

Острый лимфобластный лейкоз • чаще встречается у детей. Как правило, с самого начала протекает с лимфоаденопатией, увеличением селезенки, оссалгиями. В крови вначале может отмечаться лишь умеренная нормохромная анемия, лейкопения, но в костном мозге – тотальный бластоз.

Острый монобластный лейкоз встречается относительно редко. Типичное начало этой формы мало отличается от миелобластной, но более выражены интоксикация и повышение температуры тела до фебрильных цифр. Частый симптом – гиперплазия слизистой оболочки десен из-за лейкемических пролифератов в них.

Нейролейкемия это лейкемическое поражение (инфильтрация) нервной системы. Является одним из частых осложнений острого лейкоза. Особенно часто встречается при остром лимфобластном лейкозе детей, реже – при хроническом миелолейкозе, еще реже – при других формах острого лейкоза. Возникновение обусловлено метастазированием лейкозных клеток в оболочки головного и спинного мозга или в вещество мозга (прогностически это более тяжелый тип опухолевого роста).
Анемии, лейкозы, стомфак, Викторова.ppt