Заболевания щитовидной железы.ppt
- Количество слайдов: 71

Заболевания щитовидной железы Зав. кафедрой внутренних болезней педиатрического и стоматологического факультетов, профессор Н. А. Козиолова

Определение гипотиреоза n Под гипотиреозом понимают клинический синдром, обусловленный стойким снижением действия тиреоидных гормонов на ткани-мишени.

Классификация гипотиреоза по этиологии n 1. Первичный гипотиреоз n 2. Вторичный (центральный) гипотиреоз n 3. Периферический гипотиреоз

Причины первичного гипотиреоза -1 Выделяют 2 группы причин: I. Гипотиреоз, обусловленный уменьшением количества функционирующей ткани щитовидной железы (первичный): • послеоперационный гипотиреоз; • пострадиационный гипотиреоз; • гипотиреоз, обусловленный аутоиммунным поражением щитовидной железы; • гипотиреоз, обусловленный вирусным поражением щитовидной железы; • гипотиреоз на фоне новообразования щитовидной железы; • гипотиреоз, обусловленный нарушением эмбриогенеза щитовидной железы

Причины первичного гипотиреоза -2 II. Гипотиреоз, обусловленный нарушением синтеза тиреоидных гормонов: • эндемический зоб с гипотиреозом; • спорадический зоб с гипотиреозом (дефект биосинтеза гормонов на различных биосинтетических уровнях); • ятрогенный зоб с гипотиреозом; • зоб и гипотиреоз, развившиеся в результате употребления в пищу зобогенных веществ

Причины первичного гипотиреоза, вызванного химическими и лекарственными препаратами n n При потреблении йода менее 25 мкг в сутки (Orgiazzi, 1996) на протяжении длительного времени - йоддефицитный гипотиреоз Зобогены - вещества, нарушающие функцию щитовидной железы (тиамазол, пропилтиоурацил, перхлорат калия, карбонат лития, тиоцинаты) Амиодарон - антиаритмический препарат III класса (в одной 200 мг таблетке препарата содержится 75 мг йода, при метаболизме которого высвобождается около 6– 9 мг элемента в сутки при суточной потребности его 150– 200 мкг). Цитокины (a–интерферон и интерлейкин– 2), которые используются для лечения больных с воспалительными заболеваниями, гепатитом В и С, в онкологии.

Причины вторичного гипотиреоза n Гипотиреоз центрального генеза (вторичный): • развившийся при патологии гипофиза; • развившийся при патологии гипоталамуса.

Причины периферического гипотиреоза n Гипотиреоз вследствие нарушения транспорта и метаболизма тиреоидных гормонов (периферический): • гипотиреоз вследствие глобулинопатий; • гипотиреоз обусловлен резистентностью тканей-мишеней к T 4 и T 3, вызванной генетическими дефектами рецепторов T 4 и T 3

Классификация по степени тяжести n n n Субклинический Манифестный (компенсированный, декомпенсированный) Осложненный (полисерозит, сердечная недостаточность, вторичная аденома гипофиза, кретинизм, микседематозная кома)

Различия манифестного и субклинического гипотиреоза n n Субклинический гипотиреоз характеризуется повышением концентрации тиреотропного гормона (ТТГ) в крови на фоне нормального уровня свободных Т 4 и Т 3 Манифестный гипотиреоз характеризуется повышением концентрации тиреотропного гормона (ТТГ) и снижением свободных Т 4 и Т 3 в крови

Распространенность гипотиреоза Манифестный первичный гипотиреоз в популяции - 0, 2 -2, 0% n Распространенность субклинического гипотиреоза выше таковой манифестного n Субклинический гипотиреоз - до 10% у женщин, до 3% у мужчин, до 15% среди пожилых людей n

Формы первичного гипотиреоза n n приобретенные врожденные (частота 1 случай на 45 тыс. новорожденных; причины аплазия и дисплазия щитовидной железы, врожденные энзимопатии, сопровождающиеся нарушением биосинтеза тиреоидных гормонов)

Патогенез первичного гипотиреоза n n n Характерно снижение обменных процессов Торможение процессов синтеза и катаболизма Муцинозный отек (микседема), наиболее выраженный в соединительно-тканных структурах Накопление гликозамингликанов - продуктов белкового распада (производных протеина, глюкуроновой и хондроитинсерной кислот), обладающих повышенной гидрофильностью, вызывает накопление внесосудистой жидкости и натрия Задержка натрия обусловлена избытком вазопрессина и дефицитом натрийуретического пептида Дефицит тиреоидных гормонов в детском возрасте тормозит физическое и умственное развитие вплоть до гипотиреоидного нанизма и кретинизма.

Клиническая картина первичного гипотиреоза n Гипотермически-обменный синдром: ожирение при сниженном аппетите, понижение температуры тела, нарушение обмена липидов (повышается уровень триглицеридов и липопротеидов низкой плотности), риск развития и прогрессирования атеросклероза

Клиническая картина первичного гипотиреоза n Гипотиреоидная дермопатия и синдром эктодермальных нарушений: микседематозный отек (лицо) и периорбитальный отек, желтушность кожных покровов, вызванная гиперкаротинемией, ломкость и выпадение волос на латеральных частях бровей, голове, вплоть до гнездной плешивости и алопеции

Клиническая картина первичного гипотиреоза n Синдром нарушений органов чувств: затруднение носового дыхания (из-за набухания слизистой оболочки носа), нарушение слуха (связано с отеком слуховой трубы и органов среднего уха), охрипший голос (вследствие отека и утолщения голосовых связок). Выявляется ухудшение ночного зрения. •

Клиническая картина первичного гипотиреоза n Синдром поражения центральной и периферической нервной системы: сонливость, заторможенность, снижение памяти, боли в мышцах, парестезии, снижение сухожильных рефлексов, полинейропатия. Наблюдаются депрессия с типичными пароксизмами панических атак с периодически возникающими приступами тахикардии

Клиническая картина первичного гипотиреоза Синдром поражения сердечно-сосудистой системы: n n n микседематозное сердце (брадикардия, низкий вольтаж зубцов и отрицательный зубец Т на ЭКГ, ХСН, гипотония или повышение диастолического давления, полисерозит) типично повышение уровня КФК, АСТ, ЛДГ Гипотиреоз – фактор риска ИМ и СС осложнений, особенно у пожилых с исходной ИБС

Клиническая картина первичного гипотиреоза n Синдром поражения пищеварительной системы: n Синдром нарушения кроветворения: - - гепатомегалия, дискинезия желчевыводящих путей, дискинезия толстой кишки, склонность к запорам, атрофия слизистой оболочки желудка нормохромная нормоцитарная, гипохромная железодефицитная или макроцитарная, В 12 дефицитная анемия; нарушения тромбоцитарного ростка: снижению агрегации тромбоцитов, снижение в плазме уровня факторов VIII и IX, повышенная ломкость капилляров, кровоточивость

Клиническая картина первичного гипотиреоза n Синдром гиперпролактинемического гипогонадизма: гиперпродукция тиротропин- рилизинг-гормона (ТРГ) гипоталамусом при снижении Т 4 увеличивает выброс гипофизом не только ТТГ, но и пролактина. Проявляется олигоопсоменореей или аменореей, галактореей, вторичным поликистозом яичников. n Обструктивно-гипоксемический синдром: синдром апноэ во сне, развивающийся вследствие микседематозной инфильтрации слизистых оболочек и нарушениях хемочувствительности дыхательного центра. Ведет к микседематозной коме.

Диагностика первичного манифестного гипотиреоза n n Определение уровня ТТГ и свободного Т 4 высокочувствительными методами Для первичного гипотиреоза характерно повышение уровня ТТГ и снижение свободного Т 4 Определение уровня общего Т 4 (связанный с белками+свободный биологически активный гормон) имеет значительно меньшее диагностическое значение, поскольку на уровне общего Т 4 также будут отражаться любые колебания уровня связывающих активность белков-транспортеров: увеличение (контрацептивы, беременность); снижение (андрогены, цирроз печени, нефротический синдром, генетические нарушения) Определение уровня Т 3 не целесообразно. У пациентов с гипотиреозом наряду с повышением уровня ТТГ и снижением Т 4 может определяться нормальный, а в некоторых случаях несколько повышенный уровень Т 3. Это является следствием компенсаторной реакции интенсивной периферической конверсии Т 4 в более активный гормон Т 3.

Цель фармакотерапии при первичном гипотиреозе n Цель фармакотерапии гипотиреоза - полная нормализация состояния: исчезновение клинических симптомов заболевания и стойкое сохранение уровня ТТГ в пределах границ нормы.

Принципы заместительной гормональной терапии Применение Т 4 (левотироксин) n n n Потребность в левотироксине у новорожденных и детей вследствие повышенного метаболизма тиреоидных гормонов заметно больше. Принимая во внимание высокую чувствительность мозга новорожденного к недостаточности тиреоидных гормонов начать лечение начинают с первых дней его жизни. Заместительная терапия при первичном гипотиреозе проводится пожизненно. При значительном ожирении расчет следует делать на "идеальную массу тела". Всю суточную дозу препарата принимают однократно, утром, натощак. Прием пищи, препаратов кальция, антацидов может снижать абсорбцию левотироксина в кишечнике и потребовать увеличения его дозы.

Начальный этап заместительной терапии при гипотиреозе Категория больных Без кардиальной патологии моложе 55 лет С кардиальной патологией или старше 55 лет Новорожденные Дети Доза левотироксина • Из расчета 1, 6 -1, 8 мкг на 1 кг идеальной массы тела q женщины - 75 -100 мкг/сут, мужчины - 100 -150 мкг/сут • Из расчета 0, 9 мкг на 1 кг идеальной массы тела • Начальная доза - 25 мкг/сут • Увеличивать по 25 мкг с интервалом 2 мес до нормализации уровня ТТГ в крови • При появлении или ухудшении кардиальных симптомов провести коррекцию кардиальной терапии • 10 -15 мкг на 1 кг массы тела • Более 2 мкг на 1 кг массы тела (в зависимости от возраста)

Оценка эффективности лечения синдрома гипотиреоза (1) n n n Оценка эффективности лечения производится посредством контроля уровня ТТГ, который должен находиться в нормальном диапазоне (0, 4 -4, 0 мк. ЕД/л). Оптимальным является диапазон 0, 5 -1, 5 мк. ЕД/л, соответствующий нормальному уровню ТТГ у большинства здоровых людей. После назначения полной заместительной дозы оценка адекватности терапии осуществляется через 2 -3 мес.

Оценка эффективности лечения синдрома гипотиреоза (2) q n n При нормальном показателе ТТГ повторный контроль рекомендуется провести через 4 -6 мес, поскольку при достижении эутиреоидного состояния клиренс левотироксина может возрасти, что потребует увеличения его дозы. В дальнейшем оценка адекватности терапии проводится ежегодно. При субклиническом гипотиреозе, если принято решение не назначать левотироксин, необходим ежегодный контроль уровня ТТГ.

Центральный (вторичный) гипотиреоз

Эпидемиология центрального гипотиреоза n Эта форма гипотиреоза встречается достаточно редко (не более 1% всех случаев гипотиреоза у взрослых).

Этиология центрального гипотиреоза n n Причинами врожденного вторичного гипотиреоза являются: • гипоплазия гипофиза; • опухоли (краниофарингиомы) и кисты; • дефекты биосинтеза и секреции ТТГ. Приобретенный вторичный гипотиреоз возникает при: • микроаденомах гипофиза; • операциях и облучении гипоталамогипофизарной области; • ишемическом и геморрагическом некрозе гипофиза (синдром Шиена-Симмондса); • инфильтративных заболеваниях гипоталамогипофизарной области

Клинические признаки центрального гипотиреоза n - - Существуют некоторые особенности течения центрального гипотиреоза по сравнению с первичным: обычно обменно-гипотермический синдром может протекать без ожирения, иногда больные истощены; менее выражены отечность, дермопатия; не характерны ХСН, гипотиреоидный полисерозит, анемический синдром.

Диагностика центрального гипотиреоза (1) Характерен сниженный уровень ТТГ и свободного Т 4. n У некоторых больных с вторичным гипотиреозом уровень ТТГ в крови либо находится в пределах нормы, либо парадоксально повышен, что связывают с секрецией иммунореактивного, но биологически неактивного ТТГ. В этом случае в целях диагностики проводят пробу с тиролиберином (ТРГ). n Проба с тиролиберином. Уровень ТТГ исследуют исходно и через 30 мин после внутривенного введения 200 мкг ТРГ. При первичном гипотиреозе после введения ТРГ уровень ТТГ поднимается выше 25 мк. ЕД/л, при вторичном - не изменяется. n

Диагностика центрального гипотиреоза (2) n n n Часто сочетается с недостаточностью других тропных функций аденогипофиза, т. е. встречается при гипопитуитаризме. Наиболее часто встречается аутоиммунный полигландулярный синдром 2 -го типа, представленный сочетанием надпочечниковой недостаточности аутоиммунного типа с аутоиммунным тиреоидитом (синдром Шмидта) и/или сахарным диабетом типа 1 (синдром Карпентера). Дифференциальная диагностика в этом случае основывается на определении уровня тропных гормонов гипофиза.

Особенности лечения центрального гипотиреоза n n n Заместительная терапия при центральном гипотиреозе также проводится левотироксином по всем правилам. Контроль эффективности лечения следует проводить, основываясь на уровне свободного тироксина в крови. При существовании надпочечниковой недостаточности следует в первую очередь назначать заместительную терапию глюкокортикоидами, а только затем - левотироксин.

Периферический гипотиреоз

Распространенность периферического гипотиреоза n Периферический гипотиреоз - резистентность тканей к тиреоидным гормонам - наблюдается чрезвычайно редко и выявляется преимущественно в виде семейных форм.

Клинические признаки периферического гипотиреоза n В подавляющем большинстве случаев клинически у больных наблюдается эутиреоз.

Диагностика периферического гипотиреоза n На фоне эутиреоза в лабораторных исследованиях определяется повышение уровня ТТГ, свободного Т 4 и свободного Т 3 в крови.

Показания для комбинированной заместительной терапии n n Основное показание для применения комбинированной терапии - трийодтиронина в сочетании с тироксином - нарушение периферической конверсии Т 4 в Т 3. В большинстве смешанных препаратов соотношение Т 4 и Т 3 равно 4: 1 или 7: 1.

Гипотиреоидная кома (1) n n Это конечная стадия нелеченного или неправильно леченного гипотиреоза. Клиническая картина: гипотермия, брадикардия, артериальная гипотония, гиперкапния (из-за гиповентиляции альвеол), слизистые отеки лица и конечностей (микседема), характерные изменения кожи, симптомы поражения ЦНС (спутанность сознания, заторможенность, ступор или кома). Иногда наблюдаются задержка мочи или динамическая кишечная непроходимость.

Гипотиреоидная кома (2) n n n Гипотиреоидная кома может возникнуть при любой форме гипотиреоза. Факторы риска: инфекции, инсульт, прием транквилизаторов, переохлаждение, травма, кровопотеря, инфаркт миокарда, гипоксия, гипогликемия. Летальность без лечения 89%.

Гипотиреоидная кома (3) Интенсивная терапия: n 500 мкг левотироксина в/в, в течение 1 ч; n в дальнейшем левотироксин в/в по 100 мкг/сут; n не рекомендуется слишком быстрое согревание больного, так как оно может вызвать вазодилатацию и артериальную гипотонию; n если есть подозрение на вторичный гипотиреоз лечение начинают с введения гидрокортизона (50— 100 мг в/в струйно; суточная доза до 200 мг), поскольку левотироксин может вызвать острую надпочечниковую недостаточность.

Тиреотоксикоз

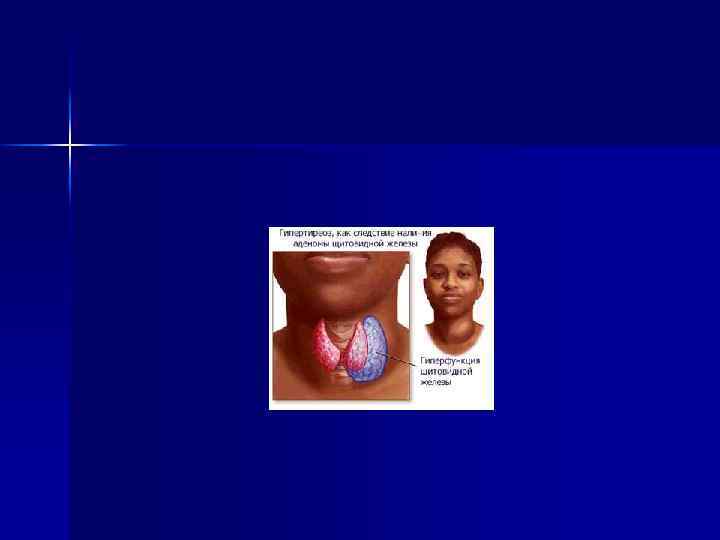
Определение тиреотоксикоза n n Это синдром, обусловленный действием избытка T 4 и T 3 на ткани-мишени. В некоторых руководствах этот синдром называют гипертиреозом, а термином «тиреотоксикоз» обозначают состояние, вызванное избытком экзогенных тиреоидных гормонов.

Этиология тиреотоксикоза (1) n n n А. Диффузный (болезнь Грейвса) и многоузловой токсический зоб Б. Неорганические (например, йодид калия) или органические соединения йода (например, амиодарон) В. Вызванный йодом тиреотоксикоз (феномен йод-Базедов) Г. Токсические аденомы щитовидной железы, если размеры аденомы (горячего узла) превышают 3 см Д. ТТГ-секретирующая аденома гипофиза Е. Избирательная резистентность гипофиза к тиреоидным гормонам

Этиология тиреотоксикоза (2) n n Пузырный занос, хориокарцинома, беременность, при которых секретируется большие количества ХГ (слабый стимулятор рецепторов ТТГ на тироцитах) З. Тиреоидит И. Передозировка тиреоидных гормонов К. T 4 - и T 3 -секретирующая тератома яичника (яичниковая струма) и крупные гормональноактивные метастазы фолликулярного рака щитовидной железы

Эпидемиология тиреотоксикоза Распространенность тиреотоксикоза достигает 0, 5%. n Самая частая его причина — диффузный токсический зоб. n

Клиническая картина тиреотоксикоза (1) n n Выраженность симптомов зависит от тяжести и продолжительности заболевания. Нервная система. Обычные симптомы: нервозность, эмоциональная неуравновешенность, повышенная возбудимость, тремор, гиперрефлексия, потливость. Сердечно-сосудистая система (постоянная тахикардия, пароксизмальные тахикардии – МА, при длительном тиреотоксикозе: кардиомегалия, приводящая к сердечной недостаточности с высоким сердечным выбросом. Первый тон сердца усилен, прослушивается громкий систолический шум. При кардиомегалии прослушиваются внесердечные шумы. Этот комплекс симптомов называют тиреотоксическим сердцем. АД может быть повышенным за счет систолического.

Клиническая картина тиреотоксикоза (2) n Опорно-двигательный аппарат. Усиление катаболизма приводит к слабости и атрофии мышц (тиреотоксическая миопатия). Мышечная слабость проявляется при ходьбе, подъеме в гору, вставании с колен или поднятии тяжестей. В редких случаях встречается преходящий тиреотоксический паралич, длящийся от нескольких минут до нескольких суток. Концентрация кальция в моче повышена. Иногда наблюдается гиперкальциемия. При длительном нелеченном тиреотоксикозе может развиться остеопения. n ЖКТ. Гипермоторика. Из-за усиления перистальтики стул частый, но понос бывает редко.

Клиническая картина тиреотоксикоза (3) n Органы зрения. Глазные щели сильно расширены, взгляд становится пристальным или испуганным. При взгляде прямо иногда видна полоска склеры между верхним веком и радужкой (симптом Дальримпля). При взгляде вниз опускание верхнего века отстает от движения глазного яблока (симптом Грефе). Эти симптомы обусловлены повышением тонуса гладких мышц, поднимающих верхнее веко. Характерно редкое мигание (симптом Штелльвага).

Клиническая картина тиреотоксикоза (4) n n Органы зрения. Офтальмопатия Грейвса встречается у 15— 18% больных диффузным токсическим зобом, у 3— 20% больных хроническим лимфоцитарным тиреоидитом и у больных с другими аутоиммунными патологиями. Офтальмопатия Грейвса — это аутоиммунное органоспецифическое заболевание, сопровождающееся лимфоцитарной инфильтрацией всех образований глазницы и ретроорбитальным отеком. Главный симптом офтальмопатии Грейвса — экзофтальм. Больные жалуются на резь в глазах, светобоязнь, слезотечение. Из-за несмыкания век роговица высыхает и может изъязвляться. Сдавление зрительного нерва и кератит могут привести к слепоте. Офтальмопатия Грейвса может развиваться и как самостоятельное заболевание.

Клиническая картина тиреотоксикоза (5) n Кожа теплая, влажная. Онихолиз указывает на продолжительный нелеченный тиреотоксикоз. n Половая система. Тиреотоксикоз у женщин снижает фертильность и может вызвать олигоменорею. У мужчин подавляется сперматогенез, изредка снижается потенция. Иногда отмечается гинекомастия, обусловленная ускоренным периферическим превращением андрогенов в эстрогены (несмотря на высокий уровень тестостерона). n Обмен веществ. Больные обычно худые. Для пожилых характерна анорексия. У молодых больных аппетит повышен. Усиление термогенеза.

Клиническая картина тиреотоксикоза (6) n n n Щитовидная железа обычно увеличена, но может быть и нормальных размеров. Размеры и консистенция зоба зависят от причины тиреотоксикоза. В увеличенной и гиперфункционирующей железе усиливается кровоток, что обусловливает появление местного сосудистого шума.


n Диффузный токсический зоб (болезнь Грейвса). Более 80% случаев тиреотоксикоза обусловлены диффузным токсическим зобом. Для этого органоспецифического аутоиммунного заболевания характерно появление тиреостимулирующих аутоантител в сыворотке. Эти аутоантитела связываются с рецепторами ТТГ на тироцитах и стимулируют секрецию тиреоидных гормонов. Поэтому тяжесть тиреотоксикоза пропорциональна титру тиреостимулирующих аутоантител. Механизм образования тиреостимулирующих аутоантител окончательно не выяснен. При диффузном токсическом зобе в сыворотке выявляются аутоантитела и к другим антигенам щитовидной железы, особенно к микросомальным антигенам. Диффузный токсический зоб — семейное заболевание. Генетическая предрасположенность к диффузному токсическому зобу определяется наличием некоторых аллелей HLA. У больных белой расы с высокой частотой обнаруживается HLA-B 8, у коренных жителей Азии — HLA-Bw 35.

Диагностика тиреотоксикоза При подозрении на тиреотоксикоз обследование включает два этапа: 1. Подтверждение тиреотоксикоза (оценку функции щитовидной железы); 2. Выяснение причины тиреотоксикоза

Оценка функции щитовидной железы n n n 1. Общий T 4 и свободный T 4 повышены почти у всех больных с тиреотоксикозом. 2. Общий T 3 и свободный T 3 (расчетный свободный T 3) также повышены. 3. Базальный уровень ТТГ сильно снижен, либо ТТГ не определяется. Проба с тиролиберином необязательна. 4. Поглощение радиоактивного йода (123 I или 131 I) щитовидной железой за 4, 6 или 24 ч у больных с усиленной секрецией тиреоидных гормонов увеличено.

Установление причины тиреотоксикоза n n n 1. Тиреостимулирующие аутоантитела — маркеры диффузного токсического зоба. 2. Все аутоантитела к рецепторам ТТГ (включая тиреостимулирующие и тиреоблокирующие аутоантитела) определяют, измеряя связывание Ig. G из сыворотки больных с рецепторами ТТГ. Эти аутоантитела выявляются примерно у 75% больных с диффузным токсическим зобом. 3. Антитела к микросомальным антигенам и к йодидпероксидазе специфичны для диффузного токсического зоба (а также для хронического лимфоцитарного тиреоидита). 4. УЗИ щитовидной железы 5. Сцинтиграфию щитовидной железы проводят у больных с тиреотоксикозом и узловым зобом

УЗИ щитовидной железы n По данньм УЗИ зоб может быть диагностирован, если объем щитовидной железы превышает у женщин 18 мл, у мужчин – 25 мл.

Лечение тиреотоксикоза (1) Медикаментозное лечение 1. Антитиреоидные средства (тиреостатические средства). - Тионамиды (пропилтиоурацил и тиамазол). Эти препараты подавляют синтез тиреоидных гормонов, ингибируя йодидпероксидазу. Кроме того, пропилтиоурацил (но не тиамазол) тормозит периферическое превращение T 4 в T 3. - Обычная доза пропилтиоурацила составляет 300 — 600 мг/сут, а тиамазола — 30— 60 мг/сут. Препараты принимают дробно, каждые 8 ч. Оба препарата накапливаются в щитовидной железе. - Наблюдение. В начале лечения больных обследуют не реже 1 раза в месяц. Если лечение успешно, дозу можно уменьшить на 30— 50%. - Длительность лечения - 1, 5— 2 года с целью устойчивой ремиссии n

Мониторинг больных в процессе лечения n n - контроль уровня свободного Т 4 1 раз в мес; контроль ТТГ, определяемого высокочувствительным методом 1 раз в 3 мес; УЗИ щитовидной железы для оценки динамики объема железы 1 раз в 6 мес; определение лейкоцитов и тромбоцитов в крови: 1 раз в неделю в 1 -й месяц тиреостатической терапии; 1 раз в месяц при переходе на поддерживающие дозы.

Лечение тиреотоксикоза (2) 2. Бета-адреноблокаторы n Пропранолол снижает уровень T 3, тормозя периферическое превращение T 4 в T 3. n Обычная доза пропранолола — 20— 40 мг внутрь каждые 4— 8 ч. n Дозу подбирают так, чтобы снизить ЧСС в покое до 70— 90 мин n Селективные бета 1 -адреноблокаторы (метопролол) не снижают уровень T 3.

Лечение тиреотоксикоза (3) n 3. Глюкокортикоиды в больших дозах (например, дексаметазон, 8 мг/сут) подавляют секрецию тиреоидных гормонов и периферическое превращение T 4 в T 3 и обладают антизобогенным действием. Поэтому при тяжелом тиреотоксикозе показаны глюкокортикоиды в течение 2— 4 нед.

Лечение тиреотоксикоза (4) 4. Лечение радиоактивным йодом. n Проводится радиологом. n Доза излучения 131 I, поглощенного тканью железы, должна составлять 30— 40 Гр. n Это количество принимают одномоментно или дробно (2— 3 порции через 2— 3 сут). n Через 6 мес после приема 131 I восстанавливается эутиреоз. n У некоторых больных после лечения 131 I возникает гипотиреоз. n Поскольку при быстром переходе от тиреотоксикоза к гипотиреозу состояние больных резко ухудшается, при симптомах гипотиреоза рекомендуется левотироксин в обычной замещающей дозе на срок от 6 мес до 1 года.

Лечение тиреотоксикоза (5) 5. Субтотальная резекция щитовидной железы Хирургическое лечение показано больным: n при значительном увеличении ЩЖ (более 45 мл); n рецидиве заболевания после курса тиреостатической терапии; n при появлении тяжелых побочных эффектов при лечении тиреостатиками; n при загрудинном зобе; n при сочетании ДТЗ с неопластическими процессами в щитовидной железе.

Лечение тиреотоксикоза (6) Операцию проводят только при эутиреозе. n Осложнения: гипотиреоз (примерно у 25%), сохранение или рецидив тиреотоксикоза (10%), гипопаратиреоз (1%), повреждение возвратного гортанного нерва (1%), нагноение раны, келоидные рубцы. n

Тиреотоксический криз (1) n n n Тиреотоксический криз — это опасное осложнение нелеченного или неправильно леченного тяжелого тиреотоксикоза. Провоцирующие факторы: травма, операция на щитовидной железе, другие хирургические вмешательства, грубая пальпация щитовидной железы, сопутствующие заболевания (например, гастроэнтерит, пневмония), беременность, роды. Клиническая картина: резкая тахикардия, мерцательная аритмия, тахипноэ, лихорадка, возбуждение, беспокойство или психоз, тошнота, рвота, понос.

Тиреотоксический криз (2) n Лечение - Тионамиды назначают в больших дозах. Пропилтиоурацил: 600 мг сразу, затем по 300 мг каждые 6 ч. Тиамазол: 60 мг сразу, затем по 30 мг каждые 6 ч. При необходимости препараты вводят через зонд. - Натриевая соль иоподовой кислоты в дозе 1 г/сут внутрь на протяжении 2 нед (в США). - Йодиды: калия йодид внутрь (0, 5 мл насыщенного раствора 2 раза в сутки) или натрия йодид в/в (1 г)( США). - Для устранения тахикардии применяют большие дозы пропранолола внутрь (40— 80 мг каждые 4— 6 ч) или малые дозы в/в (1 мг каждые 5 мин, до 10 раз). - Дексаметазон в дозе 4— 8 мг/сут (при тяжелых инфекциях противопоказан). n Если медикаментозное лечение неэффективно, прибегают к плазмаферезу или гемосорбции для удаления из крови тиреоидных гормонов.


Заболевания щитовидной железы.ppt