Лекция рус Заболевания щитовидной железы.ppt
- Количество слайдов: 119

Заболевания щитовидной железы Лектор - доцент кафедры внутренней медицины № 2 КГМУ Паневская Галина Николаевна.

Эндокринная система n Эндокринная система во взаимодействии с нервной системой ( нейроэндокринная система) и иммунной системой регулирует и координирует деятельность всех органов и систем, обеспечивая адаптацию организма к постоянно меняющимся условиям внутренней и внешней среды, результатом чего является сохранение гомеостаза и поддержание нормальной жизнедеятельности организма.

Железы внутренней секреции n Классические: гипофиз, щитовидная и паращитовидные железы, островковый аппaрат поджелудочной железы, корковое и мозговое вещество надпочечников, яички, яичники, эпифиз). n Неклассические ( тимус, сердце, печень, почки, ЦНС, плацента, кожа, ЖКТ)

Гормоны n Гормоны образуются в специализированных клетках (эндокриноцитах), поступают в кровь, лимфу, цереброспинальную жидкость, действуют на расстоянии от места образования на органы- мишени, имеют высокую активность и специфичность действия.

Химическая природа гормонов. n Стероиды – эстрогены (эстрадиол, эстрон), андрогены (тестостерон, андростендион), прогестины, ( пpогестерон), кортикостероиды (кортизол, кортикостерон, альдостерон), производные кальциферола (витамина Д)

Химическая природа гормонов. n Белки и пептиды – простые белки (паратирин, соматотропин, лиотропин, фолликулотропин, хориотропин), пептиды (тиролиберин, гонадолиберин, кортикотропин, вазопрессин и др. )

Химическая природа гормонов. n Производные аминокислот – йодтиронины (тироксин, трийодтиронин), биогенные моноамины (адреналин, норадреналин, серотонин, мелатонин и др. ) n Производные жирных кислот – простагландины, простациклины и др.

Организация эндокринной системы n n n Объединяющим и координирующим центром единой нейроэндокринной системы является область промежуточного мозга – гипоталамус. В гипоталамусе вырабатываются рилизинггормоны , которые выделяются в кровь , и с током крови поступают в переднюю долю гипофиза , стимулируя синтез и секрецию тропных гормонов (тропинов). При снижении ⁄ повышении уровня гормонов, выделяемых периферическими эндокринными железами, секреция рилизинг гормонов и тропинов повышается ⁄ снижается в соответствии с механизмом обратной связи.
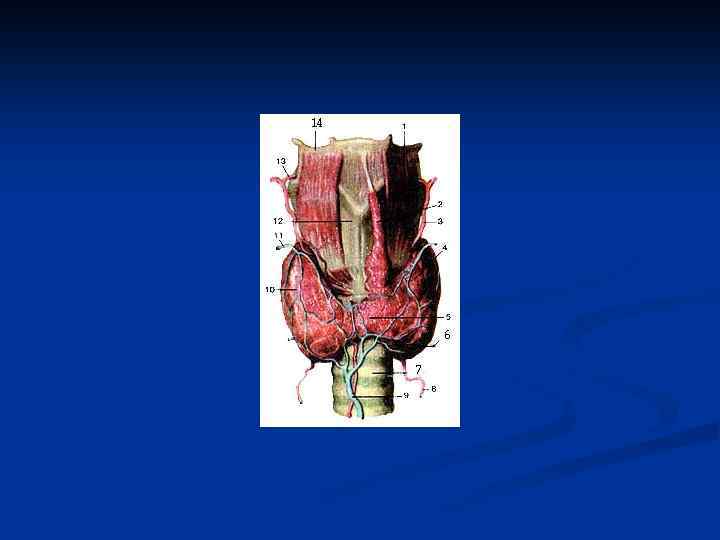

Щитовидная железа n n n Размещается на передней поверхности шеи между щитовидным хрящом и 5 -6 кольцами трахеи. Состоит из правой и левой долей, перешейка. Варианты: 25% - пирамидная доля, одна доля, задний отросток Масса у новорожденного- 1 -2 г, у взрослого -20 -30 г Кровоснабжение- 2 верхние щитовидные артерии (отходят от внешних сонных артерий) и 2 нижние щитовидные артерии ( от щито – шейных стволов) Иннервация : симпатическая( нервы , отходящие от шейных ганглиев) и парасимпатическая ( нервные волокна в составе верхнего и нижнего гортанного нервов)

Щитовидная железа n n n n Структурно- функциональная единица щитовидной железы – фолликул ( 20 -300 мкм) 20 -30 фолликулов образуют дольку. Стенки фолликула выстланы одним слоем эпителиальных клеток ( тироциты, А- клетки) Верхушка тироцита направлена в просвет фолликула, основа – лежит на мембране. Апикальная часть тироцита содержит тиропептидазу ( ТПО), аминопептидазы, способные продуцировать Н 2 О 2 для биосинтеза тироидных гормонов Базальная часть тироцита содержит рецепторы к тиротропину. Тироциты: при эутирозе – это клетки кубического эпителия, при гиперфункции – клетки цилиндрического эпителия, при гипофункции - клетки плоского эпителия. Парафолликулярные клетки (С– клетки) продуцируют кальцитонин, регулирующий Са – гомеостаз В- клетки содержат амины

Щитовидная железа n n Полость каждого фолликула заполнена коллоидом, состоящим из тироглобулина, ферментов, аминокислот , моносахаридов Накопление и йодирование тироглобулина происходит в апикальной части тироцита в виде микропузырьков, откуда путем экзоцитоза он попадает в полость фолликула. Для обеспечения йодирования в организме человека накапливается до 20 -30 мг йодида, который попадает туда с водой и пищей. Суточная потребность в йоде: 50 мкг – для детей до 1 года, 90 -120 мкг – для детей до 12 лет, для взрослых- 150 мкг, для беременных – 200 мкг, для лиц старше 60 лет – 100 мкг.

Щитовидная железа n n n 4 этапа биосинтеза тироидных гормонов: 1) поглощение йодидов ЩЖ( активный энергозависимый процесс), с кровью йод доставляется в щитовидную железу. Затем происходит окисление йодидов в молекулярный йод; 2)органификации йода (под влиянием ТПО при участии пероксида водорода; 3) конденсация его с тирозином (конденсирование монойодтирозина и дийодтиронина в трииодтиронин – Т 3 и 2 -x молекул дийодтиронина в тетрайодтиронин ⁄ тироксин – Т 4) ; 4) освобождение ⁄секреция. Секреция Т 3 и Т 4 регулируется тиротропным гормоном. ТТГ

Щитовидная железа n n Регуляция функции щитовидной железы происходит по принципу обратной связи через систему гипоталамус гипофиз. В гипоталамусе вырабатывается гормон – тиреолиберин. Он стимулирует продукцию аденогипофизом тиреотропного гормона (ТТГ), который взаимодействует с рецепторами на поверхности мембраны тиреоцитов и стимулирует выработку Т 3 и Т 4. Секрецию тиреолиберина регулирует гормон гипоталамуса – соматостатин, который также n повышает уровень ТТГ. При снижении Т 3, Т 4 в крови – повышается уровень тиреолиберина и повышается уровень ТТГ – в ответ повышается секреция и поступление Т 3, Т 4 в кровь. При высвобождении тиреоидных гормонов в кровь происходит отделение их от тиреоглобулина.

Щитовидная железа n n Тироксин и трийодтиронин через капилляры базальной мембраны попадают в кровь, где связываются с тироидсвязывающими глобулинами, альбуминами и преальбумином (транстиретином). Т 3 в 4 -5 раз активнее Т 4. 20% Т 3 образуется в ЩЖ, а 80% - из тироксина под действием дейодаз. Реверсивный Т 3 ( р. Т 3) не активен. Продукты распада йодтиронинов полностью инактивируются и разрушаются в печени. Отщепившийся йод в составе желчи поступает в кишечник, откуда вновь всасывается в кровь и поступает в щитовидную железу – это реутилизация йода.

Нормальные показатели лабораторных методов исследования функции ЩЖ n Т 3 – 2 -4, 3 нмоль/л n Т 4 – 51, 5 – 141, 6 нмоль/л n ТТГ – 0, 15 – 5, 0 МЕ/мл n Тиреокальцитонин – 50 -450 мг/л.

Физиологические и патофизиологичексие эффекты Т 3 и Т 4 n n n Только 0, 03 - 0, 05% тироксина и 0, 3 - 0, 5% трийодтиронина остаются в свободном состоянии и осуществляют свои биологические эффекты: калоригенный: повышается потребность и поглощение кислорода тканями с выделением тепла ( термогенез) на обмен белков: в норме повышает синтез белков, стимулируют рост и дифференцировку тканей, при избытке тиреоидных гормонов (ДТЗ) – повышается катаболизм белков

Физиологические и патофизиологичексие эффекты Т 3 и Т 4 n на углеводный обмен: повышается всасывание углеводов в кишечнике, глюконеогенез, при ДТЗ – возможен симптоматический диабет; n на жировой обмен: повышает синтез, но больше катаболизм и выделение холестерина с желчью, а при ДТЗ – резко нарастает выделение холестерина.

Классификация заболеваний щитовидной железы n n n n n Врожденные аномалии (гипоплазия, аплазия, незаращение, ductus thyreoglossus). Повреждения ЩЖ. Йоддефицитные состояния (эндемический, спорадический зоб). Диффузный токсический зоб (ДТЗ). Тиреотоксическая аденома. Многоузловой токсический зоб Гипотиреоз (первичный, вторичный, третичный, периферический). Воспалительные заболевания (тиреоидиты). Злокачественные опухоли.

Синдром тиреотоксикоза n Тиреотоксикоз- клинический синдром , обусловленный негативным влиянием стойкого избытка тироидных гормонов на организм.

Классификация тиреотоксикоза По патогенезу: ▪Гиперпродукция тиреоидных гормонов (гипертиреоз). Болезнь Грейвса- Базедова ( ДТЗ), многоузловой токсический зоб и др ▪ Деструктивный ( тиреолитический) тиреотоксикоз в результате разрушения фолликулов ЩЖ и выхода избытка тиреоидных гормоно в кровяное русло. Подострый тиреоидит ( де Кервена), послеродовый, безболевой и цитокининдуцированные тиреоидиты ▪Медикаментозный (экзогенный) тиреотоксикоз - при передозировке препаратов тиреоидных гормонов.

Классификация тиреотоксикоза n n n n Заболевания , протекающие с увеличением поглощения радиоактивного йода ( 131 I): Болезнь Грейвса- Базедова Многоузловой токсический зоб ТТГ- секретирующая опухоль гипофиза Трофобластическая болезнь Заболевания , протекающие со снижением поглощения радиоактивного йода ( 131 I): Подострый тиреодит , экзогенный прием тиреоидных гормонов, амиодарониндуцированный тиреоидит

Классификация тиреотоксикоза по степени выраженности клинических проявлений и гормональных нарушений n. Субклинический Клиническая картина стертая или отсутствует. ТТГ ↓, Т 3, Т 4 - норма Манифестный Развернутая клиническая картина, ТТГ ↓ ↓, Т 3, Т 4↑ Осложненный Выраженные признаки тиреотоксикоза, СН, МА, относительная надпочечниковая недостаточность, психоз, дефицит массы тела

Диффузный токсический зоб, болезнь Грейвса- Базедова Системное аутоиммунное заболевание, развивающееся вследствие выработки антител к рецептору тиреотропного гормона, клинически проявляющееся диффузным поражением щитовидной железы с развитием синдрома тиреотоксикоза. n 1825 – Калеб Парри, 1835 - Роберт Грейвс, n 1840 -Карл фон Базедов n

Эпидемиология болезни Грейвса. Базедова 80 -85% тиреотосикоза связаны с ДТЗ n Женщины заболевают в 10 -20 раз чаще, чем мужчины n Заболеваемость 30 -200 случаев на 100 000 населения n

Этиология болезни Грейвса. Базедова n Болезнь Грейвса- Базедова – мультифакторное заболевание, при котором генетические особенности иммунного реагирования (Носительство гаплотипов HLA-D 8 -DR 3 B-QA 1*0501) реализуются на фоне действия факторов окружающей среды (cтрессы, инфекции, курение, инсоляция).

Патогенез болезни Грейвса. Базедова n В результате нарушения иммунологической толерантности аутореактивные лимфоциты ( CD 4+ , CD 8 + Т-лимфоциты инфильтрируют паренхиму ЩЖ, где распознают ряд антигенов, которые презентируются дендритными клетками, макрофагами, В- лимфоцитами, HLA-DR фолликулярными клетками. n Стимуляция В- лимфоцитов→ АТ к рецептору ТТГ ( LATS/ long-acting thyroid stimulator, Ig. G) → активное состояние р ТТГ→ стимуляция захвата йода, синтеза тиреоидных гормонов → тиреотоксикоз

Клинические симптомы и признаки. Зоб Пальпация щитовидной железы: n В 80% диффузно увеличена, умеренной плотности, безболезненная, подвижная. При наложении на ЩЖ фонендоскопа можно выслушать систолический шум, что вызвано увеличением кровоснабжения органа n

Методы пальпации щитовидной железы

Классификация зоба ( ВОЗ, 1992) 0 - Зоб не виден и не пальпируется I – Зоб не виден , но пальпируется II-Зоб виден и пальпируется

Классификация зоба по О. В. Николаеву ( 1966) 0 - щитовидная железа не пальпируется n I степень - пальпаторно определяется увеличение перешейка ЩЖ n II степень - пальпаторно определяется увеличение боковых долей ЩЖ n III степень- визуально определяется увеличение ЩЖ n IY степень - значительное увеличение ЩЖ ( зоб ясно виден) ■ Y степень - зоб огромных размеров n
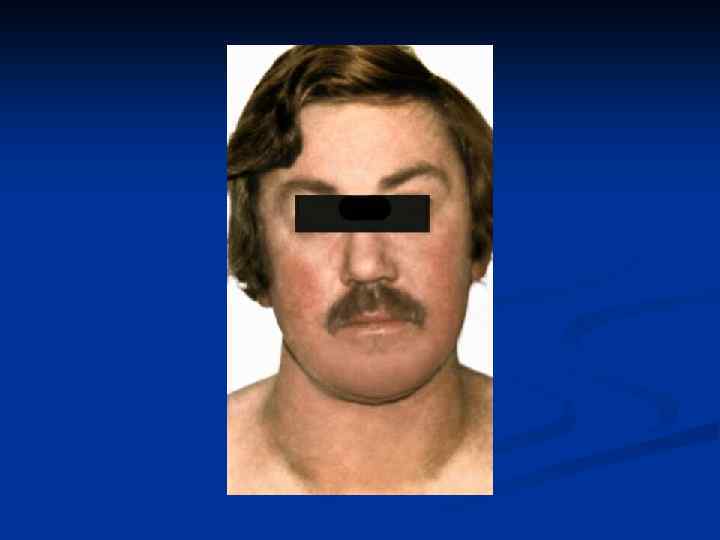
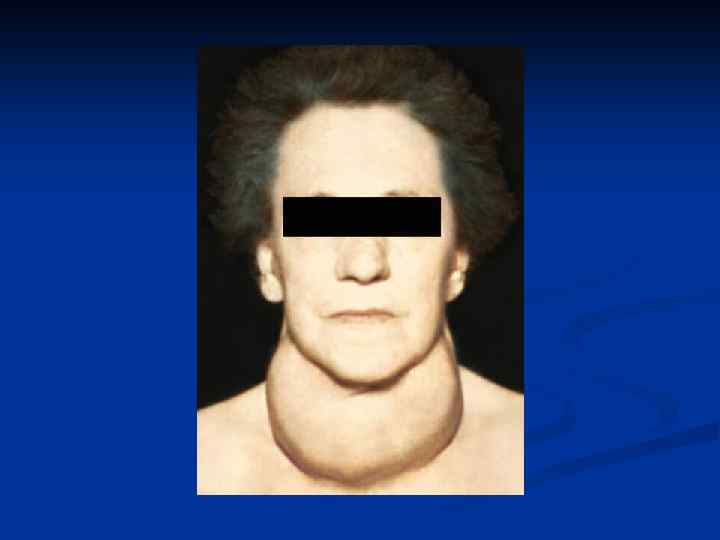

Поражение сердечно- сосудистой системы n n Синусовая тахикардия, экстрасистолия Мерцательная аритмия (постоянная форма или пароксизмы на фоне синусовой тахикардии или нормального синусового ритма) АГ (↑систолического АД и пульсового АД) СН, НК вследствие развития дисгормональной миокардиодистрофии по левожелудочковому или правожелудочковому типу

Поражение центральной и периферической нервной системы n n n Возбудимость, раздражительность, плаксивость, психоз, внутреннее беспокойство, суетливость, многословие, гиперкинезы Тремор пальцев вытянутых рук (симптом Мари) Тремор мелких мышечных групп (симптом « телеграфного столба» развитие транзиторных параличей и парезов из-за гипокалиемии, снижения запасов АТФ и содержания миоглобина Повышенные сухожильные рефлексы

Поражение ЖКТ n Гипермоторика с неустойчивым частым и жидким стулом n Нарушение функции печени вплоть до развития тиреотоксического гепатоза

Синдром гиперметаболизма n Похудание на фоне повышенного аппетита n Плохая переносимость тепла n Мышечная слабость n Субфебрильная температура тела n Остеопороз

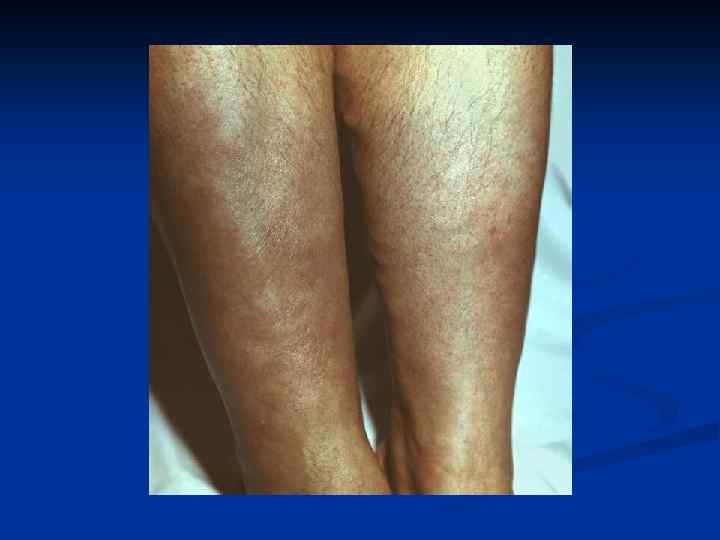
Синдром дермопатии и синдром эктодермальных нарушений Повышение температуры кожи и ее влажности n В ряде случаев в области передней поверхности голеней - претибиальная микседема (дермопатия)- кожа утолщена, с коричневатым оттенком n Иногда пальмарная эритема, витилиго. Меланодермия в области век (симптом Еллинека) n Ломкость ногтей волос, выпадение волос n

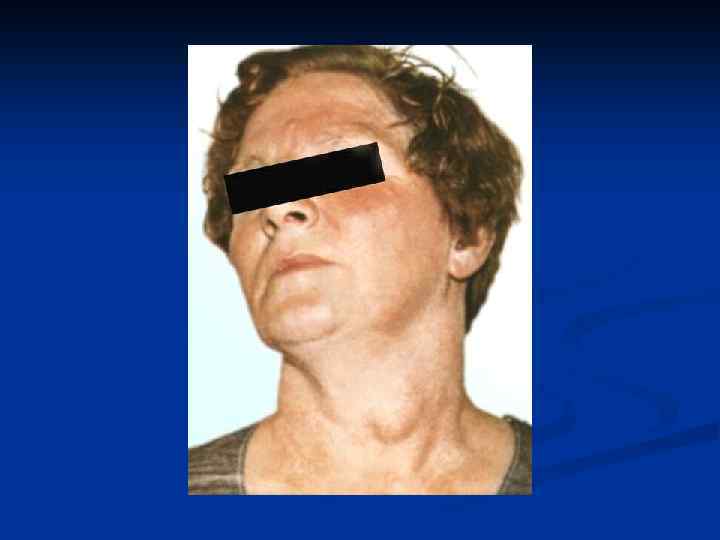
Глазные симптомы тиреотоксикоза n n Симптом Грефе: отставание верхнего века от края роговицы при движении глазного яблока вниз; Симптом Кохера – отставание движения глазного яблока от движения верхнего века при взгляде вверх, в связи с чем обнаруживается участок склеры между верхним веком и радужкой; Симптом Краузе – усиленный блеск глаз; Симптом Дальримпля - широкое раскрытие глазных щелей (испуганный удивленный взгляд);

Глазные симптомы тиреотоксикоза Симптом Розенбаха - мелкое и быстрое дрожание опущенных или слегка сомкнутых век; n Симптом Штельвага - редкие и неполные мигательные движения в сочетании с ретракцией верхнего века: n Симптом Мебиуса- нарушение конвергенции n

Глазные симптомы эндокринной офтальмопатии n У 50% больных ДТЗ выраженный экзофтальм, нередко асимметричный, диплопия при взгляде в одну из сторон или вверх, слезотечение, ощущение "песка в глазах ", отечность век
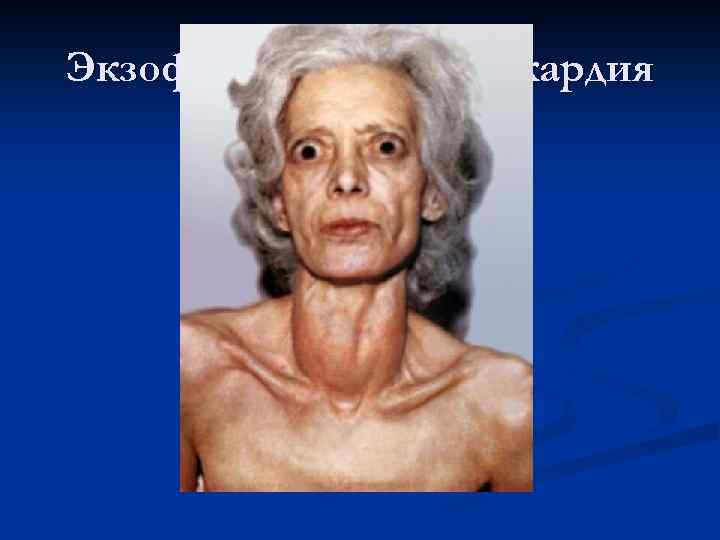
Экзофтальм , зоб, тахикардия
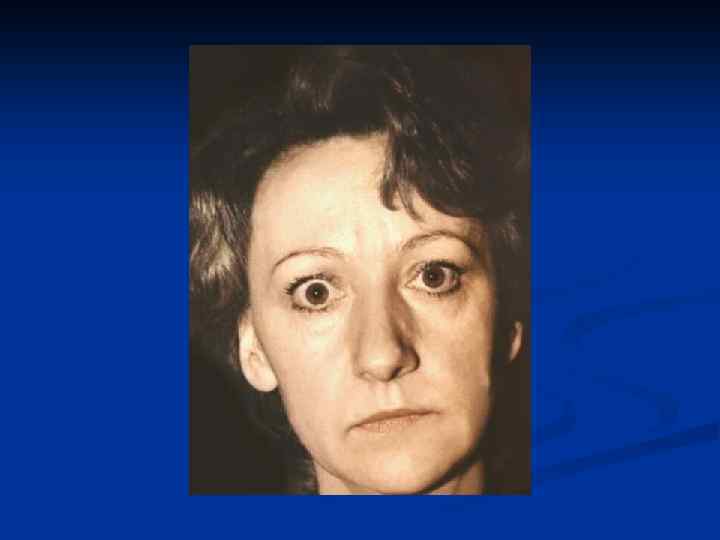

Поражение других желез внутренней секреции n Развитие относительной надпочечниковой недостаточности n Дисфункция яичников вплоть до аменореи n Нарушение толерантности к углеводам вплоть до развития вторичного СД

Клиническая картина болезни Грейвса- Базедова Симптомы тиреотоксикоза варьируют в зависимости от возраста: потеря веса и потливость редко бывают у пожилых. У 20% пожилых больных отмечается мерцательная аритмия, у большинства моносимптомное течение: вечерний субфебрилитет, аритмия.

Клиническая классификация Легкая форма: неврологическая симптоматика, пульс не больше 100 в минуту, исхудание до 10%, незначительная слабость n Средняя степень тяжести: пульс от 100 до 120 в минуту, исхудание до 20%, ↑ систолическое АД, ↓диастолическое АД, СН 1 степени, ↓↓ работоспособность n

Клиническая классификация n Тяжелая форма ( тяжелое течение): Пульс более 120 ударов в минуту Часто мерцательная аритмия СН ( НК) II-III степени Пульсовое давление ↑ до 80 -100 мм рт ст Исхудание более 30% Высокая угроза тиреотоксического криза

Диагностика План обследования n n Расспрос (жалобы), история заболевания, семейный анамнез (наличие аутоиммунной патологии среди родственников) Физикальное обследование: рост, вес, ИМТ, АД, частота и ритмичность ЧСС, пульса, исследование кожных покровов, лимфатических узлов, сердечно-сосудистой и других систем Осмотр и пальпация ЩЖ, определение размеров ЩЖ, наличия пальпируемых узлов Офтальмологическое обследование ( наличие экзофтальма, состояние глазного дна)

Диагностика. Лабораторное исследование n ОАК, ОАМ n Определение базального уровня ТТГ, свободного Т 4 ( с Т 4) При ДТЗ уровень ТТГ<0, 2 МЕ ⁄л, уровень ↑с. Т 4, ↑ с Т 3 УЗИ ЩЖ n n n n n ЭКГ Обзорная рентгенография ОГК, или флюорография ОГК По показаниям Изотопная сцинтиграфия Тонкоигольная пункционная биопсия Определение антител к ткани ЩЖ Определение уровня свободного Т 3 ( с Т 3 ) Тест с тиреолиберином - ТРГ

Дифференциальный диагноз Заболевания, не связанные с патологией ЩЖ и сопровождающиеся пониженным уровнем ТТГ n Тяжелые соматические заболевания n Высокий уровень хорионического гонадотропина в 1 триместре беременности, беременности с пузырным заносом, при хорионкарциноме n

Дифференциальный диагноз Заболевания, связанные с приемом лекарственных средств: n Прием высоких доз левотироксина натрия n Лечение ГКС ( глюкокортикостероидами) n Прием бромкриптина n Прием амиодарона (кордарон) n

Дифференциальный диагноз Заболевания щитовидной железы c тиреоидной автономией, т. е. не связанной с действием тиреоидстимулирующих антител: n Многоузловой токсический зоб n Токсическая аденома ( одноузловой токсический зоб , мононодозный токсический зоб) n

Дифференциальный диагноз В пользу диагноза ДТЗ свидетельствуют: n Тиреотоксикоз n Эндокринная офтальмопатия (экзофтальм! ) n Наличие антитиреоидных антител ( антитела к рецепторам ТТГ в тиреоцитах, микросомальные антитела) n Зоб, диффузное снижение эхогенности ЩЖ по данным УЗИ ЩЖ n

Формулировка клинического диагноза n n Диффузный токсический зоб II степени, тяжелая форма, стадия медикаментозной субкомпенсации, Тиреотоксическое сердце с нарушением ритма по типу мерцательной аритмии, тахисистолической формы, СН IIБ; Эндокринная офтальмопатия II степени. Диффузный токсический зоб, состояние после лечения радиоактивным йодом, Тиреотоксическое сердце с нарушением ритма по типу мерцательной аритмии, тахисистолической формы , СН IIА

Лечение ДТЗ n Выбор метода лечения зависит от причины тиреотоксикоза, размеров и расположения ЩЖ, наличия осложнений.

Лечение ДТЗ n Консервативное лечение n Хирургическое лечение n Терапия радиоактивным йодом- 131 I

Консервативное лечение n n 1 -й этап – нормализация функционального состояния ЩЖ ( достижение эутиреоза) с помощью тиреостатических препаратов либо симптоматическая терапия ß-адреноблокаторами. Тиреостатики: производные имидазола и тиоурацила (тиамазол и пропилтиоурацил). n Механизм действия: тормозят реакции синтеза Т 3 и Т 4 , контролируемые ТПО. Пропилтиоурацил также снижает действие дейодиназы, снижая продукцию Т 3

Консервативное лечение. Достижение эутиреоза n Тиамазол внутрь, независимо от приема пищи , 30 -60 мг в сут или в 3 приема 3 -6 недель n Пропилтиоурацил внутрь, независимо от приема пищи, 100 -150 мг 3 -4 приема в день, 3 -6 недель

Консервативное лечение Поддерживающая терапия, предотвращение рецидивов ДТЗ n Дозу тиамазола постепенно , в течение 3 -4 недель снижают до поддерживающей ( обычно 5 -10 мг в сутки) или n Дозу пропилтиоурацила –до 50 -100 мг в сутки в течение 12 -18 месяцев. n Комбинированный прием тиреостатиков и тироксина ( 50 мкг) при длительном поддержании эутиреоза , возникновении медикаментозного гипотиреоза

Консервативное лечение n Йодиды в дозе более 0, 1 мг ⁄ кг угнетают по n принципу ультракороткой обратной связи интратиреоидный транспорт йода и биосинтез тиронинов, а также снижают скорость секреции тиреоидных гормонов. Йодиды используют в комбинации с другими тиреостатиками для лечения тиреотоксического криза и проведения предоперационой подготовки. n Йод ⁄Калия йодид 3 -5 капель 3 раза в сутки, 10 -14 суток

Консервативное лечение Перхлорат калия Механизм действия основан на конкурентной замене йодида на перхлорат. В настоящее время практически не используется для лечения ▪ Препараты лития ( карбонат лития) При легкой форме заболевания, при предоперационной подготовке, при невозможности использования основных препаратов n

Консервативное лечение. ß- адреноблокаторы Ослабление симптомов тиреотоксикоза , вызванных действием катехоламинов: n Неселективные ß-адреноблокаторы: Пропранолол 40 – 120 мг в сутки. n Антиаритмическое действие, ↓АД и др n Селективные ß 1 -адреноблокаторы n Атенолол 50 мг внутрь 1 -2 раза в сутки n Метопролол 50 мг внутрь 1 -2 раза в сутки

Хирургическое лечение ДТЗ n n Показания : неэффективность или невозможность ( аллергия к антитиреоидным препаратам, лейкопения) , консервативного лечения больных с тяжелым ДТЗ, беременных, детей, при большом зобе, загрудинном расположении зоба или узловых его формах, в т. ч. токсической аденоме и многоузловом токсическом зобе. Операция: Субтотальная, субфасциальная резекция ЩЖ.

Осложнения хирургического лечения n n n n Осложнения оперативного вмешательства: Ранний гипотиреоз (удалено много ЩЖ). Поздний гипотиреоз (аутоиммунный механизм). Рецидив ДТЗ в связи с недостаточной радикальностью операции, с перенесенным стрессом, инфекцией. Посттиреотоксическая офтальмопатия. Гипопаратиреоз, тетания. Парез возвратного нерва. Тиреотоксический криз.

Терапия радиоактивным n n 131 I Лечение радиоактивным йодом (Y 131) основано на разрушении ЩЖ - излучением при распаде радиоактивного йода ( «бескровная операция» ). Показания: возраст старше 40 лет, тяжелые и осложненные формы ДТЗ, отказ больного от операции, рецидив диффузного токсического зоба после оперативного, наличие тяжелой соматической патологии, исключающей хирургическое лечение.

Терапия радиоактивным n 131 I Противопоказания: беременность и лактация, детский и молодой возраст, тяжелые соматические заболевания, узловые формы зоба

Тиреотоксический криз n Угрожающее жизни осложнение ДТЗ!!! Патогенез : n Резчайшее увеличение уровня тиреоидных гормонов? ? n Увеличение количества свободных форм Т 3 и Т 4 n Уменьшение связывания тиреоидных гормонов белками крови n Увеличение чувствительности к катехоламинам n

Провоцирующие факторы n n n n n Операция на ЩЖ Инфекция, воспаление Психотравма Грубая пальпация Внетиреоидная операция Декомпенсация сопутствующего сахарного диабета Токсикоз беременности, роды Приём симпатомиметиков Отмена антитиреоидных средств Лечение I 131

Клиническая картина тиреотоксического криза n n n Утяжеление симптомов тиреотоксикоза, появление признаков надпочечниковой и печеночной недостаточности, отека легких. Возбуждение. Мечутся в постели. « Поза лягушки» с резко разведенными бедрами и согнутыми коленями. Нарушения артикуляции , обусловленные резкой мышечной слабостью. Кожа горячая, влажная на ощупь, нерезко пигментированная или с небольшим желтушным оттенком. Синусовая тахикардия 130 уд ⁄ мин. Нередко мерцательная аритмия. Высокое пульсовое давление с последующим падением

Лечение тиреотоксического криза Терапия тиростатиками Тиамазол внутрь 60 -80 мг однократно , затем 30 мг каждые 6 -8 часов до ликвидации клинических проявлений, или Пропилтиоурацил внутрь , независимо от приема пищи 600 мг однократно, затем 300 мг каждые 6 -8 часов до ликвидации клинических проявлений + Йод ⁄ Калия йодид внутрь 10 капель 3 -4 раза в сутки до ликвидации клинических проявлений n - В/в раствор йодида натрия 10% раствор в⁄в капельно 10 мл 4 раза в 1 -е сутки , затем 1 раз в сутки, до ликвидации клинических проявлений

Лечение тиреотоксического криза Для купирования надпочечниковой недостаточности n n n Глюкокортикостероиды: Гидрокортизон 100 мг в/в капельно или в/м по 100 -125 мг через 6 -8 часов (300 -600 мг в сутки); Преднизолон 200 -300 мг в сутки с 50 мл 5% аскорбиновой кислоты ДОКСА – 1 мл 2 раза в сутки. При улучшении состояния переходят на в/м введение преднизолона (90 -150 мг в сутки) Борьба с обезвоживанием: 2 -3 л 0, 9% раствора хлористого натрия, 5% растворы глюкозы или декстрозы; другие плазмозамещаюшего раствора

Лечение тиреотоксического криза n n β-адреноблокаторы: пропранолол – по 40 мг 4 раза в сутки или в/в медленно 1 мг каждые 4 часа до достижения клинического эффекта Гемотрансфузия, плазмаферез n Влажные обертывания, грелка со льдом на голову, бёдра, сердце, живот n При инфекции – антибиотики широкого спектра действия Покой, транквилизаторы n

ГИПОТИРЕОЗ Гипотиреоз – это клинический синдром , обусловленный стойким снижением действия тиреоидных гормонов на тканимишени n Распространенность достигает 12% , особенно у женщин старшей возрастной группы n

Классификация гипотиреоза n По патогенезу ( по уровню поражения системы гипоталамус-гипофизщитовидная железа - ткани- мишени): n Первичный (в результате врожденных или приобретенных нарушений функции щитовидной железы) Вторичный ( вследствие заболеваний передней доли аденогипофиза) Третичный ( в результате поражения гипоталамуса) Тканевой ( периферический , транспортный) n n n

Клиническая классификация гипотиреоза n По степени тяжести: Субклинический n Манифестный ( компенсированный, декомпенсированный) n Осложненный ( выпотом в плевральную , перикардиальную, брюшную полости , сердечной недостаточностью, вторичной аденомой гипофиза, кретинизмом, гипотиреоидной комой) n

Классификация гипотиреоза n Перманентный гипотиреоз n Транзиторный гипотиреоз n Врожденный гипотиреоз (первичный, вторичный, третичный) n Приобретенный гипотиреоз

Первичный гипотиреоз n n Это гипотиреоз, развивающийся в результате врожденного или приобретенного нарушения функции щитовидной железы 95% всех случаев гипотиреоза Клинически выраженнный 0, 2 -2%, субклинический – 10% у женщин , 3% - у мужчин. Врожденный первичный гипотиреоз – 1: 40005000 новорожденных

Этиология n n n Вследствие разрушения или недостатка функциональной активности щитовидной железы: Хронический аутоиммунный тиреоидит ( АИТ)!!! Оперативное удаление ЩЖ Вследствие терапии радиоактивным йодом тиреостатиками Преходящий гипотиреоз при подостром, о послеродовом и безболевом тиреоидитах Инфильтративные и инфекционные заболевания Агенезия (аплазия) и дисгенезия (дисплазия) ЩЖ

Этиология первичного гипотиреоза Вследствие нарушения синтеза тиреоидных гормонов: n Врожденные дефекты биосинтеза тиреоидных гормонов n Тяжелый дефицит или избыток йода n Медикаментозные и токсические воздействия (тиростатики, лития перхлорат и др) n

Патогенез гипотиреоза n Снижение скорости обменных процессов n Уменьшение потребности в кислороде n Замедление процессов синтеза и катаболизма n Микседема вследствие накопления гликозаминогликанов, обладающих гидрофильностью и избытка вазопрессина и дефицита АДГ

Клинические признаки и синдромы Гипотермически- обменный синдром: n Ожирение n Гипотермия n Повышение уровня триглицеридов и ЛПНП n Умеренный избыток массы тела, аппетит снижен n n

Гипотиреоидная дермопатия и синдром эктодермальных нарушений n n n n Микседематозный отек лица и конечностей Периорбитальный отек Сухость и желтушность кожных покровов. (гиперкаротинемия) Ломкость и выпадение волос на латеральных частях бровей, голове Гнездная плешивость Алопеция Огрубение черт лица ( сходство с акромегалией)


Поражение органов чувств Затруднение носового дыхания ( набухание слизистой оболочки носа) n Нарушение слуха ( отек слуховой трубы и среднего уха) n Охриплость голоса (отек и утолщение голосовых связок) n Нарушение ночного дыхания n

Поражение нервной системы Сонливость , заторможенность , снижение памяти, брадифония n Боли в мышцах, парестезии, снижение сухожильных рефлексов, полинейропатия n Депрессия, микседематозный делирий, панические атаки с приступами тахикардии n

Поражение сердечно- сосудистой системы Микседематозное сердце n Сердечная недостаточность n ЭКГ – брадикардия, низкий вольтаж комплекса QRS, отрицательный зубец T n Повышение уровня КФК, АСТ и ЛДГ n Артериальная гипотония n Выпот в плевральную, перикардиальную и брюшную полости n

Поражение пищеварительной системы Гепатомегалия n Дискинезия желчевыводящих путей n Нарушение моторики толстой кишки (запор) n Понижение аппетита n Атрофия слизистой желудка n

Анемический синдром Нормохромная нормоцитарная, гипохромная железодефицитная или макроцитарная витамин В 12 - дефицитная анемия n поражение тромбоцитарного ростка n кровоточивость n

Синдром гиперпролактинемического гипогонадизма n Олигоменорея или аменорея n Галакторея n Вторичный поликистоз яичников

Обструктивно- гипоксемический синдром n Апноэ во сне n Микседематозное поражение дыхательной мускулатуры (гиперкапния вплоть до гипотиреоидной комы)

Диагностика гипотиреоза n n n Расспрос (жалобы), история заболевания, семейный анамнез (наличие аутоиммунной патологии среди родственников) Физикальное обследование: рост, вес, АД, частота и ритмичность ЧСС, пульса, исследование кожных покровов, лимфатических узлов, сердечно -сосудистой и других систем Осмотр и пальпация ЩЖ, определение размеров ЩЖ, наличия пальпируемых узлов

Дополнительные методы исследования n Оценка уровня ТТГ и свободного Т 4. При первичном гипотиреозе : ↑ ТТГ, ↓ Т 4 Определение уровня Т 3 нецелесообразно , т. к. он может быть повышен из-за компенсаторной конверсии Т 4 в более активный Т 3

Дополнительные методы исследования n УЗИ щитовидной железы n Сцинтиграфия ЩЖ n Пункционная биопсия ЩЖ ( по показаниям) n Определение антител к тиреопероксидазе (ТПО) при подозрении на АИТ

Дифференциальный диагноз Вторичный (центральный) гипотиреоз: ТТГ↓, с Т 4 ↓ n Нет ожирения, может быть снижение веса n Отеки на лице и конечностях n Изменения кожи менее выражены n Признаки недостаточности других эндокринных желез n Не характерны СН, выпот в серозные полости и анемия n

Дополнительные методы исследования при центральном гипотиреозе Проба с ТРГ (тиреотропин - рилизинггормоном) n Уточнение причин центрального гипотиреоза: КТ, МРТ головного мозга и турецкого седла n Определение уровня прочих тропных гормонов ( исключение пангипопитуитаризма) n

Дифференциальный диагноз n Периферический гипотиреоз: n Эутиреоз ⁄клиника гипотиреоза n При генерализованной резистентности к тиреоидным гормонам: низкий рост , снижение интеллекта

Дифференциальный диагноз n Субклинический гипотиреоз: n Четкие признаки гипотиреоза отсутствуют , обнаруживаются ретроспективно Могут быть умеренно выражены отдельные симптомы гипотиреоза

Лечение первичного гипотиреоза n n Заместительная терапия гормонами ЩЖ: Левотироксин натрий ⁄ Т 4 ( Эутирокс, тироксин) в дозе 1, 6 -1. 8 мкг ⁄ кг массы тела. При L- ожирении доза рассчитывается на идеальную массу тела. Лечение начинают с полной дозы у лиц <55 лет. У лиц > 55 лет лечение начинают с дозы 12, 5 -25 мкг в сутки, медленно повышая дозу до нормализации уровня ТТГ ( 0, 9 мкг ⁄кг массы тела) У беременных потребность в Т 4 ↑ на 45 -50% Контроль ТТГ ( В норме 04 - 4 м. ЕД ⁄л , оптимальный уровень -0, 5 -1, 5 м. ЕД ⁄л)

Гипотиреоидная кома n n n Основная причина: нелеченный гипотиреоз Провоцирующие факторы: переохлаждение, респираторные инфекции, хирургические вмешательства, наркоз, пищевые и медикаментозные интоксикации, медикаменты , угнетающие высшую нервную деятельность ( нейролептики, снотворные, транквилизаторы) Патогенез : гиперкапния, гипоксия, водноэлектролитный дисбаланс, гипотермия

Клиническая картина гипотиреоидной комы n n n Кома развивается постепенно. Слабость, апатия, сонливость, замедление движений. Позже развиваются сопор, кома. Одутловатость лица, выраженный отек губ, ушей, век. Кожа сухая, бледная, холодная на ощупь, чс отрубевидным шелушением. Кожу нельзя взять в складку из-за муцинозного отека. Гипотермия. Брадикардия до 40 ударов в минуту. Тоны сердца резко приглушены.

Лечение гипотиреоидной комы Устранение дефицита тиреоидных гормонов: назначение L- трийодтиронина внутрь или через зонд 25 мкг каждые 4 часа. После достижения эффекта -50 мкг в сутки. n Может быть назначен L- тироксин в суточной дозе 400 -500 мкг в сутки. Дозу делят на части и вводят каждые 6 часов. После достижения эффекта -75 -100 мкг в сутки. n

Лечение гипотиреоидной комы n n n Предупреждение надпочечниковой недостаточности: 100 мг гидрокортизона одномоментно, а затем каждые 6 часов Предупреждение гипогликемии: внутривенное капельное введение 5% раствора глюкозы Постепенное устранение гипотермии, согревание больных теплым одеялом, грелками

Тиреоидиты -воспалительные заболевания щитовидной железы n Классификация: n Острый тиреоидит: гнойный, негнойный n Подострый (вирусный) тиреоидит де Кервена n Хронический тиреоидит

Хронический тиреоидит n n n n Аутоиммунный гипертрофический ( зоб Хашимото) Аутоиммунный атрофический тиреоидит Бессимптомный тиреоидит Безболевой Послеродовый Специфический: туберкулезный, сифилитический, септико- микозный Фиброзный тиреоидит Риделя ( симптом некоторых системных заболеваний)

Острый тиреоидит Этиология: бактериальная инфекция, чаще Str. pyogenes, Staph. aureus n Патогенез: пути проникновения инфекции – лимфогенный или гематогенный. Обычно поражается одна доля n Негнойный тиреоидит вызывается ионизирующей радиацией (радиационный) n

Клиническая картина острого гнойного тиреоидита n n n Острое начало, температура тела 38 -39°С, озноб, тахикардия. ЩЖ увеличена в объеме, болезненна. Боль иррадиирует в уши и нижнюю челюсть. Осложнения: Абсцедирование: симптом флюктуации. Гиперемия кожи над очагом поражения. Свищи на переднюю поверхность шеи, или в средостение (медиастинит), флегмона шеи

Клиническая картина острого негнойного тиреоидита n Болезненность в области ЩЖ n Признаки тиреотоксикоза : тахикардия, потливость и т. п.

Дополнительные методы исследования n ОАК ( лейкоцитоз со сдвигом формулы влево) n УЗИ ЩЖ n Тонкоигольная аспирационная биопсия, посев материала для выявления возбудителя

Лечение острого тиреоидита n n n Госпитализация в хирургическое отделение Антибактериальная терапия антибиотиками широкого спектра действия Вскрытие и дренирование абсцесса ß- адреноблокаторы ( пропранолол 20 -40 мг 3 раза в день до ликвидации кинических проявлений) Анальгетики

Подострый тиреоидит n n Гранулематозный, вирусный, де Кервена, гигантоклеточный Этиология: вирус Коксаки, аденовирусы, вирус эпидемического паротита, гриппа, вирус Эпштейн - Барр Патогенез: Внедрение вируса →деструкция ЩЖ →высвобождение Т 3, Т 4 в кровь , транзиторный тиреотоксикоз. В ткани ЩЖ- фокальная гранулематозная инфильтрация гистиоцитами и гигантскими клетками

Клиническая картина подострого тиреоидита n n ↑ температуры тела до 38 -39° С, через 2 -3 недели после перенесенного гриппа, ОРВИ Боль на пораженной стороне передней поверхности шеи, иррадиирует в ухо или нижнюю челюсть с той же стороны , усиливается при глотании или повороте головы. Иногда пальпация ЩЖ невозможна из-за сильной боли 4 ФАЗЫ: ТИРЕОТОКСИЧЕСКАЯ ( 4 -6 НЕДЕЛЬ) , ЭУТИРЕОИДНАЯ , ГИПОТИРЕОИДНАЯ (2 -3 МЕС), ВЫЗДОРОВЛЕНИЕ

Дополнительные методы исследования ОАК: лимфоцитоз, резкое ускорение СОЭ n Гипер-γ-глобулинемия n ↑ содержания фибриногена n ↑ Т 3, ↑ Т 4 , затем ↓Т 3, ↓Т 4 n Аутоантитела к тиреоглобулину и ТПО n УЗИ ЩЖ: зона пониженной эхогенности n Сканирование ЩЖ ( по показаниям) – зона воспаления « холодная» n

Лечение подострого тиреоидита n n n Госпитализация в эндокринологическое отделение Противовоспалительная терапия: НПВС ( ацетилсалициловая кислота внутрь после еды 600 мг каждые 4 ч до исчезновения болевого синдрома и снижения температуры тела. ГКС ( 10 -14 дней): Преднизолон 30 -60 мг внутрь после еды 1 раз в сутки до ликвидации клинических проявлений

Хронический аутоиммунный тиреоидит Самая распространенная форма тиреоидита n Этиология: ассоциация с антигенами системы HLA: HLA DR 3 и DR 5. Ж: М – 10 -15: 1, n патогенез: n АИТ –аутоиммунное воспаление ЩЖ, ↓ Т- супрессоры → → Т- хелперы взаимодействуют с антигенами клеток ЩЖ. Сочетание с др. АИЗ n Лимфоидная инфильтрация ЩЖ n

Клиническая картина хронического аутоиммунного тиреоидита Функция ЩЖ: стадийные изменения от тиреотоксикоза в дебюте , затем эутиреоза, до исхода в гипотиреоз n При пальпации ЩЖ увеличена, структура ее плотная , неоднородная n Частое сочетание с другими аутоиммунными заболеваниями, с другими заболеваниями ЩЖ n

Дополнительные методы исследования Определение уровня тиреоидных гормонов n Выявление антител к ткани ЩЖ n УЗИ ЩЖ (гипоэхогенность) n Тонкоигольная аспирационная биопсия ЩЖ для дифференциальной диагностики с узловым зобом n Антитела к ТГ, ТПО n

Лечение АИТ Консервативное: n Терапия нарушений функционального состояния ЩЖ. n Гипертиреоидная фаза: ß- адреноблокаторы n Гипотиреоидная фаза - проведение адекватной заместительной терапии. n Левотироксин натрия 1, 6 мкг ⁄ кг массы тела , или 100 -150 мкг ежедневно n
Лекция рус Заболевания щитовидной железы.ppt