9e3cffa31bff252df4010a2023d010a4.ppt
- Количество слайдов: 86

Заболевания щитовидной железы и надпочечников в детском возрасте К. м. н. О. В. Алексеева

Развитие щитовидной железы • Закладка происходит на 3 – 4 неделе эмбрионального развития, с 10 – 12 недели способна захватывать йод, с 14 – 16 нед. – синтезирует и секретирует гормоны (Т 4, Т 3, ТГ – тиреоциты – фоликулы - А клетки ; кальцитонин – парафоликулярные -С клетки). • Масса железы меняется с ростом и развитием ребенка, у новорожденного – 1 г, у взрослых 25 г, бурный рост в возрасте 12 -15 лет
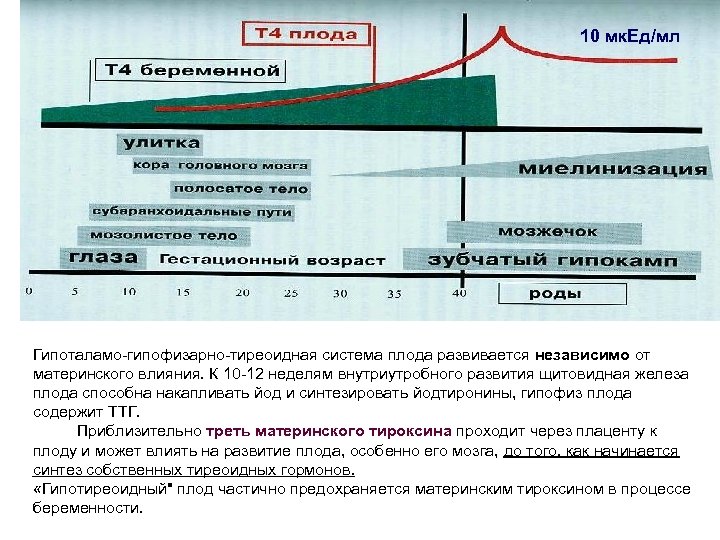
10 мк. Ед/мл Гипоталамо-гипофизарно-тиреоидная система плода развивается независимо от материнского влияния. К 10 -12 неделям внутриутробного развития щитовидная железа плода способна накапливать йод и синтезировать йодтиронины, гипофиз плода содержит ТТГ. Приблизительно треть материнского тироксина проходит через плаценту к плоду и может влиять на развитие плода, особенно его мозга, до того, как начинается синтез собственных тиреоидных гормонов. «Гипотиреоидный" плод частично предохраняется материнским тироксином в процессе беременности.

Врожденный гипотиреоз • В основе - полная или частичная недостаточность тиреоидных гормонов, приводящая к задержке развития всех органов и систем, в первую очередь ЦНС и развитие костей • Распространенность: зависит от качества диагностики в стране • 1: 3000 – 5000 новорожденных , у девочек в 2 -2, 5 раза чаще, чем у мальчиков. Российская Федерация : 1 случай на 3950 новорожденных. В Центральном, Северо. Западном, Приволжском, Южном и Сибирском ФО распространенность заболевания варьирует от 1 : 4000 до 1 : 4800. Наибольшая распространенность заболевания отмечается в Уральском ФО — 1 : 2600, наименьшая — в Дальневосточном ФО — 1 : 5400. США- 1: 4080 Тайвань-1: 5788 Саудовская Аравия-1: 1400

Формы врожденного гипотиреоза Первичный • Дисгенезия щитовидной железы: агенезия (атиреоз); гипогенезия (гипоплазия); дистопия. • Нарушения гормоногенеза в щитовидной железе: дефицит (дефект) рецепторов к ТТГ; дефект транспорта йодидов; дефект пероксидазной системы; дефект синтеза или транспорта тиреоглобулина; нарушение дейодиназы йодтирозинов. Вторичный • Пангипопитуитаризм. • Изолированный дефицит синтеза ТТГ. Резистентность к тиреоидным гормонам. Транзиторный гипотиреоз • Медикаментозный гипотиреоз (прием матерью антитиреоидных средств). • Гипотиреоз, индуцированный материнскими антителами, блокирующими рецепторы ТТГ. • Воздействие йода в пре- или постнатальном периоде.

ЭТИОЛОГИЯ И РАСПРОСТРАНЕННОСТЬ ОСНОВНЫХ ФОРМ ВРОЖДЕННОГО ГИПОТИРЕОЗА. Форма гипотиреоза I. Первичный гипотиреоз. 1. Дисгенезия щитовидной железы а) Агенезия (атиреоз). б) Гипогенезия (гипоплазия) в) Дистопия 2. Дисгормоногенез а) Дефицит (дефект) рецепторов к ТТГ. б) Дефект транспорта йодидов. в) Дефект пероксидазной системы. г) Дефект синтеза тиреоглобулина. II. Вторичный (третичный гипотиреоз). 1. Пангипопитуитаризм. 2. Изолированный дефицит синтеза ТТГ. 3. Аномалии гипоталамо-гипофизарной области III. Периферическая резистентность к гормонам щитовидной железы IV. Транзиторный гипотиреоз 1. Медикаментозный гипотиреоз. 2. Гипотиреоз, индуцированный материнскими тиреоблокируюшими антителами. 3. Идиопатический гипотиреоз. Частота встречаемости 1: 4000 (85 -90%) 1: 30. 000 -50000 (5 -10%) 1: 100. 000 (3 -4%) Частота неизвестна
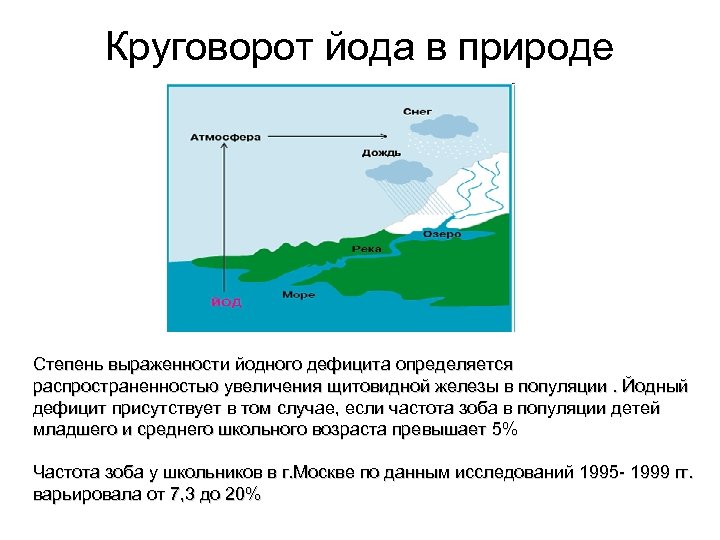
Круговорот йода в природе Степень выраженности йодного дефицита определяется распространенностью увеличения щитовидной железы в популяции. Йодный дефицит присутствует в том случае, если частота зоба в популяции детей младшего и среднего школьного возраста превышает 5% Частота зоба у школьников в г. Москве по данным исследований 1995 - 1999 гг. варьировала от 7, 3 до 20%

Распространенность йододефицитных заболеваний в мире • ЙДЗ относятся к числу наиболее распространенных неинфекционных заболеваний человека. На сегодняшний день более 2 миллиардов жителей Земли продолжают испытывать дефицит йода. Это означает, что 30% популяции имеет риск заболеть ЙДЗ. По данным Всемирной организации здравоохранения (ВОЗ) на 2000 г. : • 1, 5 миллиарда жителей Земли имеют риск развития ЙДЗ • 655 миллионов людей в мире имеют эндемический зоб • 43 миллиона человек имеют нарушения функции мозга и умственную отсталость вследствие йодного дефицита
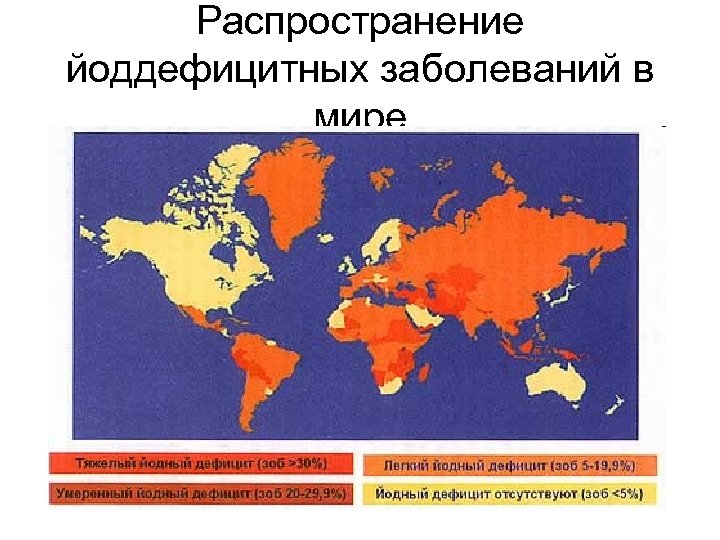
Распространение йоддефицитных заболеваний в мире
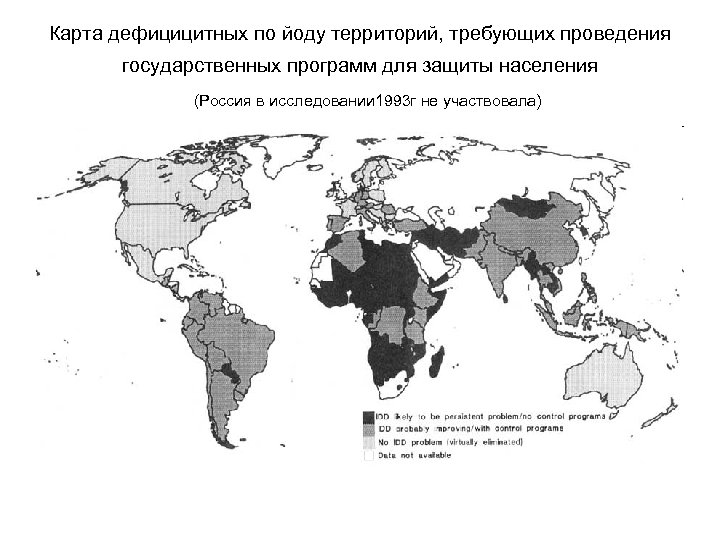
Карта дефицицитных по йоду территорий, требующих проведения государственных программ для защиты населения (Россия в исследовании 1993 г не участвовала)

Эндемичные районы России и стран СНГ • • Районы Поволжья и Северного Кавказа всегда относились к эндемичным, в которых заболеваемость зобом была особенно высока. Горные районы Кавказа были значительно обеднены йодом. (легкая и средняя степень йодного дефицита). Дефицит потребления йода выявлен даже на побережье Черного моря, на острове Сахалин. В районах, расположенных в зонах возвышенностей и гор, отмечается наиболее тяжелый йодный дефицит (республики Тува, Бурятия). Частота зоба в этих регонах достигает 62 -96%, медиана концентрации йода в моче не превышает 20 мкг/л (норма – больше 100 мкг/л). Выраженный йодный дефицит выявлен по среднему течению Лены и ее притока Вилюя. В районах Заполярья, Приуралья, Полярного Урала, в ряде сельских районов средней полосы и юга Западной Сибири отмечается тяжелая степень зобной эндемии (частота зоба более 40%, достигая в отдельных районах 88%). В крупных промышленных городах Западной Сибири частота зоба несколько меньше — около 30 %).

Дефицит йода выявляется и там , где население традиционно питается рыбой и морепродуктами! Риск развития йоддефицитных состояний • Отсутствие достаточного дохода у населения и, связанное с этим неполноценное питание • Сокращению в рационе потребления богатой йодом рыбы • увеличение доли менее дорогих привозных полуфабрикатов, содержание йода в которых относительно невелико. • ЙДЗ не всегда связаны с развитием гипотиреоза! Значительной проблемой для регионов с легким и умеренным дефицита йода является не гипотиреоз, а высокая заболеваемость тиреотоксикозом в старшей возрастной группе, за счет формирования функциональной автономии щитовидной железы • МКБ-10 выделяет «субклинический гипотиреоз вследствие йодной недостаточности (Е-02)» . Недостаточно, так как при легком и среднем дефиците субклинический гипотиреоз развивается редко Оптимальное йодное обеспечение 120 -220 мкг/л(в моче детей) В зонах эндемического гипотиреоза медиана йода по моче менее 25 мкг/л Сопутствующие заболевания: Пороки развития нервной системы Репродуктивные расстройства Высокая детская смертность Зоб Гипотиреоз

Диагноз зоба • Пальпация: субъективно, так как часто мы пальпируем не перешеек (в норме 10 мм) , а доли щитовидной железы • Современная классификация зоба (ВОЗ, 1994) Степень 0 — зоба нет Степень I — размеры долей больше дистальной фаланги большого пальца, зоб пальпируется, но не виден Степень II — зоб пальпируется и виден на глаз. • Формула для расчета объема щитовидной железы по данным УЗИ: объем каждой доли подсчитывается путем перемножения ширины (Ш), длины (Д) и толщины (Т) с коэффициентом поправки на эллипсоидность (0, 479). • Объем = [(ШП х ДП х ТП) + (ШЛ х ДЛ х ТЛ)] х 0, 479 • Согласно международным нормативам при использовании УЗИ у взрослых лиц зоб диагностируется, если объем железы у женщин превышает 18 мл, у мужчин — 25 мл. Несмотря на 30 -летние использование УЗИ, для детей нет нормативных показателей •

Врожденный гипотиреоз Большинство спорадических случаев обусловлено дисгенезией щитовидной железы (эктопии, гипоплазии, агенезии) • Маркер наличия ткани щитовидной железы- белок тиреоглобулин

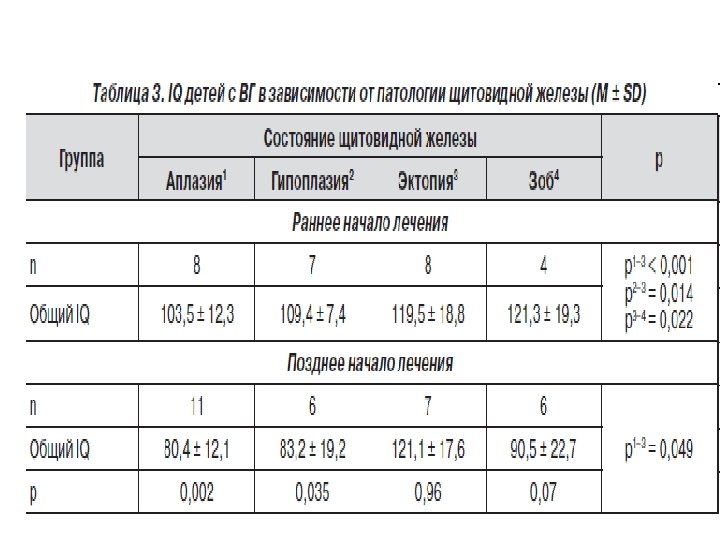
Нервно-психическая сфера при врожденном гипотиреозе Грубая задержка развития • нарушения (от повышения порога Нарушения речи слышимости до сенсоневральной или кондуктивной тугоухости II степени) и слуха: выявляются у 45, 5 % пациентов с ВГ, • тугоухость встречается у 31, 8 % детей с ВГ. • Нарушения речи разной степени выраженности имеются у 71, 8 % пациентов с ВГ, их частота не зависит от сроков начала лечения (у 63, 6 % — при раннем и у 82, 4 % — при позднем начале лечения). • Тяжелые нарушения речи (недоразвитие речи II–III уровня) достоверно чаще выявляются среди детей с поздним началом лечения. • Речевые нарушения достоверно чаще диагностируются у детей с тугоухостью (93, 3 %), чем у детей с нормальным слухом (52, 4 %).
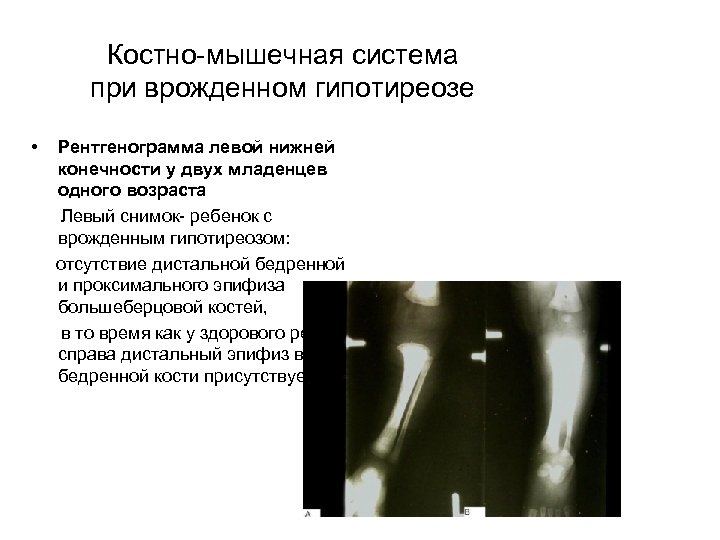
Костно-мышечная система при врожденном гипотиреозе • Рентгенограмма левой нижней конечности у двух младенцев одного возраста Левый снимок- ребенок с врожденным гипотиреозом: отсутствие дистальной бедренной и проксимального эпифиза большеберцовой костей, в то время как у здорового ребенка справа дистальный эпифиз в бедренной кости присутствует.

Клинические признаки врожденного гипотиреоза ранний постнатальный период • переношенная беременность (более 40 недель); • большая масса тела при рождении (более 3500 гр. ); • отечное лицо, губы, веки полуоткрытый рот с широким, "распластанным" языком; • локализованные отеки в виде плотных "подушечек" в надключичиных ямках, тыльных поверхностях кистей, стоп; • признаки незрелости при доношенной по сроку беременности ; выступающее пупочное кольцо • низкий, грубый голос при плаче, крике ; • позднее отхождение мекония ; • позднее отхождение пупочного канатика, плохая эпителизация пупочной ранки; • затянувшаяся желтуха; брадикардия

ШКАЛА АПГАР ДЛЯ КЛИНИЧЕСКОГО СКРИНИНГА ВРОЖДЕННОГО ГИПОТИРЕОЗА У НОВОРОЖДЕННЫХ Количество баллов Клинический признак • Пупочная грыжа • Отечное лицо • Запоры • Женский пол • Бледность, гипотермия кожи • Макроглоссия • Мышечная гипотония • Желтуха более 3 недель • Шелушение и сухость кожи • Открытый задний родничок • Беременность более 40 недель • Масса тела при рождении более 3500 гр. ПРИ СУММЕ БОЛЕЕ 5 БАЛЛОВ СЛУЧАЙ ПОДОЗРИТЕЛЕН НА ВРОЖДЕННЫЙ ГИПОТИРЕОЗ. 2 2 1 1 1 1

Клинические признаки врожденного гипотиреоза на 3 -4 месяце жизни, если не начато лечение, появляются другие клинические симптомы заболевания сниженный аппетит, затруднения при глотании, плохая прибавка в массе тела, задержка развития; метеоризм, запоры; сухость, бледность, шелушение кожных покровов; гипотермия (холодные кисти, стопы); ломкие, сухие, тусклые волосы; Анемия мышечная гипотония. у детей первых месяцев частота пульса может быть нормальной

Клинические признаки врожденного гипотиреоза после 5 -6 месяца жизни • нарастающая задержка психомоторного, физического развития ребенка. • Пропорции тела у детей с гипотиреозом без лечения приближаются к хондродистрофическим, • отстает развитие лицевого скелета (широкая запавшая переносица, гипертелоризм, позднее закрытие родничков). • Запаздыает прорезывание, а позднее и смена зубов. • кардиомегалия, глухость сердечных тонов, снижение АД, уменьшение пульсового давления, брадикардия. • низкий, грубый голос, • цианоз носогубного треугольника • стридорозное дыхание. • рентгенологическое исследование конечностей: задержка появления ядер окостенения, их асимметрия, нарушение последовательности появления, патогномоничным признаком является эпифизарный дисгенез; • общий анализ крови : анемия • биохимический анализ крови: (гиперхолестеринемия); • ЭКГ ( снижение вольтажа, замедление проводимости, удлинение систолы, синусовая брадикардия);
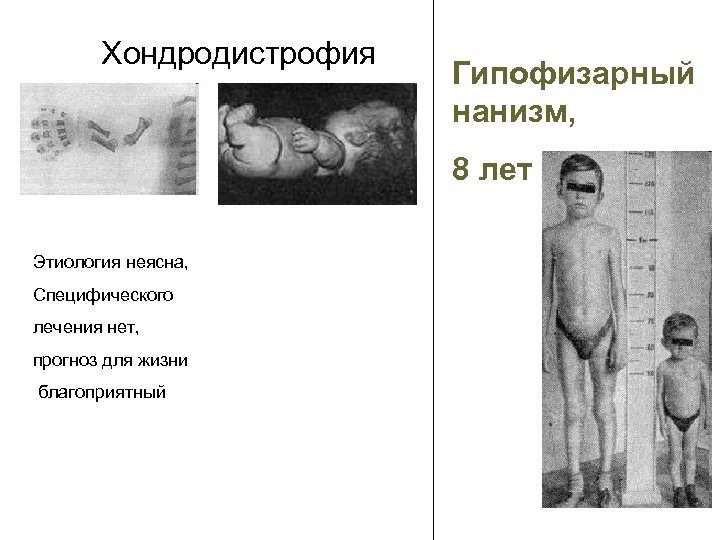
Хондродистрофия Гипофизарный нанизм, 8 лет Этиология неясна, Специфического лечения нет, прогноз для жизни благоприятный

Вр. гипотиреоз Синдром Дауна Внешний вид больного гипотиреозом напоминает синдром Дауна, в частности, для обеих болезней характерно увеличение языка — макроглоссия. Б-нь Дауна Широкое лицо, увеличенный, иногда складчатый, язык. Развитая поперечная складка верхнего века (эпикант), глаза раскосые, внутренние края их смещены вниз, переносица плоская. Ладонь короткая, широкая, с единственной поперечной складкой, мизинец иногда укорочен и загнут внутрь. Поведение обычно активное.

Приобретенный гипотиреоз

ТРАНЗИТОРНЫЙ ГИПОТИРЕОЗ НОВОРОЖДЕННЫХ (ТГ) - это состояние временной (преходящей) гипотироксинемии, сопровождающееся повышением уровня ТТГ в крови. Это состояние значительно увеличивает группу риска новорожденных, которая требует в дальнейшем (на поликлиническом этапе) пристального наблюдения, подтверждения или снятия диагноза. Транзиторное повышение уровня ТТГ в большинстве случаев связано с функциональной незрелостью гипоталамо-гипофизарной системы у ряда новорожденных в постнатальном периоде.

Группы риска новорожденных по развитию транзиторного гипотиреоза Недоношенные дети Новорожденные с низким весом при рождении, внутриутробной гипотрофией Новорожденные с внутриутробными вирусно-бактериальными инфекциями Новорожденные от матерей, получавших во время беременности тиреостатические препараты Новорожденные от матерей с эндемическим зобом, не получавшим во время беременности йодную профилактику Новорожденные от матерей с заболеваниями щитовидной железы (аутоиммунный тиреоидит, гипотиреоз)

Лабораторная диагностика: скрининг 1 ЭТАП - РОДИЛЬНЫЙ ДОМ У всех новорожденных из пятки на 4 -5 день жизни (у недоношенных детей на 7 -14 день жизни) берется кровь (чаще из пятки) и в виде капель (6 -8 капель) наносится на специальную пористую, фильтровальную бумагу – «пяточная проба» . Концентрация ТТГ зависит от метода определения. для иммунодиагностической системы "Дельфия" (DELFIA: dissociation enhanced lanthanide fluorescence immunoassay) Уровень ТТГ до 20 мк. Ед/мл — это вариант нормы. Все образцы с концентрацией ТТГ выше 20 мк. Ед/мл (пороговый уровень) должны быть проверены повторно, концентрация ТТГ выше 50 мк. Ед/мл позволяет заподозрить гипотиреоз, а уровни ТТГ выше 100 мк. Ед/мл с высокой степенью вероятности указывают на наличие заболевания.

Концентрация ТТГ 50 - 100 мк. Ед/мл Сразу же после взятия крови из вены на ТТГ и Т 4, не дожидаясь результата, ребенку назначается заместительная терапия L-Тироксином с повторным осмотром врача через 7 -10 дней. Если взятые до назначения лечения результаты ТТГ и Т 4 оказываются в пределах нормы лечение следует прекратить, если ТТГ превышает нормальные показатели лечение следует продолжать, под регулярным наблюдением педиатра-эндокринолога. В случаях если концентрация ТТГ превышает 100 мк. Ед/мл, вероятность врожденного гипотиреоза очень велика, и следует, не дожидаясь результатов повторных анализов сразу же начинать лечение. Концентрация ТТГ : более 100 мк. Ед/мл Срочно проводится уведомление поликлиники по месту жительства ребенка. Сразу же после взятия крови из вены, не дожидаясь, результата назначается заместительная терапия L-Тироксином. Результаты подвергаются перепроверке как и в предыдущем случае, то есть если взятые до назначения лечения результаты ТТГ и Т 4 оказываются в пределах нормы лечение следует прекратить, если ТТГ превышает нормальные показатели лечение следует продолжать, под регулярным наблюдением педиатра-эндокринолога.

Лабораторная диагностика II ЭТАП - ДЕТСКАЯ ПОЛИКЛИНИКА (ПЕДИАТРИЧЕСКИЙ УЧАСТОК) На этом этапе проводится динамическое диспансерное наблюдение за детьми с врожденным гипотиреозом, выявленным по результатам неонатального скрининга, проводятся контрольные исследования концентрации гормонов (ТТГ, ТЗ, Т 4) в сыворотке крови в следующие сроки: Контрольные заборы крови проводятся через 2 недели и 1, 5 месяца после начала заместительной терапии. Дозировка L-Тироксина подбирается индивидуально, с учетом клинических и лабораторных данных. У детей первого года жизни необходимо преимущественно ориентироваться на уровень Т 4, так как у детей с врожденным гипотиреозом (особенно в первые месяцы жизни) возможно нарушение регуляции секреции ТТГ по принципу обратной связи. Оценка только уровня ТТГ может привести к назначению излишне больших доз L-Тироксина. В случаях относительно высоких уровней ТТГ и нормальных уровнях общего Т 4 (130. 0 -150, 0 нмоль/л) или свободного Т 4 (25. 0 -28. 0 нмоль/л) доза L-Тироксина может считаться адекватной. Дальнейшие контрольные определения концентрации уровней ТТГ, ТЗ, Т 4 следует проводить на первом году жизни каждые 3 мес. ( в 3, 6, 9 и 12 месяцев жиз Затем в возрасте 1 года проводится уточнение диагноза.
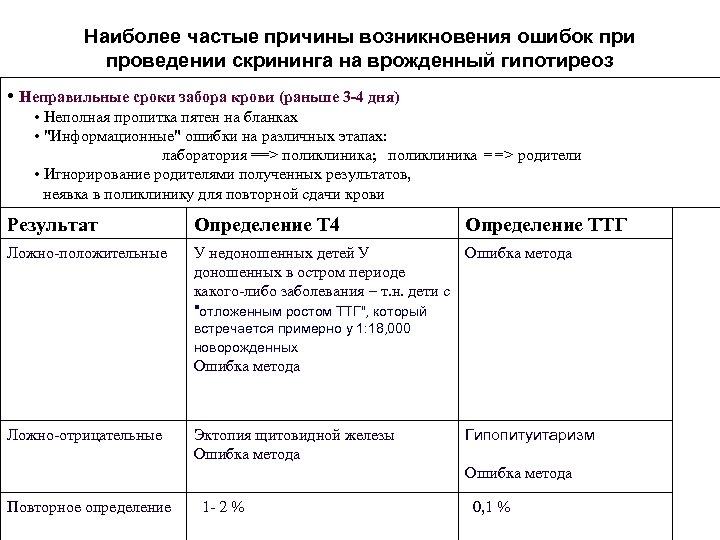
Наиболее частые причины возникновения ошибок при проведении скрининга на врожденный гипотиреоз • Неправильные сроки забора крови (раньше 3 -4 дня) • Неполная пропитка пятен на бланках • "Информационные" ошибки на различных этапах: лаборатория ==> поликлиника; поликлиника ==> родители • Игнорирование родителями полученных результатов, неявка в поликлинику для повторной сдачи крови Результат Определение Т 4 Определение ТТГ Ложно-положительные У недоношенных детей У Ошибка метода доношенных в остром периоде какого-либо заболевания – т. н. дети с "отложенным ростом ТТГ", который встречается примерно у 1: 18, 000 новорожденных Ошибка метода Ложно-отрицательные Эктопия щитовидной железы Ошибка метода Гипопитуитаризм Ошибка метода Повторное определение 1 - 2 % 0, 1 %

Диагностика гипотиреоза • Определение концентрации ТТГ, Т 3, Т 4 • УЗИ щитовидной железы • Радиоизотопное сканирование щитовидной железы с I 123 или Tc 99 m пертехнетатом. • Рентгенограмма кистей – задержка ядер окостенения, эпифизарный дисгенез • Общий анализ крови – анемия • Биохимический анализ крови – гиперхолестеринемия • ЭКГ - снижение вольтажа, замедление проводимости, удлинение систолы, синусовая брадикардия
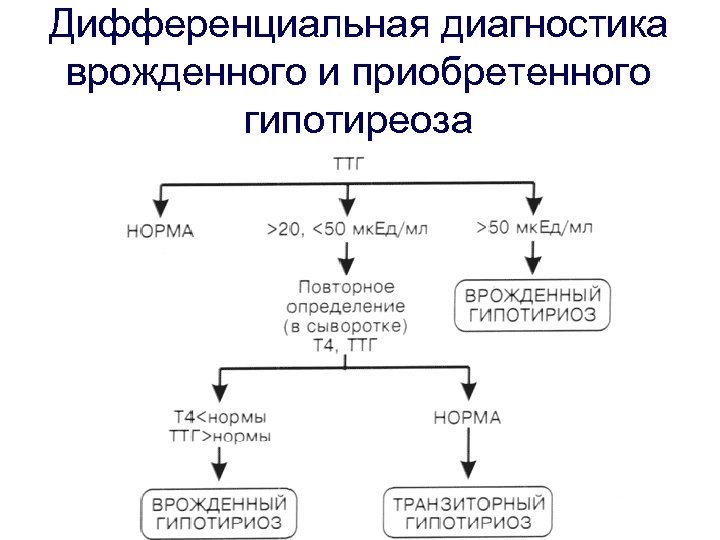
Дифференциальная диагностика врожденного и приобретенного гипотиреоза

Лечение врожденного гипотиреоза • Ранняя постоянная заместительная терапия тиреоидными гормонами – L-тироксин. Левотироксин совершенно идентичен естественному гормону человека тироксину, что является главным его преимуществом перед другими синтетическими препаратами. Кроме того, после приема левотироксина (эутирокса, L-тироксина, тиро-4, Л-тирока, L-тироксина. Акри, L-тироксина-Фармак) в крови создается «депо» этого препарата, которое расходуется по мере необходимости путем дейодирования тироксина и превращения его в Т 3. Таким образом, удается избежать высоких, пиковых уровней трийодтиронина в крови. • • Начальная доза новорожденным – 10 -15 мкг/кг сутки (или 150 – 200 мкг/м 2/сутки) и 100 – 150 мкг/м 2/сутки детям старше года утром за 30 мин до завтрака Контроль – отсутствие симптомов гипо-гипертиреоза, уровни св. Т 4, ТТГ
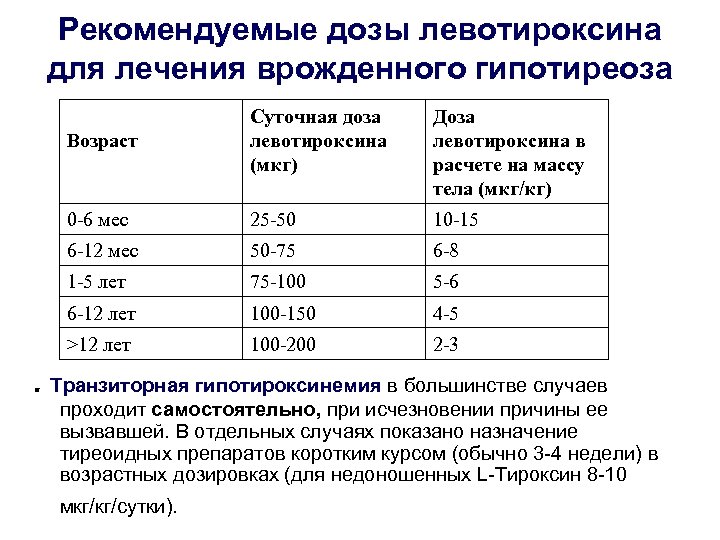
Рекомендуемые дозы левотироксина для лечения врожденного гипотиреоза Возраст Суточная доза левотироксина (мкг) Доза левотироксина в расчете на массу тела (мкг/кг) 0 -6 мес 25 -50 10 -15 6 -12 мес 50 -75 6 -8 1 -5 лет 75 -100 5 -6 6 -12 лет 100 -150 4 -5 >12 лет 100 -200 2 -3 . Транзиторная гипотироксинемия в большинстве случаев проходит самостоятельно, при исчезновении причины ее вызвавшей. В отдельных случаях показано назначение тиреоидных препаратов коротким курсом (обычно 3 -4 недели) в возрастных дозировках (для недоношенных L-Тироксин 8 -10 мкг/кг/сутки).

Критерии адекватности лечения врожденного гипотиреоза на первом году жизни Уровень Т 4 (нормализуется через 1 -2 недели после начала лечения) Уровень ТТГ (нормализуется через 3 -4 недели после начала лечения) Нормальная прибавка роста и массы тела Отсутствие запоров Нормальное нервно-психическое развитие

Критерии адекватности лечения врожденного гипотиреоза после года. Нормальный уровень ТТГ Нормальный уровень Т 4 Нормальная динамика роста Нормальные показатели дифференцировки скелета Отсутствие запоров Частота пульса (нет брадикардии) Нормальное психическое развитие
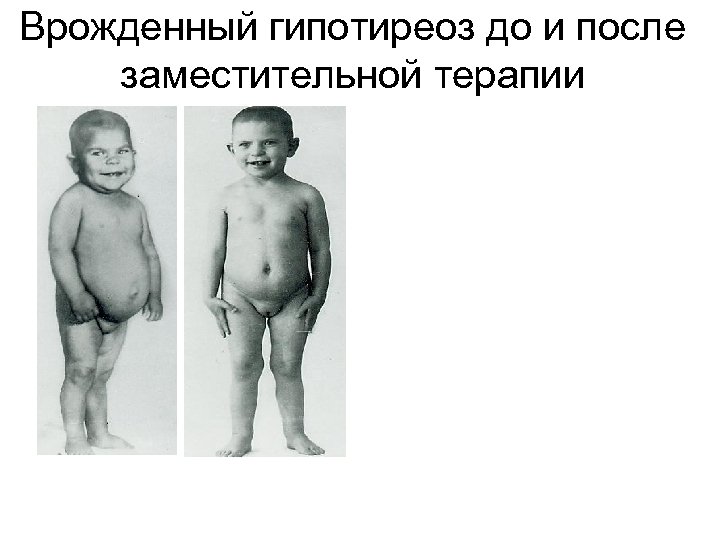
Врожденный гипотиреоз до и после заместительной терапии

Диффузный токсический зоб. • Аутоиммунное заболевание, характеризующееся наличием зоба, тиреотоксикоза и инфильтративной офтальмопатией. • Тиреотоксикоз – комплекс клинических и метаболических изменений, возникших в результате действия на организм повышенного количества тиреоидных гормонов • Девочки болеют чаще в 6 – 8 р. • Наследственный характер.
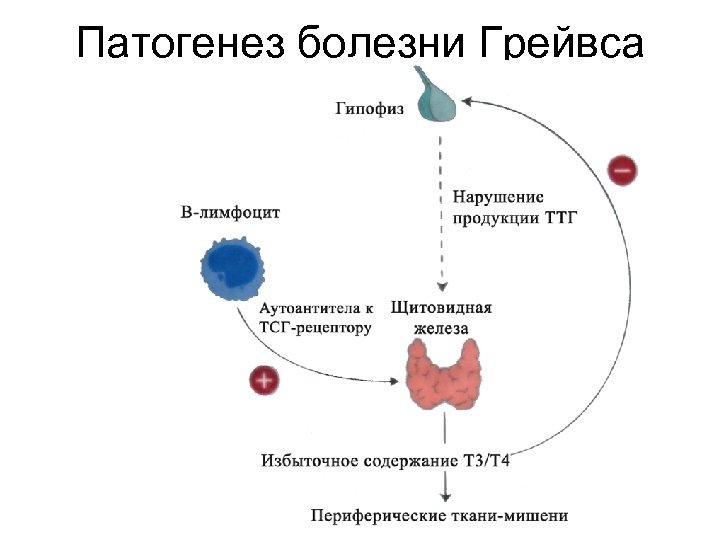
Патогенез болезни Грейвса

Болезнь Грейвса - ДТЗ • Увеличение щитовидной железы • Кожные покровы горячие и влажные, легко краснеют, выраженный стойкий белый дермографизм, «печеночные» ладони, телеангиоэктазии, ломкие ногти, выпадение волос • Похудение на фоне повышенного аппетита • С-м «телеграфного столба» • Изменение поведения, снижение работоспособности

Тиреотоксикоз Глазные симптомы: экзофтальм – симметричный, редко односторонний. Светочувствительность, слезотечение, инъецированность конъюнктивы, диплопия, быстрое утомление глаз, птоз. Симптом Грефе – запаздывание верхнего века при медленном опускании взора вниз, Далримпля – широкое раскрытие глазных щелей, Кохера – невозможность полного зажмуривания, Розенбаха – дрожание век при смыкании, Мебиуса – недостаточность конвергенции, Жоффруа – отсутствие морщин на лбу при взоре вверх, Штельвага – редкое и неполное мигание, Крауса – усиленный блеск глаз, Еллинека – усиленная пигментация век.

Тиреотоксикоз Полоски склеры над радужкой на обоих глазах одинаковые. Полоска склеры видна и над радужкой, и под ней. Полоска склеры под радужкой появляется и у здоровых людей, когда они смотрят вверх.

Тиреотоксикоз у ребенка 2 лет

Гипертиреоз • Тахикардия, сердцебиение, одышка, расширение границ сердца, сердечная недостаточность, повышение АД. • Диагностика: повышение Т 3, Т 4, снижение ТТГ. • Гипохолестеринемия, • УЗИ – диагностика (резкое снижение эхогенности и появление неравномерности структуры)
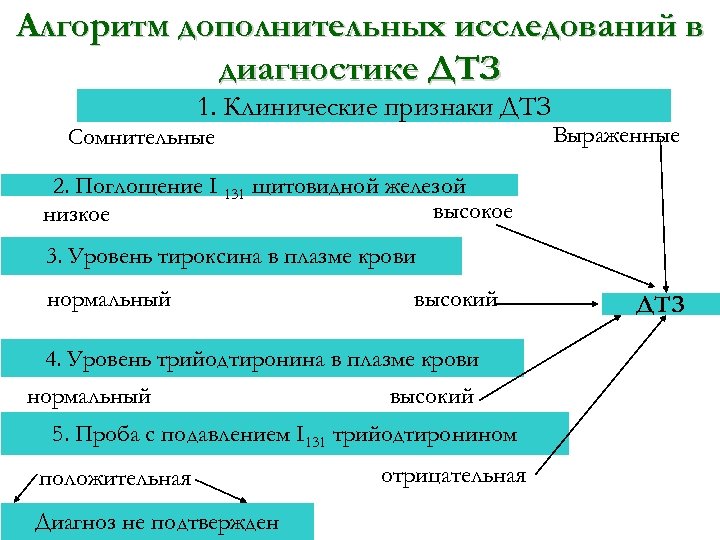
Алгоритм дополнительных исследований в диагностике ДТЗ 1. Клинические признаки ДТЗ Сомнительные Выраженные 2. Поглощение I 131 щитовидной железой высокое низкое 3. Уровень тироксина в плазме крови нормальный высокий 4. Уровень трийодтиронина в плазме крови нормальный высокий 5. Проба с подавлением I 131 трийодтиронином положительная Диагноз не подтвержден отрицательная ДТЗ

Дифференциальная диагностика ДТЗ • Вегетососудистая дистония. • Хорея • Тиреотоксическая фаза аутоиммунного тиреоидита. • Токсическая аденома щитовидной железы. • Тиротропинсекретирующая аденома гипофиза. • Резистентность к тиреоидным гормонам.

Дифференциальная диагностика ДТЗ Синдром Алажилля – аутосомнодоминантный синдром неонатального холестаза. Знание основных диагностических критериев этого заболевания позволяет избежать некоторых инвазивных процедур (диагностической лапаратомии с целью верификации атрезии наружных желчных ходов) и последующих за ними серьезных и часто летальных осложнений (прогрессирующий перипортальный фиброз с портальной гипертензией) Характерное лицо Внутрипеченочный холестаз Врожденный порок сердца Дефекты глазного яблока Малые аномалии позвоночника

Лечение диффузного токсического зоба • Медикаментозное • Хирургическое • Радиойодтерапия Медикаментозное: сочетание тиреостатиков, βадреноблокаторов, седативных препаратов. Антитиреоидные препараты: метимазол (мерказолил) 0, 5 – 1, 0 мг/кг/сут. в 2 -3 приема или пропилтиоурацил (пропицил) 5 – 10 мг/кг/сут в 2 приема. β-адреноблокаторы: обзидан, анаприлин 1 – 3 мг/кг/сут на 3 – 4 приема
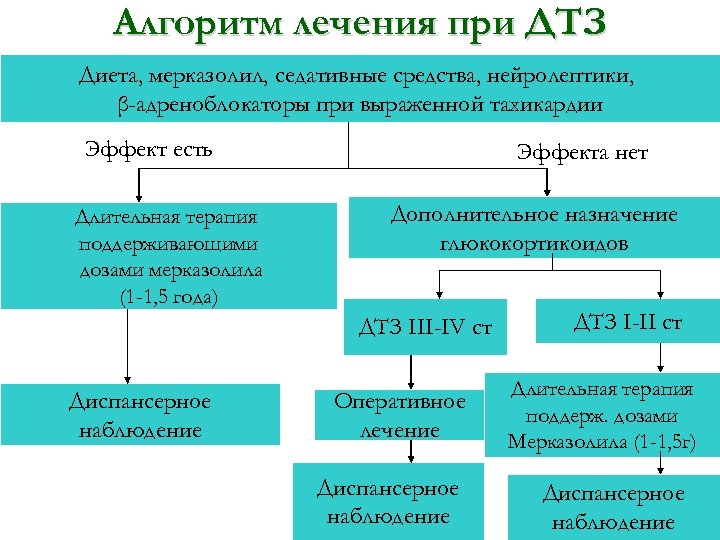
Алгоритм лечения при ДТЗ Диета, мерказолил, седативные средства, нейролептики, β-адреноблокаторы при выраженной тахикардии Эффект есть Длительная терапия поддерживающими дозами мерказолила (1 -1, 5 года) Эффекта нет Дополнительное назначение глюкокортикоидов ДТЗ III-IV ст Диспансерное наблюдение Оперативное лечение Диспансерное наблюдение ДТЗ I-II ст Длительная терапия поддерж. дозами Мерказолила (1 -1, 5 г) Диспансерное наблюдение

Критерии выздоровления • Нормализация размеров щитовидной железы • Стойкий, в течение 2 лет, клинический и гормональный эутиреоз • Нормальный уровень антитиреоидных антител

Показания к оперативному лечению • Отсутствие стабильной и длительной компенсации тиреотоксикоза на фоне адекватно проводимой терапии; • Зоб больших размеров с признаками сдавления органов шеи; • Узлообразование; • Загрудиный зоб; • Невыполнение рекомендаций врача; • Невозможность избежать осложнений антитиреоидной терапии; • Выраженная офтальмопатия

Тиреотоксический криз • Осложнение тиреотоксикоза на фоне полигландулярной недостаточности • Причина – операция на ЩЖ при некомпенсированном тиреотоксикозе • Провоцирующие факторы: стрессовые ситуации, инфекции, травмы, экстракция зуба, необоснованное прекращение терапии, массивная нагрузка йодом (в/в введение контрастных веществ)

Клинические проявления тиреотоксического криза • Возбуждение, повышение температуры тела, рвота, диарея, бессонница, чувство страха, потливость, резкая головная боль, гиперемия лица, тахипноэ, резкое двигательное беспокойство, тахикардия, аритмия, повышение систолического АД и снижение диастолического АД, нарастают признаки сердечной недостаточности. Беспорядочные движения сменяются адинамией, апатией, вплоть до коматозного состояния.

Лечение тиреотоксического криза Цель – торможение синтеза и периферической конверсии тиреоидных гормонов, подавление адренергических реакций, вызванных тиреоидными гормонами. Тиреостатики: пропилтиоурацил (предпочтительнее – тормозит периферическую конверсию Т 4 в Т 3) per os через зонд 300 -400 мг или мерказолил 30 -40 мг каждые 4 – 6 часов. Инфузионная терапия глюкозо-солевыми растворами 1500 мл/м 2 + 60 – 100 мл/кг до 10 лет или 1500 мл/м 2 + 50 – 60 мл/кг после 10 лет. Йодиды с целью блокирования выхода тиреоидных гормонов из ЩЖ. 1% р-р Люголя 15 – 30 кап каждые 6 ч или р-р натрия йодида в/в 0, 25 г каждые 6 час. Глюкокортикостероиды – гидрокортизон 2 мг/кг каждые 6 час. β-адреноблокаторы – обзидан или анаприлин 1 мг/кг/сутки per os или вв

Физиология коры надпочечников • Кора надпочечников у плода имеет 2 слоя – наружный слой (истинная кора) и центральный слой (фетальная кора). • У новорожденных детей 80% составляет фетальная кора, исчезает к 6 мес. – 4 годам полностью. • Истинная кора имеет 3 зоны, формируются до 10 – 12 лет: клубочковая зона – минералокортикоиды (альдостерон, дезоксикортикостерон); пучковая зона – глюкокортикостероиды (кортизол); сетчатая зона – андрогены (тестестерон) (около 90%) и эстрогены (эстрадиол, эстрон) (10%). • Фетальная кора (внешняя зона) в антенатальном периоде секретирует дегидроэпиандростерон и его сульфат (ДГЭА и ДГЭА-С) необходимые для плацентарного биосинтеза эстриола.

Биологические эффекты ГКС. • Усиливают глюконеогенез, уменьшают захват глюкозы мышечной и жировой тканью. • Усиливают липолиз и высвобождение глицерина и свободных жирных кислот. • Усиливают катаболизм белков и подавляют синтез. • Оказывают противовоспалительное действие – подавляют миграцию клеток воспаления к очагам и угнетают высвобождение цитокинов. • Снижают образование костной ткани, всасывание кальция в ЖКТ, повышают экскрецию кальция с мочой. • Повышают уровень гранулоцитов, снижают уровень лимфоцитов, эозинофилов, выработку антител. • Поддерживают скорость клубочковой фильтрации. • Поддерживают сердечный выброс и сосудистый тонус. • Избыток – подавляет секрецию ЛГ и ФСГ.

Биологические эффекты минералокортикоидов. • Регуляция ионного обмена: стимулируют реабсорбцию ионов натрия и экскрецию ионов калия, магния, аммония и водорода. • Способствуют задержке воды, увеличивают количество плазмы и экстрацелюлярной жидкости

Биологические эффекты андрогенов • Регулируют половое созревание у мальчиков в период пубертата и состояние половой функции у мужчин. • Стимулируют синтез белка (рост мышечной массы, костей в длину, закрытие зон роста). • Определяют развитие оволосения у мужчин и женщин и их сексуальность.

Надпочечниковая недостаточность • Симптомокомплекс, обусловленный сниженной выработкой гормонов коры надпочечников. - Первичная (патология самого надпочечника), Вторичная (снижение секреции АКТГ), Третичная (нарушение секреции КРГ). - Острая, хроническая (Аддисонова болезнь) - Причины первичной НН в период новорожденности и младшего возраста – различные формы ВДКН, вр. гипоплазия надпочечников у мальчиков, в старшем возрасте – аутоиммунный полигландулярный синдром, адренолейкодистрофия, инфекционное и метастатическое поражение. - Причины вторичной и третичной – врожденные дефекты выработки АКТГ и КРГ, деструкция ГГС (опухоли, травмы, инфекции, облучение, хирургические вмешательства), терапия ГК.

Первичная надпочечниковая недостаточность • При дисгенезе надпочечников в неонатальном периоде: неукротимая рвота фонтаном, нарастает гипотрофия, дегидратация до сосудистого коллапса. • При деструктивных процессах в старшем возрасте: постепенное развитие – утомляемость, мышечная слабость, ухудшение аппетита, постуральные головокружения, плохая переносимость физической нагрузки, гипогликемия, гиперпигментация, сольтеряющий и адреналовый криз
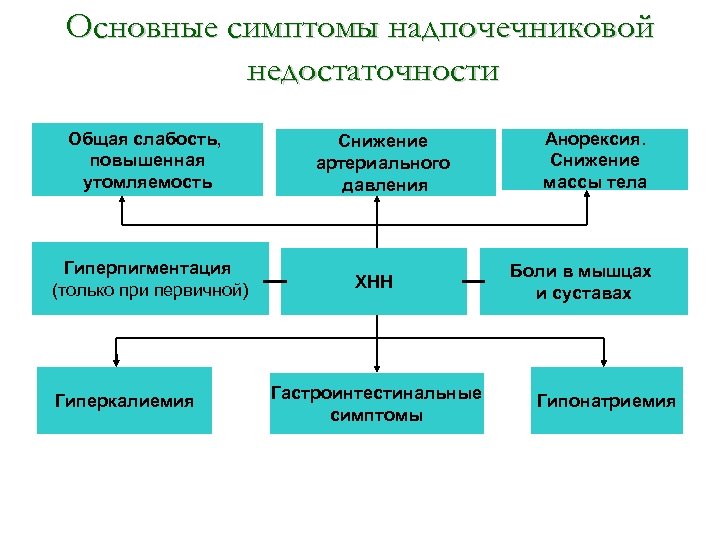
Основные симптомы надпочечниковой недостаточности Общая слабость, повышенная утомляемость Гиперпигментация (только при первичной) Гиперкалиемия Снижение артериального давления ХНН Гастроинтестинальные симптомы Анорексия. Снижение массы тела Боли в мышцах и суставах Гипонатриемия

Острая надпочечниковая недостаточность (адреналовый, аддисонический криз) • Тяжелое ургентное состояние, вызванное внезапным уменьшением или истощением секреции гормонов коры надпочечников. Этиология: • У новорожденных – на фоне асфиксии, родовой травмы, активных реанимационных мероприятиях, у недоношенных детей, при гнойно-септических заболеваниях. • У детей раннего возраста – тимомегалия, при травмах, массивных кровопотерях, обширных ожогах. • При различных вирусных и бактериальных инфекциях (грипп, стафилококковая, менингококковая инфекция, скарлатина, дифтерия). Впервые ОНН описана при гипертоксической форме менингококкового сепсиса и известна как синдром Уотерхауза-Фридерихсена.

Клиника адреналового криза - Гемодинамические нарушения: гипотония вплоть до сосудистого коллапса, тахикардия, акроцианоз, анурия. - Гастроинтестинальные симптомы: повторная рвота, частый жидкий стул, боль в животе. - Неврологические симптомы: головная боль, судороги, менингеальные симптомы, возбуждение – заторможенность - кома.

Диагностика острой надпочечниковой недостаточности • Клинический осмотр, измерение пульса, АД, опрос. • Лабораторная диагностика – определение глюкозы крови, калия, натрия. • Исследование гормонального профиля – кортизол, АКТГ, ренин плазмы. • ЭКГ (гиперкалиемия - высокий зубец Т, замедление AV проводимости, расширение Р, удлинение S-T, расширение комплекса QRS

Лечение адреналового криза • Установка катетера в центральную вену • Гормональная терапия: в/в струйно гидрокортизона гемисукцинат 3 – 5 мг/кг. Затем под контролем АД и уровня К+, Na+ продолжить в/в капельное введение гидрокортизона из расчета 200 – 300 мг/м 2/сут. • Регидратационная терапия – физиологический раствор и раствор глюкозы 5 – 20% из расчета 2 – 3 л/м 2/сут под контролем гемодинамических показателей и электролитов, уровня глюкозы крови • Лечение основного заболевания
Ятрогенный синдром Кушинга (материалы клиники детских болезней ММА)

АДРЕНОГЕНИТАЛЬНЫЙ СИНДРОМ ФОРМЫ: Вирильная Гипертоническая Сольтеряющая

Врожденная дисфункция коры надпочечников ( АГС, врожденная надпочечниковая гиперплазия) • Группа заболеваний с аутосомно-рецессивным типом наследования, в основе которого лежит дефект одного из ферментов или транспортных белков, принимающий участие в биосинтезе кортизола в коре надпочечников. • Снижение биосинтеза кортизола, согласно классическому принципу отрицательной обратной связи приводит к повышению секреции АКТГ и, как следствие, гиперплазии коры надпочечников и избыточной продукции промежуточных метаболитов. • Известны 5 ферментативных дефектов.
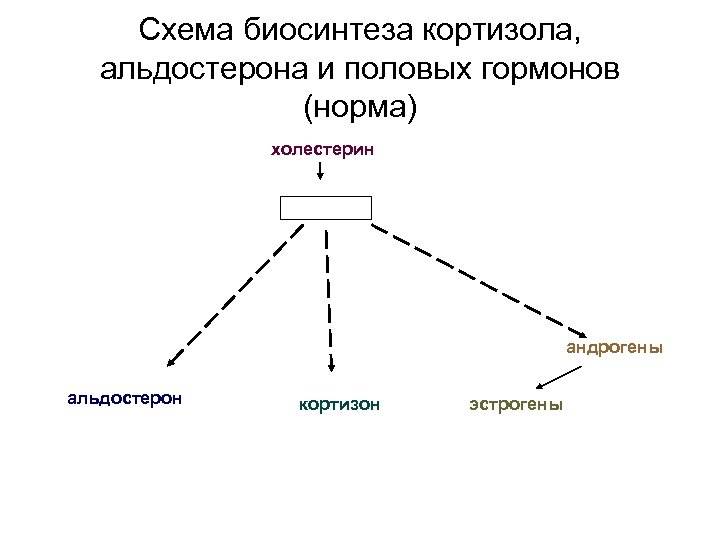
Схема биосинтеза кортизола, альдостерона и половых гормонов (норма) холестерин андрогены альдостерон кортизон эстрогены
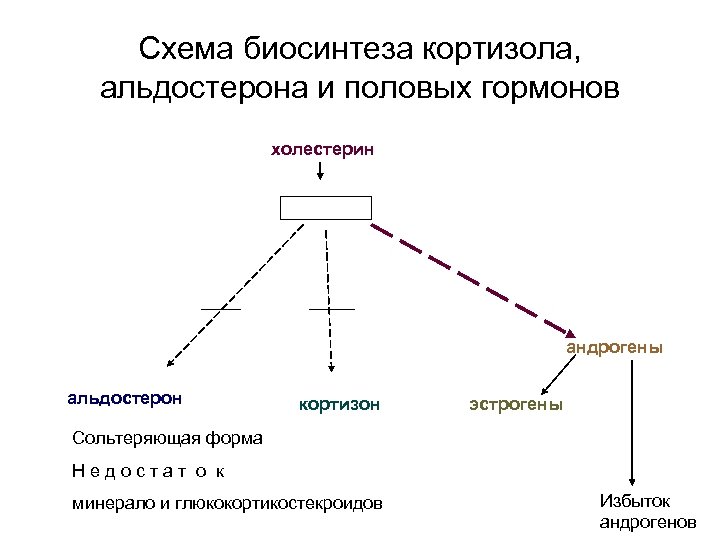
Схема биосинтеза кортизола, альдостерона и половых гормонов холестерин андрогены альдостерон кортизон эстрогены Сольтеряющая форма Н е д о с т а т о к минерало и глюкокортикостекроидов Избыток андрогенов
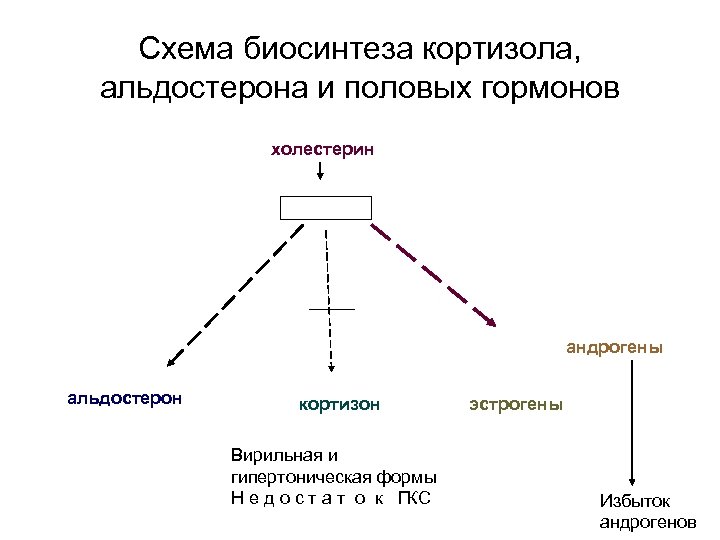
Схема биосинтеза кортизола, альдостерона и половых гормонов холестерин андрогены альдостерон кортизон Вирильная и гипертоническая формы Н е д о с т а т о к ГКС эстрогены Избыток андрогенов

Недостаточность 21 - гидроксилазы • Самое частое врожденное ферментное нарушение стероидогенеза (1: 10000 – 1: 18000). • Дефект 21 -гидроксилазы обусловлен многочисленными мутациями гена CYP 21, кодирующего этот фермент, ген расположен на коротком плече 6 -й хромосомы с HLA – комплексом. • Тесная связь гена CYP 21 с HLA-В или HLA-DRлокусами позволяют применять HLA-типирование для оценки риска заболевания детей у гетерозиготных родителей. • 21 -гидроксилаза участвует в процесс биосинтеза кортизола и минералокортикоидов, трансформируя 17α-гидроксипрогестерон в 11 -дезоксикортизол и прогестерон в дезоксикортикостерон.

Простая (вирильная) форма • Встречается в 58% случаев. У девочек к моменту рождения наруж-ные гениталии имеют бисексуальное строение (клитор гипертрофирован, отмечаются различные степени выраженности сращение больших половых губ) • Больная 6 лет. 21 -гидроксилазная недостаточность, кариотип 46 ХХ, степень вирилизации наружных гениталий по Прадеру 4 (всего 5).
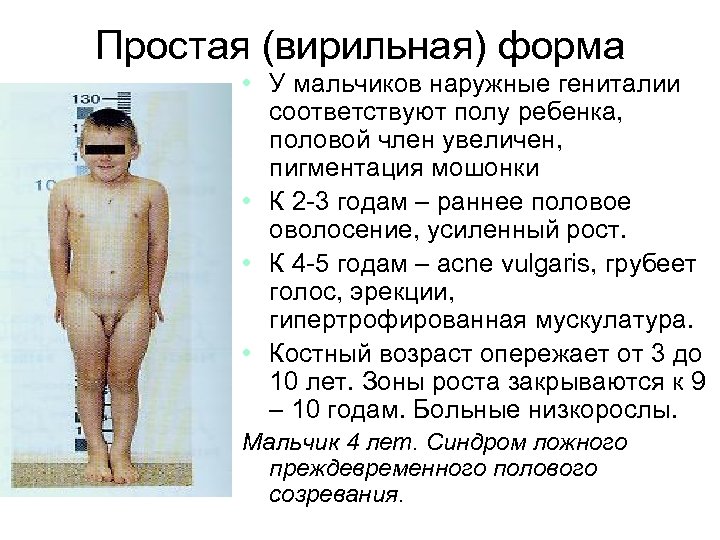
Простая (вирильная) форма • У мальчиков наружные гениталии соответствуют полу ребенка, половой член увеличен, пигментация мошонки • К 2 -3 годам – раннее половое оволосение, усиленный рост. • К 4 -5 годам – acne vulgaris, грубеет голос, эрекции, гипертрофированная мускулатура. • Костный возраст опережает от 3 до 10 лет. Зоны роста закрываются к 9 – 10 годам. Больные низкорослы. Мальчик 4 лет. Синдром ложного преждевременного полового созревания.

Сольтеряющая форма • Встречается в 39% случаев. • Проявляется при полной потери активности 21 -гидроксилазы. • Через 3 -4 дня после рождения нарастает гиперкалиемия, затем гипонатриемия и гипернатрийурия. Потеря соли приводит к выраженному обезвоживанию, потере веса. • Дегидратация усугубляется частыми обильными рвотами, жидким стулом. • При отсутствии терапии смерть в результате коллапса и кардиогенного шока. Мальчик 1 г 4 мес. вес 4200 г. до и через 7 мес. после терапии вес 12 кг

Дефицит 11β-гидроксилазы • Встречается в 10 раз реже (в 3% случаев). • Является следствием патологии гена CYP 11 B 1 • Повышена продукция 11 -дезоксикортизола и 11 -дезоксикортикостерона, обладающего умеренными минералокортикоидными свойствами (задержка Na и жидкости), что приводит к повышению АД. Уровень ренина в плазме нормальный. • В клинической картине симптомы вирилизации и артериальной гипертензии.

Диагностика • - Дефицита 21 -гидроксилазы: пальпация гонад, УЗИ органов малого таза, определение уровня 17α-гидроксипрогестерона (17 -ОНП) в сыворотке крови (повышен более чем в 10 раз), - кариотипирование, - определение К+ Na+ в сыворотке крови Неонатальный скрининг – определение 17 -ОНП в сухом пятне крови на фильтровальной бумаге, - молекулярная диагностика – определение мутаций в гене CYP 21.

Диагностика • При недостатке 11β-гидроксилазы дополнительно – определение 11 -дезоксикортизола и 11 дезоксикортикостерона, определение ренина плазмы, электролитов (снижение калия) • Рентгенограмма кистей и лучезапястных суставов для определения костного возраста • УЗИ надпочечников

Последствия поздней и ошибочной диагностики ВДКН М. А. Карева, ЭНЦ РАМН, 2009 г. Пациент В. (кариотип 46 ХХ), 6 лет Пациент Б. (кариотип 46 ХУ), 16 лет

Дифференциальная диагностика 1) дисгенезия гонад 2) анорхизм 3) истинный гермафродитизм 4) истинное преждевременное половое созревание (опухоль яичка) 5) андрогенпродуцирующая опухоль – андростерома Сольтеряющая форма – пилороспазм, пилоростеноз, диспепсии, кишечные инфекции, интоксикации.

Лечение Цели терапии: - Заместить дефицит стероидов, секреция которых снижена в результате ферментативного дефекта; - Снизить концентрацию стероидов, секреция которых повышена в результате ферментативного дефекта; - Подавить избыточную секрецию АКТГ, используя минимально эффективные дозы ГКС; - Оптимизировать рост больных; - Предотвратить вирилизацию наружных половых органов; - Обеспечить нормальное половое созревание и фертильность.

Лечение • Заместительная гормональная терапия: Для детей с открытыми зонами роста – гидрокортизон (кортеф) начальная доза 20 мг/м 2/сутки с переходом на поддерживающую дозу 10– 15 мг/м 2/сутки ( на 3 приема 7. 00 -15. 00 -22. 00) Для детей с зонами роста близкими к закрытию – пролонгированные ГК – преднизолон в суточной дозе 2 -4 мг/м 2 (1/3 дозы в 7. 00, 2/3 дозы в 23. 00), дексаметазон в суточной дозе 0, 25– 0, 35 мг/м 2 (однократно в вечерние часы) Для детей с сольтеряющей формой дополнительно назначают минералокортикоидные препараты (кортинеф) в дозе 0, 05 -0, 3 мг/сут (на 3 приема 7. 0015. 00 -23. 00), дополнительное введение поваренной соли до 2 г/сут

Лечение • При интеркуррентных заболеваниях с высокой (>38, 50 С) температурой, травмах, хирургических вмешательствах, эмоциональных и психических стрессах, стрессовых физических нагрузках – увеличение дозы ГК или прием дополнительной дозы. При тяжелых заболеваниях, операциях в/м гидрокортизон 100 мг/м 2 в сутки, в 4 приема до восстановления возможности перорального приема ГК. • При развитии сольтеряющего криза – в/в введение гидрокортизона 200 -300 мг/м 2/сут или 3 -5 мг/кг на инъекцию 4 – 6 раз в сутки, дополнительное капельное введение физиологического раствора 150 мл/кг/сут (25% должно быть введено в первые 2 часа терапии)

Лечение • Для предотвращения истинного преждевременного полового созревания и задержки роста у девочек 11 -12 лет и у мальчиков 13 лет после гормонального подтверждения активации гонадотропной функции – назначение пролонгированных аналогов люлиберина. В последние годы для улучшения ростового прогноза - сочетанное применение ГКГ и МКГ с блокаторами андрогенового связывания (флутамид, андрокур) и ингибиторами ароматазы (тестолактон). • Хирургическая коррекция наружных гениталий у девочек. • Психологическая коррекция.
Эффект терапии М. А. Карева, ЭНЦ РАМН, 2009 г. 4 года терапии

Ожирение у детей
9e3cffa31bff252df4010a2023d010a4.ppt