Заболевания сердечно-сосудистой системы.ppt
- Количество слайдов: 9

Заболевания сердечно-сосудистой системы Кондратовой Марины 482 «м» группы
Сердечно-сосудистые заболевания, наравне заболевания с онкологическими заболеваниями и диабетом, прочно удерживают первенство среди самых распространенных и опасных болезней XX, а теперь уже и XXI века. Свирепствовавшие в прежние времена страшнейшие эпидемии чумы, оспы, тифа ушли в прошлое, но их место не осталось пустым. Новым временам соответствуют и новые заболевания. XX век медицина будущего с полным основанием назовет «эпохой сердечно-сосудистых заболеваний»

Аритмии сердца. Нарушения частоты, ритмичности и последовательности сокращений отделов сердца. Причины ее — врожденные аномалии или структурные изменения проводящей системы сердца при различных заболеваниях, а также вегетативные, гормональные или электролитные нарушения при интоксикациях и воздействиях некоторых лекарств. Аритмии часто являются непосредственной причиной смерти. Главный метод распознавания — электрокардиография, иногда в сочетании с дозированной нагрузкой (велоэргометрия, тредмил), с чрезпищеводной стимуляцией предсердий; электрофизиологическое исследование. Нормальный ритм синусового узла у большинства здоровых взрослых людей в покое составляет 60 -75 уд. в 1 минуту.
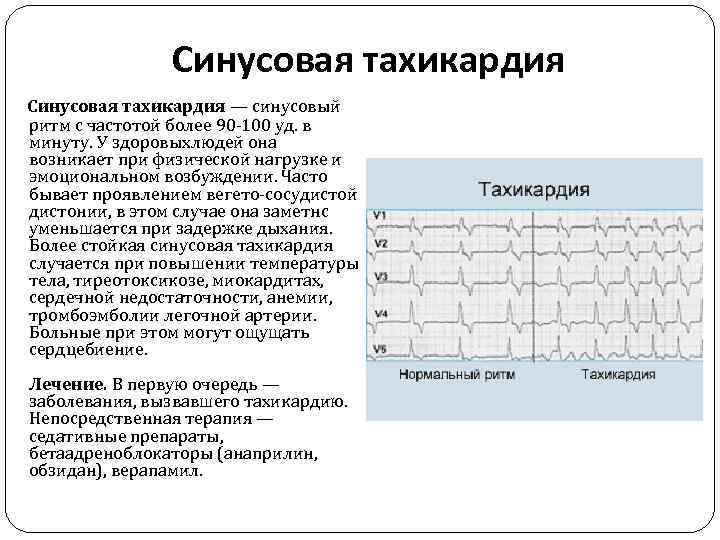
Синусовая тахикардия — синусовый ритм с частотой более 90 -100 уд. в минуту. У здоровыхлюдей она возникает при физической нагрузке и эмоциональном возбуждении. Часто бывает проявлением вегето-сосудистой дистонии, в этом случае она заметнс уменьшается при задержке дыхания. Более стойкая синусовая тахикардия случается при повышении температуры тела, тиреотоксикозе, миокардитах, сердечной недостаточности, анемии, тромбоэмболии легочной артерии. Больные при этом могут ощущать сердцебиение. Лечение. В первую очередь — заболевания, вызвавшего тахикардию. Непосредственная терапия — седативные препараты, бетаадреноблокаторы (анаприлин, обзидан), верапамил.
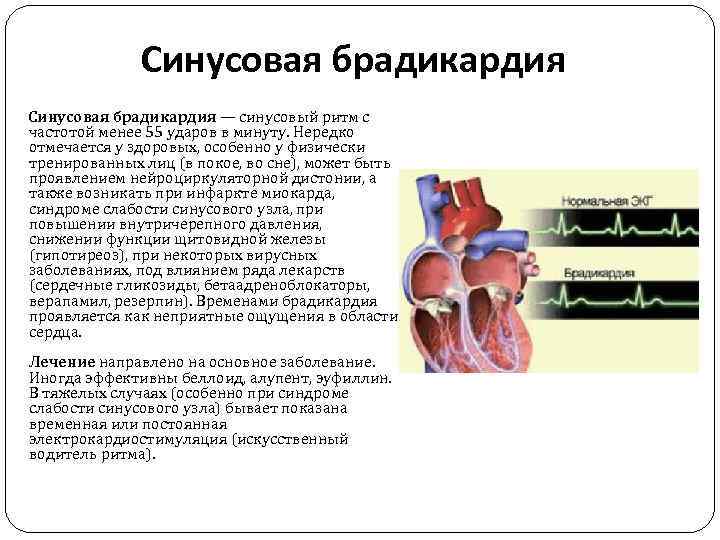
Синусовая брадикардия — синусовый ритм с частотой менее 55 ударов в минуту. Нередко отмечается у здоровых, особенно у физически тренированных лиц (в покое, во сне), может быть проявлением нейроциркуляторной дистонии, а также возникать при инфаркте миокарда, синдроме слабости синусового узла, при повышении внутричерепного давления, снижении функции щитовидной железы (гипотиреоз), при некоторых вирусных заболеваниях, под влиянием ряда лекарств (сердечные гликозиды, бетаадреноблокаторы, верапамил, резерпин). Временами брадикардия проявляется как неприятные ощущения в области сердца. Лечение направлено на основное заболевание. Иногда эффективны беллоид, алупент, эуфиллин. В тяжелых случаях (особенно при синдроме слабости синусового узла) бывает показана временная или постоянная электрокардиостимуляция (искусственный водитель ритма).

Пароксизмальная тахикардия — приступы учащенных сердцебиений правильного ритма 140 -240 ударов в минуту с внезапным отчетливым началом и таким же внезапным окончанием. Причины и механизмы развития подобны таковым при экстрасистолии. Может быть наджелудочковая (источник импульсов находится выше предсердно-желудочкового соединения) и желудочковая (источник импульсов — в мышце желудочков). Симптомы и течение. Пароксизм тахикардии ощущается как усиленное сердцебиение с продолжительностью от нескольких секунд до нескольких дней. Наджелудочковая тахикардия нередко сопровождается потливостью, обильным мочеиспусканием в конце приступа, "урчанием" в животе, жидким стулом, небольшим повышением температуры тела. Затянувшиеся приступы могут сопровождаться слабостью, обмороками, неприятными ощущениями в области сердца при его заболеваниях — стенокардией, появлением или нарастанием сердечной недостаточности. Желудочковая тахикардия наблюдается реже и всегда связана с заболеванием сердца, может быть предвестником мерцания (фибрилляции) желудочков. Лечение. Покой, отказ от физических нагрузок; пароксизм наджелудочковой тахикардии можно прекратить рефлекторными методами: натужиться, сдавить брюшной пресс, задержать дыхание, надавливать на глазные яблоки, вызвать рвотные движения. При неэффективности применяют медикаментозные средства: пропранолол (обзидан, анаприлин), верапамил, новокаинамид, ритмилен, иногда дигоксин. В тяжелых случаях проводят внутрипредсердную или чрезпищеводную сверхчастую стимуляцию предсердий, электроимпульсную терапию. При желудочковой тахикардии вводят лидокаин, этацизин, этмозин, также проводят электроимпульсную терапию.

Болезнь Рейно. Приступообразные расстройства артериального кровоснабжения кистей и (или) стоп, возникающие под воздействием холода или волнения. Женщины болеют чаще мужчин. Как правило синдром Рейно является вторичным феном, развивающимся при различных диффузных заболеваниях соединительной ткани (прежде всего склеродермии), поражении шейного отдела позвоночника, периферической нервной системы (ганглиопиты), эндокринной системы (гипертиреоз, диэнцефальные расстройства), пальцевых артериитах, артериовенозных аневризмах, добавочных шейных ребрах, при криоглобулинемии. Если отсутствуют определенные причины для развития синдрома Рейно, то говорят и болезни Рейно, ее обязательный признак — симметричность поражения конечностей. Болезнь Рейно

Во время приступа снижается чувствительность пальцев, они немеют, в кончиках появляется ощущение покалывания, кожа становится мертвенно-бледной и синюшной, пальцы — холодными, а после приступа — болезненно горячими и отечными. Поражаются преимущественно 2 -5 пальцы кистей, стоп, реже — другие выступающие участки тела (нос, уши, подбородок). Постепенно развиваются расстройства питания кожи: уплощение или даже втяжение подушечек кончиков пальцев, кожа здесь теряет свою эластичность, она становится сухой, шелушится, позже развиваются гнойнички возле ногтей (паронихии), плохо заживающие язвочки. Распознавание на основании клинических данных. Проводится обследование, исключающее или подтверждающее заболевания, сопровождающиеся синдромом Рейно. Лечение. В первую очередь — основного заболевания. Принимают лекарства, улучшающие местное кровообращение: спазмолитики (но-шпа, папаверин), симпатолитические средства (резерпин, метилдофа, гуапетидип), препараты, содержащие калликреин (андекалин, калликреин-депо), антиагреганты (аспирин, курантил, декстран), блокаторыкальциевых каналов (нифедипин, коринфар, кордипин) Болезнь Рейно
Наиболее частой кардиогенной причиной прекращения кровообращения является инфаркт миокарда. Симптомы и течение. Для внезапной остановки сердца характерны следующие признаки: потеря сознания, отсутствие пульса на крупных артериях (сонная, бедренная) и топов сердца, остановка дыхания или внезапное появление дыхания агонального типа, расширение зрачков, изменение цвета кожи (серый с синюшным оттенком). Для установления факта остановки сердца достаточно наличия первых трех признаков (отсутствие сознания, пульса на крупных артериях, сердечной деятельности). Время, затраченное на поиски пульса на крупной артерии, должно быть минимальным. Если пульса нет, то нельзя тратить время на выслушивание тонов сердца, измерение артериального давления, снятие электрокардиограммы. Необходимо помнить, что в большинстве случаев внезапной смерти потенциально здоровых людей средняя продолжительность переживания полного прекращения кровообращения составляет около 5 минут, после чего возникают необратимые изменения в центральной нервной системе. Это время резко сокращается, если остановке кровообращения предшествовали какие-либо серьезные заболевания сердца, легких или других органов или систем. Первая помощь при остановке сердца должна быть начата немедленно, еще до приезда бригады скорой медицинской помощи, так как важно не только восстановить кровообращение и дыхание больного, но и возвратить его к жизни как полноценную личность. Внезапная смерть
Заболевания сердечно-сосудистой системы.ppt