поджелудка 2011.ppt
- Количество слайдов: 52

Заболевания поджелудочной железы

Анатомия поджелудочной железы (вид спереди)
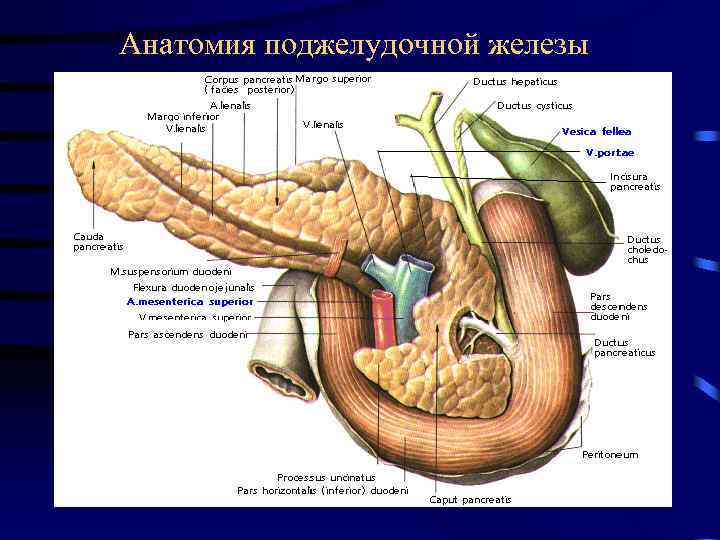
Анатомия поджелудочной железы

Врожденные аномалии развития поджелудочной железы • Врожденный кистозный фиброз и врожденные кисты поджелудочной железы • Аберрантная поджелудочная железа • Кольцевидная поджелудочная железа

Врожденный кистозный фиброз (муко висцидоз) • Муковисцидоз (кистозный фиброз поджелудочной железы) —— системное наследственное заболевание, обусловленное мутацией гена трансмембранного регулятора муковисцидоза (МВТР) и характеризующееся поражением желез внешней секреции, тяжёлыми нарушениями функций органов дыхания и желудочно-кишечного тракта. ; встречается с частотой 1: 2000— 1: 2500 новорожденных. • Происходит выделение патологически вязкого секрета, богатого гликопротеидами • Заболеванию подвержены те органы, в которых железы имеют узкие выводные протоки (ПЖ, печень, слюнные железы)

Клиника • недостаточность экскреторной функции ПЖ с выраженной интестинальной малабсорбцией • понос с обильными испражнениями, постоянное вздутие живота • снижение массы тела • слабость и обезвоживание при сильной жаре • кашель с гнойной мокротой, хронический синусит, сахарный диабет

Диагностика и лечение • Исследование электролитного состава пота пилокарпиновый электрофорез по Гибсону и Куку (превышение показателей натрия и хлора более чем в 2 раза) • Копрологическое исследование, исседование дуоденального сока • биопсия слизистой оболочки прямой кишки (расширенные бокаловидные железы, наполненные слизью) • УЗИ, КТ • типичная клиническая картина • Лечение: заместительная терапия; антибактериальная терапия, постуральный дренаж легких, ингаляции, муколитические вещества; дополнительно поваренная соль. • Прогноз – неблагоприятный, редкие больные доживают до юношеского возраста

Кольцевидная поджелудочная железа • Врождённая аномалия ПЖ, при которой ткань ПЖ в виде воротника опоясывает двенадцатиперстную кишку, на разных уровнях суживая ее нисходящую часть
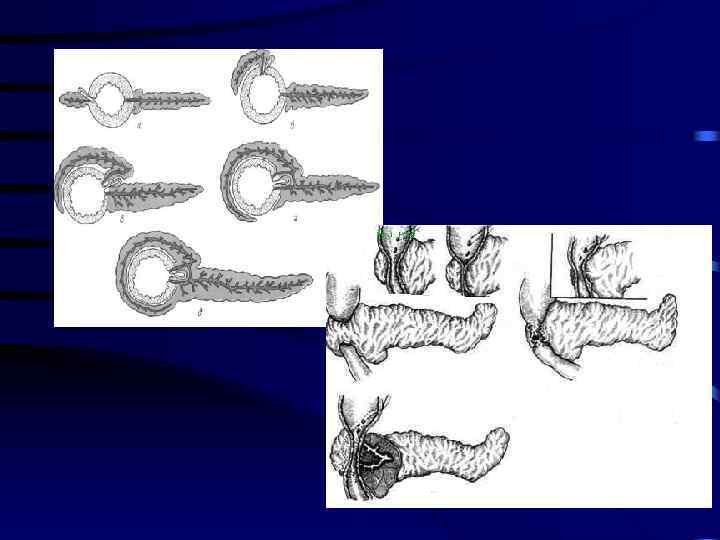

Методы лечения • • Дуодено дуоденоанастомоз Дуодено еюноанастомоз Гастро еюноанастомоз Пилоросохраняющее выключение ДПК из пассажа пищи по Ру • Удаление аберрантной поджелудочной железы.
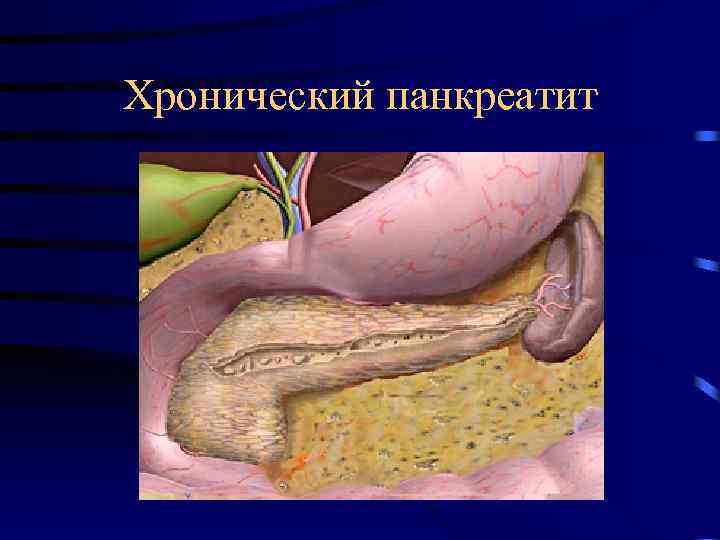
Хронический панкреатит

• Под хроническим панкреатитом понимают хронически протекающее заболевание поджелудочной железы, в основе которого лежит воспалительно дегенеративный процесс железистой ткани.

Этиология хронического панкреатита острый панкреатит переходит в хронический после первого приступа в 10 % случаев в 20 % между приступом острого панкреатита и развитием хронического проходит от 1 года до 20 лет; в 70 % случаев хронический панкреатит развивается после нескольких приступов острого панкреатита

Этиология хронического панкреатита • злоупотребление алкоголем • переедание с развитием гипергликемии • хронический холецистит, холелитиаз, стеноз желчного протока, стеноз БДС • Травма ПЖ • заболевания ДПК (дуоденальная непроходимость, дивертикулы) • глюкокортикоидные гормоны, тиазидовые диуретики, индометацин, антикоагулянты, некоторые наркотические препараты и эстрогены • Ишемический панкреатит • Системные заболевания соединительной ткани

Классификация хронического панкреатита (Национальное руководство по клинической хирургии, 2009 год) • • Этиологические особенности • Первичный (автономный или самостоятельный). • Вторичный вследствие: ЖКБ; язвенной болезни двенадцатиперстной кишки; заболеваний сосудистой системы; заболеваний эндокринной системы. Характер преимущественных морфологических изменений • • Паренхиматозный. • • Протоковый (ретенционный). • • Псевдотуморозный.

Классификация хронического панкреатита • • • (Национальное руководство по клинической хирургии, 2009 год) Осложнения • Механическая желтуха. • Дуоденальная непроходимость. • Псевдокисты поджелудочной железы: ♦ одиночные; ♦ множественные; ♦ асептические; ♦ инфицированные; ♦ с перфорацией в грудную или брюшную полость. • • Внутренние свищи: • • ♦ панкреатоабдоминальный (сопровождается асцитом); ♦ панкреатоплевральный (сопровождается плевритом). • Наружные свищи (после перенесённых оперативных вмешательств). • Регионарная портальная гипертензия (стеноз воротной вены и её притоков). • • Сахарный диабет. • • Ложные аневризмы ветвей чревного артериального ствола.

Клиника хронического панкреатита (основные клинические синдромы) • Болевой • Диспепсический • Недостаточности внешнесекреторной функции ПЖ (с мальдигестией и мальабсорбцией). • Нарушений внутрисекреторной функции ПЖ (панкреатогенный сахарный диабет).

Болевой синдром • Начало постепенное • Локализация – подложечная область • Иррадиация – спина, правая или левая лопатка • Интенсивность – средне либо сильноинтенсивные • Усиление провоцируются приемом острой, жирной жареной пищи и алкоголем. • Сезонность обострений

Нарушение внешнесекреторной функции • запоры, в дальнейшем — поносы либо неустойчивый стул с чередованием запоров и поносов. • стеато-, амило- и креаторея • Похудание • Непереносимость определенных видов продуктов (цельное молоко) • Сухость и шелушение кожи, глоссит, стоматит и другие проявления дефицита витаминов

Нарушение внутрисекреторной функции • Вторичный сахарный диабет, который характеризуется относительно частым развитием не только гипер , но и гипогликемических состояний; меньшая потребность в инсулине; редкость развития кетонурии; отсутствие сосудистых поражений, в частности микроангиопатий.

Синдром билиарной гипертензии • Сдавление интрапанкреатического отдела холедоха при индуративном или псевдотумарозном панкреатите • Папиллит • Возможно возникновение классического симптома Курвуазье, что значительно затрудняет дифдиагностику хронического псевдотумарозного панкреатита с раком головки ПЖ, не только до, но и во время операции. • Клинически: рецидивирующая желтуха, холангит, повышение прямого билирубина и ЩФ.
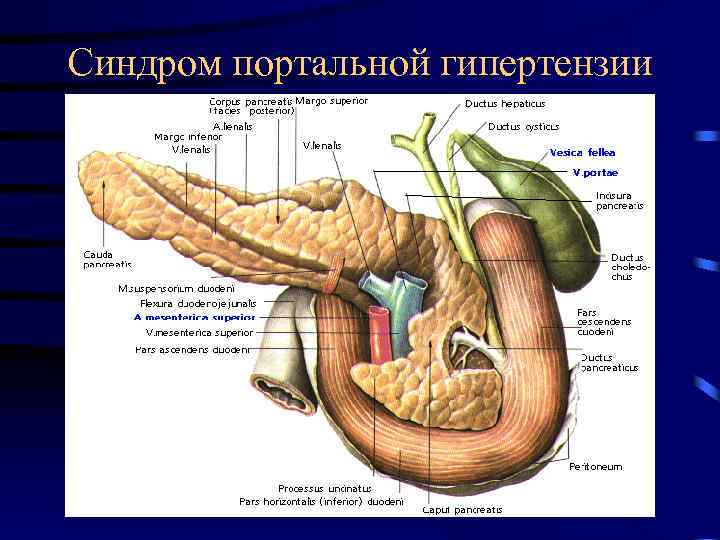
Синдром портальной гипертензии

Клиника синдрома портальной гипертензии • • Асцит Спленомегалия Гиперспленизм Расширение поверхностных вен живота (голова медузы) • Варикозное расширение вен пищевода с кровотечением

Диагностика хронического панкреатита • Жалобы, анамнез, характерная клиническая картина • Кожные знаки (капельки Кружилина) • Лабораторная диагностика (исследование панкреатического сока, копрограмма, амилаза мочи и крови, липаза, фосфолипаза ф2, эластаза, секретин панреазиминовый тест, Лунд тест, СА 19 9), сахарная кривая. • Инструментальная диагностика: УЗИ (в т. ч. Эндоскопическое), ФГДС, ЭРХПГ, КТ, МРТ и ангиография поджелудочной железы.

Дифференциальная диагностика • Исключение синдромосходных заболеваний: --- гастродуоденальные язвы, заболевания тонкой кишки, поражения нижнегрудного отдела позвоночника с корешковым синдромом, а также карциномы желудка, поджелудочной железы, почек, поперечно ободочной кишки заболевания тонкой кишки, протекающие с синдромом мальабсорбции: (целиакия (глютеновая энтеропатия), лимфома, узелковая лимфоидная гиперплазия тонкой кишки, болезнь Уиппла, хронический энтерит)

Консервативное леченние • Диета (химически, механически и термически щадящая) • Борьба с болевым синдромом (НПВС, спазмолититки) • Заместительная терапия (панзинорм, фестал, мезим форте, креон) • Улучшение моторики гастро дуоденальной зоны (мотилиум, церукал) • Санаторно курортное лечение

Показания к хирургическому лечению (Национальное руководство по клинической хирургии, 2009 год) • упорный, не поддающийся консервативному лечению болевой синдром вплоть до использования наркотических анальгетиков; • механическая желтуха; • стеноз двенадцатиперстной кишки; • псевдокисты больше 5 6 см; • одиночные или множественные абсцессы поджелудочной железы; • регионарная портальная гипертензия с рецидивирующими желудочными кровотечениями; • внутренние и наружные (стойкие) свищи поджелудочной железы; • расширение и калькулез главного протока поджелудочной железы; • невозможность исключить опухолевый процесс.

Эндоскопические вмешательства Чрезэндоскопическая деобструкция панкреатических протоков • панкреатическая сфинктеротомия • извлечение камней • установление панкреатических стентов • балонная дилатация стриктур.

Дренирующие операции • Панкретоеюностомии (операции типа Пестов 1 и 2) • Панкреатоцистоеюностомии • Панкератоеюностомии в сочетании с парциальной резекцией поджелудочной железы (операции типа Бегера, Фрея, модификация Э. И. Гальперина)
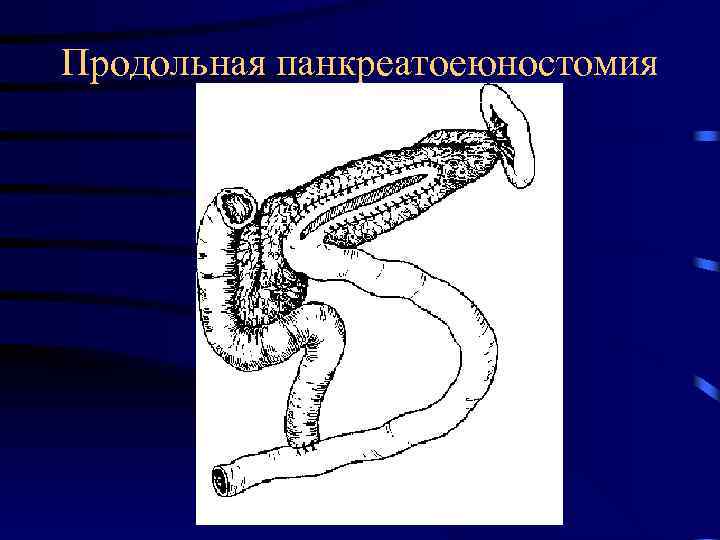
Продольная панкреатоеюностомия

Операция по Н. Beger (Бернская модификация) Операция по Н. Beger. Бернская модификация Головку ПЖ удаляют, оставляя ткань железы над перешейком с соединительнотканной плас тинкой (фасции Трейца и Тольдта), обнажают ОЖП. При его стриктуре ОЖП рассекают и края его фикси руют к соединительнотканной пластинке для оттока желчи. С краями пластинки накладывают анастомоз с выделенной по Ру петлей тонкой кишки. Такая модификация позволяет уменьшить риск кровотечения из расширенных коляатералей в области пере шейка при портальной гипертензии.

Операция Фрея Модификация Э. И. Гальперина

• • Резекции поджелудочной железы: Дистальные резекции ПЖ Проксимальные резекции (ПДР) Панкреатэктомия • Операции на желудке, ДПК и желчных протоках, с целью устранения причин, послуживших причиной ХП

Кисты поджелудочной железы • I. Врожденные (дезонтогенетические) кисты, образующиеся в результате пороков развития ткани поджелудочной железы и ее протоковой системы. • II. Приобретенные кисты поджелудочной железы: 1) ретенционные кисты. Развиваются в результате стриктуры выводных прото ков железы, стойкой закупорки их просвета камнями, опухолями; 2) дегенерационные кисты. Образуются вследствие повреждения ткани железы при панкреонекрозе, травме, кровоизлияниях, опу холевом процессе; 3) пролиферационные кисты — полостные ново образования, к которым относятся цистаденомы, цистаденокарциномы; 4) паразитарные кисты: эхинококк, цистицерк.

Врожденные кисты (цистаденомы) • возникает из врожденного остатка или нормального пролиферированного эпителия мелких протоков • в течение всей жизни могут быть бессимптомными • выявляются чаще у женщин среднего и пожилого возраста в связи с ростом кисты и появлением клинической симптоматики. • Возможно перерождение в цистаденокарциному

Клиника и диагностика • Клиника возникает при значительных размерах кисты: чувство тяжести, боль, диспепсия, пальпируемое образование в проекции поджелудочной железы • Диагностика – УЗИ, КТ, МРТ поджелудочной железы. • Лечение – удаление кисты (экстрапанкреатически расположенной), либо резекция поджелудочной железы с кистой.
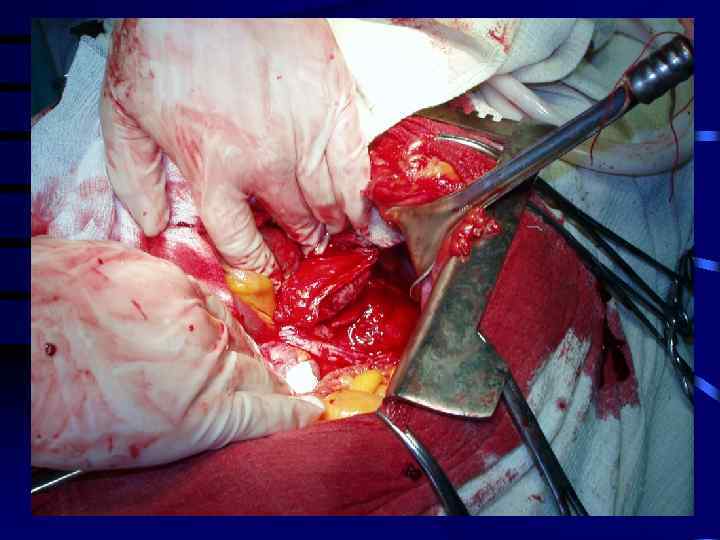
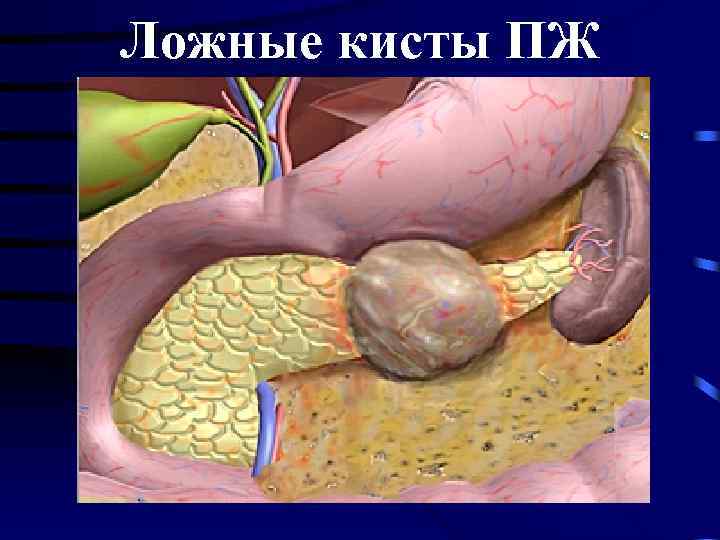
Ложные кисты ПЖ

Стадии формирования ложных кист поджелудочной железы • Первая стадия (продолжительностью до 1, 5 мес)—киста не сформирована из полости распада в сальниковой сумке; показано консервативное лечение острого панкреатита, направленное на устранение причины кистообразования. • Вторая стадия (2— 3 мес с момента кистообразования) — стенка псевдокисты состоит из рыхлой грануляционной ткани, в крайних случаях прибегая к наружному дренажу кисты. • Третья стадия (3 мес — 1 год) — стенка псевдокисты прочна и тесно сращена с окружающими тканями; показано оператив ное лечение — внутреннее или наружное дренирование кисты. • Четвертая стадия (свыше одного года) — отграничение плотной стенки кисты от окружающих тканей. В этой стадии рекомендуется прибегать к иссечению кисты либо производить ее внутреннее дре нирование.

Осложнения псевдокист • • нагноение кисты разрыв кисты кровотечение в полость кисты сдавление кистой холедоха и (или) ДПК с развитием механической желтухи или дуоденальной непроходимости

Кисты ложные хвоста поджелудочной железы
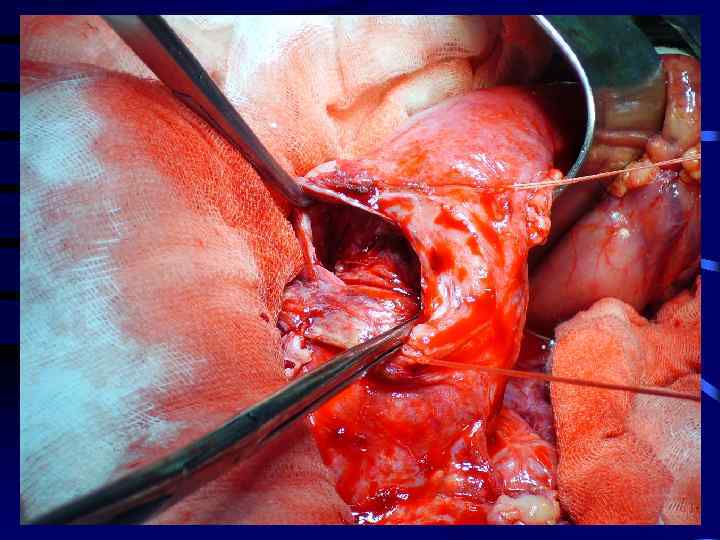
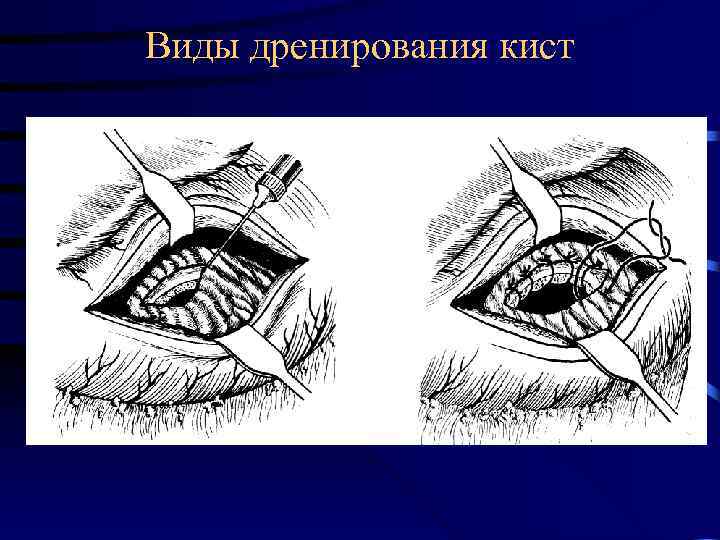
Виды дренирования кист

Виды внутреннего дренирования кист
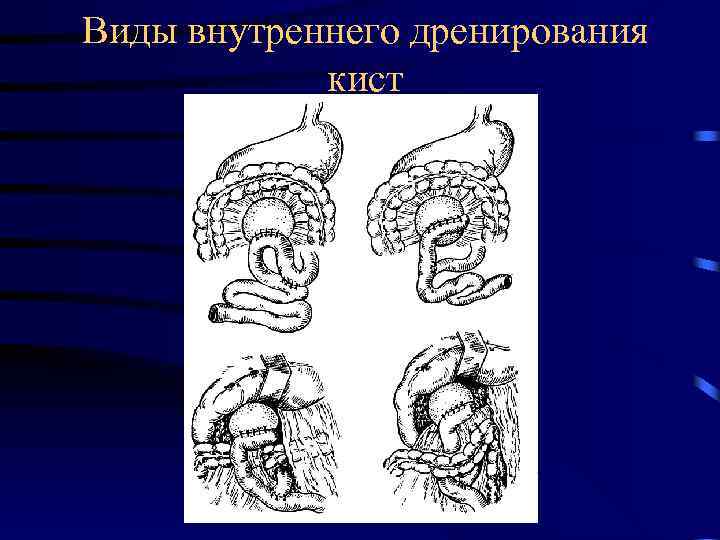
Виды внутреннего дренирования кист

Травма поджелудочной железы (степени повреждения) • 1 я степень — ушиб железы, «подкапсульная» гематома при отсутствии повреждения «капсулы» и паренхимы; • 2 я степень повреждение паренхимы при сохраненной целостности Вирсунгова протока; • 3 я степень — разрыв паренхимы железы с вероятным повреждением Вирсунгова протока; • 4 я степень — массивное разрушение паренхимы.

Клиника • Сильнейшая жгучая боль в эпигастральной области • Рвота по типу кофейной гущи • Клиника внутрибрюшного кровотечения

Разрыв поджелудочной железы по перешейку (КТ)

Лечение • При ушибе новокаиновая блокада с антибиотиками и дренированием сальни ковой сумки толстым силиконовым дренажем с последующей активной аспирацией. • При поверхностных повреждениях железы (субкапсулярные гематомы, разрывы капсулы, краевые разрывы) вскрытие гематомы, выполнение тщательного гемостаза, наложение на рану отдельных узловых швов на атравматической игле, дренирование сальниковой сумке. • При разрыве железы с повреждением панкреатического протока после тщательного гемостаза производится дренирование сальниковой сумки простым и Т образным дренажем.
поджелудка 2011.ppt