Заболевание почек.ppt
- Количество слайдов: 39

Заболевания почек у детей доцент кафедры детских инфекций с курсом педиатрии Канкасова Маргарита Николаевна

Заболевание почек – проблема актуальная для педиатрии, что обусловлено: - распространенностью этой патологии; - тяжелым прогнозом, особенно при поздней диагностике и поздно начатом лечении. Истоки заболевания почек у взрослых, и в частности ХПН следует искать в раннем детстве.

Структура заболеваний почек у детей Существует несколько десятков заболеваний почек у детей, которые подразделяются на 3 группы: I. Наследственные нефропатии – 55% всех заболеваний. II. Врожденные нефропатии – 31% всех заболеваний. III. Приобретенные нефропатии – 14% всех заболеваний.

Наследственные нефропатии Гетерогенная группа заболеваний, вызванная - хромосомными нарушениями и генными мутациями (наследственный нефрит, семейный нефротический синдром); - сочетанным действием генетических и экзогенных факторов (мультифакториальная этиология); болезни с наследственным предрасположением (наследуются особенности обмена, а реализация в болезнь происходит под влиянием факторов внешней среды (инфекции, нарушение питания и т. д. ))

Врожденные нефропатии Возникают у плода под влиянием эндогенных и средовых факторов, обладающих тератогенным действием. Они являются следствием нарушенного внутриутробного развития.

Причины врожденной нефропатии: 1. ВУИ (ЦМВИ, грипп, краснуха, микоплазмы, стафилококки, стрептококки и др. ). 2. Экопатогенное действие: загрязнение сфер обитания: воды (соли тяжелых металлов), пищи (гербициды, пестициды, соли тяжелых металлов), воздуха (свинец). 3. Радиация, повышенная солнечная активность. 4. Медикаменты, принимаемые беременной, обладающие тератогенным действием.

Врожденные аномалии развития почек: 1. Аномалии анатомические: гипоплазия почек, агенезия почек, удвоение почек. 2. Аномалии формы: подковообразная, S-образная почка. 3. Аномалии структуры: поликистоз почек, дисплазия почек и т. д. 4. Аномалии положения: дистония почек, нефроптоз, ротация почек.

Пиелонефрит – неспецифическое инфекционно-воспалительное заболевание почек с преимущественным поражением чашечно-лоханочной системы, канальцев и интерстиция почек. В структуре почечной патологии ПН занимает 1 -ое место, составляя от 40% до 70%.

Проблема пиелонефрита чрезвычайно актуальна, так как обусловлена: - широкой распространенностью, - трудностью диагностики, т. к. преобладает латентное течение, - серьезностью прогноза (всегда сопровождается склерозированием нефронов, с последующим развитием ХПН). Болеют дети всех возрастных групп. Наиболее часто ПН встречается у детей 1 го года жизни.

Этиологическая структура ПН: - Наиболее часто кишечная палочка (E. coli), доля которой составляет 40% - 90% по данным разных авторов. - Proteus mirrabilis (проитей). - Klebsiella pneumonie (клебсиелла). - Staphilococcus aureus (стафилококк). - Streptococcus spp. (стрептококк). - Микробные ассоциации - L-формы бактерий (при хроническом ПН). - Определенную роль играют вирусы (аденовирус, вирусы гриппа, коксаки А, ЦМВ и др. ). Острая вирусная инфекция или персистенция вирусов в почечной ткани вызывают повреждения уроэпителия, снижение местной резистентности, нарушения микроциркуляции, способствуя таким образом проникновению бактерий в почки.

Предрасполагающие факторы к развитию ПН у детей Воспалительный процесс в почках вызывают бактериальные агенты, обладающие выраженными патогенными свойствами. Однако для возникновения ПН необходимы определенные предпосылки со стороны макроорганизма: - снижение общего иммунитета и местной резистентности (иммунодефицитные состояния, гипоксия, переохлаждения, повторные ОРВИ, гиповитаминозы, обезвоживание и др. )

- генетическая предрасположенность в системе HLA. Высокая степень риска развития ПН выявлена у лиц с наличием HLA антигенов А 10, В 7 и В 8. - отягощенная наследственность по почечной патологии. - нарушение уродинамики: аномалии развития почек и дистальных отделов мочевой системы, пузырномочеточниковый рефлекс, нефроптоз, дизметаболические нефропатии и уролитиаз, функциональные обструкции мочевых путей → застой мочи →адгезия и колонизация бактерий. - ятрогенные: инструментальные методы исследования почек, лечение стероидами и цитостатиками. - атония кишечника, хронические запоры.

Пути проникновения инфекции: 1. Гематогенный 2. Лимфогенный 3. Восходящий Гематогенный путь – имеет особое значение для возникновения ПН в периоде новорожденности и в грудном возрасте. В более старшем возрасте возможно попадание возбудителя в мочевую систему при фурункулезе, бактериальном эндокардите сепсисе и др. Наиболее часто возбудителями являются представители Гр(+) флоры.

Лимфогенный путь проникновения возбудителя связан с общей системой лимфообращения между ОМС и кишечником: при колитах, инфекционных заболеваниях кишечника, дисбактериозах, хронических запорах. Наиболее часто возбудителями является микрофлора кишечника. Восходящий путь – является наиболее частым у детей, особенно у девочек. Особенности строения наружных половых органов у девочек создают благоприятные условия для проникновения бактерий в ОМС при плохом туалете промежности и обуславливают более высокую частоту ПН.
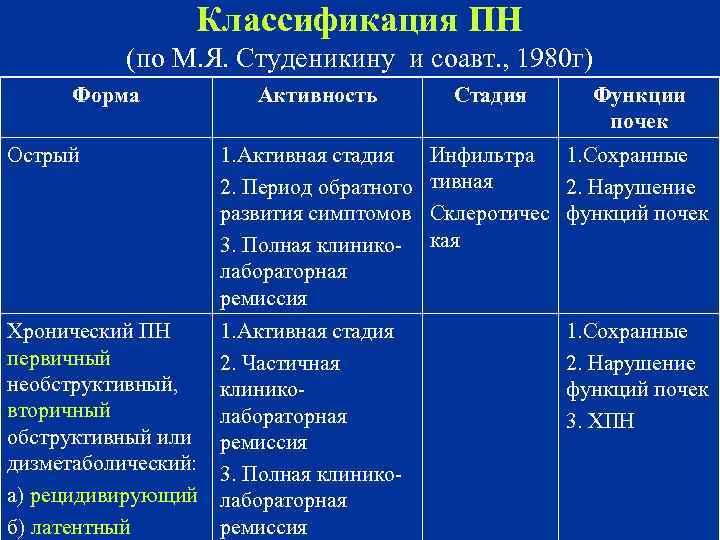
Классификация ПН (по М. Я. Студеникину и соавт. , 1980 г) Форма Активность 1. Активная стадия 2. Период обратного развития симптомов 3. Полная клиниколабораторная ремиссия Хронический ПН 1. Активная стадия первичный 2. Частичная необструктивный, клиниковторичный лабораторная обструктивный или ремиссия дизметаболический: 3. Полная клиникоа) рецидивирующий лабораторная б) латентный ремиссия Острый Стадия Функции почек Инфильтра 1. Сохранные тивная 2. Нарушение Склеротичес функций почек кая 1. Сохранные 2. Нарушение функций почек 3. ХПН

Острое течение – характеризуется переходом активной стадии заболевания в период обратного развития симтомов с развитием полной клинико-лабораторной ремиссии при длительности процесса менее 6 мес. Хроническое течение – характеризуется сохранением симптомов более 6 мес. от начала заболевания или наличием в этот период не менее 2 -х рецедивов.

По характеру течения: Рецидивирующий хронический – характеризуется периодами обострения, протекающими с клиникой ОП и ремиссии. Латентное течение – характеризуется только мочевым синдромом различной степени выраженности. Первичный ПН – микробно-воспалительный процесс развивается в изначально здоровом органе – встречается редко – не более 10% и доля его в структуре заболеваний снижается по мере совершенствования методов обследования пациента.

Вторичный ПН: Обструктивный – на фоне органических (врожденных, наследственных и приобретенных) или функциональных нарушений уродинамики (нейрогенные дисфункции мочевого пузыря). Необструктивный – на фоне дизметаболических нарушений, иммунодефицитных состояний, эндокринных нарушений и пр.

Активность ПН определяется по совокупности клинических симптомов и изменением в анализах мочи и крови. В зависимости от выраженности морфологических изменений в почках выделяют инфильтративную и склеротическую стадии ПН на основании рентгенорадиологического исследования. При остром ПН в почках развиваются инфильтративные воспалительные изменения, которые исчезают по мере выздоровления и структура органа практически полностью восстанавливается. При хроническом ПН развиваются рубцовосклеротические изменения приводящие к нефросклерозу и сморщиванию органа.

Клиническая картина ПН Острый ПН Клинические проявления зависят от возраста. Клинические синдромы у детей старшего возраста. 1. Синдром общей интоксикации: выражен всегда в различной степени: повышение температуры до фебрильных цифр, слабость, вялость, утомляемость, нарушение сна, бледность кожных покровов, периорбитальный цианоз.

2. Болевой синдром – является типичным проявлением. Боли в животе, в поясничной области, могут быть без определенной локализации, усиливаются при физической нагрузке. Положительный симптом поколачивания. Болезненность при пальпации почек стоя и лежа. 3. Дизурический – при вовлечении в процесс мочевого пузыря: учащенное или редкое болезненное мочеиспускание, недержание мочи. 4. Мочевой синдром – лейкоцитурия нейтрофильного характера. Возможно незначительная лейкоцитарная цилиндрурия, эритроцитурия, протеинурия. Бактериурия >100 000 микробных тел в 1 мл мочи. Лейкоцитурия > 4 000 в анализе мочи по Нечипоренко.

Особенности клинической картины ПН у детей раннего возраста Обусловлены морфологической незрелостью мочевой системы и склонностью к генерализации воспалительного процесса. 1. Наибольшая выраженность общетоксического синдрома, преобладающего в клинической картине острого ПН: гипертермия, возможное развитие нейротоксикоза. Частые срыгивания и рвота на высоте интоксикации, анорексия с развитием гипотрофии у детей 1 -го года жизни. 2. Эквивалентом боли в животе может быть беспокойство ребенка. 3. Клиническая картина напоминает сепсис и сопровождающийся изменениями не только в почках, но и в других органах.

Хронический пиелонефрит – это прогрессирующее воспаление интерстециальной ткани и канальцев почек, вызывающее деструктивные изменения в чашечно-лоханочной системе и сморщивание почки. Клинические проявления ХП зависят от этиологии и патогенеза (первичный или вторичный) и характера течения.

1. Манифестное течение: - периодически возникающие периоды обострения, чаще провоцируемые интеркуррентными заболеваниями; - при обострении наблюдается клиника ОП, нередко с меньшей выраженностью клинических симптомов; - в период ремиссии – клинические проявления могут быть не выражены, изменений в моче может не быть.

2. Латентное течение: - клинические проявления отсутствуют; - заболевание выявляется случайно по изменениям в анализах мочи или при развитии признаков почечной недостаточности. Для ХП характерны признаки интоксикации и астенизации: быстрая утомляемость, раздражительность, головная боль, бледность кожных покровов, плохая успеваемость в школе и

- При хроническом обструктивном ПН могут диагностироваться те или иные аномалии развития почек и мочевыводящих путей; - При хроническом дизметаболическом ПН в общем анализе мочи выявляется кристаллурия (оксалатная, уростная, фосфатная). В биохимическом анализе мочи – повышенный уровень оксалатов, фосфатов, уратов, цистина и др.

Начавшийся в детстве ХП длится десятки лет с частыми или редкими обострениями в определенные периоды жизни (во время беременности). Но персистирование инфекции в почечной ткани приводит к структурным изменениям в почечной ткани и нефросклерозу со снижением почечных функций, развитием хронической почечной недостаточности и артериальной гипертензии. В большинстве случаев этот процесс развивается уже в зрелом возрасте.

Лабораторные исследования при ПН: 1. Общий анализ крови: лейкоцитоз со сдвигом формулы влево, ускоренная СОЭ, нарастающая анемия. Изменения в общем анализе крови наиболее характерны для острого ПН. 2. Биохимический анализ крови: повышение концентрации С-реактивного белка, диспротеинемия, гипер-гамма и гипер-альфа-2 глобулинемия. 3. Повышение экскреции с мочой β 2 микроглобулина.

4. Характеристика функционального состояния почек: - креатинин, мочевина крови; - проба Зимницкого (никтурия, гипоизостенурия); - исследование РН мочи, экскреции аммиака. 5. УЗИ органов мочевой системы. 6. Экскреторная урография, микционная цистоскопия. 7. Исследования иммунологического статуса.

Лечение ПН – комплексное. В активной стадии лечение в условиях стационара направлено на следующие моменты: 1. Подавление инфекции. 2. Воздействие на макроорганизм с целью повышения резистентности. 3. Восстановление уродинамики (при обструктивном ПН). 4. Нормализацию обменных нарушений (при дизметаболических ПН). 5. Уменьшение склеротических изменений в почках. 6. Коррекция микрофлоры кишечника.

I. В активной стадии назначается постельный режим на 5 -7 дней. II. Диета физиологическая, без ограничения соли: - стол № 5 по Певзнеру; - повышенный питьевой режим (на 50% больше возрастной нормы); - чередование белковой и растительной пищи; - исключение продуктов, содержащих экстрактивные вещества, жареные, острые, жирные блюда; - при дизметаболическом ПН – специальные коррегирующие диеты, направленные на нормализацию обменных нарушений.

III. При тяжелом течении ПН – инфузионная терапия с целью дезинтоксикации и регидратации. IV. Медикаментозная терапия: центральное место - антибактериальная терапия: - стартовая антибактериальная терапия назначается эмпирически, с учетом наиболее вероятных возбудителей инфекции. - при отсутствии клинического и лабораторного эффета через 2 -3 дня необходима смена антибиотика.

Антибиотики, используемые при стартовой терапии острого и обострении хронического ПН: - защищенные пенициллины: амоксиклав, аугментин, флемоклав; - цефалоспорины II п. : цефуроксим, цефамандол; - цефалоспорины III п. : цефатоксим, цефтазидим, цефтриаксон; - аминогликозиды: гентамицин, амикацин; - макролиды: кларитромицин, вильпрофен, сумамед, ровамицин.

- При манифестном тяжелом и среднетяжелом течении ПН антибиотики вводят парэнтерально (в/в или в/м). В период стихания активности ПН – антибактериальные препараты вводят перорально. - Может быть использована ступенчатая терапия: 3 -5 дней парэнтерально с последующей сменой на пероральный путь введения антибиотика этой же группы.

- Курс лечения антибиотиками не менее 14 дней (до полной санации мочи). При хроническом ПН могут быть повторные курсы до полной санации мочи. - После курса антибиотикотерапии – назначаются уроантисептики: фурагин в дозе 6 -8 мг/кг – 2 недели, с последующим переходом на ½ дозы 1 раз в сутки на ночь в течении 4 -8 недель. - Применяется также невиграмон, грамурин, нитроксолин. - Общий курс антибактериальной терапии 1 -3 мес. , после чего – фитотерапия: сборы трав, обладающих антисептическим, регенерирующим действием (почечный чай, , зверобой, крапива и др. , Канефрон)

Средства, направленные на повышение защитных сил организма: - назначаются при стихании воспалительного процесса; - санация очагов хронической инфекции; - витамины А, Е, веторон; - иммунокоррегирующая терапия: виферон, лизоцим, ликопид, иммунал.

Восстановление уродинамики: - режим регулярных мочеиспусканий (через 2 -3 часа); - высокожидкостный питьевой режим; - оперативное лечение при наличии обструкции ОМС.

Номализация обменных нарушений: - при дизметаболических нефропатиях – специальные коррегирующие диеты; - медикаментозная терапия: вит. В 6, мембраностабилизаторы (вит. А, Е, димефосфон). Антисклеротическая терапия: при наличии признаков склерозирования паренхимы почек назначается делагил, курс 4 -6 недель.

Диспансерное наблюдение детей, перенесших острый ПН – 3 года: - контрольное исследование мочи ежемесячно; - осмотр ЛОР-врача и стоматолога – 2 раза в год; - противорецидивная терапия – 1 раз в 3 мес. (диета, фитотерапия, санация очагов хронической инфекции); - на фоне интеркурректных заболеваний назначается противорецидивная терапия – фурагин в течении 7 дней. - Снятие с диспансерного учета ребенка, перенесшего острый ПН возможно при сохранении клиниколабораторной ремиссии без лечебных мероприятий более 3 лет после проведения полного клинико-лабораторного обследования; - Больные с хроническим ПН наблюдаются до перевода во взрослую сеть.
Заболевание почек.ppt