Рак пищевода.ppt
- Количество слайдов: 123

Заболевания пищевода Харьковский национальный университет им. В. Н. Каразина медицинский факультет кафедра хирургических болезней

Анатомия и физиология пищевода Пищевод – мышечная трубка длиной примерно 23 -30 см (у мужчин) и 20 -26 см (у женщин). Пищевод - соединяет глотку с желудком и расположен на уровне С 6 -Th 11. Отделы: Шейный отдел. У взрослых простирается от уровня перстневидного хряща (С 6) до яремной вырезки рукоятки грудины (Тh 2). Длина около 5 -8 см. Грудной отдел - от яремной вырезки рукоятки грудины до пищеводного отверстия диафрагмы (Th 10). Его длина 15 -18 см. С практической точки зрения в грудном отделе пищевода целесообразна следующая топография: - Верхняя часть - до дуги аорты. - Средняя часть, соответствующая дуге аорты и бифуркации трахеи; - Нижняя часть - от бифуркации трахеи до пищеводного отверстия диафрагмы. Брюшной отдел. Длина 2, 5 - 3 см. переход пищевода в желудок, как правило, соответствует Th 11.

Физиологические сужения пищевода Верхнее - у места перехода нижней части глотки в пищевод (С 6 -С 7). Среднее - при перекресте с левым бронхом (Th 4 -Th 5). Нижнее - в месте прохождения пищевода через отверстие диафрагмы (Тh 10). Здесь расположен нижний сфинктер пищевода, препятствующий забрасыванию кислого желудочного содержимого в пищевод.

Классификация заболеваний пищевода Пороки развития Врожденная атрезия пищевода и пищеводнотрахеальные свищи. Врожденные стенозы пищевода. Врожденная мембранная диафрагма пищевода. Врожденный короткий пищевод. Врожденные эзофагеальные кисты. Аномалии сосудов. Повреждения Травматические повреждения: наружные и внутренние Ожоги пищевода и их последствия

Опухоли пищевода Доброкачественные опухоли Злокачественные опухоли Нарушение моторики пищевода (кардиоспазм) Ахалазия Эзофагоспазм

Среди всех заболеваний пищевода Рак пищевода – 60 -80% (3, 4% от всех опухолей, 6 -е место) Саркома пищевода – 0, 04% Кардиоспазм - 5, 1% Рубцовые стриктуры - 0, 7% Дивертикулы - 0, 6%

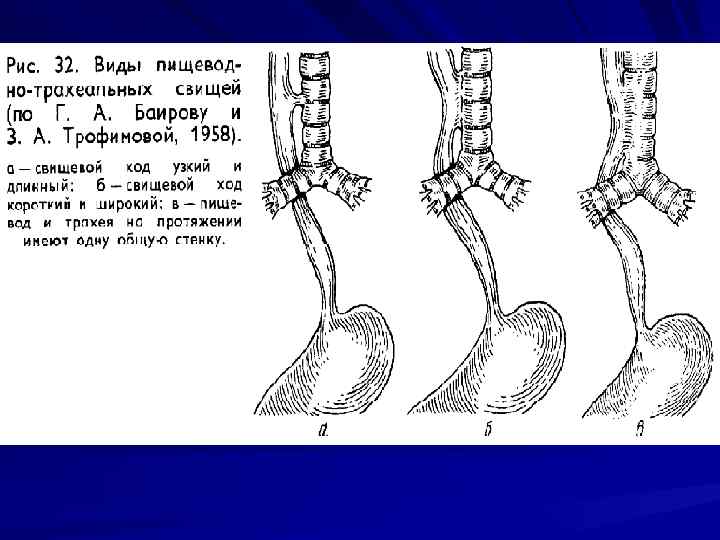
Пороки развития пищевода Врожденная атрезия пищевода и пищеводнотрахеальные свищи. Встречаемость: встречается 1 случай на 7 -8 тысяч новорожденных (Rosenquist). Наиболее часто встречается полная атрезия пищевода в сочетании трахеобронхиальным свищом: проксимальный конец пищевода атрезирован, а дистальный соединен с трахеей. Реже встречается полная атрезия пищевода без трахеобронхиального свища. Клиника: заболевание проявляется сразу после рождения. При глотании новорожденным слюны, молозива, жидкости моментально возникает нарушение дыхания, цианоз. При полной атрезии без пищеводнотрахеального свища при первом же кормлении возникает отрыжка, рвота

Диагностика Клинические проявления Зондирование пищевода (проба Элефанта) Контрастное исследование пищевода Обзорная рентгенограмма грудной и брюшной полости: признаки участков ателектаза, признаки пневмонии (аспирационной), отсутствие газа в кишечнике. Газ в кишечнике может быть в том случае, если имеется соединение нижнего сегмента пищевода с трахеей (свищ).

Лечение Одномоментная операция - закрытие пищеводнотрахеального свища и анастомозирование верхнего и нижнего сегментов пищевода. Двухмоментная операция - в начале накладывают гастростому, проводят интенсивную терапию до улучшения состояния и затем закрывают свищ и накладывают анастомоз между верхним и нижним сегментом пищевода. При множественных пороках развития, у сильно ослабленных новорожденных выводят проксимальный конец пищевода на шею, чтобы избежать скопления в нем слюны, и накладываются гастростома или эзофагостома для кормления. Через несколько месяцев выполняют анастомоз. При невозможности сопоставить верхний и нижний сегменты выполняют пластику пищевода
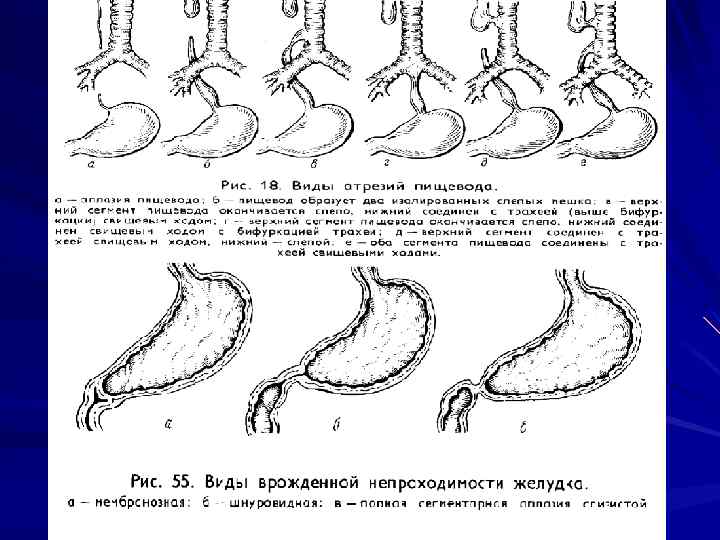

Врожденные стенозы пищевода Как правило, стеноз расположен на уровне аортального сужения Клиника: хиатальная грыжа, эзофагит, ахалазия. При значительном сужении пищевода возникает супрастенотическое расширение пищевода. Симптомы, как правило не проявляются до введения в пищевой рацион ребенка твердой пищи. Диагностика: Клинические проявления Фиброэзофагогастроскопия Контрастное исследование пищевода Лечение: в большинстве случаев достаточно расширения пищевода путем дилатации или бужирования. Оперативное лечение проводится в случае неуспеха консервативной терапии

Врожденная мембранная диафрагма пищевода Диафрагма состоит из соединительной ткани , покрытой ороговевающим эпителием. В этой диафрагме часто есть отверстия, через которые может проникать пища. Локализуется почти всегда в верхнем отделе пищевода, гораздо реже - в среднем отделе. Клиника: основным клиническим проявлением является дисфагия, которая возникает при введении в рацион ребенка твердой пищи. При значительных отверстиях в мембране пища может попадать в желудок. Такие пациенты как правило тщательно все пережевывают, чем предотвращают задержку пищи в пищеводе. Мембрана под действием остатков пищи часто воспаляется

Диагностика Клинические проявления Контрастное исследование пищевода Лечение постепенное расширение пищевода бужами различного диаметра либо баллонная дилатация. При диафрагме, полностью перекрывающей просвет необходимо удаление ее под эндоскопическим контролем.

Врожденный короткий пищевод Считается, что при внутриутробном развитии развитие пищевода идет медленее, а часть желудка, проникая через диафрагму формирует нижний отдел пищевода. Врожденный короткий пищевод встречается при синдроме Марфана, встречаются семейные случаи заболевания. Клиника клинические проявления аналогичны таковым при скользящей хиатальной грыже - боли в грудной клетки после еды, изжога, может быть рвота.

Диагностика Клинические проявления Часто дифференцировать врожденный короткий пищевод от скользящей хиатальной грыжи можно только при операции Фиброэзофагогастроскопия Лечение: при наличии клинических проявлений хирургическое, как правило, при отсутствии сращений пищевода и аорты можно восстановить нормальное положение пищевода и желудка путем его низведения в брюшную полость.

Врожденные пищеводные кисты Кисты располагаются интрамурально, параэзофагеально. Выстланы такие кисты бронхиальным, пищеводным эпителием. Клиника: у детей кисты могут вызывать дисфагию кашель, нарушение дыхания, цианоз. У взрослых кисты как правило, меньше 4 см, если более 4 см то клиническая симптоматика такая же как и при лейомиомах. Кисты могут осложняться медиастинитом при инфицировании, кровотечением и озлокачествлением. Лечение: удаление кисты при фиброгастроскопии.

Аномалии сосудов Врожденные аномалии аорты и крупных сосудов могут сдавливать пищевод и вызывать дисфагию. Например, аномальная правая надключичная артерия. Как правило, дисфагия проявляется в первые 5 лет жизни. Иногда встречается двойная дуга аорты, которая окружает трахею и пищевод и при еде возникает цианоз и кашель, а позже присоединяется дисфагия Лечение заключается в удалении соединительно-тканного кольца, связывающего сосуд и пищевод без вмешательства на сосудах

Повреждения пищевода Травматические повреждения (наружные и внутренние) Ожоги и их последствия Травматические повреждения Классификация Внутренние (закрытые) - повреждения со стороны слизистой оболочки Наружные (открытые), со стороны соединительнотканной оболочки или брюшины. Как правило, сопровождаются повреждением кожных покровов тела при ранениях шеи, грудной клетки и живота

Этиология Ятрогенные диагностические и лечебные мероприятия (эзофагоскопия, бужирование, кардиодилатация и назогастральная интубация ЖКТ), трахеостомия, интубация трахеи. Травма пищевода во время операций на органах грудной клетки, шеи и живота. Инородные тела. Заболевания пищевода, ведущие к перфорации его стенки (опухоли, язвы, химические ожоги и т. п. ).

Разрывы пищевода чаще всего происходят после рвоты (75% случаев), напряжения и кашля: синдром Мэллори-Вейсса - разрыв слизистой оболочки пищевода, что проявляется кровотечением после сильного приступа рвоты. Хирургическое вмешательство требуется в 10% случаев; спонтанный разрыв пищевода (синдром Бурхаве) обычно происходит выше места перехода пищевода в желудок. Диагноз потверждается присутствием воздуха в левом средостении. Показано немедленное хирургическое вмешательство. Ранения шеи, грудной клетки, живота, нанесенные холодным или огнестрельным оружием. Разрывы пищевода при закрытых повреждениях тела

Различают полные и неполные повреждения пищевода. Неполное повреждение - разрыв в пределах одной или нескольких оболочек, но не всей толщи органа. Полное повреждение - на всю глубину стенки органа. При локализации в шейном отделе развивается около- или запищеводная гнойно-некротическая флегмона шеи; в грудном отделе - медиастинит, а при повреждениях плевры - плеврит, перикарда перикардит, в брюшном отделе - перитонит.

Клиника Боль по ходу пищевода. Ощущение инородного тела в пищеводе. Гиперсаливация. Кровавая рвота. Подкожная эмфизема. Выделение слюны через рану.

Лечение Консервативное: полное исключение энтерального питания, медикаментозная коррекция нарушений гомеостаза, антибиотикотерапия направленного действия. Хирургическое: задача хирургического лечение устранение дефекта. Радикальные операции: устранение дефекта в стенке пищевода и дренирование околопищеводной клетчатки тем или иным доступом. Паллиативные операции: в зависимости от уровня повреждения выполняют дренирование флегмоны: в шейном и верхнегрудном отделах до уровня Th 4 -Th 5 шейная боковая медиастинотомия. В нижней трети грудного отдела пищевода - нижняя трансабдоминальная медиастинотомия по Савиных. Гастростомия выполняется для облегчения питания больного в послеоперационном периоде.

Инородные тела пищевода Причины попадания инородных тел в пищевод: непреднамеренные (случайного проглатывание), преднамеренные (у психически больных). Уровень задержки инородного тела: острые инородные тела застревают в начальном отделе пищевода, крупные и без острых углов предметы -в местах физиологических сужений. Причины способствующие задержке инородного тела: спазм мускулатуры пищевода, в ответ на раздражение слизистой оболочки инородным телом и патологические изменения стенки (опухоли, дивертикулы, стриктуры). Ранняя перфорация стенки возможна при попадании острых инородных тел. Некрозы, пролежни и поздняя перфорация стенки при больших инородных телах без острых углов.

Клиника Чувство страха. Боль постоянная или при глотании, локализующаяся: в горле, в области яремной ямки, за грудиной. Дисфагия обусловлена спазмом мускулатуры пищевода и воспалительным отеком его слизистой оболочки. Регургитация, вплоть до полной непроходимости пищевода

Осложнения Кровотечение из поврежденных сосудов различной степени выраженности. Травматический эзофагит и перфорация стенки вследствие длительного пребывания инородного тела. Диагностика Жалобы Инструментальные методы: многоосевое рентгенологическое исследование рентгенконтрастных инородных тел позволяет уточнить диагноз и определить их расположение; эзофагоскопия показана во всех случаях, так как дает возможность не только верифицировать инородное тело, но и удалить его.

Лечение Консервативное: удаление тела с помощью жесткого эзофагоскопа Хирургическое: эзофаготомия, удаление инородного тела, зашивание стенки пищевода. Показания: перфорация стенки, кровотечение, неудачная попытка эндоскопического удаления

Химические ожоги пищевода Едкие вещества (щелочи и кислоты) вызывают тяжелые ожоги пищевода. Часты суицидальные попытки среди взрослых и несчастные случаи у детей, связанные с приемом уксусной эссенции, щелочей или детергентов (например, хлорной извести). Наиболее опасные крепкие щелочи, применяемые в быту. Меньшим повреждающим действием обладают аммиакосодержащие моющие, отбеливающие и дезинфицирующие вещества, некоторые медикаментозные средства. Кислоты вызывают больше повреждений в желудке, чем в пищеводе

Раннее появление ожогов полости рта (или их отсутствие) и наличие дисфагии не отражает степени повреждения пищевода. Оценка степени повреждения требует срочного проведения эндоскопии. При лечении ожогов пищевода рекомендуют немедленно назначать кортикостероиды и антибиотики широкого спектра действия. У выживших возможно развитие стриктур и карциномы пищевода в отдаленных сроках.

Этиология Случайный или преднамеренный (с суицидальной целью) прием внутрь концентрированных кислот (уксусная эссенция, аккумуляторные электролит) или щелочей (нашатырный спирт, каустическая сода). Патогенез Кислоты вызывают коагуляционный некроз тканей с образованием плотного струпа, который препятствует проникновению вещества вглубь и уменьшает попадание его в кровь. Щелочи вызывают колликвационный некроз, который способствует переносу и распространению щелочи на здоровые участки. Ожоги щелочами характеризуются более глубоким и распространенным поражением стенки пищевода. Принятое внутрь вещество, помимо местного, оказывает и общетоксическое действие с развитием полиорганной недостаточности (прежде всего печеночно-почечной).

Патологоанатомические изменения I стадия -гиперемия и отек слизистой оболочки II стадия - некроз и изъязвление слизистой оболочки III стадия - образование грануляционной ткани IV стадия - рубцевание Степень морфологических изменений зависит от концентрации едкого вещества, его количества, степени наполнения желудка, сроков оказания первой помощи, характера принятого вещества

Клинические степени ожога пищевода I степень - гиперемия и отек слизистой оболочки II степень - поражение слизистой оболочки и подслизистой основы III степень - поражение всех оболочек пищевода

Клиника Острая стадия (5 -10 суток) Боль в области рта, глотки, за грудиной, в эпигастральной области. Гиперсаливация. Дисфагия. Шок в ближайшие часы после травмы. Ожоговая токсемия через несколько часов начинается превалировать.

Стадия мнимого благополучия (7 -30 сут): в результате отторжения некротизированых тканей проходимость пищевода приблизительно с конца 1 -й недели становится несколько более свободной. Осложнения: пищеводные кровотечения, перфорации стенки пищевода, при наличии обширных раневых поверхностей развивается сепсис. 3 стадия - образование стриктуры (от 2 до 6 мес, иногда годами). На стенке пищевода различной протяженности вялозаживающие участки. Раневые поверхности покрыты струпом, легко кровоточат. Дисфагия может дойти до степени полной непроходимости пищевода. При высокорасположенных стриктурах ларингоспазм, кашель, удушье обусловлены попаданием пищи в дыхательные пути.
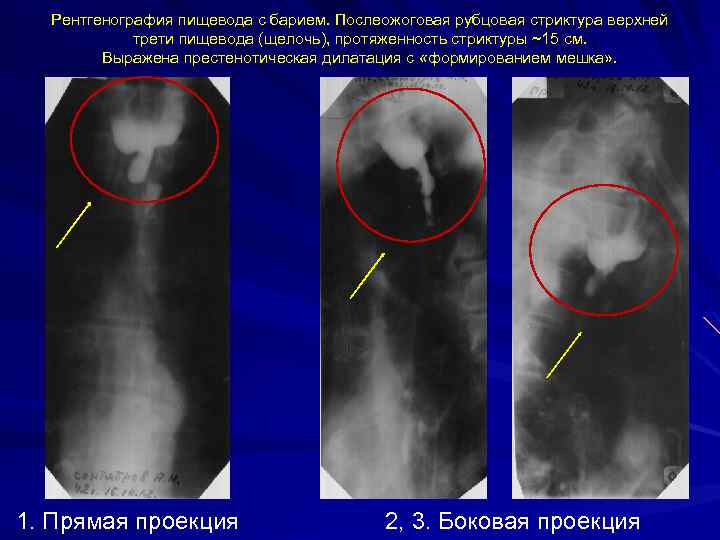
Рентгенография пищевода с барием. Послеожоговая рубцовая стриктура верхней трети пищевода (щелочь), протяженность стриктуры ~15 см. Выражена престенотическая дилатация с «формированием мешка» . 1. Прямая проекция 2, 3. Боковая проекция

Лечение Промывание полости рта и желудка растворами антидотов. Обильное питье (вода, молоко) с последующим вызыванием рвоты. Обязательное раннее ( в первые часы) промывание желудка (объем жидкости по возрасту - от 1 до 5 л). Интенсивная противошоковая терапия. Седативные препараты (пипольфен, супрастин). Дезинтоксикационная терапия. При развитии острой почечной недостаточности - методы экстракорпорального очищения крови (вплоть до гемодиализа). Инфузионная терапия под контролем диуреза ( по показаниям форсированный диурез), антибиотикотерапия. Кортикостероидная терапия. Питье рыбьего жира, растительного масла. При ожогах 2 -3 степени раннее ( с 7 -8 дня) бужирование соответствующим возрастному просвету пищевода бужом

Лечение осложнений Раннее бужирование пищевода в течение 11. 5 месяца в сочетании с кортикостероидами и лидазой. В стадии образования стриктуры основной метод лечения - бужирование. Показания: бужирование показано всем больным с послеожоговыми стриктурами пищевода (если удается провести через сужение металлический проводник). Противопоказания: медиастинит, бронхопищеводный свищ.

Виды бужирования "Слепое" - через рот. Полыми рентгеноконтрастными бужами по металлическому проводнику (наиболее часто). Под контролем эзофагоскопа. Показано, когда возникают затруднения при проведении проводника. По принципу "бужирование без конца" (при наличии гастростомы у больных с извитыми и множественными стриктурами). Ретроградное (через гастростому).

Показания к оперативному лечению Полная облитерация просвета пищевода. Неоднократные неудачные попытки проведения бужа через стриктуру. Рецидив стриктуры после бужирования. Пищеводно-трахеальные, пищеводнобронхиальные свищи. Перфорация пищевода при бужировании. Более двух лет с момента ожога.

Типы операций При сегментарных стриктурах частичная пластика пищевода (чаще в шейном отделе – кожная пластика). При обширных стриктурах - тотальная пластика пищевода с предгрудинными или внутригрудинным расположением трансплантата из желудка, тонкой или толстой кишки

Ахалазия кардии Наиболее распространенное нервномышечное заболевание пищевода, которое характеризуется неэффективной перистальтикой всего пищевода и отсутствием координированного расслабления нижнего пищеводного сфинктера в ответ на глотание (встречается термин "кардиоспазм). Заболевание чаще возникает в возрасте 2040 лет, однако отмечены случаи развития заболевания в детском возрасте

Этиология Эмоционально-психическая травма. Патология парасимпатической иннервации (ушибы, вовлечение в воспалительный процесс, пересечение блуждающих нервов). Патология интрамуральных нервных сплетений пищевода. Нервно-мышечная патология пищевода.

Патологическая анатомия Макроскопически вверх от желудка имеется суженный участок пищевода длиной 2 -8 см. Выше него пищевод расширен до 23 своей длины. I тип – расширение пищевода, его удлинение и S-образная деформация (70%). II тип – сужение дистальной части пищевода (2 -2, 5 см) и веретенообразное расширение проксимальной части (30%).

Классификация (Петровский Б. В. , 1957) I стадия – функциональный спазм без расширения пищевода. II стадия – стойкий спазм с умеренным расширением пищевода. III стадия – рубцовое изменение мышечных слоев с выраженным расширением пищевода. IV стадия – кардиостеноз с большим расширением пищевода и его S-образным искривлением.

Клиника Дисфагия – наиболее ранний и характерный симптом, которая вначале имеет преходящий характер, а затем становится постоянной. Многие пациенты знают, какую пищу они глотают легче, составляют собственное меню, применяют различные приемы для облегчения глотания (заглатывание воздуха, ходьба, подпрыгивание на месте) Регургитация (у 70%) – во время и вскоре после еды, ёё явления усиливаются по мере прогрессирования заболевания (до 2 л жидкости), регургитация в ночное время – симптом "мокрой подушки" Ощущение давления и боль за грудиной, имеющая жгучий характер. Тахикардия, ощущение удушья, набухание шейных вен, цианоз – вследствие сдавления средостения Исхудание, анемизация больного

Диагностика Данные анамнеза, клинические проявления Рентгенологическое исследование – расширение пищевода, задержка бария в пищеводе, отсутствие перистальтики пищевода, сужение области кадии – с-мы "завязанного мешка, "конца сигары", "мышиного хвоста" Эндоскопическое исследование Эзофагоманометрия Пробы на чувствительность к парасимпатомиметикам (подкожное введение 5 -10 мг мехолила способствует появлению сокращений пищевода)

Лечение Консервативное лечение – показано в первой и второй стадиях заболевания. Диета Медикаментозная терапия – местноанестезирующие препараты, спазмолитики, м-холинолитики, витамины, седативные средства, ά-адреноблокаторы, антагонисты кальция) Физиотерапия Кардиодилатация (гидростатические, пневматические дилататоры) Оперативное лечение – показано в третьей и четвертой стадиях и при рецидивах после кардиодилатации.

Операции на расширенном пищеводе – – иссечение стенки пищевода трансплевральная эзофагопликация эзофагоэктомия с пластикой пищевода резекция пищевода Операции на суженном участке пищевода рассечение суженного участка - внеслизистая эзофагокардиомиотомия (Готтштейн, Геллер) - тотальная демускуляризация (Гейнац, де Оливейра) - внеслизистая эзофагокардиомиотомия с фундопликацией (Шалимов) - эндоскопическая миотомия рассечение суженного участка с пластикой – эзофагокардиомиотомия с пластикой лоскутом диафрагмы (Петровский), сальником (Чуйков, Колесов), желудком, аллопластика (Суворова) резекция суженного участка

Обходные анастомозы эзофагогастроанастомоз эзофагоеюноанастомоз эзофагогастроанастомоз с резекцией желудка

Благодарю за внимание!

Рак пищевода

Основным видом злокачественных опухолей пищевода является плоскоклеточый рак. Злокачественные опухоли другого гистологического строения в пищеводе встречаются очень редко. К редким злокачественным опухолям пищевода эпителиального происхождения относятся: бородавчатый рак пищевода – медленно развивается с наклонностью к инфильтративному росту, отсутствуют метастазы меланокарцинома – метастатическая или первичная опухоль из эктопических меланобластов первичная аденокарцинома – возникает из: – – – кардиальных желез в шейной части пищевода глубоких слизеобразующих желез пищевода Баррета

Опухоли пищевода неэпителиальной природы Незрелые злокачественные опухоли из соединительной ткани (фибросаркома, липосаркома, хондросаркома и др. ) Незрелые злокачественные опухоли из мышечной ткани (лейомиосаркома, рабдомиосаркома) Незрелые опухоли из сосудов (ангиосаркома, гемангиоэндотелиома, лимфангиоэндотелиома, саркома Капоши) Незрелые опухоли из нервной ткани (нейробластома, злокачественная невринома) Незрелые опухоли из пигментной ткани – меланома Смешанные типы опухолей Ретикулез с деструктивным ростом (лимфосаркома, ретикулосаркома и др. ) Дисэмбриоплазии – злокачественная тератома.

Рак пищевода является одним из самых частых и тяжелых заболеваний пищевода, составляя до 85% среди всей патологии пищевода. У мужчин рак пищевода находится на 6 месте среди всех злокачественных опухолей. Мужчины болеют в 8 раз чаще, чем женщины. Более 80% больных раком пищевода старше 60 лет. Существует пояс стран с высокой заболеваемостью раком пищевода – Франция, страны Восточной Африки, Северный Иран, Средняя Азия, Монголия, Якутия, Северный Китай.

Локализация рака пищевода Средняя треть пищевода – 50 -60% больных Нижняя треть – 25 -30% Верхняя треть – 5 -10% Патологическая анатомия Узловой или экзофитный – 30 -35% - растет в просвет пищевода, напоминает тутовую ягоду, цветную капусту, рано распадается, кровоточит Язвенный или эндофитный – 60 -65% - растет по длиннику пищевода, рано изъязвляется, спаивается и прорастает в окружающие ткани, рано метастазирует Склерозирующий или скирр – 5 -10% - растет по окружности пищевода, вызывая его сужение, прорастает и метастазирует поздно

Лимфогенное метастазирование – Рак верхней трети грудной части пищевода метастазирует в подключичные, глубокие шейные и околотрахеальные лимфатические узлы – Рак средней трети грудной части пищевода метастазирует в трахеобронхиакльные, околопищеводные, чревные лимфатические узлы – Рак нижней трети грудной части пищевода метастазирует в чревные, паракардиальные и лимфатические узлы малого сальника
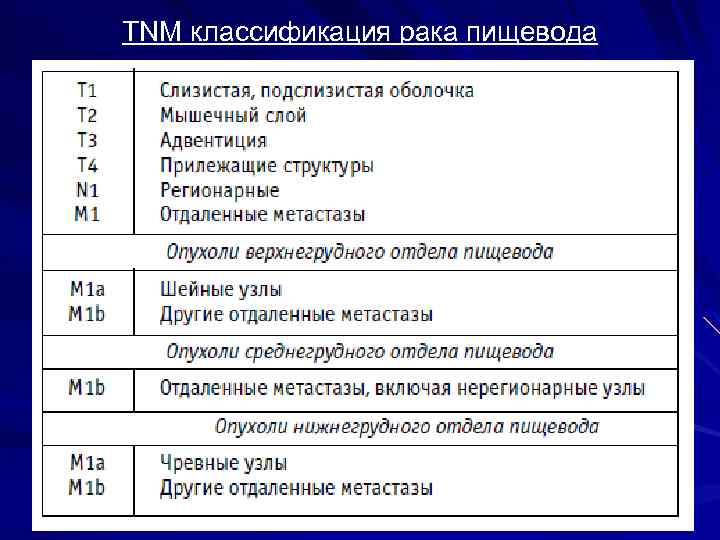
TNM классификация рака пищевода

Клиника Клинические признаки рака пищевода разделяют на три основные группы: Симптомы поражения пищевода – дисфагия (70 -90%) – от рефлекторного её характера до частых приступов острой дисфагии, вызванной обтурацией пищевода опухолью – ощущение полноты и распирания за грудиной – повышенное слюноотделение, неприятный вкус во рту, срыгивание пищи – боль – вначале во время еды и сразу после неё, затем прерывистая или постоянная независимо от приема пищи

Общие симптомы – быстрая утомляемость, снижение работоспособности – раздражительность, нарушение сна – нарушение аппетита, анемия Симптомы вовлечения в процесс соседних органов – охриплость голоса при поражении возвратных нервов – мучительный кашель при прорастании опухоли в бронх

У ряда больных раком пищевода в клинической картине могут преобладать симптомы, характерные для заболеваний других органов. Такие формы рака пищевода называют "масками". Выделяют следующие маски: Ларинго-трахельную Сердечную Плевро-пульмональную Гастритическую Невралгическую Смешанную Частота их достигает 51%.

ДИАГНОСТИКА Данные анамнеза Рентгенологическое исследование – – – контрастная рентгенография пищевода париетография азигография Эзофагоскопия с биопсией опухоли Трахеобронхоскопия с пункционной биопсией бифуркационных лимфоузлов Медиастиноскопия Компьютерная и ЯМР - томография
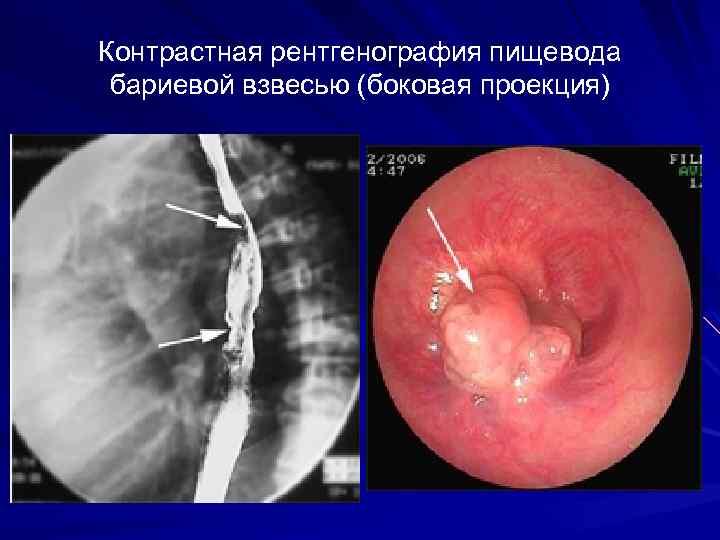
Контрастная рентгенография пищевода бариевой взвесью (боковая проекция)

Рак пищевода

Лечение По мнению многих хирургов, диагноз рака пищевода является показанием к хирургическому лечению. Частота операбельности рака пищевода колеблется от 19, 5 до 84, 4%. В последние годы разрабатываются комбинированные методы лечения с использованием предоперационного облучения. Данное различие в подходах объясняется несколькими причинами: Рак пищевода в подавляющем большинстве случаев имеет плоскоклеточное строение и хорошо поддается лучевому воздействию Методы лучевой терапии относительно безопасны и в незапущенных случаях обеспечивают хороший непосредственный эффект лечения Оперативные вмешательства на грудной части пищевода (особенно в верхне- и среднегрудной частях) относят к числу тяжелых трансторакальных вмешательств с высокой летальностью.

Противопоказания к операции наличие сопутствующих заболеваний сердечно-сосудистой и дыхательной систем в стадии декомпенсации, не поддающихся коррекции наличие сахарного диабета, не поддающегося коррекции инсулином цирроз печени с асцитом и спленомегалией тяжелые заболевания почек онкологическая неоперабельность (2751%)

Рак шейной части пищевода и посткрикоидальные опухоли Рак пищевода данной локализации составляет около 15%. Эта форма рака наиболее рано была подвергнута попыткам хирургического лечения, однако из-за анатомических особенностей данного участка (близкое расположение глотки, гортани, трахеи, крупных сосудов), значительного отдаления этой части пищевода от органов, которые могут использоваться для пластики, лечение её представляет наибольшие технические трудности. Ряд хирургов (Ю. Е. Березов, А. А. Русанов) считают, что при раке шейной части пищевода хирургическое лечение не показано и рекомендуют применять лучевую терапию.

Виды операций Фаринголарингоэзофагоэктомия с последующим восстановлением дефекта: Кожная пластика по Вуки, по Сильверу Эзофагопластика сегментом ободочной кишки на длинной ножке Свободная эзофагопластика участком кишки с применением микрохирургических технологий

Рак грудной части пищевода Операция Гарлока (одномоментная операция) – применяется при раке верхней трети грудной части пищевода. Пластика производится желудком. Летальность до 30%. Операция Савиных (одномоментная операция) - применяется при раке средней трети грудного отдела пищевода. Доступ внеплевральный, со стороны брюшной полости и шеи, требуется специальный инструмент, выполнима при раке пищевода I-II стадии. Пластика производится тонкой кишкой.

Операция Добромыслова-Торека - двухэтапная операция, с использованием правосторонней торакотомии в V-VI межреберье, шейной медиастинотомии с наложением эзофагостомы, лапаротомии с наложением гастростомы. Восстановительный этап - через 4 -5 мес пластика пищевода тонкой, ободочной кишкой или желудком. Операция Льюиса. Первый этап - лапаротомия, мобилизация желудка с сохранением правых сосудов, перевязка левой желудочной артерии, пилоропластика. Второй этап - правосторонняя торакотомия в V межреберье, выделение пищевода и его резекция. Пластика пищевода проводится желудком в один либо два этапа.
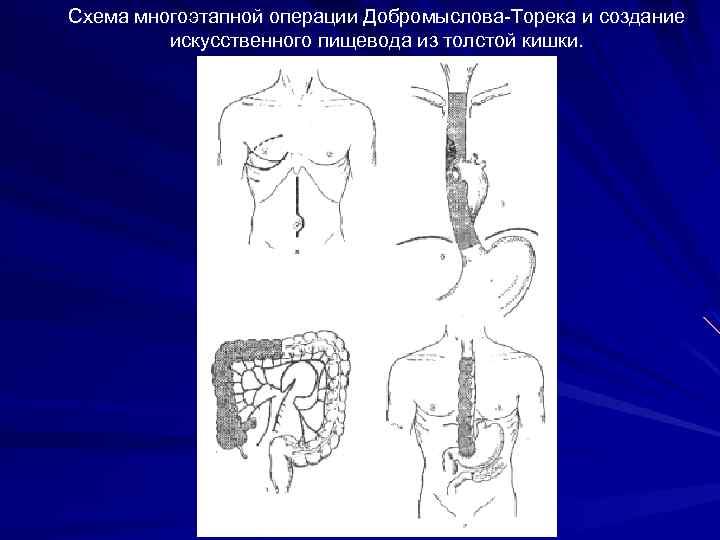
Схема многоэтапной операции Добромыслова-Торека и создание искусственного пищевода из толстой кишки.

Рак нижней трети грудной части пищевода и кардиальной части желудка Принципы хирургического лечения при раке этих локализаций одинаковы, несмотря на различное гистологическое строение. В зависимости от степени поражения пищевода и желудка А. А. Русанов различает несколько разновидностей данного рака: Кардиальный (опухоль локализуется в пределах кардиальной части желудка) - субтотальная проксимальная резекция желудка или гастрэктомия Кардиоэзофагеальный (поражены кардиальная часть желудка и пищевод) - субтотальная проксимальная резекция желудка (либо из доступа по Савиных либо комбинированного торакоабдоминального по Осаве-Гарлоку, по А. А. Шалимову)

Гастрокардиальный (опухоль захватывает кардиальную и дистальную часть желудка, не переходя на пищевод) - гастрэктомия Гастроэзофагеальный ( опухоль распространяется на пищевод, кардиальную и дистальную часть желудка) - гастрэктомия и резекция нижней трети грудной части пищевода из комбинированного торако-абдоминального доступа с частичной срединной диафрагмотомией по А. А. Шалимову)

Доступы Абдоминальный Чрездиафрагмальный по Савиных Комбинированный абдомино-торакальный Трансторакальный Паллиативные операции при раке пищевода и кардиального отдела желудка Гастростомия - по Топроверу, Сапожкову, Кадеру, Юхтину, Витцелю Реканализация опухоли - под контролем лапароскопа, по Целестену Обходные анастомозы - пищеводножелудочный и пищеводно-кишечный
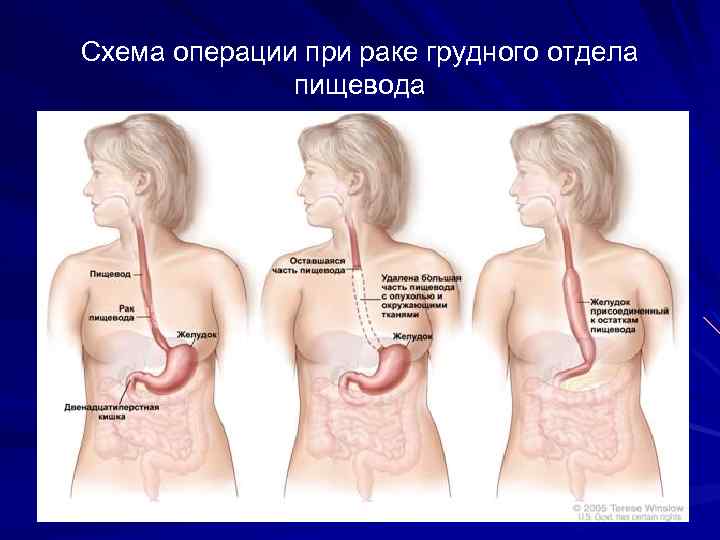
Схема операции при раке грудного отдела пищевода

Лучевая терапия рака пищевода Плоскоклеточный рак различной локализации обычно хорошо поддается воздействию ионизирующего излучения. В настоящее время для лучевой терапии используют: Рентгеновское излучение Гамма-излучение 137 Cs или 60 Co Тормозное излучение Быстрые электроны Виды лучевой терапии Дистанционное статическое подвижное облучение Внутриполостное облучение
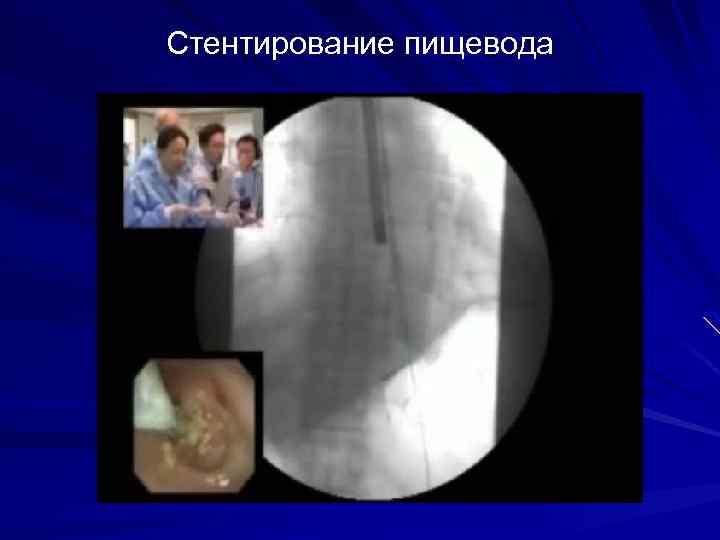
Стентирование пищевода

Результаты хирургического лечения рака пищевода Послеоперационная летальность Одномоментные операции (по Гарлоку и по Льюису) - до 3040% Двухэтапные операции (по Тореку) - до 25% В связи с высокими показателями послеоперационной летальности Накаяма (1967) начал применять комбинированный трехэтапный метод лечения В настоящее время в лучших клиниках летальность не превышает 6%. Операбельность составляет до 80% Резектабельность при комбинированном лечении возросла до 65% 5 - летняя выживаемость у мужчин достигает 11%, у женщин - до 25 -30%

Рак желудка

Рак желудка занимает в настоящее время второе место в Украине среди опухолей у мужчин, составляя около 25 -30%. Заболеваемость раком желудка в последнее время имеет тенденцию к снижению и составляет 35 на 100000 населения. Наибольшая заболеваемость раком желудка наблюдается в Японии (50 на 100000), Чили, странах Западной и Центральной Европы. Средний возраст больных раком желудка в большинстве случаев превышает 50 лет. Среди больных в возрасте 40 -49 лет число заболевших составляет около 18%, 50 -59 лет – 35%, 60 -69 лет – 31%, моложе 40 лет – 6 -10%.

Хирургическое лечение остается единственным методом лечения рака желудка. Эффективность его в основном зависит от ранней диагностики. К сожалению, 30 -40% больных обращаются в неоперабельном состоянии, около 30% больных операция противопоказана и лишь у 30 -35% всех больных раком желудка производят радикальную операцию.

Предраковые состояния Пернициозная анемия Семейная предрасположенность к раку Полипы желудка Хронический атрофический гастрит и ригидный антральный гастрит Язвенная болезнь желудка Болезнь Менетрие Резецированный желудок Гистаминоустойчивая ахлоргидрия

Ранние (начальные) формы рака (по Н. Н. Малиновскому) Раковое поражение слизистой желудка без инвазии в подслизистый слой и метастазирования в лимфоузлы Начальный рак (малигнизация) в полипе Начальній рак (малигнизация) в хронической язве желудка

Частота локализации рака желудка Пилороантральная часть – 45, 6% Малая кривизна – 14% Кардиальная часть – 18, 6% Тело желудка (дно, большая кривизна, передняя и задняя стенки) – 17, 4% Тотальное поражение – 4, 4%

Гистологические типы рака желудка (Серов В. В. , 1970) Аденокарцинома (железистый рак) – метастазы в лу – 38, 5% Солидный (трабекулярный рак) – метастазы в лу - 42, 8% Слизистый (коллоидный) – метастазы в лу 65, 7% Медуллярный (мозговой) – метастазы в лу Фиброзный (скирр) – метастазы в лу -53, 5% Недифференцированный – метастазы в лу – 55, 4% Редкие и смешанные формы

Патоморфологические формы рака желудка по Bormann Полиповидный, экзофитный рак – ограниченная, растущая в просвет опухоль, растет медленно, поздно метастазирует – 2, 9% больных Блюдцеобразный рак – экзофитная опухоль, представляет собой плоскую язву с опухолевыми краями. Растет и метастазирует медленно – 17, 9% больных Язвенно-инфильтративная форма – язва не имеет четких границ со здоровой слизистой. Встречается у 16, 5% больных. Диффузно-инфильтрирующая опухоль – отсутствие четкой границы между здоровой и пораженной слизистой. Встречается у 63% больных.

Лимфатическая система желудка Лимфатические зоны желудка (по Рувьеру-Кунео) Территория левой желудочной артерии - проксимальные 23 малой кривизны. Группы лимфоузлов – кардиальные: прекардиальные, юкстакардиальные, посткардиальные – в малом сальнике по ходу левой желудочной артерии – желудочно-поджелудочные Территория селезеночной артерии - проксимальную 13 большой кривизны. Группы лифоузлов: – в желудочно-селезеночной связке – левые желудочно-сальниковые лимфоузлы Территория печеночной артерии – правые желудочно-сальниковые – поджелудочно-двенадцатиперстные – подпилорические, по ходу печеночных сосудов

Л/У I порядка - расположены вдоль ветвей печеночной, левой желудочной и селезеночной артерий. Л/У II порядка расположены вдоль основных стволов этих сосудов. Л/У III порядка расположены вдоль чревного ствола. Л/У IV порядка расположены вдоль аорты.

Клиническое течение и распространенность рака желудка (по стадиям) Небольшая, четко отграниченная опухоль диаметром не более 2 см, расположенная в слизистой оболочке и подслизистом слое желудка. Регионарных метастазов нет Опухоль диаметром 4 -5 см, прорастающая в мышечный слой желудка, но не прорастающая серозной оболочки, не спаянная с соседними органами. В регионарных лу единичные метастазы Значительных размеров опухоль, выходящая за пределы стенки желудка, спаивающаяся и врастающая в соседние органы и резко ограничивающая подвижность желудка. Множественные регионарные метастазы Обширное или тотальное поражение желудка с прорастанием опухоли в соседние органы, либо наличие отдаленных метастазов

TNM классификация рака желудка (1998) Т – первичная опухоль • Тis – преинвазивная карцинома: интраэпителиальная опухоль без инвазии собственной пластинки слизистой оболочки (carcinoma in situ) • Т 1 – опухоль, ограниченная слизистой оболочкой желудка и подслизистым слоем (величина и локализация опухоли не учитываются) • Т 2 – опухоль инфильтрирует стенку желудка до субсерозной оболочки • Т 3 – опухоль прорастает серозную оболочку без инвазии в соседние органы • Т 4 – опухоль распространяется на соседние органы

N – регионарные лимфатические узлы • N 0 – нет признаков поражения регионарных лимфоузлов • N 1 – имеется поражение перигастральных лимфатических узлов, расположенных вдоль малой кривизны или большой кривизны на расстоянии не более 3 см от первичной опухоли • N 2 – имеется поражение лимфатических узлов, расположенных более чем в 3 см от первичной опухоли (Включая лимфоузлы вдоль левой желудочной, селезёночной артерий, чревного ствола и общей печёночной артерии) • N 3 – имеется поражение парааортальных, печёночнодуоденальных лимфатических узлов и/или других внутрибрюшинных лимфатических узлов

М – отдалённые метастазы • М 0 – нет признаков отдалённых метастазов • М 1 – имеются отдалённые метастазы Показатель М 1 можно дополнять следующими сокращениями: • PUL – отдалённые метастазы в лёгких • OSS – в костях • HEP – в печени • BRA – в головном мозге • LYM – в лимфатических узлах • MAR – в костном мозге • PLE – в плевре • PER – в брюшине • ADR – в надпочечниках • SKI – в коже • OTH – иных локализаций
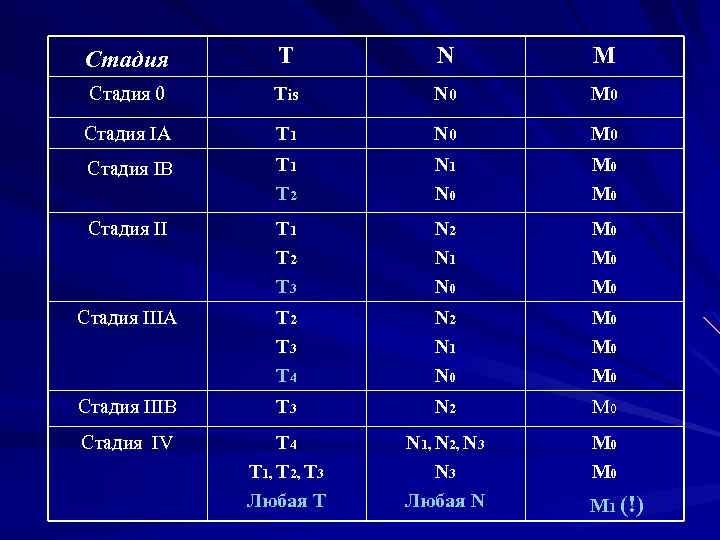
Стадия Т N M Стадия 0 Tis N 0 M 0 Стадия IA T 1 N 0 M 0 Стадия IB T 1 T 2 N 1 N 0 M 0 Стадия II T 1 T 2 T 3 N 2 N 1 N 0 M 0 M 0 Стадия IIIA T 2 T 3 T 4 N 2 N 1 N 0 M 0 M 0 Стадия IIIB T 3 N 2 M 0 Стадия IV T 4 T 1, T 2, T 3 Любая T N 1, N 2, N 3 Любая N M 0 M 1 (!)

Метастазы рака желудка Лимфогенные Гематогенные – попадают через воротную вену в печень или проникают через нижнюю полую вену в кровоток и распространяются по организму Имплантационные – возникают в результате контакта соседнего органа с опухолью или перемещения клеток опухоли по брюшной полости Частота метастазирования рака желудка Ø Ø Ø Ø Лимфоузлы Печень Большой и малый сальники Брюшина Поджелудочная железа Яичники Редко- селезёнка, кишечник, надпочечники

Характерные метастазы рака желудка, свидетельствующие о запущенности процесса Метастаз Вирхова – слева на шее в месте прикрепления грудино-ключичино-сосцевидной мышцы к ключице Метастаз Шницлера – на дне прямокишечнопузырного (у мужчин) либо прямокишечновлагалищного углубления (у женщин) Метастазы Крукенберга – в оба яичника Метастазы в пупок – результат ретроградного тока лимфы Метастазы в надпочечники – проявляются гиперпигментацией сгибательных поверхностей суставов

Клиника Трудности ранней диагностики рака желудка обусловлены большим разнообразием и пестротой его клинических проявлений. "Раковая триада" А. В. Мельникова Потеря аппетита Исхудание Желудочный дискомфорт

Синдром "малых признаков" рака желудка (Савицкий А. С. ) Немотивированная общая слабость, утомляемость, потеря трудоспособности Уменьшение или полная потеря аппетита, отвращение к еде или к некоторым её видам, преимущественно к мясной Явления желудочного дискомфорта (потеря чувства удовлетворения после еды, тупая боль в эпигастрии, за грудиной, избыточное слюноотделение, отрыжка, рвота) Беспричинное исхудание Стойкая или нарастающая анемия с бледностью или желтушностью кожи Психическая депрессия, апатия, отчужденность

Клинические признаки рака желудка Болевой синдром – – – наиболее частая локализация – надчревная область боль в спине – при прорастании забрюшинной клетчатки боль в левой половине грудной клетки – ранний признак рака кардиальной части желудка Беспричинная прогрессирующая потеря массы тела, при удовлетворительном аппетите Рвота Анорексия Кровотечение из опухоли, которое проявляется кровавой рвотой, дегтеобразным стулом, что приводит к анемии Гипертермия в результате распада опухоли Нарушение функции кишечника

Особенности течения рака желудка различной локализации Рак привратниковой части – нарушение моторноэвакуаторной функции желудка, отрыжка, рвота пищей Рак малой кривизны – отрыжка, рвота без нарушений эвакуации Рак тела желудка – преобладают общие нарушения общая слабость, вялость, отеки, депрессия – "немая форма" Рак проксимального отдела желудка – триада симптомов: боль в надчревной области или за грудиной, дисфагия, изменение общего состояния Первично-язвенный рак – стойкость язвенной симптоматики и неэффективность консервативного лечения На клиническое течение рака желудка оказывают влияние возраст, беременность. Метастазирование чаще встречается в молодом возрасте. Особо быстрый рост опухоли отмечен у беременных

Осложнения рака желудка Кровотечение Перфорация Инфицирование опухоли

Рецидив рака желудка (Б. Е. Петерсон) Рецидив рака в резецированном желудке – недостаточно высокий уровень резекции Экзогастральный рецидив рака – рост неудаленных метастазов со вторичным поражением желудка Рецидив рака желудка в культе двенадцатиперстной кишки Рецидив рака желудка после резекции по поводу полипов – вследствие малигнизации неудаленных полипов Рак культи желудка после резекции по поводу язв – возникает спустя 15 -20 лет после резекции. Предрасполагающие факторы: хронический атрофический гастрит, механическое и химическое раздражение анастомоза, дуоденогастральный рефлюкс.

Диагностика рака желудка – Рентгенологическое исследование – дефект наполнения, отсутствие перистальтики, обрыв складок слизистой или злокачественный их рельеф раздувание желудка двойное контрастирование пневмоперитонеум рентгенокимография – – – Фиброэзофагогастродуоденоскопия с прицельной биопсией УЗИ – для выявления метастазов и прорастания опухоли Компьютерная томография и ЯМР Радиоактивное сканирование Ангиографическое исследование Лапароскопия

Лечение рака желудка Резистентность рака желудка к лучевой и химиотерапии делает операцию основным методом лечения. Задача хирургического лечения – удалить пораженную часть желудка в пределах здоровых тканей в одном блоке с большим и малым сальниками и теми регионарными лимфатическими узлами, которые могут содержать метастазы. Улучшение результатов оперативного лечения связано в первую очередь с усовершенствованием техники удаления лимфатических узлов. Характер оперативного вмешательства при раке желудка зависит от локализации опухоли, её распространенности, строения и характера роста, отношения опухоли к соседним органам, общего состояния больного.

Дистальная субтотальная резекция желудка – показана при экзофитных опухолях привратниковой части желудка, не распространяющихся выше угла желудка, а также при небольших инфильтративных опухолях привратниковой части. Основные моменты операции: Полное удаление малой кривизны Иссечение клетчатки и лу в области печеночной ножки и печеночной артерии Перевязка левой желудочной артерии у места её отхождения от чревного ствола Низкое (на 2 -3 см ниже привратника) пересечение двенадцатиперстной кишки Удаление обоих сальников

Тотальная гастрэктомия – показана при экзофитном раке тела желудка, инфильтративных опухолях любой локализации и тотальном поражении желудка без перехода на пищевод. Термин "тотальная гастрэктомия" был предложен Кронляйном в 1897 г. Первыми такие операции попытались выполнить Черни, Коннор, Шлаттер, С. П. Федоров, Н. П. Тринклер, В. М. Зыков. Основными отличиями среди методик выполнения гастрэктомии является техника наложения пищеводно-кишечных анастомозов

Погружные, свисающие в просвет органа Ø Ø Ø по Ругенсбургу по Вишневскому по Руменову Выполненные с применением пластических приемов расслаивания сшиваемых органов Ø Ø Ø по Гиляровичу-Грехэму по Лейферу по Березову-Петерсону по Пускариу по Гасински

Инвагинационные Ø по Вестерборну Ø по Цацаниди Формируемые двух- и трехрядными швами Ø Ø Ø по Орру-Ханту-Накаяме по Сапожкову-Юдину по Казанскому Выполненные с помощью сшивающих аппаратов ПКС-25 Эзофагодуоденоанастомоз по Блохину

Отмечено, что больные после гастрэктомии часто принимают пищу и быстро насыщаются. Некоторые из них страдают мучительной болью за грудиной вследствие рефлюкс-эзофагита. Для профилактики данных расстройств предложено создавать искусственные резервуары пищи. Наложение широкого межкишечного анастомоза – Хоффман Использование поперечной ободочной кишки – Николадони Использование тонкокишечной вставки – Захаров

Гастрэктомия с эзофагоеюноанастомозом по Ру

Пересечение двенадцатиперстной кишки

Мобилизация большой кривизны и пересечение пищевода

Вид опухоли

Формирование межкишечного анастомоза

Формирование эзофагоеюноанастомоза

Схема операции

Расширенные операции – направлены на удаление не только пораженной части или всего желудка, но и всех поражаемых при данной локализации рака лимфоузлов. Однако такие операции сопровождаются более высокой непосредственной летальностью и более глубокими расстройствами пищеварения, чем субтотальная резекция или гастрэктомия, а 5 -летняя выживаемость существенно не изменяется.

Комбинированные резекции – резекции желудка с частичным или полным иссечением соседних органов при прорастании в них рака желудка. Субтотальная резекция желудка с брыжейкой поперечной ободочной кишки Комбинированная резекция желудка с поперечной ободочной кишкой Комбинированная гастрэктомия с удалением селезенки Комбинированная резекция желудка с резекцией поджелудочной железы Комбинированная резекция желудка с резекцией части печени

Паллиативные операции при раке желудка Выполняются при невозможности радикальной операции для облегчения состояния больного, восстановления проходимости пищи, Устранения распадающейся кровоточащей опухоли. Паллиативная резекция – устраняет источник кровотечения, интоксикации. Операцию выполняют при невозможности полного удаления метастазов в лимфатических узлах и органах. Противопоказание – множественные отдаленные метастазы. Гастростомия – применяется при неоперабельном раке кардиальной части желудка с нарушением проходимости пищи (по Топроверу, Сапожкову, Кадеру, Юхтину, Витцелю) Гастроэнтеростомия – выполняется при нарушении проходимости выходного отдела желудка. Наиболее часто выполняют способ Вельфлера (передний впередиободочный продольный анастомоз) с брауновским анастомозом. Еюностомия по Майдлю – при невозможности выполнения гастростомии или гастоэнтероанастомоза.

Лапароскопическая гастрэктомия

Открытая гастрэктомия с использованием ультразвукового скальпеля

Благодарю за внимание!
Рак пищевода.ppt