заб периф н.с.Microsoft Office PowerPoint.pptx
- Количество слайдов: 39

Заболевания периферической нервной системы составляют до 50%. Самые распространённые заболевания: • Остеохондроз (дорсалгия, доросопатия) • Неврит • Невралгии

Причины возникновения: • • Острые и хронические инфекции Травмы Интоксикации Опухоли Наследственная предрасположенность Эндокринные заболевания Дегенеративные изменения позвоночника
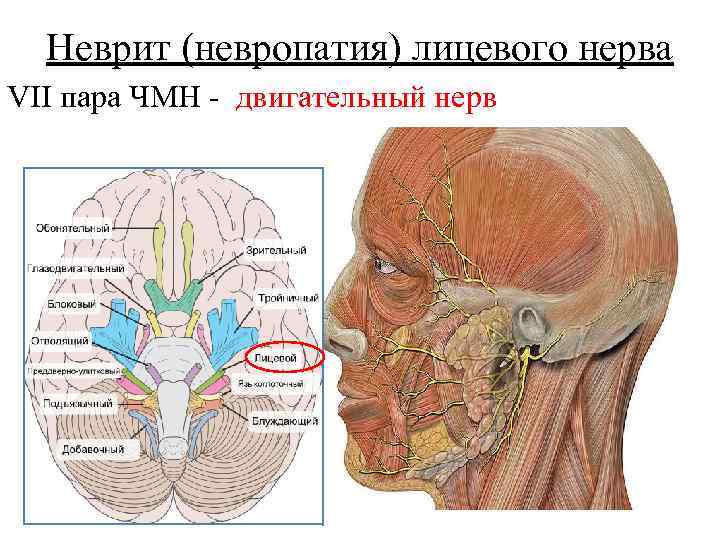
Неврит (невропатия) лицевого нерва VII пара ЧМН - двигательный нерв

Причины возникновения: • • • вирусная инфекция (герпес, паротит) травма переохлаждение отит опухоль слюнной железы наследственность (узость костного канала)

• асимметрия лица Клиника • заворачивается кверху (симптом Белла) • видна полоска склеры (заячий глаз, лагофтальм) • симптом паруса - при надувании щёк • носогубная складка сглажена, угол рта опущен • М. б слёзотечение, нарушение вкуса отсутствие вкусовой чувствительности на передних 2/3 языка. и слуха (гиперакузия) • ПСИХОЛОГИЧЕСКИЙ ДИСКОМФОРТ

Осложнения • невропатии лицевого нерва в поздний период возможно появление контрактуры с перетягиванием лица в здоровую сторону • конъюнктивит или кератит кератомаляция - поражение роговицы, характеризующееся ее некрозом и расплавлением • атрофия мышц • непроизвольные подергивания мышц лица
Диагностика • анамнез заболевания, осмотр • ОАК, кровь на сахар, на , ВИЧ • при необходимости консультации ЛОР – врача, офтальмолога • КТ, МРТ • ЭМГ.

ЛЕЧЕНИЕ • Медикаментозной декомпрессия: Преднизолон 1 мг/кг/сут, т. е. по 60 -80 мг/сут коротким курсом в течении 7 дней, с постепенной отменой 3 -5 дн. (в 7 -9 ч и 11 -12 ч. )под прикрытием ранитидина (150 мг 2 раза в день) или омепрозола (20 мг/сут) • ацикловир по 400 -8000 мг 5 раз в день (фамцикловир по 500 мг 3 раза в день, валацикловир по 100 -мг 3 раза в день) в течение 7 дней • Реополиглюкин 400 мл в/в в течение 6 -8 часов 2 раза в день в течение 3 дней • Пентоксифиллин (трентал, агапурин) 300 мг/сут в/в капельно в течение 10 дней • С конца первой недели рекомендуется гимнастика мимических мышц, лейкопластырное вытяжение , парафиновые аппликации, со 2 недели точечный массаж, рефлексотерапия, электростимуляция мышц. •

Исход • Полное восстановление в 60 -70 % случаев, в 3% восстановление отсутствует. Восстановление может происходить до 3 -6 мес. • Прогностически неблагоприятным считается для восстановления функции лицевого нерва пожилой возраст, раннее формирование мышечных контрактур и патологических синкинезий, сахарный диабет, АГ, рецидивирующие течение.
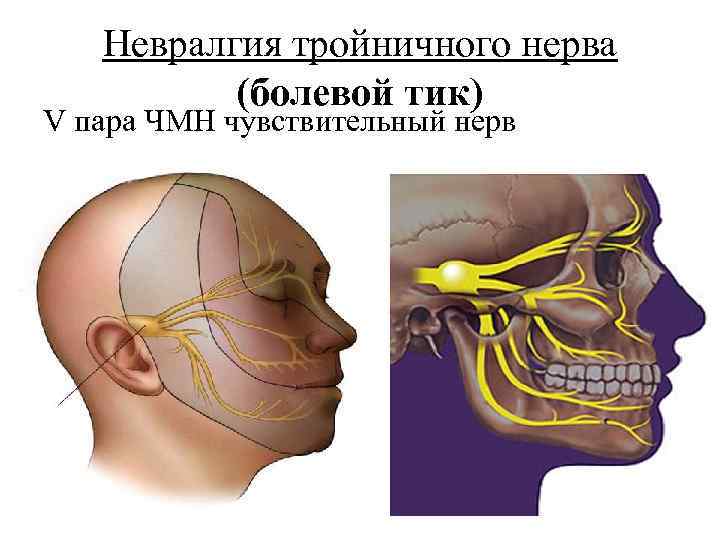
Невралгия тройничного нерва (болевой тик) V пара ЧМН чувствительный нерв
Причины возникновения: • инфекция (синуситы, кариес) • интоксикации атеросклероз с артериальной гипертензией • опухоли придаточных пазух, ствола мозга • не ясной этиологии - первичную (идиопатическую) невралгию Вторичную (симптоматическую) невралгию
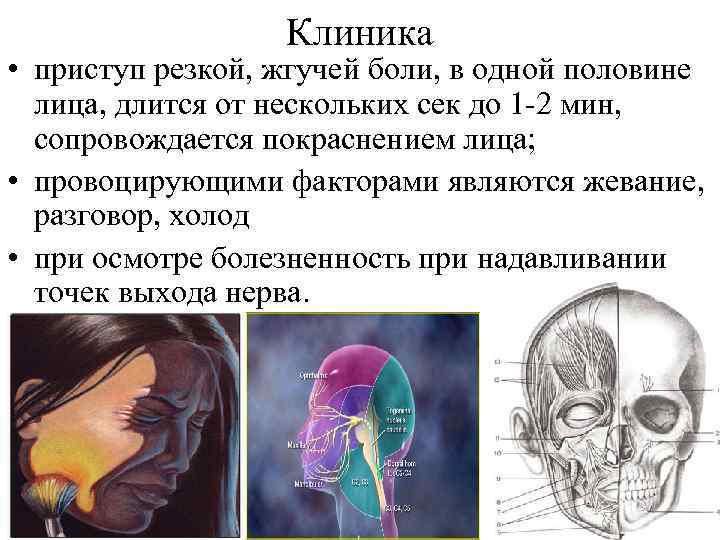
Клиника • приступ резкой, жгучей боли, в одной половине лица, длится от нескольких сек до 1 -2 мин, сопровождается покраснением лица; • провоцирующими факторами являются жевание, разговор, холод • при осмотре болезненность при надавливании точек выхода нерва.
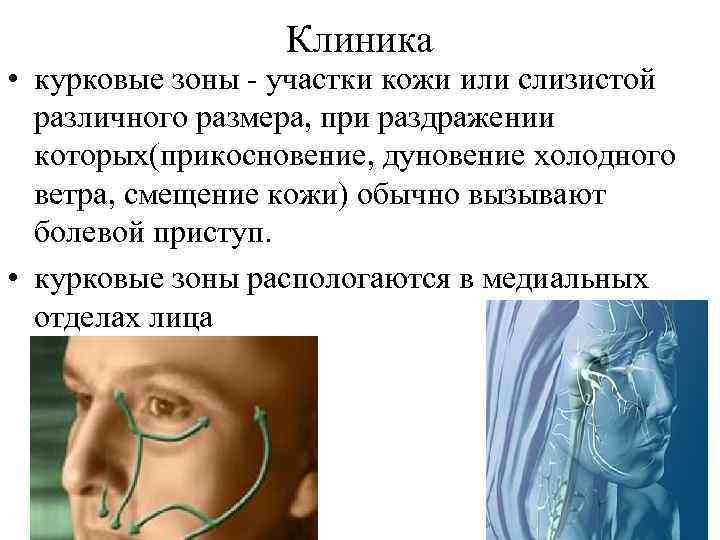
Клиника • курковые зоны - участки кожи или слизистой различного размера, при раздражении которых(прикосновение, дуновение холодного ветра, смещение кожи) обычно вызывают болевой приступ. • курковые зоны распологаются в медиальных отделах лица

Диагностика • • Анамнез заболевания, осмотр МРТ ОАК, кровь на сахар, ВИЧ инфекцию Диф. диагноз: проводят с заболеваниями зубочелюстной системы, придаточных пазух, острым пульпитом. Невропатия тройничного нерва, в отличие от невралгии, обычно проявляется чётко очерченными болевыми приступами, боль здесь менее интенсивна, но часто постоянна и длительна. При этом наблюдается выпадение всех видов чувствительности, снижение рефлексов корнеального, нижнечелюстного, возможна гипотрофия жевательных мышц.

Лечение «Стандарт медицинской помощи больным поражениями • • • тройничного нерва» (приказ от23 ноября 2004 г. № 267). антиконвульсанты: карбамазепин в дозе по 100 -200 мг 2 -3 раза в день (ориентировочная дневная доза по стандарту 400 мг) или габапентин (тебантин) в дозе по 300 -600 мг 2 -4 раза в день (ориентировочная дневная доза -1200 мг). антидепрессант флуоксетин по 20 мг НПВП диклофенак или ибупрофен в общепринятых дозировках лекарственные блокады на тригерные зоны наносят анестезирующие средства.

• физиотерапевтическое лечение: Иглорефлексотерапия; Магнитотерапия; Ультразвук; Лазеролечение; Электрофорез с лекарственными средствами. • Радикальное лечение §Ризотомия Через кожный разрез за ухом проводится разрыв тройничного нерва, чем и достигается лечебный эффект. §Микрососудистая декомпрессия- удаляются или перемещаются кровеносные сосуды, которые контактируют с нервными корешками. Эффективность такой операции достигает 80%. §Радиочастотная абляция - воздействие на нервный узел высокой температурой. Лечение проводится с помощью местной анестезии. Госпитализация необязательна. Боли прекращаются не сразу, окончательное выздоровление наступает спустя месяц. Глицериновые инъекции - тонкой иглой проникают в область разветвления тройничного нерва. Инъекции помогают хорошо, но иногда отмечаются рецидивы заболевания в поздние сроки. §радиохирургические операции с помощью Кибер Ножа. Это устройство использует для лечения фотонный поток, который проникает точно в область воспаления и устраняет его. Лечение с помощью Кибер Ножа обеспечивает высокую точность доз излучения, комфортное и быстрое исцеление. К тому же, процедура абсолютно безопасна для пациента.
Полинейропатии это множественное поражение периферических нервов, проявляющееся: 1. периферическими вялыми параличами, 2. нарушениями чувствительности, 3. трофическими расстройствами 4. вегетососудистыми расстройствами преимущественно в дистальных отделах конечностей. 5. симметричный патологический процесс, дистальной локализации, постепенно распространяющийся проксимально.
Основные причины развития полинейропатий • Острые отравления: метиловый спирт, угарный газ, мышьяк, ФОС (карбофос, дихлофос). • Хронические интоксикации: алкоголизм, на фоне онкологических заболеваний • Инфекционных заболеваний: дифтерия. • уремическая (на фоне почечной недостаточности) • гипогликемическая (резкое падение сахара крови) • Диабетические • Печеночные • Полинейропатии вследствие гипотиреоза, поствакцинальные и т. д.
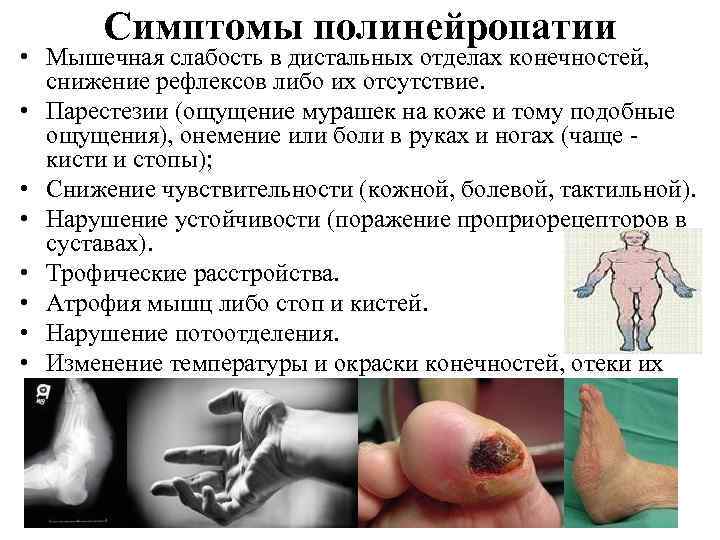
Симптомы полинейропатии • Мышечная слабость в дистальных отделах конечностей, снижение рефлексов либо их отсутствие. • Парестезии (ощущение мурашек на коже и тому подобные ощущения), онемение или боли в руках и ногах (чаще - кисти и стопы); • Снижение чувствительности (кожной, болевой, тактильной). • Нарушение устойчивости (поражение проприорецепторов в суставах). • Трофические расстройства. • Атрофия мышц либо стоп и кистей. • Нарушение потоотделения. • Изменение температуры и окраски конечностей, отеки их дистальных отделов.

Диагностика • Тщательный сбор анамнеза, во время которого обращается внимание на предшествующее инфекционное заболевание или контакт с токсическими веществами, прием лекарственных препаратов, соматические заболевания, особенности питания, семейный анамнез. 2. Выявление неврологических симптомов. 3. Выявление сопутствующих соматических симптомов. • Электрофизиологические исследования – позволяют дифференцировать аксональные полинейропатии от демиелинизирующих. • Исследование цереброспинальной жидкости (имеет значение при полинейропатии Гийена-Барре). • Дополнительные методы исследования ( общий и биохимические анализы крови, рентгенография органов грудной клетки, УЗИ внутренних органов). • Магнитно-резонансная томография – позволяет выявить очаги демиелинизации и судить таким образом об объеме поражения и его уровне. • Биопсия нерва. К данному методу прибегают в том случае, когда не удалось обнаружить патологию, являющейся причиной полинейропатии (сахарный диабет, дифтерия, цирроз). Гистологическое исследование позволяет судить о состоянии нерва.

Лечение • Если установлена основная причина, вызвавшая полинейропатию, то проводится терапия, направленная на ее устранение (лечение сахарного диабета, дифтерии, тиреотоксикоза и других патологий). • Терапия препаратами, улучшающими проводимость импульсов по волокнам( тиоктоцид, берлитион) • Гормонотерапия (применение глюкокортикоидов) максимальная доза глюкокортикоидов (пульс-терапия) (внутривенно капельно до 1000 мг преднизолона либо эквивалентные дозы метилпреднизолона по следующей схеме: 1 -й день — 500 мг, 2 -й день — 1000 мг, 3 -й день — 1000 мг) с последующим переходом в случае улучшения на поддерживающие дозы. • Терапия витаминами. Особо эффективна при полинейропатии, спровоцированной авитаминозом. Кроме того, ряд витаминов обладает антиоксидантными свойствами, что защищает нерв от повреждения активными радикалами. Бенфотиамин (тиамин, В 1) назначают по 25 -50 мг 2 -4 раза в сутки. Курс 3 -4 недели. Мильгамма (вит. В 1, B 6, В 12) 1 драже содержит 100 мг бенфотиамина и 100 мг пиридоксина, 1 ампула содержит 100 мг тиамина, 100 мг пиридоксина, 1000 мкг цианокобаламина. Оба препарата улучшают проводимость и антиоксидантную защиту. • Рефлексотерапия. • Плазмоферез (эффективен при полинейропатии, обусловленной токсическим поражением). Обычно курс включает 3 -5 сеансов через день. Объем взятой плазмы должен быть не менее 2, 5± 0, 5 л. • Массаж и лечебная физкультура – способствуют поддержанию мышц в тонусе. • Электростимуляция спинного мозга и отдельных нервов. • Магнитотерапия. • Уход за кожей конечностей: солкосерил, актовегин
Остеохондроз • 50 -80% населения нашей страны в течение жизни испытывают болевые ощущения в спине. • Боль в спине – вторая по частоте среди причин временной не трудоспособности.

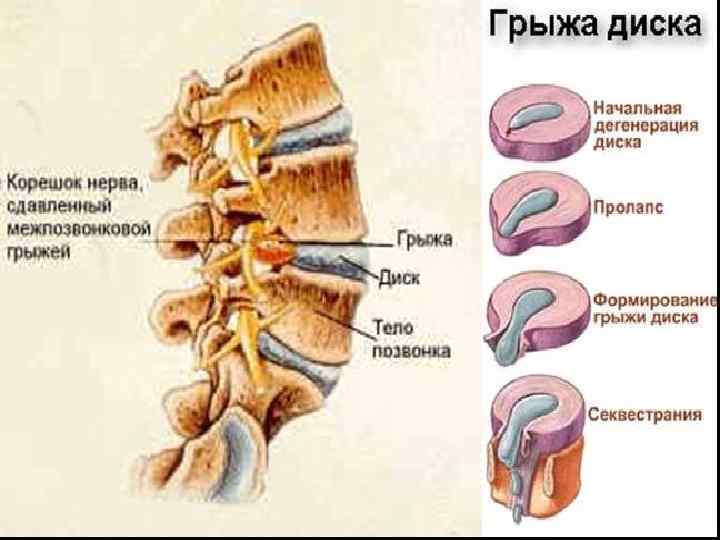
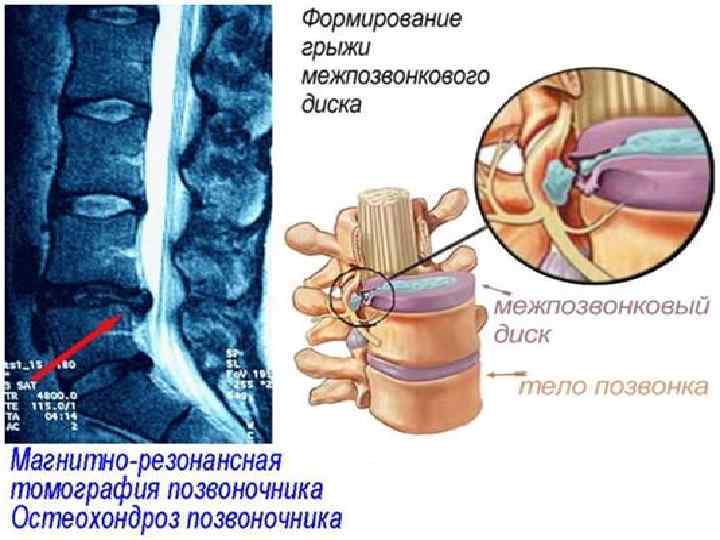
Установлено, что в момент отрыва груза от пола позвоночник человека подвергается компрессии, которая превышает поднимаемый груз в 9, 5 раза. При подъёме груза в 40 кг компрессия позвоночника составляет 360 кг на каждый диск. При наличии в дисках патологических изменений происходит надрыв или разрыв фиброзного кольца, выпячивание (протрузия) или выпадение диска (грыжа диска). Остеохондроз - это дегенеративный дистрофический процесс, развивающийся в межпозвоночных дисках, телах позвонков и связующих их тканях. 48% людей имеют генетическую предрасположенность. (греч. Osteon –кость, chondros - хрящ).

В соответствии с МКБ 10 боли в спине обозначаются термином «дорсалгия» . Дорсалгия (от лат. dorsum — спина). - боль в спине Дорсалгия: 1. острая 2. хроническая По локализации: торакалгия, цервикалгия, люмбалгия. Дорсопатия – (patia –болезнь) болезни спины = «остеохондроз позвоночника"

Какова же причина остеохондроза? – генетическая предрасположенность (сращение дуг позвонков, не заращение дуг позвонков, сужение позвоночного канала), обменные нарушения, последствия воспалительных изменений позвоночника. – Механические травмы, инфекции, вибрация, климатические факторы.
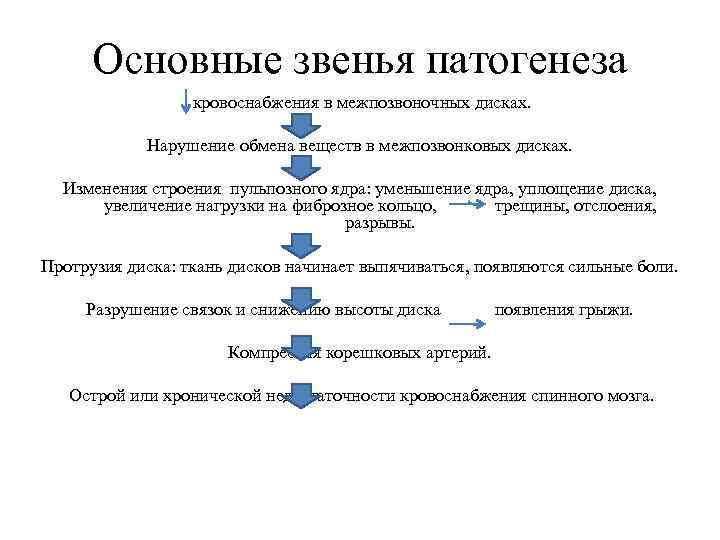
Основные звенья патогенеза кровоснабжения в межпозвоночных дисках. Нарушение обмена веществ в межпозвонковых дисках. Изменения строения пульпозного ядра: уменьшение ядра, уплощение диска, увеличение нагрузки на фиброзное кольцо, трещины, отслоения, разрывы. Протрузия диска: ткань дисков начинает выпячиваться, появляются сильные боли. Разрушение связок и снижению высоты диска появления грыжи. Компрессия корешковых артерий. Острой или хронической недостаточности кровоснабжения спинного мозга.
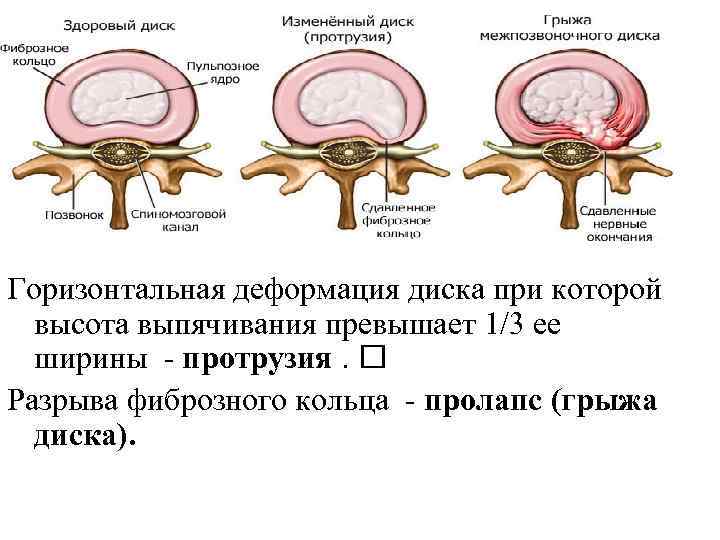
Горизонтальная деформация диска при которой высота выпячивания превышает 1/3 ее ширины - протрузия. Разрыва фиброзного кольца - пролапс (грыжа диска).
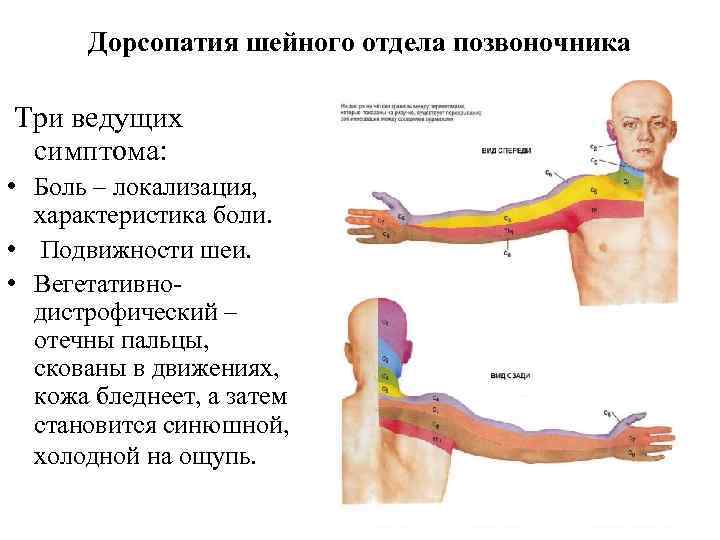
Дорсопатия шейного отдела позвоночника Три ведущих симптома: • Боль – локализация, характеристика боли. • Подвижности шеи. • Вегетативнодистрофический – отечны пальцы, скованы в движениях, кожа бледнеет, а затем становится синюшной, холодной на ощупь.
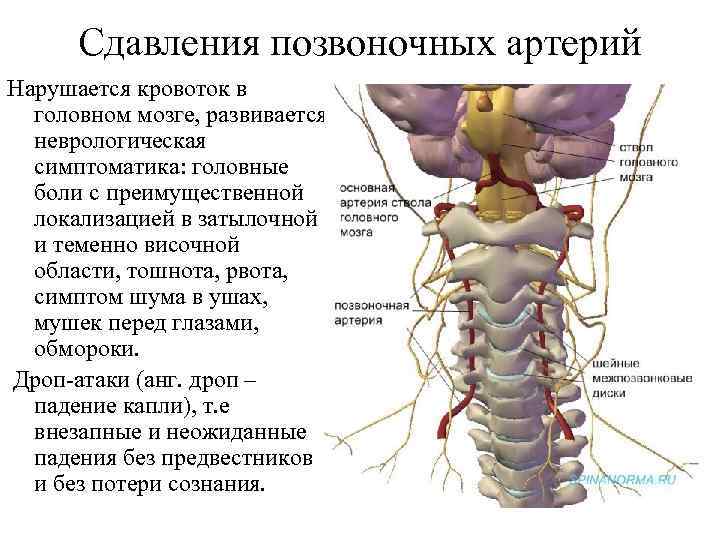
Сдавления позвоночных артерий Нарушается кровоток в головном мозге, развивается неврологическая симптоматика: головные боли с преимущественной локализацией в затылочной и теменно височной области, тошнота, рвота, симптом шума в ушах, мушек перед глазами, обмороки. Дроп-атаки (анг. дроп – падение капли), т. е внезапные и неожиданные падения без предвестников и без потери сознания.
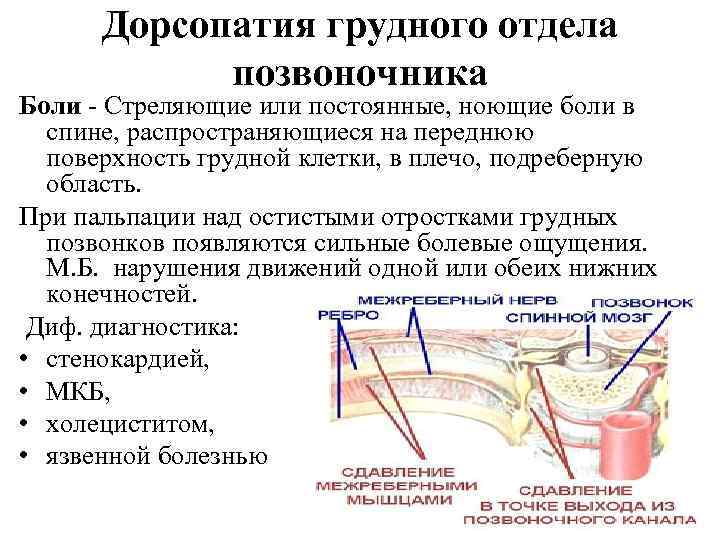
Дорсопатия грудного отдела позвоночника Боли - Стреляющие или постоянные, ноющие боли в спине, распространяющиеся на переднюю поверхность грудной клетки, в плечо, подреберную область. При пальпации над остистыми отростками грудных позвонков появляются сильные болевые ощущения. М. Б. нарушения движений одной или обеих нижних конечностей. Диф. диагностика: • стенокардией, • МКБ, • холециститом, • язвенной болезнью
Дорсопатия поясничного отдела позвоночника • боли их обострению после физической нагрузки • тупая, ноющая боль в пояснице (люмбалгия), иногда отдающая в ногу, или боль только в ноге, которые усиливаются при попытке поднять тяжесть, тряской езде, чихании, кашле, перемене положения туловища • невозможность разогнуться или пошевелиться, так как любое движение усиливает боль; • сильное и постоянное напряжение мышц спины – симптом вожжей; • нарушение чувствительности в ягодицах, бёдрах и голени, иногда — стопе; • парестезии; • вегетативно-трофические расстройсива

Разновидности проявлений поясничного остеохондроза • Рефлекторные - люмбаго, люмбалгия, люмбоишиалгия. • Корешковые - вертеброгенный (дискогенный) пояснично-крестцовый радикулит с повреждением чаще пятого поясничного или первого крестцового корешка. • Корешково-сосудистые синдромы - радикулоишемия, или сдавление вместе с корешком сосудов (корешковой артерии, вены). Люмбаго - острая, типа прострела боль Люмбалгия - подострая или хроническая боль Люмбоишиалгия - боль в пояснице, распространяющаяся в одну или обе ноги. Радикулиты (корешковые синдромы) проявляются признаками сдавления одного - двух корешков. Наряду с корешковыми болями они характеризуются двигательными (слабость сгибателей или разгибателей большого пальца или всей стопы) и чувствительными нарушениями, связанными с выпадением функции поврежденного корешка. Радикулоишемия возникает в результате сдавления корешковоспинальных артерий. В клинике грубые двигательные (парезы, параличи) и чувствительные нарушения при наличии слабо выраженных болей, а нередко и их отсутствии.

Диагностика • Сбор анамнеза • Физиологический осмотр • ОАК, ОАМ • ЭКГ • УЗИ • Рентгенологическое исследование • Компьютерная томография (КТ) • Магнитно-резонансная томография (МРТ)

Лечение 1. Постельный режим 5 -10 дней. Происходит уменьшение внутридискового давления и рубцевание появившихся трещин фиброзного кольца. 2. НПВП - снижают синтеза простагландинов посредством снижения активности ключевого фермента метаболизма арахидоновой кислоты - циклооксигеназы (ЦОГ). Выделяют: • селективные ингибиторы ЦОГ, определяющей выработку простагландинов, защищающих слизистую оболочку желудочно-кишечного тракта и снижающих агрегацию тромбоцитов(нимесулид, мелоксикам); специфические ингибиторы ЦОГ-2 (рофекоксиб, парекоксиб). Мовалис 7, 5 мг -15 мг в сутки, Ксефокам 16 -32 мг 5 -7 дней • неселективные ингибиторы ЦОГ-1 и ЦОГ-2, отвечающих за синтез простагландинов, участвующих в воспалительном процессе и клеточной пролиферации (диклофенак, индометацин, кетопрофен, напроксен, пироксикам др. );

3. Ненаркотические обезболивающие препараты: трамал, катадолон. В ряде случаев при выраженных болевых ощущениях помогает использование противоболевых мазей (финалгон, вольтарен эфкамон и др. ) 4. Антиоксиданты: тиокотовая кислота (тиогамма, тиоктацид), берлитион, актовегинв/вкапельно 200 мг в течение 5 дней. 5. Вазоактивные препараты: кавинтон в/В капельно по 2 мл на 200 мл физ. р-ра в течение 10 -15 дней, инстенон по 2 мл 1 раз в день 10 дней 6. Миорелаксанты: мидокалм 100 мг 2 раза вдень, тизанидин 12 -24 мг 7. Хондропротекторы: алфлутоп 1 мл в/м на 20 дней, хондроксид, артра, пиаскледин и т. д. 8. Витамины группы «В» : нейромультивит, мильгамму. 9. Медикаментозные блокады 10. Физиотерапия: в остром периоде заболевания предпочтение отдается применению физических факторов, уменьшающих боль, улучшающих регионарную гемодинамику, особенно отток крови из области компрессии, снимающих мышечный спазм. На первом этапе используются диадинамические токи, поля СВЧ, магнитотерапия, УФ-облучение, иглорефлексотерапия. В подострую стадию: улучшающие трофику тканей, увеличивающие объем движений (лазеромагнитотерапия, массаж, светолечение, кинезотерапия)

Использованные интернет источники • Источник: http: //zdravotvet. ru/nevralgiyatrojnichnogo-nerva-simptomy-lechenieprichiny/ • Источник: http: //artrozmed. ru/osteoxondroz/et iologiya-osteoxondroza-i-patogenez. html

заб периф н.с.Microsoft Office PowerPoint.pptx