IPPP_2016_sert_tsikl.ppt
- Количество слайдов: 182

Заболевания, передаваемые половым путем К. м. н. , доцент каф. акушерствагинекологии им. С. Н. Давыдова СЗГМУ им. И. И. Мечникова Мельникова С. Е.
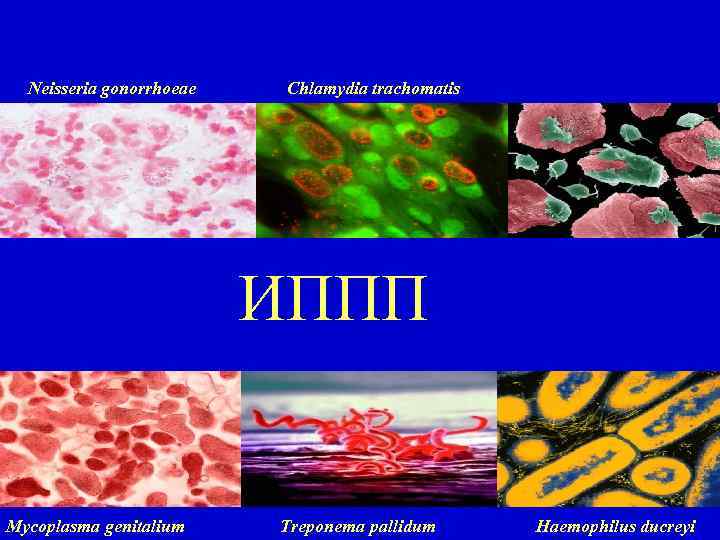
Neisseria gonorrhoeae Chlamydia trachomatis ИППП Mycoplasma genitalium Treponema pallidum Haemophilus ducreyi

«Основной причиной ухудшения репродуктивного здоровья населения является высокая инфекционная заболеваемость в стране, особенно половыми инфекциями» Данные правительства РФ и Министерства здравоохранения и социального развития, 2012 год

классификации ВОЗ 2007 г. ИППП : 8 – бактериальных, 8 – вирусных, 1 – протозойная, 1 – грибковая, 2 – обусловленные паразитами

Статистика До 80% обращений к гинекологу обусловлены воспалительными заболеваниями. Ежегодно в мире регистрируется около 448 млн. больных ИППП среди взрослых 15 – 49 лет. Хламидиоз - 100 млн. случаев Гонорея - 62 млн. Трихомониаз – 170 млн. ГГ - число зарегистрироавнных случаев за последнее десятилетие увеличилось на 168 % Инфекции, передаваемые половым путем/ВОЗ. Информационный бюллетень № 110. 2011.

В России подлежат обязательной государственной регистрации 6 ИППП: сифилис, гонорея, трихомониаз, генитальная хламидийная инфекция, генитальный герпес и аногенитальные бородавки.
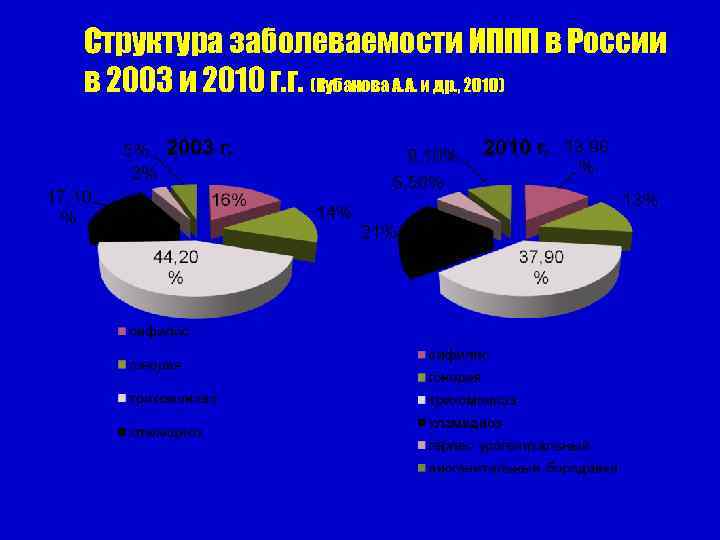
Структура заболеваемости ИППП в России в 2003 и 2010 г. г. (Кубанова А. А. и др. , 2010)

Классификация ИППП по топическому диагнозу неосложненные • уретрит • цервицит • ВЗОМТ эндометрит, сальпингит, сальпингооофорит

УРОГЕНИТАЛЬНЫЙ ХЛАМИДИОЗ: СОЦИАЛЬНО-ЭКОНОМИЧЕСКОЕ ЗНАЧЕНИЕ • C. trachomatis – один изнаиболее частых возбудителей ИППП • • бактериальной природы1, 2 Ежегодно В США регистрируется 5 млн. новых случаев заболевания, в Западной Европе - 10 млн, в России – свыше 1, 5 млн. 3 Распространенность в общеврачебных клиниках составляет 3 -5%, в специализированных - 15 -20%1, часто в ассоциации с другими возбудителями ИППП Характеризуется мало- или бессимптомным течением, особенно у женщин Среди беременных у 5 – 8 %. 1 V. Jonson, e. a. Sexually transmitted diseases. In: G. L. Mandell, e. a. , editors. Pronciples & Practice of Infectious Diseases. 2004, p. 785 -807; 2 CDC. Sexually Transmitted Diseases Treatment Guidelines 2002. MMWR Recomm. Rep. 2002 May 10; 51 (no. RR-6): 82 p. ; 3 А. Л. Тихомиров и соавт. , Комплексное лечение смешанных генитальных инфекций. Гинекология 2004; № 6 СDC
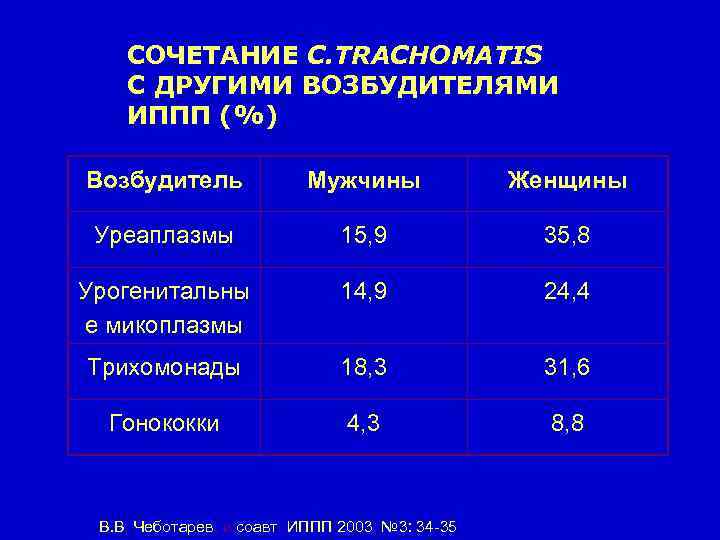
СОЧЕТАНИЕ C. TRACHOMATIS С ДРУГИМИ ВОЗБУДИТЕЛЯМИ ИППП (%) Возбудитель Мужчины Женщины Уреаплазмы 15, 9 35, 8 Урогенитальны е микоплазмы 14, 9 24, 4 Трихомонады 18, 3 31, 6 Гонококки 4, 3 8, 8 В. В. Чеботарев, и соавт. ИППП 2003; № 3: 34 -35

Chlamydia trachomatis Хламидии - неподвижные, кокковидные. грамотрицательные облигатные внутриклеточные микроорганизмы. Длительное время скрыто существуя, при неблагоприятных условиях хламидии способны трансформироваться L-формы. Данный феномен способствует длительному внутриклеточному паразитированию без конфликтов с иммунной системой хозяина.
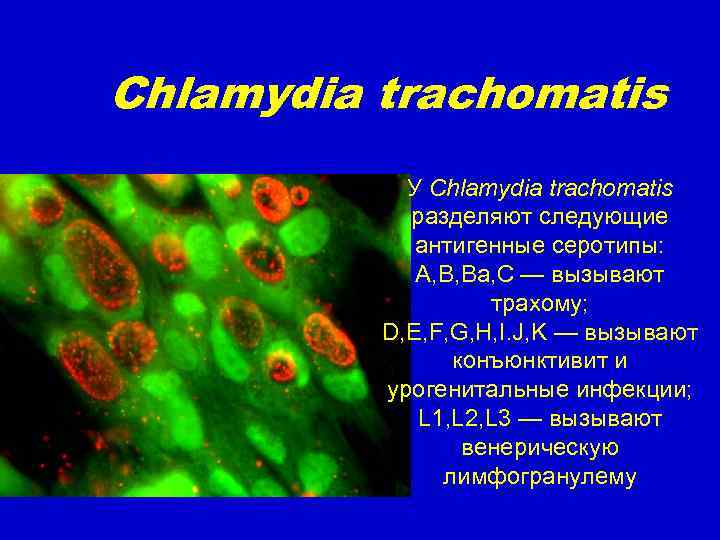
Chlamydia trachomatis У Chlamydia trachomatis разделяют следующие антигенные серотипы: A, B, Ba, C — вызывают трахому; D, E, F, G, H, I. J, K — вызывают конъюнктивит и урогенитальные инфекции; L 1, L 2, L 3 — вызывают венерическую лимфогранулему

Цикл развития • Стадия элементарных телец – высокоинфекционная форма, прикрепляется к клетке и входит в нее • Инициальное (ретикулярное) тельце – форма внутриклеточного существования.

Цикл развития • А — захват клеткой элементарных телец; В, С — превращение элементарного тельца в ретикулярное; D — рост и развитие ретикулярных телец; Е — превращение ретикулярных телец в элементарные тельца нового поколения; F — разрушение клетки и высвобождение элементарных телец

Пути передачи • • • • Половой • • Вертикальный (антенатально, интранатально)

Клинические проявления • Инкубационный период — от 2 -х недель до 1 месяца • выделения из влагалища слизистые или слизисто -гнойные • зуд и жжение (в том числе при мочеиспускании) • боли внизу живота — в области малого таза, усиление болей перед менструацией, межменструальные кровотечения • может наблюдаться общая слабость и субфебрильная температура

Хламидийная инфекция угрожает репродуктивному здоровью женщин даже при субклиническом течении 5 Хламидии способны вызывать поражение: § § § Бартол. желез Цервикального канала Эндометрия Маточных труб Яичников Инфекционный процесс в любом из этих мест способен потенциально приводить к бесплодию ВЗОМТ хламидийного происхождения – основная из предотвратимых причин бесплодия, если лечение проведено в ранние сроки при наличии минимальных диагностических признаков European guideline for the management of Chlamydia trachomatis infections. Revision date: July 2010 Eckert L. O. , Thwin S. S. , Hiller S. L. et al. , The antimicrobial treatment of subacute endometritis: A proof of concept study Am J Obstet Gynecol. 2004 Feb; 190(2): 305 -13.

Осложнения хламидиоза У 15 – 40 % - ВЗОМТ; У 20 % - вторичное бесплодие; У 18 % - длительные боли в малом тазу; У 9 % - внематочная беременность Экстрагенитальные поражения: коньюнктивит, синдром Рейтера, энцефалит, кохлеарный неврит, перигепатит (синдром Фитц-Хью-Куртиса), поражение дыхательных органов и др.
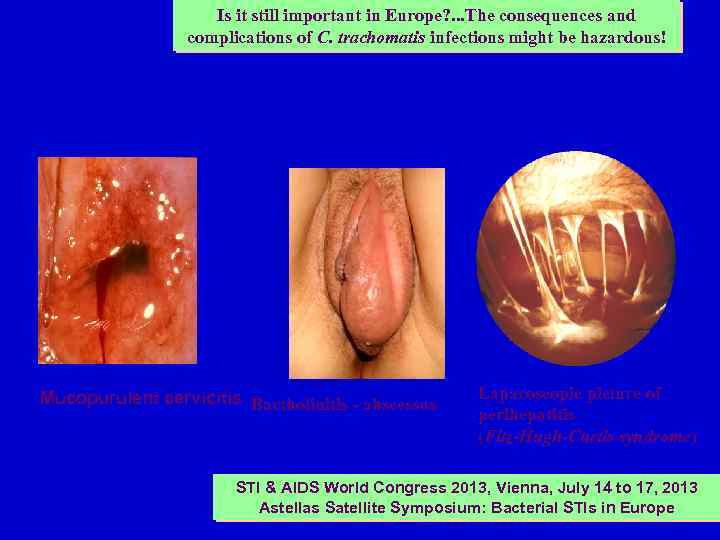
Is it still important in Europe? . . . The consequences and complications of C. trachomatis infections might be hazardous! Mucopurulent cervicitis Bartholinitis - abscessus Laparoscopic picture of perihepatitis (Fitz-Hugh-Curtis syndrome) STI & AIDS World Congress 2013, Vienna, July 14 to 17, 2013 Astellas Satellite Symposium: Bacterial STIs in Europe 19

Осложнения хламидиоза во время беременности • Самопроизвольное прерывание беременности у 10 – 12 % ; • Преждевременное отхождение околоплодных вод у 20 – 27%; • Преждевременные роды у 10 – 15 %; • Рождение детей с низкой массой тела; • Послеродовой эндометрит.

Хламидиоз у новорожденных • • Конъюнктивит у 20 – 50%; Пневмония у 10 – 20%; Назофарингит, отит и др. Генерализованный хламидиоз с поражением лёгких, сердца, печени, желудочно-кишечного тракта. • Энцефалопатия с судорогами, апноэ

Диагностика • Иммунофлюоресцентный (ПИФ, НИФ); • Иммуноферментный анализ антигена; • Культуральный чувствительность 70 – 90%; • МАНК: 1. (ДНК – диагностика, ПЦР), 100%ЧУВСТВИТЕЛЬНОСТЬ И СПЕЦИФИЧНОСТЬ; 2. NASBA (РНК – диагностика); • Серологический.

ХЛАМИДИОЗ: ПОКАЗАНИЯ К АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ • Подтверждённая хламидийная аногенитальная инфекция или поражение глаз • Хламидийная инфекция у полового партнёра • Недоступность специфических исследований на C. trachomatis при обнаружении гонококковой инфекции • Недоступность специфических исследований на C. trachomatis при клиническом подозрении на хламидийную инфекцию Centers for Disease Control and Prevention. Sexually Transmitted Diseases Treatment Guidelines 2002. MMWR Recomm. Rep. 2002 May 10; 51 (no. RR-6): 82 p

Лечение хламидиоза Антибиотики группы макролидов: • Азитромицин (сумамед, азитрокс) 1 гр. 1, 7, 14 дни • Джозамицин (вильпрафен)500 мг х 3 р. 7 дн. • Кларитромицин 250 мг х 2 р. 7 дней • Мидекамицин (макропен)400 мг х3 р. 10 дн. • Рокситромицин (рулид) 150 мг х2 р. 10 дн. • Спирамицин 3 млн. ЕД х3 р. 10 дн. • Эритромицин 500 мг х 4 р. 10 дн.

СПЕКТР АКТИВНОСТИ ДЖОЗАМИЦИНА 1 Грам положительные бактерии Грам отрицательные бактерии 1. Инструкция по медицинскому применению препарата Вильпрафен П № 001632 – 02. 08. 11

Лечение хламидиоза Тетрациклины: • Доксициклин (вибрамицин, юнидокс солютаб) 1 день 200 мг, затем по 100 мг х 2 р. 7 дней

Юнидокс Солютаб® Доксициклина моногидрат • Высокая активность по отношению к ИППП: - Chlamydia trachomatis - Ureaplasma urealyticum - Micoplasma hominis - Neisseria gonorrhoeae • Нейтральная реакция моногидрата • Хорошая переносимость • Биодоступность 95% • 2 -х кратный прием препарата в сутки • Уникальность Солютаб®- разнообразие способов приема

Лечение хламидиоза • • Фторхинолоны : Офлоксацин (таривид, заноцин, офлоксин 200) 200 мг х 2 р. или 400 мг х 1 р. 7 дней Ломефлоксацин 400 -600 мг 7 дней Пефлоксацин (абактал) 1 прием 800 мг, затем по 400 мг х 2 р. 7 дней Моксифлоксацин (авелокс) 400 мг х 1 р. 7 дней.

6 международные рекомендации лечения хламидийной инфекции «Рекомендации по лечению заболеваний, передаваемых половым путем, Центров по контролю и профилактике заболеваний США» , 2010 Препаратами выбора в лечении хламидийной инфекции являются: § у небеременных пациенток – Азитромицин 1 г однократно или Доксициклин 100 мг 2 раза в день 7 дней, § у беременных женщин – Азитромицин 1 г однократно.

Новые европейские рекомендации по диагностике и лечению инфекций, вызываемых Chlamydia trachomatis Неосложненный урогенитальный хламидиоз джозамицин по 500 мг 3 раза в сутки в течение 7 дней • азитромицин 1, 0 г внутрь однократно • доксициклин по 100 мг 2 раза в сутки в течение 7 дней • другой макролид в соответствующей дозе Lanjouw E. , et al. Available from http: //www. iusti. org/regions/Europe/Euro/guideline_chlamyd_2010. pdf

Клинические рекомендации по терапии урогенитальных заболеваний, вызванных, C. trachomatis, М. -2012 г Урогенитальные инфекционные заболевания нижнего отдела мочеполовой системы, вызванные хламидиями. Клинические рекомендации РОДВ (2012 г) Препараты выбора: • Доксициклина моногидрат по 100 мг внутрь 2 раза в сутки, в течение 7 дней • Джозамицин по 500 мг внутрь 3 раза в сутки, в течение 7 дней • Азитромицин 1, 0 внутрь однократно РОДВК. Клинические рекомендации по ведению больных инфекциями, передаваемыми половым путем и урогенитальными инфекциями. М. : ИД «Деловой экспресс» . 2012. 112 с.

Клинические рекомендации по терапии урогенитальных заболеваний, вызванных, C. trachomatis, М. -2012 г Урогенитальные инфекционные заболевания нижнего отдела мочеполовой системы, вызванные хламидиями. Клинические рекомендации РОДВ (2012 г) Альтернативные препараты: офлоксацин 400 мг внутрь 2 раза в сутки, в течение 7 дней левофлоксацин 500 мг внутрь 1 раз в сутки, в течение 7 дней РОДВК. Клинические рекомендации по ведению больных инфекциями, передаваемыми половым путем и урогенитальными инфекциями. М. : ИД «Деловой экспресс» . 2012. 112 с.

Клинические рекомендации по терапии урогенитальных заболеваний, вызванных, C. trachomatis, М. -2012 г Урогенитальные заболевания верхнего отдела мочеполовой системы и органов малого таза, вызванные хламидиями. Клинические рекомендации РОДВ (2012 г) Препараты выбора: • Доксициклина моногидрат по 100 мг внутрь 2 раза в сутки, в течение 14 -21 дней • Джозамицин по 500 мг внутрь 3 раза в сутки, в течение 14 -21 дней РОДВК. Клинические рекомендации по ведению больных инфекциями, передаваемыми половым путем и урогенитальными инфекциями. М. : ИД «Деловой экспресс» . 2012. 112 с.

Клинические рекомендации по терапии урогенитальных заболеваний, вызванных, C. trachomatis, М. -2012 г Урогенитальные заболевания верхнего отдела мочеполовой системы и органов мал. Таза, вызванные хламидиями. Клинические рекомендации РОДВ (2012 г) Альтернативные препараты: офлоксацин 400 мг внутрь 2 раза в сутки, в течение 14 -21 дня левофлоксацин 500 мг внутрь 1 раз в сутки, в течение 14 -21 дня РОДВК. Клинические рекомендации по ведению больных инфекциями, передаваемыми половым путем и урогенитальными инфекциями. М. : ИД «Деловой экспресс» . 2012. 112 с.

российские стандарты лечения хламидийной инфекции (2014 г. ) Препараты выбора: § Доксициклин 100 мг внутрь 2 раза в день в течение 7 дней или § Азитромицин 1, 0 г внутрь однократно Альтернативные препараты: § Джозамицин 500 мг 3 раза в сутки 7 дней § Офлоксацин 300 мг 2 раза в сутки 7 дней § Эритромицин 500 мг 4 раза в сутки 7 дней Протокол ведения больных, стандарт формулярного комитета РАМН «Урогенитальная хламидийная инфекция» 2014

Клинические рекомендации по терапии инфекции, вызванной C. trachomatis, М. -2014 г Рекомендованные схемы Неосложненная ХИ нижних отделов мочеполовой системы • доксициклин 100 мг внутрь 2 раза в сутки, в течение 7 -10 дней • азитромицин 1, 0 г внутрь однократно Клинические рекомендации. Акушерство и гинекология, М -2014 г Под ред. Акад. В. Н. Серова, акад. РАМН Г. Т. Сухих

Клинические рекомендации по терапии инфекции, вызванной C. trachomatis, М. - 2014 г Альтернативные препараты: • офлоксацин. В 200 мг внутрь 2 раза в сутки, в течение 7 дней • спирамицин. В 3 млн ЕД внутрь 3 раза в сутки, в течение 10 дней • рокситромицин. В 150 мг внутрь 2 раза в сутки, в течение 10 дней • эритромицин. В 500 мг внутрь 4 раза в сутки, в течение 10 дней ХИ верхних отделов мочеполовой системы – схемы как при неосложненной, длительность курса 14 дней, азитромицин по 1 г. 1, 7, 14 дни Клинические рекомендации. Акушерство и гинекология, М -2014 г Под ред. Акад. В. Н. Серова, акад. РАМН Г. Т. Сухих

Клинические рекомендации по терапии инфекции, вызванной C. trachomatis, СПб. -2014 г Неосложненная ХИ нижних отделов мочеполовой системы • доксициклин 100 мг внутрь 2 раза в сутки, в течение 7 дней или • азитромицин 1, 0 г внутрь однократно или • Джозамицин 500 мг 3 раза в сутки 7 дней Альтернативные препараты: офлоксацин 400 мг внутрь 2 раза в сутки, в течение 7 дней Комитет по здравоохранению правительства СПб, НИИ акуш и гинек. им. Отта Клинические рекомендации по ведению б-х ИППП , СПб 2014

Клинические рекомендации по терапии инфекции, вызванной C. trachomatis, СПб. -2014 г • ХИ верхних отделов мочеполовой системы: Препараты выбора: • Доксициклина моногидрат по 100 мг внутрь 2 раза в сутки, в течение 14 -21 дней • Джозамицин по 500 мг внутрь 3 раза в сутки, в течение 14 -21 дней Альтернативные препараты: • офлоксацин 400 мг внутрь 2 раза в сутки, в течение 14 -21 дня Комитет по здравоохранению правительства СПб, НИИ акуш и гинек. им. Отта Клинические рекомендации по ведению б-х ИППП , СПб 2014

Контроль излеченности хламидиоза • ПЦР-диагностика – через 1 месяц • Культуральное исследование или метод амплификации РНК (NASBA) – через 1 4 дней При отрицательном результате дальнейшее наблюдение не требуется РОДВК. Клинические рекомендации по ведению больных инфекциями, передаваемыми половым путем и урогенитальными инфекциями. М. : ИД «Деловой экспресс» . 2012. 112 с.

КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ ГЕНИТАЛЬНЫХ МИКОПЛАЗМ • M. genitalium – актуальный возбудитель негонококкового уретрита (НГУ) у мужчин, уретрита и цервицита у женщин 1 • Частота обнаружения M. genitalium у мужчин с клиникой НГУ 10 -50% vs 0 -17, 7% в группе контроля 2 • Инфицирование женщин M. genitalium в анамнезе повышает риск развития трубного бесплодия 3 • Подтвержденное инфицирование M. genitalium является показанием к назначению антибактериальной терапии • 1 Ross J. D. , e. a. Sex Transm Infect 2006; 82(4): 269 -271; 2 Sex Transm Infect 2001; 77: 229 -231; Clausen H. F. , e. a. Hum Reprod 2001; 16: 1866 -74. 3

Показания к обследованию на M. genitalium • клинические и/или лабораторные признаки воспалительного процесса органов урогенитального тракта (уретрит, вагинит, цистит, цервицит, ВЗОМТ, пиелонефрит, простатит и др. ); • выявление M. genitalium у полового партнера; • смена полового партнера при отсутствии использования барьерных методов контрацепции; • предгравидарное обследование половых партнеров; обследование женщин во время беременности; • предстоящие оперативные (инвазивные) манипуляции на органах малого таза с высоким риском развития; • наличие отягощенного акушерско-гинекологического анамнеза (невынашивание беременности, перинатальные потери, бесплодие и др. ).
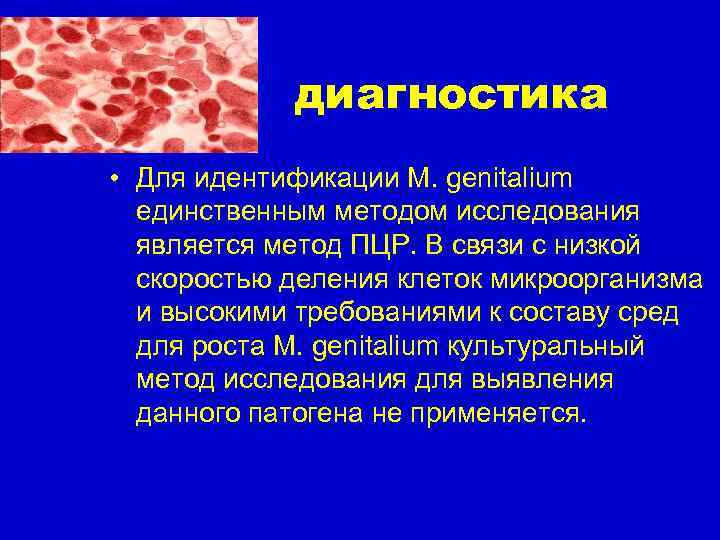
диагностика • Для идентификации M. genitalium единственным методом исследования является метод ПЦР. В связи с низкой скоростью деления клеток микроорганизма и высокими требованиями к составу сред для роста M. genitalium культуральный метод исследования для выявления данного патогена не применяется.

КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ U. urealiticum и M. hominis • U. urealiticum и M. hominis – условно-патогенные микроорганизмы, встречаются у 10 -50% практически здоровых лиц репродуктивного возраста 1 • При определенных условиях могут вызывать инфекционно-воспалительные процессы мочеполовых органов, нередко в ассоциации с другими возбудителями (например, C. trachomatis)2 • Антибактериальная терапия показана при наличии клинических симптомов и выделении возбудителей 1 Кочетова Г. Н. Эта многоликая микоплазма. Available from: http: //www. medlab. scn. ru/ 2 Богуш П. Г. , и соавт. Клиническая дерматология и венерология, 2005, № 3 3 Е. А. Ушкалова. Фарматека 2006; № 4

• Не смотря на неоднозначность мнений исследователей в отношении патогенной роли Ureaplasma urealyticum и Mycoplasma hominis, в этиологической классификации Всемирной организации здравоохранения (2006 г. ) и синдромальной классификации Centers for Disease Control and Prevention эти микроорганизмы выделены как возможные этиологические агенты неспецифических негонококковых уретритов, воспалительных заболеваний органов малого таза и бактериального вагиноза

Клинические проявления урогенитальной микоплазменной инфекции • • • Течение не острое, часто малосимптомное Легкий зуд и жжение в области половых органов Дизурические расстройства Вагинит (70 -80%) Эндоцервицит (50 -60%) У беременных в 45 -70% случаев угроза прерывания беременности • У новорожденных – интерстициальная пневмония Клинические рекомендации. Акушерство и гинекология, М -2014 г Под ред. Акад. В. Н. Серова, акад. РАМН Г. Т. Сухих

Показания к обследованию на U. urealyticum и M. hominis • клинические и/или лабораторные признаки воспалительного процесса органов урогенитального тракта (уретрит, простатит, цистит, цервицит, ВЗОМТ, эрозия шейки матки, пиелонефрит, вагинит и др. ); • рецидивирующие патологические процессы, связанные с нарушением баланса вагинального биотопа (бактериальный вагиноз); • предгравидарное обследование половых партнеров; • предстоящие оперативные (инвазивные) манипуляции на органах малого таза с высоким риском развития инфекционных осложнений; • наличие отягощенного акушерского или гинекологического анамнеза (невынашивание беременности, перинатальные потери, бесплодие);

диагностика • Для идентификации U. urealyticum или M. hominis проводится культуральное (бактериологическое) исследование с количественным определением выделенных микроорганизмов. Клинически значимым является обнаружение U. urealyticum или M. hominis в количестве более 104 КОЕ/мл • ПЦР

Классификация Согласно Международной классификации болезней 10 -го пересмотра выделяют: • N 34. 0 + B 96. 8 уретрит, вызванный уточненным бактериальным агентом (M. genitalium и/или Ureaplasma urealyticum и/или Mycoplasma hominis); • B 07. 0 +B 96. 8 вагинит, вызванный уточненным бактериальным агентом (M. genitalium и/или Ureaplasma urealyticum и/или Mycoplasma hominis); • N 72. 0 +B 96. 8 цервицит, вызванный уточненным бактериальным агентом (M. genitalium и/или Ureaplasma urealyticum и/или Mycoplasma hominis);

ЛЕЧЕНИЕ УРОГЕНИТАЛЬНЫХ ИНФЕКЦИЙ, АССОЦИИРОВАННЫХ С ГЕНИТАЛЬНЫМИ МИКОПЛАЗМАМИ Показания к антибактериальной терапии: · Подтвержденная инфекция, вызванная M. genitalium любой локализации · Выявление M. genitalium у полового партнера · Отсутствие возможности провести обследование на M. genitalium у больных с клиническими симптомами воспалительных заболеваний нижних отделов мочеполового тракта В. Кисина и др. Проект предложений “Современные подходы к ведению пациентов с патологией, ассоциированной с урогенитальными микоплазмами” Врач, 2007, № 2

Показания к антибактериальной терапии урогенитальных инфекционных заболеваний, вызванных M. hominis и/или U. urealyticum • клинические проявления воспалительного процесса и выявление M. hominis или U. urealyticum в количестве ≥ 104 КОЕ/мл • предстоящие оперативные или инвазивные лечебнодиагностические манипуляции в области мочеполовых органов и выявление M. hominis или U. urealyticum в количестве ≥ 104 КОЕ/мл; • отягощенный акушерско-гинекологический анамнез (невынашивание беременности, бесплодие, перинатальные потери и др. ) и выявление M. hominis или U. urealyticum в количестве ≥ 104 КОЕ/мл; • возможность инфицирования плода при осложненном течении настоящей беременности

Российские рекомендации по терапии урогенитальных заболеваний, вызванных M. genitalium, U. urealiticum и M. hominis Урогенитальные инфекционные заболевания, вызванные генитальными микоплазмами. Клинические рекомендации (2012 г) • доксициклин. В по 100 мг внутрь 2 раза в сутки, в течение 10 дней • джозамицинв по 500 мг внутрь 3 раза в сутки, в течение 10 дней РОДВК. Клинические рекомендации по ведению больных инфекциями, передаваемыми половым путем и урогенитальными инфекциями. М. : ИД «Деловой экспресс» . 2012. 112 с.

Альтернативные препараты по терапии урогенитальных заболеваний, вызванных M. genitalium • Альтернативные препараты: • офлоксацин 400 мг внутрь 2 раза в сутки, в течение 10 дней • левофлоксацин 500 мг внутрь 1 раз в сутки, в течение 10 дней РОДВК. Клинические рекомендации по ведению больных инфекциями, передаваемыми половым путем и урогенитальными инфекциями. М. : ИД «Деловой экспресс» . 2012. 112 с.

«Протокол ведения больных с ИППП. Инфекция, вызванная M. Genitalium» , 2014 г • доксициклин по 100 мг внутрь 2 раза в сутки, в течение 7 дней • Азитромицин по 500 мг внутрь в первый день, далее по 250 мг в сутки в течение 4 -х дней • Моксифлоксацин по 400 мг внутрь 1 раз в сутки 7 дней Протокол ведения больных, стандарт формулярного комитета РАМН «Инфекция, вызванная M. Genitalium» , 2014 г.

Клинические рекомендации по терапии инфекции, вызванной M. genitalium, М. -2014 г • Азитромицин по 500 мг внутрь в первый • день, далее по 250 мг в сутки в течение 4 -х дней • Моксифлоксацин 400 мг внутрь 1 раз в сутки 7 дней • Офлоксацин 400 мг внутрь 2 раза в сутки, в течение 10 дней • Левофлоксацин 500 мг внутрь 1 раз в сутки, в течение 10 дней • Клинические рекомендации. Акушерство и гинекология, М 2014 г Под ред. Акад. В. Н. Серова, акад. РАМН Г. Т. Сухих

Клинические рекомендации по терапии инфекции, вызванных M. genitalium, U. urealiticum и M. hominis , СПб. -2014 г • доксициклин. В по 100 мг внутрь 2 раза в сутки, в течение 10 дней • джозамицинв по 500 мг внутрь 3 раза в сутки, в течение 10 дней Комитет по здравоохранению правительства СПб, НИИ акуш и гинек. им. Отта Клинические рекомендации по ведению б-х ИППП , СПб 2014

Контроль излеченности микоплазменной инфекции • ПЦР-диагностика – через 1 месяц • метод амплификации РНК (NASBA) – через 1 4 дней При отрицательном результате дальнейшее наблюдение не требуется РОДВК. Клинические рекомендации по ведению больных инфекциями, передаваемыми половым путем и урогенитальными инфекциями. М. : ИД «Деловой экспресс» . 2012. 112 с.

Новые европейские рекомендации по диагностике и лечению инфекций, вызываемых Chlamydia trachomatis Лечение при беременности • азитромицин 1, 0 г внутрь однократно • джозамицин по 500 мг 3 раза в сутки в течение 7 дней • амоксициллин по 500 мг 4 раза в сутки в течение 7 дней Lanjouw E. , et al. Available from http: //www. iusti. org/regions/Europe/Euro/guideline_chlamyd_2010. pdf

Лечение хламидиоза, микоуреаплазмоза во время беременности Важно: Эритромицин – исключен (риск развития у плода пороков сердечно-сосудистой системы и пиелостеноза)

Лечение хламидиоза, микоуреаплазменной инфекции во время беременности, СПб. -2014 г При хламидиозе Вильпрафен (джозамицин) по 500 мг х 3 раза в сутки 7 дней или Азитромицин 1 гр. внутрь однократно При мико-уреаплазменной инфекции Вильпрафен (джозамицин) по 500 мг х 3 раза в сутки 10 дней Комитет по здравоохранению правительства СПб, НИИ акуш и гинек. им. Отта Клинические рекомендации по ведению б-х ИППП , СПб 2014

Лечение хламидиоза во время беременности и лактации (2014 г. ) Со 2 триместра • Азитромицин 1 гр. внутрь однократно или Амоксициллин по 500 мг х4 р. 7 -10 дней Клинические рекомендации. Акушерство и гинекология, М -2014 г Под ред. Акад. В. Н. Серова, акад. РАМН Г. Т. Сухих

Лечение хламидиоза, микоуреаплазменной инфекции во время беременности и лактации (2014 г. ) • Азитромицин 1 гр. внутрь однократно или Амоксициллин по 500 мг х4 р. 7 дней • При мико-уреаплазменной инфекции Азитромицин по 500 мг внутрь в первый день, далее по 250 мг в сутки в течение 4 -х дней Протокол ведения больных, стандарт формулярного комитета РАМН «Урогенитальная хламидийная инфекция» 2014

Лечение хламидиоза, микоуреаплазменной инфекции во время беременности (2012 г. ) Вильпрафен (джозамицин) по 500 мг х 3 раза в сутки 7 дней - при хламидиозе. • Вильпрафен (джозамицин) по 500 мг х 3 раза в сутки 10 дней – при микоуреаплазменной инфекции

Лечение хламидиоза, микоуреаплазмоза во время беременности Иммунокоррекция: • 2 триместр – свечи «Виферон-1» 2 р. ректально 14 дней, «Генферон лайт (250000 МЕ)» 2 р. вагинально 10 дней • 3 триместр - свечи «Виферон-2» или «Кипферон» 2 р. ректально 14 дней или «Генферон лайт (250000 МЕ)» 2 р. вагинально 10 дней

ГЕНФЕРОН Комбинированный препарат интерферона, обеспечивающий быстрый локальный иммунный ответ • Суппозитории 500 000 МЕ • Суппозитории 1 000 МЕ

СОСТАВ Интерферон α-2 b иммуномодулирующее, противовирусное, антибактериальное действие Таурин антиоксидантное, репаративное, мембранопротекторное и метаболическое действие Анестезин обезболивающее действие

КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ Урогенитальные инфекции • • • генитальный герпес папилломавирусная инфекция хламидиоз уреаплазмоз, микоплазмоз трихомоноз Дисбиотические и воспалительные процессы влагалища • • • рецидивирующий ВВК бактериальный вагиноз неспециф. вульвовагинит цервицит, эрозия шейки матки бартолинит Воспалительные заболевания органов малого таза • • • аднексит хронический простатит хронический цистит уретрит баланит, баланопостит

Кипферон • Комбинация рекомбинантного человеческого интерферона альфа-2 и комплексного иммунобиологического препарата (КИП), содержащего иммуноглобулины основных трех классов G, A, M.

Показания препарата Кипферон® • Урогенитальный хламидиоз (лечение) у женщин (в т. ч. с проявлениями дисбактериоза влагалища, вульвовагинита, цервицита шейки матки, эрозии шейки матки) на фоне общепринятой антибиотикотерапии. • Неспецифические воспалительные заболевания, герпес, вирусные (ретровирусные) и бактериальные (сальмонеллез, дизентерия, колли-инфекция) кишечные инфекции у взрослых и детей; частые воспалительные заболевания респираторного тракта, рецидивирующий бронхит, пневмония; дисбактериоз влагалища и кишечника различного происхождения; вирусные гепатиты B, C и А у детей; при подготовке к плановым гинекологическим и другим операциям (для профилактики инфекционных осложнений. )

Виферон • интерферон человеческий рекомбинантный альфа-2 b 150000 МЕ, 500000 МЕ , 1000000 МЕ, 3000000 МЕ вспомогательные вещества: альфатокоферола ацетат; аскорбиновая кислота
Генитальный герпес ГГ – герпесвирусная инфекция, локализованная на наружных и внутренних половых органов ВПГ-1 является причиной ГГ в 20 – 30 % случаев ВПГ-2 в 70 – 80 % Рецидивирующая герпетическая инфекция встречается у 9 – 12 % больных.

Стадии поражения урогенитального тракта при ГГ • 1 стадия – поражение наружных половых органов • 2 стадия – герпетические кольпиты, цервициты, уретриты • 3 стадия – поражения эндометрия, придатков матки, мочевого пузыря.
Формы течения ГГ • • Легкая – 1 -2 рецидива в год Средне-тяжелая – 3 -4 рецидива в год Тяжелая – 6 -8 и более рецидивов Постоянно-рецидивирующая (перманентная) – 3 -4 рецидива в месяц.

Субъктивные симптомы • Болезненные высыпания в области половых органов и/или перианальной области • Зуд/боль, парестезии в области поражения • Болезненность во время половых контактов (диспареуния) • При локализации высыпаний в области уретры – зуд, жжение и болезненность при мочеиспускании (дизурия) • При вагинальной локализации высыпаний – слизисто-гнойные вагинальные выделения • Общие симптомы интоксикации

Объективные симптомы • Гиперемия и отечность кожных покровов и слизистых оболочек области поражения • Единичные или множественные везикулезные элементы полициклической фестончатой формы с прозрачным содержимым • После вскрытия везикулезных элементов образуются поверхностные , покрытые сероватым налетом эрозии размером 2 -4 мм соответственно числу бывших пузырьков или сплошная эрозия с гладким дном и и ярко-красным ободком. При присоединении вторичной инфекции – гнойный экссудат • Увеличение и болезненность паховых лимфатических узлов

Осложнения ГИ • • невынашивание беременности; самопроизвольные выкидыши; неразвивающаяся беременность; преждевременные роды; многоводие; пороки развития плода; инфекционные фетопатии; задержка внутриутробного развития плода; • антенатальная гибель плода.

Пути инфицирования плода при ГИ • Ι. Антенатальный (внутриутробный) – 5% - восходящий или трансцервикальный -трансплацентарный • ΙΙ. Интранатальный – 90% • ΙΙΙ. Постнатальный 5%
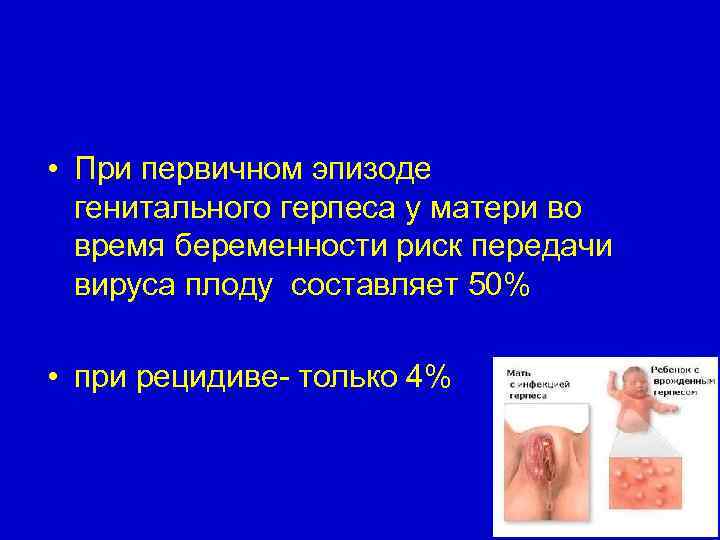
• При первичном эпизоде генитального герпеса у матери во время беременности риск передачи вируса плоду составляет 50% • при рецидиве- только 4%

Методы диагностики • Культуральный (вирусологический) выделение ВПГ • МФА и ИФА – выявление антигена ВПГ • Серологический – выявление антител к ВПГ в сыворотке крови • ПЦР – определение вирусного генома Американские и Европейские стандарты диагностики – культуральный и ПЦР.

Лечение герпесвирусных инфекций При первом эпизоде ГГ: • Ацикловир 200 мг х 5 раз или 400 мг х 3 раза 7 -10 дней • Валацикловир (валтрекс) 1000 мг х 2 раза 7 -10 дней • Фамцикловир (фамвир) 250 мг х 3 раза 7 -10 дней Centers for Disease Control and Prevention. [Title]. MMWR 2010;

Лечение рецидива ГГ • Ацикловир 400 мг внутрь три раза в день в течение 5 дней • Ацикловир 800 мг внутрь два раза в сутки в течение 5 дней • Ацикловир 800 мг внутрь три раза в день в течение 2 дней • Фамцикловир 125 мг перорально два раза в день 5 дней • Фамцикловир 1000 мг внутрь два раза в сутки в 1 день • Фамцикловир 500 мг однократно, затем-по 250 мг дважды в день в течение 2 дней • Валацикловир 500 мг внутрь два раза в сутки 3 дня

Лечение герпесвирусных инфекций Ежедневная супрессивная терапия (при рецидивах более 6 раз в год) от 6 месяцев до 1 года: • Ацикловир 400 мг х 2 раза в день • Валацикловир (валтрекс) 500 или 1000 мг х 1 раз в день • Фамцикловир (фамвир) 250 мг х 2 раза Centers for Disease Control and Prevention. [Title]. MMWR 2010;

Иммуномодулирующая терапия • • • Метилурацил 0, 5 г х 3 раза 14 -21 день Пентоксил 0, 2 г х 2 раза 14 дней Ликопид 10 мг х 1 -2 раза 10 дней Имунофан 0, 05 мг х 1 раз в 2 суток 10 -15 инъекций Изопринозин сут. доза 50 мг/кг веса в 3 -4 приема от 5 -8 до 15 дней • Гроприносин 1000 мг х 3 раза 5 -8 дней • Иммуномакс 200 ЕД в/м 1, 2, 3, 8, 9, 10 дни лечения • Диуцифон 0, 1 г х 3 раза 30 дней • Полиоксидоний 1 свеча вагинально 10 дней


Иммуномодулирующая терапия • Панавир 0, 004% 5, 0 мл в/в с интервалом 48 часов 3 -5 инъекций или суппозитории ректальные 200 мкг х 1 раз в день 5 дней • Галавит 100 мг в/м ежедневно № 5, далее ч/д № 15, суппозитории ректальные 0, 1 г. • Декарис 150 мг 1 раз в день 4 недели • Нуклеинад 300 мг х 3 раза 30 дней • Миелопид 1, 0 мл 1 раз в день в/м 14 дней

Индукторы и корректоры интерферона • Циклоферон 2, 0 в/м ч/день 5 -10 инъекций или в таблетках по схеме • Неовир 2, 0 в/м ч/день 5 -10 инъекций • Реаферон 1 млн МЕ 1 р. В 3 -4 дня в/м 3 -5 инъекций • Лейкинферон 10 тыс. ЕД на 1, 3, 6, 9, 12 дни лечения • Интерлок в/м 5000 МЕ в день 14 дней • Иммуноглобулин человеческий нормальный 3, 0 в/м 5 -7 дней • Интерферон альфа -2 а 7 -10 дней • Амиксин 4 недели

Индукторы и корректоры интерферона Для локального применения в виде свечей: • Виферон по 2 свечи в прямую кишку в сутки 10 дней • Кипферон по 1 свече 2 раза в день 10 дней в прямую кишку или во влагалище • Генферон по 1 свече 2 раза в день во влагалище 10 -15 дней

Вакцинотерапия поливалентная герпетическая вакцина внутрикожно по 0, 2 мл через 2 -3 дня № 5, через 2 недели курс повторяется по 0, 3 мл 1 раз в 10 дней № 5 Повторный курс проводится через 6 месяцев.

Лечение герпесвирусных инфекций во время беременности Безопасность системной терапии беременных ацикловиром, валацикловиром и фамцикловиром полностью не доказана. Ацикловир можно с осторожностью применять как во время первичного эпизода, так и при рецидивах герпеса.

Лечение герпесвирусных инфекций во время беременности 1 триместр беременности: • Противовирусная терапия только при диссеминированной ВПГ-инфекции – Ацикловир 5 -10 мг/кг в/в капельно 3 раза в день 10 дней • Иммунокоррекция – нормальный человеческий иммуноглобулин 25 мл или октагам по 2, 5 мг в/в капельно 3 раза ч/день • Местно – анилиновые красители (бриллиантовый зеленый). Сидорова И. С. , Макаров И. О. , Матвиенко Н. А. Внутриутробная инфекция: ведение беременности, родов и послеродового периода. – М. : «МЕДпресс-информ» , 2008.

Лечение герпесвирусных инфекций во время беременности 2 триместр беременности: • Противовирусная терапия : ацикловир 200 мг 5 раз в день 2 -3 недели, при диссеминированной ВПГ-инфекции – Ацикловир 5 -10 мг/кг в/в капельно 3 раза в день 10 дней • Иммунокоррекция – нормальный человеческий иммуноглобулин 25 мл или октагам по 2, 5 мг в/в капельно 3 раза ч/день, свечи «Виферон -1» х 2 раза в сутки 10 дней ректально, Генферон лайт 250000 МЕ вагинально 2 раза в день 10 дней • Местно – крем «Ацикловир» до 6 -8 раз в сутки. Сидорова И. С. , Макаров И. О. , Матвиенко Н. А. Внутриутробная инфекция: ведение беременности, родов и послеродового периода. – М. : «МЕДпресс-информ» , 2008.

Лечение герпесвирусных инфекций во время беременности 3 триместр беременности: • Противовирусная терапия : ацикловир 200 мг 5 раз в день 2 -3 недели, при диссеминированной ВПГ-инфекции – Ацикловир 5 -10 мг/кг в/в капельно 3 раза в день 10 дней • Иммунокоррекция – нормальный человеческий иммуноглобулин 25 мл или октагам по 2, 5 мг в/в капельно 3 раза ч/день, свечи «Виферон -2» х 2 раза в сутки 10 дней ректально, Генферон лайт 250000 МЕ вагинально 2 раза в день 10 дней • Местно – крем «Ацикловир» до 6 -8 раз в сутки. Сидорова И. С. , Макаров И. О. , Матвиенко Н. А. Внутриутробная инфекция: ведение беременности, родов и послеродового периода. – М. : «МЕДпресс-информ» , 2008.

Клинические рекомендации по терапии инфекции, вызванной ВПГ-1 и ВПГ-2 во время беременности, СПб. -2014 г Беременным с высокой частотой рецидивов (более 6 раз в год) и тем, у кого в 1 и 2 триместре возник первичный клинический эпизод, рекомендован прием ацикловира в последние 4 недели беременности (не ранее 36 недель). Ацикловир внутрь 200 мг х 5 раз или 400 мг х 3 раза 5 -10 дней Комитет по здравоохранению правительства СПб, НИИ акуш и гинек. им. Отта Клинические рекомендации по ведению б-х ИППП , СПб 2014

Показания к операции кесарева сечения • Первичное инфицирование беременной в последний месяц перед родами • Наличие высыпаний генитального герпеса накануне родов • Выделение ВПГ из цервикального канала накануне родов • Тяжелое течение рецидивир. герпетич. инфекции, резистентной к ацикловиру Сидорова И. С. , Макаров И. О. , Матвиенко Н. А. Внутриутробная инфекция: ведение беременности, родов и послеродового периода. – М. : «МЕДпресс-информ» , 2008.

Аногенитальные бородавки Кондиломы – доброкачественные аногенитальные бородавки, вызванные вирусом папилломы человека. ВПЧ высокого онкогенного риска: • 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68 ВПЧ низкого онкогенного риска: 6, 11, 42, 43, 44

Лабораторная диагностика Неамплификационные – дот-блот, саузернблот гибридизация, гибридизация in situ на фильтре и в ткани. Амплификационные – полимеразная цепная реакция (ПЦР). Сигнальные амплификационные – система гибридной ловушки -Digene Hybrid Capture System II

Лечение ВПЧ Деструктивные методы: • Физические – криодеструкция, лазеротерапия, диатермокоагуляция, электрохирургическое иссечение и др. • Химические – трихлоруксусная кислота 80 – 90%, солкодерм, фиризол, колломак, экстракт чистотела. • Цитотоксические препараты – подофиллин, подофилотоксин 0, 5% раствор или 0, 15% крем, имихимод 5% крем. • Иммунологические – α, β, γ-интерфероны.

Европейское руководство по лечению бородавок наружных половых органов Лечение, проводимое пациентом Имихимод 5% мазь Подофилотоксин (0, 15% мазь или 0, 5% раствор) Лечение, проводимое врачом Электродесикация Лазерная хирургия Хирургическое удаление Криотерапия Трихлоруксусная кислота Van Krogh G, Lacey CJN, Gross G et al. Sex Transm Inf 2000; 76: 162 -8.

Aldara™(имихимод) 5% крем Показание и применение • Показание – Для местного лечения бородавок наружных половых органов и перианальных бородавок (остроконечных кондилом) у взрослых пациентов • Применение – Наносить 3 раза в неделю перед сном. Препарат должен оставаться на коже в течение 6 -10 часов – Лечение следует продолжать до исчезновения видимых генитальных или перианальных бородавок или не дольше 16 недель для каждого эпизода бородавок ALDARA™ Sm. PC 2002.
Изопринозин – эксперт в лечении ПВИ! Блокирует образование вирусных белков Препятствуе т развитию рецидивов Элиминирует ВПЧ до 98% Изопринозин Мощная клиническая база с 1998 г. Имеет полный спектр показаний при ПВИ Ослабляет симптомы вирусной инфекции

Лечение ВПЧ Панавир • 5 в/в инъекций 0, 04 мг/мл по 5, 0 мл по схеме: первые три с интервалом 48 часов, последующие две с интервалом 72 часа или суппозитории ректальные панавир 200 мкг 10 дней (на ночь). Местно гель панавир 0, 002%3 -4 раза в сутки на пораженные участки, после деструкции 2 -3 раза в день 2 -3 недели.

Вакцинация • Гардасил - квадривалентная вакцина против ВПЧ 6, 11, 16, 18 типов. Эффективность более 5 лет. Рекомендуется для вакцинации девочек, девушек и молодых женщин от 9 до 26 лет. Вводится 3 дозы 0 -2 -6 месяцев. • Церварикс - вакцина против ВПЧ 16, 18 типов, обеспечивает перекрестную защиту от инфицирования ВПЧ 31 и 45 типов. Высокая эффективность более 7 лет Для девочек и женщин 10 – 25 лет. 3 дозы по схеме 0 -1 -6 месяцев в/м в область дельтовидной мышцы.
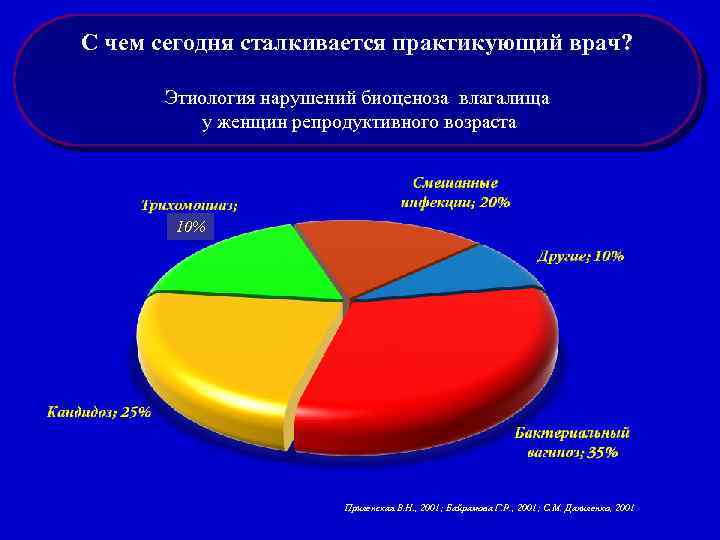
С чем сегодня сталкивается практикующий врач? Этиология нарушений биоценоза влагалища у женщин репродуктивного возраста 10% Прилепская В. Н. , 2001; Байрамова Г. Р. , 2001; С. М. Даниленко, 2001
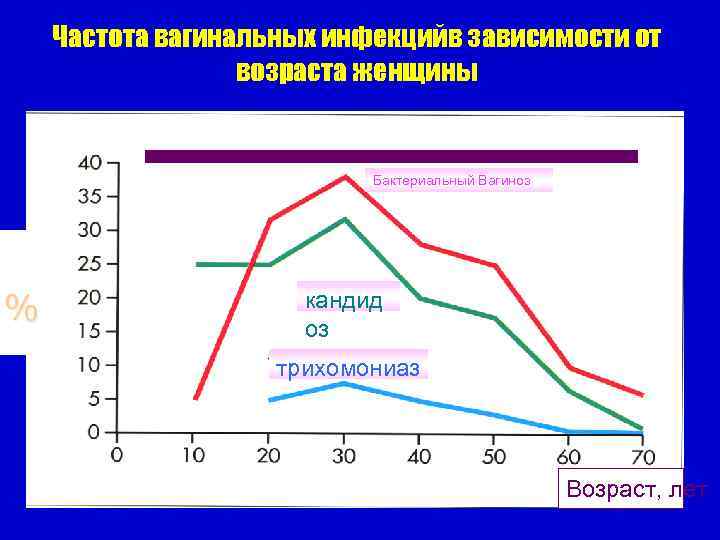
Частота вагинальных инфекцийв зависимости от возраста женщины Бактериальный Вагиноз % кандид оз трихомониаз Возраст, лет

Вагинальные инфекции и риск цервикальной неоплазии Увеличение риска развития неоплазии шейки матки: при трихомониазе – почти в 3 раза; при бактериальном вагинозе – в 8 раз; при кандидозе – почти в 2 раза. Проф. Е. В. Липова «Роль инфекций, передаваемых половым путем, в формировании болезней шейки матки: доказанное и недоказанное» , Международный междисциплинарный форум «Шейка матки и вульвовагинальные болезни» , 2012

БАКТЕРИАЛЬНЫЙ ВАГИНОЗ – клинический синдром, характеризующийся замещением лактобацилл вагинальной флоры условно – патогеннными анаэробными микроорганизмами. «БАКТЕРИАЛЬНЫЙ» обусловлен полимикробной флорой «ВАГИНОЗ» в отличие от вагинита не сопровождается воспалительной реакцией Дисбаланс микрофлоры влагалища

Клинические проявления лабораторные критерии Амселя (Amsel)* • Гомогенные сероватые выделения, равномерно распределяющиеся на слизистой влагалища и имеющие неприятный запах; • Обнаружение «ключевых» клеток в мазках, окрашенных по Граму, или в нативном препарате; • р. Н влагалищного отделяемого >4. 5; • Положительный аминотест – запах гнилой рыбы при смешивании влагалищного отделяемого и 10% КОН в равных количествах. * Диагноз может быть поставлен при наличии не менее 3 х признаков.

Частота микробных ассоциаций при бактериальном вагинозе • При БВ преобладает облигатно-анаэробный вариант биотопа с ограничением спектра факультативно-анаэробных микроорганизмов, причем в среднем 5 -6 ассоциантов составляют вагинальный микроценоз • В 20 -30% случаев у пациенток с БВ обнаруживаются уреаплазмы и микоплазмы • в 44% – сочетание с дрожжеподобными грибами рода Candida

Atopobium vaginae • Принадлежит к семейству коринобактерий. В настоящее время с Atopobium vaginae связывают развитие рецидивирующих форм бактериального вагиноза и воспалительных заболеваний малого таза. • Вагинальный атопобиум считается специфическим признаком бактериального вагиноза. Это особенно важно для диагностики бессимптомной формы бактериального вагиноза. • Основным методом диагностики вагинального атопобиума является полимеразная цепная реакция. • Высокая устойчивость к метронидазолу • Бактериальная пленка, содержащая G. vaginalis и A. Vaginae, разрушаются только под воздействием лактобактерий (Мак. Миллан А. и соавт. , 2011).

Диагностика бактериального вагиноза • Микроскопическое исследование влагалищного отделяемого • Культуральное исследование – для оценки видового и количественного состава (ОБМ ≥ 10 х9 КОЕ/мл), ассоциаций с M. hominis и Ureaplasma spp. • Молекулярно-биологические методы исследования (ПЦР и NASBA)

Лечение бактериального вагиноза • 1 этап – антимикробная терапия • 2 этап – восстановление нормальной микрофлоры влагалища

Лечение бактериального вагиноза • Метронидазол 500 мг х2 раза в день 7 дней • Метронидазол 0, 75% гель 5 г. во влагалище 1 раз в день 7 дней • Клиндамицин 2% крем 5 гр. или свечи 1 раз в день 7 дней • Тинидазол 2 г. однократно 3 дня • Комитет по здравоохранению правительства СПб, НИИ акуш и гинек. им. Отта Клинические рекомендации по ведению б-х ИППП , СПб 2014

Лечение бактериального вагиноза • • «Бетадин» 1 свеча в день 14 дней. Орнидазол по 500 мг х 2 раза в день 5 дней Атрикан по 0, 5 г. 2 раза в день 4 дня Флуомизин (Деквалиния хлорид) 1 ваг. таблетка 10 мг, 6 дней
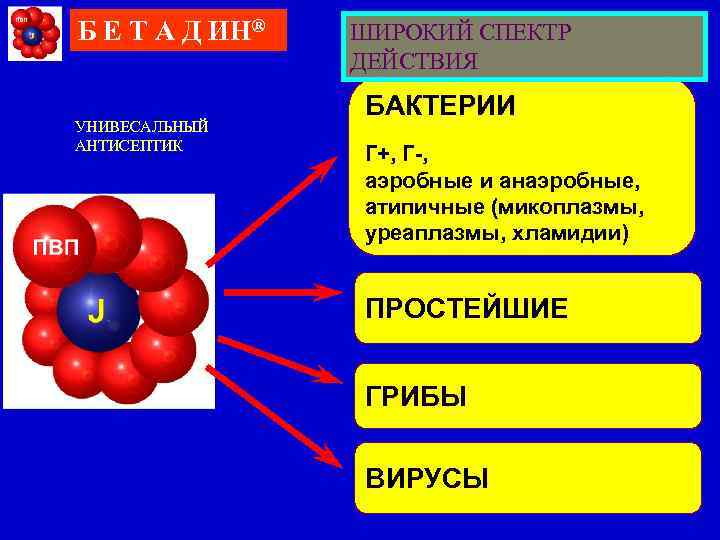
Б Е Т А Д ИН® УНИВЕСАЛЬНЫЙ АНТИСЕПТИК ШИРОКИЙ СПЕКТР ДЕЙСТВИЯ БАКТЕРИИ Г+, Г-, аэробные и анаэробные, атипичные (микоплазмы, уреаплазмы, хламидии) ПРОСТЕЙШИЕ ГРИБЫ ВИРУСЫ

Бетадин — универсальный антисептик широкого спектра действия Бетадин® Широкий спектр действия = широкие возможности применения: Вагиниты любой этиологии (бактериальной, грибковой, вирусной, трихомониаз); Бактериальный вагиноз; В комплексе этиотропной терапии хламидийной, уреаплазменной и микоплазменной инфекции; Дополнение к лечению генитального герпеса и остроконечных кондилом в качестве местного этиотропного препарата и для профилактики суперинфекции. Препарат выбора в лечении вагинитов смешанной этиологии (до 30% всех вагинитов — смешанные!); Возможность начать лечение быстро — сразу после взятия мазка.

БЕТАДИН =Восстанавливает нормальную кислотность вагинальной среды* =Создает условия для восстановления пула лактобацилл* Petersen EE, Weissenbacher ER, Hengst P, Spitzbart H, Weise W, Wolff F, Dreher E, Ernst U, Della Casa V, Pohlig G, Graf F, Kaiser RR. Arzneim. -Forsch. /Drug Res. 2002; 52(9): 706 -15 (n=59)

ПОЛИЖИНАКС + АТРИКАН 250 ТЕНОНИТРОЗОЛ • системное действие • короткий курс лечения • оптимальный режим приема • отсутствие резистентных штаммов • не подавляет сапрофитную флору Анаэробная Влагалищная флора трихомонада

Лечение БВ (альтернативная схема) • Метронидазол 2 г. однократно • Тинидазол 2 г. однократно • Орнидазол 2 г. однократно • Боровкова Е. И. , Куликов И. А. , Макаров И. О. «Бактериальные и вирусные инфекции у беременных» , Москва, 2012 г.

Лечение бактериального вагиноза • Вагинорм С 1 вагинальная таблетка в день 6 дней • Нео-Пенотран 1 свеча 2 раза в день 7 дней или Нео-Пенотран форте 1 свеча 1 раза в день 7 дней или Нео. Пенотран форте Л • Тержинан по 1 вагинальной таблетке в день 10 дней
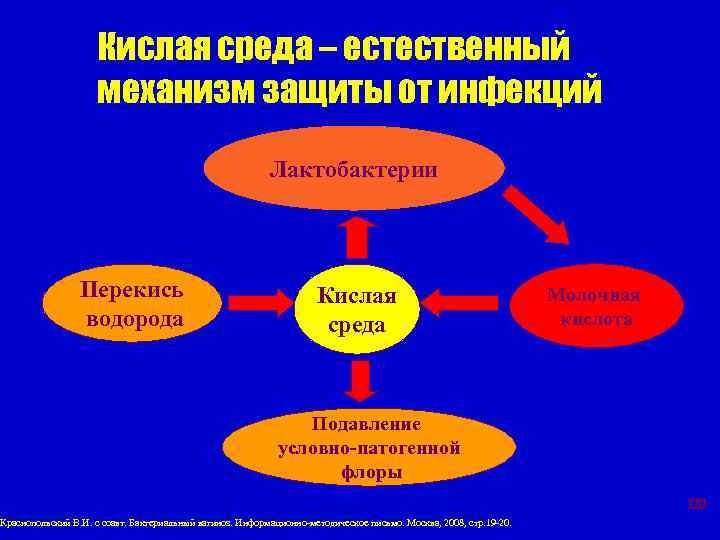
Кислая среда – естественный механизм защиты от инфекций Лактобактерии Перекись водорода Кислая среда Молочная кислота Подавление условно-патогенной флоры Краснопольский В. И. с соавт. Бактериальный вагиноз. Информационно-методическое письмо. Москва, 2008, стр. 19 -20. 120

Вагинорм-С® ü Восстанавливает естественную кислую среду во влагалище, способствуя восстановлению нормальной микрофлоры влагалища (Lactobacillus acidophilus, Lactobacillus gasseri)1 ь Эффективно подавляет рост условно-патогенной флоры1 ь Снижает частоту рецидивов бактериального вагиноза 2 ь Разрешен с первых дней беременности 1 1. Инструкция по применению препарата Вагинорм-С ® 2. V. Prilepskaya, V. Krasnopolsky et al. . Randomized, comparative, double-blind, placebo-controlled, parallel group study to evaluate the efficacy of a medical device as profilaxis of reccurent bacterial vaginosis, XXVI Congress IUSTI. 08 -10. 09. 2011 121

Лечение бактериального вагиноза в 1 триместре беременности • Гексикон по 1 свече 1 -2 раза в сутки 7 -10 дней • Вагинорм С 1 вагинальная таблетка в день 6 дней • Тержинан по 1 вагинальной таблетке в день 10 дней • «Бетадин» 1 свеча в день 14 дней • Флуомизин 1 ваг. таблетка 10 мг, 6 дней

Лечение бактериального вагиноза во 2 и 3 триместре беременности • Метронидазол 500 мг х2 раза в день 7 дней или 250 мг х3 раза 7 дней • Клиндамицин капсулы 300 мг 2 раз в день 7 дней Комитет по здравоохранению правительства СПб, НИИ акуш и гинек. им. Отта Клинические рекомендации по ведению б-х ИППП , СПб 2014

Лечение бактериального вагиноза во 2 и 3 триместре беременности • Орнидазол по 500 мг х 2 раза в день 5 дней • Нео –Пенотран • Вагинорм С 1 вагинальная таблетка в день 6 дней • Тержинан по 1 вагинальной таблетке в день 10 дней
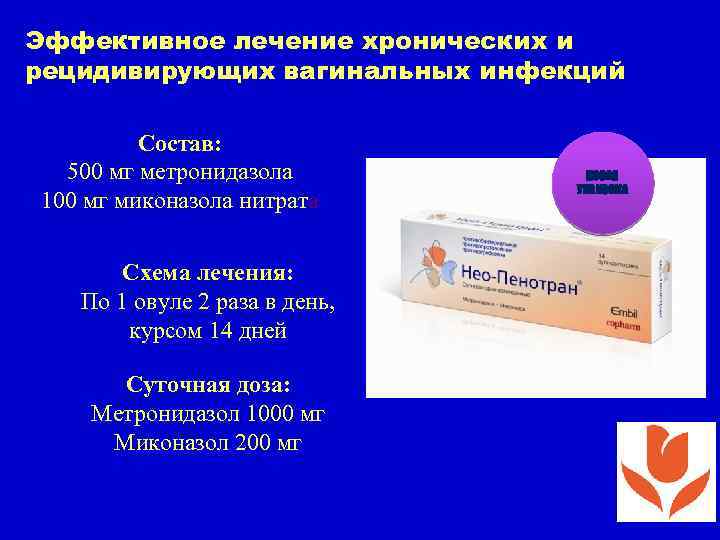
Эффективное лечение хронических и рецидивирующих вагинальных инфекций Состав: 500 мг метронидазола 100 мг миконазола нитрата НОВАЯ УПАКОВКА Схема лечения: По 1 овуле 2 раза в день, курсом 14 дней Суточная доза: Метронидазол 1000 мг Миконазол 200 мг 125
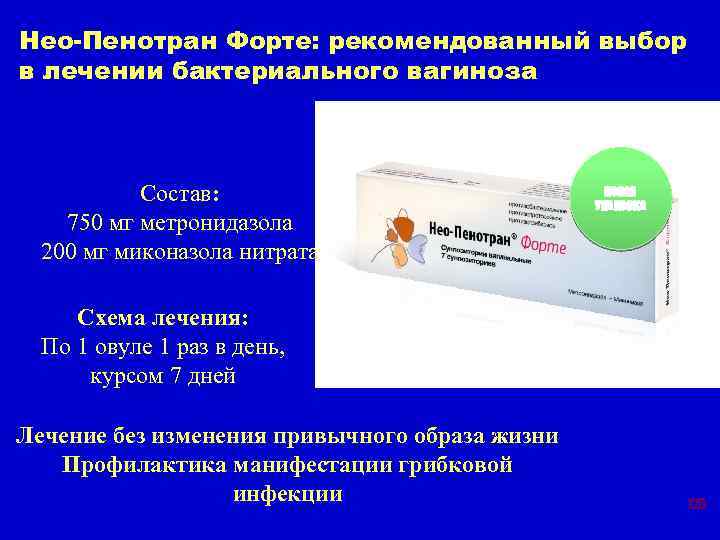
Нео-Пенотран Форте: рекомендованный выбор в лечении бактериального вагиноза Состав: 750 мг метронидазола 200 мг миконазола нитрата НОВАЯ УПАКОВКА Схема лечения: По 1 овуле 1 раз в день, курсом 7 дней Лечение без изменения привычного образа жизни Профилактика манифестации грибковой инфекции 126

Единственный препарат широкого спектра действия с анестетиком для лечения вагинальных инфекций Состав: 750 мг метронидазола 200 мг миконазола нитрата 100 мг лидокаина Схема лечения: По 1 овуле 1 раз в день, курсом 7 дней Устраняет зуд и жеение в первые минуты после введения Высокоэффективное лечение с заботой о качестве жизни 127

Современные пробиотики, используемые в акушерстве и гинекологии Препараты лактобактерий: • Ацилакт L. Acidophilus, Россия • Вагилак (лактогин , БАД), Хорватия, • Гинофлор Э L. acidophilus + эстриол 0, 03 мг , Швейцария • Лактобактерин, Россия • Экофемин L. acidophilus Дания • Lactin-V*) L. Сrispatus США • Normo. Vagin*, Италия • Лактоженаль, Франция • Pre. Gyn*) Lactobacillus acidophilus , Италия • Progyn*), Франция • Проваг, Польша





Современные пробиотики, используемые в акушерстве и гинекологии • ЛИВЕО (Произведено в ЕС (Дания, Франция, Латвия) • Флористин, Россия • Экофлор, Россия • Трилакт, Россия • Бифидум БАГ, Россия

Флористин-Жидкий пробиотик Содержит эффективный консорциум активных фармакопейных штаммов. 1 мл препарата содержит не менее 1 млрд лактобактерии вида L. acidophilus и 100 млн бифидобактерий вида B. bifidum и B. longum, запатентованного кислотоустойчивого штамма bifidum 791 БАГ и их метаболиты (интерферон стимулирующие вещества, аминокислоты, в т. ч. незаменимые, витамины, микроэлементы).

Показания к применению в комплексной терапии ü При хронических заболеваниях желудочно-кишечного тракта (гастрите, дуодените, язвенной болезни, панкреатите, холецестите, гепатите, колите, проктосигмоидите); ü при восстановлении нарушенной микрофлоры кишечника, вызванного кишечными инфекциями установленной (шигеллез, сальмонеллез, стафилококковый энтероколит и др. ) и неустановленной этиологии (гастроэнтероколит, энтерит); ü при дисбактериозе и его профилактике; различных явлениях кишечной диспепсии (диарее, запоре, вздутии, урчании кишечника и других) ü при диарее на фоне антибактериальной, гормональной, лучевой и химиотерапии; ü женщинам в период беременности и кормлений грудью;

Показания к применению в комплексной терапии ü при длительных курсах антибиотико- и химиотерапии, лечении анальгетиками, стероидными препаратами, антидепрессантами и другими препаратами; ü при пищевой аллергии, в том числе, атопическом дерматите; при искусственном вскармливании младенцев; ü при воспалительных заболевания рта и носоглотки; ü при бактериальных и грибковых заболеваниях урогенитального тракта; ü аллергических заболеваниях, в том числе пищевой аллергии и атопическом дерматите; ü глистных и других паразитарных инвазиях; ü респираторных инфекциях и их профилактике часто болеющим;

Что такое ЛИВЕО? ЛИВЕО – это современные пробиотики, источник пробиотических микроорганизмов с физиологическим соответствием возрасту для коррекции дисбаланса микрофлоры кишечника. Для детей с рождения и до 2 -х лет Для детей от 1 года до 10 лет Для взрослых и детей старше 12 лет

Преимущества пробиотиков ЛИВЕО? ü созданы с учетом физиологических особенностей различных возрастных групп ü в составе содержатся только научноисследованные штаммы бактерий с доказанной эффективностью. Производство проходит под строгим фармацевтическим контролем. ü производитель штаммов пробиотических микроорганизмов – датская компания Chr. Hansen – мировой лидер в области исследования и производства пробиотиков ü не требуют хранения в холодильнике Благодаря высокотехнологичной упаковке пробиотические культуры защищены от проникновения света, воздуха и атмосферной влаги ü удобны и экономичны: для восстановления и поддержания микрофлоры кишечника применяются 1 раз в день – 1 неделю – 1 упаковка ü не содержат консервантов, ароматизаторов, сахара, глютена, молочных белков и ГМО

Современные пробиотики, используемые в акушерстве и гинекологии Препараты бифидобактерий • Бифидумбактерин Bifidobacterium bifidum , Россия • Бифидин Bifidobacterium adolescentis, Россия • Пробифор В. bifudum , Россия Препараты из других штаммов микроорганизмов • Биоспорин Биомасса живых Bacillus subtilis • и Bacillus Iechiniformis, Россия • Споробактерин Биомасса живых Bacillus subtilis, Россия

Препараты, содержащие молочную кислоту • Лактагель (1 тюбик 5, 0 мл) на ночь 7 дней • Фемилекс по 1 свече 10 дней • Сальвагин (гель 5, 0 мл ) по 1 тюбику на ночь 5 дней

Вульвовагинальный кандидоз Инфекционное заболевание слизистых оболочек и кожи мочеполовых органов, вызванных дрожжеподобными грибами рода Candida. Возбудителем кандидоза часто являются : Candida albicans, C. crusei, C. tropicalis, реже C. pseudotropicalis, C. Parapsilosis и др.

Факторы риска развития КВ физиологические беременность Механические ВМС, первый половой контакт, тесная и /или синтетическая одежда Спермициды, частые спринйевания Химические Эндокринные Ятрогенные Сахарный диабет, патология щитовидной железы Антибиотики, кортикостероиды и т. д.

Классификация ВВК (предложена D. A. Eschenbach) признак неосложненный** частота Спорадический или нечастый ВВК Рецидивирующий ВВК Тяжесть симптомов (субъективная оценка врачом по тяжести вагинита) Легкий или среднетяжелый ВВК Тяжелый ВВК Возбудитель Вероятно вызванный C. albicans Кандидоз, вызванный не C. albicans Особенности макроорганизма Пациентки с нормальным иммунным ответом *наличие всех критериев определяется как неосложненный ВВК **наличие хотя бы одного из критериев определяется как осложненный ВВК Иммунокомпрометирова нные пациентки (сахарный диабет, иммуносупрессия), гиперэстрогенные состояния, например беременность.

Классификация ВВК • • • В российской литературе выделяют следующие клинические формы ВВК: Кандидоносительство; Острый кандидозный вульвовагинит (длительность не превышает 2 мес. ); Хронический(рецидивирующий) кандидозный вульвовагинит (длительность - более 2 месяцев); Персистирующий кандидоз – когда симптомы заболевания сохраняются постоянно, немного стихая после проведенного лечения; Рецидивирующий кандидозный вульвовагинит определяется как 4 и более обострения заболевания, доказанных микологически, в течение 12 мес. с периодами ремиссии между ними.

Лабораторная диагностика КВ • Микроскопия материала – выявление почкующихся клеток, псевдомицелия и /или мицелия • Бактериологическое исследование и определение чувствительности к антимикотическим препаратам • ПЦР

Лечение ВК • Антибиотики полиеновой группы: Нистатин по 500 т. х4 р. 7 -10 дней, вагинальные свечи 10 дней пимафуцин (натамицин) 1 т. (100 мг) х 4 раза 7 дней, влагалищные свечи 100 мг, 2% крем 6 -20 дней

ЛЕЧЕНИЕ КАНДИДОЗНОГО ВУЛЬВОВАГИНИТА Разнообразие лекарственных форм Пимафуцина – свечи, таблетки, крем – позволяет подобрать каждому пациенту оптимальную схему лечения u. Не всасывается и не определяется в крови u. Отсутствие токсического эффекта u. Отсутствие тератогенного эффекта u. Отсутствие аллергии на натамицин => Разрешен к применению на всех сроках беременности и у детей любого возраста

Лечение ВК • Циклопироксоламин (батрафен) р-р для наружного применения, пудра, вагинальный крем 5 г х1 раз в день до 14 дней Дафнеджин свечи 6 дней, крем 5 г. до 14 дней.

Лечение ВК Имидазолы и триазолы: • Низорал, ливарол (кетоконазол) 200 -400 мг в день 10 дней, вагинально свечи 400 мг 5 дней • Орунгал, итрамикол (Итраконазол)200 мг х2 раза в сутки 1 день или 200 мгх1 раз 3 дня или Итраконазол ваг. таблетки 200 мг х1 раз 10 дней • Дифлюкан, микосист (флюконазол) 150 мг однократно или двухкратно ч/з 72 часа или 1 раз в месяц 3 -5 раз

Лечение ВК • Клотримазол 6 -12 -14 дней во влагалище • Полижинакс 1 кап во влаг. 12 дней • Тержинан по 1 вагинальной таблетке в день 10 дней • Гино-дактарин (миконазол) свечи 100 мг 14 дней • Гино-певарил (эконазол) свечи 50 мг 14 дней, 150 мг 3 дня • Гино-травоген (иконазол) свечи 600 мг 1 раз • Гино-трозид (тиоконазол) 300 мг 1 раз и через 7 дней

Лечение ВК • Залаин (сертаконазол) 1 вагинальная свеча однократно • Гинофорт (бутоконазол) 2 % вагинальный крем однократно • Микогал (омоконазол) свечи 150 мг 6 дней, 300 мг 3 дня, 900 мг 1 раз. • Ломексин ( Фентиконазол) 2%вагинальный крем 1 раз в день в течение 7 дней или 1 – 2 вагинальных капсул, содержащих 600 или 1000 мг фентиконазола на курс
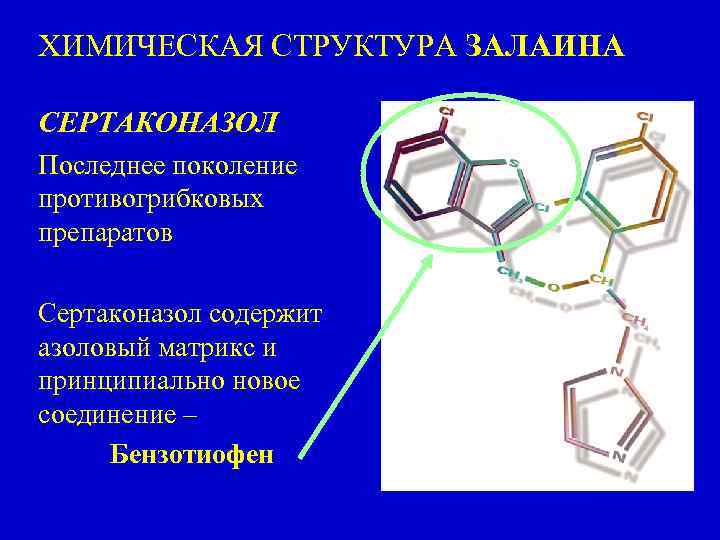
ХИМИЧЕСКАЯ СТРУКТУРА ЗАЛАИНА СЕРТАКОНАЗОЛ Последнее поколение противогрибковых препаратов Сертаконазол содержит азоловый матрикс и принципиально новое соединение – Бензотиофен

Залаин (Сертаконазол) – • доказанная эффективность против резистентных штаммов кандида • системная абсорбция сертаконазола при интравагинальном использовании отсутствует, поэтому его можно назначать с 1 триместра беременности. • Palacín C et al. Int J Gynec Obstet 2000; 71: 39 -48

Ломексин ( Фентиконазол) – имидазольное производное с широким спектром противогрибковой, а также противотрихомонадной и антибактериальной активности, для местного использования в виде вагинального крема и свечей.

Удобство применения

Удобство применения

Удобство в использовании – достаточно одной аппликации 2 % вагинального крема в день в течение 7 дней или 1 – 2 вагинальных капсул, содержащих 600 или 1000 мг фентиконазола на курс Finzi A et al Mykosen 1986; 29(1) 45 -50

Лечение рецидива ВК • Флюконазол 150 мг 1 раз в сутки в сочетании с 400 мг кетоконазола интравагинально 10 дней • Флюконазол 150 мг 1 раз в сутки в сочетании с сертаконазолом (залаин) интравагинально однократно, через 7 дней повторить • Флюконазол 150 мг 1 раз в сутки в сочетании с фентиконазолом 600 мг дважды с интервалом 3 дня

Профилактика рецидива ВК (поддерживающая терапия) 6 мес. • Флюконазол 150 мг еженедельно 6 месяцев или • Пимафуцин 100 мг свечи 1 раз в неделю или • Клотримазол 500 мг ваг. таб. 1 раз в неделю или • Местно другой антимикотики 6 месяцев. Комитет по здравоохранению правительства СПб, НИИ акуш и гинек. им. Отта Клинические рекомендации по ведению б-х ИППП , СПб 2014

Лечение ВК у беременных 1 триместр беременности: • Сертаконазол (залаин) 1 свеча вагинально • Бетадин 1 свеча вагинально 14 дней • Полиеновые препараты – пимафуцин (натамицин), свечи с нистатином в течение 6 – 14 дней. • «Тержинан» по 1 вагинальной таблетке 10 дней с 10 недель беременности.

Лечение ВК у беременных 2, 3 триместр беременности: Азольные препараты (сертаконазол, бутаконазола нитрат, эконазол, клотримазол, изоконазол, миконазол, омоконазол) в течение 5 – 14 дней интравагинально. • «Тержинан» по 1 вагинальной таблетке 10 дней. • «Полижинакс » 1 кап во влаг. 12 дней

Обследование и лечение партнера • Проведение скрининга, а также лечение партнера мужского пола в отсутствие симптомов не требуется • При наличии баланита/баланопостита: применение местных азоловых средств в виде крема. клинические рекомендации по диагностике и лечению вульвовагинального кандидоза под редакцией Зуева В. М. , Москва, 2011

Профилактика ВВК при назначении антибиотикотерапии Среди пациенток, склонных к рецидивированию ВВК при назначении антибиотикотерапии, возможно профилактическое назначение местных антимикотиков. Клинические рекомендации по диагностике и лечению вульвовагинального кандидоза под редакцией Зуева В. М. , Москва, 2011

Лечение ВК и вагинитов смешанной этиологии • Тержинан по 1 вагинальной таблетке в день 10 дней (с целью профилактики 6 дней) • Полижинакс по 1 вагинальной капсуле 12 дней (с целью профилактики 6 дней)

Тержинан-комбинированный препарат для лечения БВ и ВВК Форма выпуска – влагалищные таблетки по 6 и 10 штук в упаковке Состав: тернидазол 200 мг, неомицина сульфат 100 мг, нистатин 100 000 ЕД, преднизолон 3 мг Фармакологическое действие: антибактериальное, противотрихомонадное, противогрибковое Применяется у беременных 11 февраля 2018 166

Полижинакс ШИРОКИЙ СПЕКТР ДЕЙСТВИЯ: полимиксин неомицин нистатин Грам + Кандида Грам - ВСПОМОГАТЕЛЬНОЕ ВЕЩЕСТВО – ГЕЛЬ ДИМЕТИЛПОЛИСИЛОКСАН -Защита слизистой влагалища, улучшенное проник. антибиотиков *Одебер А. Ж. М. Rev. Fr. Gynecol. , 1989, P. 84 ** Тихомиров А. Л. , Олейник Ч. Г. Consilium medicum, 2005, Т. 7. № 3, с. 214 -217 *** Серов В. Н. Рациональная фармакотерапия в акушерстве и гинекологии, Москва, 2005, с. 712 -714

Лечение грибкового, неспецифического и смешанного вагинита у девочек • Полижинакс Вирго (неомицина сульфат 35 тыс. МЕ, полимиксина В сульфат 35 тыс. МЕ, нистатин 100 тыс. МЕ) - заостренный конец капсулы надрезают, нажимают на него и впрыскивают лекарственную суспензию во влагалище 6 дней
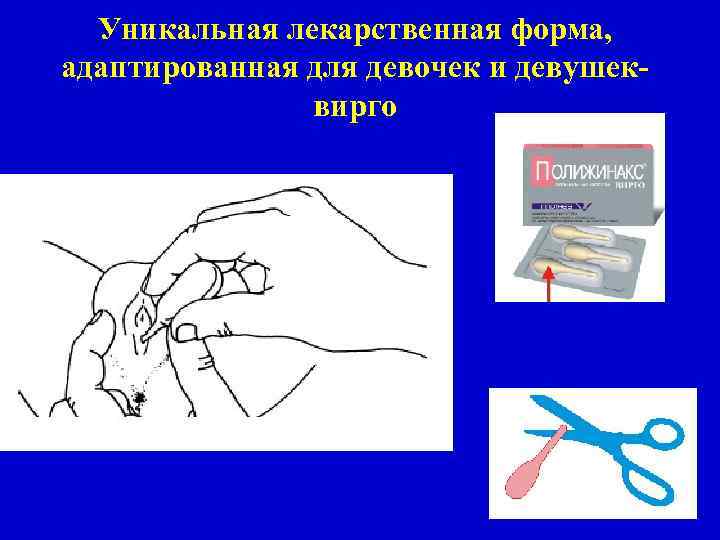
Уникальная лекарственная форма, адаптированная для девочек и девушеквирго

Трихомониаз Инфекционно-воспалительное заболевание, вызываемое Trichomonas vaginalis. Среди сексуально активных женщин встречается у 30 – 50 %. У женщин выделяют следующие формы: • Трихомониаз нижнего отдела урогенитального тракта (вульвит, кольпит, вестибулит, бартолинит, эндоцервицмт, уретрит, парауретрит) • Трихомониаз верхнего отдела урогенитального тракта (цервицит, сальпингит, цистит)

Трихомониаз у беременных Инфицированы до 5 % беременных. Клиническая картина: • Вульвовагинит • Дизурия • Угроза прерывания беременности у 36, 7% • Преждевремен. разрыв плодного пузыря • Преждевременные роды • Бессимптомное течение (до 50%)

Лабораторная диагностика трихомониаза • Микроскопия нативного мазка • Культуральное исследование • ПЦР

Частота микробных ассоциаций при трихомонадной инфекции • Асcоциация Т. vaginalis с: – – – микоплазмами (47, 3 %) гонококками (29, 1 %) гарднереллами (31, 4 %), уреаплазмами (20, 9 %) хламидийной инфекцией (18, 2 %) Трихомонадный вульвовагинит: клиника, диагностика и лечение // Consilium Medicum. 2004. № 7. С. 482 -88

Лечение трихомониаза • Метронидазол 500 мг х2 раза в день 5 -7 дней или 0, 75% гель 5 г. во влагалище 1 раз в день 5 дней • Тинидазол (фазижин) 2 г. однократно, затем по 0, 5 г. 3 -4 дни лечения • Атрикан по 0, 5 г. 2 раза в день 5 дней • Тиберал (орнидазол) 500 мг (1 т. ) 2 раза 5 дней • Секнидазол 2 г однократно • «Бетадин» 1 свеча в день 14 дней. • Нео-Пенотран 1 свеча 2 раза в день 7 дней

Лечение трихомониаза у беременных Лечение в 1 триместре беременности: • Бетадин во влагалище 14 дней • С 10 недель Тежинан местно 10 дней Лечение во 2 и 3 триместрах беременности: • Перорально метронидазол 500 мг 2 раза 7 дней или орнидазол 500 мг 2 раза 5 дней • Местно – Тержинан, клотримазол, Клион Д.

Гонорея Ежегодно в мире регистрируется свыше 200 млн. больных гонореей. У 80% женщин протекает бессимптомно, при этом поражение шейки матки наблюдается более чем в 50% случаев, глотки – более чем в 90%, прямой кишки – более чем в 85 %. Частота заболеваемости среди беременных составляет от 0, 5 до 15 %.

Гонорея Формы заболевания: • Свежая (острая, подострая, торпидная) • Хроническая, давность более 2 месяцев • Латентная (гонококконосительство) Гонорея нижних отделов мочеполовой системы (уретрит, вульвит, вестибулит, бартолинит, кольпит, цервицит) Гонорея верхних отделов мочеполовой системы (эндоцервицит, эндометрит, сальпингит, аднексит, пельвиоперитонит)

Осложнения гонореи Экстагенитальная форма: • Гонорея прямой кишки • Гонорейный цистит • Орофарингальная гонорея • Гонорейный стоматит • Гонорея глаз

Осложнения гонореи Метастатические формы: • Гонококковый сепсис • Гонорейный артрит • Гонорейный перигепатит • Гонорейный эндокардит • Гонорейный миозит • Гонорейный менингит

Лабораторная диагностика гонореи • Микроскопия мазков по Грамму • Культуральное исследование • ПЦР

Лечение гонореи Неосложненная гонорея: • • Цефиксим 400 мг однократно per os Цефтриаксон 125 мг в/м однократно Ципрофлоксацин 500 мг однократно per os Офлоксацин 400 мг однократно per os Азитромицин 1, 0 г однократно per os Доксициклин 100 мг per os 2 раза в день 7 дней Цефотаксим 500 мг в/м однократно Цефотетан 1, 0 в/м однократно

IPPP_2016_sert_tsikl.ppt