Лекция 14 печень, гин, инф.ppt
- Количество слайдов: 62

ЗАБОЛЕВАНИЯ ПЕЧЕНИ У БЕРЕМЕННЫХ. ТАКТИКА И ПРИНЦИПЫ ТЕРАПИИ ПРИ ГИНЕКОЛОГИЧЕСКОЙ И ОСТРОЙ ХИРУРГИЧЕСКОЙ ПАТОЛОГИИ У БЕРЕМЕННЫХ. ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ ВО ВРЕМЯ БЕРЕМЕННОСТИ. Кафедра акушерства и гинекологии БГМУ Зам. зав. кафедрой по учебно-методической работе, кандидат мед. наук, доцент Наталья Станиславовна Акулич

Клинико-иммунологические варианты острых вирусных гепатитов Острый вирусный гепатит самое частое заболевание, сопровождающееся желтухой, причинно не связанное с беременностью. В настоящее время по этиологическому признаку различают следующие варианты острого вирусного гепатита: А, В, С, D, Е.

Подозрение на вирусный гепатит возникает в родильных домах в 1, 2 % случаев. При наличии одинаковых условий для заражения в очагах инфекции беременные заболевают вирусными гепатитами в 5 раз чаще.

ВИРУСНЫЙ ГЕПАТИТ А ( ГА ) кишечная инфекция с фекальнооральным путем заражения. Источник инфекции – больной человек. ГА не переходит в хроническую форму, вирусоносительства нет. Люди, переболевшие ГА, приобретают прочный иммунитет.

n ГА протекает преимущественно в легкой форме или средней тяжести. n Не происходит передачи вируса ребенку: у детей имеются антитела, перешедшие к ним от матери. Вирус ГА не проходит через плаценту. n Диспепсические явления продромального периода вирусного ГА в начальные сроки беременности могут быть приняты за ранний гестоз.

Осложнения для матери и плода Ø невынашивание беременности Ø мертворождаемость Ø ранняя неонатальная смертность Ø ухудшение состояния происходит во второй половине беременности Ø роды отягощают течение болезни и желательно пролонгирование беременности до окончания желтухи Ø прерывание беременности независимо от ее срока в остром периоде заболевания может способствовать нарастанию тяжести болезни и развитию волнообразного или затяжного течения

n n n ВИРУСНЫЙ ГЕПАТИТ В ( ГВ ) Возбудитель ГВ передается от больного или вирусоносителя с кровью и всеми биологическими жидкостями: спермой, слюной, мочой, молоком. Риск заболевания наибольший у детей до 2 лет, взрослых старше 40 лет и беременных. Частота вирусоносительства среди беременных составляет 6, 3%.

n n Вирус ГВ проходит через плаценту и возможно внутриутробное заражение плода Преимущественно происходит интранатальное инфицирование в 90 – 95% случаев Пре- и постнатальное заражение происходит в 5– 10% случаев Вертикальная передача вируса возможна в I триместре беременности – в доимплантационном периоде

n Инфицирования ребенка, как правило, не происходит, если ГВ завершается в течение первых 2 триместров беременности, а также в тех случаях, когда к моменту родов HBs. Ag в крови не определяется. n У детей может возникнуть пожизненная персистенция вируса, в результате чего к 20 годам они умирают от цирроза или рака печени.

n n n Заболеваемость острым ГВ во II триместре увеличивается в 2, 4 раза; в III триместре – в 3 раза. У 72, 7 – 84, 8% наблюдается среднетяжелая форма и у 11, 4% – тяжелая форма. ГВ переходит в хроническую форму в 5% случаев острой инфекции у здоровых взрослых, у 20– 50% лиц с нарушенным иммунитетом и не менее чем у 80% вертикально зараженных новорожденных.

n ГВ у беременных свойственно частое развитие острой печеночной энцефалопатии и комы, с высокой летальностью – в 3 раза выше. n Прерывание беременности в остром периоде ГВ в любом сроке беременности может привести к ухудшению течения болезни. n Прогноз благоприятнее, если роды происходят в период реконвалесценции. n В послеродовом периоде, как правило, происходит ухудшение течения заболевания независимо от срока и метода родоразрешения.

Влияние ГВ на течение беременности и новорожденного n n n n ранний гестоз 29– 35% поздний гестоз 22% (но не тяжелый) угроза прерывания беременности 53% преждевременные роды 22– 38% кровотечения послеродовые гнойно-септические угнетение функции фетоплацентарной системы

n n n если гепатит возникает в I и II триместрах беременности, вероятность заболевания новорожденных невелика в III триместре – риск заболевания для потомства составляет 25– 76% дети чаще недоношенные, в состоянии гипоксии у 25% детей в дальнейшем наблюдаются отставание в общем развитии высока неонатальная смертность грудное вскармливание не противопоказано, так крайне редко инфекция передается с молоком матери

ВИРУСНЫЙ ГЕПАТИТ С n Пути распространения ГС как у ГВ. n ГС менее инфекционен, чем ГВ. n Протекает ГС легче, чем ГВ, у 75% в субклинической форме. n При беременности ГС ведет себя как ГА. n Возможность инфицирования плода точно не установлена, частота вертикальной передачи вируса 5% – 90%. n Доказана перинатальная трансмиссия вируса ГС, однако ее роль в отличие от ГВ очень мала.

ВИРУСНЫЙ ГЕПАТИТ D n n Вирус этого гепатита не может существовать самостоятельно. Для своей репродукции он должен находиться под оболочкой вируса ГВ – HBs. Ag. Распространение инфекции происходит половым и парентеральным путем. При остром δ-гепатите среди носителей НBs. Ag тяжелая форма болезни отмечена у 30, 5%, среднетяжелая – у 60, 5%, легкая – у 9%. Частота носительства антигенов гепатитов В и D у беременных в 2, 6 раза превышает этот показатель у небеременных женщин.

ОСЛОЖНЕНИЯ ПРИ ОСТРОМ ГD преждевременные роды 42, 9% n дети рождаются недоношенными в 43, 8% n мертворождение 6, 6% n Иногда имеет место вертикальная передача вируса от матери плоду.

ВИРУСНЫЙ ГЕПАТИТ Е n Путь передачи фекальнооральный. n Не переходит в хронический гепатит. n У беременных течение исключительно тяжелое. n Молниеносное развитие острой печеночной недостаточности вне беременности происходит у 1– 2%, а во время беременности – у 10– 30%.

ЛЕТЕЛЬНЫЙ ИСХОД ПРИ ГЕ в I триместре – у 1, 5% больных n во II – у 8, 5% n в III триместре – у 25% n опасность летального исхода сохраняется и после родов, особенно в первую неделю n

ОСЛОЖНЕНИЯ ПРИ ГЕ Ø почечно-печеночный синдром в результате гемолиза крови вследствие ДВС Ø гемоглобинурия, повреждение канальцев, олигурия, уремия Ø некроз печени Ø острая печеночная энцефалопатия Ø печеночная недостаточность Ø самопроизвольные выкидыши Ø преждевременные роды Ø геморрагические осложнения в родах у 41%

ВЛИЯНИЕ ГЕ НА НОВОРОЖДЕННОГО Ø неонатальная смертность со среднетяжелым течением гепатита достигает 10, 2%, с тяжелым течением – 36, 6%, что соответственно в 5, 5 и 20 раз выше, чем в популяции Ø перинатальная заболеваемость доношенных составляет 67 % и 98% соответственно, а недоношенных – 88, 4% и 100% Ø снижение массы тела, роста, стойкая анемия и лейкопения, нарушение печеночных функций Ø инфекционно-воспалительные заболевания

Вирус ГА и ГС не оказывают заметного влияния на течение беременности, вирус ГВ (особенно при смешанной инфекции с вирусом ГD) значительно ухудшает прогноз, наиболее грозным на поздних сроках беременности является вирус ГЕ.

Главный принцип тактики ведения беременности и родов в острой стадии вирусного гепатита любой этиологии – предупреждение прерывания беременности

ХРОНИЧЕСКИЙ ВИРУСНЫЙ ГЕПАТИТ В развитии хронического вирусного гепатита доказана этиологическая роль вирусов гепатита В, С и D. Факторы риска развития обострения или осложнений заболевания печени: Ø наличие признаков активности печеночного процесса Ø наличие до беременности холестаза Ø наличие стадии цирроза печени с признаками портальной гипертензии

Влияние беременности на течение хронического вирусного гепатита n n у большинства больных беременность не оказывает влияния на течение заболевания и не представляет риска для матери течение хронического вирусного гепатита у беременных характеризуется, как правило, низкой активностью и редкостью обострений обострение наблюдается чаще в первой половине беременности или после ее разрешения активность печеночного процесса снижается во второй половине беременности за счет гиперкортицизма

Осложнения беременности гестоз n невынашивание беременности n увеличение перинатальной смертности n инфицирования ребенка вирусами гепатита n

n Беременность не противопоказана женщинам, инфицированным вирусами гепатита. n Проведение противовирусной терапии не рекомендуется во время беременности. n Инфицирование ребенка происходит во время родов, трансплацентарно и постнатально. n Кесарево сечение с целью уменьшения риска инфицирования ребенка не обосновано. n Наличие хронического ГB и ГC у матери не является противопоказанием к грудному вскармливанию.

АУТОИММУННЫЙ ГЕПАТИТ n Обострение заболевания наблюдается редко, как правило, в первой половине беременности или после родов. n Беременность на фоне ремиссии не представляет риска для женщины при условии коррекции глюкокортикоидами. n Применение низких и средних доз кортикостероидов у беременных допустимо. n Существует риск рождения детей с незаращением твердого неба, особенно применении высоких доз в I триместре

БОЛЕЗНЬ ВИЛЬСОНА-КОНОВАЛОВА наследственное заболевание – нарушение обмена меди с избыточным ее накоплением преимущественно в печени и нервной системе. n У женщин заболевание характеризуется аменореей и самопроизвольными абортами. n Больные нуждаются в пожизненной медьэлиминирующей терапии

n Беременность хорошо переносится. Плод забирает часть меди у матери, а также, повышается уровень церулоплазмина во время беременности. n При отсутствие выраженных признаков портальной гипертензии беременность не противопоказана. n Отрицательное действие медьэлиминирующих препаратов на плод – тератогенное, нарушение развития соединительной ткани – обуславливает снижение их дозы в 3 -4 раза в период беременности.

МИОМА МАТКИ выявляется во время беременности в 0, 5 – 2, 5% случаев. У беременных чаще наблюдается субсерозное и интерстициальное расположение узлов, реже субмукозное (подслизистое), так как при этом наблюдается либо бесплодие, либо самопроизвольные выкидыши в ранние сроки гестации. Абсолютных противопоказаний к сохранению беременности нет.

Осложнения беременности Ø Ø Ø прерывание в ранние сроки плацентарная недостаточность гипотрофия плода гипоксия плода тазовое предлежание или косое положение плода при низком расположении миоматозного узла нарушение питание узла и асептический некроз ткани узла, редко – септический некроз.

Показания к консервативной миомэктомии во время беременности n n нарушение кровотока в миоматозном узле при отсутствие эффекта от консервативной терапии (спазмолитики, инфузионная терапия, β- адреномиметики во II – III триместрах) узел на тонком основании, который вызывает болевые ощущения В послеоперационном периоде проводят терапию, направленную на сохранение беременности.

Показания к кесаревому сечению Ø низкое расположение узла Ø неправильное положение плода Ø гипоксия плода Ø перенашивание беременности Ø возрастные первородящие Ø другие акушерские показания

Осложнения в родах Ø слабость родовой деятельности Ø гипотоническое кровотечением Ø гипоксия плода

НОВООБРАЗОВАНИЯ ЯИЧНИКОВ выявляются у 0, 1 – 1, 5% беременных По структуре: Ø кисты Ø истинные опухоли яичника – кистомы Ø рак яичника

Ведение беременности n При отсутствии данных, свидетельствующих о злокачественности новообразования, и клинических симптомов острого живота проводят наблюдение за беременной. n При появлении болевых ощущений и симптомов острого живота проводят оперативное вмешательство с удалением измененных придатков и их гистологическое исследование.

Ведение беременности n В послеоперационном периоде проводят терапию, направленную на сохранение беременности. n При обнаружении рака яичников на первом этапе можно удалить опухоль и сальник, а после достижения жизнеспособности плода – проводят КС и экстирпацию матки, с последующим проведением химиотерапии.

Ведение родов n Если новообразование яичников не препятствует прохождению плода по родовым путям, то роды проводят через естественные родовые пути. n В послеродовом периоде решают вопрос об удалении образования. n Если препятствует – КС, удаление опухоли с гистологическим исследованием и решением вопроса об объеме операции.
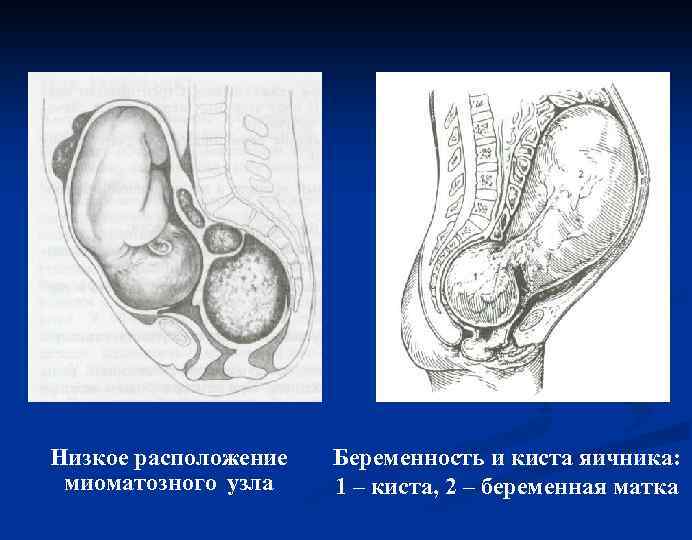
Низкое расположение миоматозного узла Беременность и киста яичника: 1 – киста, 2 – беременная матка

Острый аппендицит n n n n n Частота 0, 7 – 5, 2% Чаще в I половине – 75%, во II – 25% Аппендицит в родах встречается редко Летальность беременных 1, 1% В ранние сроки летальность – 0, 3%, в поздние сроки – 30% Простые формы – 63%, деструктивные – 37% Повторные приступы – у 30 – 50% беременных Потеря детей составляет 5 – 7% Во второй половине потери детей в 5 раз выше При развитии перитонита погибает до 90% детей

Клиника острого аппендицита Ø в первую половину беременности (до 20 недель) типичная Ø в более поздние сроки выражена нечетко Ø ведущим симптомом являются боли, появляющиеся внезапно в эпигастральной области или по всему животу, иногда незначительные Ø тошнота, рвота Ø температура повышена или нормальная Ø пульс учащается до 100 ударов в минуту и более

Клиника острого аппендицита Ø нарастает нейтрофильный лейкоцитоз (более 12· 109/л) Ø со вторых суток нарастает СОЭ Ø защитное напряжение мышц живота выражено слабо из-за перерастянутости брюшной стенки и расположения червеобразного отростка за маткой (особенно во второй половине беременности) Ø симптомы Ровзинга и Ситковского не всегда положительны Ø часто отчетливо определяется симптом Бартоломье-Михельсона

Тактика при остром аппендиците Ø обязательная операция вне зависимости от срока беременности Ø динамическое наблюдение не более 3 часов Ø методом выбора является нижнесрединная лапаротомия Ø любое осложнение аппендицита является показанием для дренирования брюшной полости Ø по желанию женщины аборт производят через 2 – 3 недели после проведенной аппендэктомии в первой половине беременности

Ø в послеоперационном периоде, помимо обычной терапии, необходимо назначить лечение, направленное на профилактику прерывания беременности Ø принцип хирургической тактики при возникновении перитонита – максимальная активность в отношении перитонита, максимальный консерватизм в отношении беременности Ø при разлитом гнойном перитоните производят КС с последующей ампутацией или экстирпацией матки, аппендэктомию, дренируют брюшную полость

Ø если роды протекают нормально при клинической картине катарального или флегмонозного аппедицита, нужно способствовать быстрому естественному родоразрешению, затем произвести аппендктомию Ø если на фоне нормального течения родов имеется клиническая картина гангренозного или перфоративного аппендицита, производят КС и аппендэктомию

Острый холецистит Занимает второе место по распространенности среди хирургических заболеваний у беременных (после острого аппендицита). n Частота 1 на 1000 – 2000 беременных n Частота холецистэктомии у беременных составляет 0, 3%

Акушерские осложнения n n n n преждевременные роды несвоевременное излитие околоплодных вод нарушения сократительной деятельности матки кровотечения внутриутробная гипоксия плода внутриутробная задержка развития плода перинатальная смертность

Показания к хирургическому вмешательству n n n n неэффективность консервативного лечения в течение 2 – 3 суток повторные приступы холецистита механическая желтуха подозрение на перфорацию желчного пузыря наличие признаков разлитого перитонита острый холецистит, осложненный панкреатитом наличие холангита деструктивные изменения в стенке желчного пузыря

v Холецистэктомию лучше выполнять во II триместре беременности, через 3 – 4 недели после начала заболевания, когда нет острых явлений. v Техника хирургической операции типичная. v Возможна лапараскопическая холецистэктомя в 13– 23 нед. беременности. v Акушерская тактика: роды ведут через естественные родовые пути, кесарево сечение производится при наличии акушерских показаний.

Острая кишечная непроходимость Во время беременности частота ОКН возрастает в 2– 3 раза, преимущественно в III триместре беременности n n n Частота 1: 40 000 – 1: 50 000 родов Летальность более 20 % Мертворождаемость 60 – 75% У беременных встречаются все формы кишечной непроходимости

Тактика при ОКН n n n сохранение беременности в первой половине во второй половине решается индивидуально при нарастании интоксикации, ухудшении общего состояния женщины показано досрочное прерывании беременности при возникновении родовой деятельности проводят родоразрешение через естественные родовые пути, затем выполняют операцию на кишечнике в отсутствии условий для быстрого родоразрешения производят кесарево сечение, а затем хирургическое лечение кишечной непроходимости при перитоните производят абдоминальное родоразрешение с обязательной надвлагалищной ампутацией матки.

Острый панкреатит n Частота 1 на 1: 3000 беременных n Течение чаще тяжелое n Наиболее часто панкреатит развивается во II половине беременности n Летальность до 40% n Перинатальная смертность 330 ‰

Тактика при остром панкреатите Ø при сроке беременности до 12 недель показано ее прерывание Ø родоразрешение необходимо проводить через естественные родовые пути Ø КС производят по акушерским показаниям, предпочтительно экстраперитонеальное Ø при наличии панкреатического перитонита после КС производят экстирпацию матки с трубами и дренирование брюшной полости

Прободная язва желудка и 12 -перстной кишки Частота менее 1 : 1000 беременных n n n Показана срочная операция При сроке беременности до 12 недель показано ее прерывание В более поздних сроках проводят сохраняющую терапию Родоразрешение проводят через естественные родовые пути КС по акушерским показаниям, предпочтительно экстраперитонеальное При необходимости после КС производят экстирпацию матки с трубами и дренирование брюшной полости

Г Р И П П n Мать – наиболее серьезные осложнения – гриппозная пневмония и вторичная бактериальная пневмония с летальным исходом. При осложнениях гриппа беременность в 25 – 50 % прерывается. n Плод – вирус гриппа проникает через плаценту и вызывает внутриутробное инфицирование. Связь между заболеванием и риском пороков развития у плода не установлена.

К Р А С Н У Х А n Мать – течение краснухи такое же, как вне беременности. Риск самопроизвольного аборта и гибели плода выше в 2 – 4 раза. n Плод – вирус краснухи проникает через плаценту. При заражения на первом месяце беременности врожденные аномалий составляет 50 %, на втором месяце – 22 %, на третьем-четвертом – 6 – 10 %. Если мать заражается во время родов, у новорожденного может развиться пневмония или энцефалит. Передача вируса происходит трансплацентарно.

Синдром внутриутробного поражения n Дефекты зрения – катаракта, слепота, микрофтальмия, патология сетчатки n Пороки сердечно-сосудистой системы n Глухота или дефекты внутреннего уха n Пороки развития нервной системы – двигательная и умственная отсталость n Внутриутробная задержка развития плода n Гепатоспленомегалия, идиопатическая тромбоцитопеническая пурпура, гемолитическая анемия, лимфаденопатия, расщелина нёба.

К О Р Ь n Мать – возможны самопроизвольный аборт и преждевременные роды. n Плод – вирус кори проникает через плаценту, и ребенок обычно рождается с характерной сыпью на коже и слизистой рта. Связь между заболеванием и риском пороков развития у плода не установлена.

Ц И Т О М Е Г А Л О В И Р У С n Мать – инфекция обычно заканчивается самостоятельно и не повышает риск прерывания беременности. n Плод – заражение возможно как внутриутробно, так и во время родов гепатоспленомегалия тромбоцитопения нарушение развития головного мозга хориоретинит пневмония внутриутробная задержка роста Ø Ø Ø

В И Р У С Г Е Р П Е С А n Мать – при первичном заражении, особенно до 20 нед. , высок риск прерывания беременности. Летальные исходы у матери редки и обычно связаны с развитием герпетического энцефалита. n Плод – инфицирование плода в сроке до 20 нед приводит к аномалиям развития в 34 % случаев, поэтому беременность лучше прервать; в сроке 20 – 32 нед к антенатальной гибели плода в 30 – 40 %; после 32 нед – к рождению ребенка с признаками внутриутробного инфицирования n При хроническом течении генитального герпеса интранатально инфицируются 1 % плодов, при остром и явном обострении герпеса 40 %.

Т О К С О П Л А З М О З n Мать – беременность не влияет на заболеваемость и течение токсоплазмоза. При заболевании в I и во II триместрах риск прерывания беременности 10 – 15 %. Если женщина заболевает до беременности, такие осложнения крайне редки. n Плод – при заражении в ΙΙΙ триместре риск врожденного токсоплазмоза 65 %, но у 90 % новорожденных заболевание протекает бессимптомно; при заражении в Ι триместре риск составляет всего 25 %, однако заболевание протекает в тяжелой форме

n Ранние проявления врожденного токсоплазмоза: ЗВУР, микроцефалия, внутричерепные кальцификаты, гидроцефалия, хориоретинит, желтуха, гепатоспленомегалия, тромбоцитопения. n Поздние: задержка психического развития и эпилептические припадки. n В тяжелых случаях характерна следующая триада: хориоретинит, гидроцефалия или микроцефалия, внутричерепные кальцификаты.
Лекция 14 печень, гин, инф.ppt