Заболевания печени. Основные симптомы и синдромы

Заболевания печени.

Основные симптомы и синдромы при заболеваниях печени. Жалобы пациента: n больные с заболеваниями печени редко предъявляют жалобы, непосредственно указывающие на ее поражение. Симптомы не специфичны. 1. Диспепсия (метеоризм, неустойчивый стул, тошнота)- в той или иной мере сопровождает все заболевания печени. Особенно выражена при печеночно-клеточной недостаточности и портальной гипертензии. 2. C лабость, утомляемость ( астеновегетативный синдром ) , часто единственный симптом на начальных стадиях заболеваний печени, может возникать при далеко зашедшей печеночно-клеточной недостаточности.

Жалобы пациента: 3. Похудание (вплоть до кахексии) - при циррозах, и опухолях печени. 4. Лихорадка n Холангит, абсцесс печени (гектическая лихорадка с ознобом и потоотделением), n Преджелтушная стадии острого гепатита (24 - 36 -часовая лихорадка –в момент репликации вируса) n Активная стадия цирроза печени n Рак печени 5. Болевой синдром ( Чаще - признак поражения желчного пузыря или желчевыводящих путей!) a. Печеночная и желчная колика- при ЖКБ b. Чувство тяжести, ноющая боль в правом подреберье- при остром растяжении капсулы печени (острый гепатит, застойная НС)

Жалобы пациента: 6. Кожный зуд. Может быть единственным симптомом в начальных стадиях заболеваний печени. Связан с отложением в коже желчных кислот и является типичным признаком холестаза. 7. Артралгии полимиалгии -связанны с системными внепеченочными проявлениями- (могут выходить на первый план).

Внешний осмотр. 1. Желтуха- обнаруживается при билирубине > 34, 2 мкмоль/л, становится явной при 120 мкмоль/л. 2. Пигментация кожи При гемохроматозе кожа бронзового оттенка, при циррозах- может встречаться меланоз.
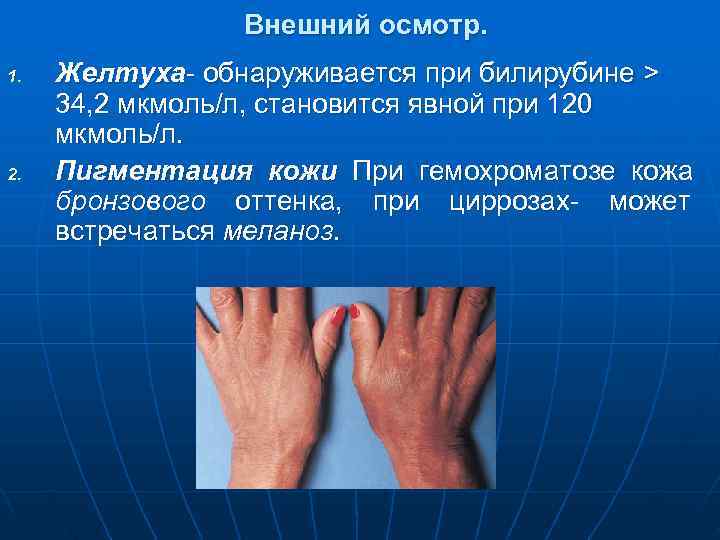
Внешний осмотр. 1. Желтуха- обнаруживается при билирубине > 34, 2 мкмоль/л, становится явной при 120 мкмоль/л. 2. Пигментация кожи При гемохроматозе кожа бронзового оттенка, при циррозах- может встречаться меланоз.

Внешний осмотр. 3. Пальмарная эритема - (симметричное покраснение областей тенара и гипотенара, бледный центр ладони)- один из признаков цирроза печени, но может также встречаться при ИЭ, тиреотоксикозе и беременности. Для выявления скрытой пальмарной эритемы необходимо согнутые ладони подержать 1 мин над головой.

Внешний осмотр. 4. Сосудистые звездочки- телеангиоэктазии- (пульсирующее аневризматическое расширение мелкой кожной артерии с радиально расходящимися ножками, ). Типичная локализация- шея, плечевой пояс, спина. Ассоциируются с активностью заболеваний печени. Механизм пальмарной эритемыи сосудистых звездочек связывают с повышенным содержанием эстрогенов. 5. Геморрагические проявления. Точечные кровоизлияния могут возникнуть в результате как снижения протромбина так и тромбоцитопении как следствия гиперспленизма.

Внешний осмотр. 6. Ксантомы и ксантелазмы (внутрикожные бляшки) локализутся обычно на веках (ксантелазмы), кистях рук, локтях, ахилловых сцхожилиях. Связаны с повышенным содержанием в крови липидов. Встречаются при длительном холестазе и других заболеваниях, сопровождающихся длительной гиперлипидемией (СД, атеросклероз, гипотиреоз) 7. Расширеные вены на передней брюшной стенки- анастомозы между воротной и полыми (нижней и верхней) венами проявление синдрома портальной гипертензии.

Внешний осмотр. 8. Выпадение волос (особенно в подмышечных впадинах и на лобке)- результат резкого снижения продукции андрогенов. 9. Гинекомастия и женский тип оволосения, атрофия яичек - связаны гиперэстрогенемией. –дольковое строение железы : отличать от ожирения. 10. Контрактура Дюпюитрена. – укорочение сухожилий сгибателей кистей рук. Предположительно связано с резким изменением соединительной ткани при алкогольных циррозах и фиброзах печени.

Внешний осмотр. 11. Печеносный запах (foctor hepaicus) (сладковатый, запах серы, переспелых фруктов или сырой печени)- связан с нарушением обмена ароматических соединений, накоплением продукта превращения метионина- метилмеркаптана. 12. Асцит и отеки- проявление портальной гипертензии (в 90% говорит о развитии цирроза) – • отеки появляются при сдавлении нижней полой вены • Исключить застойную сердечную недостаточность, синдром Бадда-Киари, констриктивный перикардит. • Быстрое накопление асцитической жидкости характерно для декомпенсированного цирроза, малигнизации, тромбоза портальной и селезеночной вены.

Объективное обследование. 1. Гепатомегалия - 90% хронических воспалительных заболеваний печени протекают с гепатомегалией. Важно: а) оценить размеры печени и их динамику: n при хронических заболеваниях размеры печени стабильны. n при быстром увеличении печени можно думать о декомпенсации кровообращения. n Причиной резкого уменьшения печени чаще всего является некроз гепатоцитов (крайне неблагоприятный прогноз) б) оценить край печени: в норме плотно-эластичный, заострен при гепатитах- плотно-эластичный, закругленный, при циррозах- острый, плотный, как «шнурок» .
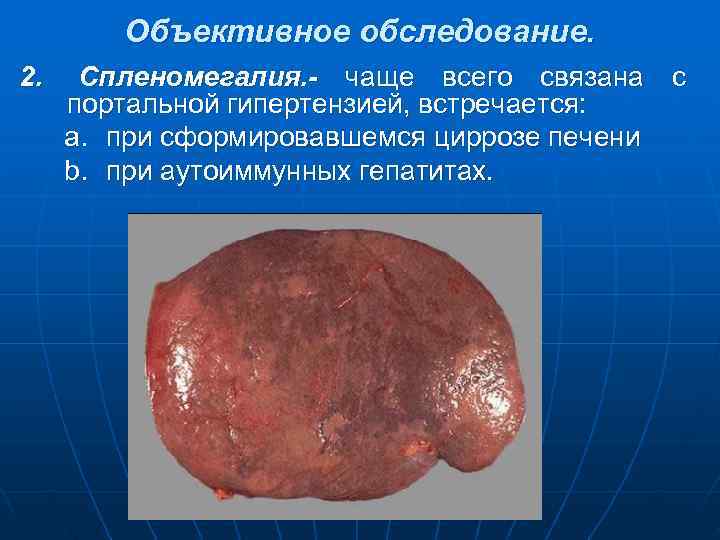
Объективное обследование. 2. Спленомегалия. - чаще всего связана с портальной гипертензией, встречается: a. при сформировавшемся циррозе печени b. при аутоиммунных гепатитах.

Объективное обследование. 3. Системные внепеченочные проявления: характерны для аутоиммунных и вирусных гепатитов. связаны с отложением ЦИК: • синовиты, серозиты • Синдром Рейно и CREST-синдром • синдром Шегрена • Патология щитовидной железы. Могут выходить на первый план и маскировать печеночные проявления.
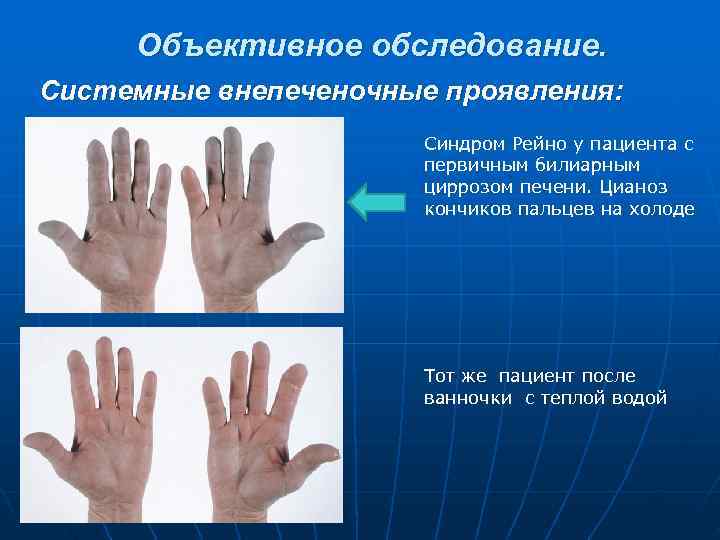
Объективное обследование. Системные внепеченочные проявления: Синдром Рейно у пациента с первичным билиарным циррозом печени. Цианоз кончиков пальцев на холоде Тот же пациент после ванночки с теплой водой

Основные синдромы при заболеваниях печени 1. Гепатолеинальный синдром. 2. Желтуха. 3. Холестатический синдром. 4. Синдром цитолиза. 5. Портальной гипертензии. 6. Синдром печеночно-клеточной недостаточности. 7. Астено-вегетативный синдром. 8. Диспепсический синдром.

1. Гепатолеинальный синдром. -сочетание увеличения печени с увеличением селезенки. В 90% обусловлен патологией печени. 1) При застое в печени селезенка увеличивается незначительно и гиперспленизм отсутствует. 2) При портальной гипертензии селезенка может быть большой, а при некоторых формах цирроза селезенка больше печни. 3) Миелопролиферативные процессы протекают с преимущественным увеличением селезенки Гиперспленизм - сочетание спленомегалии с триадой: • лейкопения • анемия • тромбоцитопения -связан с усилением нормальной функции селезенки по удалению разрушенных тромбоцитов, гранулоцитов и эритроцитов.

2. Желтуха. 1. Надпеченочая желтуха развивается вследствие усиленного распада эритроцитов в клетках РЭС при гемолитических анемиях. 2. Печеночные или паренхиматозные желтухи развиваются при самых разнообразных поражениях гепатоцитов 3. Подпеченочные желтухи возникают у больных с патологией внепеченочных желчных ходов, главным образом при обтурации общего желчного и общего печеночного протока. n Ложные желтухи: желтое окрашивание кожи, не сопровождающееся гипербилирубинемией: • ксантомы и ксантелазмы • при употреблении некоторых препаратов (акрихин) • избыток урохрома при почечной недостаточности • при употреблении большого количества моркови или тыквы - (как правило каротин откладывается в области ладоней, склеры не окрашиваются).
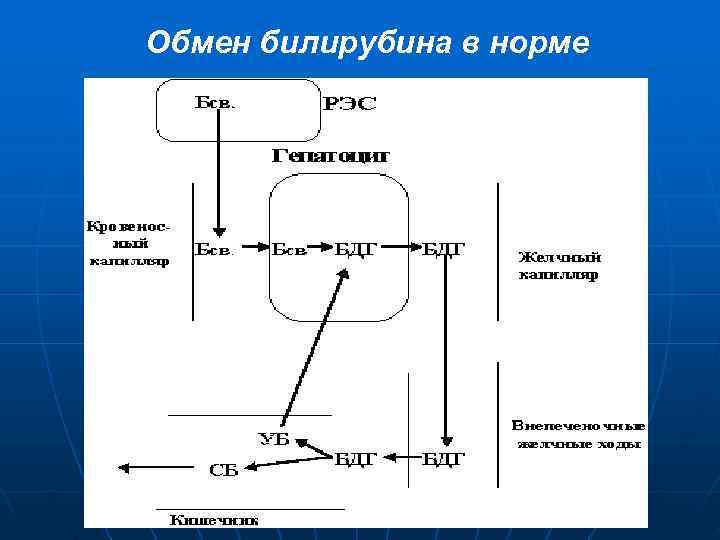
Обмен билирубина в норме

3. Холестаз. Внутрипеченочный Подпеченочный холестаз: • Возникает при стазе • Нарушение тока желчи внутри во внепеченочных долек. протоках. 1. Вирусные, 1. Желчно-каменная лекарственные болезнь гепатиты 2. Холангит 2. Циррозы 3. Опухоль фатерова соска 3. Склерозирующий 4. Рак головки холангит поджелудочной железы 4. Опухоли 5. Индуративный панкреатит 5. Эстрогенотерапия 6. Аскаридоз

3. Холестаз. Лабораторные критерии. n ГГТП (γ-глутамилтранспептидаза) n ЩФ > 2 -х норм (306 ед/л) n Другие причины повышения ЩФ: заболевания костей, беременность, гипертиреоидизм) n билирубин - может быть повышен- тогда холестаз сочетается с желтухой, или в пределах нормы- холестаз без желтухи. n холестерин > 5, 2 ммоль/л • если ниже нормы, значит холестаз сочетается с поражением паренхимы печени (активные гепатиты, циррозы)

Клинические проявления холестаза. В основе формирования клинических признаков лежат 3 фактора: • 1. Избыточное поступление элементов желчи в кровь: n кожный зуд, ксантомы, ксантелазмы, n темная моча n системные проявления: ОПН, острые язвы в желудке, кровотечения, септические осложнения. • 2. Уменьшение количества желчи в кишечнике: n мальабсорбция (стеаторея, дефицит вит. ) • 3. Воздействие желчи на печеночные клетки: n некроз гепатоцитов и развитие признаков печеночно-клеточной недостаточности
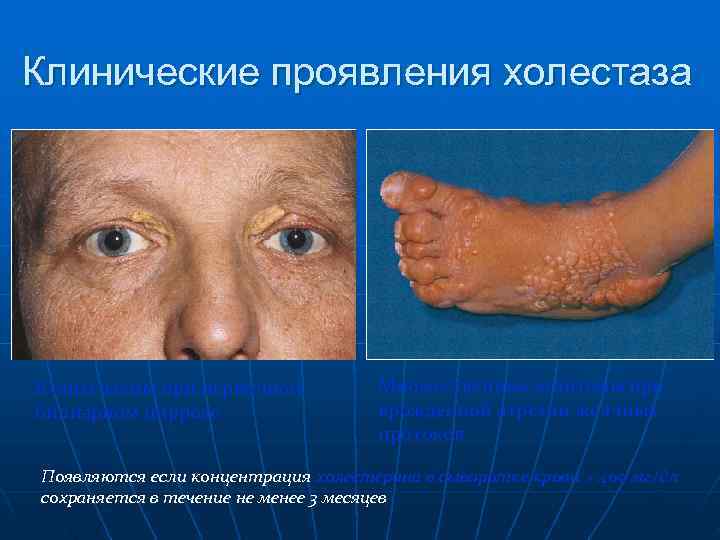
Клинические проявления холестаза Ксантелазмы при первичном Множественные ксантомы при билиарном циррозе врожденной атрезии желчных протоков Появляются если концентрация холестерина в сыворотке крови > 400 мг/дл сохраняется в течение не менее 3 месяцев

4. Синдром цитолиза n Биохимический синдром- факт гибели гепатоцитов. Маркеры: n 1. Трансаминазы • АСТ, АЛТ, ЛДГ 5 n Повышение трансаминаз связано с активностью процесса: • до 2 -х норм- низкая активность • от 2 х до 5 -норм- умеренная активность • 8 -10 норм- высокая активность (чаще либо гепатит Д, либо аутоиммунный гепатит) n Чем выше уровень трансаминаз, тем больше вероятность перехода в цирроз. n 2. Билирубин- n повышается при некрозах гепатоцитов либо при холестазе. n сочетание повышения билирубина с повышением трансаминаз указывает на массивные некрозы.
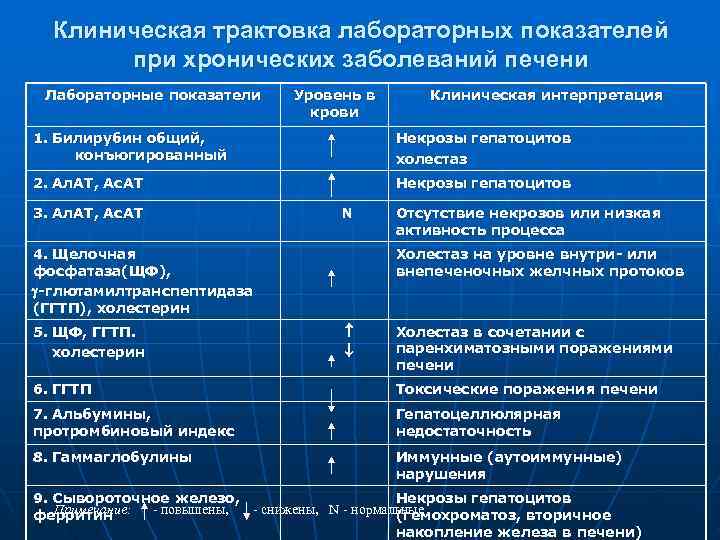
Клиническая трактовка лабораторных показателей при хронических заболеваний печени Лабораторные показатели Уровень в Клиническая интерпретация крови 1. Билирубин общий, Некрозы гепатоцитов конъюгированный холестаз 2. Ал. АТ, Ас. АТ Некрозы гепатоцитов 3. Ал. АТ, Ас. АТ N Отсутствие некрозов или низкая активность процесса 4. Щелочная Холестаз на уровне внутри- или фосфатаза(ЩФ), внепеченочных желчных протоков -глютамилтранспептидаза (ГГТП), холестерин 5. ЩФ, ГГТП. Холестаз в сочетании с холестерин паренхиматозными поражениями печени 6. ГГТП Токсические поражения печени 7. Альбумины, Гепатоцеллюлярная протромбиновый индекс недостаточность 8. Гаммаглобулины Иммунные (аутоиммунные) нарушения 9. Сывороточное железо, Некрозы гепатоцитов Примечание: ферритин - повышены, - снижены, N - нормальные (гемохроматоз, вторичное накопление железа в печени)
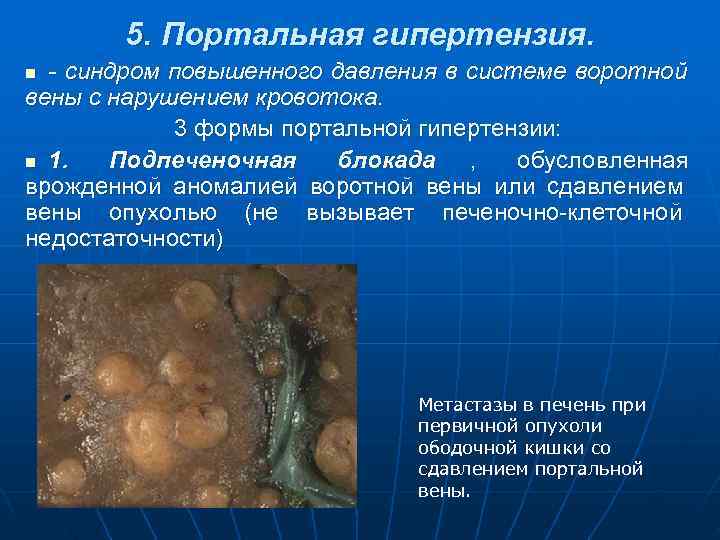
5. Портальная гипертензия. n - синдром повышенного давления в системе воротной вены с нарушением кровотока. 3 формы портальной гипертензии: n 1. Подпеченочная блокада , обусловленная врожденной аномалией воротной вены или сдавлением вены опухолью (не вызывает печеночно-клеточной недостаточности) Метастазы в печень при первичной опухоли ободочной кишки со сдавлением портальной вены.

5. Портальная гипертензия. n 2. Внутрипеченочная блокада- связана с диффузными заболеваниями печени. В 70% причиной является цирроз печени. n 3. Надпеченочная блокада вызывается тромбозом печеночных вен, синдромом Бадда-Киари. Может развиться при правожелудочковой недостаточность и перикардите.

5. Портальная гипертензия. Механизмы компенсации: 1. Внутрисинусоидальные шунты (сброс артериальной крови в центральную вену) 2. Внутрипеченочные шунты между ветвями воротной и печоночной вен 3. Между воротной веной и системой нижней полой вены вне печени. Известны 3 основные локализации: • 1) в районе пупка • 2) в нижней трети пищевода и кардиального отдела желудка • 3) геморроидальные вены. n Обязательным проявлением портальной гипертензии является спленомегалия.

Клинические проявления портальной гипертензии. n 1. Асцит. 3 механизма: • Гипоальбуминемия, повышение давления в воротной вене, повышение активности РААС, задержка Na. n 2. Спленомегалия и гиперспленизм: n 3. Варикозное расширение вен: • «голова медузы» • геморрой • гастропатия • кровотечения n 4. Неспецифические проявления: • диспепсия (метеоризм, боли по всему животу) • пониженное питание • нарушения стула n 5. Интоксикация, печеночная энцефалопатия - связана с шунтированием крови

6. Печеночно-клеточная недостаточность. - Нарушение функций печени: от легких нарушений до печеночной комы. Острая ПН Хроническая ПН • тяжелейший синдром, • при хронических заболеваниях обусловленный массивным некрозом печени (чаще- гепатиты, гепатоцитов либо быстрым циррозы), сопровождается нарушением функции печени. преимущественным нарушением • Причины : вирусные гепатиты, той или иной функции. токсины, лекарства (НПВП, • Симптомокомплекс нарушений анестетики, антидепрессаны, деятельности ЦНС называют рифампицин), алкоголь. печеночной энцефалопатией. • Прогноз: смертность 80% • Провоцирующие факторы: • Клиника : • кровотечение из ЖКТ • тяжелые расстройства ЦНС • инфекция (головные боли, делирий, • лекарства (диуретики, седатики) тремор, ) • прием алкоголя • ранняя желтуха • прогрессия основного заболев. • резкое уменьшение печени • чрезмерное употребление белка • рвота, тошнота, тахикардия • гепатоцеллюлярная карцинома

Печеночно-клеточная недостаточность Патогенез : в основе- гибель гепатоцитов. n 1. Интоксикация ЦНС вследствие снижения антитоксической функции печени. • желчными кислотами • билирубином • продуктами азотистого обмена ( тирозин вытеснение НА нарушение синаптической передачи. ) n 2. Замена нормального брожения в кишечнике на процесс гниения , в результате образуется большое количество индола, скатола, путресцина, которые не обезвреживаются печенью, а попадают непосредственно в кровь.

Печеночно-клеточная недостаточность n Клиника: n 1. Энцефалопатия- основной клинический признак n 2. Геморрагический синдром, вплоть до развития ДВС n 3. Отечно-асцитический синдром n 4. Гипотрофия мышц, вплоть до кахексии n 5. Уменьшение размеров печени n 6. Синдром эндокринных расстройств n 7. Лихорадка- при терминальных стадиях заболевания до 38 -40 С, но чаще- субфебрилитет. n 8. Специфический печеночный запах- связан с выделением метилмеркаптана, образующегося из метионина n 9. Нарушения гемодинамики (накопление гистаминоподобных и др. вазоактивных веществ): гипотония, тахикардия. n 10. Желтуха

Стадии печеночной энцефалопатии. n Латентная ПЭ (! 65 -80%) - Субклиническая форма, обнаруживается только при помощи психометрических тестов. Ухудшение умственной деятельности и утрата тонких моторных навыков. n Клинически выраженная ПЭ (20 -35%) I - Легкие изменения личности, нарушения сна, снижено внимание, легкая атаксия и тремор. II- Летаргичность, апатия, нарушение ориентации во времени, гиперактивные рефлексы, монотонная речь. III- Сонливость, спутанность сознания, бессвязная речь, печеночный запах, гипо- или гиперфлексия, "хлопающий" тремор, судороги, ригидность мышц. IV - Кома, выраженный печеночный запах, признаки увеличения внутричерепного давления. n Herber, Schomerus, Drugs 2000

Диагностика печеночной энцефалопатии n Наибольшую проблему представляет диагностика латентной ПЭ. n 1. Психометрические тесты : • тест связи чисел, • тест линий. n 2. Электроэнцефалография (ЭЭГ) с использованием зрительных, соматосенсорных и слуховых вызванных потенциалов. n -замедление a-ритма на ранних стадиях и появление d- и q-активности на более поздних. n 3. Магнитно-резонансная спектроскопия

Хронические болезни печени.
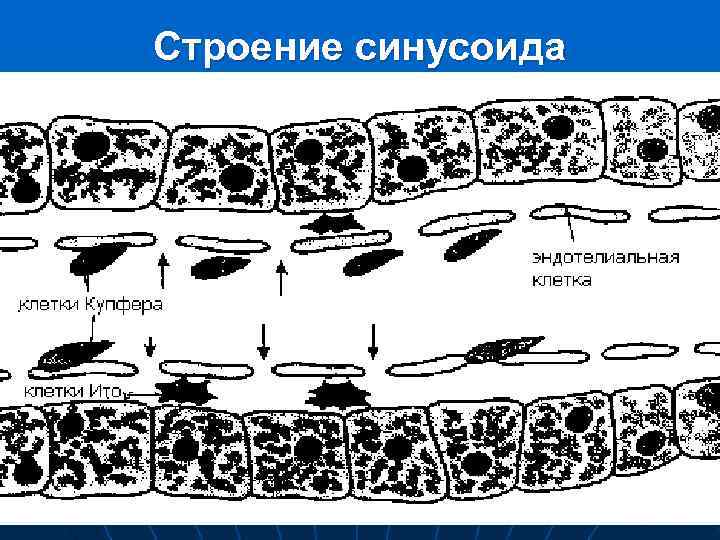
Строение синусоида

Классификация хронического гепатита 1. Этиология: - вирусный - токсический - аутоиммунный - метаболический - криптогенный 2. Степень активности: (по результатам морфологического и/или клинического исследования - минимальная (неактивный) - низкая - умеренная - высокая 3. Степень фиброза: (по результатам морфологического исследования) 0 – нет фиброза 1 – низкая 2 – средняя 3 – высокая
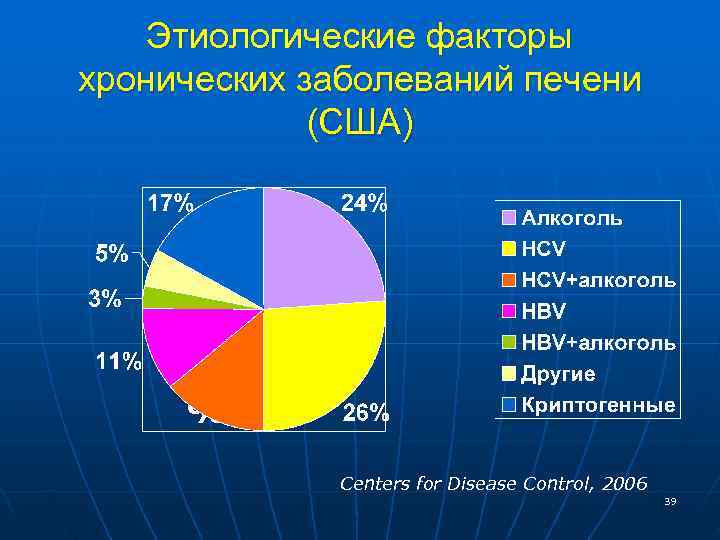
Этиологические факторы хронических заболеваний печени (США) 14 % Centers for Disease Control, 2006 39
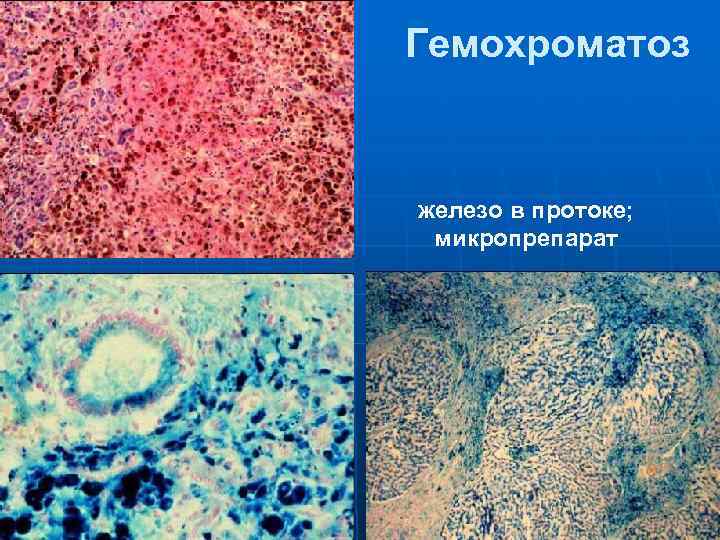
Гемохроматоз железо в протоке; микропрепарат
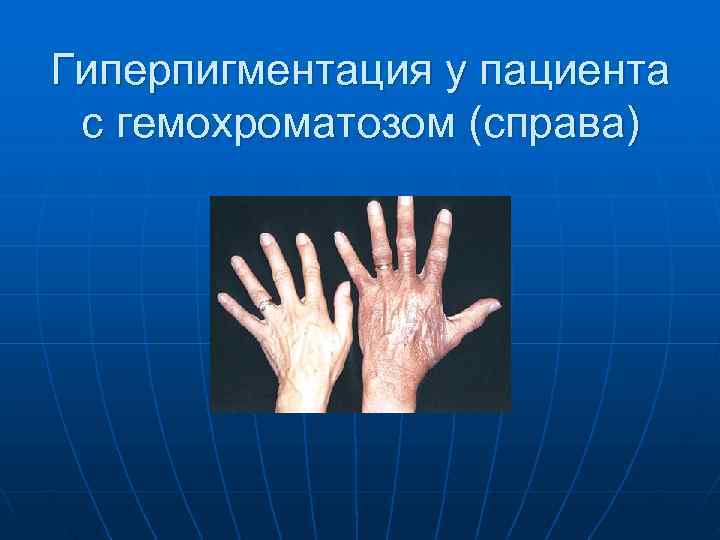
Гиперпигментация у пациента с гемохроматозом (справа)
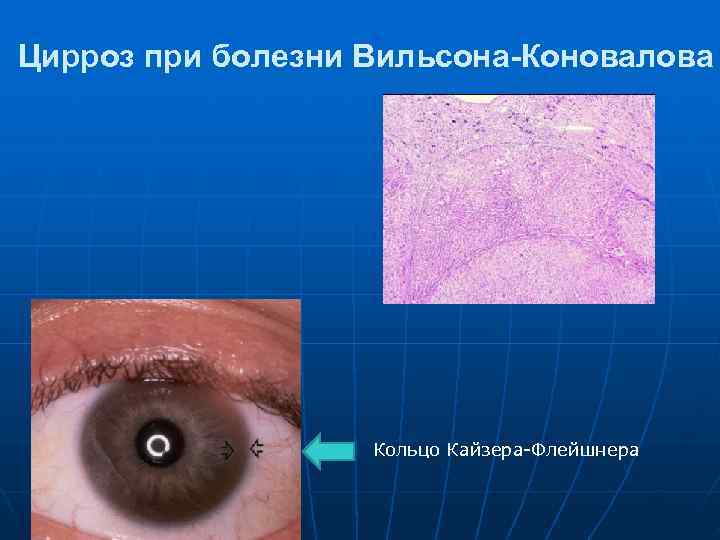
Цирроз при болезни Вильсона-Коновалова Кольцо Кайзера-Флейшнера

Хронические гепатиты n Хронический гепатит- полиэтиологическое заболевание, характеризующееся диффузным воспалительным процессом в печени, продолжающимся более 6 мес (Рим, 1988 г) n Хроническим гепатитом болеет 500 х10 6 человек, то есть каждый 10 житель земли.

Хронические гепатиты Этиология n Вирусные • Гепатит С - 34% • Гепатит В - 9% (в т. ч. В+Д) n Алкогольный - 35% n Лекарственный -5% n Аутоиммунный - 1% n Другие причины - 16% • наследственные (при недостаточности а 1 антитрипсина, болезни Вильсона-Коновалова) • при системных заболеваниях , заболев. ЖКТ

Хронические вирусные гепатиты n Развиваются в исходе острых гепатитов • гепатит В- хронизация в 10% • гепатит С- хронизация в 75 -80%! • гепатит Д (только в сочетании с В) n эти вирусы одинаково передаются через кровь и длительно персистируют в организме, (что отличает их от вирусов А и Е, которые не приводят к хронизации) n Хронизация вирусной инфекции связана с неадекватным иммунным ответом.
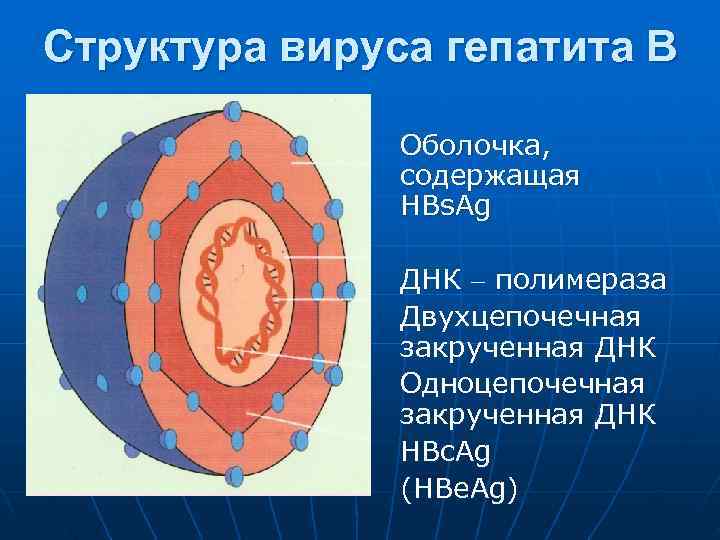
Структура вируса гепатита В Оболочка, содержащая HBs. Ag ДНК – полимераза Двухцепочечная закрученная ДНК Одноцепочечная закрученная ДНК HBc. Ag (HBe. Ag)

Хронический гепатит В n Патогенез: n Возбудитель гепатита В (HВV) – ДНК- содержащий вирус. n HВV не оказывает цитопатогенного действия на гепатоциты, а их повреждение связано с иммунопатологическими реакциями. Происходит АГ-перестройка и повреждение клеток ЦИК. n Основной мишенью иммунной агрессии являются антигены: HBe. Ag , HBc. Ag (экспрессируются при репликации вируса)

Хронический гепатит В n. Клиника: n Чаще ХГВ имеет малосимптомное течение - «немой гепатит» . Диагноз нередко выставляется на основании лабораторных исследований. n 1. Астеновегетативный синдром - часто является единственным проявлением ХГВ. • похудание 9 -16% n 2. Диспепсический синдром (ухудшение аппетита, горечь во рту, язва 12 -перстной кишки, поносы, запоры) n 3. Гепатомегалия 100%- как правило, увеличение размеров печени незначительное. n Спленомегалия - 10%

Хронический гепатит В n Клиника: n 4. Непостоянный субфебрилитет n 5. Желтуха - незначительная n 6. Геморрагический синдром n 7. Пальмарная эритема и «сосудистые звездочки» при хронических гепатитах встречаются часто. n 8. Печеночная энцефалопатия n 9. Внепеченочные проявления (синдром Рейно, артралгии, полинейропатия, миокардит, гломерклонефрит)- могут сопутствовать активности, или служить клинической манифестацией хронического гепатита.

Хронический гепатит В. n Вирусные маркеры: n 1) HBs. AG (Австралийский антиген) – на оболочке. Появление в крови через 6 недель после инфицирования. Элиминация через 3 месяца. Персистенция более 6 месяцев –хронический гепатит или вирусоносительство. n 2) Anti HBs появляется через 3 месяца, свидетельствует о выздоровлении. Определяется после вакцинации. n 3) HBe. Ag (в ядре) коррелирует с репликацией вируса n 4) Anti. HBe – выздоровление n 5) HBc. Ag (в ядре) не обнаруживается в крови n 6) Anti HBc Ig. M – маркер репликации гепатита В n 7) Anti HBc Ig. G – реконвалесценция. n 8) HBV DNA – определяется ПЦР и свидетельствует о репликации.
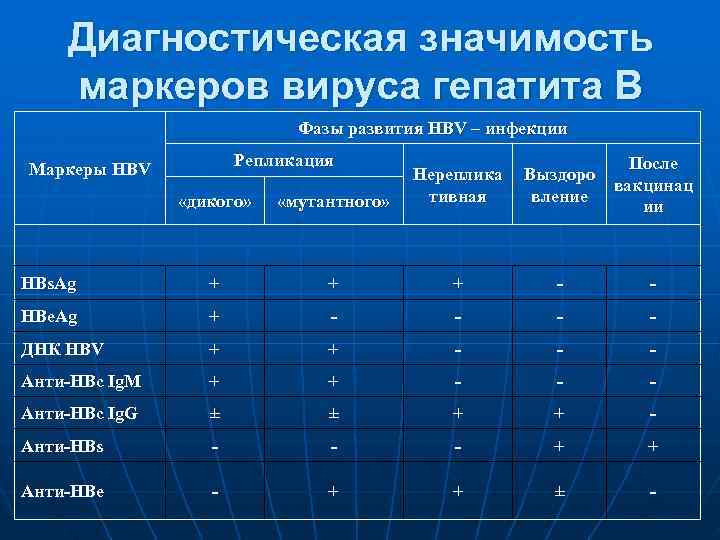
Диагностическая значимость маркеров вируса гепатита В Фазы развития НВV – инфекции Маркеры НВV Репликация После Нереплика Выздоро вакцинац «дикого» «мутантного» тивная вление ии НВs. Ag + + + - НВе. Аg + - - ДНК НВV + + - - Анти-НВс Ig. M + + - - Анти-НВс Ig. G ± ± + - Анти-НВs - - + Анти-НВe - + + ± -

Биохимический анализ крови: 1. синдром цитолиза ( АЛТ, АСТ, ГДГ, ЛДГ, Fe, вит В 12) • при очень высокой активности трансаминаз- подозрение на присоединение гепатита Д 2. недостаточность синтетической функции печени • снижение альбумина - чаще при циррозах • снижение протромбина - чаще при гепатитах 3. Синдром холестаза (повышение ЩФ, ГГПТ) 4. Гипербилирубинемия- 30 -60% Общий анализ крови : • незначительный лейкоцитоз, анемия, тромбоцитопения, повышение СОЭ
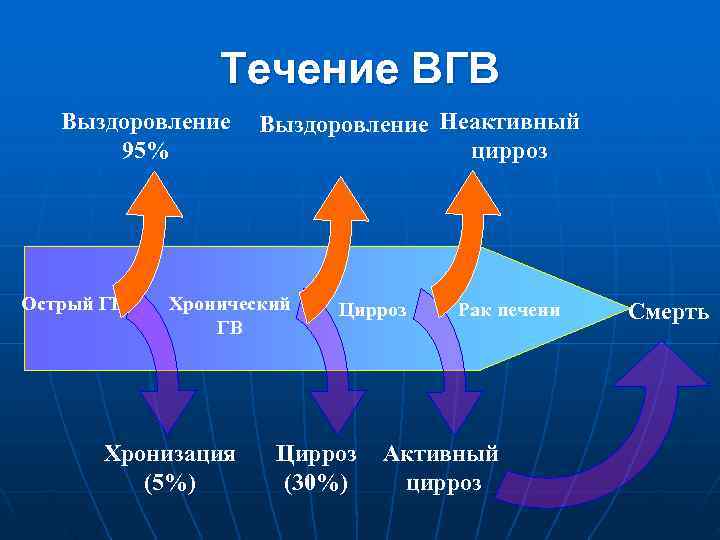
Течение ВГВ Выздоровление Неактивный 95% цирроз Острый ГВ Хронический Цирроз Рак печени Смерть ГВ Хронизация Цирроз Активный (5%) (30%) цирроз

Цирроз-рак
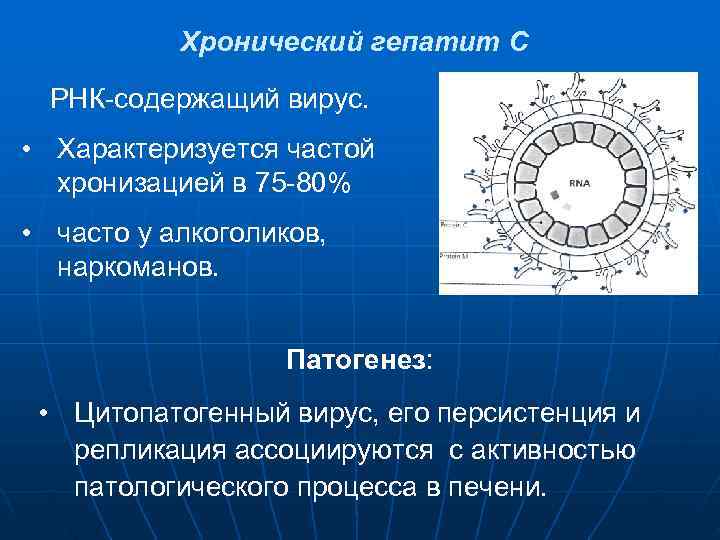
Хронический гепатит С РНК-содержащий вирус. • Характеризуется частой хронизацией в 75 -80% • часто у алкоголиков, наркоманов. Патогенез: • Цитопатогенный вирус, его персистенция и репликация ассоциируются с активностью патологического процесса в печени.

Хронический гепатит С. Клиника. «ласковый убийца» . 1. Умеренно выраженный астенический синдром, похудание. 2. По многочисленности внепеченочных проявлений , гепатит С называют «многоликим» • Часто протекает под «масками» васкулитов, гломерулонефрита, полимиозита, синдрома Шегрена, увеита, кератита. . . 3. Только у 25% желтушная форма 4. Основным объективным признаком является гепатомегалия, часто в сочетании со спленомегалией.

Хронический гепатит С n Диагностика 1. Вирусные маркеры: Маркеры репликации, n 1) РНК HCV появляются в острую фазу и сохраняются при хронизации n 2)anti HCV Ig M n 3) anti HCV Ig G выздоровление 2. Биохимический анализ крови: n Трансаминазы- повышаются при обострении, в стадии ремиссии снижаются, но никогда не достигают нормы.
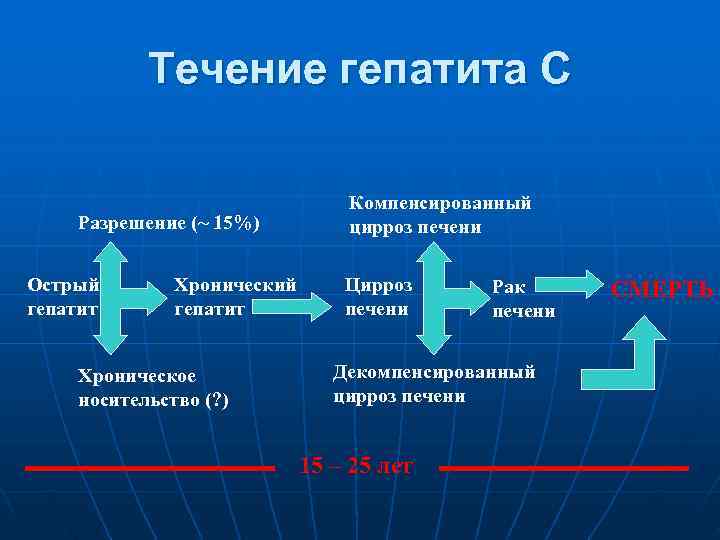
Течение гепатита С Компенсированный Разрешение (~ 15%) цирроз печени Острый Хронический Цирроз Рак СМЕРТЬ гепатит печени Хроническое Декомпенсированный носительство (? ) цирроз печени 15 – 25 лет

Примерная формулировка диагноза Хронический вирусный гепатит С, низкая активность, (РНК НСV + , генотип 1 b, низкая вирусная нагрузка) Системные проявления: лимфаденопатия, полинейропатия.

Хронический гепатит Д n Протекает только в виде суперинфекции у больных хроническим гепатитом В. n Вирусные маркеры: n anti HDV n HDAg в крови чаще отсутствует. n У всех больных выявляется HBs. Ag n Клиника. n Характеризуется тяжелым течением с выраженными симптомами печеночно-клеточной недостаточности. n Прогрессирующее волнообразное течение с частыми обострениями и неполными ремиссиями.

Хронический гепатит Д n Исходы: n 1. Высокая циррозогенность n цирроз печени развивается у 60 -70% больных. n При трансформации в цирроз активность трансаминаз падает, а уровень гамма глобулинов, IG , билирубина возрастает, прогрессирует гипоальбуминемия n Чаще раннее развитие цирроза уже в первые 1 -2 года. n 2. Угроза малигнизации меньше, чем при гепатите В.

Хронический аутоиммунный гепатит n Этиология неизвестна. n Возникает преимущественно у молодых женщин. n Связь с АГ главного комплекса гистосовместимости B 8, DR 3, DR 4. n Чаще болезнь начинается внезапно по типу острого гепатита с желтухой и резким повышением трансаминаз в 5 раз. n Течение непрерывно прогрессирующее с частыми обострениями и исходом в цирроз. n Системные проявления (тиреоидит, гломерулонефрит, анемия, артрит. . . )

Хронический аутоиммунный гепатит Диагностические критерии: n 1. Гистологически доказанный хронический активный гепатит с мостовидными и моно- и мультилобулярными некрозами. n 2. Повышение титров антител более 1: 80: • антинуклеарных АТ • АТ к гладкой мускулатуре • АТ к микросомальному АГ печени и почек n 3. Концентрация Ig G превышает норму в 1, 5 р n 4. Нет приема гепатотоксичных медикаментов и алкоголя n 5. Отсутствие вирусных маркеров n 6. Эффективность глюкокортикостероидной терапии.

Хронические лекарственные гепатиты Гепатотропые яды Облигатные Факультативные • фенобарбитал • сульфониламиды • железо • антибиотики • глюкокортикоиды • ПАСК • аспирин Лекарственные гепатиты Холестатические Цитолитические (аминазин, тестостерон) (цитостатики, антибиотики) • ЩФ, ГГТП • синдром цитолиза • кожный зуд • желтуха • лихорадка
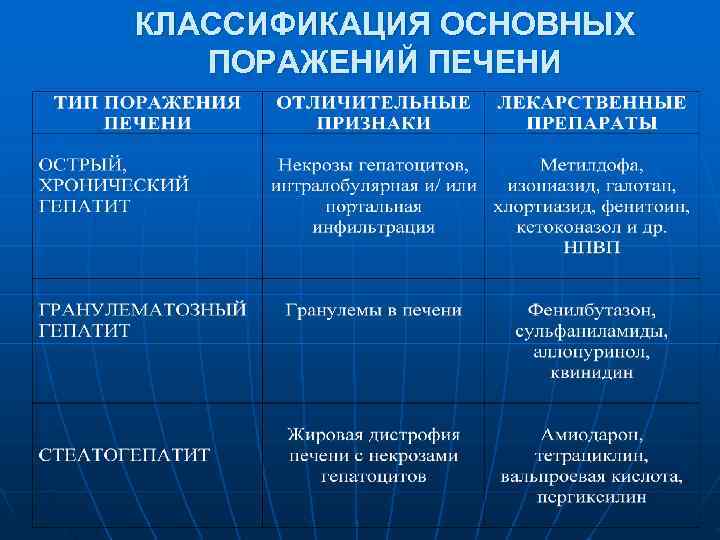
КЛАССИФИКАЦИЯ ОСНОВНЫХ ПОРАЖЕНИЙ ПЕЧЕНИ

КЛАССИФИКАЦИЯ ОСНОВНЫХ ПОРАЖЕНИЙ ПЕЧЕНИ

Лечение хронических гепатитов 1. Общие рекомендации 2. Этиотропное лечение (ИНФ) 3. Патогенетическое лечение • Лечение цитолиза • Лечение холестаза 4. Лечение осложнений

Общие рекомендации 1. Уменьшение неблагоприятных воздействий окружающей среды - исключить: солнечные инсоляции, перегревания, переохлаждения, прививки (только по жизненным показаниям) - ограничить: прием лекарственных препаратов (только по жизненным показаниям)

Общие рекомендации (продолжение) 2. Диета с нормальным содержанием белков, жиров и углеводов с ограничением химических консервантов и высоким содержанием эфирных веществ. Абсолютное исключение алкоголя!

Лечение хронических гепатитов Этиологическое лечение: 1) При выявлении вирусных маркеров – элиминация или прекращение репликации вирусов : ИНТЕРФЕРОНОТЕРАПИЯ α-интерферон - иммуномодулирующее и противовирусное действие.

Противовирусные препараты 1. Интерферон- (ИНФ- ) Немодифицированные - ИНФ - 2 а (роферон – А, реаферон) - ИНФ - 2 в (интрон – А, реальдирон) Модифицированные - Пегилированные ИНФ- (Пег. Интрон, Пегасис)

Противовирусные препараты Аналоги нуклеозидов n Рибавирин (ribavirin) - 1, 0 - 1, 2 г/день - при НСV инфекции в сочетании с ИНФ 2 - иммуномодулирующие действие. n Амантадин (Amantadine) - 200 мг/день - при НCV инфекции. Прямой п/вирусный эффект n Ламивудин (Lamivudine) - 100 мг/день - при НВV инфекции. Прямой п/вирусный эффект -ингибирует ДНК - полимеразу НВV. Используется в виде монотерапии

Показания к интерферонотерапии: Факт репликации: • Для гепатита С -уровень HCV RNA 105 к/мл • Для гепатита В- HBe. АГ + или ДНК HBV + • АЛТ более 2 -х норм n Показания к интерферонотерапии • 1) острый гепатит • 2) хронический гепатит с нормальной, низкой или умеренной активностью трансаминаз. • 3) цирроз печени в стадии компенсации

Противопоказания для лечения ИФН • Декомпенсированный цирроз печени. • Тяжелые соматические заболевания • Тромбоцитопения менее 100 000 в мл. • Лейкопения менее 3000 в мл. • Продолжается употребление наркотиков и алкоголя. • Наличие в анамнезе психических заболеваний (в особенности тяжелой депрессии).

Побочные эффекты терапии ИФН 1. Анемия 25% 2. Депрессия 5% 3. Гриппоподобный синдром- 40% (развивается через 3 -5 часов после введения препарата) 4. Тромбоцитопения и лейкопения. 5. Снижение массы тела (5 -8 кг) 100% 6. Выпадение волос 7. Гипотиреоз (транзиторный характер)

Схемы терапии НВV инфекции 1. «Дикий» штамм (ДНК НВV+, НВе. Аg+) а. Уровень Ал. АТ, Ас. АТ – повышен - Интерферон 9 -10 млн МЕ 3 раза в неделю в течение 4 -6 месяцев или - Ламивудин 100 мг 1 раз в день 12 месяцев или - Пегинтерферон 2 а (Пегасис)180 мкг 1 раз в неделю 6 месяцев б. Уровень Ал. АТ, Ас. АТ нормальный - Наблюдение

Схемы терапии НВV инфекции (продолжение) 2. «Мутантный» штамм НВV (ДНК НВV+, НВе. Аg-) - Ламивудин 100 мг 1 раз в неделю длительно - 2 -4 г - или ИФН 5 -6 млн МЕ 3 раза в неделю 12 мес - Пегинтерферон 2 а 180 мкг 1 раз/нед 6 мес 3. ХВГ В (ДНК НВV +) не ответившие на: ИФН- - терапию: Ламивудин Не ответившие на терапию Лавудином: Адефовир 10 мг/сутки или Энтековир 0, 5 -1 мг/сутки 24 недели

НДV – инфекция Показания к назначению терапии: n Наличие РНК – НДV n Отсутствие декомпенсированного ЦП Схема лечения: ИФНα 6– 10 млн МЕ 3 раза/нед 12 мес

Схемы терапии хр. вирусного гепатита С 1. PHK HCV+, HCV 1 генотип, вирусная нагрузка > 2 млн коп/мл, Ал. АТ, Ас. АТ>1, 5 -2 N Схема первого выбора: n α-ИФН 3 млн 3 р/нед или Пегасис 180 мкг 1 р/нед или Пег. Интрон 1, 5 мкг/кг 1 р/нед + n Рибаверин 1, 0 -1, 2 г/сутки (>10, 6 мг/кг/сутки) n 12 месяцев Схема второго выбора: Высокодозная (индукционная) монотерапия α-ИФН: α-ИФН 6 -10 млн ежедневно 2 -4 недели, с 5 - до 12 недели 6 -10 млн 3 раза в неделю. С 13 до 48 недели 3 млн 3 раза в неделю

Схемы терапии хронического вирусного гепатита С 2. PHK HCV+, HCV-генотип 2 или 3, Ал. АТ, Ас. АТ> 1, 5 -2 N Схема первого выбора: n α-ИФН 3 млн 3 раза в неделю или Пегасис 180 мкг 1 р/нед или Пег. Интрон 1, 5 мкг/кг 1 р/нед + n Рибаверин 1, 0 -1, 2 г/сутки (>10, 6 мг/кг/сутки) n 6 месяцев Схемы второго выбора: 1. α -ИФН 3 млн 3 р/нед в течение 12 месяцев или 2. Пег. Интрон 1, 5 мкг/кг или Пегасис 180 мкг 1 р/нед 12 месяцев

Схемы терапии хр. вирусного гепатита С 3. PHK HCV+, Ал. АТ, Ас. АТ N Терапия назначается при наличии активности и фиброза при морфологическом исследовании В остальных случаях лечение не проводится. Наблюдение с определением уровня Ал. АТ, Ас. АТ каждые 6 мес.

Лечение аутоиммунного гепатита 1. Преднизолон 20 -40 мг в сут 2 -4 нед, затем постепенное снижение дозы до поддерживающей 10 -7, 5 мг/сут-до полной клинико-биохимической ремиссии 2. При нерезко выраженной печеночной недостаточности- Комбинированная терапия: Преднизолон 20 -30 мг/уст + Азатиоприн 50 мг Продолжительность терапии 1, 5 -4 года

Патогенетическая терапия хронических болезней печени Ведущее направление в терапии ХЗП – предупредить развитие фиброза и добиться его обратного развития Непрямая блокада фиброгенеза n Купирование некрозов гепатоцитов n Блокада поступления антигенов из ЖКТ в результате транслокации кишечных бактерий и их токсинов (активаторы клеток Купффера) Прямая блокада фиброгенеза n Блокада ферментов, участвующих в синтезе компонентов соединительной ткани n Стимуляция активности коллагеназ в печени

ГЕПАТОПРОТЕКТОРЫ 1. Эссенциальные фосфолипиды (эссливер форте, эссенциале, гепатосан ) 2. Силимарин (легалон, карсил, гепабене, силибор и др. ) 3. Компоненты гепатоцеллюлярных метаболических циклов: • α-липоевой кислоты ( тиоктацид, берлитион, эспа - липон и др. ) • метионина (гептрал, бетаин и др. ) 4. Урсодезоксихолевая кислота (уросан, урсофальк) 5. Препараты артишока (хофитол, цинарикс и др. ) 6. Витамины

Алгоритм выбора гепатопротектора 1. При наличии холестаза: n При ↑ ГГТП - гептрал или урсофальк n При ↑ ГГТП +ЩФ - урсофальк 2. При наличии цитолиза: n Эссенциальные фосфолипиды, гептрал, эспа-липон, тиоктацид, урсодеоксихолевая кислота, силимарин При высокой активности – n преднизолон с 30 – 40 мг со снижением дозы, месячный курс 3. Антифибротический эффект n Силимарин, эссенциальные фосфолипиды – прямой эффект

Коррекция эндотоксемии Восстановление нормального состава кишечной микрофлоры Коррекция диеты в зависимости от типа диспепсии и основного заболевания При бродильной диспепсии: на 7 -10 дней ограничить овощи, фрукты, растительную клетчатку, особенно бобовые, пресное молоко При гнилостной диспепсии: на период обострения питания с преобладанием овощей и фруктов в кулинарной обработке

Восстановление нормального состава кишечной микрофлоры 1. Антибактериальная терапия (по показаниям) Проведение 1 -2 курсов антибактериальной терапии со сменой препаратов в очередном курсе. 5 -7 дней. - Интетрикс 1 капс. 3 -4 раза в день, или - Нифуроксазид (эрсефурил) 200 мг 3 -4 раза в день, или - Сульгин 0, 5 г 4 раза в день, или - Ципрофлоксацин 250 мг 2 раза в день 2. Пробиотики не менее 2 недель. При патологии тонкой кишки –препараты, содержащие аэробную микрофлору (энтерококки, лактобактерии) При патологии толстой кишки – препараты, содержащие анаэробную флору (бифидобактерии) 3. Пребиотики ( при поносах и нормальном стуле - Хилак форте 60 капх 3 р/д 2 -3 недели; при запорах - лактулоза)

Циррозы печени

Цирроз печени n хроническое заболевание с дистрофией и некрозом печеночной паренхимы, с развитием патологической регенерации с диффузным преобладанием стромы, прогрессирующим развитием соединительной ткани, образованием псевдодолек, патологических узлов-регенератов с нарушением микроциркуляции и постепенным развитием портальной гипертензии.

Цирроз печени Классификация Лос-Анжелес, 1994 г По этиологии: По морфологии: n Алкогольный • микронодулярный n Вирусный • микро-макронодулярный n Билиарный (смешанный) n Токсический • макронодулярный (лекарственный) • септальный (поражение n Смешанный междолевых перегородок) Фазы: • Активный • Неактивный

Микронодлуярный цирроз Узлы менее 3 мм
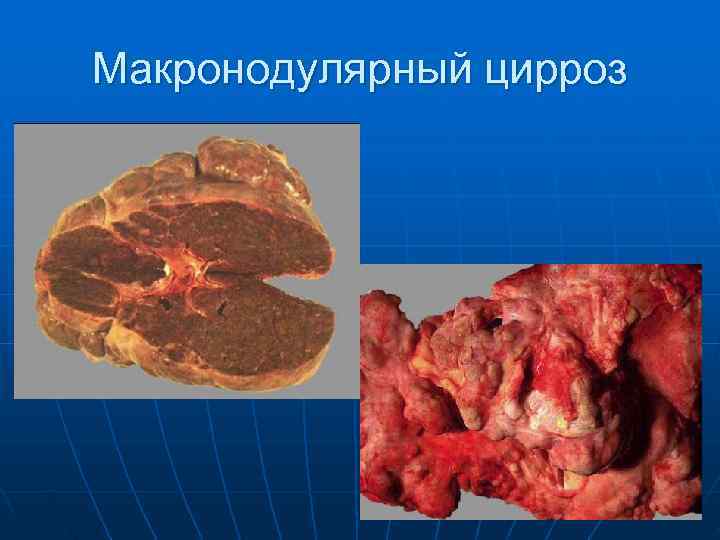
Макронодулярный цирроз
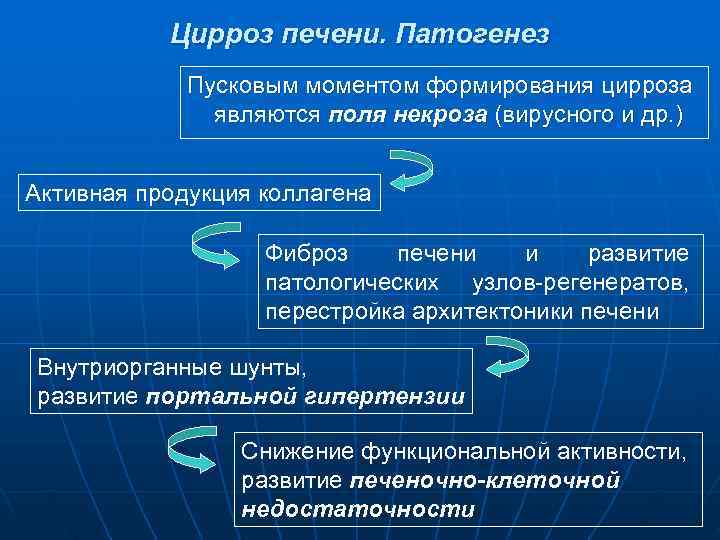
Цирроз печени. Патогенез Пусковым моментом формирования цирроза являются поля некроза (вирусного и др. ) Активная продукция коллагена Фиброз печени и развитие патологических узлов-регенератов, перестройка архитектоники печени Внутриорганные шунты, развитие портальной гипертензии Снижение функциональной активности, развитие печеночно-клеточной недостаточности
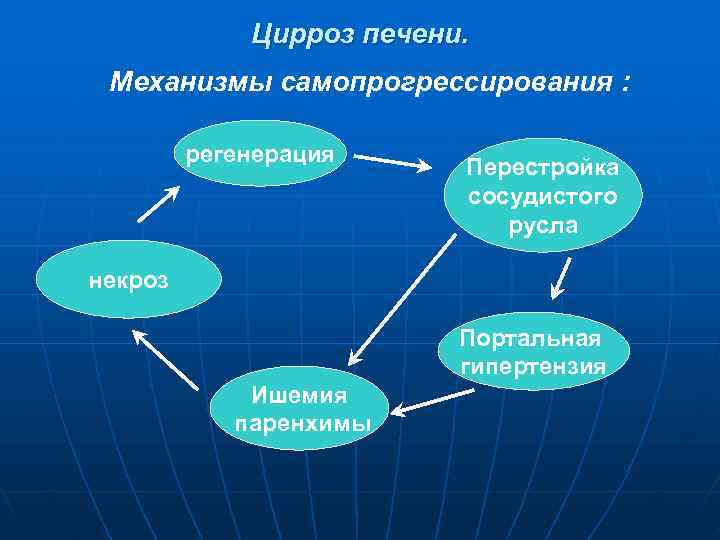
Цирроз печени. Механизмы самопрогрессирования : регенерация Перестройка сосудистого русла некроз Портальная гипертензия Ишемия паренхимы

Циррозы печени. n За последние 10 лет частота циррозов увеличилась на 12% n Цирроз является 3 -й по частоте причиной смерти среди мужчин в возрасте от20 до 65 лет n Ведущие синдромы: n Астено-вегетативный синдром. n Диспепсический синдром n Холестатический синдром n Портальная гипертензия. n Геморрагический синдром. n Печеночно- клеточная недостаточность
портальная гипертензия на фоне цирроза печени

Цирроз печени. Клиника. • Больные предъявляют следующие жалобы: • слабость, утомляемость, снижение аппетита, вздутие живота, неустойчивость стула, тупые боли в правом подреберье, кожный зуд, лихорадка, носовые кровотечения, импотенцией у мужчин, аменореей у женщин, выпадением волос. • При осмотре выявляется: • выраженное похудание, атрофия мышц, «печеночные знаки» , сухая шелушащаяся желтушно-бледная кожа, ксантелазмы, «барабанные палочки» , расширение вен передней брюшной стенки, припухлость суставов
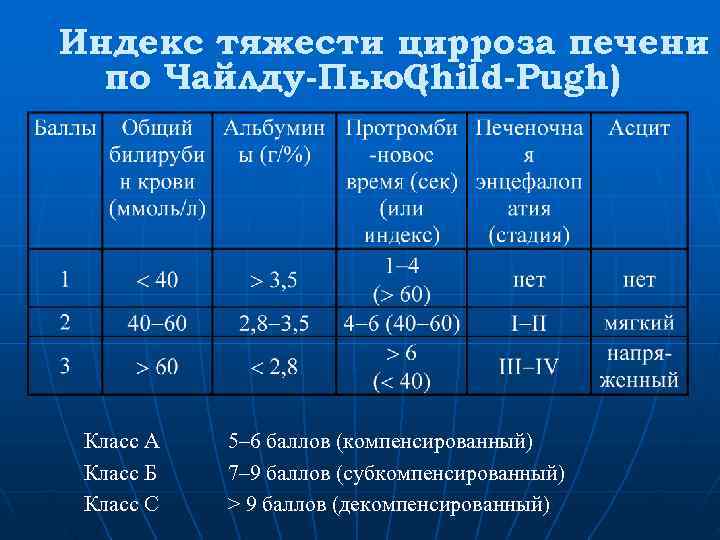
Индекс тяжести цирроза печени по Чайлду-Пью. Child-Pugh) ( Класс А 5– 6 баллов (компенсированный) Класс Б 7– 9 баллов (субкомпенсированный) Класс С > 9 баллов (декомпенсированный)

Особенности клиники. Вирусный цирроз. (Постнекротический или макронодулярный) • По клинике напоминает активный гепатит. • На первый план выступает гепатоцеллюлярная недостаточность, симптомы нарушения всех функций печени. • Появляется портальная гипертензия. • Длительность жизни 1 -2 года. • Причина смерти - печеночная кома.
Гепатиты, циррозы нов.ppt
- Количество слайдов: 98

