7bbf918b3a8fc7a59040017670259f90.ppt
- Количество слайдов: 73

Заболевания печени

Классификация болезней печени ► 1. 2. 3. 4. Выделяют: Гепатозы Гепатиты Циррозы Рак печени Болезни печени могут быть приобретенными и наследственными.

Гепатозы - заболевания при которых, преобладают дистрофические и некротические поражения паренхимы Гепатозы могут протекать: ► остро (токсическая дистрофия печени) ► хронически (жировой гепатоз)

Токсическая дистрофия печени или прогрессирующий массивный некроз – острое, гораздо реже хроническое заболевание, в основе которого лежит массивный некроз печени, заканчивающийся печеночной недостаточностью. Причиной этого заболевания часто являются: ► Токсическое воздействие на печень ядов (грибы, гелиотроп, фосфор, мышьяк и др. ). ► Вирусный гепатит (молниеносная форма). ► Токсикозы, связанные с нарушением эндокринной системы, например, при беременности, тиреотоксикозе и др.

Стадии токсической дистрофии печени Заболевание протекает в течение 3 недель, проходя две стадии: ► I стадия - желтой атрофии печени (длится 2 нед. ) ► II стадия - красной атрофии печени. На 1 -ой неделе жировая дистрофия гепатоцитов центра долек переходит в некроз гепатоцитов, происходит аутолиз клеток, их распад и в результате образуется детрит. Макроскопически: печень ярко желтая, вначале увеличена, но вскоре становится дряблой. 2. На 2 -ой неделе почти вся долька, кроме самой периферии, замещена жиробелковым детритом, который находится на ретикулярно-сосудистой строме. 1.

► Во второй стадии (красная дистрофия) макрофаги фагоцитируют жиробелковый детрит и обнажают ретикулярную строму с сосудами. ► Строма спадается, печень уменьшается в размерах, становится дряблой, красной. ► Одновременно развиваются тяжелые дистрофические изменения в почках, сердце, нервной системе. ► Больные умирают от прогрессирующей почечно-печеночной недостаточности.
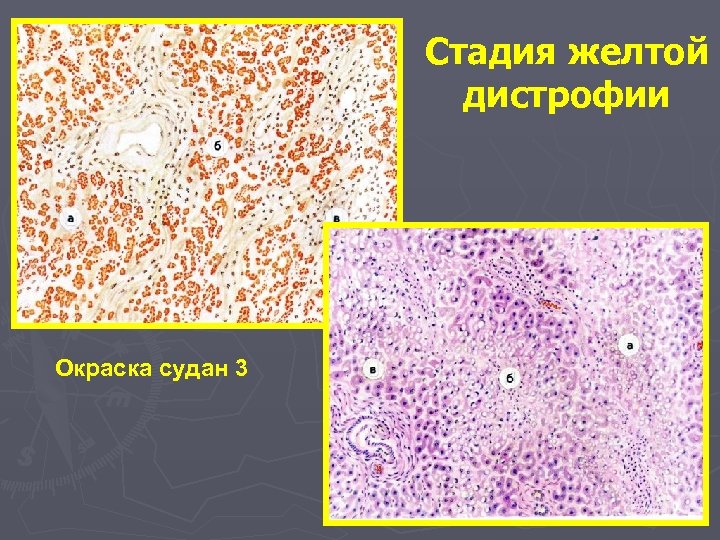
Стадия желтой дистрофии Окраска судан 3
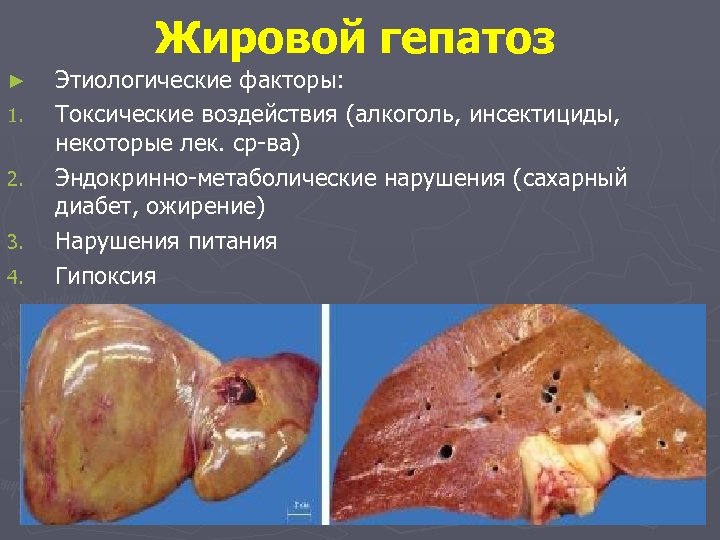
Жировой гепатоз ► 1. 2. 3. 4. Этиологические факторы: Токсические воздействия (алкоголь, инсектициды, некоторые лек. ср-ва) Эндокринно-метаболические нарушения (сахарный диабет, ожирение) Нарушения питания Гипоксия

Жировой гепатоз Выделяют три стадии жирового гепатоза: 1. Простое ожирение, при котором деструкции гепатоцитов нет. 2. Ожирение в сочетании с некробиозом гепатоцитов и мезенхимальной клеточной реакцией 3. Ожирение с начинающейся перестройкой дольковой структуры печени ► Исходом жирового гепатоза является цирроз печени.
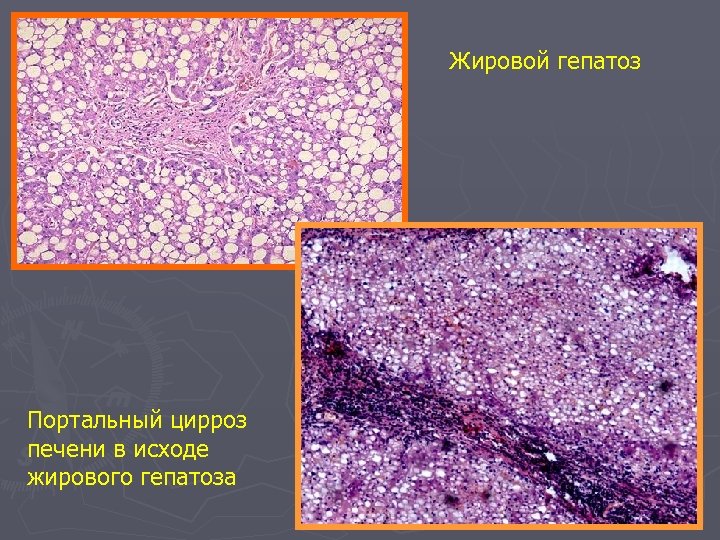
Жировой гепатоз Портальный цирроз печени в исходе жирового гепатоза

Гепатиты – заболевания при, которых преобладают воспалительные изменения паренхимы печени. ► Гепатиты могут быть первичными и вторичными. ► Протекать остро или хронически. Острый гепатит может быть: ► экссудативным (серозным, гнойным) ► продуктивным (наблюдаются дистрофия и некроз гепатоцитов и реакция ретикулоэндотелиальной системы печени).

Хронические гепатиты При хронических гепатитах наблюдается некроз гепатоцитов, воспалительная клеточная инфильтрация стромы, склероз и регенерация гепатоцитов, которые могут быть выражены в различной степени. Этиологические факторы первичных гепатитов: ► Вирусы ► Алкоголь ► Лекарственные препараты Этиологические факторы вторичных гепатитов: ► Инфекционные заболевания ► Интоксикация ► Заболевания ЖКТ ► Системные заболевания соединительной ткани.

Вирусные гепатиты – это первичные гепатиты, вызванные вирусами А (HAV), B (HBV), С (HCV), дельта (HDV) и др. Клинико-морфологические формы вирусного гепатита: ► Острая циклическая (желтушная) ► Безжелтушная ► Некротическая (злокачественная, фульминантная, молниеносная) ► Холестатическая ► Хроническая

► Гепатит, вызываемый вирусом А, передается фекально-оральным путем, инкубационный период 15 -45 дней, для этого гепатита характерны эпидемические вспышки. Как правило, не ведет к циррозу, т. к. течет остро. ► Гепатит, вызываемый вирусом В, – сывороточный, инкубационный период 25 -180 дней, может быть острым и хроническим, может перейти в цирроз. ► Гепатит, вызываемый вирусом С, - сывороточный, передаётся парентерально. Вирус реплицируется в гепатоцитах, макрофагах, лимфоцитах и других клетках. Он обладает цитопатическим действием и вызывает нарушения иммунной системы. ► Гепатит, вызываемый вирусом D может возникать вместе с вирусным гепатитом В или быть суперинфекцией у носителей вируса В. Протекает остро и хронически.


Вирусный гепатит В Этиология. Вирусом гепатита В является ДНКсодержащий вирус (частица Дейна), включающий три антигенные детерминанты: 1) поверхностный Аг (Hbs. Ag), 2) сердцевидный (Hbc. Ag) – с ним связывают патогенность вируса, 3) е-АГ (HBe. Ag) – маркер ДНКполимеразы. Патогенез. Принята вирусно-иммуногенетическая теория. ► Репродукция вируса в регионарных лимфатических узлах (регионарный лимфаденит). ► Вирусемия (перенос эритроцитами, к которым появляются антитела). ► Генерализованная реакция (лимфаденопатия, гиперплазия селезенки, аллергические реакции). ► Вирус обладает гепатотропностью, он поселяется в гепатоцитах, но сам не повреждает их. Повреждающее действие обусловлено иммунным цитолизом, который поддерживается аутоиммунизацией.
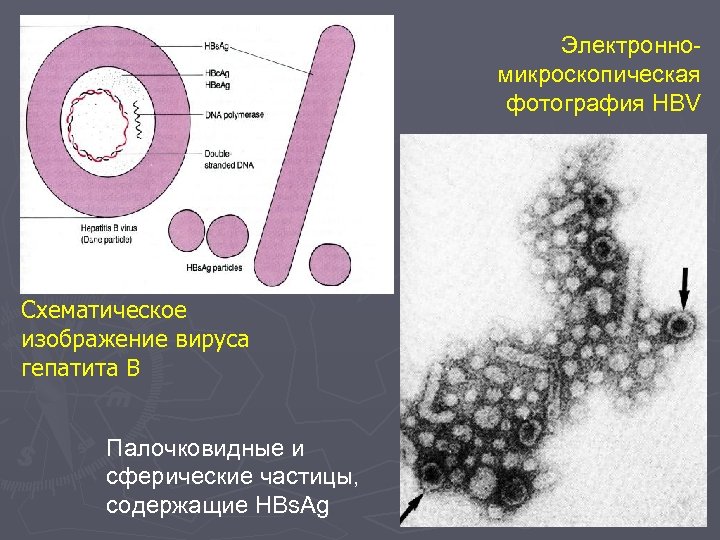
Электронномикроскопическая фотография HBV Схематическое изображение вируса гепатита В Палочковидные и сферические частицы, содержащие HBs. Ag
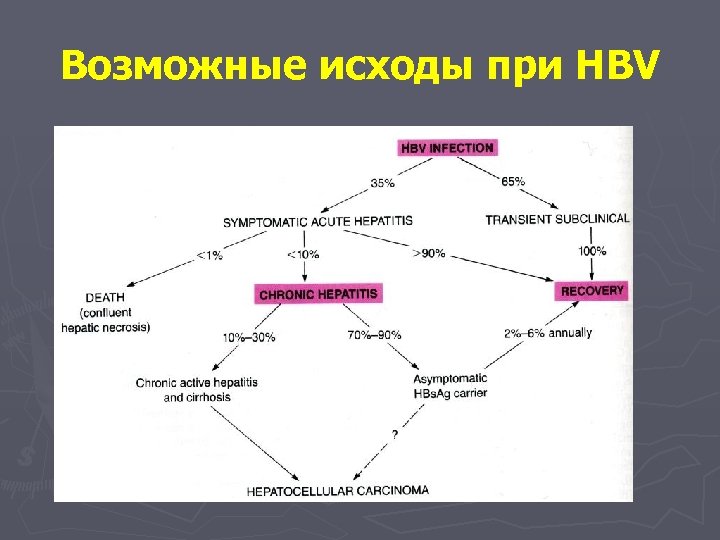
Возможные исходы при HBV
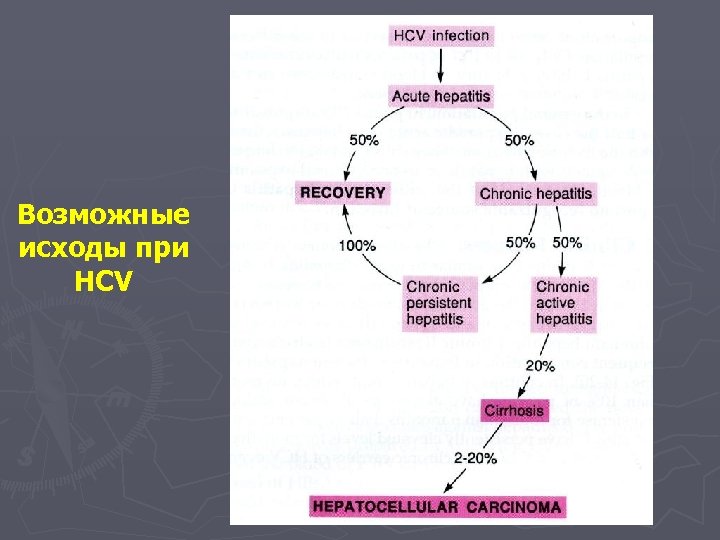
Возможные исходы при HCV

МОРФОЛОГИЧЕСКИЕ МАРКЕРЫ ВИРУСНОЙ ЭТИОЛОГИИ ЗАБОЛЕВАНИЯ ПЕЧЕНИ 1. ПРЯМЫЕ МАРКЕРЫ: ► ► ЧАСТИЦЫ ВИРУСА (ВЫЯВЛЯЮТСЯ ЭМ) АНТИГЕНЫ ВИРУСА (ВЫЯВЛЯЮТСЯ ГИСТОЛОГИЧЕСКИМИ, ИММУНОГИСТОХИМИЧЕСКИМИ И ЭМ МЕТОДАМИ) 2. НЕПРЯМЫЕ МАРКЕРЫ: ► ► ► ХАРАКТЕРНЫЕ ИЗМЕНЕНИЯ ГЕПАТОЦИТОВ (МАТОВОСТЕКЛОВИДНЫЕ ГЕПАТОЦИТЫ, "ПЕСОЧНЫЕ ЯДРА", ТЕЛЬЦА КАУНСИЛЬМЕНА) КИЛЛЕРНЫЙ ЭФФЕКТ Т-ЛИМФОЦИТОВ В ОТНОШЕНИИ ГЕПАТОЦИТОВ БЕЛКОВАЯ ДИСТРОФИЯ ГЕПАТОЦИТОВ ОЧАГИ КОЛЛИКВАЦИОННОГО НЕКРОЗА ВОСПАЛИТЕЛЬНЫЙ ИНФИЛЬТРАТ ИЗ ЛИМФОЦИТОВ И МАКРОФАГОВ (С ПРИМЕСЬЮ ПЛАЗМАТИЧЕСКИХ КЛЕТОК И ПОЛИМОРФНОЯДЕРНЫХ ЛЕЙКОЦИТОВ) ПЕРЕСТРОЙКА СТРУКТУРЫ ПЕЧЕНИ С ОБРАЗОВАНИЕМ ЛОЖНЫХ ДОЛЕК ПРЕИМУЩЕСТВЕННО МУЛЬТИЛОБУЛЯРНОГО СТРОЕНИЯ, РАЗДЕЛЕННЫХ ШИРОКИМИ ПОЛЯМИ СОЕДИНИТЕЛЬНОЙ ТКАНИ

Непрямые маркеры наличия вируса в гепатоцитах МАТОВО-СТЕКЛОВИДНЫЕ ГЕПАТОЦИТЫ -КРУПНЫЕ КЛЕТКИ С БЛЕДНО-ЭОЗИНОФИЛЬНОЙ МЕЛКОЗЕРНИСТОЙ ЦИТОПЛАЗМОЙ, КОТОРАЯ ОТДЕЛЕНА ОТ ПЛАЗМОЛЕММЫ СВЕТЛЫМ ОБОДКОМ. В ЦИТОПЛАЗМЕ ТАКИХ КЛЕТОК ОБНАРУЖИВАЕТСЯ HBs. Ag. ► ПЕСОЧНЫЕ ЯДРА - ПРОСВЕТЛЕННЫЕ ЯДРА ГЕПАТОЦИТОВ, В КОТОРЫХ ХРОМАТИН РАСПОЛАГАЕТСЯ ПО ПЕРИФЕРИИ, А ЦЕНТРАЛЬНАЯ ЧАСТЬ ПРЕДСТАВЛЕНА МЕЛКОГРАНУЛЯРНЫМИ ЭОЗИНОФИЛЬНЫМИ ВКЛЮЧЕНИЯМИ. В ТАКИХ ЯДРАХ ОБНАРУЖИВАЕТСЯ HBc. Ag. ► ТЕЛЬЦА КАУНСИЛЬМЕНА - ЧЕТКО ОТГРАНИЧЕННЫЕ ОКРУГЛЫЕ ОБРАЗОВАНИЯ С ГОМОГЕННОЙ ЭОЗИНОФИЛЬНОЙ ЦИТОПЛАЗМОЙ, В КОТОРОЙ ОТСУТСТВУЕТ ЯДРО ИЛИ ВИДНЫ ЕГО ОСТАТКИ. ВОЗНИКАЮТ ПРИ КОАГУЛЯЦИОННОМ НЕКРОЗЕ ГЕПАТОЦИТОВ. ЛОКАЛИЗУЮТСЯ В ПЕЧЕНОЧНЫХ БАЛКАХ ИЛИ ПРОСВЕТЕ СИНУСОИДОВ ►

МОРФОЛОГИЧЕСКИЕ РАЗНОВИДНОСТИ КИЛЛЕРНОГО ЭФФЕКТА Т-ЛИМФОЦИТОВ В ОТНОШЕНИИ ГЕПАТОЦИТОВ ПЕРИПОЛЕЗ - СОПРИКОСНОВЕНИЕ ЛИМФОЦИТА С ГЕПАТОЦИТОМ, ЧТО МОЖЕТ СОПРОВОЖДАТЬСЯ ЛИЗИСОМ МЕМБРАНЫ ГЕПАТОЦИТА; ► ИНВАГИНАЦИЯ - ПОГРУЖЕНИЕ УЧАСТКА ПЛАЗМОЛЕММЫ В ЦИТОПЛАЗМУ ГЕПАТОЦИТА С НАЛИЧИЕМ ЛИМФОЦИТА В ИНВАГИНАТЕ; ► ЭМПЕРИПОЛЕЗ - ПЕНЕТРАЦИЯ ЛИМФОЦИТОМ ПЛАЗМОЛЕММЫ И ВНЕДРЕНИЕ В ЦИТОПЛАЗМУ ГЕПАТОЦИТА С ПОСЛЕДУЮЩИМ ЕГО ЛИЗИСОМ. ►

Альтеративные изменения паренхимы печени при вирусном гепатите выражаются: ►зернистой дистрофией гепатоцитов ►гидропической дистрофией с фокальным колликвационным некрозом (баллонная дистрофия) ►гиалиново-капельной дистрофией с фокальным коагуляционным некрозом (тельца Каунсильмена)
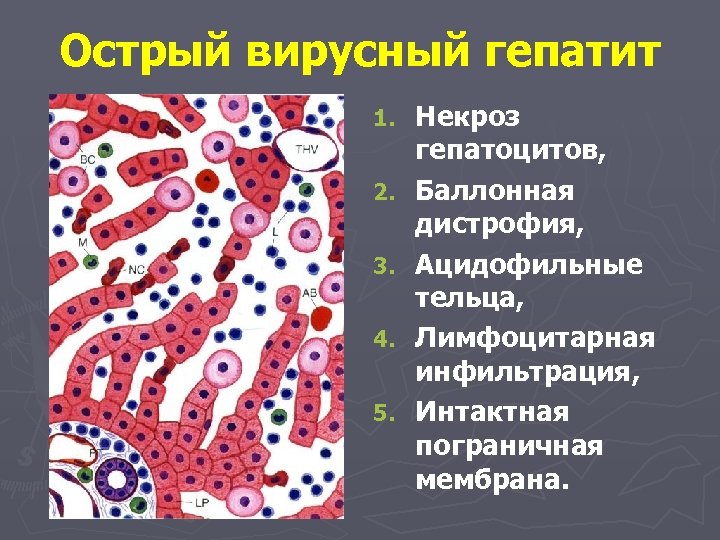
Острый вирусный гепатит 1. 2. 3. 4. 5. Некроз гепатоцитов, Баллонная дистрофия, Ацидофильные тельца, Лимфоцитарная инфильтрация, Интактная пограничная мембрана.
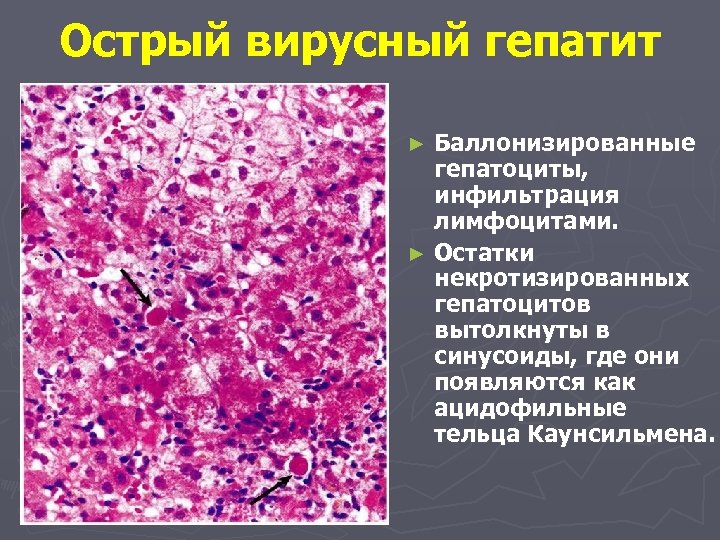
Острый вирусный гепатит Баллонизированные гепатоциты, инфильтрация лимфоцитами. ► Остатки некротизированных гепатоцитов вытолкнуты в синусоиды, где они появляются как ацидофильные тельца Каунсильмена. ►


Виды очагового колликвационного некроза, встречающиеся при вирусном гепатите: Ступенчатые некрозы – мелкие очаги некроза, преимущественно в перипортальной зоне, окруженные лимфоцитами и макрофагами ► Сливающиеся некрозы: § Мостовидные некрозы – некрозы гепатоцитов, располагающихся между соседними портальными трактами (порто-портальные мостовидные некрозы), между портальными трактами и центральными венами (портоцентральные) и между соседними центральными венами (центро-центральные); § Субмассивные некрозы – некрозы, захватывающие одну или несколько долек; § Массивные некрозы – некрозы, захватывающие долю печени и более. •
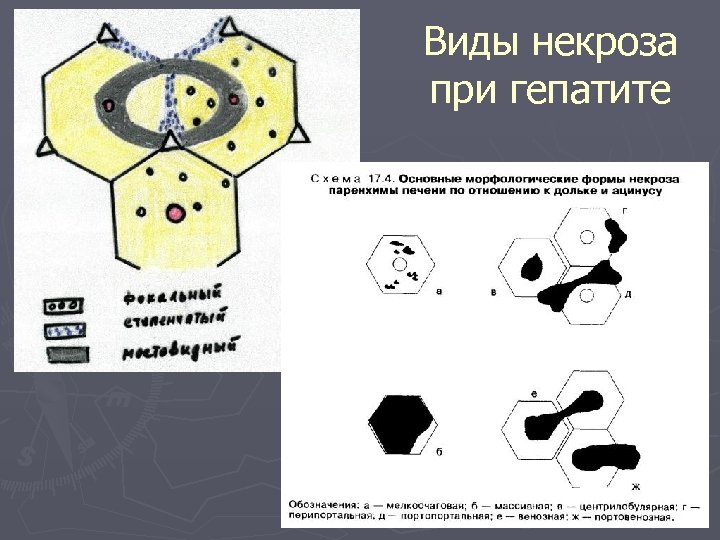
Виды некроза при гепатите
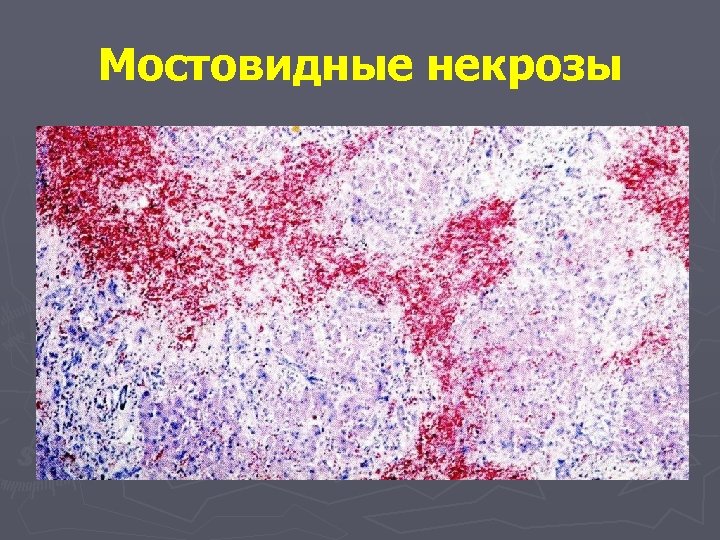
Мостовидные некрозы
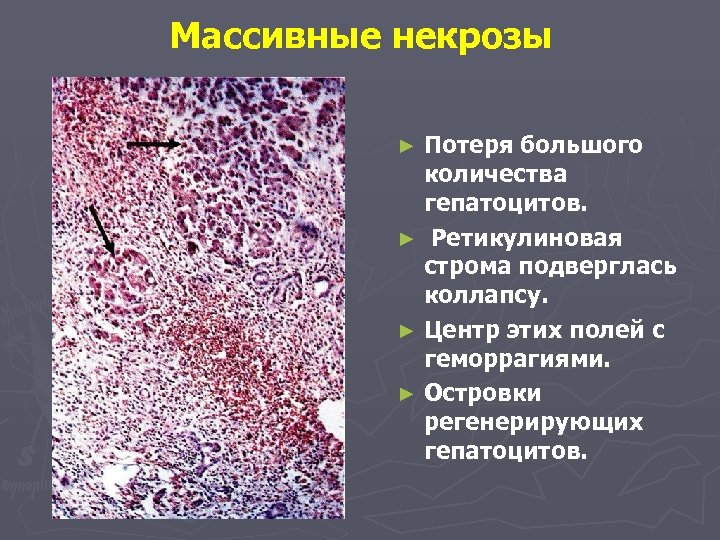
Массивные некрозы Потеря большого количества гепатоцитов. ► Ретикулиновая строма подверглась коллапсу. ► Центр этих полей с геморрагиями. ► Островки регенерирующих гепатоцитов. ►

Массивные некрозы. Печень уменьшена в размерах с бугристой поверхностью

Международная классификация хронических гепатитов и заболеваний желчевыводящих путей (Лос. Анжелес, 1994) В классификации учитывается три категории оценки: этиология, степень активности процесса, стадия заболевания 1. 2. 3. 4. 5. 6. 7. 8. 9. Аутоиммунный гепатит Хронический гепатит В и D Хронический гепатит С Хронический лекарственный гепатит Криптогенный гепатит Хронический наследственный гепатит: при болезни Коновалова-Вильсона; при недостаточности Альфа-1 антитрипсина Первичный билиарный цирроз печени Первичный склерозирующий холангит

Морфологические формы хронического гепатита: ► Хронический активный ► Хронический персистирующий
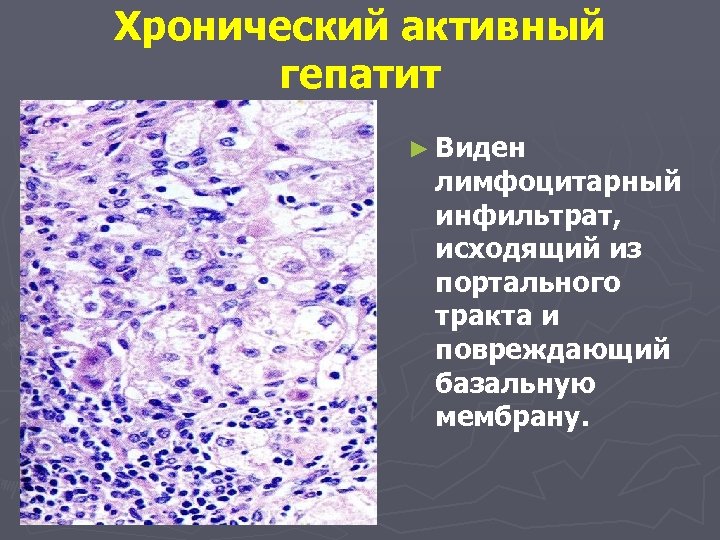
Хронический активный гепатит ► Виден лимфоцитарный инфильтрат, исходящий из портального тракта и повреждающий базальную мембрану.

Для хронического активного гепатита характерны: Y клеточная инфильтрация портальных зон, проникновение инфильтратов из лимфоцитов, макрофагов и плазматических клеток через пограничную пластинку в печеночную дольку. Y Развивается гидропическая и баллонная дистрофия, некроз гепатоцитов, осуществляемый эффекторными клетками иммунной системы. Некрозы могут быть ступенчатые и сливающиеся. Y При электронной микроскопии выявляются маркеры гепатита В: матово-стекловидные гепатиты – с поверхностным антигеном, песочные ядра – с сердечным антигеном. Y Хронический активный гепатит дает крупноузловой цирроз печени.

Хронический персистирующий гепатит Портальные тракты инфильтрированы лимфоцитами. ► Паренхима долек существенно не повреждена. ►

Хронический персистирующий гепатит течет более мягко. o o Инфильтрация лимфоцитами, макрофагами, плазматическими клетками, как правило, в пределах портальных полей и не повреждает гепатоциты пограничной пластинки. Дистрофические изменения гепатоцитов выражены умеренно, редко встречается некроз. Однако, при электронной микроскопии маркеры те же: часто встречаются матово-стекловидные гепатоциты, реже “песочные ядра”, могут быть тельца Каунсильмена. Хронический персистирующий гепатит редко переходит в цирроз.

Алкогольная болезнь печени ► ► ► При систематическом употреблении алкоголя постепенно развиваются 5 стадий алкогольного поражения печени: Адаптивная алкогольная гепатомегалия Жировой гепатоз Алкогольный гепатит Фиброз печени Алкогольный цирроз
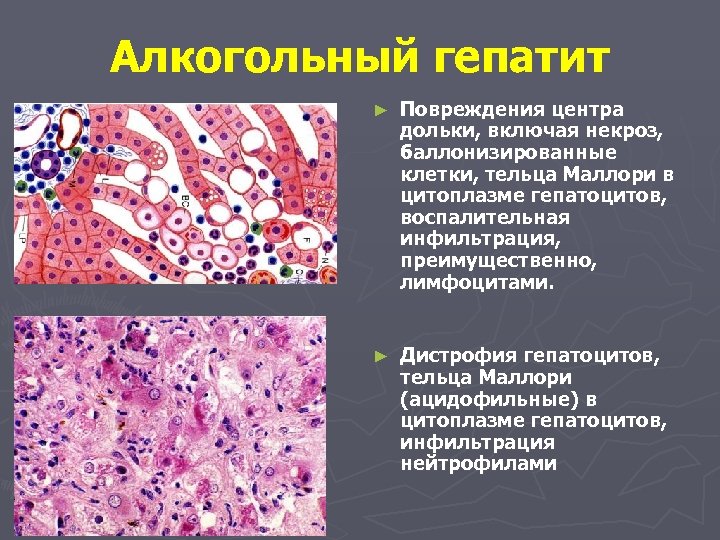
Алкогольный гепатит ► Повреждения центра дольки, включая некроз, баллонизированные клетки, тельца Маллори в цитоплазме гепатоцитов, воспалительная инфильтрация, преимущественно, лимфоцитами. ► Дистрофия гепатоцитов, тельца Маллори (ацидофильные) в цитоплазме гепатоцитов, инфильтрация нейтрофилами

Центральный гиалиновый склероз у больного алкоголизмом (Центральная вена облитерирована фиброзной тканью)
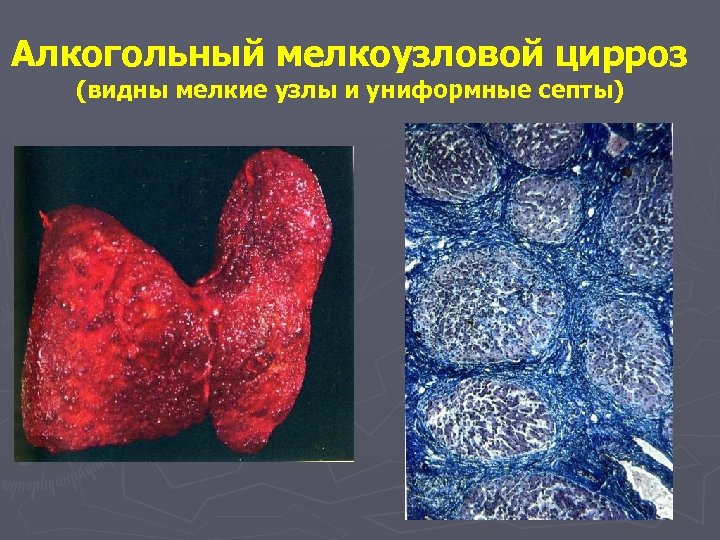
Алкогольный мелкоузловой цирроз (видны мелкие узлы и униформные септы)

Цирроз – хроническое заболевание печени, характеризующееся печеночной недостаточностью. Этиология. В зависимости от причин, вызывающих цирроз, различают: ► инфекционный цирроз; ► токсический или токсико-аллергический; ► билиарный; ► обменно-алиментарный (циррозы накопления, например, при гепатоцеребральной дистрофии – болезнь Коновалова-Вильсона); ► циркуляторный (хронический венозный застой в печени); ► криптогенный циррозы.



Морфогенетические типы цирроза Различают следующие морфогенетические типы цирроза: ► Постнекротический цирроз ► Портальный цирроз ► Смешанный цирроз ► Билиарный цирроз

Макроскопически различают: неполный септальный цирроз, при котором в печени видны прослойки соединительной ткани, более выраженные, чем обычно мелкоузловой – узлы соединительной ткани не более 3 мм. крупноузловой – узлы более 3 мм. Смешанный Из микроскопических видов выделяют: монолобулярный – узлы-регенераты захватывают одну дольку; мультилобулярный – несколько долек; мономультилобулярный – смешанный.
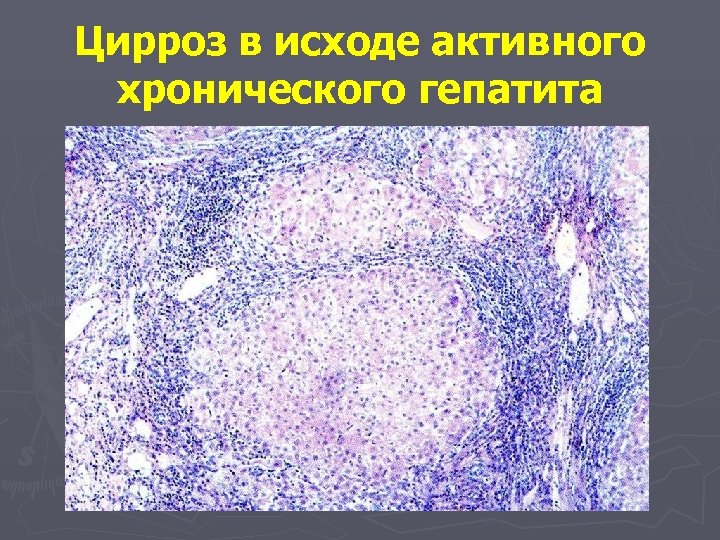
Цирроз в исходе активного хронического гепатита
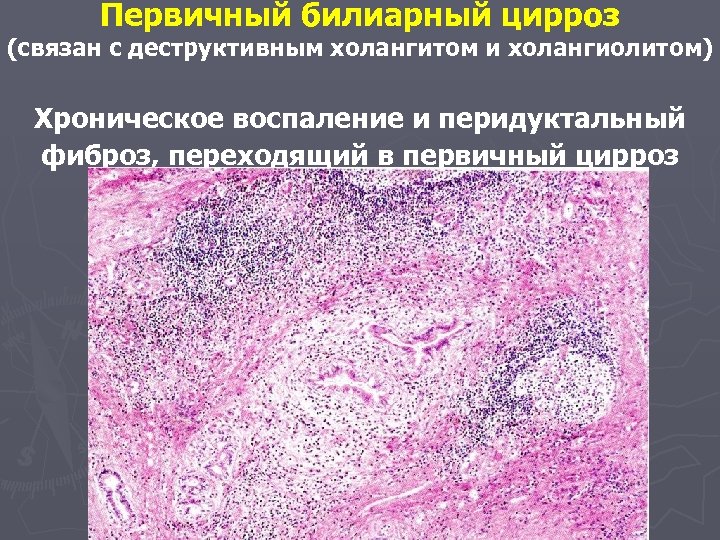
Первичный билиарный цирроз (связан с деструктивным холангитом и холангиолитом) Хроническое воспаление и перидуктальный фиброз, переходящий в первичный цирроз
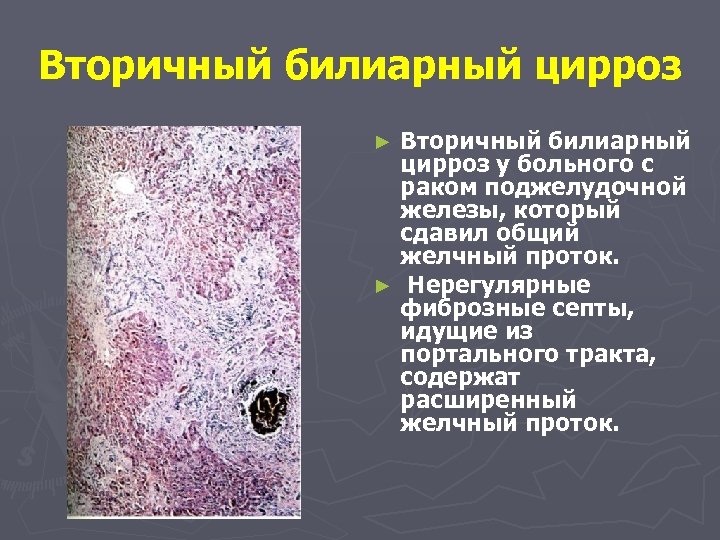
Вторичный билиарный цирроз у больного с раком поджелудочной железы, который сдавил общий желчный проток. ► Нерегулярные фиброзные септы, идущие из портального тракта, содержат расширенный желчный проток. ►
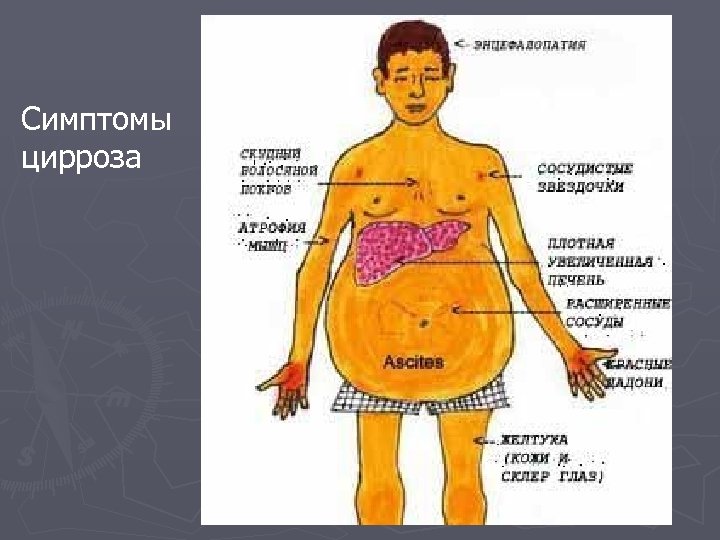
Симптомы цирроза


Осложнения цирроза ► Печеночная кома ► Кровотечения из расширенных вен пищевода или желудка ► Асцит, переходящий в перитонит ► Тромбоз воротной вены ► Развитие рака Об активности цирроза судят по биоптатам, клиническим признакам и биохимическим анализам.

Рак печени Первичный и вторичный Макроскопические формы: 1. Узловой 2. Массивный 3. Диффузный Гистогенетические формы: 1. 2. 3. гепатоцеллюлярный холангиоцеллюлярный смешанный (гепатохолангиоцеллюлярный) Метастазирование: 1. 2. Лимфогенное (перипортальные лимфатические узлы) Гематогенное (легкие, кости) Осложнения и причины смерти: гепатаргия, кровотечение в брюшную полость, кахексия.
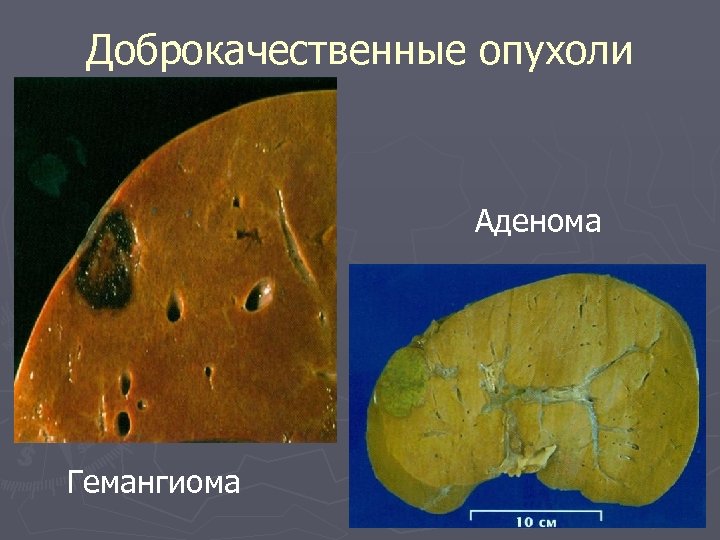
Доброкачественные опухоли Аденома Гемангиома
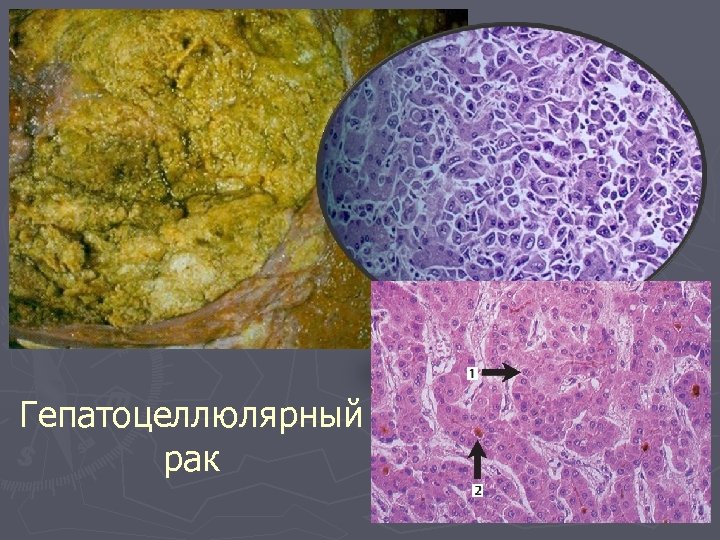
Гепатоцеллюлярный рак
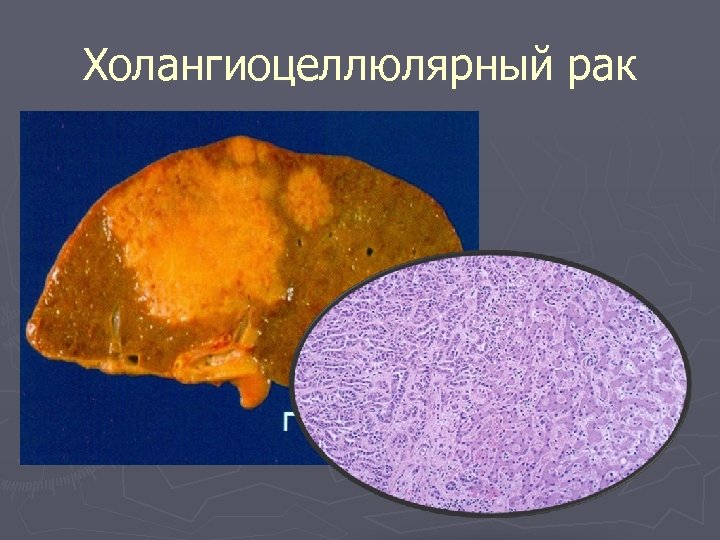
Холангиоцеллюлярный рак

Болезни желчного пузыря Холецистит (острый и хронический) Желчнокаменная болезнь Опухоли (аденома, рак)
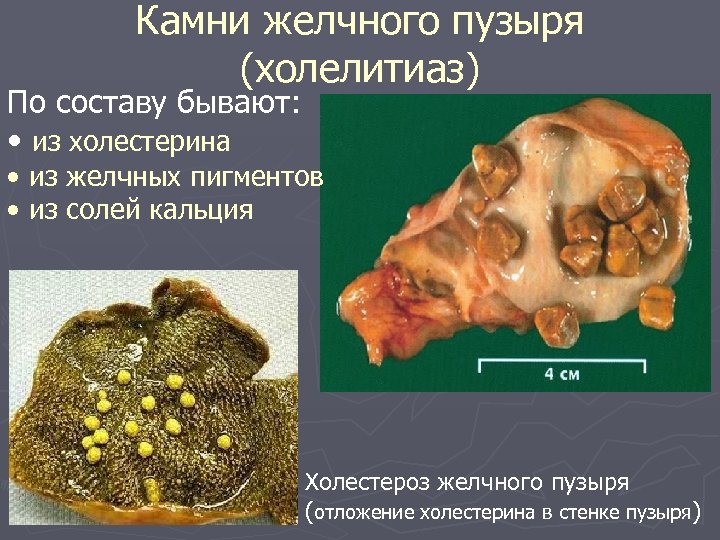
Камни желчного пузыря (холелитиаз) По составу бывают: • из холестерина • из желчных пигментов • из солей кальция Холестероз желчного пузыря (отложение холестерина в стенке пузыря)

Осложнения желчнокаменной болезни: ► Калькулезный холецистит ► Закупорка холедоха камнем (холедохолитиаз) ► Подпеченочная желтуха ► Холангит ► Прободение стенки пузыря камнем ► Перитонит ► Билиарный цирроз печени ► Панкреатит

Острый холецистит: ► Катаральный ► Фибринозный ► Гнойный (флегмонозный) Осложнения: ► Водянка пузыря (скопление слизи в просвете пузыря) ► Эмпиема пузыря (скопление гноя в просвете пузыря) ► Перфорация стенки ► Перитонит ► Гнойный холангит ► Перихолецистит с образованием спаек
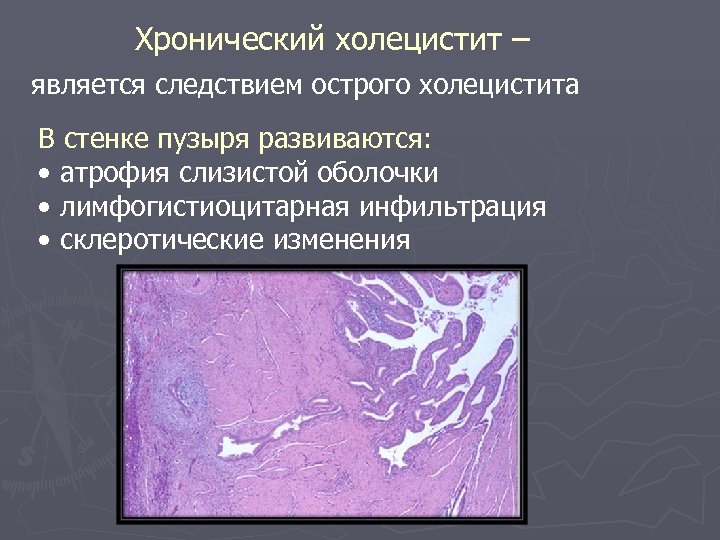
Хронический холецистит – является следствием острого холецистита В стенке пузыря развиваются: • атрофия слизистой оболочки • лимфогистиоцитарная инфильтрация • склеротические изменения
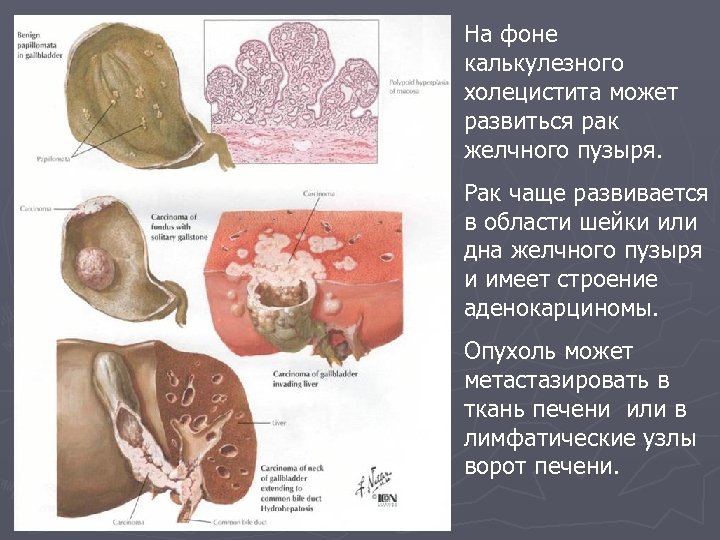
На фоне калькулезного холецистита может развиться рак желчного пузыря. Рак чаще развивается в области шейки или дна желчного пузыря и имеет строение аденокарциномы. Опухоль может метастазировать в ткань печени или в лимфатические узлы ворот печени.

Болезни поджелудочной железы Панкреатит q Острый (геморрагический, гнойный, панкреонекроз) q Хронический Опухоли (аденома, рак)
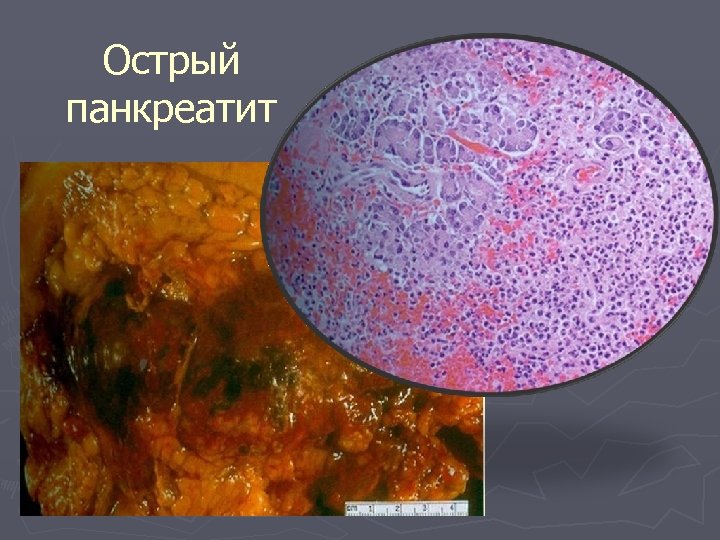
Острый панкреатит
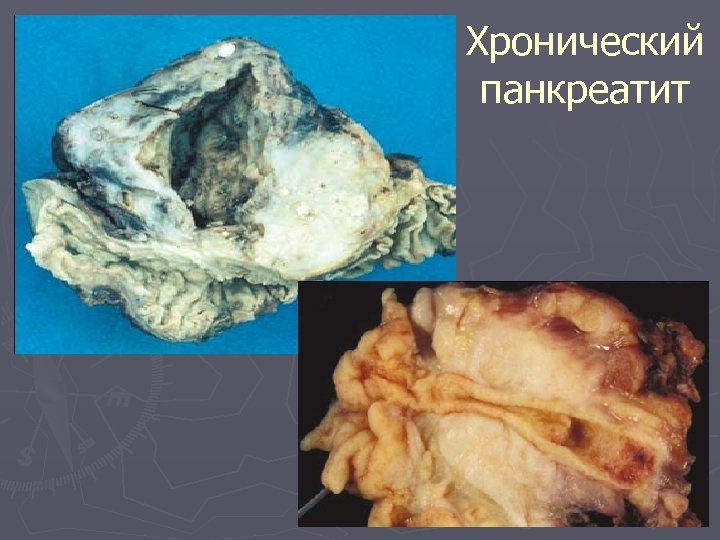
Хронический панкреатит


Рак поджелудочной железы Локализуется чаще в головке, реже — в теле и в хвосте. Макроскопически опухоль имеет вид плотного узла неправильной формы, без четких границ, часто с выраженной волокнистостью. В теле и в хвосте чаще встречается опухоль в виде инфильтрата. Гистогенетически опухоль происходит из протокового эпителия. По гистологической картине наиболее частыми являются: • аденокарцинома; • солидный рак; • скиррозные формы недифференцированного рака. Рак головки поджелудочной железы в результате прорастания и сдавления желчных путей ведет к развитию механической желтухи и печеночной недостаточности. При локализации рака в теле и в хвосте панкреас в клинике наблюдаются сильные опоясывающие боли в связи с прорастанием нервов солнечного сплетения. Смерть наступает от кахексии и присоединившейся пневмонии
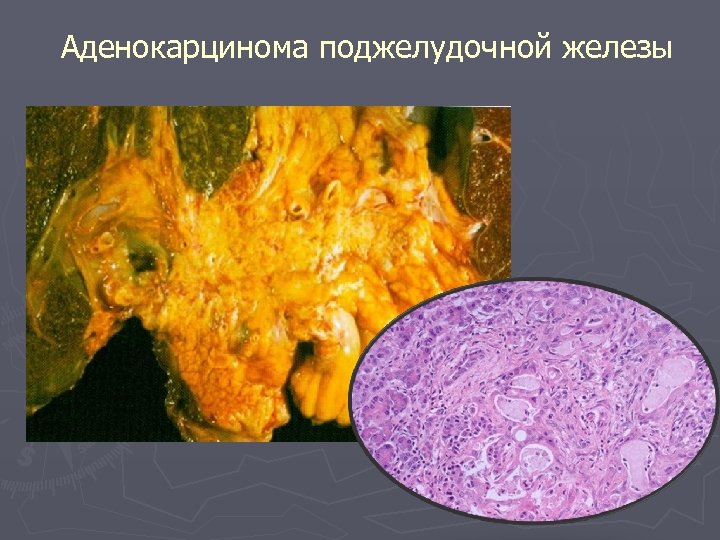
Аденокарцинома поджелудочной железы

МИКРОПРЕПАРАТЫ
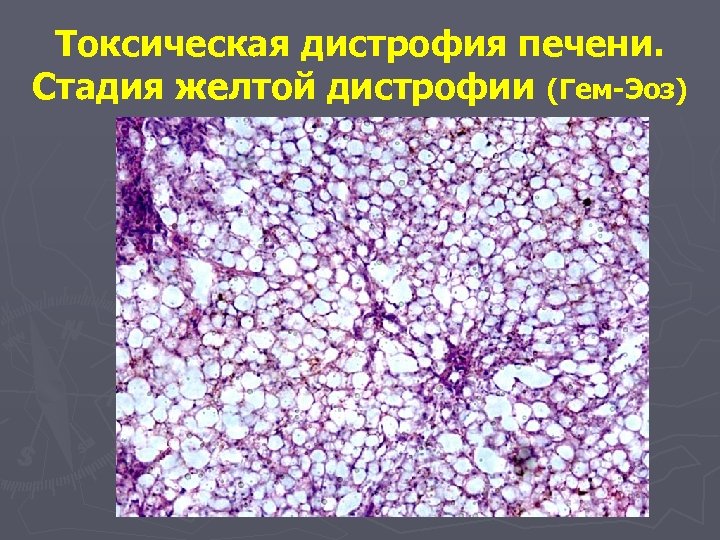
Токсическая дистрофия печени. Стадия желтой дистрофии (Гем-Эоз)
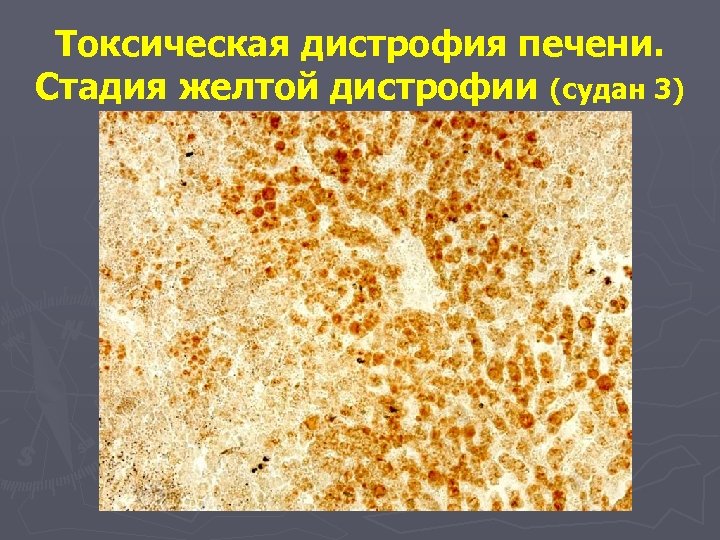
Токсическая дистрофия печени. Стадия желтой дистрофии (судан 3)
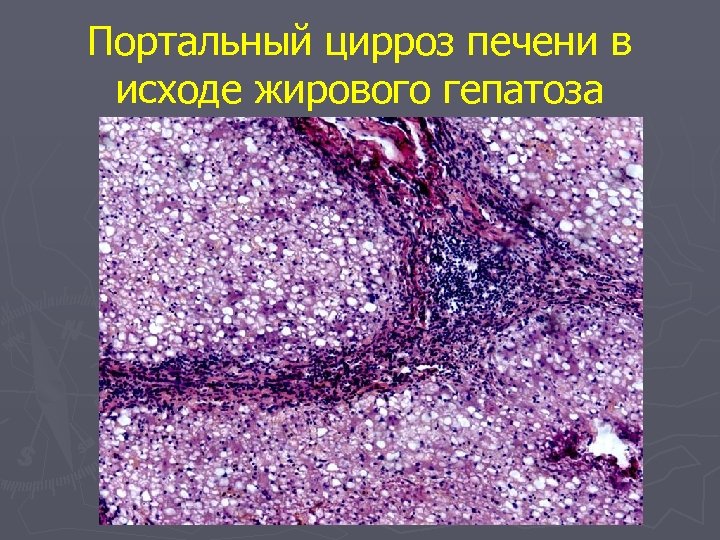
Портальный цирроз печени в исходе жирового гепатоза
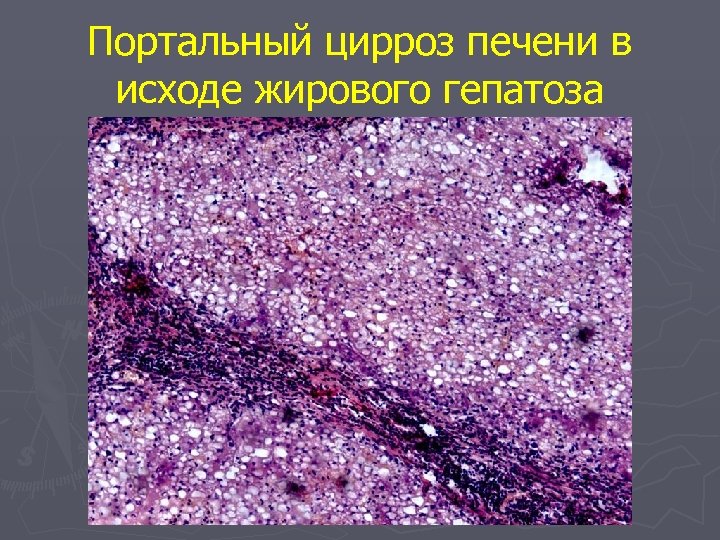
Портальный цирроз печени в исходе жирового гепатоза
7bbf918b3a8fc7a59040017670259f90.ppt