Заб-я орг.дыхания.pptx
- Количество слайдов: 30

Заболевания органов дыхания у детей Лекция по дисциплине «СД в педиатрии»

Острый ларингит воспаление слизистой оболочки гортани. Этиология: вирусы, бактерии механические и химические раздражители. Клиника. общее недомогание, хриплый голос, грубый, сухой, "лающий" кашель. Лечение. соблюдение голосового режима. исключение из пищи горячих и острых блюд теплое питье, полоскание полости рта и зева щелочными растворами, настоями шалфея, ромашки. содовые ингаляции. отвлекающая терапия: горячие ножные ванны, горчичники на грудную клетку. 2

Острый стеноз гортани (ложный круп) Клиника: I степень стеноза (компенсированная) грубый "лающий" кашель, осиплый голос, шумное дыхание с небольшим втяжением яремной ямки при плаче или физической нагрузке. II степень одышка постоянная, с участием в акте дыхания вспомогательной мускулатуры (втяжение межреберных промежутков, над и подключичных ямок, раздувание крыльев носа). Выраженный цианоз носогубного треугольника. III степень (декомпенсированная) общее состояние тяжелое. Резко выражена одышка с глубоким втяжением на вдохе всех податливых мест грудной клетки. IV степень общее состояние крайне тяжелое. Асфиксия. Судороги. Брадикардия. Артериальное давление снижается. Постепенно дыхание прекращается, сердце останавливается. 3

Неотложная помощь При стенозе 1 й степени необходимо создать спокойную обстановку. Предложить матери взять грудного ребенка на руки, в более старшем возрасте придать возвышенное положение голове и верхней части туловища ребенка. Расстегнуть стесняющую одежду, проветрить помещение. Увлажнить вдыхаемый воздух. Провести ингаляции теплого влажного воздуха с 2% раствором натрия бикарбоната (настоем ромашки, шалфея, мать и мачехи, термопсиса). Теплое щелочное питье (молоко с раствором натрия бикарбоната, минеральной воды «Боржоми» ). Пить часто, дробными порциями. При отсутствии лихорадки и симптомов сердечно сосудистой недостаточности отвлекающая терапия: горячие ножные ванны (Т воды 38 39 °С), при отсутствии аллергической реакции горчичники на верхнюю часть грудной клетки и к икроножным мышцам, грелка к ногам. Для улучшения носового дыхания в полость носа сосудосуживающие средства. При стенозе 2— 3 й степени увлажняют вдыхаемый воздух и проводят ингаляции раствора адреналина (эпинефрина). Оксигенотерапия. Назначаются спазмолитики, кортикостероиды (местно в виде аэрозоля). В ингаляциях используют сальбутамол или беротек. При 3 4 й степени интубация трахеи, ИВЛ; в редких случаях трахеотомия. 4

БРОНХИТ воспалительное заболевание бронхов. Этиология. Возбудители: вирусы, бактериальная флора, в том числе внутриклеточные паразиты (хламидии, микоплазмы), грибы. Причинами острого бронхита неинфекционной природы могут быть газо и парообразные химические вещества, табачный дым, аллергены, инородные тела в бронхах, термические факторы (охлаждение, вдыхание холодного воздуха). 5

Клиника. кашель (вначале сухой, болезненный, усиливается ночью и по утрам, может быть приступообразным, затем становится влажным, с отделением мокроты) признаки обструкции бронхов (удлиненный "свистящий выдох", сопровождающийся хрипами, которые слышны на расстоянии), непостоянные сухие и разнокалиберные влажные хрипы с обеих сторон грудной клетки, двустороннее усиление легочного рисунка, отсутствие очаговых и инфильтративных изменений в легких на рентгенограмме. 6

Лечение. При вирусной этиологии: противовирусные препараты (рибавирин, ремантадин, лейкоцитарный интерферон). Неосложненные формы о. бронхита лечат без антибиотиков. Отхаркивающие средства: обильное теплое щелочное питье, мукалтин, корень солодки, грудные сборы (мать и мачеха, алтей и душица и др. ). При вязкой трудноотделяемой мокроты – муколитики (ацетилцистеин, амброксол), щелочные ингаляции и аэрозоли с протеолитическими ферментами. Отвлекающая терапия горчичники на грудную клетку, горчичные ножные и ручные ванны. Физиотерапия, ЛФК, постуральный дренаж, вибрационный или перкуссионный массаж. При обструктивном бронхите используют бета адреномиметики (сальбутамол). В тяжелых случаях кортикостероиды. Ингаляции увлажненным кислородом. 7

БРОНХИАЛЬНАЯ АСТМА заболевание, характеризующееся обратимой обструкцией дыхательных путей, вызванной хроническим аллергическим воспалением и гиперреактивностью бронхов. В детском возрасте выделяют две основные формы заболевания: 1) атопическую (аллергическую) и 2) эндогенную (неаллергическую). 8
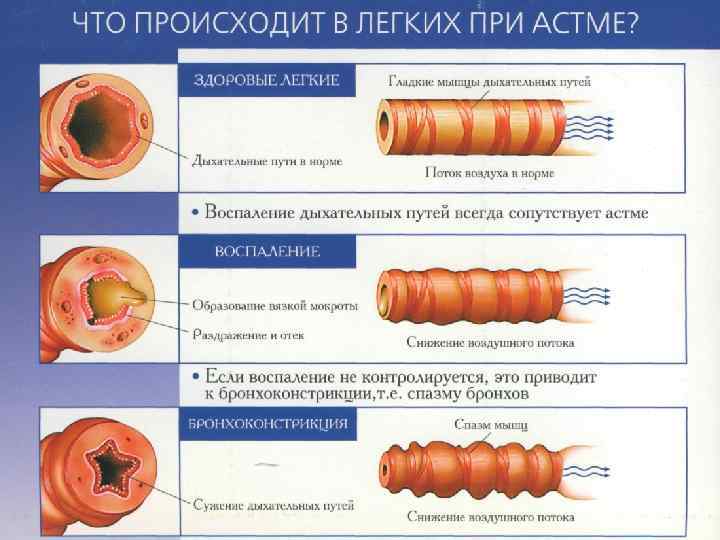
9

Что может вызвать приступ астмы 10

Клиника Период предвестников наступает за несколько минут или дней до приступа: беспокойство, раздражительность, нарушение сна, чихание, зуд в носу, заложенность носа, слезотечение, сухой кашель. Приступ удушья чаще ночью: экспираторная одышка, с громкими свистящими хрипами, слышными на расстоянии. Маленькие дети испуганы, мечутся в постели. Дети старшего возраста принимают вынужденное положение: сидят, наклонившись вперед, опираясь локтями на колени. В дыхании участвует вспомогательная мускулатура. В конце приступа густая, вязкая, стекловидная мокрота – послеприступный период. 11

Особые формы бронхиальной астмы Существует несколько обособленных клинико патогенетических вариантов: ü рефлюкс индуцированная бронхиальная астма, ü аспириновая бронхиальная астма, ü бронхиальная астма физического усилия, ü ночная астма. 12

Классификация • • В России принята международная классификация бронхиальной астмы по степени тяжести. Степень присваивается на основании клинических проявлений до начала терапии. Согласно этой классификации выделяется 4 ступени: Ступень 1. Интермиттирующая БА бронхиальная астма (периодического течения): приступы реже 1 раза в неделю, легкие, короткие, быстро исчезающие; ночные приступы отсутствуют или случаются не чаще двух раз в месяц; физические нагрузки переносятся без последствий, активность и сон не изменены; показатели функции внешнего дыхания (ФВД[2]) в промежутках между приступами в пределах нормы. Ступень 2. Легкая персистирующая бронхиальная астма (постоянного течения): приступы чаще 1 раза в неделю, но реже 1 раза в день; ночные приступы чаще 2 раз в месяц; обострения могут снижать физическую активность и нарушать сон; показатели ФВД в промежутках между приступами в пределах нормы. Ступень 3. Персистирующая бронхиальная астма средней тяжести: ежедневные приступы; ночные приступы чаще 1 раза в неделю; симптомы обострения могут приводить к ограничению физической активности и нарушению сна; показатели ФВД снижены 60 80% от нормы. Ступень 4. Тяжелая персистирующая бронхиальная астма: ежедневные приступы; частые ночные приступы; ограничение физической активности; показатели ФВД мене 60% от нормы. 13

Течение При легком течении заболевания приступообразный кашель, периоды затрудненного дыхания или приступы удушья редкие (1 2 раза в месяц), легко купируются. В период ремиссии состояние ребенка удовлетворительное, показатели функции внешнего дыхания (ФВД) в пределах возрастной нормы. При заболевании средней тяжести приступы повторяются 3 4 раза в месяц, протекают с умеренным нарушением ФВД и кровообращения. Клиническая ремиссия неполная и длится менее трех месяцев. При тяжелой астме несколько раз в неделю или ежедневно развиваются длинные приступы удушья. ФВД значительно снижена. В период ремиссии сохраняются признаки дыхательной недостаточности (одышка, тахикардия, эмфизема). 14

Если приступ не удается купировать в течение 6 8 ч, развивается астматическое состояние. Нарастают признаки дыхательной недостаточности, выслушивается множество сухих и влажных хрипов. В последующем дыхание становится резко ослабленным, исчезают хрипы в легких ("немое" легкое). При прогрессировании процесса развивается гипоксемическая кома: состояние крайне тяжелое, сознание отсутствует, генерализованный цианоз, редкое поверхностное дыхание, гипотония, падение сердечной деятельности. Осложнения заболевания: асфиксия, острая сердечная недостаточность, ателектаз, пневмония, пневмоторакс, деформация грудной клетки. 15

Лабораторная и инструментальная диагностика В анализе крови эозинофилия. В мокроте спирали Куршмана (слепки слизи). При биохимическом исследовании крови повышенный уровень Ig. E. У детей старше 5 лет исследуют функцию внешнего дыхания (ФВД). Этот метод позволяет выявить и оценить степень обструкции бронхов и эффективность действия бронхолитических препаратов. Наиболее доступными методами исследования ФВД являются: 1) пневмотахиметрия, при которой сравниваются показатели форсированного вдоха и выдоха за одну секунду; 2) пикфлоуметрия, определяющая пиковую объемную скорость. 16

Пикфлоуметрия (определение ПСВ) — метод диагностики и последующего контроля за лечением БА для использования пациентами старше 5 лет в домашних условиях с целью ежедневной оценке течения БА. Ежедневный мониторинг ПСВ в течение 2 3 нед. для определения индивидуального наилучшего показателя. ПСВ измеряют утром и вечером перед сном. Мониторинг ПСВ может быть информативен для определения ранних симптомов обострения заболевания. Дневной разброс показателей ПСВ более чем на 20% рассматривается как диагностический признак БА, а величина отклонений прямо пропорциональна тяжести заболевания. 17
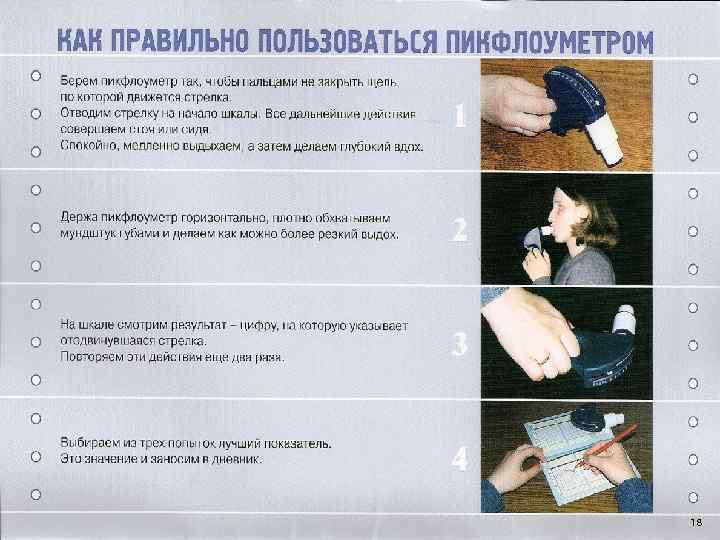
18

Пикфлоуметрия 19
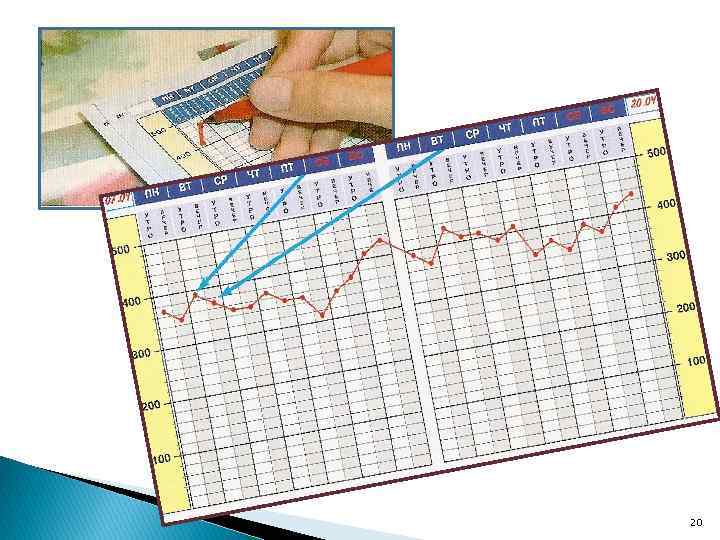
20
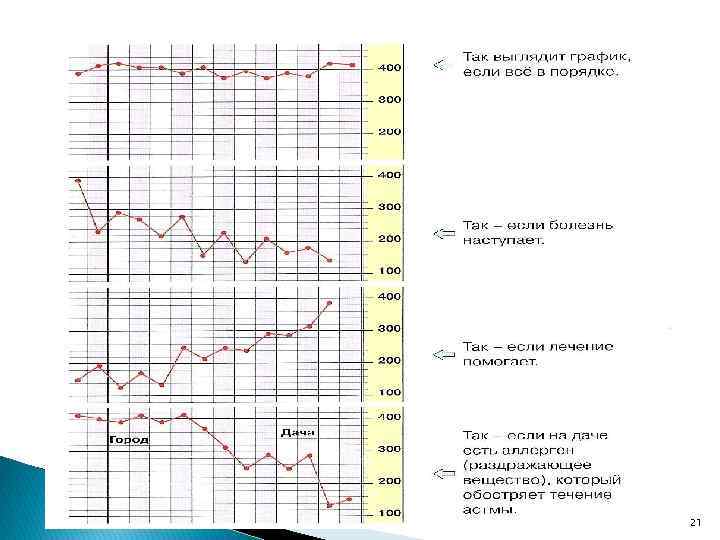
21

Лечение К препаратам базисной терапии (лечения вне приступа) относят: • кромоны (интал, тайлед) • ингаляционные глюкокортикостероиды (беклометазон, флутиказон, будесонид) • антагонисты лейкотриеновых рецепторов (зафирлукаст, монтелукаст) • моноклональные антитела (ксолар, представляющий концентрат антител к Ig. E) К препаратам симптоматической терапии относят бронходилятаторы: • β 2 адреномиметики длительного действия (формотерол, салметерол) Средства неотложной терапии: • ингаляционные бета 2 адреномиметики быстрого действия — самые эффективные из существующих бронхолитиков, их считают препаратами выбора для лечения острого бронхоспазма (фенотерол (беротек) сальбутамол (вентолин)) 22

Во время приступа удушья нужно успокоить пациента, помочь принять удобное положение в кровати, расстегнуть стесняющую одежду, обеспечить приток свежего воздуха, вызвать врача. Ø Для купирования легкого приступа удушья применяют бронхолитические средства в виде ингаляций (однократно один из бета 2 адреномиметиков короткого действия: сальбутамол или вентолин, беротек или фенотерол) или через небулайзер (вентолин 1 небула или беродуал в каплях в течение 5 10 мин). Используют отвлекающие процедуры в виде горячих ножных и ручных ванн, горчичников на икроножные мышцы, перкуторный массаж грудной клетки, теплое щелочное питье. Ø При приступе средней тяжести показано повторное введение бронхорасширяющих препаратов в ингаляциях (но не более 8 вдохов в сутки) или через небулайзер. В случае их неэффективности применяют ГКС (преднизолон перорально или пульмикорт в небулах через небулайзер), или вводят 2, 4% р р эуфиллина в/в при отсутствии небулайзера. Ø При тяжелом приступе дозы ГКС более высокие. Ø При астматическом статусе требуется немедленная госпитализация для проведения интенсивной терапии и реанимационных мероприятий, где проводят ИВЛ и бронхиальный лаваж. 23

• • • Препараты для лечения БА вводят различными путями: пероральным, парентеральным ингаляционным ( предпочтительнее). У детей применяют типы устройств для ингаляции: небулайзеры дозированные аэрозольные или порошковые ингаляторы спейсер 24

Использование небулайзеров Специальные аппараты, представляющие собой ингалятор, производящий из введённого в него вещества аэрозоль с частицами заданного размера, который проникнет глубоко в мелкие бронхи. В России наиболее распространены 2 типа небулайзеров — ультразвуковые и компрессорные. Ультразвуковые, более компактные и малошумные, пригодны для ношения с собой, но с их помощью нельзя вводить масляные растворы и суспензии. Компрессорные за счёт воздушного насоса относительно велики, они требуют стационарного питания от сети переменного тока, за счёт работы того же компрессора довольно шумные, но они обладают немаловажным достоинством, с их помощью можно вводить суспензии и масляные растворы, и они примерно на 40— 50 % дешевле аналогичных ультразвуковых моделей. 25

26

Немедикаментозное лечение Метод Бутейко — специально разработанный комплекс упражнений дыхательной гимнастики. Основной задачей при лечении бронхиальной астмы с помощью Бутейко является постепенное повышение процентного содержания углекислого газа в воздухе легких, что позволяет за очень короткий срок уменьшить гиперсекрецию и отек слизистой оболочки бронхов, снизить повышенный тонус гладких мышц стенки бронхов и тем самым устранить проявления болезни. Спелеотерапия (греч. speleon — пещера) — метод лечения длительным пребыванием в условиях своеобразного микроклимата естественных пещер, гротов, соляных копей, искусственно пройденных горных выработок металлических, соляных и калийных рудников. Галотерапия (греч. hals — соль) метод лечения пребыванием в искусственно созданном микроклимате соляных пещер, где основным действующим фактором является высокодисперсный сухой солевой аэрозоль (галоаэрозоль). 27

ОБУЧЕНИЕ ПАЦИЕНТА Обучение пациента подразумевает установление партнёрства между ним, его семьёй и медицинским работником. Пациентов необходимо обучить: ■ избегать факторов риска; ■ правильно принимать ЛС; ■ различать ЛС для контроля заболевания и для купирования симптомов обострения; ■ мониторингу симптомов заболевания, пикфлуометрии (у детей старше 5 лет); ■ распознавать признаки, предполагающие ухудшение БА, и предпринимать соответствующие действия; ■ обратиться за медицинской помощью при необходимости. 28

Уход Для предупреждения обострения заболевания устранение контакта с аллергеном, создание спокойной обстановки, достаточная аэрация помещения, соблюдение возрастного режима. Гипоаллергенная диета. Из пищевого рациона исключают облигатные и причинно значимые аллергены, ограничивают консервы, копчености, колбасы. Не рекомендуются напитки "Фанта", "Пепси Кола", лимонады. Идеальным питьем являются чай и минеральная вода. Детей и родителей следует убедить в необходимости точного соблюдения рекомендаций врача, ознакомить с признаками бронхоспазма и планом действий при астме, обучить технике ингаляционной терапии и определения ПОСвыд с помощью пик флоуметра. Этому обучают в астма школе. 29

Профилактика Первичная профилактика бронхиальной астмы заключается в наблюдении за детьми, страдающими обструктивным бронхитом, острым стенозом гортани, аллергией. Для предупреждения заболевания необходимо исключить воздействие раздражающих факторов внешней среды на беременную женщину и на ребенка, проводить профилактику острых респираторных заболеваний, ребенку рекомендовать грудное вскармливание, активное физическое воспитание (массаж, гимнастика, закаливание). Вторичная профилактика направлена на предупреждение приступов у больных. Среди профилактических мероприятий важное значение имеют поддержание комфортных условий в квартире, устранение избыточной влажности и очагов плесени в жилых помещениях, борьба с запыленностью, уничтожение клещей, использование кондиционеров в жилых помещениях, позволяющих удалить из воздуха споры грибков, пыльцу, домашнюю пыль и другие частицы. Больным с пыльцевой астмой рекомендуется ограничить прогулки на свежем воздухе во время цветения растений. В отдельных случаях показана смена места жительства. 30
Заб-я орг.дыхания.pptx