заболевания ободочной кишки без видео.pptx
- Количество слайдов: 51
Заболевания ободочной кишки Кафедра госпитальной хирургии им. проф. В. А. Оппеля зав. кафедрой, проф. , д. м. н. Э. Э. Топузов Составители: проф. , д. м. н. Э. Г. Топузов; доцент, к. м. н. Е. И. Дрогомирецкая; доцент, к. м. н. Е. А. Ерохина; доцент, к. м. н. В. К. Балашов 2014 г
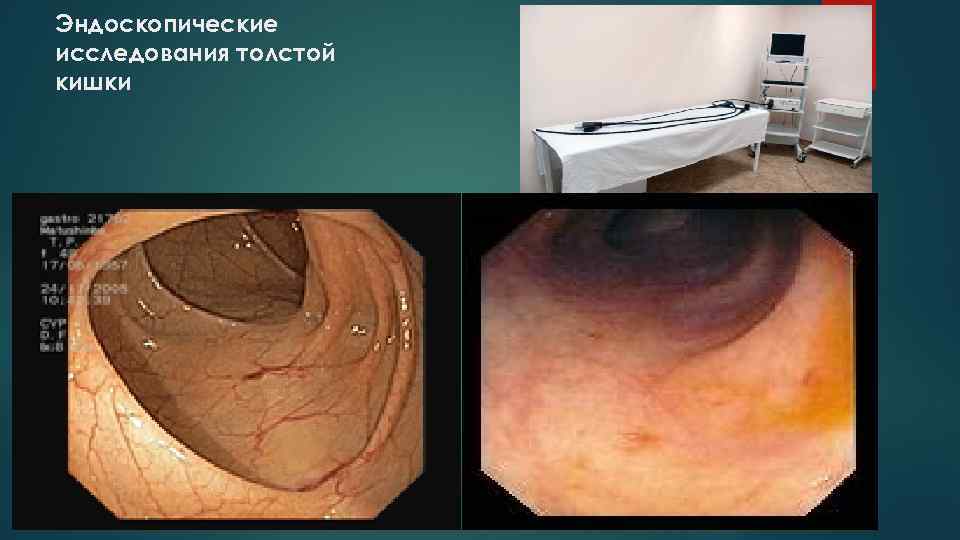
Эндоскопические исследования толстой кишки
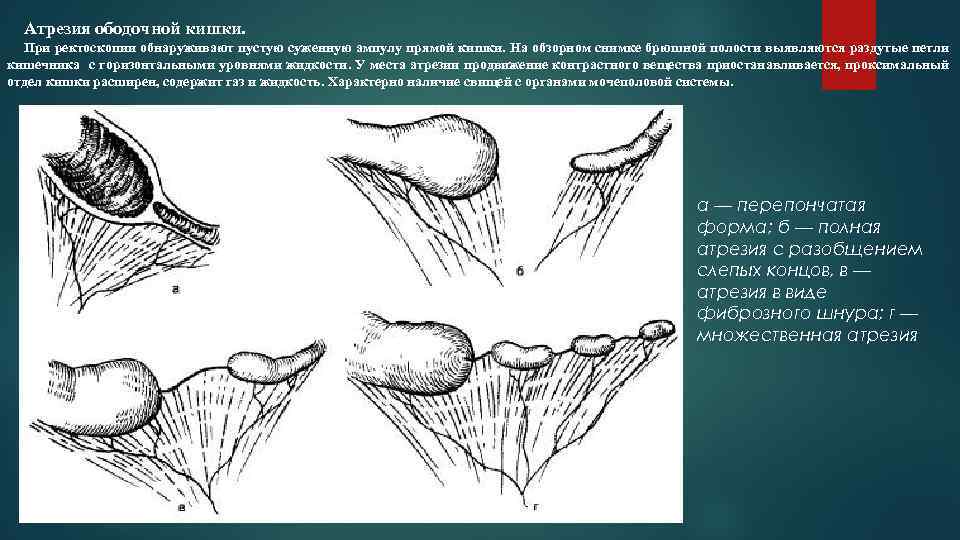
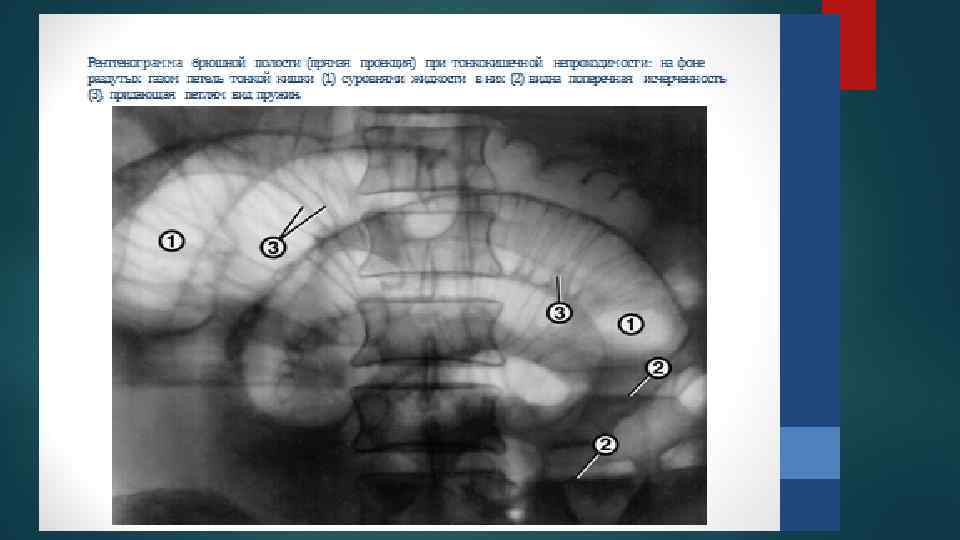
Атрезия ободочной кишки. При ректоскопии обнаруживают пустую суженную ампулу прямой кишки. На обзорном снимке брюшной полости выявляются раздутые петли кишечника с горизонтальными уровнями жидкости. У места атрезии продвижение контрастного вещества приостанавливается, проксимальный отдел кишки расширен, содержит газ и жидкость. Характерно наличие свищей с органами мочеполовой системы. а — перепончатая форма; б — полная атрезия с разобщением слепых концов, в — атрезия в виде фиброзного шнура; г — множественная атрезия
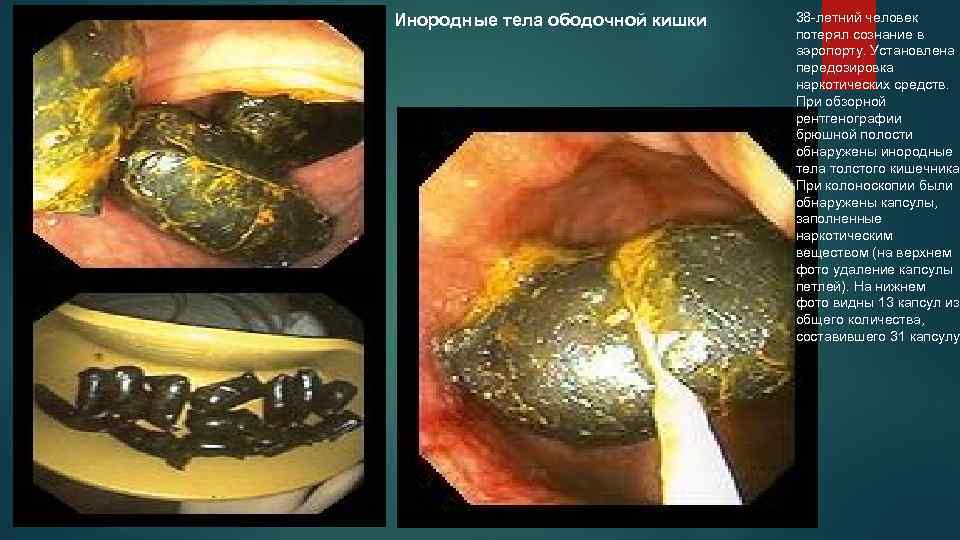
Инородные тела ободочной кишки 38 -летний человек потерял сознание в аэропорту. Установлена передозировка наркотических средств. При обзорной рентгенографии брюшной полости обнаружены инородные тела толстого кишечника. При колоноскопии были обнаружены капсулы, заполненные наркотическим веществом (на верхнем фото удаление капсулы петлей). На нижнем фото видны 13 капсул из общего количества, составившего 31 капсулу
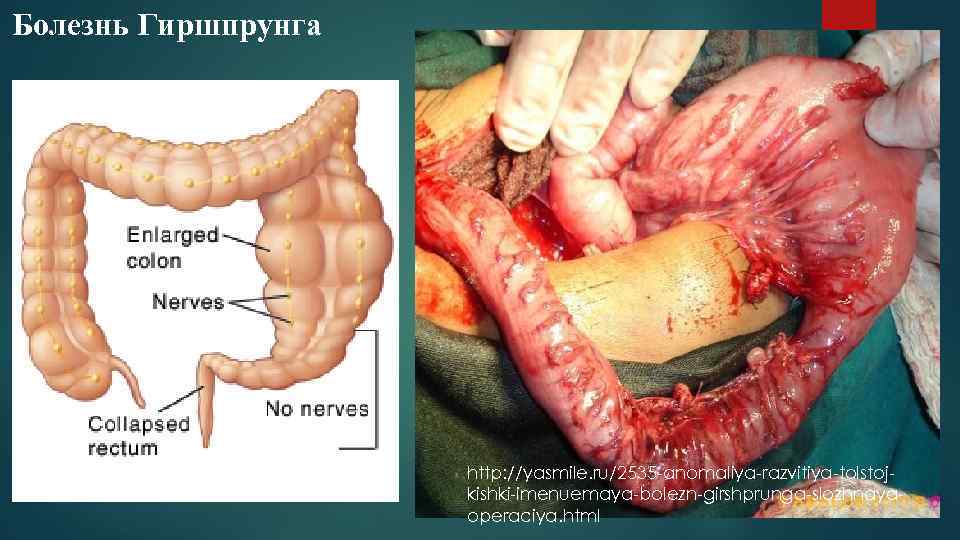
Болезнь Гиршпрунга http: //yasmile. ru/2535 anomaliya razvitiya tolstoj kishki imenuemaya bolezn girshprunga slozhnaya operaciya. html
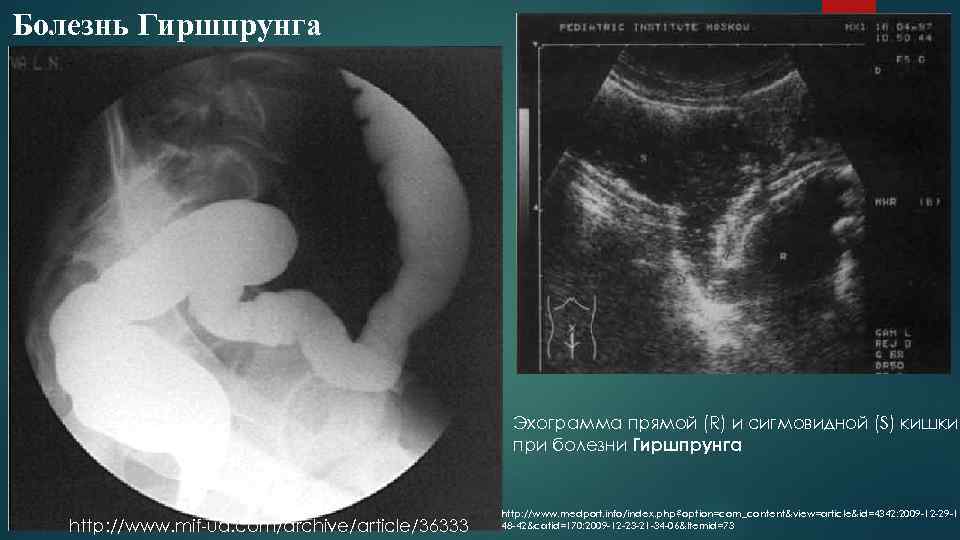
Болезнь Гиршпрунга Эхограмма прямой (R) и сигмовидной (S) кишки при болезни Гиршпрунга http: //www. mif ua. com/archive/article/36333 http: //www. medport. info/index. php? option=com_content&view=article&id=4342: 2009 12 29 11 48 42&catid=170: 2009 12 23 21 34 06&Itemid=73
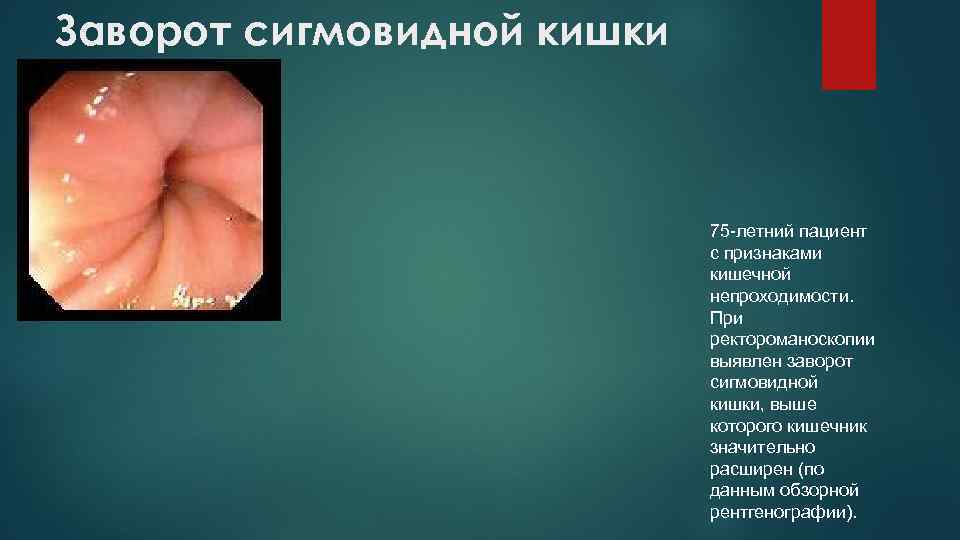
Заворот сигмовидной кишки 75 -летний пациент с признаками кишечной непроходимости. При ректороманоскопии выявлен заворот сигмовидной кишки, выше которого кишечник значительно расширен (по данным обзорной рентгенографии).

Дивертикулы. При раздувании воздухом дивертикул раздувается, а оставшаяся в нем бариевая взвесь окаймляет его стенки в виде хорошо очерченного ободка. Мезентерикография выявляет деформацию мелких артериальных сосудов. При рентгеноскопии обнаруживаются единичные или множественные выпячивания кишечной стенки с четкими контурами, вызывающими деформацию гаустр. После опорожнения на фоне нормального рельефа слизистой отчетливо контурируются округлые скопления бариевой взвеси – заполненные дивертикулы. При дивертикулезе отмечается резкое повышение тонуса пораженного участка, уменьшение просвета, ригидность и уплотнение стенки кишки. Циркулярные складки уплотнены с расширенной и уплотненной верхушкой. Между высокими складками видны мелкие циркулярные складочки, которые не исчезают при полном расправлении кишки. Дно дивертикулов, как правило, хорошо просматривается. вход в них широкий, около шейки виден артериальный сосуд Воспалительные явления чаще локализуются не в самом дивертикуле а носят характер перидивертикулита, характеризующегося сужением просвета кишки, утолщением и инфильтрацией ее складок. Другим осложнением дивертикулеза является кровотечение из дивертикула.
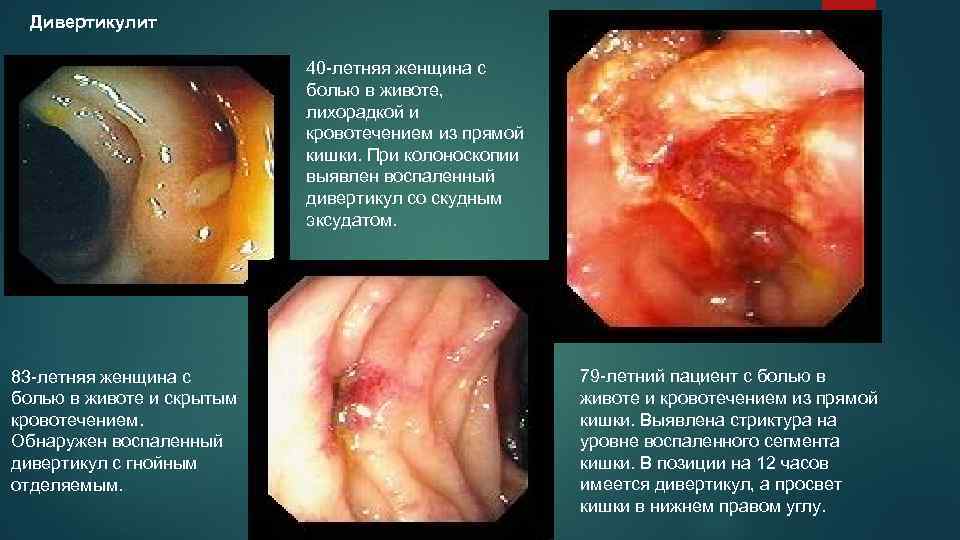
Дивертикулит 40 -летняя женщина с болью в животе, лихорадкой и кровотечением из прямой кишки. При колоноскопии выявлен воспаленный дивертикул со скудным эксудатом. 83 -летняя женщина с болью в животе и скрытым кровотечением. Обнаружен воспаленный дивертикул с гнойным отделяемым. 79 -летний пациент с болью в животе и кровотечением из прямой кишки. Выявлена стриктура на уровне воспаленного сегмента кишки. В позиции на 12 часов имеется дивертикул, а просвет кишки в нижнем правом углу.
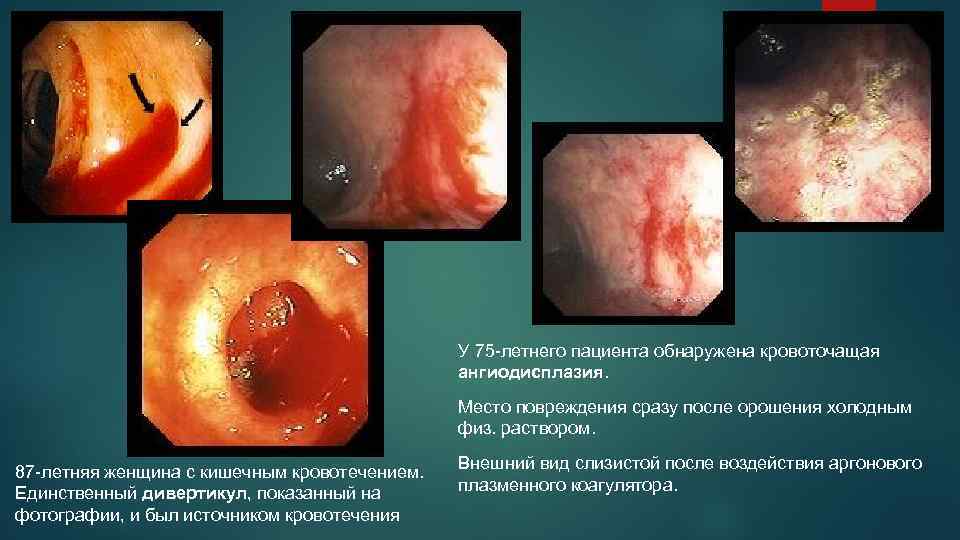
У 75 -летнего пациента обнаружена кровоточащая ангиодисплазия. Место повреждения сразу после орошения холодным физ. раствором. 87 -летняя женщина с кишечным кровотечением. Единственный дивертикул, показанный на фотографии, и был источником кровотечения Внешний вид слизистой после воздействия аргонового плазменного коагулятора.
Незавершенный поворот. При нарушении третьего периода поворота возникает подвижная слепая кишка, ретроцекальное расположение червеобразного отростка, сохраняется общая брыжейка тонкой и толстой кишок. При рентгеноскопии выявляются признаки патологической подвижности слепой кишки.

Для болезни Крона характерна очаговость и полиморфность поражений на различных участках толстой кишки. Однако, имеется ряд признаков, позволяющих поставить правильный диагноз. Просвет кишки неравномерно сужен, наблюдается чередование участков резкого сужения с менее суженными и нормальными по ширине. Стенка кишки ригидна, контуры ее асимметричны, нечеткие и деформированные. Гаустры сглажены и деформированы. Слизистая оболочка имеет вид «булыжной мостовой» – тонкие интенсивные полоски бариевой взвеси находятся между правильными рядами ячеек. Эвакуация бария замедлена. В зонах поражения могут обнаруживаться псевдодивертикулы. При колонокскопии на слизистой оболочке можно обнаружить хлопья гноя и фибрина. Длительное и/или тяжелое течение заболевания приводит к образованию на поверхности слизистой оболочки множественных полиповидных образований. В так называемую «фазу трещин» в слизистой оболочке имеет место деструктивный процесс, характеризующийся образованием глубоких язв, покрытых фибрином и некротическими наложениями, глубокими и широкими располагающимися по всему длиннику кишки трещинами. В остром периоде при наличии больших и/или глубоких язв возможно образование наружных и внутренних свищей, которые при стихании процесса представляют собой дефект стенки. Слизистая оболочка на этих участках десквамирована и имеет вид поверхностного язвенного дефекта с небольшим псевдополипом около него ( «сторожевой бугорок» ). Для фазы рубцевания характерно наличие стойких воронкообразных сужений просвета кишки.
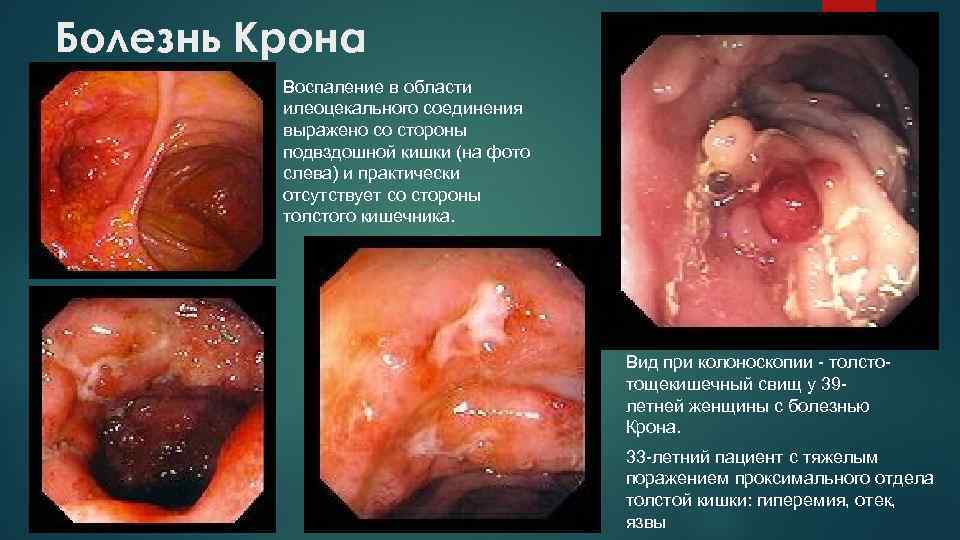
Болезнь Крона Воспаление в области илеоцекального соединения выражено со стороны подвздошной кишки (на фото слева) и практически отсутствует со стороны толстого кишечника. Вид при колоноскопии - толстотощекишечный свищ у 39 летней женщины с болезнью Крона. 33 -летний пациент с тяжелым поражением проксимального отдела толстой кишки: гиперемия, отек, язвы
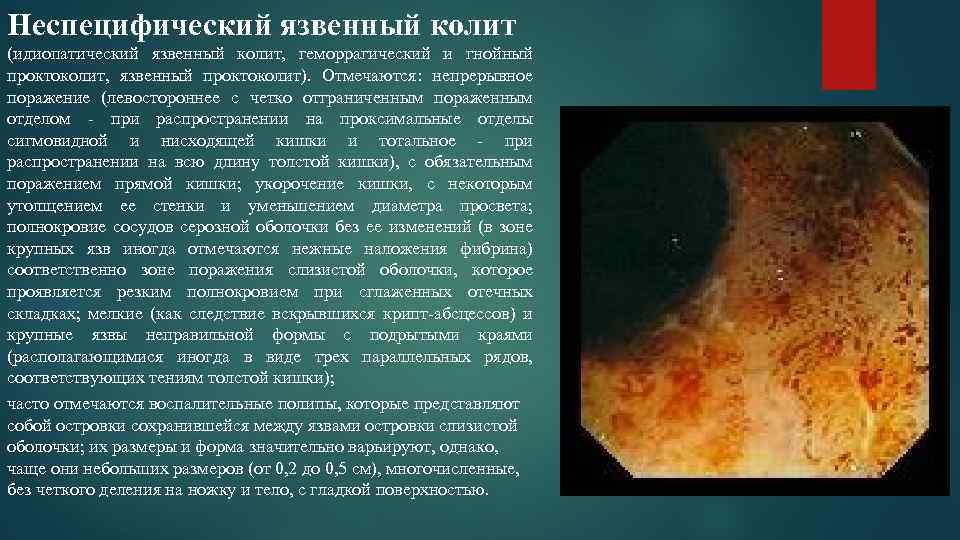
Неспецифический язвенный колит (идиопатический язвенный колит, геморрагический и гнойный проктоколит, язвенный проктоколит). Отмечаются: непрерывное поражение (левостороннее с четко отграниченным пораженным отделом при распространении на проксимальные отделы сигмовидной и нисходящей кишки и тотальное при распространении на всю длину толстой кишки), с обязательным поражением прямой кишки; укорочение кишки, с некоторым утолщением ее стенки и уменьшением диаметра просвета; полнокровие сосудов серозной оболочки без ее изменений (в зоне крупных язв иногда отмечаются нежные наложения фибрина) соответственно зоне поражения слизистой оболочки, которое проявляется резким полнокровием при сглаженных отечных складках; мелкие (как следствие вскрывшихся крипт абсцессов) и крупные язвы неправильной формы с подрытыми краями (располагающимися иногда в виде трех параллельных рядов, соответствующих тениям толстой кишки); часто отмечаются воспалительные полипы, которые представляют собой островки сохранившейся между язвами островки слизистой оболочки; их размеры и форма значительно варьируют, однако, чаще они небольших размеров (от 0, 2 до 0, 5 см), многочисленные, без четкого деления на ножку и тело, с гладкой поверхностью.
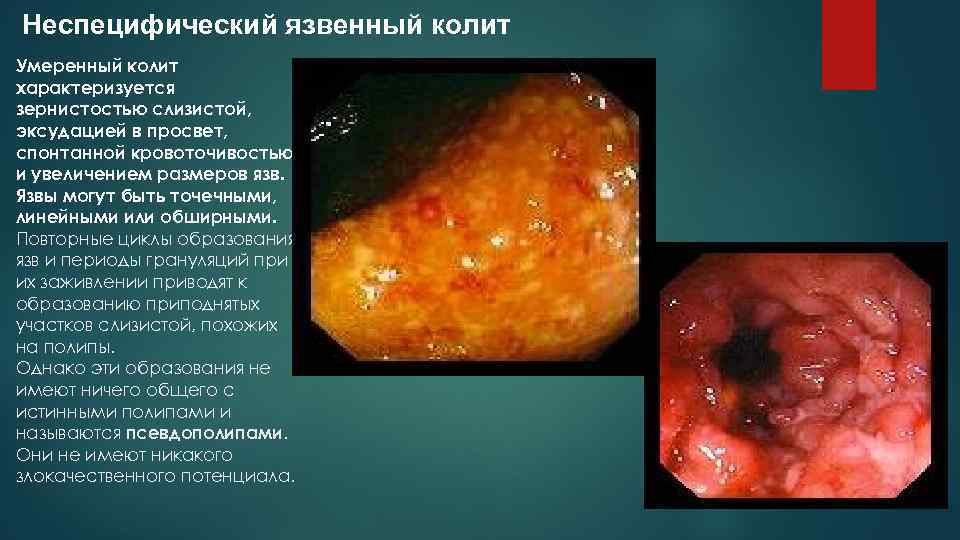
Неспецифический язвенный колит Умеренный колит характеризуется зернистостью слизистой, эксудацией в просвет, спонтанной кровоточивостью и увеличением размеров язв. Язвы могут быть точечными, линейными или обширными. Повторные циклы образования язв и периоды грануляций при их заживлении приводят к образованию приподнятых участков слизистой, похожих на полипы. Однако эти образования не имеют ничего общего с истинными полипами и называются псевдополипами. Они не имеют никакого злокачественного потенциала.
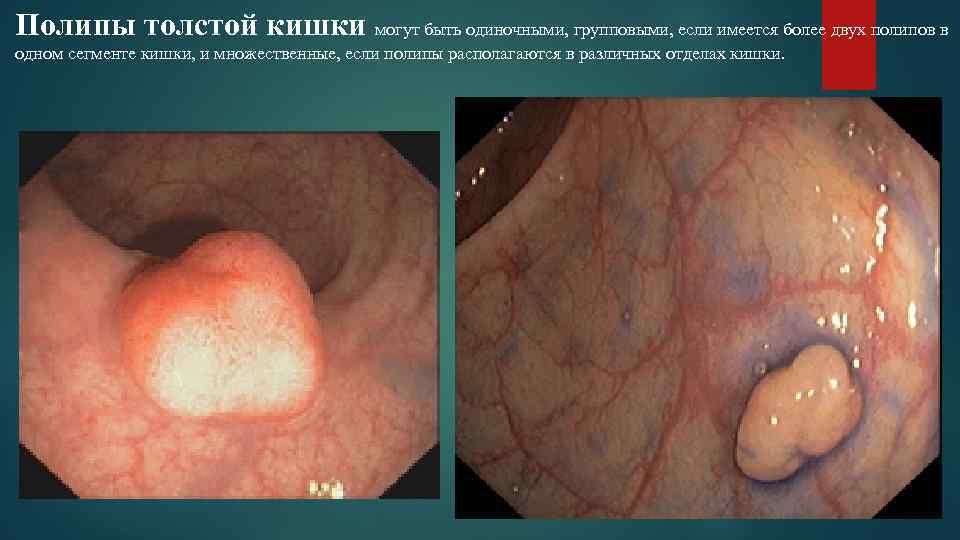
Полипы толстой кишки могут быть одиночными, групповыми, если имеется более двух полипов в одном сегменте кишки, и множественные, если полипы располагаются в различных отделах кишки.
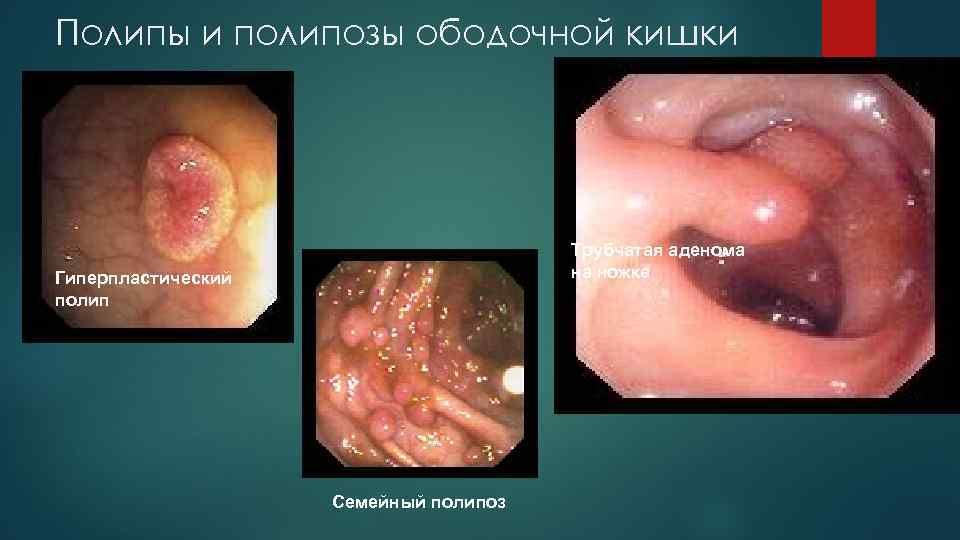
Полипы и полипозы ободочной кишки Трубчатая аденома на ножке Гиперпластический полип Семейный полипоз
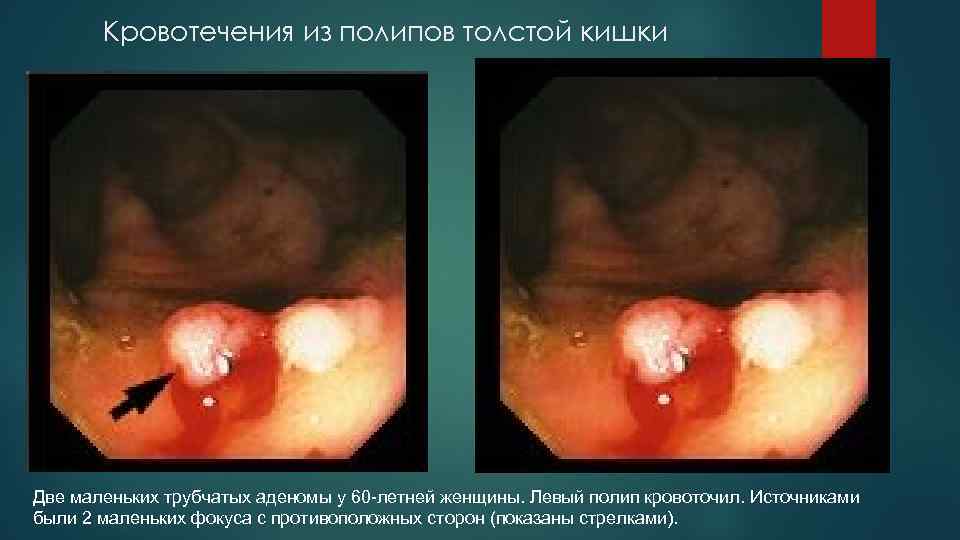
Кровотечения из полипов толстой кишки Две маленьких трубчатых аденомы у 60 -летней женщины. Левый полип кровоточил. Источниками были 2 маленьких фокуса с противоположных сторон (показаны стрелками).
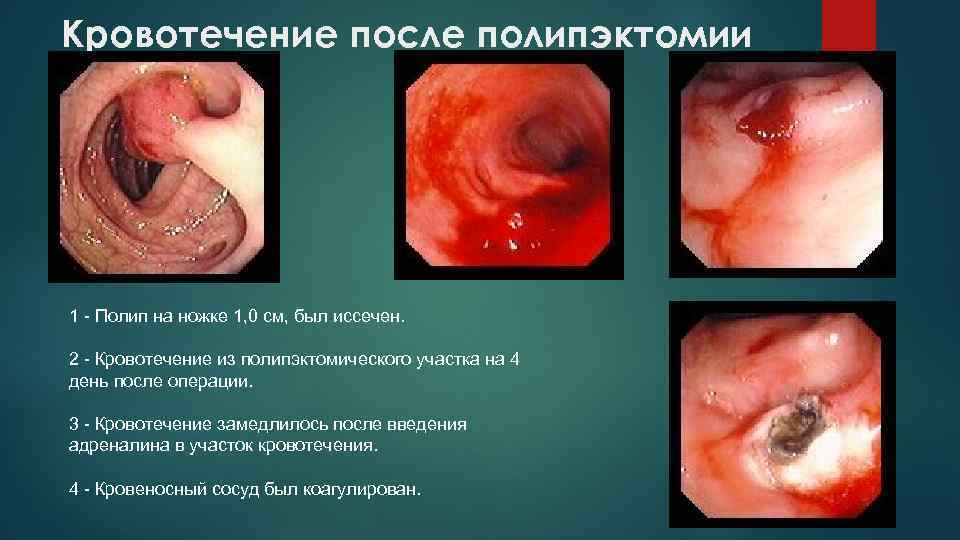
Кровотечение после полипэктомии 1 - Полип на ножке 1, 0 см, был иссечен. 2 - Кровотечение из полипэктомического участка на 4 день после операции. 3 - Кровотечение замедлилось после введения адреналина в участок кровотечения. 4 - Кровеносный сосуд был коагулирован.
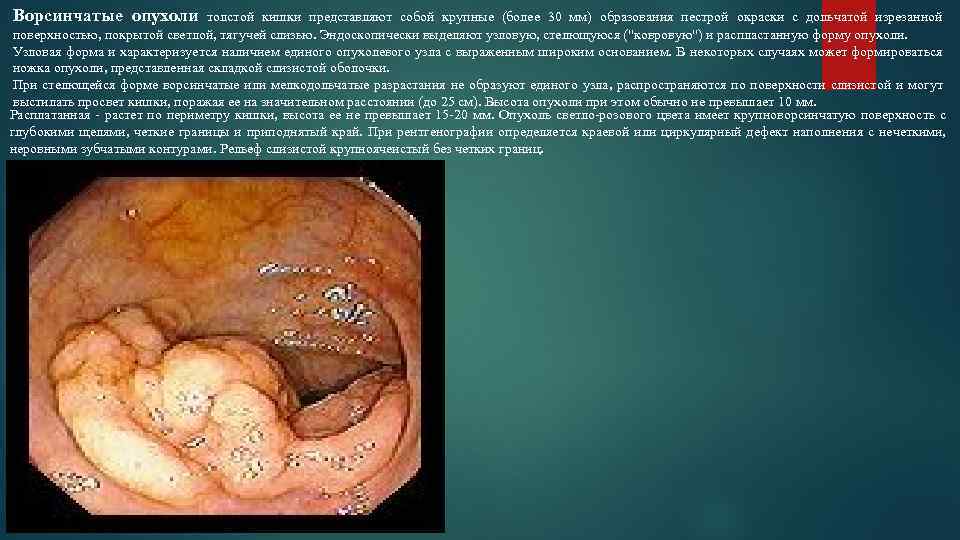
Ворсинчатые опухоли толстой кишки представляют собой крупные (более 30 мм) образования пестрой окраски с дольчатой изрезанной поверхностью, покрытой светлой, тягучей слизью. Эндоскопически выделяют узловую, стелющуюся ("ковровую") и распластанную форму опухоли. Узловая форма и характеризуется наличием единого опухолевого узла с выраженным широким основанием. В некоторых случаях может формироваться ножка опухоли, представленная складкой слизистой оболочки. При стелющейся форме ворсинчатые или мелкодольчатые разрастания не образуют единого узла, распространяются по поверхности слизистой и могут выстилать просвет кишки, поражая ее на значительном расстоянии (до 25 см). Высота опухоли при этом обычно не превышает 10 мм. Расплатанная растет по периметру кишки, высота ее не превышает 15 20 мм. Опухоль светло розового цвета имеет крупноворсинчатую поверхность с глубокими щелями, четкие границы и приподнятый край. При рентгенографии определяется краевой или циркулярный дефект наполнения с нечеткими, неровными зубчатыми контурами. Рельеф слизистой крупноячеистый без четких границ.

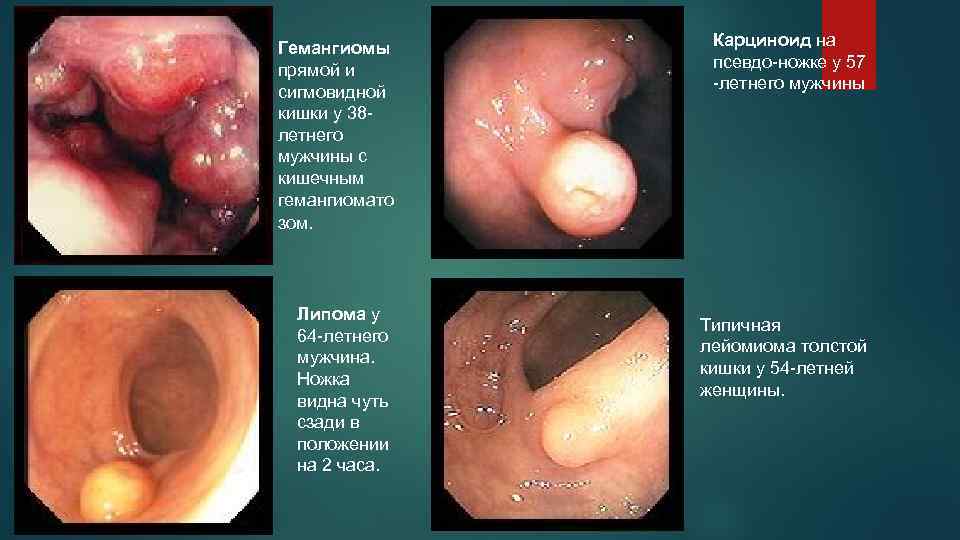
Гемангиомы прямой и сигмовидной кишки у 38 летнего мужчины с кишечным гемангиомато зом. Липома у 64 -летнего мужчина. Ножка видна чуть сзади в положении на 2 часа. Карциноид на псевдо-ножке у 57 -летнего мужчины Типичная лейомиома толстой кишки у 54 -летней женщины.

В России раком прямой и ободоч нойкишки ежегодно заболевают 46 тыс. человек. Из них при первичном обращении за медицинской помощью 15 тыс. человек уже имеют метастазы в печень. В Западной Европе в связи с активным проведением программ скрининга 75% больных раком ободочной кишки име ют опухоли, которые могут быть удалены хирургическим путем. Однако, даже в этом случае не менее 50% пациентов погибают в дальнейшем от отдалённых метастазов. Это означает, что к моменту выявления первичной опухоли у многих больных имеются отдаленные микрометастазы. Сроки продолжительности 6 езрецидивного периода зависят от ряда биологических особенностей опухоли, в том числе от порога метастазирования и скорости роста. К сожалению, пока абсолютные признаки наличия отдаленных микрометастазов неизвестны. К вероятностным признакам относятся: наличие метастазов в регионарных лимфоузлах (N+); неблагоприятные морфологические особенности первичной опу холи (низкая степень дифференцировки, инвазия кровеносных со судов и т. д. ); превышение нормальных значений содержания ракового эмбрио нального антигена (РЭА или СЕА) в сыворотке через 4 недели после операции. Продолжительность жизни больных без лечения составляет 6 месяцев, применении только химиотерапии 9 месяцев. После активной хирургической тактики 5 летняя выживаемость составила 29% (Патютко Ю. И. , Вишневский В. А. , 2003).
Ободочная и прямая кишка (ICD O С 18 С 20) Правила классификации Классификация применима только для рака. Должно быть гистологическое подтверждение диагноза. При оценке Т, N и М категорий используются следующие методы: Т категории Физикальный осмотр, методы визуа лизации, эндоскопия и/или хирурги ческое исследование N категории Физикальный осмотр, методы визуа лизации и/или хирургическое иссле дование М категории Физикальный осмотр, методы визуа лизации и/или хирургическое иссле дование Анатомические области и части Ободочная кишка (CIS) 1. Аппендикс (С 18. 1) 2. Слепая кишка (С 18. 0) 3. Восходящий отдел (С 18. 2) 4. Печеночный изгиб (С 18. 3) 5. Поперечная ободочная кишка (С 18. 4) 6. Селезеночный изгиб (С 18. 5) 7. Нисходящий отдел (С 18. 6) 8. Сигмовидная кишка (С 18. 7) Ректосигмоидный отдел (С 19) Прямая кишка (С 20)

TNM Клиническая классификация рака ободочной и прямой кишки Т — Первичная опухоль ТХ Недостаточно данных для оценки первичной опухоли ТО Первичная опухоль не определяется Tis Интраэпителиальная или с инвазией слизистой оболочки 1 Т 1 Опухоль инфильтрирует стенку кишки до под слизистой Т 2 Опухоль инфильтрирует мышечный слой стен ки кишки ТЗ Опухоль инфильтрирует субсерозу или ткань неперитонизированных участков ободочной и прямой кишки 2, 3 Т 4 Опухоль прорастает висцеральную брюшину или непосредственно распространяется на со седние органы и структуры Примечание. 1. Tis включает раковые клетки до базальной мембраны (интраэпителиальное распространение) или в слизистом слое без распространения в подслизистый слой. 2. Прямое распространение при Т 4 включает распространение на другие сегменты ободочной и прямой кишки путем прорастания серозы, например, врастание опухоли слепой кишки в сигмовидную. 3. Прорастание опухоли в другие органы или структуры, определяемое макроскопически, классифицируется Т 4. Однако, если нет микроскопического подтверждения, то ТЗ. N — Регионарные лимфатические узлы NX Недостаточно данных для оценки регионарных лимфатических узлов N 0 Нет признаков метастатического поражения ре гионарных лимфатических узлов N 1 Метастазы в 1— 3 регионарных лимфатических узлах N 2 Метастазы в 4 и более регионарных лимфатиче ских узлах Примечание. Опухолевый узел в жировой клетчатке около ободочной или прямой кишки, без гистологического подтвержде ния остатков лимфоидной ткани узла, классифицируется как p. N, т. е. регионарный метастаз, если имеет фор му и четкие контуры лимфатического узла. Если узел имеет неправильные контуры, то классифицируется как Т категория и также кодируется к VI (микроскопическая инвазия вены) или V 2, если это совершенно очевидно, так как в таком случае много данных за инвазию вены. p. TNM Патологоанатомическая классификация р. Т, p. N и р. М категории соответствуют Т, N и М кате гориям. p. NO При гистологическом анализе материала регионарной лимфаденэктомии должно исследоваться не менее 12 лимфатических узлов. Если лимфатические узлы негативны, но исследовано менее 12, то классифицируются p. NO.

ОБОДОЧНАЯ И ПРЯМАЯ КИШКА Регионарные лимфатические узлы Для каждой анатомической области и части следующие лимфатические узлы: лимфатические узлы около слепой кишки, правой половины ободочной кишки лимфатические узлы около сле пой, правой и средней части обо дочной кишки Аппендикс Слепая кишка Восходящая часть лимфатические узлы около правой и средней части ободочной кишки Печеночный изгиб Поперечная ободочная лимфатические узлы около пра вой, средней, левой части ободоч ной кишки, нижние брыжеечные Селезеночный изгиб лимфатические узлы около сред ней и левой части ободочной кишки, нижние брыжеечные Нисходящая часть Сигмовидная кишка лимфатические узлы около левой части ободочной кишки, нижние брыжеечные Прямая кишка лимфатические узлы около сигмо видной кишки, левой части обо дочной, верхние прямокишечные (геморроидальные), нижние бры жеечные и ректосигмоидные лимфатические узлы около верх ней, средней и нижней части пря мой кишки (геморроидальные), нижние брыжеечные, внутренние подвздошные, мезоректальные, боковые сакральные, пресакраль ные узлы Gerot'a Метастазы в других лимфатических узлах классифи цируются как Ml.
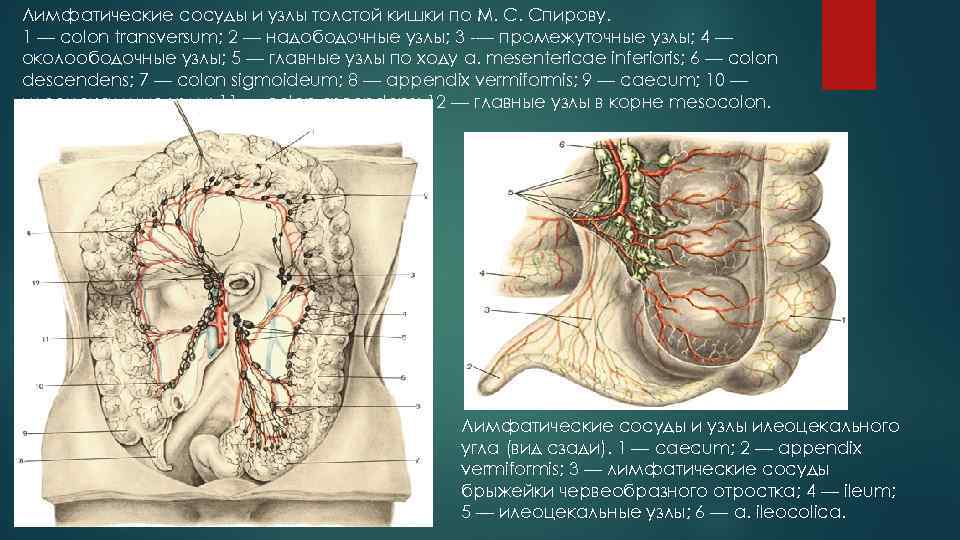
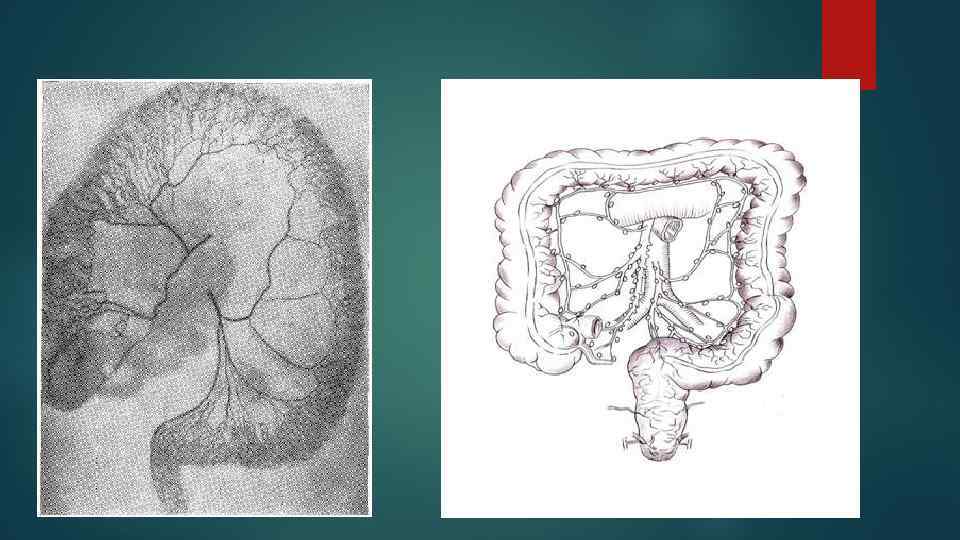
Лимфатические сосуды и узлы толстой кишки по М. С. Спирову. 1 — colon transversum; 2 — надободочные узлы; 3 — промежуточные узлы; 4 — околоободочные узлы; 5 — главные узлы по ходу a. mesentericae inferioris; 6 — colon descendens; 7 — colon sigmoideum; 8 — appendix vermiformis; 9 — caecum; 10 — илеоцекальные узлы; 11 — colon ascendens; 12 — главные узлы в корне mesocolon. Лимфатические сосуды и узлы илеоцекального угла (вид сзади). 1 — caecum; 2 — appendix vermiformis; 3 — лимфатические сосуды брыжейки червеобразного отростка; 4 — ileum; 5 — илеоцекальные узлы; 6 — a. ileocolica.

М 1 – отдаленные метастазы Категории М 1 и р. М 1 могут быть дополнены в зависи мости от локализации метастазов следующими символами: Легкие PUL Кости OSS MX Недостаточно данных для определения отда ленных Печень HEP метастазов Головной мозг BRA МО Нет признаков отдаленных метастазов Лимфатические узлы LYM Ml Имеются отдаленные метастазы Другие ОТН Костный мозг MAR Плевра PLE Брюшина PER Надпочечники ADR Кожа SKI Гистопатологическая дифференцировка Определение категории G возможно при всех локали зациях опухолей пищеварительного тракта. G Гистопатологическая дифференцировка GX Степень дифференцировки не может быть уста новлена G 1 Высокая степень дифференцировки G 2 Средняя степень дифференцировки G 3 Низкая степень дифференцировки G 4 Недифференцированные опухоли

Группировка по стадиям Стадия О Стадия I Стадия НА Tis Tl, T 2 T 3 T 4 NO NO МО МО Стадия ША Tl, Т 2 N 1 МО ШВ ТЗ. Т 4 N 1 МО ШС Любая Т N 2 МО Стадия IV Любая Т Любая N Ml Резюме Ободочная и прямая кишка Т 1 Подслизистая Т 2 Мышечный слой ТЗ Субсероза, неперитонизированные участки ободочной/прямой кишки Т 4 Висцеральная брюшина/другие прилежащие органы и структуры N 1 <3 регионарных N 2 >3 регионарных
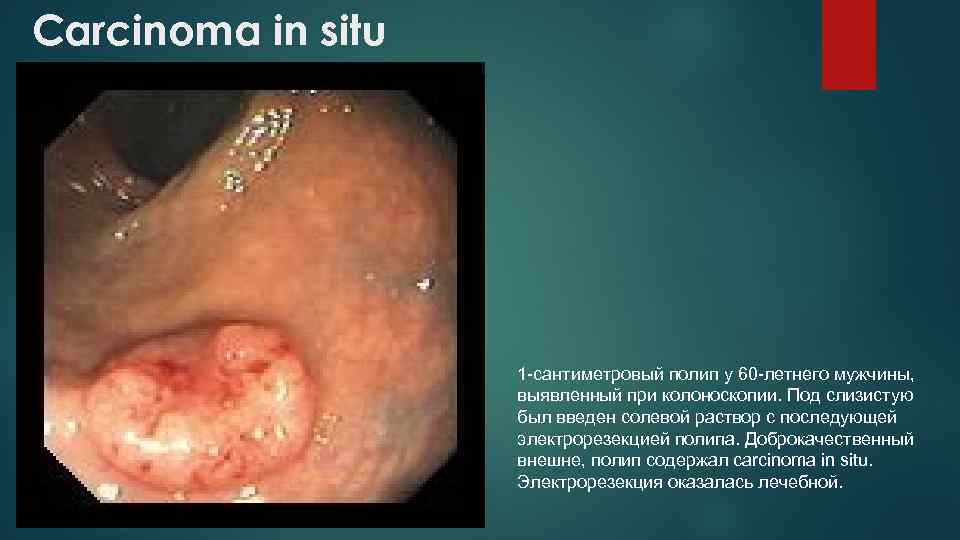
Carcinoma in situ 1 -сантиметровый полип у 60 -летнего мужчины, выявленный при колоноскопии. Под слизистую был введен солевой раствор с последующей электрорезекцией полипа. Доброкачественный внешне, полип содержал carcinoma in situ. Электрорезекция оказалась лечебной.
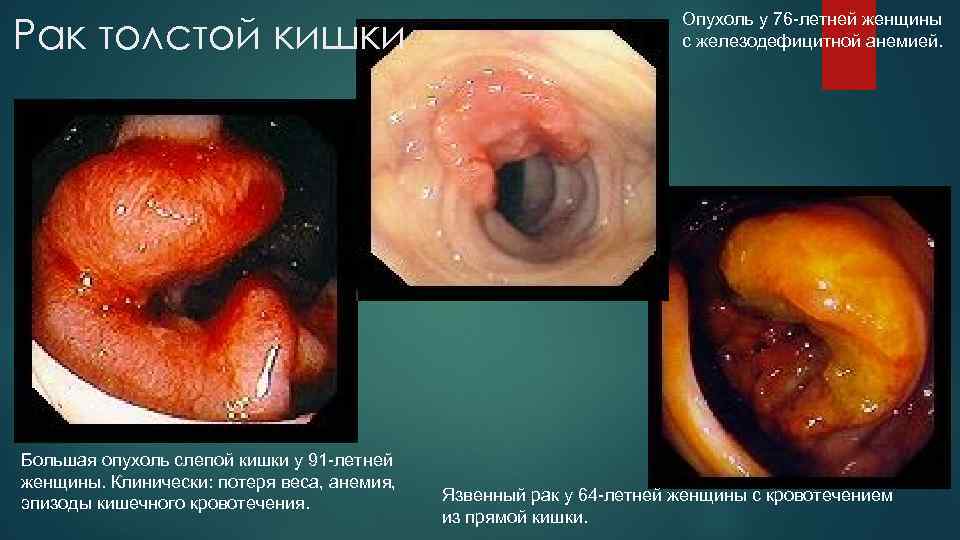
Рак толстой кишки Большая опухоль слепой кишки у 91 -летней женщины. Клинически: потеря веса, анемия, эпизоды кишечного кровотечения. Опухоль у 76 -летней женщины с железодефицитной анемией. Язвенный рак у 64 -летней женщины с кровотечением из прямой кишки.
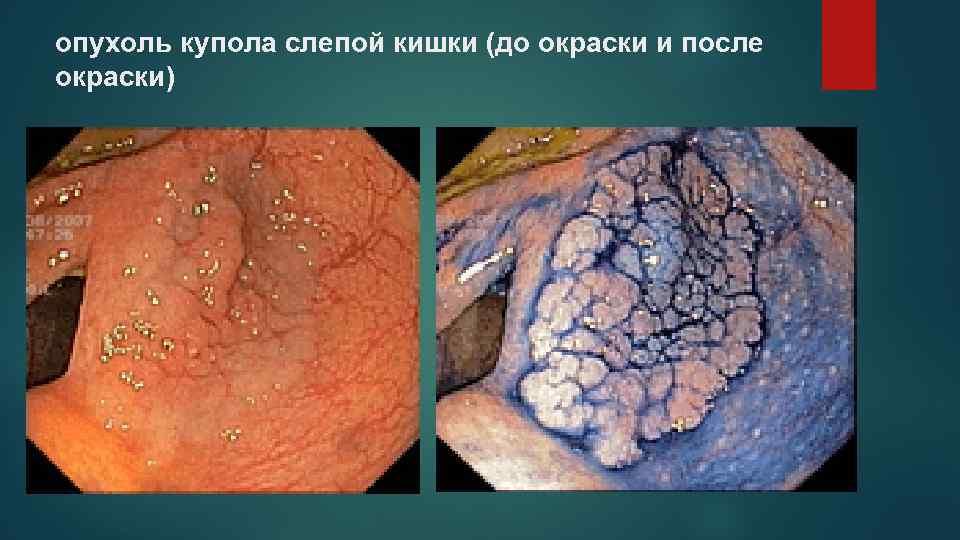
опухоль купола слепой кишки (до окраски и после окраски)
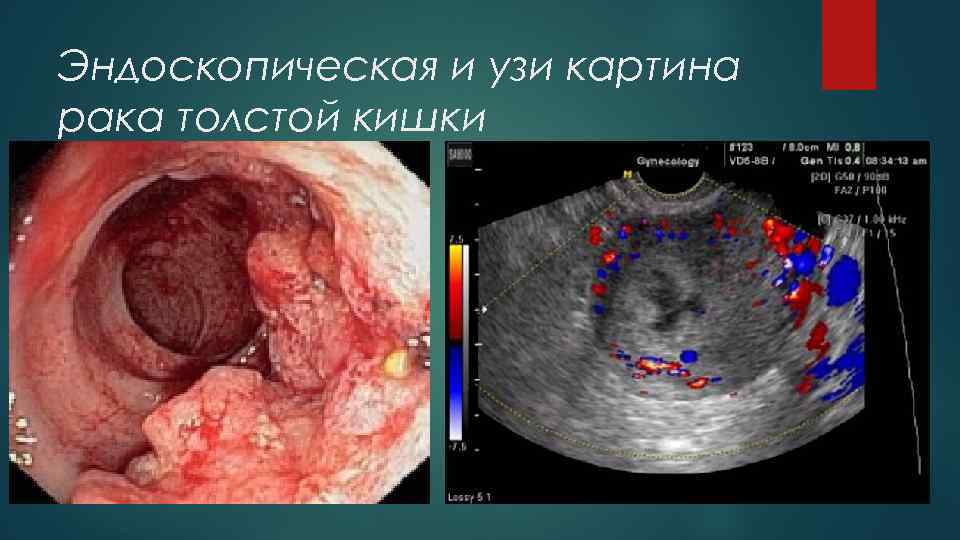
Эндоскопическая и узи картина рака толстой кишки
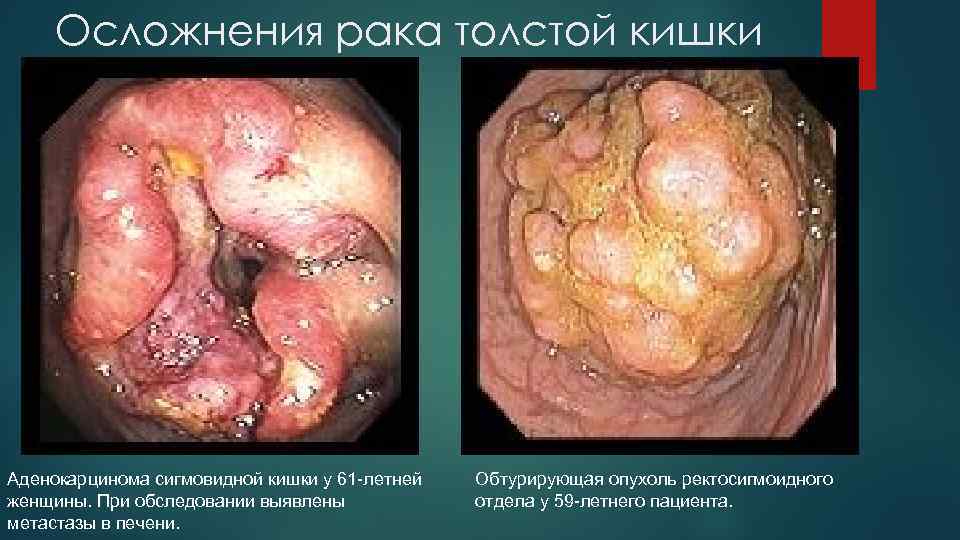
Осложнения рака толстой кишки Аденокарцинома сигмовидной кишки у 61 -летней женщины. При обследовании выявлены метастазы в печени. Обтурирующая опухоль ректосигмоидного отдела у 59 -летнего пациента.
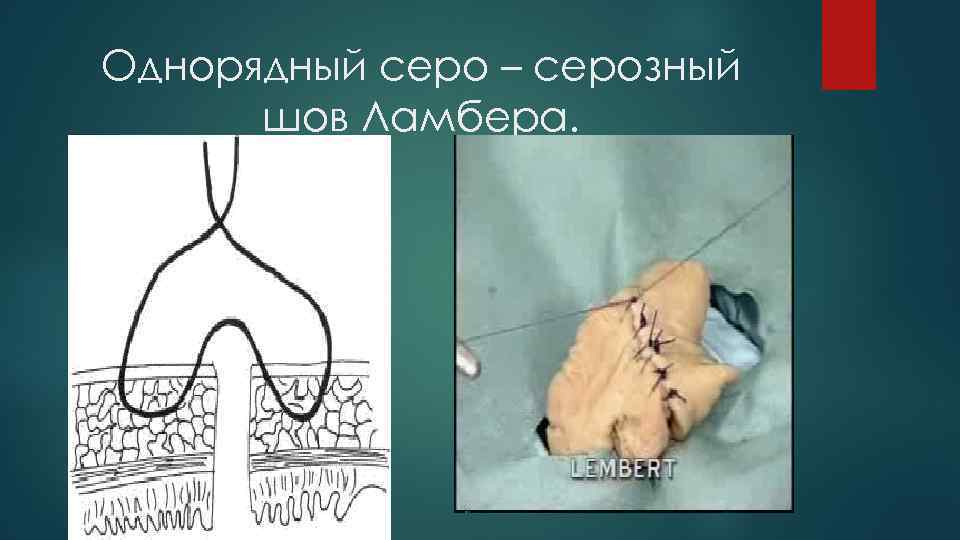
Однорядный серо – серозный шов Ламбера.

Серозно – мышечный однорядный шов с узлами , обращеными в сторону слизестой оболочки по Матешуку.
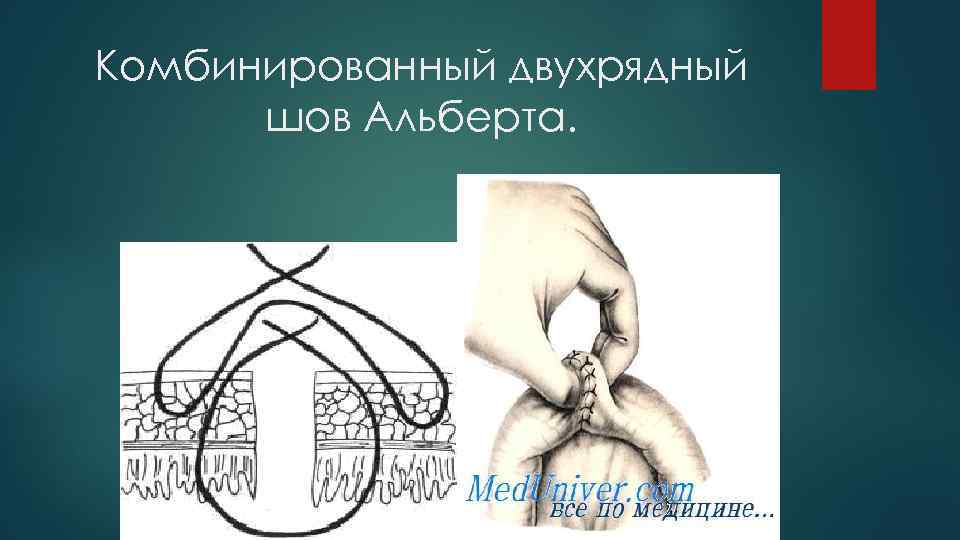
Комбинированный двухрядный шов Альберта.
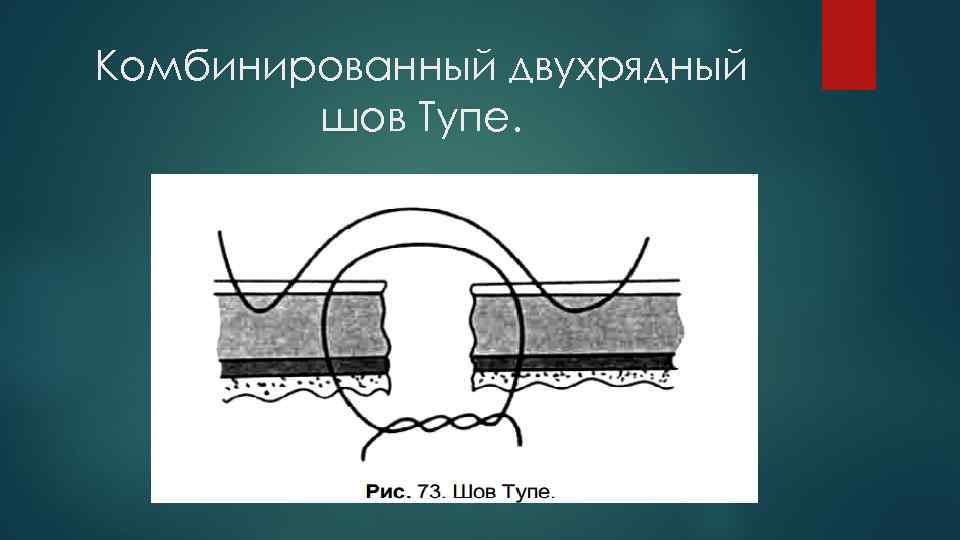
Комбинированный двухрядный шов Тупе.

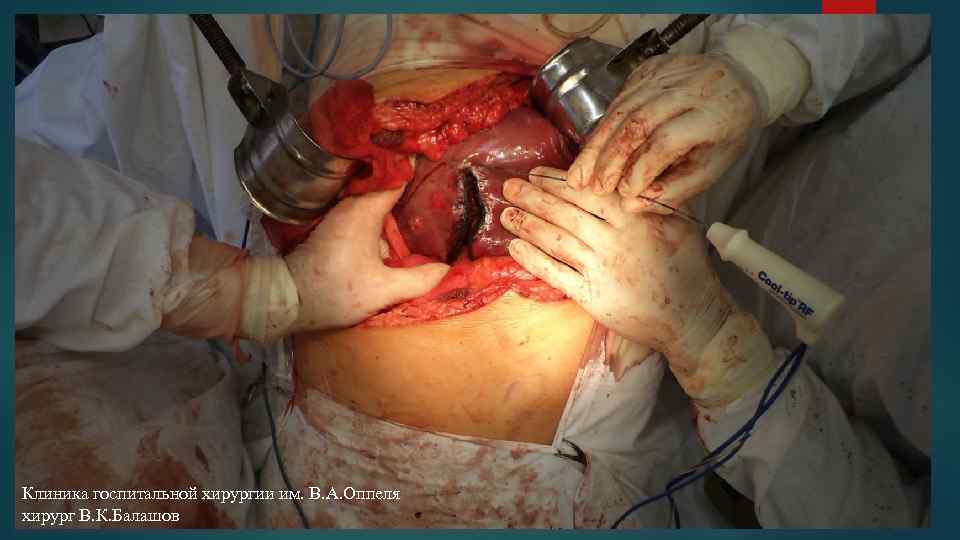
Клиника госпитальной хирургии им. В. А. Оппеля хирург В. К. Балашов
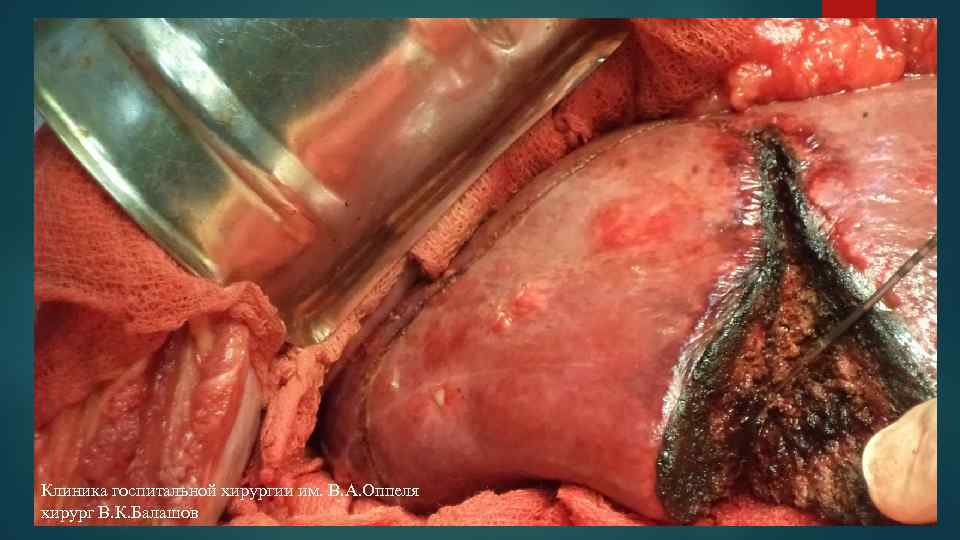
Клиника госпитальной хирургии им. В. А. Оппеля хирург В. К. Балашов
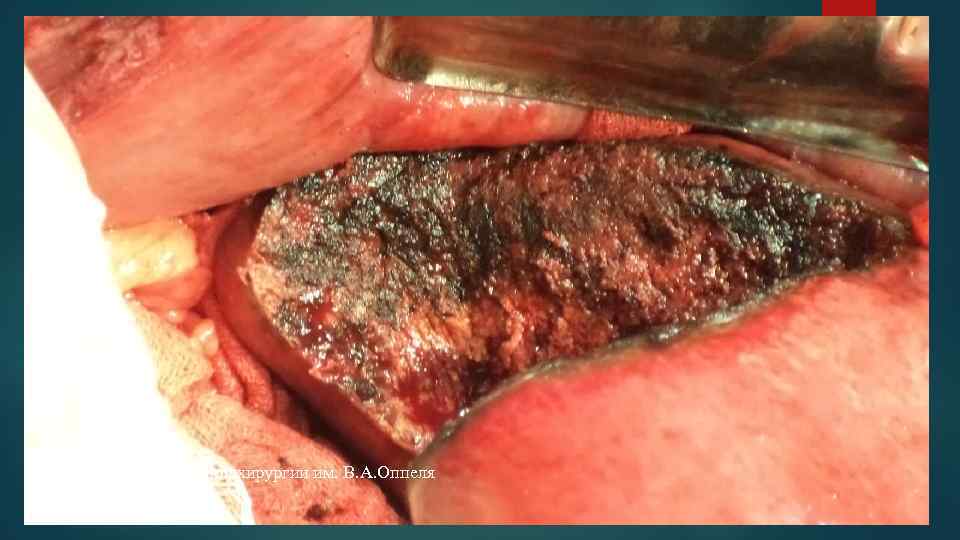
Клиника госпитальной хирургии им. В. А. Оппеля хирург В. К. Балашов
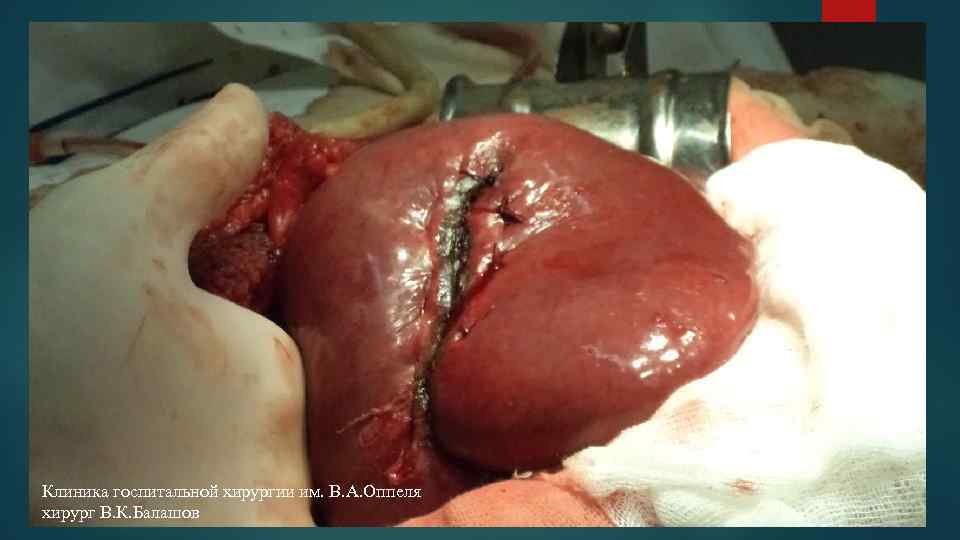
Клиника госпитальной хирургии им. В. А. Оппеля хирург В. К. Балашов

Клиника госпитальной хирургии им. В. А. Оппеля хирург В. К. Балашов
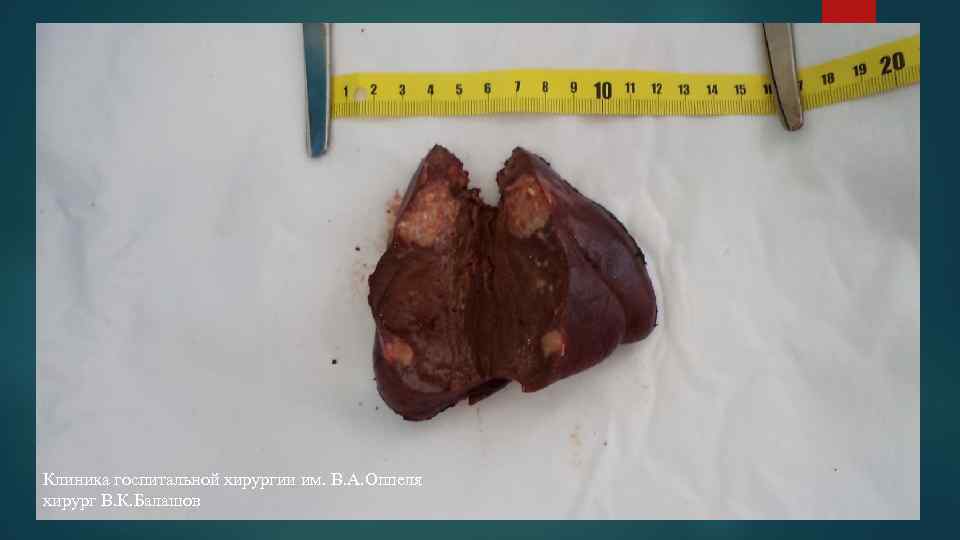
Клиника госпитальной хирургии им. В. А. Оппеля хирург В. К. Балашов
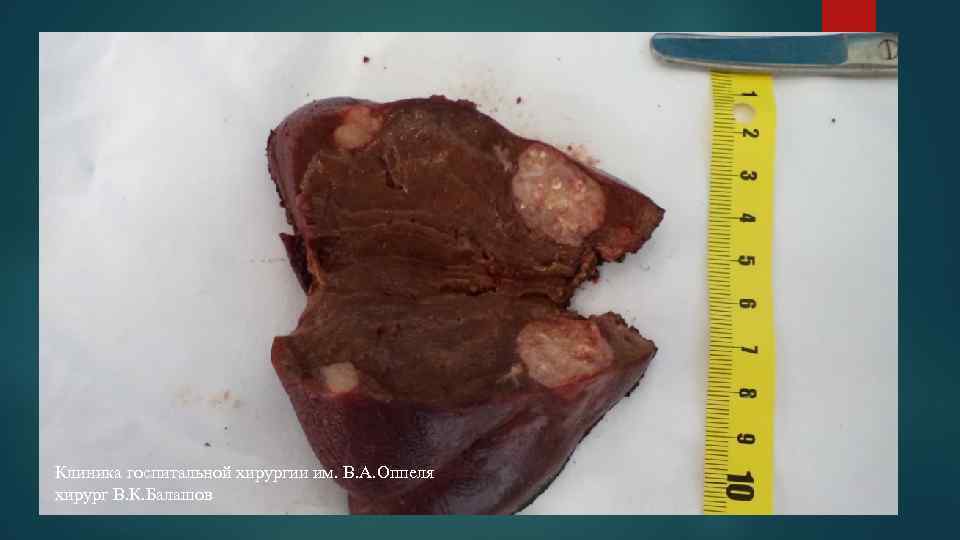
Клиника госпитальной хирургии им. В. А. Оппеля хирург В. К. Балашов


Клиника госпитальной хирургии им. В. А. Оппеля хирург В. К. Балашов
заболевания ободочной кишки без видео.pptx