Заболевания миокарда, перикарда и сосудов 2012.ppt
- Количество слайдов: 85

Заболевания миокарда, перикарда и сосудов Статкевич Т. В. , к. м. н. , доцент 3 -й кафедры внутренних болезней БГМУ

Заболевания миокарда 1. Кардиомиопатии. 2. Специфические заболевания миокарда: a)инфекционные: миокардит вирусный, риккетсиозный, бактериальный, грибковый, протозойный; б)метаболические миокардиодистрофии: § эндокринные (гипертиреоз, гипотиреоз, феохромоцитома, акромегалия); § при семейных болезнях «накопления» (гемохроматоз, нарушение накопления гликогена); § при «дефицитных» состояниях (↓ К+, Mg 2+, анемия, нарушения питания ). в)поражение миокарда при системных заболеваниях: СКВ, СС, РА; г) поражение миокарда при нейромышечных заболеваниях; д) аллергические и токсические поражения миокарда (лекарственными препаратами, алкоголем, радиацией). 3. Неклассифицируемые заболевания миокарда: миокардит Фидлера, опухоли сердца, амилоидоз.

Кардиомиопатии (ВОЗ, 1995 г) n - заболевания миокарда, сопровождающегося его дисфункцией Виды кардиомиопатий: дилатационная; n гипертрофическая; n рестриктивная; n аритмогенная дисплазия правого желудочка (АДПЖ); n неклассифицируемая (фиброэластоз, n «губчатый миокард» , КМП при митохондриопатиях).

Кардиомиопатии (American Heart Association, 2006 г. ) n - гетерогенная группа заболеваний различной этиологии (часто генетически обусловленных), сопровождающихся механической и/или электрической дисфункцией миокарда и (в ряде случаев) непропорциональной гипертрофией или дилатацией. n Поражение миокарда при КМП может быть первичным или вторичным (при системном заболевании) и сопровождаться развитием сердечной недостаточности и внезапной смертью.

Классификация кардиомиопатий (American Heart Association, 2006 г. ) 1. Ишемическая кардиомиопатия. 2. Неишемическая кардиомиопатия: n Первичная кардиомиопатия: • врождённая (гипертрофическая КМП, АДПЖ, врожденная патология ионных каналов, болезнь Ленегра, с-м Бругада); • приобретённая (воспалительная, стрессовая ( «tako-tsubo» КМП), КМП беременны, тахикардией-индуцированная КМП, КМП детей от матерей с инсулинозависимым сахарным диабетом); • смешанная (дилатационная КМП, рестриктивная КМП). n Вторичная кардиомиопатия: • инфильтративная (амилоидоз); • накопления (гемохроматоз); • токсическая (алкогольная, лекарственная, радиационная); • воспалительная (гранулёматозная); • эндокринная; • поражение сердца при нервно-мышечных заболеваниях; • алиментарная; • при системных заболеваниях соединительной ткани.
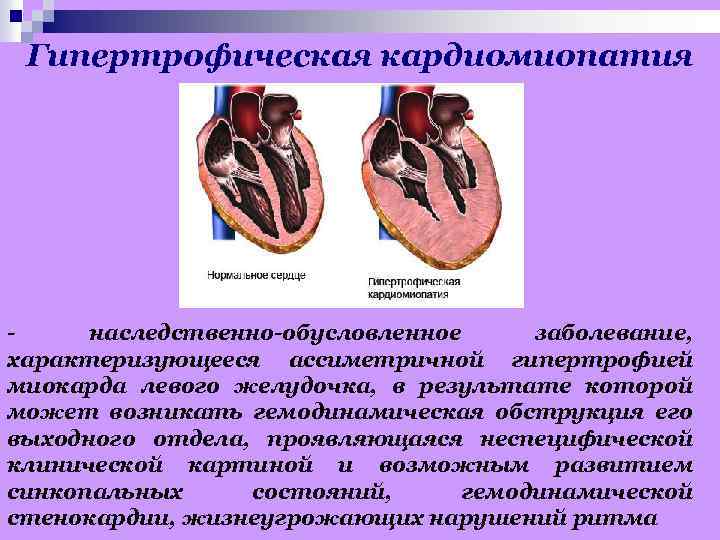
Гипертрофическая кардиомиопатия - наследственно-обусловленное заболевание, характеризующееся ассиметричной гипертрофией миокарда левого желудочка, в результате которой может возникать гемодинамическая обструкция его выходного отдела, проявляющаяся неспецифической клинической картиной и возможным развитием синкопальных состояний, гемодинамической стенокардии, жизнеугрожающих нарушений ритма

Эпидемиология В Республике Беларусь по данным областных и городских кардиологических диспансеров среднее количество зарегистрированных случаев ГКМП на 100 000 населения составляет 5, 5 (2008 г. ).

Этиология ь ь ГКМП - наследственное заболевание, которое передается по аутосомно-доминантному признаку. ь Генетический дефект возникает при мутации в одном из 10 генов, каждый из которых кодирует компоненты протеина кардиального саркомера и определяет развитие гипертрофии миокарда. ь В настоящее время идентифицировано около 200 мутаций, ответственных за развитие заболевания (тяжелые цепи β-миозина, миозинсвязывающий протеин С, тропонин Т, тропонин I и др. ).

Патогенез Гипертрофия межжелудочковой перегородки n Обструкция выходного отдела левого желудочка (25%) n Нарушение расслабления миокарда левого желудочка n Ишемия миокарда n

Клиническая картина n n Высокий риск ВСС; Прогрессирование симптомов болезни в виде одышки, болей в грудной клетке и нарушений сознания, включая синкопальные и пресинкопальные состояния, головокружения при сохраненной систолической функции ЛЖ (обструктивная форма); Прогрессирование ХСН с исходом в терминальную фазу с ремоделированием ЛЖ и его систолической дисфункцией (необструктивная форма); Осложнения в виде фибрилляции предсердий и тромбоэмболии.

n n Ш Ш n Диагностика Анамнез (наследственность, случаи ВСС в семье); Физикальное исследование (разлитой верхушечный толчок, расширение границы сердца влево, систолический шум выброса); Лабораторные исследования; Электрокардиография: Перегрузка и/или гипертрофия миокарда ЛЖ; Отрицательные зубцы Т в грудных отведениях, что связано с выраженной ассиметричной гипертрофией миокарда ЛЖ; Глубокие атипичные зубцы Q во II, II и AVF отведениях; Нарушения ритма сердца и проводимости (фибрилляция предсердий, желудочковые нарушения ритма, различные степени блокады левой ножки пучка Гиса). Рентгенография органов грудной клетки (норма или признаки увеличения ЛЖ и ЛП).

Ультразвуковое исследование сердца n асимметричная гипертрофия миокарда ЛЖ при толщине МЖП более 15 мм при нормальной или увеличенной толщине задней стенки. Наличие симметричной гипертрофии не исключает диагноз ГКМП; n обструкция выносящего отдела ЛЖ (градиент в выходном тракте ЛЖ более 30 мм рт. ст. , скорость потока в выходном отделе ЛЖ более 2, 7 м/с) Норма градиента давления в ВТЛЖ: ниже 25 мм рт. ст. ; n n переднесистолическое движение передней створки митрального клапана и ее соприкосновение с МЖП в диастолу; систолическое дрожание створок аорты; непостоянными признаками, характерными для обструктивной формы ГКМП являются: аномалии папиллярных мышц (гипертрофия и топографические особенности), увеличение размеров створок митрального клапана; изменение геометрии ЛЖ (форма «песочных» часов вследствие сужения выходного тракта). Также часто выявляют дилатацию ЛП, митральную регургитацию, а в терминальной стадии и дилатацию ЛЖ.

Медикаментозное лечение Медикаментозная терапия проводится с учетом варианта клинического течения заболевания: стабильное, доброкачественное течение: βадреноблокаторы или верапамил; прогрессирующее течение (усиление одышки, слабости, утомляемости, болевого синдрома, появление синкопальных состояний, нарушений систолической и диастолической дисфункции ЛЖ): β-адреноблокаторы, кардиохирургические методы коррекции; «конечная» дилатационная стадия (прогрессирование явлений застойной сердечной недостаточности, связанной с ремоделированием и систолической дисфункцией ЛЖ): общие принципы терапии ХСН (осторожное назначение ингибиторов АПФ, сердечных гликозидов, БАБ и спиронолактона), оценка показаний для трансплантации сердца; развитие фибрилляции предсердий и связанных с ней осложнений, в частности, тромбоэмболических.

Хирургическое лечение Показания при обструктивной форме: • выраженная гипертрофия миокарда ЛЖ (более 30 мм рт. ст. ); • высокий систолический градиент в выходном отделе ЛЖ (более 50 мм рт. ст. в покое); • рефрактерность к медикаментозной терапии при выраженной клинической симптоматике. Операции: миосептэктомия, пластика или протезирование митрального клапана, иссечение папиллярных мышц. При «конечной» дилатационной стадии: ресинхронизирующая терапия (при наличии уширения комплекса QRS> 120 мсек. , полной блокады ЛНПГ), трансплантация сердца. Альтернатива: двухкамерная электрокардиостимуляция с укороченной атриовентрикулярной задержкой, транскатетерная алкогольная септальная аблация.
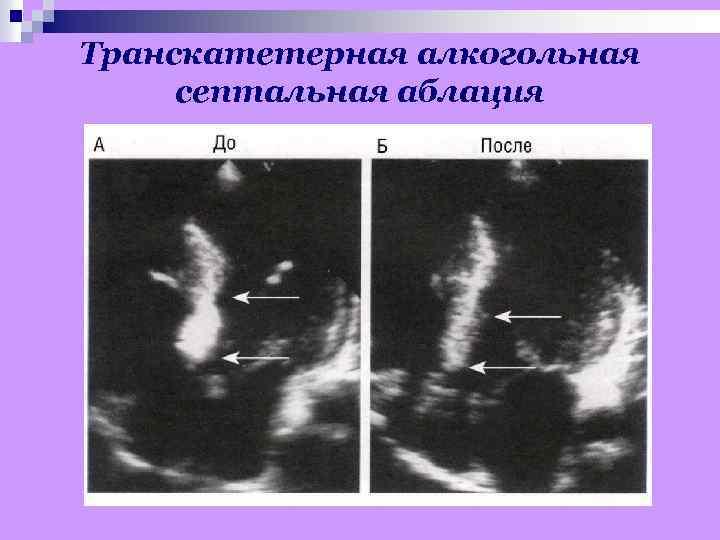
Транскатетерная алкогольная септальная аблация
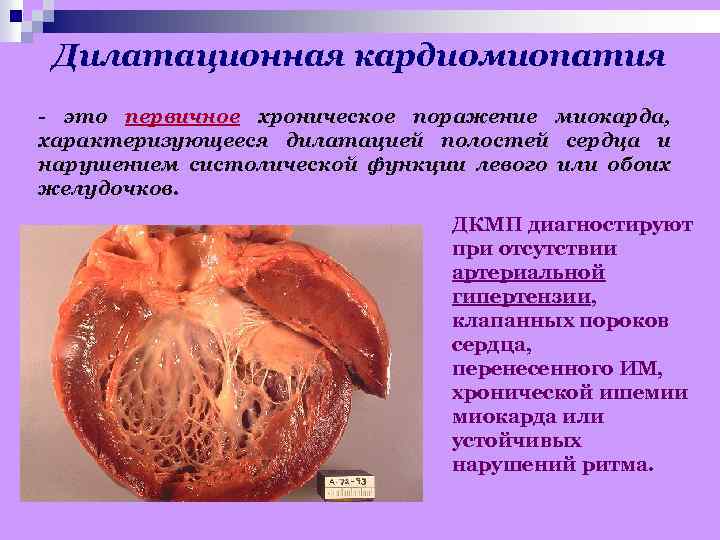
Дилатационная кардиомиопатия - это первичное хроническое поражение миокарда, характеризующееся дилатацией полостей сердца и нарушением систолической функции левого или обоих желудочков. ДКМП диагностируют при отсутствии артериальной гипертензии, клапанных пороков сердца, перенесенного ИМ, хронической ишемии миокарда или устойчивых нарушений ритма.

Эпидемиология Заболеваемость ДКМП составляет 5– 7, 5 случаев на 100 000 населения в год. У мужчин заболевание встречается 2– 3 раза чаще, особенно в возрасте 30– 50 лет. Среди всех видов кардиомиопатий ДКМП составляет 60%. Этиология В большинстве случаев этиология неизвестна, однако в развитии первичной ДКМП в настоящее время большое внимание уделяют трём моментам: семейным и генетическим факторам; перенесённому вирусному миокардиту иммунологическим нарушениям.
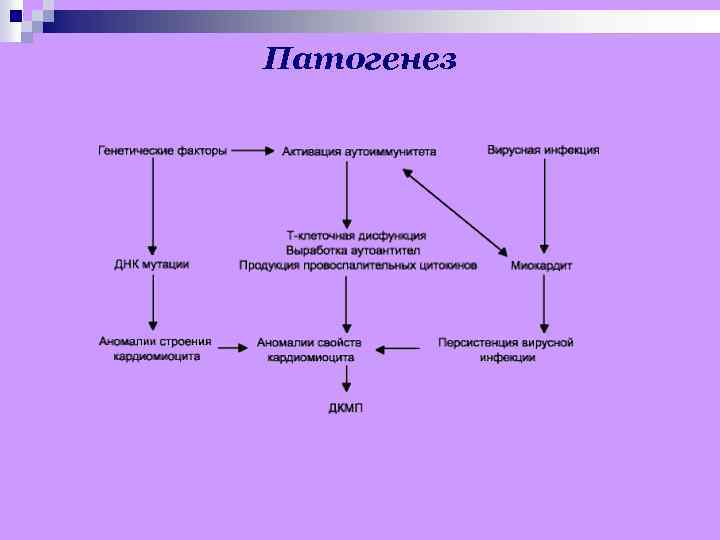
Патогенез

Клиническая картина n n n Чаще молодой и средний возраст На ранних стадиях - отдельные симптомы ХСН. При прогрессировании - одышка и приступы удушья, характерна быстрая утомляемость, мышечная слабость. n Признаки правожелудочковой недостаточности (отёки на ногах, тяжесть в правом подреберье, увеличение печени, живота при развитии асцита) появляются позже. n Нарушения ритма: в 40– 50% возникновение желудочковых аритмий (синкопальные состояния); в 15 – 20% возникновение пароксизмов ФП с последующим переходом в постоянную форму, что увеличивает риск тромбоэмболических осложнений.

Диагностические критерии ДКМП, ESC, 1999) n n фракция выброса левого желудочка менее 45% и/или фракция укорочения менее 25% при Эхо. КГ, радионуклидном сканировании или ангиографии; конечный диастолический размер левого желудочка >117% от предполагаемого значения, скорректированного в зависимости от возраста и площади поверхности тела. Критерии исключения: n n n n системная АГ (АД >160/100 мм рт. ст. ); ИБС (стеноз >50% в одной или более коронарных артериях); злоупотребление алкоголем (>40 г в день для женщин и >80 г в день для мужчин в течение более 5 лет); системные заболевания; заболевания перикарда; врождённые и приобретённые пороки сердца; лёгочное сердце; устойчивые суправентрикулярные тахиаритмии.

Диагностика n Анамнез (выяснение факторов развития вторичной КМП: алкоголь, АГ, системные заболевания); n Физикальное n Лабораторные исследование (усиленный, разлитой и смещённый влево и вниз верхушечный толчок, смещение границ относительной тупости сердца влево и вправо, ослабление I тона, протодиастолический ритм галопа, шумы относительной недостаточности МК и ТК); исследования (мозговой натрийуретический пептид, интерлейкин-6); n Электрокардиография (неспецифические изменения сегмента ST и зубца T, снижение вольтажа зубцов, деформация комплекса QRS, синусовая тахикардия, нарушения ритма и проводимости).
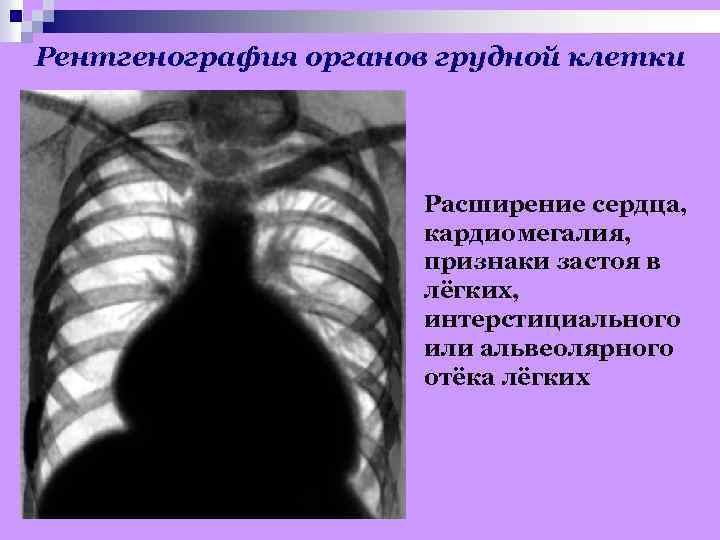
Рентгенография органов грудной клетки Расширение сердца, кардиомегалия, признаки застоя в лёгких, интерстициального или альвеолярного отёка лёгких

Диагностика n Ультразвуковое исследование сердца n МРТ (новый стандарт оценки объемов желудочков, ФВ, n Коронароангиография n Эндомиокардиальная биопсия (дилатация ЛЖ при нормальной или уменьшенной толщине его стенок, часто дилатация ПЖ, ЛП, наличие тромбов в полостях, снижение систолической функции правого и левого желудочков (ФВ 30 -20%), тотальный гипокинез стенок ЛЖ, выявление митральной регургитации); сократимости); (исключение атеросклеротического процесса в коронарных артериях);

Медикаментозное лечение • Терапия ХСН: ингибиторы АПФ, антагонисты рецепторов к ангиотензину I; β-адреноблокаторы (карведилол, метопролол, бисопролол, небиволол); антагонисты альдостероновых рецепторов, диуретики; • Лечение различных нарушений ритма сердца; • Лечение и профилактика тромбоэмболических осложнений (антиагрегантная терапия для всех пациентов, непрямые антикоагулянты при ФП (МНО 2 -3)); Хирургическое лечение (трансплантация сердца, кардиопластика, применение искусственного левого желудочка) показано при неэффективности медикаментозной терапии. Ресинхронизирующая терапия (при наличии уширения комплекса QRS> 120 мсек. , полной блокады ЛНПГ, ХСН ФК III-IV по NYHA).

Рестриктивная кардиомиопатия - неоднородная группа первичных и вторичных заболеваний сердца, сопровождающихся поражением эндокарда и/или миокарда, которое приводит к выраженному ограничению (рестрикции) заполнения желудочков в диастолу и развитию диастолической дисфункции одного или обоих желудочков и прогрессирующей диастолической ХСН. q Первичные формы: эндокардит Леффлера, эндомиокардиальный фиброз. Ассоциированы с воспалительной реакцией и гиперэозинофилией. q Вторичные формы: инфильтративные заболевания (амилоидоз, саркоидоз), болезни накопления (гемохроматоз, болезнь Фабри), лучевая болезнь. Возникают на фоне системных заболеваний, ассоцированы с истончением стенки миокарда вследствие ее инфильтративных изменений, отложения в ней различных веществ или фиброза.
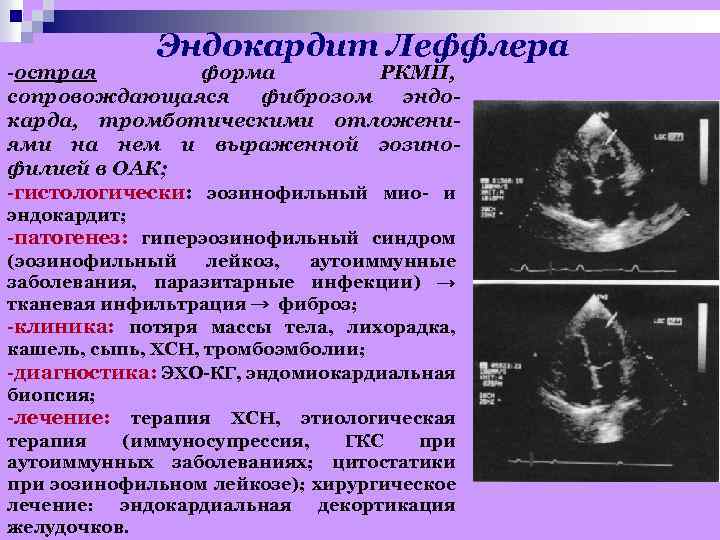
Эндокардит Леффлера -острая форма РКМП, сопровождающаяся фиброзом эндокарда, тромботическими отложениями на нем и выраженной эозинофилией в ОАК; -гистологически: эозинофильный мио- и эндокардит; -патогенез: гиперэозинофильный синдром (эозинофильный лейкоз, аутоиммунные заболевания, паразитарные инфекции) → тканевая инфильтрация → фиброз; -клиника: потяря массы тела, лихорадка, кашель, сыпь, ХСН, тромбоэмболии; -диагностика: ЭХО-КГ, эндомиокардиальная биопсия; -лечение: терапия ХСН, этиологическая терапия (иммуносупрессия, ГКС при аутоиммунных заболеваниях; цитостатики при эозинофильном лейкозе); хирургическое лечение: эндокардиальная декортикация желудочков.

Эндомиокардиальный фиброз -хроническая форма РКМП, сопровождающаяся выраженным фиброзом эндокарда верхушек желудочков, что приводит к облитерации их полостей; -варианты поражения: ПЖ (10%), ЛЖ (40%), ЛЖ+ПЖ (50%); -патогенез: гиперэозинофильный синдром (эозинофильный лейкоз, аутоиммунные заболевания, паразитарные инфекции) → тканевая инфильтрация → фиброз → облитерация желудочков → диастолическая дисфункция → повышение КДД → застой в легких → ПЖ- СН; -диагностика: ЭХО-КГ (триада признаков): облитерация верхушки ЛЖ и / или ПЖ; незначительное увеличение размеров сердца в сочетании с венозным застоем в легких; недостаточность МК и / или ТК + диастолическая дисфункция -лечение: терапия ХСН, хирургическое лечение: эндокардиальная декортикация желудочков;

Аритмогенная дисплазия правого желудочка -заболевание миокарда, при котором нормальный миокард ПЖ замещается жировой или фиброзно-жировой тканью; Наиболее часто страдают мужчины в возрасте 15 -35 лет. -чаще всего: изолированное поражение ПЖ (выносящий тракт, верхушка, подклапанная область свободной стенки ПЖ); редко в процесс может вовлекаться МЖП и миокард ЛЖ; -этиология и патогенез: апоптоз кардиомиоцитов, воспалительные изменения, генетическая предрасположенность к атрофии миокарда (40 -50%) → морфологические изменения ПЖ → региональная или глобальная дисфункция ПЖ + развитие жезнеугрожающих нарушений ритма, исходящих из ПЖ; -клиника: симптомная ЖТ при физической нагрузке, имеющая правожелудочковое происхождение (БЛНПГ), ВСС.
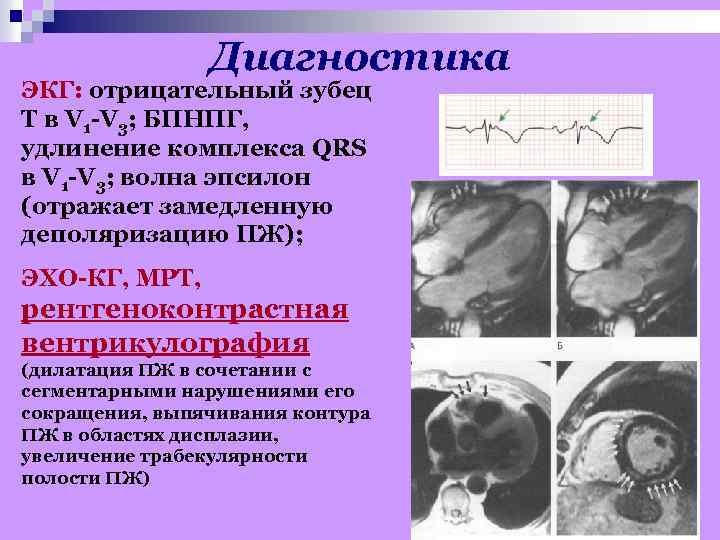
Диагностика ЭКГ: отрицательный зубец Т в V 1 -V 3; БПНПГ, удлинение комплекса QRS в V 1 -V 3; волна эпсилон (отражает замедленную деполяризацию ПЖ); ЭХО-КГ, МРТ, рентгеноконтрастная вентрикулография (дилатация ПЖ в сочетании с сегментарными нарушениями его сокращения, выпячивания контура ПЖ в областях дисплазии, увеличение трабекулярности полости ПЖ)

Диагностические критерии Большие признаки Малые признаки 2 больших признака или 1 большой+2 малых или 4 малых признака 1. Семейный характер заболевания, подтверждённый данными аутопсии или при операции 2. Волны эпсилон или локальное увеличение длительности комплекса QRS (>110 мс) в правых грудных отведениях (V 1–V 3) 3. Значительная дилатация и снижение фракции выброса ПЖ при отсутствии изменений в ЛЖ 4. Локальные аневризмы ПЖ 5. Значительная сегментарная дилатация ПЖ 6. Фиброзно-жировое перерождение миокарда при эндомиокардиальной биопсии 1. Внезапная смерть родственников моложе 35 лет с предполагаемой АДПЖ 2. Данные семейного анамнеза (клинический диагноз, основанный на настоящих критериях) 3. Поздние потенциалы желудочков на ЭКГ высокого разрешения 4. Инверсия зубца T в правых (V 2 и V 3) грудных отведениях, у пациентов старше 12 лет при отсутствии БПНПГ 5. Желудочковая тахикардия (с комплексами типа БЛНПГ) по данным ЭКГ, холтеровского мониторирования ЭКГ и пробы с нагрузкой 6. Частая желудочковая экстраситолия (более 1000/сут) 7. Умеренная дилатация ПЖ и/или снижение его фракции выброса при нормальном ЛЖ

Цель: Лечение 1. профилактика возникновения жизнеопасных нарушений ритма (решается индивидуально; амиодарон, β-адреноблокаторы); 2. лечение правожелудочковой СН (ингибиторы АПФ, антагонисты рецепторов к ангиотензину I, β-адреноблокаторы, антагонисты альдостероновых рецепторов, диуретики). имплантация кардиовертера-дефибриллятора у больных со злокачественными желудочковыми аритмиями (ФЖ) в сочетании с дисфункцией ЛЖ и ХСН методы радиочастотной аблации (рецидив более 50%)
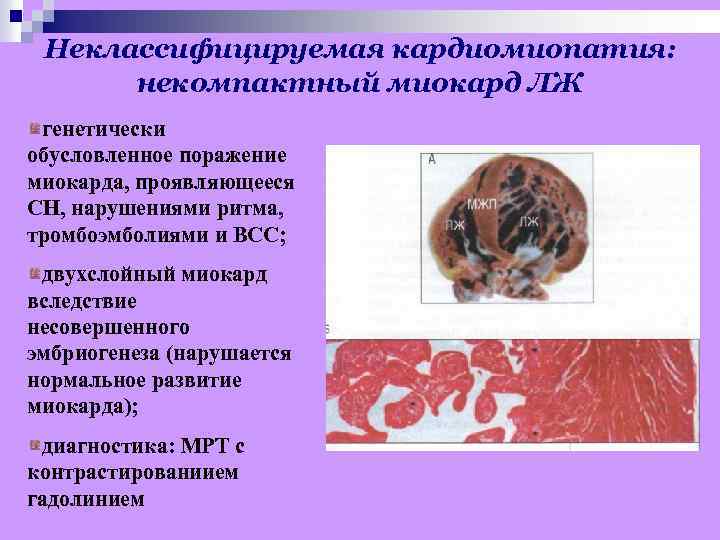
Неклассифицируемая кардиомиопатия: некомпактный миокард ЛЖ генетически обусловленное поражение миокарда, проявляющееся СН, нарушениями ритма, тромбоэмболиями и ВСС; двухслойный миокард вследствие несовершенного эмбриогенеза (нарушается нормальное развитие миокарда); диагностика: МРТ с контрастированиием гадолинием

Миокардит - очаговое или диффузное воспаление сердечной мышцы в результате различных инфекций, воздействия токсинов, лекарственных препаратов или иммунологических реакций, приводящих к повреждению кардиомиоцитов и развитию сердечной дисфункции. Эпидемиология: Ш по данным патологоанатомических исследований распространеннсть составляет 3 -9, 5%, достигает 12% у лиц, погибших в результате ВСС; Ш чаще болеют лица молодого возраста (средний возраст 3040 лет); Ш заболеваемость женщин несколько выше, но у мужчин чаще тяжелые формы.

Этиология Инфекционные и инфекционно-токсические: 1. вирусные (аденовирусы, вирусы парагриппа, гепатита и др. ); Коксаки В, гриппа, 2. бактериальные (дифтерийная бацилла, микобактерии, микоплазмы, стрептококки, стафилококки и др. ); 3. грибковые; 4. протозойные, паразитарные (трипаносомоз, токсоплазмоз, шистосомоз, эхинококкоз и др. ). Аллергические (иммунологические): воздействие лекарственных препаратов (сульфонамиды, цефалоспорины, антидепрессанты и др. ), системные заболевания, трансплантация органов и тканей. Токсические: наркотики, уремические состояния, алкоголь, тиреотоксикоз. Другие: лучевая терапия, болезнь Ковасаки.
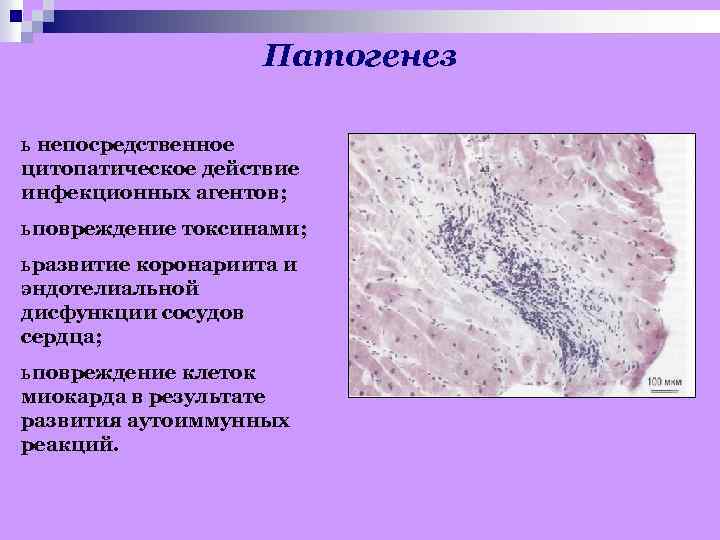
Патогенез ь непосредственное цитопатическое действие инфекционных агентов; ь повреждение токсинами; ь развитие коронариита и эндотелиальной дисфункции сосудов сердца; ь повреждение клеток миокарда в результате развития аутоиммунных реакций.

Классификация q По течению: острый, подострый, хронический. q По распространенности воспалительного процесса: очаговый и диффузный. q По степени тяжести: • легкая форма: изменения размеров и сократительной способности сердца не происходит; • среднетяжелая форма: кардиомегалия без признаков СН в покое • тяжелая форма: кардиомегалия + СН, в редких случаях – кардиогенный шок, тяжелые нарушения ритма и проводимости.

Клиническая картина Хронологическая связь с этиологическими факторами. инфекциями или другими Боли в области сердца (60%): колющий, давящий характер; локализуются чаще в области верхушки, продолжительны, не связаны с физической нагрузкой, не купируются нитроглицерином. В отдельных случаях (коронариит, вазоспазм): стенокардиальный характер. Одышка (50%): при физической нагрузке (легкая форма), в покое (тяжелая форма). Сердцебиение (50%): вследствие снижения сердечного выброса рефлекторно возрастает активность симпатоадреналовой системы. Перебои в работе сердца, головокружения, обмороки (40%): вследствие нарушения ритма и проводимости. Отеки на ногах, боли в правом подреберье: при хроническом течении миокардита.

Диагностические критерии (NYHA, 1973) I Наличие предшествовавшей инфекции, подтвержденной данными клинических и лабораторных исследований (выделение возбудителя, увеличение СОЭ, лейкоцитоз, высокие титры противовирусных антител) или другого основного заболевания (токсическое воздействие, аллергия). 1. 2. 3. 4. 5. 6. Большие критерии Повышение активности кардиоспецифических ферментов (КФК, МВ-КФК, ЛДГ, ЛДГ 1 и ЛДГ 2) и содержания тропонинов Патологические изменения ЭКГ (нарушения ритма и проводимости) Кардиомегалия СН Кардиогенный шок Синдром Морганьи–Адамса– Стокса Малые критерии 7. 8. 9. Протодиастоличе ский ритм галопа Ослабление I тона Тахикардия I + 1+2; I + 1 или 2 + два малых критерия: легкая форма. I + 1+2 + один большой критерий: умеренная или тяжелая форма.

Диагностика n Анамнез (этиология, клиника СН); Физикальное исследование n Лабораторные исследования (лейкоцитоз, увеличение n Электрокардиография: Ш Нарушения сердечного ритма: синусовая тахи- или брадикардия, ФП, пароксизмальные суправентрикулярные или желудочковые аритмии, эктопические ритмы; Нарушения проводимости (АВ блокады I-III степени, различные степени блокады левой ножки пучка Гиса); Изменения конечной части желудочкового комплекса: депрессия сегмента ST, отрицательные или сглаженные зубцы Т в грудных отведениях; Псевдоинфарктные изменения. n Ш Ш Ш лихорадка); (тахикардия, гипотензия, СОЭ, фибриногена, СРБ, кардиоспецифических ферментов); n ЭХО-КГ (снижение сократительной способности миокарда). Рентгенография органов грудной клетки n Биопсия миокарда. n (кардиомегалия).

Лечение n n n Этиологическая терапия основного заболевания (антибактериальная терапия, противовирусные средства ? ); Лечение сердечной недостаточности; Лечение нарушений сердечного ритма и проводимости; Антикоагулянты: гепарин при тяжелом течении, варфарин при перенесенных эмболиях, пристеночном тромбозе; НПВС: мелоксикам 7, 5 мг 2 р/сут. ; ГКС: при тяжелом течении с выраженными иммунологическими нарушениями, отсутствии эффекта терапии, миоперикардите, гигантоклеточном миокардите, миокардите у лиц с системными заболеваниями соединительной ткани: преднизолон 15 -60 мг/сут.

Заболевания перикарда n n n Воспалительные заболевания (перикардиты); Перикардиальный выпот невоспалительного происхождения (гидро -, гемо-, пневмо-, хилоперикард); Опухоли перикарда (первичные, метастатические, злокачественные, доброкачественные); Ранения и инородные тела перикарда; Пороки развития перикарда (тотальный или частичный дефект перикарда, дивертикулы и кисты); Паразитарные заболевания перикарда (эхинококк, трихинелла).

Этиология болезней перикарда n n n n Перикардиты неизвестной этиологии; Инфекция: вирусная, бактериальная, грибковая, паразитарная; Иммунное воспаление: системные заболевания соединительной ткани, системные васкулиты, саркоидоз; Метаболические заболевания: уремия, гипотиреоз; ССЗ: ИМ (ранний эпистенокардитический перикардит, поздний аутоиммунный перикардит); Опухоли; Лекарственные средства: вакцины, пенициллины, противотуберкулезные препараты, амиодарон, стрептокиназа, тиазиды и др. ) Ионизирующее излучение

Клиническая классификация Острый перикардит -фибринозный (сухой) -экссудативный: • серознофибринозный; • геморрагический; • гнойный; • гнилостный 1) с тампонадой 2) без тампонады сердца Хронический перикардит -экссудативный -адгезивный: • бессимптомный; • с функциональными нарушениями сердечной деятельности; • панцирное сердце (с экстрапекардиальными сращениями); • констриктивный перикардит

Острый перикардит - острое воспаление висцерального и париетального листков различной этиологии. Патогенез: перикарда воспаление сопровождается усилением экссудации компонентов крови в полость перикарда. Пропотевание фибриногена, выпадении его в осадок в виде отложений фибрина приводит к образованию воспалительного инфильтрата и формируется фибринозный (сухой) перикардит. Накопление в полости жидкости свидетельствует о нарушении всасывания и о широком вовлечении перикарда в воспаление.

Клиника Боль в груди 90%: начало может быть внезапным, боль загрудинная, постоянная, однообразная; интенсивность – от слабой до выраженной; усиливается при вдохе, в положении лежа на спине, во время глотания, при движении, уменьшается при наклоне вперед. n n n n синусовая тахикардия субфебрильная лихорадка сухой кашель приступы сердцебиения одышка общее недомогание вынужденное положение больного

Диагностика Анамнез (этиология); n Физикальное обследование (шум трения перикарда 85%, n тахикардия); n Лабораторные исследования (лейкоцитоз, увеличение СОЭ, СРБ); n ЭХО-КГ (стандарт неинвазивной диагностики перикардиального выпота, позволяет определить количество (даже небольшое — 50– 100 мл) и характер выпота, включая наличие фибрина, воздуха, опухоли, отложения кальция); n Рентгенография органов грудной клетки (кардиомегалия при выпоте объемом более 250 мл).
Ультразвуковое исследование

Электрокардиография I стадия: диффузный восходящий подъем сегмента ST с положительными зубцами Т+ снижение сегмента PR (выпот в области предсердий); часы-дни; II стадия: сегмент ST возвращается на изолинию; III стадия: появление отрицательных зубцов Т, которые возвращаются к норме в течение нескольких дней, иногда недель; IV стадия: нормализация ЭКГ.

Осложнения q Тампонада сердца q Рецидивы острого перикардита, чаще при лечении ГКС, перикардиотомии, реже – после лечения колхицином q Хронический констриктивный перикардит в исходе (менее 10%)
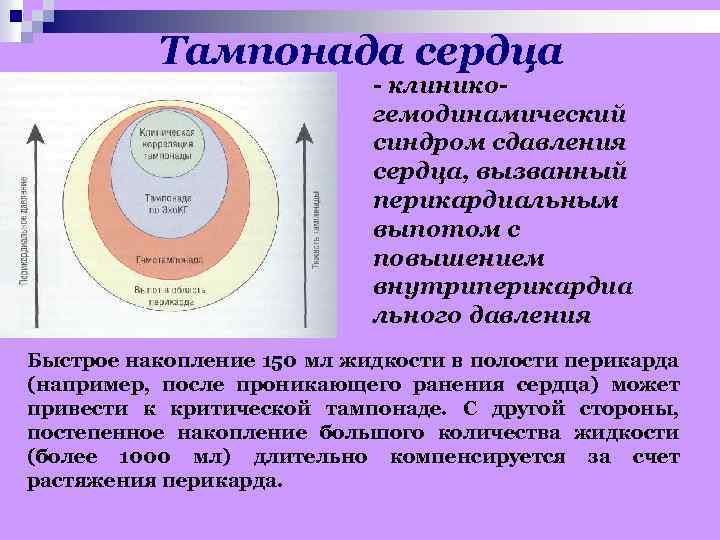
Тампонада сердца - клинико- гемодинамический синдром сдавления сердца, вызванный перикардиальным выпотом с повышением внутриперикардиа льного давления Быстрое накопление 150 мл жидкости в полости перикарда (например, после проникающего ранения сердца) может привести к критической тампонаде. С другой стороны, постепенное накопление большого количества жидкости (более 1000 мл) длительно компенсируется за счет растяжения перикарда.

Клинические проявления Ш Резкая слабость, обмороки, головокружение, страх смерти Ш Одышка Ш Дискомфорт в грудной клетке Физикальное исследование Ш Тахипноэ Ш Тахикардия Ш Гипотензия Ш Симптомы повышенного венозного давления (высокие показатели ЦВД, расширение яремных вен, увеличение и болезненность печени, появление асцита) Ш Парадоксальный пульс (снижение САД более чем на 10 мм рт. ст. на вдохе) Триада Бека при тампонаде перикарда: артериальная гипотензия, расширение яремных вен ослабление тонов сердца,
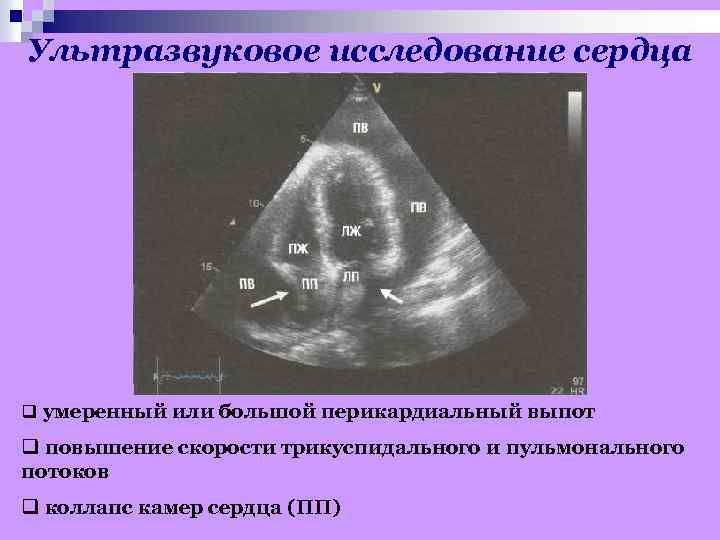
Ультразвуковое исследование сердца q умеренный или большой перикардиальный выпот q повышение скорости трикуспидального и пульмонального потоков q коллапс камер сердца (ПП)

Тактика ведения пациентов

Показания для перикардиального перикардиоцентеза и хирургической перикардиальной биопсии Перикардиоцентез: • симптомы тампонады сердца; • подозрение на наличие гноя в полости перикарда; • подозрение на опухолевое поражение перикарда. Хирургическая перикардиальная биопсия: • симптомы тампонады сердца, не разрешенные или рецидивирующие после перикардиоцентеза; • сохранение клинической картины острого перикардита после 3 -х недель противовоспалительного лечения.

Лечение n n Лечебный режим Воздействие на этиологический фактор Лечение НПВС ацетилсалициловая кислота 500 -1000 мг 3 раза в сутки, индометацин, парацетамол, ибупрофен), ГКС (системные заболевания соединительной ткани, постинфарктный синдром Дресслера), колхицином (особенно при рецидивирующей форме) Пункция перикарда

Хронические перикардиты -воспалительные заболевания миокарда длительностью более 6 месяцев, возникающие как первично хронические процессы или в результате хронизации (или рецидивирующего течения) острого перикардита. Хронический экссудативный перикардит - этиологически близок острому перикардиту, но большая распространенность туберкулезных, опухолевых и связанных и иммунным воспалением заболеваний.

Констриктивный перикардит -отдаленное последствие острого или хронического перикардита, при котором фиброзное утолщение и кальцификация париетального (реже – висцерального) перикарда препятствует нормальному диастолическому заполнению сердца. Этиология: -Идиопатический (предположительно развивается после острого вирусного перикардита); -Инфекционный: туберкулез, бактериальные инфекции; -Лучевой (спустя 5 -10 лет после воздействия); -Постперикардиотомный; -Другие виды констриктивного (уремический, лекарственный, при артрите, системной красной волчанке). перикардита ревматоидном

Констриктивный перикардит -Патогенез: хронический венозный застой, снижение сердечного выброса, задержка натрия и жидкости -Клиника: одышка при нагрузке, появление асцита, отеков нижних конечностей, анасарки, застой в печени, спленомегалия, снижение толерантности к физическим нагрузкам, кахексия -Диагностика: • ЭХО-КГ (утолщение и кальцификация перикарда, парадоксальное движение МЖП в диастолу) • Рентгенография органов грудной клетки (уменьшение сердечной пульсации ( «тихое» сердце), кальцификация перикарда ( «панцирное» сердце), плевральный выпот)

Констриктивный перикардит Медикаментозная терапия -Ограничение физической нагрузки; -Ограничение соли и жидкости в диете; -Диуретики (при отеках и асците): петлевые, калийсберегающие; -Следует избегать назначения βадреноблокаторов и антагонистов кальция, уменьшающих компенсаторную синусовую тахикардию. Целевые значения ЧСС – 80 -90 в минуту.

Хирургическое лечение (перикардэктомия) показано при появлении клинических симптомов сдавления сердца : § снижение толерантности к физической нагрузке § одышка § декомпенсация по большому кругу кровообращения § высокое центральное венозное давление

АТЕРОСКЛЕРОЗ АОРТЫ И ПЕРИФЕРИЧЕСКИХ АРТЕРИЙ Атеросклероз – системное заболевание, связанное с поражением всех слоев крупных и средних артерий мышечного типа, которое сопровождается локальным воспалением, отложением патологически модифицированных липидов, дисфункцией эндотелия, пролиферацией и изменением сократимости гладкомышечных клеток, развитием фиброзной ткани и кальцификацией с последующим стенозом или окклюзией, приводящей к Гемодинамическим нарушениям в зоне ответственности пораженного сегмента сосуда.
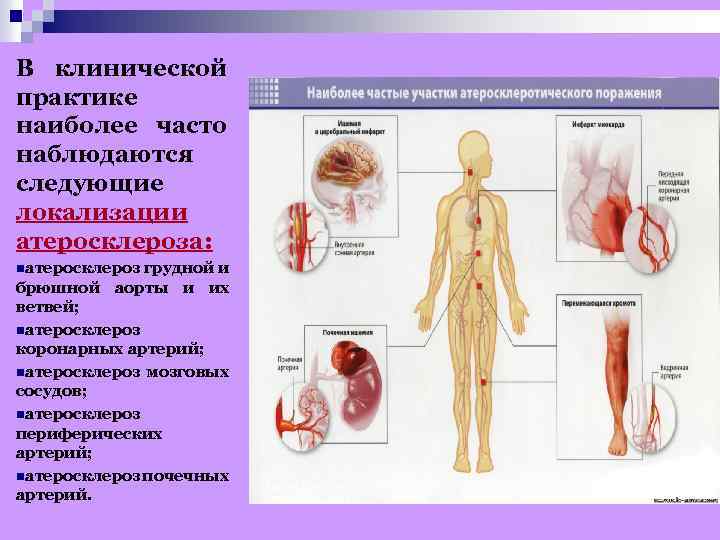
В клинической практике наиболее часто наблюдаются следующие локализации атеросклероза: nатеросклероз грудной и брюшной аорты и их ветвей; nатеросклероз коронарных артерий; nатеросклероз мозговых сосудов; nатеросклероз периферических артерий; nатеросклероз очечных п артерий.

ДИАГНОСТИКА АТЕРОСКЛЕРОЗА АОРТЫ И ПЕРИФЕРИЧЕСКИХ АРТЕРИЙ n Анамнез (перемежающаяся хромота, повышенная утомляемость нижних конечностей). n Клинические проявления (возникают при критическом сужении просвета артерии или формировании «осложненной» атеросклеротической бляшки на фоне несостоятельности компенсаторных механизмов). n Физикальное обследование (измерение АД на обеих руках, пальпация/аускультация артерий). n Инструментальные исследования (ультразвуковые и лучевые методы диагностики).
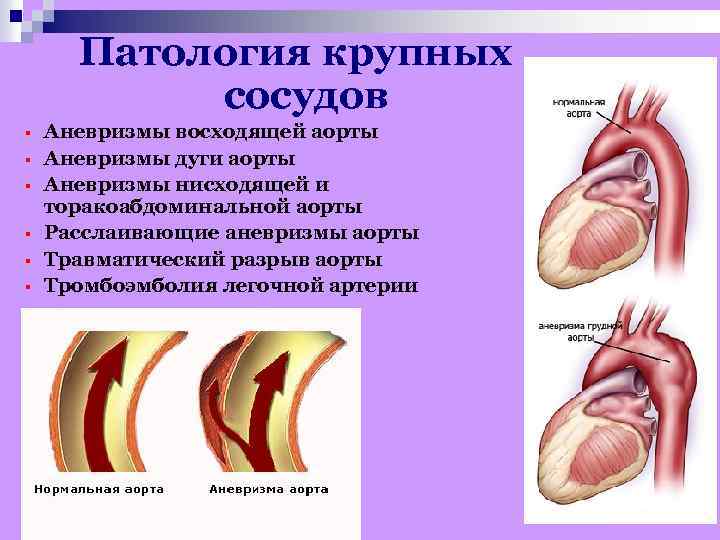
Патология крупных сосудов § § § Аневризмы восходящей аорты Аневризмы дуги аорты Аневризмы нисходящей и торакоабдоминальной аорты Расслаивающие аневризмы аорты Травматический разрыв аорты Тромбоэмболия легочной артерии

ЭТИОЛОГИЯ АНЕВРИЗМ q Атеросклероз (чаще является причиной аневризм нисходящей грудной и торакоабдоминального отдела аорты. q Соединительнотканные дисплазии (синдром Марфана). q Аутоиммунные заболевания (артериит Такаясу, болезнь Бехчета). q Инфекция (сифилитические и микотические аневризмы; Staph. aureus, Staph. epidermidis, Salmonella и Streptococcus). q Травмы. q Употребление кокаина и амфетаминов.

Клиническая картина § Течение заболевания у большинства пациентов бессимптомно (аневризма диагностируется, будучи случайно выявленной на рентгенограмме грудной клетки или при другом исследовании); § 25— 75 % пациентов жалуются на боль в груди (может быть острой и стать признаком надвигающегося разрыва, или хронической - вследствие постоянного давления на органы грудной клетки); § Иногда имеются признаки сдавления верхней полой вены или трахеи; § Хрипота как следствие сдавления левого возвратного гортанного нерва предполагает формирование аневризмы дуги аорты.

Диагностика аортальных аневризм § Электрокардиограмма (у больных с выраженной аортальной недостаточностью отмечается гипертрофия ЛЖ, а при сопутствующей коронарной патологии — ишемия миокарда). § Рентгенография (увеличенная восходящая аорта формирует правый выпуклый контур переднего средостения. В боковой проекции выявляется уменьшение ретростернального пространства). !!! Аневризмы, ограниченные аортальным корнем, могут быть затенены сердечным силуэтом и не видны на рентгенограмме грудной клетки.
Рентгенография органов грудной клетки
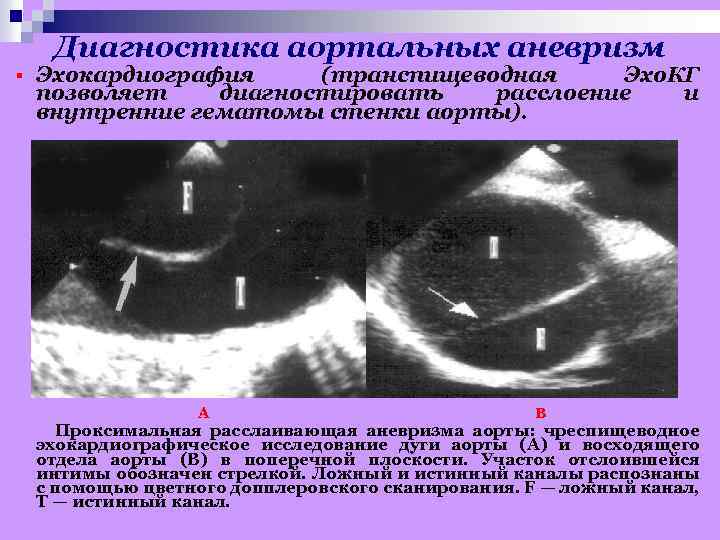
Диагностика аортальных аневризм § Эхокардиография (транспищеводная Эхо. КГ позволяет диагностировать расслоение и внутренние гематомы стенки аорты). А В Проксимальная расслаивающая аневризма аорты: чреспищеводное эхокардиографическое исследование дуги аорты (А) и восходящего отдела аорты (В) в поперечной плоскости. Участок отслоившейся интимы обозначен стрелкой. Ложный и истинный каналы распознаны с помощью цветного допплеровского сканирования. F — ложный канал, Т — истинный канал.
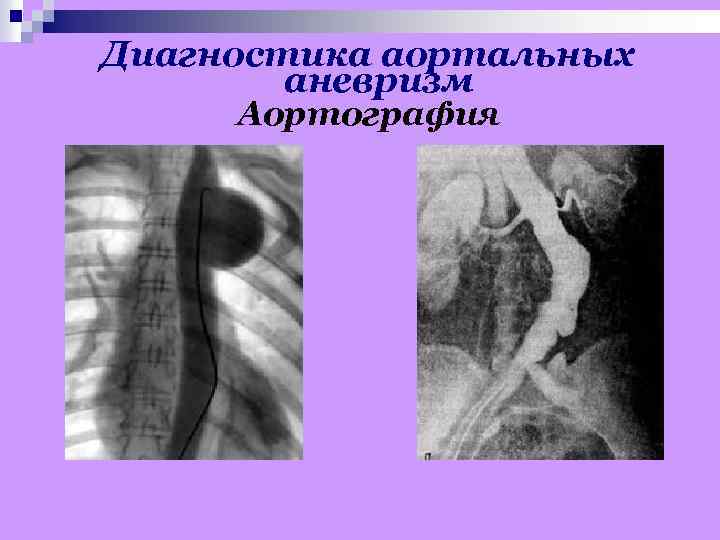
Диагностика аортальных аневризм Аортография
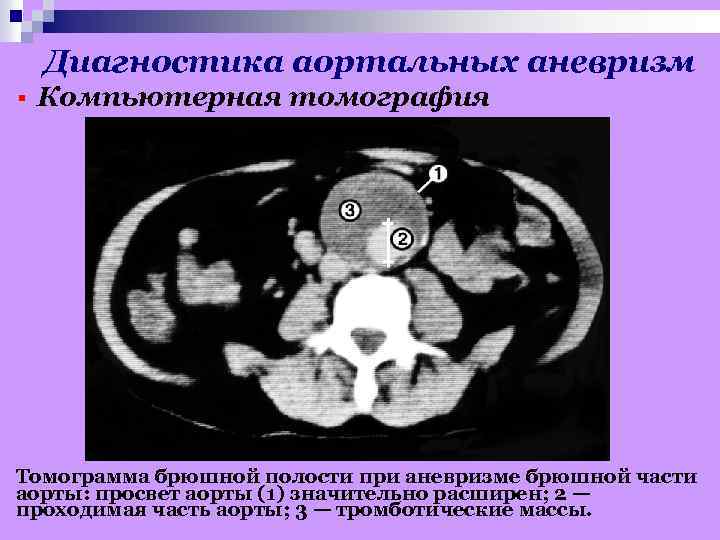
Диагностика аортальных аневризм § Компьютерная томография Томограмма брюшной полости при аневризме брюшной части аорты: просвет аорты (1) значительно расширен; 2 — проходимая часть аорты; 3 — тромботические массы.
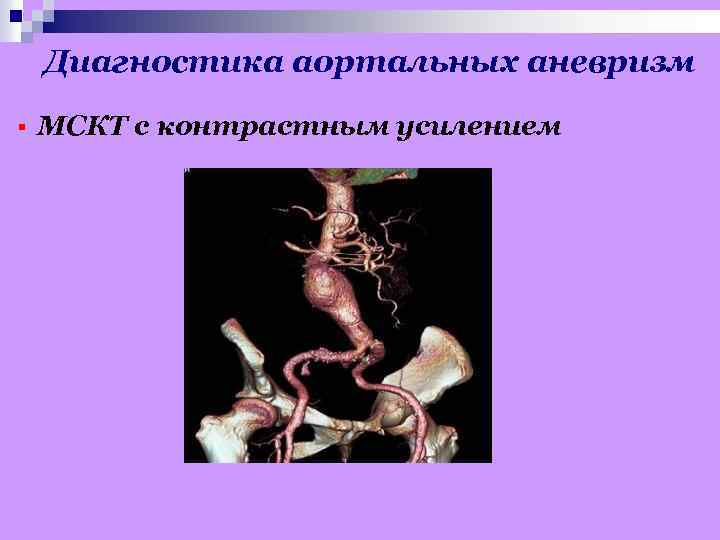
Диагностика аортальных аневризм § МСКТ с контрастным усилением
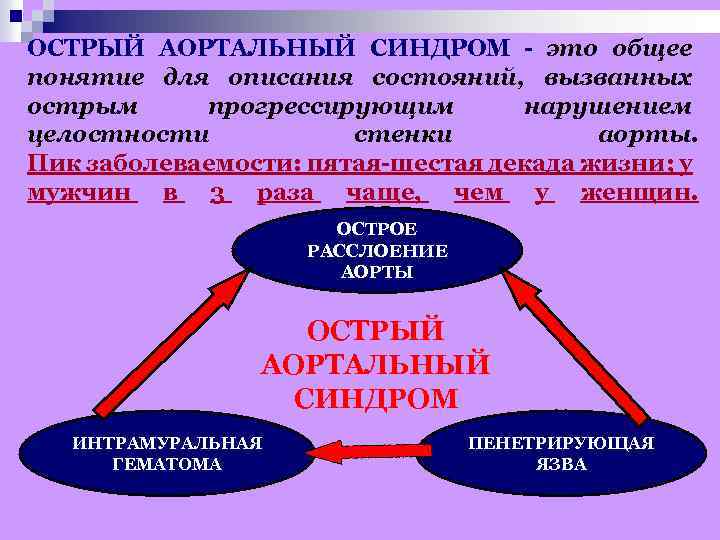
ОСТРЫЙ АОРТАЛЬНЫЙ СИНДРОМ - это общее понятие для описания состояний, вызванных острым прогрессирующим нарушением целостности стенки аорты. Пик заболеваемости: пятая-шестая декада жизни; у мужчин в 3 раза чаще, чем у женщин. ОСТРОЕ РАССЛОЕНИЕ АОРТЫ ОСТРЫЙ АОРТАЛЬНЫЙ СИНДРОМ ИНТРАМУРАЛЬНАЯ ГЕМАТОМА ПЕНЕТРИРУЮЩАЯ ЯЗВА

Острый аортальный синдром Этиология n АГ!!! (особенно при наличии дислипидемии и курения); n Соединительнотканные дисплазии (синдром Марфана, двустворчатый АК); n Аутоиммунные заболевания (болезнь Такаясу, болезнь Бехчета, болезнь Ормонда); n n n Сифилис; Травмы; Употребление кокаина и амфетаминов.
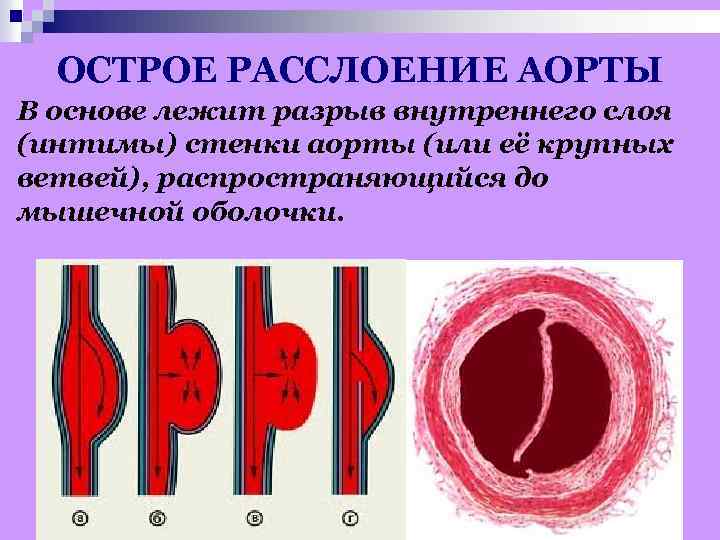
ОСТРОЕ РАССЛОЕНИЕ АОРТЫ В основе лежит разрыв внутреннего слоя (интимы) стенки аорты (или её крупных ветвей), распространяющийся до мышечной оболочки.

КЛАССИФИКАЦИЯ РАССЛАИВАЮЩИХСЯ АНЕВРИЗМ АОРТЫ основана на локализации проксимального разрыва интимы и протяженности расслоения. Классификация расслаивающей аневризмы аорты по М. Де Бейки: тип I - расслоение начинается от корня аорты и распространяется за пределы восходящей аорты; тип II - расслоение ограничено восходящей аортой; тип III - расслоение начинается дистально по отношению к месту отхождения левой подключичной артерии: IIIA - расслоение ограничено грудной аортой; IIIВ - расслоение распространяется ниже диафрагмы. Стэндфордская классификация: тип А - поражение восходящей части аорты, тип В – поражение нисходящей части аорты, дистальнее места ответвления левой подключичной артерии.

ИНТРАМУРАЛЬНАЯ ГЕМАТОМА возникает в результате кровотечения из мелких артерий и вен (vasa vasorum), питающих стенки кровеносных сосудов. Такая гематома, вызывая инфаркт в стенке аорты нередко приводит к классическому ее расслоению. Различить острое расслоение аорты и интрамуральную гематому по клиническим проявлениям невозможно!!! ПЕНЕТРИРУЮЩАЯ АТЕРОСКЛЕРОТИЧЕСКАЯ ЯЗВА АОРТЫ возникает вследствие глубокого изъязвления атеросклеротической бляшки и приводит к формированию интрамуральной гематомы с последующим расслоением аорты.

ДИАГНОСТИЧЕСКАЯ ТАКТИКА ПРИ ПОДОЗРЕНИИ НА ОСТРОЕ РАССЛОЕНИЕ АОРТЫ Анамнез (АГ!!!, курение, гиперлипидемия, признаки синдрома дисплазии соединительной ткани, травма, сифилис, употребление кокаина). БОЛЬ 90% (внезапно возникшая, интенсивная, разрывающая боль в области межлопаточного пространства, меняющая локализацию по мере развития расслоения). Клинические симптомы: §Признаки окклюзии крупных сосудов: Дуга аорты: ТИА, инсульт, синкопальные состояния. v Межреберные ветви: параплегия. v Мезентериальные артерии: боль в брюшной полости. v Почечные артерии: олигурия, анурия. v Подвздошные артерии: ишемия конечностей. §Внезапная смерть. §Гиповолемический шок (кровотечения в периаортальные ткани, тампонада сердца). §Сердечная недостаточность, острая недостаточность АК. v

ДИАГНОСТИЧЕСКАЯ ТАКТИКА ПРИ ПОДОЗРЕНИИ НА ОСТРОЕ РАССЛОЕНИЕ АОРТЫ § § § Физикальное обследование (значимые нарушения гемодинамики; асимметрия пульса и АД (одностороннее исчезновение пульсации на периферических артериях – до 30%; разность давления более 20 мм рт. ст. ); признаки аортальной регургитации – 10 -30%). Инструментальные исследования (ЭКГ, Rграфия ОГК, Эхо. КГ, МСКТ с контрастным усилением, аортография, МРТ). Лабораторные исследования: помогают исключить другие причины существующей клинической картины (маркеры некроза миокарда, D-димеры).

ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ ОКС § ТЭЛА § Перикардит § Плеврит § Разрыв пищевода § Мышечно-скелетная боль § Холецистит 1/3 случаев острого расслоения аорты не удается диагностировать при жизни!!! При остром расслоении аорты проведение тромболизиса противопоказано!!! §

Достоверность диагноза острого расслоения аорты составляет 83% при наличии признаков: nаортальная боль; nрасширение тени средостения; nодностороннее исчезновение пульсации на одной лучевой артерии или разность показателей САД на руках (более чем на 20 мм рт. ст. ). При отсутствии всех трех признаков диагноз острого расслоения аорты маловероятен (7%).

ТАКТИКА ВЕДЕНИЯ БОЛЬНОГО Немедленная госпитализация! § Исключить проведение малоинформативных методов исследования и перевести пациента в отделение, оснащенное аппаратурой для мониторинга гемодинамики. § Согласовать тактику ведения с сосудистым хирургом! § МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ: обезболивание; антигипертензивная терапия. § ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ: закрытие дефекта интимы; резекция пораженного сегмента аорты с интерпозицией искусственного протеза; протезирование корня аорты. При нестабильном состоянии – малоинвазивные вмешательства (закрытие ложного просвета с помощью графта). Экстренная операция показана во всех случаях расслоения восходящего отдела аорты или разрыва, так как пациенты погибают от коронарных, мозговых осложнений или от тампонады перикарда. §
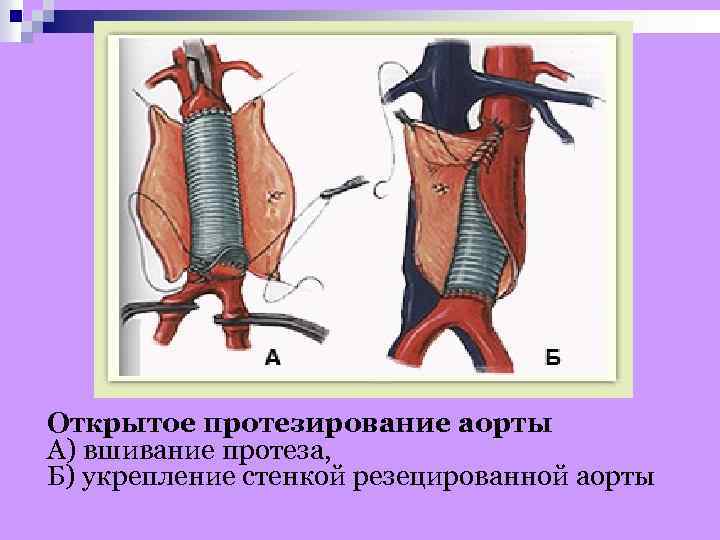
Открытое протезирование аорты А) вшивание протеза, Б) укрепление стенкой резецированной аорты

Эндопротезирование аорты А) выведение стент-графта, Б) стент-графт установлен

Аневризма грудной аорты (КТ): А) до вмешательства, Б) после установки стент-графта
Заболевания миокарда, перикарда и сосудов 2012.ppt