Заболевания глазного яблока и глаукома.ppt
- Количество слайдов: 39

Заболевания глазного яблока

Кератиты Керати т - воспаление роговицы, сопровождающееся ее помутнением и снижением зрения вплоть до слепоты.

Классификация: 1. Инфекционные: - вирусные (вирусы простого герпеса и аденовирусы, они возникают также при таких вирусных заболеваниях, как туберкулез, ветряная оспа, корь и др. ) - бактериальные (кокковая флора, синегнойная палочка, возбудителями туберкулеза, сифилиса и др. ) - грибковые - паразитарные 2. Травматические (механические, термические, химические, лучевые), обусловленные прямым влиянием на роговицу повреждающих факторов. 3. Аллергические

Общие признаки кератитов - роговичный синдром (слезотечение, светобоязнь, блефароспазм) - помутнение роговицы, развивающееся вследствие ее инфильтрации и сопровождающееся уменьшением прозрачности и блеска, нарушением сферичности и чувствительности. - отсутствие зеркальности и блеска - перикорнеальная инъекция

Вирусный кератит. Герпетический кератит – возбудитель вирус простого герпеса; наличие герпетических высыпаний на других участках лица, боли по ходу ветвей тройничного нерва, безуспешность антибактериальной терапии, частая (примерно у 50% больных) склонность к рецидивам; высыпание в эпителии роговицы мелких пузырьков, имеющих тенденцию вскрываться и оставлять после себя эрозированную поверхность.


Уход: Выполняются назначения врача( капли, мази, препараты внутрь, инъекции); Нельзя накладывать повязки на глаза; Во время прогулок защита больного глаза марлевой занавеской. Лечение: противовирусная терапия - 0, 1% раствор идоксуридина, 1% теброфеновая или 0, 5% флореналевая мази, 0, 5% бонафтоновая мазь, ацикловир (вирулекс) в виде 3% мази и таблеток (по 200 мг 3 раза в сутки); препараты интерферона (лейкоцитарный интерферон, рекомбинантный интерферон, или реаферон), индукторы интерферона (пирогенал, полудан, который назначают в виде инсталляций (6— 8 раз в сутки))

Бактериальный кератит. Пневмококковая ползучая язва роговицы - развивается после травмы роговицы мелкими инородными телами и происходит инфицирование дефекта пневмококком и другими инфекционными агентами. В центре роговицы появляется серо-желтый инфильтрат. Характерный признак - гипопион (скопление гноя в передней камере глаза) и вовлечение в воспалительный процесс радужки. Роговица вокруг язвы сильно мутнеет, во влаге передней камеры появляется гнойный экссудат, оседающий в виде полоски. Последствием м. б. прободение роговицы, рубцовое помутнение роговицы (бельмо).
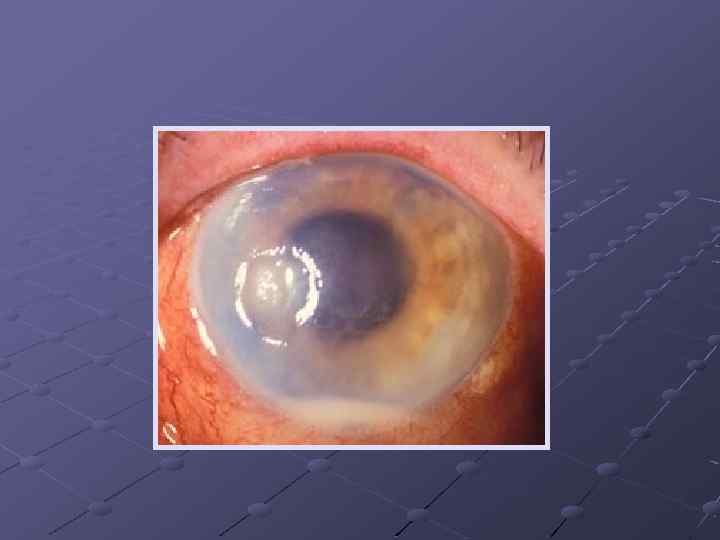

Уход и лечение - госпитализация в стационар - частое промывание конъюктивального мешка раствором фурациллина - антибактериальные капли (колбиоцин, тобрекс), антибактериальные препараты внутрь и инъекционно. - мидриатики в виде глазных капель (скополамин, атропин) Все манипуляции выполняются крайне осторожно, в связи с угрозой прободения истонченной роговицы.

Склерит— воспаление склеры В зависимости от глубины поражения — поверхностный (эписклерит) и глубокий склерит. Этиология cклерита разнообразна: аутоиммунные cклериты (при ревматизме, диффузных болезнях соединительной ткани) токсико-аллергические (туберкулезный и сифилитический эписклерит). Наиболее частой причиной глубокого cклерита являются воспалительные заболевания сосудистой оболочки глаза.

Эписклерит характеризуется поражением склеры на ограниченном участке недалеко от лимба поверхность склеры и конъюнктива гиперемированы, несколько отечны. при пальпации отмечается болезненность пораженной части глазного яблока; спонтанные боли, светобоязнь, слезотечение выражены слабо. протекает хронически, рецидивы и ремиссии чередуются на протяжении ряда лет. Нередко поражаются оба глаза. Зрение не страдает.
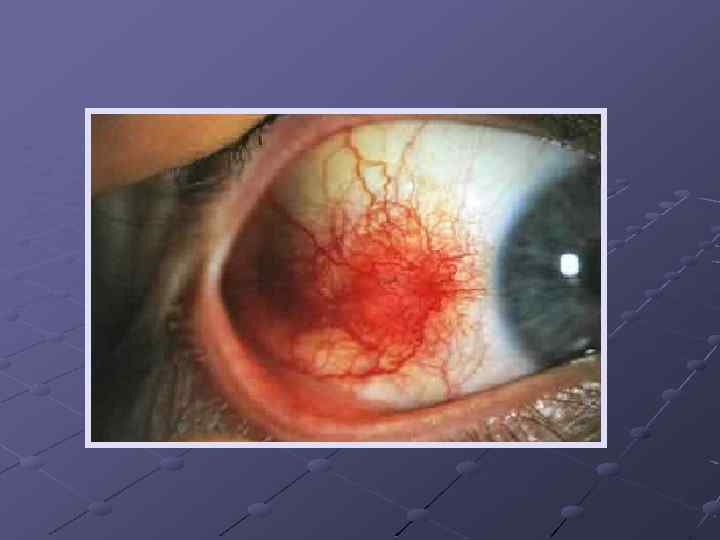

Глубокий склерит Более выраженное покраснение глазного яблока, болезненность при пальпации и при зажмуривании при осмотре глаза под конъюктивой между лимбом(место перехода роговицы в склеру) и экватором выявляются один или несколько воспалительных очагов в виде локальных припухлостей красно-фиолетового цвета. нередко в процесс вовлекаются роговица и сосудистая оболочка. Процесс чаще двусторонний, протекает длительно с периодическими обострениями и ремиссиями. При вовлечении в процесс роговицы и сосудистого тракта ухудшаются зрительные функции. После воспаления склера в этом участке истончается, становится темной, выпячивается (стафилома склеры).
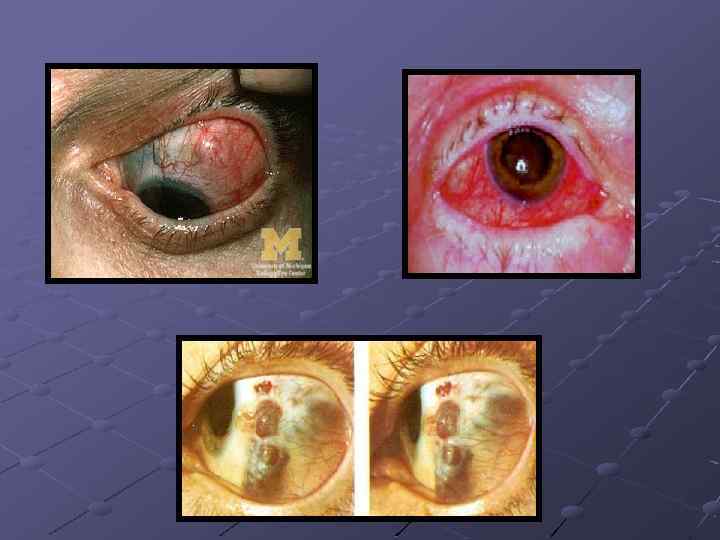

Уход и лечение: Необходимо выявить основное заболевание, осложнением которого стал воспалительный процесс в склере, и назначить его лечение. Салицилаты 1– 2% концентрации. 3 р в день(действует антисептически, успокаивающе на воспалительные процессы, усиливает эпителизацию, зудоутоляюще). Местное лечение - тепло, физиотерапевтические процедуры, мидриатические средства (при нормальном внутриглазном давлении), атропин 1%, Антигистаминные средства Обязательное измерение ВГД для профилактики глаукомы.

Иридоциклит воспаление радужной оболочки и цилиарного тела глаза Причинами развития И. могут быть ревматизм, вирусные болезни, тифы, воспаление лёгких, гонорея, сифилис, туберкулёз, болезни, связанные с нарушением обмена веществ (диабет, подагра и др. ), заболевания зубов и придаточных полостей носа, а также травма глаз. Заболевание начинается резкой болью в глазу и половине головы, ухудшение зрения, рефлекторного слезотечения, светобоязни, блефароспазма из-за раздражения цилиарных нервов. Боли распространяются по ходу тройничного нерва. Резкая болезненность при пальпации глаза через веки и усиление самопроизвольных болей ночью.

Вокруг роговой оболочки образуется красновато-фиолетовый венчик (перикорнеальная инъекция). Изменяются цвет и рисунок радужной оболочки. На задней поверхности роговой оболочки появляются различной величины отложения — преципитаты. При развитии спаек между краем радужной оболочки и передней поверхностью хрусталика (задние синехии) зрачок приобретает неправильную форму. В тяжёлых случаях может развиться круговое сращение задней поверхности радужной оболочки с хрусталиком. При этом разобщаются передняя и задняя камеры глаза, нарушается нормальный отток внутриглазной жидкости. Это приводит к вторичной глаукоме. Иногда в области зрачка образуется экссудативная плёнка, препятствующая поступлению в глаз света, что влечёт за собой резкое снижение остроты зрения. При бурно протекающих воспалительных процессах мутнеет влага передней камеры (гнойный экссудат — гипопион).
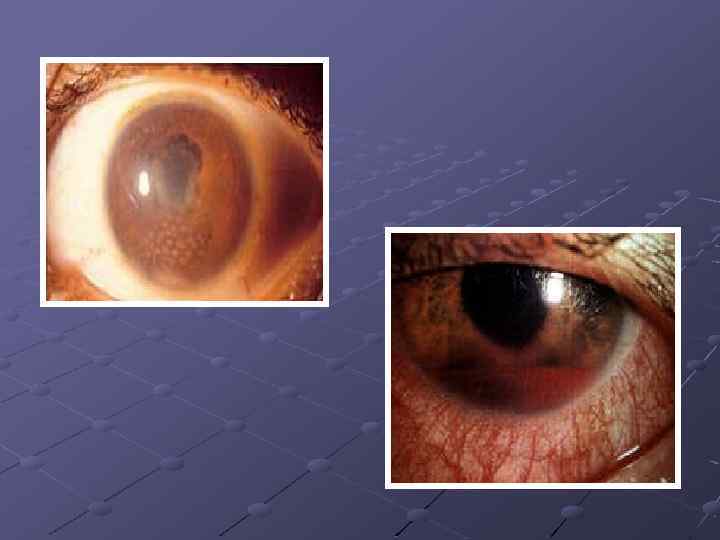

Лечение для предупреждения образования задних синехий или для их разрыва применяют средства, расширяющие зрачок (атропин) салицилаты; тепло на область глаза; кортикостероиды (местно, а иногда — внутрь), антибиотики. Средства улучшающие рассасывание помутнения в стекловидном теле (лидаза) Необходимо также лечение основного заболевания, вызвавшего иридоциклит.

Катаракта частичное или полное помутнение вещества или капсулы хрусталика, приводящее к снижению остроты зрения вплоть до полной его утраты. теряется прозрачность хрусталика и в глаз попадает лишь небольшая часть световых лучей Бывает врожденная катаракта, травматическая, осложненная, лучевая, катаракта, вызванная общими заболеваниями организма. Но чаще всего встречается возрастная (старческая) катаракта, которая развивается у людей после 50 лет.

Симптомы катаракты При катаракте зрение затуманивается, и человек видит, как бы сквозь падающую воду или через запотевшее стекло. С развитием заболевания все острее ощущается мелькание перед глазами полосок, штрихов и пятен, ореолы вокруг предметов при ярком свете, светобоязнь, двоение изображения. Часто возникают затруднения при чтении, письме, работе с мелкими деталями, шитье. По мере «созревания» катаракты цвет зрачка вместо черного становится белым.
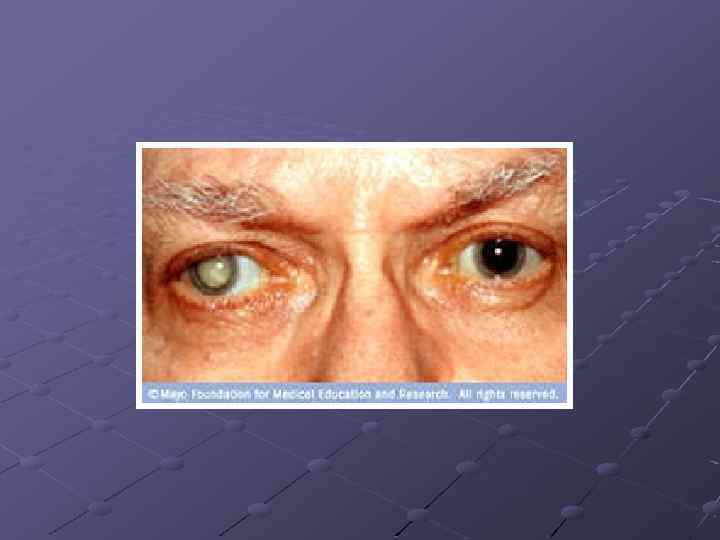

Стадии возрастной катаракты: Начальная катаракта — помутнение хрусталика появляется по периферии — вне оптической зоны. Незрелая катаракта — продвижение помутнений в центральную оптическую зону. При незрелой катаракте помутнение хрусталика приводит к заметному снижению остроты зрения. Зрелая катаракта — вся область хрусталика занята помутнениями. Снижение остроты зрения до уровня светоощущения. Перезрелая катаракта — дальнейшее прогрессирование катаракты сопровождается распадом хрусталиковых волокон, вещество хрусталика разжижается, хрусталик приобретает однородный молочно-белый оттенок.

Лечение Средства замедляющие прогрессирование катаркты (квинакс, катахром, вита-иорудол, витафакол). Единственным эффективным методом излечения от катаракты является хирургическое вмешательство с удалением помутневшего хрусталика и заменой его на искусственную интраокулярную линзу.

Виды операций Экстракция катаракты: -интракапсулярная – удаление хрусталика с капсулой -экстракапсулярная – удаление ядра хрусталика и хрусталиковых масс, капсула хрусталика остается в глазу. Имплантация искусственного хрусталика. Состояние глаза без хрусталика называется афакией.

Уход за больными после операции - строгий постельный режим на 1 -2 дня - после операции больные должны лежать на ровной постели, покрытой чистым бельем. - больной должен как можно меньше двигаться - дважды в день измерение температуры тела - сообщать о всех жалобах врачу

Глаукома заболевание глаз, основным признаком которого является повышение внутриглазного давления и снижение зрения. Внутриглазное давление при Г. может доходить иногда до 80 мм рт. ст. [нормальное ВГД 18— 27 мм рт. ст. ].

Глаукома может быть врожденной и приобретенной. Приобретенную разделяют на первичную и вторичную. Первичная глаукома развивается из-за нарушения оттока водянистой влаги из глаза и, как следствие, повышения ВГД. К вторичным глаукомам относят все те, что появились как осложнение других заболеваний (диабета, катаракты, тромбоза), травм и воспалений глаза и других органов. По механизму повышения ВГД — приобретенную глаукому подразделяют на открытоугольную и закрытоугольную.

При открытоугольной глаукоме дренажная система глаза изменяется постепенно, отчего периодически повышается давление и страдает зрительный нерв. Клинически протекает бессимптомно, больной обращается на поздних стадиях, когда замечает значительное ухудшение зрения. При закрытоугольной глаукоме отток внутриглазной жидкости перекрывается корнем радужной оболочки, который закрывает угол передней камеры глаза. Клинически характеризуется периодическим появдением болей в глазу, затуманиванием, радужные круги вокруг источника света, чувство тяжести в глазу.

В зависимости от того, насколько поражен зрительный нерв глаукому подразделяют на 4 стадии: 1 -(начальная) поле зрения еще не сужено, но при осмотре глазного дна видны изменения. 2 -(развитая глаукома) уже характерно сужение поля зрения, а изменения на глазном дне выражены сильнее. 3 -(далеко зашедшая глаукома) поле зрения сужается концентрически 4 -(терминальная глаукома) больной полностью теряет зрение или остается лишь светоощущение.


Лечение Препараты, уменьшающие ВГД: 1. Простогландины – улучшают отток внутриглазной жидкости, применяется 1 р/д. Побочные эффекты: покраснение глаз (из-за расширения поверхностных сосудов), изменение цвета радужки (становится более темной, усиление роста ресниц. Траватан, Ксалатан, Тафлупрост. 2. Бета адреноблокаторы – уменьшают продукцию ВГЖ, 2 р/д. Побочные действия: уменьшают ЧСС, спазм бронхов. Противопоказан при бронхиальной астме, некоторых заболеваниях сердца. Тимолол, Арутимол, Окумол. Высокоселективные б-блокаторы Бетоптик, побочные эффекты менее выражены. 3. Ингибиторы карбангидразы – уменьшают продукцию ВГЖ, 2 р/д. Осторожно при заболеваниях почек. Азопт, Трусопт. 4. Холиномиметики – уменьшают отток ВГЖ путем сужения зрачка и сокращения отдельных групп внутриглазных мышц, 2 р/д. Побочное действие – при длительном приеме может прогрессировать катаракту. Пилокарпин. Комбинированные препараты: Ксалакам=Ксалатан+Тимолол.

Нейропротекторы. Направлены на улучшение питания, кровоснабжение зрительного нерва. 1. Средства, улучшающие кровообращение – трентал, дицинон. 2. Средства, улучшающие регенерацию нервной ткани – циннаризин, ноотропил, фезам. 3. Средства, активирующие питание нервной ткани – церебролизин, ретиноламин. 4. Антиоксиданты и витамины – эмоксипин, аскорбиновая кислота, аевит, вит Е.

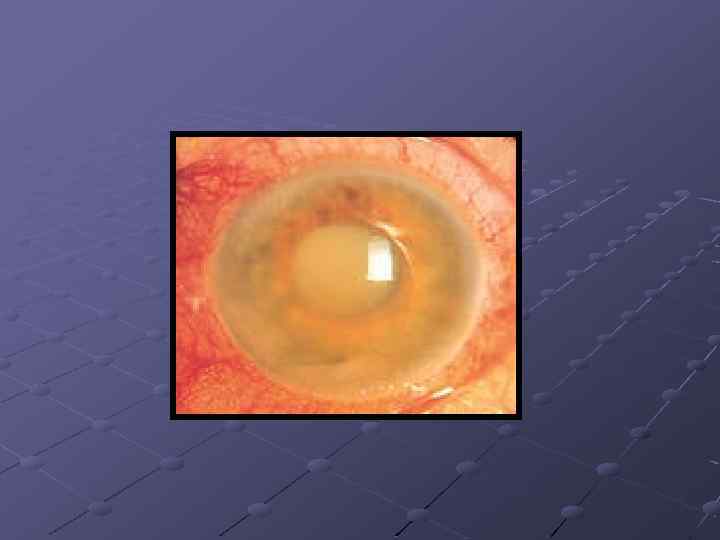
Острый приступ глаукомы. приступ, возникающий в результате резкого повышения ВГД, которое вызывает нарушение кровообращение глаза и может привести к необратимой слепоте. Возникновение приступа характеризуется внезапным появлением резкой боли в глазу, иррадиирующей в соответствующую половину головы. Резко снижается острота зрения вплоть до сохранения только светоощущения. Боль может сопровождаться тошнотой, рвотой, головокружением, выраженным ознобом, общим недомоганием. Иногда может быть повышение температуры.

При остром приступе глаукомы глаз краснеет, веки отекают, роговица становится мутной, зрачок расширяется, принимает неправильную форму, в хрусталике белого цвета помутнения. Зрение резко понижено. При пальпации глазного яблока определяется значительное повышение его тонуса и болезненность, глаз производит впечатление «каменного» . Внутриглазное давление резко повышено (до 70— 100 мм рт. ст. ). Глазное дно обычно нельзя осмотреть

Неотложная помощь 1. Ацетазоламид(диакарб) 500 МГ внутривенно и 500 мг перорально сразу, если нет никаких противопоказаний. 2. Местная терапия • Пилокарпин 2% по 2 капли в оба глаза. Затем 1% каждые 15 мин в течении первого часа • Дексаметазон (или его аналог) 4 раза в день. • Бета-блокаторы при отсутствии системных противопоказаний. 3. Обезболивающие и противорвотные препараты — по необходимости. 4. Пациент остается в положении лежа и течение 1 ч. Срочная госпитализация в глазной стационар.

Спасибо за внимание =)
Заболевания глазного яблока и глаукома.ppt