эпидемиология 3.ppt
- Количество слайдов: 25
 ЮЖНО-КАЗАХСТАНСКАЯ ГОСУДАРСТВЕННАЯ ФАРМАЦЕВТИЧЕСКАЯ АКАДЕМИЯ Кафедра «Гигиена и эпидемиология» Презентация Тема: Стандарты и алгоритмы мероприятий при синдроме врожденной краснухи. Выполнила: Зейнулова С. Группа: 512 «А» ОЗ Приняла: Ирсимбетова Н. А. Шымкент – 2017
ЮЖНО-КАЗАХСТАНСКАЯ ГОСУДАРСТВЕННАЯ ФАРМАЦЕВТИЧЕСКАЯ АКАДЕМИЯ Кафедра «Гигиена и эпидемиология» Презентация Тема: Стандарты и алгоритмы мероприятий при синдроме врожденной краснухи. Выполнила: Зейнулова С. Группа: 512 «А» ОЗ Приняла: Ирсимбетова Н. А. Шымкент – 2017
 План: 1. Введение 2. Основная часть: Определение синдрома врожденной краснухи Этиология, патогенез Лечение, профилактика 3. Заключение 4. Список литературы
План: 1. Введение 2. Основная часть: Определение синдрома врожденной краснухи Этиология, патогенез Лечение, профилактика 3. Заключение 4. Список литературы
 Введение
Введение
 • Краснуха — острая вирусная болезнь, характеризующаяся мелкопятнистой экзантемой, генерализованной лимфаденопатией, умеренно выраженной лихорадкой и поражением плода у беременных.
• Краснуха — острая вирусная болезнь, характеризующаяся мелкопятнистой экзантемой, генерализованной лимфаденопатией, умеренно выраженной лихорадкой и поражением плода у беременных.
 Этиология • Вирус краснухиотносится к тогавирусам (семейство. Togaviridae, род Rubivirus). Вирионы представляют собой сферические частицы диаметром 60— 70 нм, на поверхности расположены редкие ворсинки длиной 8 нм, содержат РНК. В отличие от других тогавирусов вирус краснухи содержит нейраминидазу. Вирус патогенен для некоторыхвидов обезьян. Во внешней среде вирус нестоек, быстро погибает при высушивании, изменениях (ниже и при р. Н 6, 8 выше 8, 0), подвлиянием ультрафиолетовых лучей, эфира, формалина и других дезинфицирующих веществ.
Этиология • Вирус краснухиотносится к тогавирусам (семейство. Togaviridae, род Rubivirus). Вирионы представляют собой сферические частицы диаметром 60— 70 нм, на поверхности расположены редкие ворсинки длиной 8 нм, содержат РНК. В отличие от других тогавирусов вирус краснухи содержит нейраминидазу. Вирус патогенен для некоторыхвидов обезьян. Во внешней среде вирус нестоек, быстро погибает при высушивании, изменениях (ниже и при р. Н 6, 8 выше 8, 0), подвлиянием ультрафиолетовых лучей, эфира, формалина и других дезинфицирующих веществ.
 • Краснуха, известная более 200 лет, многие десятилетия считалась легким заболеванием детей. Отношение к этому заболеванию резко изменилось с тех пор, как в 1941 году австралийский офтальмолог Н. Грегг впервые установил этиологическую связь между краснухой у женщин на ранних сроках беременности и множественными пороками развития (врожденные катаракты, пороки сердца, глухота - классическая триада Грегга) у детей, родившихся от этих матерей. (Gregg N. M. , 1941, 1956). Сообщение Н. Грегга положило начало исследованиям тератогенной роли краснухи в патологии человека и поискам возбудителя этой инфекции.
• Краснуха, известная более 200 лет, многие десятилетия считалась легким заболеванием детей. Отношение к этому заболеванию резко изменилось с тех пор, как в 1941 году австралийский офтальмолог Н. Грегг впервые установил этиологическую связь между краснухой у женщин на ранних сроках беременности и множественными пороками развития (врожденные катаракты, пороки сердца, глухота - классическая триада Грегга) у детей, родившихся от этих матерей. (Gregg N. M. , 1941, 1956). Сообщение Н. Грегга положило начало исследованиям тератогенной роли краснухи в патологии человека и поискам возбудителя этой инфекции.
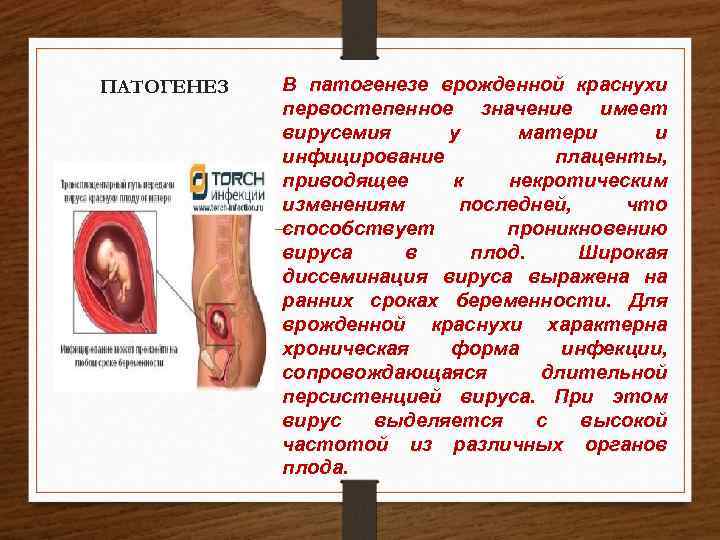 ПАТОГЕНЕЗ В патогенезе врожденной краснухи первостепенное значение имеет вирусемия у матери и инфицирование плаценты, приводящее к некротическим изменениям последней, что способствует проникновению вируса в плод. Широкая диссеминация вируса выражена на ранних сроках беременности. Для врожденной краснухи характерна хроническая форма инфекции, сопровождающаяся длительной персистенцией вируса. При этом вирус выделяется с высокой частотой из различных органов плода.
ПАТОГЕНЕЗ В патогенезе врожденной краснухи первостепенное значение имеет вирусемия у матери и инфицирование плаценты, приводящее к некротическим изменениям последней, что способствует проникновению вируса в плод. Широкая диссеминация вируса выражена на ранних сроках беременности. Для врожденной краснухи характерна хроническая форма инфекции, сопровождающаяся длительной персистенцией вируса. При этом вирус выделяется с высокой частотой из различных органов плода.
 Прямое действие вируса краснухи связано с его цитолитической активностью в некоторыхтканях, с его свойством повреждатьхромосомыи угнетать митотическую активность инфицированных клеток. Крометого, приинфицировании эмбриона плода или вирус краснухи оказывает иммунодепрессивное приводящее действие, к угнетению продукции интерферона и ингибиции клеточного иммунитета.
Прямое действие вируса краснухи связано с его цитолитической активностью в некоторыхтканях, с его свойством повреждатьхромосомыи угнетать митотическую активность инфицированных клеток. Крометого, приинфицировании эмбриона плода или вирус краснухи оказывает иммунодепрессивное приводящее действие, к угнетению продукции интерферона и ингибиции клеточного иммунитета.
 • Иммунныйответ при врожденной краснухе имеет ряд характерных закономерностей. Если мать переболела краснухой период в беременности, плод не был инфицирован, но то материнские антитела передаются Ig. G плоду уже с 12 -16 недели, тогда как материнские Ig. M антитела обычночерез плаценту не проходят. Пассивные. Ig. G антитела исчезают ребенка течение у в 6 -10 месяцев после рождения.
• Иммунныйответ при врожденной краснухе имеет ряд характерных закономерностей. Если мать переболела краснухой период в беременности, плод не был инфицирован, но то материнские антитела передаются Ig. G плоду уже с 12 -16 недели, тогда как материнские Ig. M антитела обычночерез плаценту не проходят. Пассивные. Ig. G антитела исчезают ребенка течение у в 6 -10 месяцев после рождения.
 • В тех случаях, когда произошло внутриутробное инфицирование, у зараженного плода, наряду с появлением материнских Ig. G антител, на 16 -24 неделях развития начинают вырабатываться собственные вирусспецифические Ig. M антитела, которые могут персистировать у ребенка с врожденной краснухой в течение длительного времени посл рождения - до 6 месяцев, а в отдельных случаях до года и дольше. Со второй половины первого года жизни у детей с врожденной краснухо начинают продуцироваться специфические Ig. G антитела. Существен то, что доказана низкая авидность этих антител.
• В тех случаях, когда произошло внутриутробное инфицирование, у зараженного плода, наряду с появлением материнских Ig. G антител, на 16 -24 неделях развития начинают вырабатываться собственные вирусспецифические Ig. M антитела, которые могут персистировать у ребенка с врожденной краснухой в течение длительного времени посл рождения - до 6 месяцев, а в отдельных случаях до года и дольше. Со второй половины первого года жизни у детей с врожденной краснухо начинают продуцироваться специфические Ig. G антитела. Существен то, что доказана низкая авидность этих антител.
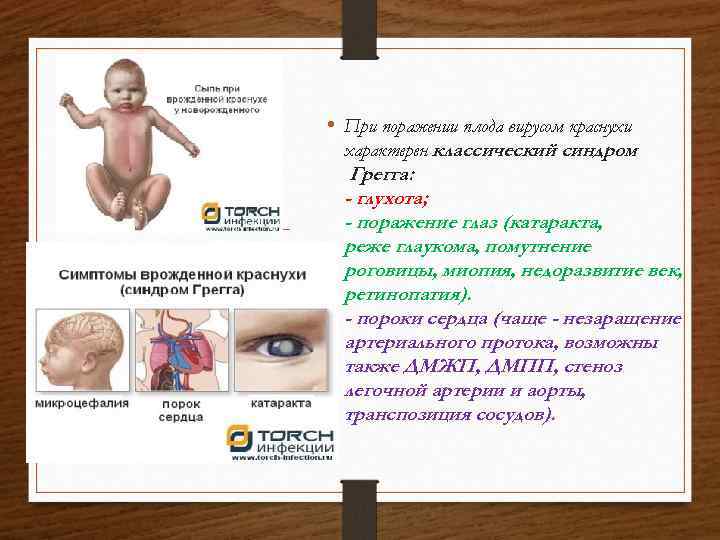 • При поражении плода вирусом краснухи характерен классический синдром Грегга: - глухота; - поражение глаз (катаракта, реже глаукома, помутнение роговицы, миопия, недоразвитие век, ретинoпатия). - пороки сердца (чаще - незаращение артериального протока, возможны также ДМЖП, ДМПП, стеноз легочной артерии и аорты, транспозиция сосудов).
• При поражении плода вирусом краснухи характерен классический синдром Грегга: - глухота; - поражение глаз (катаракта, реже глаукома, помутнение роговицы, миопия, недоразвитие век, ретинoпатия). - пороки сердца (чаще - незаращение артериального протока, возможны также ДМЖП, ДМПП, стеноз легочной артерии и аорты, транспозиция сосудов).
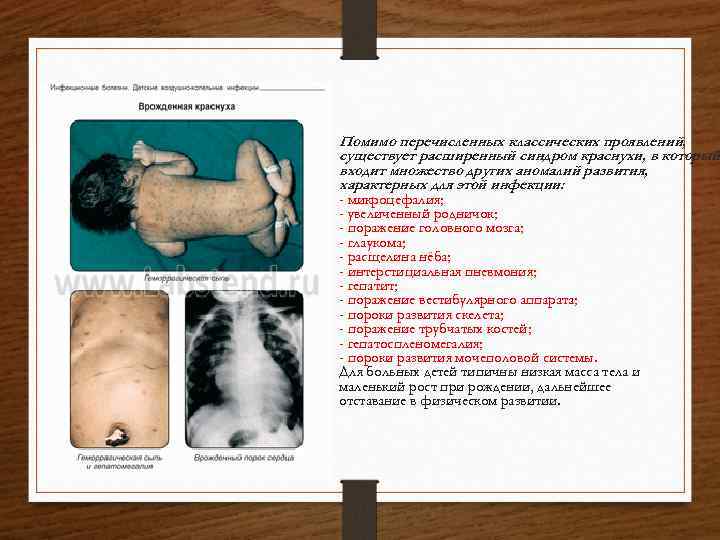 Помимо перечисленных классических проявлений, существует расширенный синдром краснухи, в который входит множество других аномалий развития, характерных для этой инфекции: - микроцефалия; - увеличенный родничок; - поражение головного мозга; - глаукoма; - расщелина нёба; - интерстициальная пневмония; - гепатит; - поражение вестибулярного аппарата; - пороки развития скелета; - поражение трубчатых костей; - гепатоспленомегалия; - пороки развития мочеполовой системы. Для больных детей типичны низкая масса тела и маленький рост при рождении, дальнейшее отставание в физическом развитии.
Помимо перечисленных классических проявлений, существует расширенный синдром краснухи, в который входит множество других аномалий развития, характерных для этой инфекции: - микроцефалия; - увеличенный родничок; - поражение головного мозга; - глаукoма; - расщелина нёба; - интерстициальная пневмония; - гепатит; - поражение вестибулярного аппарата; - пороки развития скелета; - поражение трубчатых костей; - гепатоспленомегалия; - пороки развития мочеполовой системы. Для больных детей типичны низкая масса тела и маленький рост при рождении, дальнейшее отставание в физическом развитии.
 Вследствие внутриутробного инфицирования вирусом краснухи возможны исходы : такие • самопроизвольный выкидыш (у трети женщин, которые болели краснухой в I триместре беременности); • мертворождение; • поражение только плаценты; • поражение плода и плаценты (тяжелые пороки развития и эмбрио и фетопатии); • рождение здорового ребенка; • рождение ребенка с субклинической врожденной краснушной инфекцией (ребенок имеет здоровый вид, однако у него выявляются вирус краснухи и специфические Ig. M). Такой ребенок может быть источником инфицирования.
Вследствие внутриутробного инфицирования вирусом краснухи возможны исходы : такие • самопроизвольный выкидыш (у трети женщин, которые болели краснухой в I триместре беременности); • мертворождение; • поражение только плаценты; • поражение плода и плаценты (тяжелые пороки развития и эмбрио и фетопатии); • рождение здорового ребенка; • рождение ребенка с субклинической врожденной краснушной инфекцией (ребенок имеет здоровый вид, однако у него выявляются вирус краснухи и специфические Ig. M). Такой ребенок может быть источником инфицирования.
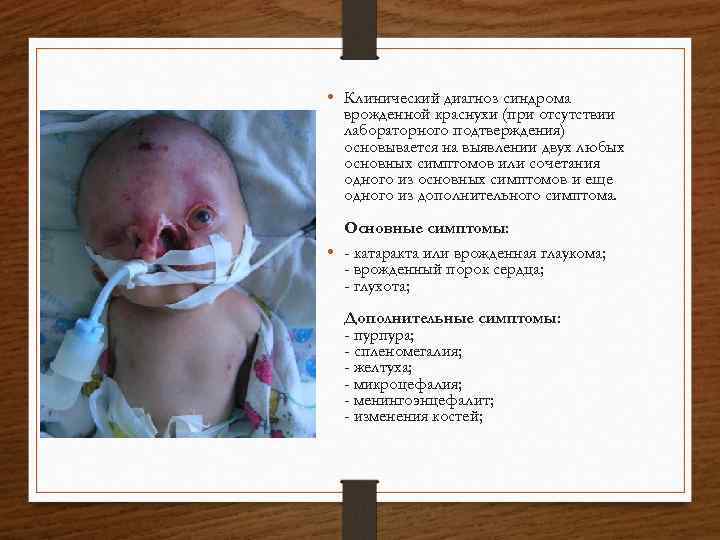 • Клинический диагноз синдрома врожденной краснухи (при отсутствии лабораторного подтверждения) основывается на выявлении двух любых основных симптомов или сочетания одного из основных симптомов и еще одного из дополнительного симптома. Основные симптомы: • - катаракта или врожденная глаукома; - врожденный порок сердца; - глухота; Дополнительные симптомы: - пурпура; - спленомегалия; - желтуха; - микроцефалия; - менингоэнцефалит; - изменения костей;
• Клинический диагноз синдрома врожденной краснухи (при отсутствии лабораторного подтверждения) основывается на выявлении двух любых основных симптомов или сочетания одного из основных симптомов и еще одного из дополнительного симптома. Основные симптомы: • - катаракта или врожденная глаукома; - врожденный порок сердца; - глухота; Дополнительные симптомы: - пурпура; - спленомегалия; - желтуха; - микроцефалия; - менингоэнцефалит; - изменения костей;
 Лабораторное обследование для подтверждения СВК включает: • определение Ig. M-антител к вирусу краснухи в сыворотке крови ребенка; • обнаружение вируса краснухи в эпителии слизистых, для чего исследуются носо мазки и моча. Серологическое обследование • Специфические антитела класса Ig. M к вирусу краснухи обнаруживаются в сыво крови практически всех детей с врожденной краснушной инфекцией в течение шести месяцев жизни. В более поздние сроки вероятность их выявления резко с поэтому важно, чтобы кровь от ребенка с подозрением на СВК была взята на исследование как можно раньше. • Кровь в количестве 0, 5 мл следует забрать немедленно после выявления ребенка подозрением на СВК. После получения сыворотки крови она должна быть отпра на исследование в ГУ Бел. НИИЭМ.
Лабораторное обследование для подтверждения СВК включает: • определение Ig. M-антител к вирусу краснухи в сыворотке крови ребенка; • обнаружение вируса краснухи в эпителии слизистых, для чего исследуются носо мазки и моча. Серологическое обследование • Специфические антитела класса Ig. M к вирусу краснухи обнаруживаются в сыво крови практически всех детей с врожденной краснушной инфекцией в течение шести месяцев жизни. В более поздние сроки вероятность их выявления резко с поэтому важно, чтобы кровь от ребенка с подозрением на СВК была взята на исследование как можно раньше. • Кровь в количестве 0, 5 мл следует забрать немедленно после выявления ребенка подозрением на СВК. После получения сыворотки крови она должна быть отпра на исследование в ГУ Бел. НИИЭМ.
 Вирусологическое обследование • Оптимальным сроком сбора проб для вирусологического исследовани (мазок со слизистой носоглотки и пробу мочи) являются первые шест месяцев жизни ребенка, однако существует вероятность выделения вируса краснухи вплоть до 18 месяцев.
Вирусологическое обследование • Оптимальным сроком сбора проб для вирусологического исследовани (мазок со слизистой носоглотки и пробу мочи) являются первые шест месяцев жизни ребенка, однако существует вероятность выделения вируса краснухи вплоть до 18 месяцев.
 • Лечение врожденной краснухи Специфического леченияпри диагнозе – врожденная краснуха нет. Во-первых, — абсолютнымпоказанием прерыванию к беременности являетсяфакт заболевания краснухой беременной женщины первом в триместре. Если инфекция подтверждается клинически, лабораторно и эпидемиологически, к сожалению, то, беременность сохранить удастся. не Если беременная женщина имеет контакт с инфицированными краснухойлюдьми, проводятся серологические обследования, как правило в течение первых 10 дней.
• Лечение врожденной краснухи Специфического леченияпри диагнозе – врожденная краснуха нет. Во-первых, — абсолютнымпоказанием прерыванию к беременности являетсяфакт заболевания краснухой беременной женщины первом в триместре. Если инфекция подтверждается клинически, лабораторно и эпидемиологически, к сожалению, то, беременность сохранить удастся. не Если беременная женщина имеет контакт с инфицированными краснухойлюдьми, проводятся серологические обследования, как правило в течение первых 10 дней.
 • Серологические анализы проводятся неоднократно, спустя 10 или 20 дней их необходимо повторить, во избежание ошибки в диагнозе. Лечение детей с врожденной краснухой должно осуществляться в стационаре. В зависимости от активности текущей инфекции лечение проводят препаратами рекомбинантного интерферона и интерфероногенами. Лечение пороков развития проводят в профильных стационарах, где осуществляются их коррекция и реабилитационные меры.
• Серологические анализы проводятся неоднократно, спустя 10 или 20 дней их необходимо повторить, во избежание ошибки в диагнозе. Лечение детей с врожденной краснухой должно осуществляться в стационаре. В зависимости от активности текущей инфекции лечение проводят препаратами рекомбинантного интерферона и интерфероногенами. Лечение пороков развития проводят в профильных стационарах, где осуществляются их коррекция и реабилитационные меры.
 • Первоочередной задачей профилактики является защита женщиндетородного возраста. При этом краснуха являетсяодной немногих из перинатальных инфекцией, которыеможнопредупредитьпомощью с плановой вакцинации. • Серонегативные (Ig. G отр. ), ранее не болевшие краснухой женщины, т. е. документальное подтверждение факта заболеванияотсутствует, которые планируют беременность должны быть привиты против краснухи; прививкунеобходимо сделать как минимум за 2 месяца до начала планируемой беременности. Проверить наличие иммунитета к краснухе можноиммунологическими методами, однако такая проверкане является обязательным условием для вакцинации. Прививка, сделанная у когоизначально тем, имелись антитела к краснухе, является безопасной в подавляющем и большинстве случаев позволяет лишь улучшитьсилу иммунитета к инфекции.
• Первоочередной задачей профилактики является защита женщиндетородного возраста. При этом краснуха являетсяодной немногих из перинатальных инфекцией, которыеможнопредупредитьпомощью с плановой вакцинации. • Серонегативные (Ig. G отр. ), ранее не болевшие краснухой женщины, т. е. документальное подтверждение факта заболеванияотсутствует, которые планируют беременность должны быть привиты против краснухи; прививкунеобходимо сделать как минимум за 2 месяца до начала планируемой беременности. Проверить наличие иммунитета к краснухе можноиммунологическими методами, однако такая проверкане является обязательным условием для вакцинации. Прививка, сделанная у когоизначально тем, имелись антитела к краснухе, является безопасной в подавляющем и большинстве случаев позволяет лишь улучшитьсилу иммунитета к инфекции.
 • Все современные противокраснушные вакцины обладают 95 -100% эффективностью, иммунитет, ими а созданный, сохраняется 20 лет (то более есть ревакцинация 13 -15 лет в позволяет обеспечить серопротекцию во время практически всего детородного периода). Посколькувакцина являет собойживой вирус, курс вакцинации состоит из всегооднойпрививки, т. е. иммунитет образуется сразу, без ревакцинаций.
• Все современные противокраснушные вакцины обладают 95 -100% эффективностью, иммунитет, ими а созданный, сохраняется 20 лет (то более есть ревакцинация 13 -15 лет в позволяет обеспечить серопротекцию во время практически всего детородного периода). Посколькувакцина являет собойживой вирус, курс вакцинации состоит из всегооднойпрививки, т. е. иммунитет образуется сразу, без ревакцинаций.
 Еще один положительный эффект вакцинации - это передача антител против краснухиматеринским с молоком будущему ребенку. • В течение, как минимум, 2 месяцев после прививки против краснухи необходимо предохраняться!
Еще один положительный эффект вакцинации - это передача антител против краснухиматеринским с молоком будущему ребенку. • В течение, как минимум, 2 месяцев после прививки против краснухи необходимо предохраняться!
 • Приобращении беременной в женскую консультацию тщательно собираетсяанамнез в отношении краснухи или контактов с больными. • Женщинам, перенесшим краснуху, рекомендуется избегать повторной беременности в течение виду года, возможности персистирования вирусав организме женщины. • Беременные женщины, особенно ранниесроки в беременности, должны ибегать контактов с больными краснухой, также с детьмипервого а года жизни, которыхприрождении у имелись признаки ВК. Беременных, находящихся I триместре в беременности, изолируют больного от краснухой на 10 дней от начала заболевания.
• Приобращении беременной в женскую консультацию тщательно собираетсяанамнез в отношении краснухи или контактов с больными. • Женщинам, перенесшим краснуху, рекомендуется избегать повторной беременности в течение виду года, возможности персистирования вирусав организме женщины. • Беременные женщины, особенно ранниесроки в беременности, должны ибегать контактов с больными краснухой, также с детьмипервого а года жизни, которыхприрождении у имелись признаки ВК. Беременных, находящихся I триместре в беременности, изолируют больного от краснухой на 10 дней от начала заболевания.
 • Беременные, находившиеся очаге в краснушной инфекции (контактировавшиес больными краснухой), подлежат медицинскому наблюдению в течение 21 дня с момента выявления последнего случая заболеванияочагеи серологическому в обследованию. • Применение иммуноглобулина беременным для профилактики краснухи неэффективно.
• Беременные, находившиеся очаге в краснушной инфекции (контактировавшиес больными краснухой), подлежат медицинскому наблюдению в течение 21 дня с момента выявления последнего случая заболеванияочагеи серологическому в обследованию. • Применение иммуноглобулина беременным для профилактики краснухи неэффективно.
 Заключение В заключение я бы хотела сказать, что врожденная краснуха – вирусное заболевание, передающееся от инфицированной матери ребенку во внутриутробном периоде. Заражение женщины происходит во время беременности либо до нее. Болезнь проявляется множественными внутренними пороками и дефектами развития плода, преимущественно поражением органов зрения и слуха, а также сердечно-сосудистой и нервной системы. В большинстве случаев проявляется с первых дней жизни, но возможно и более позднее обнаружение симптомов. Диагностируется с момента рождения специальными лабораторными тестами и клинически (по вышеуказанной симптоматике). Специфическое лечение отсутствует, применяется интерферон и симптоматическая терапия.
Заключение В заключение я бы хотела сказать, что врожденная краснуха – вирусное заболевание, передающееся от инфицированной матери ребенку во внутриутробном периоде. Заражение женщины происходит во время беременности либо до нее. Болезнь проявляется множественными внутренними пороками и дефектами развития плода, преимущественно поражением органов зрения и слуха, а также сердечно-сосудистой и нервной системы. В большинстве случаев проявляется с первых дней жизни, но возможно и более позднее обнаружение симптомов. Диагностируется с момента рождения специальными лабораторными тестами и клинически (по вышеуказанной симптоматике). Специфическое лечение отсутствует, применяется интерферон и симптоматическая терапия.
 Список литературы 1. В. Н. Тимченко, В. В. Леванович, И. Б. Михайлов. Диагностика и дифференциальная диагностика и лечение детских инфекций. Санкт-Петербург, 2007 г. , 384 c. 2. В. Ф. Учайкин, Ф. С. Харламова, О. В. Шамшева, И. В. Полеско. Инфекционные болезни. Атлас, Руководство, Москва, 2010 г. , 384 с. 3. В. Ф. Учайкин, Н. Н. Нисевич, О. В. Шамшева. Инфекционные болезни у детей. Москва, 2011 г. , 688 с. 4. Л. Г. Кузьменко, Детские инфекционные болезни, Москва, 2009 г. 528 с. 5. В. М. Семенов. Руководство по инфекционным болезням, Москва, 2008 г, 744 с. 6. Руководство по эпидемиологическому надзору за корью, краснухой и синдромом врожденной краснухи в Европейском регионе ВОЗ, 2012 г. 8. Об утверждении перечня заболеваний, против которых проводятся профилактические прививки, Правил их проведения и групп населения, подлежащих плановым прививкам. Постановление Правительства Республики Казахстан от 30 декабря 2009 года № 2295. 9. О проведении мероприятий по элиминации кори, краснухи и профилактике синдрома врожденной краснухи в Республике Казахстан на 2014 -2015 годы. Совместный приказ и. о. Председателя Агентства Республики Казахстан по защите прав потребителей от 18 июля 2014 года № 195 и Министра Здравоохранения Республики Казахстан от 18 июля 2014 года № 402. 10. Лобзин, Ю. В. Менингиты и энцефалиты /Ю. В. Лобзин, В. В. Полипенко, Ю. Н. Громыко// СПб, 2001. – 128 с. 11. Сорокина, М. Н. Вирусные энцефалиты и менингиты у детей: Руководство для врачей. /М. Н. Сорокина, Н. В. Скрипченко //М. : ОАО «Издательство «Медицина» , 2004. – 416 с. 12. Карманный справочник по оказанию стационарной помощи детям, 2015 год. 133 -179 стр.
Список литературы 1. В. Н. Тимченко, В. В. Леванович, И. Б. Михайлов. Диагностика и дифференциальная диагностика и лечение детских инфекций. Санкт-Петербург, 2007 г. , 384 c. 2. В. Ф. Учайкин, Ф. С. Харламова, О. В. Шамшева, И. В. Полеско. Инфекционные болезни. Атлас, Руководство, Москва, 2010 г. , 384 с. 3. В. Ф. Учайкин, Н. Н. Нисевич, О. В. Шамшева. Инфекционные болезни у детей. Москва, 2011 г. , 688 с. 4. Л. Г. Кузьменко, Детские инфекционные болезни, Москва, 2009 г. 528 с. 5. В. М. Семенов. Руководство по инфекционным болезням, Москва, 2008 г, 744 с. 6. Руководство по эпидемиологическому надзору за корью, краснухой и синдромом врожденной краснухи в Европейском регионе ВОЗ, 2012 г. 8. Об утверждении перечня заболеваний, против которых проводятся профилактические прививки, Правил их проведения и групп населения, подлежащих плановым прививкам. Постановление Правительства Республики Казахстан от 30 декабря 2009 года № 2295. 9. О проведении мероприятий по элиминации кори, краснухи и профилактике синдрома врожденной краснухи в Республике Казахстан на 2014 -2015 годы. Совместный приказ и. о. Председателя Агентства Республики Казахстан по защите прав потребителей от 18 июля 2014 года № 195 и Министра Здравоохранения Республики Казахстан от 18 июля 2014 года № 402. 10. Лобзин, Ю. В. Менингиты и энцефалиты /Ю. В. Лобзин, В. В. Полипенко, Ю. Н. Громыко// СПб, 2001. – 128 с. 11. Сорокина, М. Н. Вирусные энцефалиты и менингиты у детей: Руководство для врачей. /М. Н. Сорокина, Н. В. Скрипченко //М. : ОАО «Издательство «Медицина» , 2004. – 416 с. 12. Карманный справочник по оказанию стационарной помощи детям, 2015 год. 133 -179 стр.


