презентация микробиология.ppt
- Количество слайдов: 29

ЮЖНО-КАЗАХСТАНСКАЯ ГОСУДАРСТВЕННАЯ ФАРМАЦЕВТИЧЕСКАЯ АКАДЕМИЯ Кафедра биохимии, биологии и микробиологии ПРЕЗЕНТАЦИЯ На тему : Возбудители токсинемических инфекций : клостродии , коринебактерии , бордотеллы. Патогенные микобактерии. Возбудители зоонозных инфекций : иерсинии чумы, бруцеллы , франциселлы туляремии , сибирской язвы. (Возбудители зоонозных инфекций : иерсинии чумы, бруцеллы , франциселлы туляремии , сибирской язвы) Подготовила: Қасымбек Н Группа: 206 «А» ФР. Приняла: Абдраманова А. А.
ПЛАН • Введение • Основная часть : Возбудители иерсинии чумы ; Возбудители бруцеллеза ; Возбудитель туляремии ; Возбудитель сибирской язвы. • Заключение • Список литературы
Введение Зоонозные инфекции — инфекционные заболевания, передающиеся человеку от животных. К ним относятся сибирская язва, бруцеллез, ящур, туберкулез, листериоз, туляремия и многие другие. Причиной заболевания человека может быть употребление мяса и молока от больных животных, яиц больной птицы.
Возбудители иерсинии чумы Иерсинии Название дано в честь А. Иерсена. К роду Yersinia относятся несколько видов, из которых для человека патогенны Y. pestis, Y. enterocolitica, Y. pseudotuberculosis. Они представляют собой грамотрицательные неспорообразующие палочки. Их различают по биохимическим, антигенным и другим признакам.

Иерсинии чумы Возбудитель чумы Y. pestis был открыт А. Иерсеном в 1894 г. Морфология и физиология. Короткие с закругленными концами палочки, имеющие бочкообразную форму. Окрашиваются метиленовым синим биполярно. Спор не образуют, жгутиков не имеют. Образуют капсулу. Y. pestis являются гетеротрофными бактериями, нетребовательными к питательным средам. Растут в широком диапазоне температур (5°-37°С). На агаровых средах образует плоские с неровными краями колонии, напоминающие кружевной платочек. На жидких средах образуются хлопья и рыхлый осадок. Ферментирует с образованием кислоты ряд Сахаров. Возбудитель чумы продуцирует гиалуронидазу, фибринолизин, коагулазу, протеинкиназу.
Антигены. Y. pestis имеет несколько антигенов. Антиген F 1 представляет собой основной компонент поверхностной структуры бактериальных клеток белковой природы. Vантиген также является белком, W-антиген липопротеидным комплексом. Эти антигены связаны с клеточной стенкой. Y. pestis имеет перекрестные антигены с другими иерсиниями и энтеробактериями (Е. coli, Salmonella), а также с эритроцитами человека Огруппы. Иммунитет. Постинфекционный иммунитет характеризуется высокой напряженностью, связанной с гуморальными (антителами) и клеточными (фагоцитоз) факторами.

Патогенностъ и патогенез. Вирулентность возбудителя чумы связана прежде всего с его адгезией на эпителиальных клетках разных органов и тканей в зависимости от входных ворот инфекции. В адгезии участвует капсула и поверхностные структуры клеточной стенки. В инвазии, агрессии (подавлении фагоцитарной активности макрофагов) участвуют различные ферменты и токсины, продуцируемые этими бактериями. Существенное значение в патогенности Y. pestis имеет «мышиный» токсин, который блокирует функции клеточных митохондрий печени и сердца, а также вызывает образование тромбов. «Мышиный» токсин относится к белковым токсинам, прочно связанным с бактериальной клеткой, синтез которого контролируется плазми-дой. Так же как и другие белковые токсины, он состоит из двух субъединиц, одна из которых ответственна за прикрепление токсина к клетке хозяина, другая - за токсические свойства. Наряду с ним токсичность и аллергизация организма связаны с ЛПС (эндотоксин) и другими компонентами клеточной стенки. Определенную роль в вирулентности чумных бактерий играют такие ферменты, как плазмокоагулаза и фибринолизин, локализованные в наружной мембране бактериальной клетки. При этом происходит нарушение активации комплемента и появление геморрагии и некрозов в лимфоузлах. Факторы патогенности закодированы в хромосоме и плазмидах. Патогенез и клинические формы чумы зависят от входных ворот инфекции. Различают кожную, бубонную, легочную и другие клинические формы чумы. При пониженной сопротивляемости организма большой дозе возбудителя может возникнуть первичная септическая форма болезни. Вторичный сепсис возникает при любой клинической форме чумы. При этом больные выделяют возбудителя с мочой, мокротой, калом. Первичная легочная форма чумы возникает при заражении аэрозольным путем, вторичная - гематогенно как осложнение. До появления антибиотиков смертность при чуме была очень высокой.
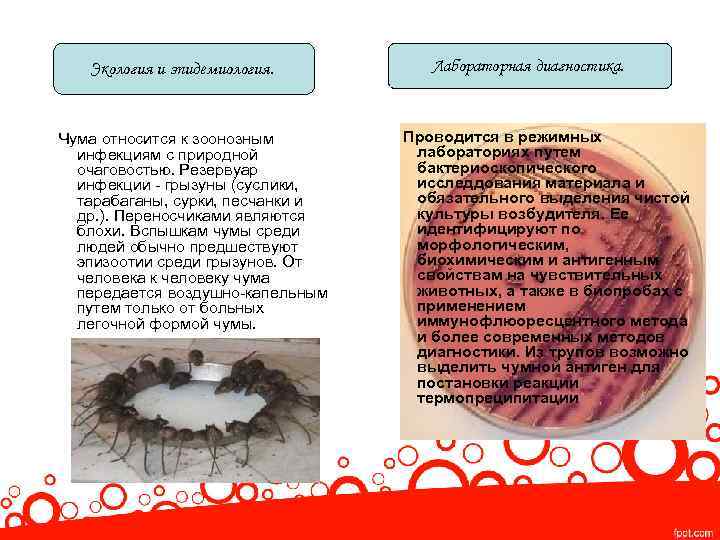
Экология и эпидемиология. Чума относится к зоонозным инфекциям с природной очаговостью. Резервуар инфекции - грызуны (суслики, тарабаганы, сурки, песчанки и др. ). Переносчиками являются блохи. Вспышкам чумы среди людей обычно предшествуют эпизоотии среди грызунов. От человека к человеку чума передается воздушно-капельным путем только от больных легочной формой чумы. Лабораторная диагностика. Проводится в режимных лабораториях путем бактериоскопического исследдования материала и обязательного выделения чистой культуры возбудителя. Ее идентифицируют по морфологическим, биохимическим и антигенным свойствам на чувствительных животных, а также в биопробах с применением иммунофлюоресцентного метода и более современных методов диагностики. Из трупов возможно выделить чумной антиген для постановки реакции термопреципитации

Возбудители бруцеллеза Бруцеллез. инфекционная болезнь, вызываемая бактериями рода Brucella, характеризующаяся длительной лихорадкой, поражением опорнодвигательного аппарата, нервной, сердечнососудистой и мочеполовой систем. Название рода связано с именем Д. Брюса, открывшего в 1886 г. возбудителя бруцеллеза.
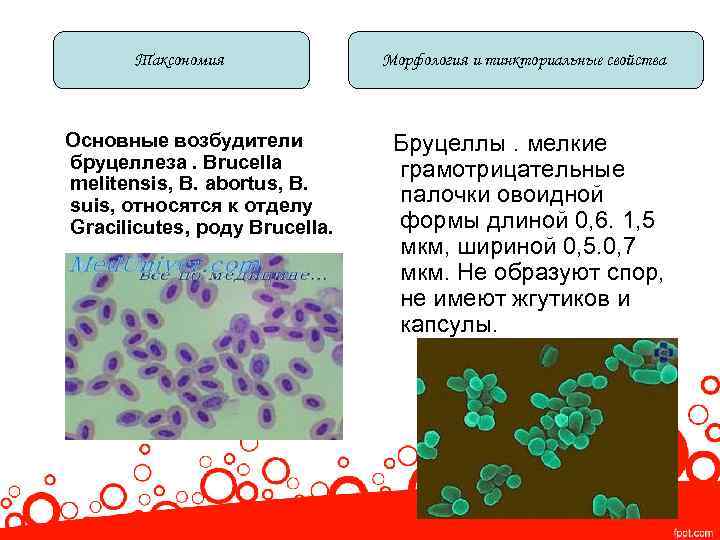
Таксономия Основные возбудители бруцеллеза. Brucella melitensis, В. abortus, В. suis, относятся к отделу Gracilicutes, роду Brucella. Морфология и тинкториальные свойства Бруцеллы. мелкие грамотрицательные палочки овоидной формы длиной 0, 6. 1, 5 мкм, шириной 0, 5. 0, 7 мкм. Не образуют спор, не имеют жгутиков и капсулы.
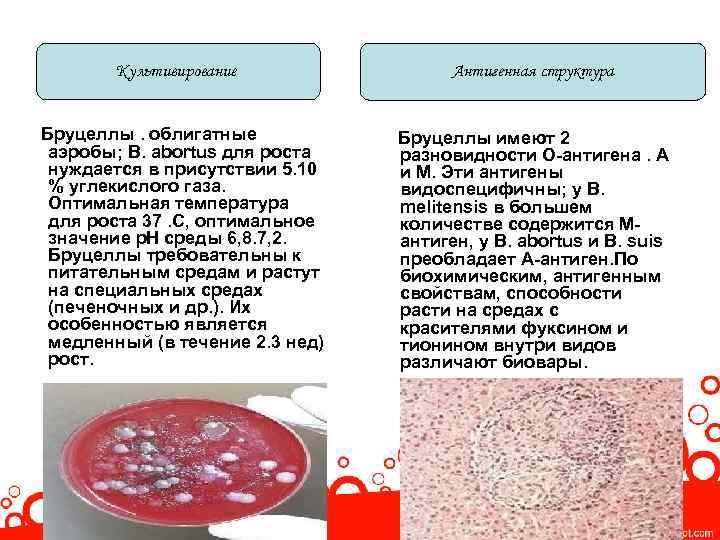
Культивирование Бруцеллы. облигатные аэробы; В. abortus для роста нуждается в присутствии 5. 10 % углекислого газа. Оптимальная температура для роста 37. С, оптимальное значение р. Н среды 6, 8. 7, 2. Бруцеллы требовательны к питательным средам и растут на специальных средах (печеночных и др. ). Их особенностью является медленный (в течение 2. 3 нед) рост. Антигенная структура Бруцеллы имеют 2 разновидности О-антигена. А и М. Эти антигены видоспецифичны; у В. melitensis в большем количестве содержится Мантиген, у В. abortus и В. suis преобладает А-антиген. По биохимическим, антигенным свойствам, способности расти на средах с красителями фуксином и тионином внутри видов различают биовары.

Факторы патогенности Бруцеллы образуют эндотоксин, обладающий высокой инвазивной способностью, а также продуцируют один из ферментов агрессии. гиалуронидазу. Их адгезивные свойства связаны с белками наружной мембраны. . Резистентность Бруцеллы очень быстро погибают при кипячении, действии дезинфицирующих средств, но довольно устойчивы к низким температурам (в замороженном мясе сохраняются до 5 мес, в молочных продуктах до 1'/2 мес).

Эпидемиология Бруцеллез. зоонозная инфекция; источником инфекции являются крупный и мелкий рогатый скот, свиньи, реже олени, лошади, собаки, кошки и другие животные. Больные люди не являются источником инфекции. Заражение бруцеллезом происходит при употреблении молочных продуктов, мяса. Нередко заболевают люди, имеющие контакты с больными животными, например доярки, пастухи. Бруцеллез встречается в разных странах. Наблюдаются как спорадические случаи, так и вспышки заболевания в основном в животноводческих районах. Патогенез Бруцеллы проникают в организм через слизистые оболочки и кожу, попадают в регионарные лимфатические узлы, затем в кровь. Током крови бактерии разносятся по всему организму и внедряются в органы ретикулоэндотелиальной системы (печень, селезенку, костный мозг). Там они могут длительное время сохраняться и вновь попадать в кровь. При гибели бруцелл освобождается эндотоксин, вызывающий интоксикацию организма. В патогенезе заболеваний играет также роль сенсибилизация организма бруцеллами.

Клиническая картина Инкубационный период составляет от 1 до 3 нед. Симптоматика развивающегося заболевания очень разнообразна. Бруцеллез характеризуется длительной лихорадкой, ознобами, потливостью, болями в суставах в результате их поражения. Нередко возникают радикулиты и миозиты. В патологический процесс вовлекаются также сердечнососудистая, мочеполовая и другие системы. Болезнь имеет затяжной характер. Иммунитет После перенесенного заболевания формируется непрочный и непродолжительный иммунитет, он сохраняется в течение 6. 9 мес. Нередко люди, перенесшие бруцеллез, вновь заболевают этой инфекцией.

Микробиологическая диагностика В качестве материала для исследования используют кровь, мочу, костный мозг. Основной метод диагностики. бактериологический, позволяющий определить не только род возбудителя, что важно для постановки диагноза, но и вид, установление которого производят для выявления источника инфекции. Применяют также серологический метод (реакции агглютинации Райта и Хеддльсона, РИГА, РСК и др. ), кожные аллергические пробы (проба Бюрне с бруцеллином). Лечение. Основное лечение. антибиотикотерапия. Очень редко используют для вакцинотерапии убитую вакцину. Профилактика Основная роль в профилактике бруцеллеза принадлежит санитарно-гигиеническим мероприятиям (в том числе пастеризации молока). Кроме того, применяют по эпидемическим показаниям живую бруцеллезную вакцину.
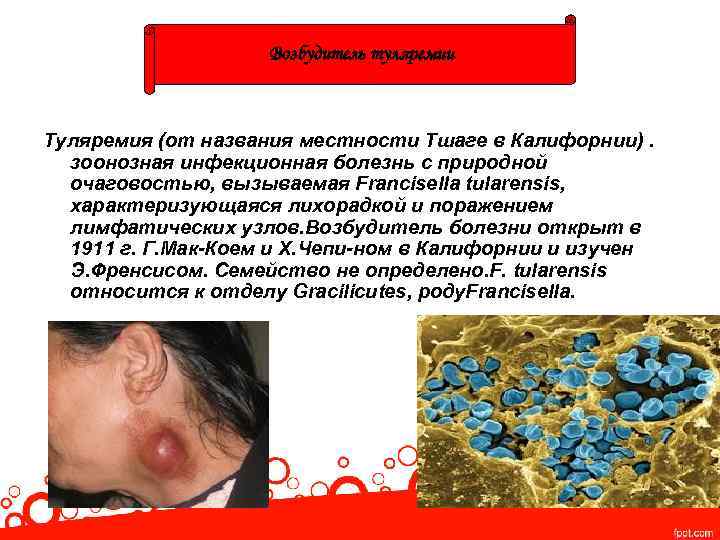
Возбудитель туляремии Туляремия (от названия местности Тшаге в Калифорнии). зоонозная инфекционная болезнь с природной очаговостью, вызываемая Francisella tularensis, характеризующаяся лихорадкой и поражением лимфатических узлов. Возбудитель болезни открыт в 1911 г. Г. Мак-Коем и Х. Чепи-ном в Калифорнии и изучен Э. Френсисом. Семейство не определено. F. tularensis относится к отделу Gracilicutes, роду. Francisella.

Морфология и культивирование Мелкие (0, 3. 0, 5 мкм) грамотрицательньїе бактерии грациликуты, жгутиков не имеют, спор не образуют, вокруг бактерий выявляется капсу-лоподобный слизистый покров. F. tularensis. факультативный анаэроб, не растет на простых питательных средах; культивируется на средах с добавлением желтка или цистина. При культивировании происходят аттенуация бактерий и превращение их из вирулентной S-формы в авирулентную R-форму. Антигенные свойства и факторы патогенности. F. tularensis содержит оболочечный Vi- и соматический О-антигены, обнаруживает антигенную близость к бруцеллам. Болезнетворные и иммуногенные свойства связаны с Viантигеном, с токсическими веществами типа эндотоксина.

Резистентность F. tularensis длительно сохраняется в окружающей среде, особенно при низкой температуре (8. 10 мес); нестойка к высоким температурам: кипячение убивает немедленно, нагревание до 60. С вызывает гибель через 20 мин; под действием прямых солнечных лучей погибает через 20. 30 мин. Бактерии F. tularensis не стойки к обычным дезинфектантам и ионизирующему излучению. Эпидемиология Туляремия распространена на многих континентах. Источником инфекции являются все виды грызунов, чаще водяная полевка, ондатра, домовая мышь, заяц и др. Передача возбудителя среди животных происходит чаще через кровососущих членистоногих: клещей, комаров, реже блох. Пути заражения человека. трансмиссивный (при укусах инфицированными клещами, комарами, слепнями), контактнобытовой (через поврежденную кожу или слизистую оболочку глаз), пищевой (при употреблении зараженной воды или пищевых продуктов), воздушный (при вдыхании с воздухом пыли или капелек, загрязненных выделениями грызунов). От человека человеку возбудитель не передается.
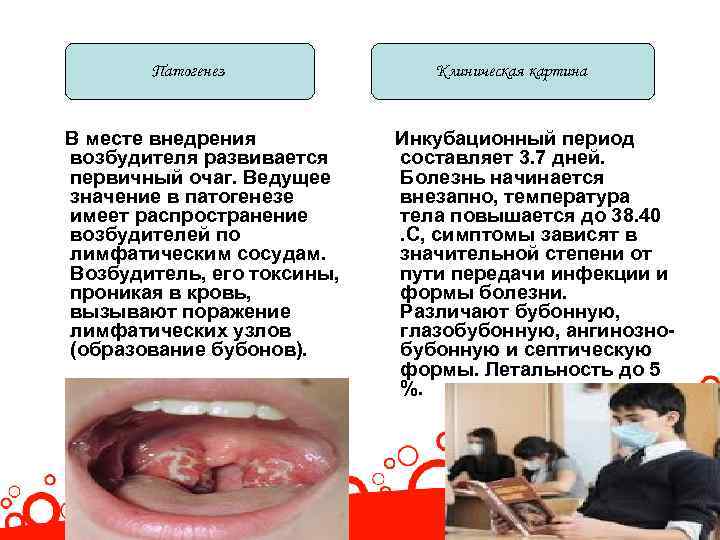
Патогенез В месте внедрения возбудителя развивается первичный очаг. Ведущее значение в патогенезе имеет распространение возбудителей по лимфатическим сосудам. Возбудитель, его токсины, проникая в кровь, вызывают поражение лимфатических узлов (образование бубонов). Клиническая картина Инкубационный период составляет 3. 7 дней. Болезнь начинается внезапно, температура тела повышается до 38. 40. С, симптомы зависят в значительной степени от пути передачи инфекции и формы болезни. Различают бубонную, глазобубонную, ангинознобубонную и септическую формы. Летальность до 5 %.

Иммунитет После перенесенной инфекции иммунитет сохраняется долго, иногда пожизненно; развивается аллергизация к антигенам возбудителя. Микробиологическая диагностика Основана на серологическом, биологическом и бактериологическом исследованиях материалов, взятых от больного (смывы, кровь, пунктат бубонов). Применяют РА с туляремийным диагностикумом, РИГА с эритроцитарным диагностикумом, а также РСК, РИФ, ИФА. Бактериологические исследования материала, взятого от больного, обычно безуспешны. Выделяют и идентифицируют возбудителя после заражения исследуемым материалом морских свинок или белых мышей. Проводят кожные аллергические диагностические пробы с тулярином. туляремийным антигеном. При положительной реакции на месте инъекции через 12. 24 ч появляются краснота и отечность.
Лечение Применяют аминогликозиды (стрептомицин, канамицин и др. ), тетрациклин, левомицет ин, эритромицин. Профилактика Профилактические меры сводятся к борьбе с грызунами, защите водоисточников, санитарнопросветительской работе. Для создания активного иммунитета по эпидемическим показаниям применяют эффективную живую туляремийную вакцину, полученную из штамма ≤ 15 отечественными учеными Н. А. Гайским и Б. Я. Эльбертом.

Возбудитель сибирской язвы Сибирская язва (anthrax). зоонозная инфекционная болезнь, вызываемая Bacillus anthracis, характеризующаяся тяжелой интоксикацией, поражением кожи и лимфатической системы. Возбудитель сибирской язвы В. anthracis выделен Р. Кохом в 1876 г.
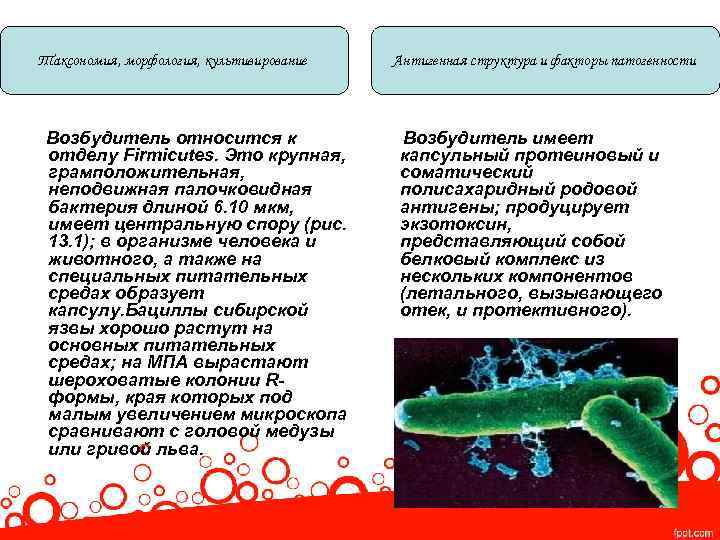
Таксономия, морфология, культивирование Возбудитель относится к отделу Firmicutes. Это крупная, грамположительная, неподвижная палочковидная бактерия длиной 6. 10 мкм, имеет центральную спору (рис. 13. 1); в организме человека и животного, а также на специальных питательных средах образует капсулу. Бациллы сибирской язвы хорошо растут на основных питательных средах; на МПА вырастают шероховатые колонии Rформы, края которых под малым увеличением микроскопа сравнивают с головой медузы или гривой льва. Антигенная структура и факторы патогенности Возбудитель имеет капсульный протеиновый и соматический полисахаридный родовой антигены; продуцирует экзотоксин, представляющий собой белковый комплекс из нескольких компонентов (летального, вызывающего отек, и протективного).
Резистентность В живом организме возбудитель существует в вегетативной форме, в окружающей среде образует устойчивую спору. Вегетативные формы малоустойчивы: погибают при 60. С в течение 15 мин, при кипячении. через минуту. Споры высокорезистентны: сухой жар убивает их при температуре 140. С в течение 2. 3 ч; в автоклаве при температуре 121. С они гибнут через 15. 20 мин. Споры десятилетиями сохраняются Ів почве. Эпидемиология Сибирская язва распространена повсеместно. Восприимчивость людей является всеобщей, но больной человек незаразен для окружающих: как и при других зоонозах, он представляется биологическим тупиком для этой инфекции. Уровень заболеваемости среди людей зависит от распространения эпидемий среди животных (эпизоотии), особенно среди домашних животных. Источник инфекции. Больные животные. Длительная сохраняемость возбудителя в почве служит причиной эндемичных заболеваний сибирской язвой среди животных. Пути передачи инфекции различные: контактно-бытовой (при уходе за животными, снятии шкуры, приготовлении изделий из кожи и шерсти больных животных), аэрогенный (при вдыхании пыли, содержащей микробы), пищевой (употребление недостаточно термически обработанного мяса больных животных) и трансмиссивный (при кровососании слепнями, мухами, жигалками).
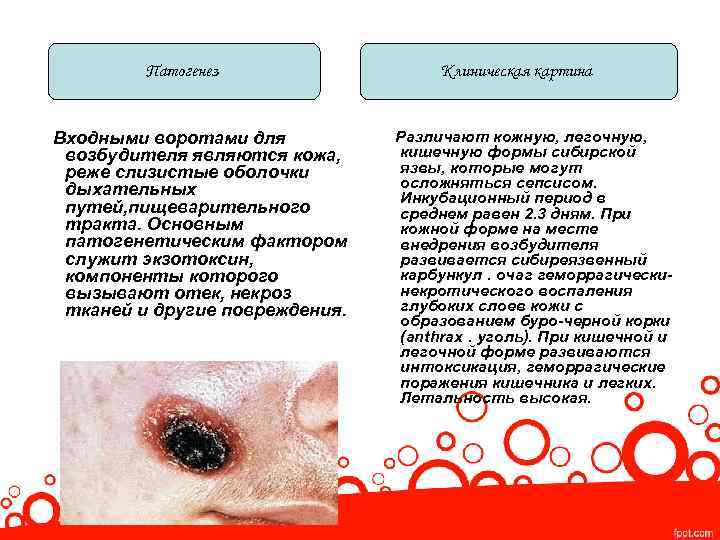
Патогенез Входными воротами для возбудителя являются кожа, реже слизистые оболочки дыхательных путей, пищеварительного тракта. Основным патогенетическим фактором служит экзотоксин, компоненты которого вызывают отек, некроз тканей и другие повреждения. Клиническая картина Различают кожную, легочную, кишечную формы сибирской язвы, которые могут осложняться сепсисом. Инкубационный период в среднем равен 2. 3 дням. При кожной форме на месте внедрения возбудителя развивается сибиреязвенный карбункул. очаг геморрагическинекротического воспаления глубоких слоев кожи с образованием буро-черной корки (anthrax. уголь). При кишечной и легочной форме развиваются интоксикация, геморрагические поражения кишечника и легких. Летальность высокая.

Иммунитет В результате перенесенного заболевания формируется стойкий иммунитет. Однако возможны рецидивы. Микробиологическая диагностика Материалом для исследования служат содержимое карбункула, мокрота, испражнения, кровь. Проводят бактериоскопию мазков, делают посевы на питательные среды, заражают лабораторных животных (биопроба). Для обнаружения антигена в исследуемом материале используют РИФ и реакцию преципитации Асколи с диагностической преципитирующей сибиреязвенной сывороткой. Применяют аллергическую внутрикожную пробу с антраксином. аллергеном из сибиреязвенных бацилл.
Лечение Назначают антибиотики: пенициллины, тетрацикли-ны, левомицетин, рифампицин. Профилактика Неспецифическая профилактика основывается на комплексе ветеринарно-санитарных мероприятий: выявляют и ликвидируют очаги инфекции. Специфическая профилактика заключается в применении живой сибиреязвенной вакцины СТИ, предложенной Н. Н. Гинсбургом и А. Л. Тамариным. Вакцина представляет собой споровую культуру бескапсульного варианта сибиреязвенных бацилл. Вакцина применяется по эпидемическим показаниям; прививают работников животноводства в населенных пунктах, неблагополучных по сибирской язве.

Заключение Для профилактики зоонозных инфекций чрезвычайно важное значение имеет проведение ветеринарного осмотра дойных коров и животных перед убоем и ветеринарно-санитарной экспертизы мяса, молока и яиц. На мясо здоровых животных наносится клеймо фиолетового цвета овальной формы с тремя парами цифр в центре и с ободком. На мясо, подлежащее обезвреживанию, ставят ветеринарный штамп прямоугольной формы с указанием порядка использования мяса (вида обезвреживания). Обезвреживание мяса варкой проводится отдельными кусками массой до 2 кг и толщиной до 8 см в открытых котлах в течение 3 ч, в закрытых — в течение 2, 5 ч. На предприятиях питания следует принимать продовольственное сырье животного происхождения только при наличии ветеринарно-санитарных свидетельств, а на мясе кроме этого должно быть клеймо.

Список литературы 1. Борисов Л. Б. Медицинская микробиология, вирусология, иммунология. - М. : МИА, 2005. - 734 с. 2. Медицинская микробиология, вирусология, иммунология (под ред. Воробьёв А. А) МИА. , Москва, 2004. - 690 с. 3. Коротяев А. И, Бабичев С. Л. Медицинская микробиология, иммунология и вирусология. - СПб. : Спец. лит, 2000. - 591 с. 4. Медицинская микробиология /Гл. ред В. И. Покровский, O. K. Поздеев. - М. : ГЭОТАР МЕДИЦИНА, 2006. — 1200 с. 5. Тец В. В. Руководство к практическим занятиям по медицинской микробиологии, вирусологии и иммунологии – М. : Медицина, 2002. - 352 с.
презентация микробиология.ppt