2013Ювенильный ревматоидный артрит.ppt
- Количество слайдов: 143

Ювенильный ревматоидный артрит и системные заболевания соединительной ткани

Ювенильный ревматоидный артрит — § хроническое воспалительное § § § заболевание суставов , длительностью более 6 недель Характеризующееся аутоиммунным патогенезом неуклонно прогрессирующим течением возможным вовлечением в процесс внутренних органов развивающийся у детей в возрасте не старше 16 лет при исключении другой патологии суставов частым развитием инвалидности

Распространенность ЮРА Ø распространенность составляет 0, 5 на 1000 детского населения Ø Отмечается рост заболевания в 2 - 3 раза Ø Пик заболеваемости приходится на 2 -4 года, 6 -7 лет и 12 -14 лет Ø Чаще болеют девочки

Этиология ЮРА o Первичный антиген неизвестен

Американская коллегия ревматологов (ACR) Европейская лига против ревматизма (EULAR) Международная лига ревматологических ассоциаций (ILAR) Ювенильный ревматоидный артрит Ювенильный хронический артрит Ювенильный идиопатический артрит Системный Полиартикулярный Ювенильный ревматоидный артрит (РФ+) Полиартикулярный РФ – Полиартикулярный РФ+ Олиго(пауци)артикуляр ный Олиго(пауци )артикулярный Ювенильный псориатический артрит Ювенильный анкилозирующий спондилит Олигоартикулярный Персистирующий Прогрессирующий Псориатический артрит Энтезитный артрит Другие артриты

Классификация ювенильного идиопатического артрита Системный артрит Определение. Артрит, сопровождающийся или с предшествующей документированной лихорадкой в течение минимум 2 недель в сочетании с 2 и > признаками: 1. 2. 3. 4. Перемежающаяся летучая, эритематозная сыпь Серозит Генерализованная лимфоаденопатия Гепатомегалия и/или спленомегалия

Классификация ювенильного идиопатического артрита Олигоартрикулярный Определение. Артрит с поражением 1 -4 суставов в течение первых 6 месяцев болезни. Имеются 2 субварианта: 1. Олигоартрикулярный персистирующий : поражение 1 -4 суставов в течение всей болезни 2. Олигоартрикулярный распространенный: поражение 5 и более суставов в после 6 мес.

Классификация ювенильного идиопатического артрита Полиартрикулярный (РФ негативный) Определение. Артрит с поражением 5 и более суставов в течение первых 6 месяцев болезни, тест на РФ – отрицательный Полиартрикулярный (РФ -позитивный) Определение. Артрит с поражением 5 и более суставов в течение первых 6 месяцев болезни, тест на РФ положительный в 2 тестах в течение 3 месяцев

Классификация ювенильного идиопатического артрита Псориатический артрит Определение. Поражение, характеризующееся артритом и псориазом или артритом и 2 из ниже перечисленных симптомов: a) b) c) Дактилит Изменение ногтей (синдром наперстка Семейный псориаз, подтвержденный дерматологом у лиц первой степени родства

Классификация ювенильного идиопатического артрита Артрит, ассоциированный с энтезитом Определение. Клинические проявления артрит и энтезит или артрит или антезит с 2 из нижеследующих признаков: a) b) c) d) Болезненность илеосакральных сочленений при пальпации и/или воспалительная боль в спине Наличие HLA B -27 Наличие артритов у мальчиков после 6 лет Семейный анамнез, свидетельствующий о наличии HLA B -27 ассоциированных болезней

Классификация ювенильного идиопатического артрита Недифференцированный артрит Определение. Артриты, не отвечающие полным критериям какой либо категории, или отвечающие критериям более чем одной из представленных категорий

КЛИНИЧЕСКАЯ КАРТИНА

Системный ювенильный идиопатический артрит • 10 -20% случаев • Развивается в любом возрасте • Начало – острое или подострое • Температура – фебрильная, гектическая, подъемы Т 0 в утренние часы , сопровождается ознобом, падение – проливным потом. • Сыпь – пятнистая, пятнисто-папулезная, без зуда, нестойкая на высоте лихорадки, локализуется в области суставов, на лице, боковых поверхностях туловища.

Системный ювенильный идиопатический артрит • Поражение внутренних органов: • • Сердца (миокардит, перикардит) Легких (пневмонит, плевропневмонит, фиброзирующий альвеолит) Полисерозит ( перикардит, плеврит, перигепатит, серозный перитонит) Васкулит (ладонный , подошвенный капиллярит, локальные ангионевротические отеки, мраморность кожных покровов, цианотичная окраска ладоней, стоп)

Системный ювенильный идиопатический артрит Лабораторные исследования • ОАК лейкоцитоз до 30 -50 тысю нейтрофльный сдвиг влево ↑ СОЭ, гипохромная анемия, тромбоцитоз • ↑ СРБ, Ig M, Ig G

Системный ювенильный идиопатический артрит • Инструментальные исследования • ЭКГ При наличии миоперикардита – признаки перегрузки левых и /или правых отделов сердца • УЗИ органов брюшной полости увеличение печении, селезенки • УЗИ сердца - дилятация ЛЖ, снижение фракции выброса ЛЖ, признаки недостаточности митрального клапана и/или трикуспидального, ↑ давления ЛА

Системный ювенильный идиопатический артрит • • • Осложнения Сердечно-легочная недостаточность Синдром активации макрофагов (гектическая Т, ухудшение состояния, полиорганная недостаточность, нарушение сознания, кома, лимфоаденопатия, лейкопения, тромбоцитопения) Провоцируется вирусами цитомегаловирус, Эбштейн –Барр, герпес, ЛС ( НПВС, соли золота и др) Амилоидоз Задержка роста

Полиартрикулярный ювенильный идиопатический артрит (серопозитивный) • Около 10% • Чаще в возрасте от 8 до 15 лет, 80% девочки • Начало острое • Суставной синдром • • • Симметричный полиартрит с поражением коленных , лучезапястных, голеностопных, а также мелких суставов кистей и стоп Формирование анкилозов к концу 1 года болезни У 50% - деструктивный артрит

Полиартрикулярный ювенильный идиопатический артрит (серопозитивный) • • Лабораторные исследования: ОАК гипохромная анемия, невыраженный лейкоцитоз. Повышенная СОЭ АНФ, РФ положительный ↑ СРБ, Ig M, Ig G • • • Осложнения Сгибательные контрактуры в суставах, Тяжелая инвалидизация Задержка роста

Полиартрикулярный ювенильный идиопатический артрит (серонегативный) • Около 20 - 30% • В возрасте от 1 до 15 лет, 90% девочки • Начало подострое, хроническое • Суставной синдром • • • Симметричное поражение крупных и мелких суставов Течение артритов доброкачественное У 10% - деструктивный артрит

Полиартрикулярный ювенильный идиопатический артрит (серопозитивный) • • Лабораторные исследования: ОАК гипохромная анемия, невыраженный лейкоцитоз. Повышенная СОЭ ↑ АНФ, РФ отрицательный ↑ СРБ, Ig M, Ig G • • Осложнения Сгибательные контрактуры в суставах, Тяжелая инвалидизация Задержка роста Снижение остроты зрения и развитие слепоты

Псориатический артрит • Около 2 - 15% • Дебют – 6 лет • Суставной синдром • • • Чаще асимметричный олигоартрит мелких и средних суставов предшествует появлению псориатрических высыпаний Дактилит Асимптомный увеит у 20% Псориатрические высыпания Поражение ногтей по типу «наперстка» инихолизис

Псориатический артрит • • • Лабораторные исследования: ОАК гипохромная анемия, невыраженный лейкоцитоз. Повышенная СОЭ ↑ АНФ, РФ отрицательный↑ СРБ, • • Осложнения Сгибательные контрактуры в суставах, Развитие анкилозов в периферических суставах Снижение остроты зрения и развитие слепоты (вследствие уевита)

Артрит, ассоциированный с энтезитом • Около 4 - 15%, чаще мальчики • Возможно наличие системных проявлений (лихорадка, потеря массы) • Суставной синдром • • • асимметричный олиго- или полиартрит преимущественно суставов нижних конечностей Энтезиты в области стоп и коленных суставов Поражение илеосакральных сочленений Энтезопатии и ригидность поясничного и грудного отделов позвоночника Имеется риск развития увеита

Артрит, ассоциированный с энтезитом • • • Лабораторные исследования: ОАК гипохромная анемия, невыраженный лейкоцитоз. Повышенная СОЭ АНФ, РФ отрицательный ↑ СРБ, Ig M, Ig G HLA В 27 у 90%

Артрит, ассоциированный с энтезитом • • • Осложнения Сгибательные контрактуры в суставах Развития анкилозов в межпозвоночных суставах, илеосакральных сочленениях Снижение остроты зрения и развитие слепоты (вследствие уевита) Недостаточность аортального клапана Развитие абдоминальных симптомов, характерных для таких воспалительных заболеваний кишечника, как болезнь Крона НЯК

Олигоартрикулярный ювенильный идиопатический артрит персистирующий • Около 50% • В возрасте от 1 до 5 лет, 85% девочки • Суставной синдром • • Поражаются колленные, голеностопные, локтевый, лучезапястные суставы Часто поражение ассиметричное Течение артритов агрессивное с развитием деструкции в суставах Иридоциклит у 30 – 50%

Олигоартрикулярный ювенильный идиопатический артрит (серопозитивный) • • • Лабораторные исследования: ОАК гипохромная анемия, невыраженный лейкоцитоз. Повышенная СОЭ ↑ АНФ, РФ отрицательный • • Осложнения Ассиметрия роста конечностей в длину Инвалидизация по состоянию опорно-двигательного аппарата Снижение остроты зрения вследствие активного течения увеита

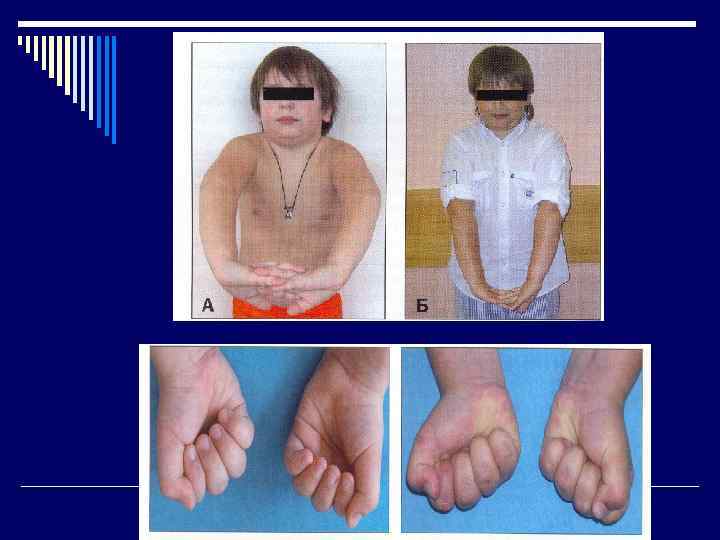
Особенности клиники у детей 1 Артрит - - - основное клиническое проявление Чаще поражаются крупные и средние суставы, типично -шейный отдел позвоночника, челюстновисочные суставы (недоразвитие нижней челюсти) мелкие суставы вовлекаются реже Характерна симметричность поражения, жалобы на утреннюю скованность отсутствует, боль выражена незначительна или отсутствует, Отмечается деформация суставов

Особенности клиники у детей 2. Характерно замедление физического развития, отставание в росте, нарушение роста отдельных сегментов скелета (микрогнатия, укорочение или удлинение фаланг пальцев или других костей

Особенности клиники у детей 3. Внесуставные проявления: - Увеит - Высокая температура - Сыпь, имеющая кореподобный характер - Лимфоаденопатия - Гепатоспленомегалия Экссудативный перикардит

Особенности течения в зависимости от возраста У детей до 3 лет: - Несимметричное поражение крупных и мелких суставов - Рано развивается деформация с образованием контрактур - Атрофия мышц - Длительное отсутствие рентгенологических признаков костно-хрящевой деструкции - Чаще развивается системная форма

Особенности течения в зависимости от возраста У детей 3 -7 лет - Типично симметричное поражение суставов - Чаще поражаются коленные суставы с развитием синовита - Высокий процент костно-хрящевых деструкций Отчетливая тенденция к генерализации процесса с развитием поливисцеритов

Особенности течения у детей У детей старше 7 лет - Моно или олигоартрит крупных симметричных суставов с экусудативными проявлениями - Течение болезни более благоприятное - Длительное отсутствие признаков костнохрящевой деструкции - Процесс редко распространяется на другие органы и системы

ПЛАН ОБСЛЕДОВАНИЯ o Сбор анамнеза жизни, анамнеза заболевания, семейного анамнеза. o Физикальное обследование. o Лабораторные исследования: - ОАК (содержание эритроцитов, тромбоцитов, лейкоцитарная формула, СОЭ); - биохимический анализ крови (общий белок, белковые фракции, мочевина, креатинин, билирубин, трансаминазы, калий) - иммунологический анализ крови (концентрация СРВ, Ig. A, Ig. M, Ig. G, комплемента, РФ, АНФ, AT к ДНК);

ПЛАН ОБСЛЕДОВАНИЯ o исследование синовиальной жидкости; o микробиологические исследования (Аг и AT к стрептококку, хламидиям, бактериям кишечной группы, токсоплазмам, токсокарам, бруцеллам, трихинеллам); o серологические исследования (AT к вирусу простого герпеса, цитомегаловирусу, вирусам гепатитов А, В, С); o иммуногенетическое исследование (типирование HLA — локусы DR, А, В). o Инструментальные исследования (ЭКГ, Эхо. КГ, УЗИ суставов, органов брюшной полости, рентгенография органов грудной клетки и поражённых суставов).

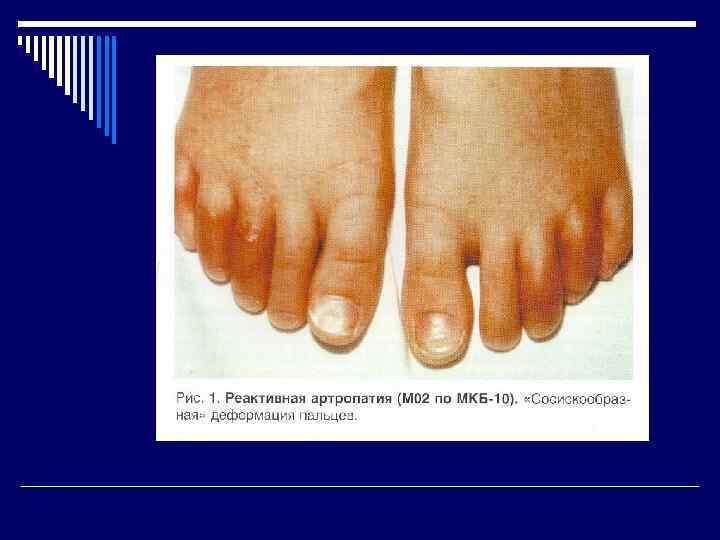
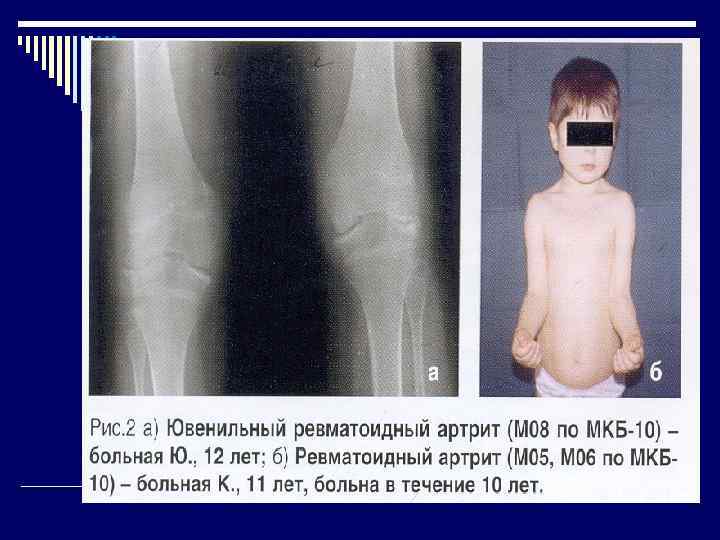
Дифференциальный диагноз o Реактивный артрит o Ревматизм o Туберкулезный артрит
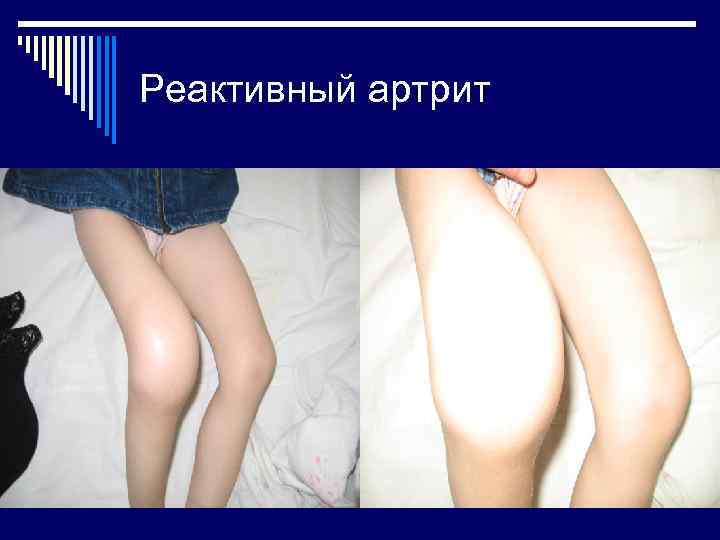
Реактивный артрит
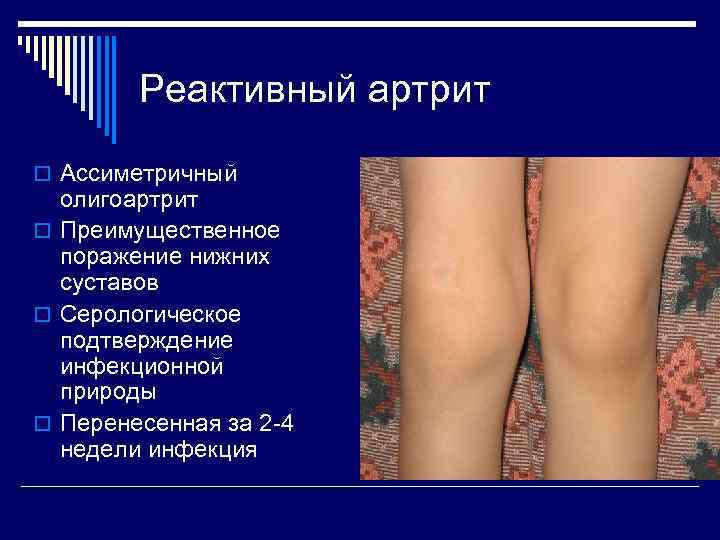
Реактивный артрит o Ассиметричный олигоартрит o Преимущественное поражение нижних суставов o Серологическое подтверждение инфекционной природы o Перенесенная за 2 -4 недели инфекция
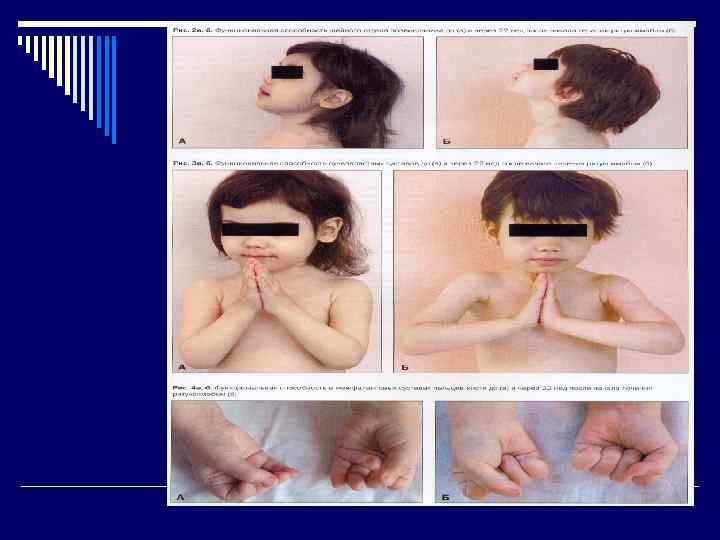

ЦЕЛИ ТЕРАПИИ • Подавление воспалительной и • • • иммунологической активности процесса. Купирование системных проявлений и суставного синдрома. Сохранение функциональной способности суставов. Предотвращение или замедление деструкции суставов, инвалидизации пациентов. Достижение ремиссии. Повышение качества жизни больных. Минимизация побочных эффектов терапии.

ЛЕКАРСТВЕННАЯ СРЕДСТВА 1. МОДИФИЦИРУЮЩИЕ СИМПТОМЫ 1. Нпвс 2. Кортикостероиды 2. КОНТРОЛИРУЮЩИЕ ТЕЧЕНИЕ ЗАБОЛЕВАНИЯ Нецитотоксические 1. 2. 3. Сульфасалазин Циклоспорин Лефлуномид Цитотоксические Метотрексат Биологические агенты

Классификация НПВС • Селективные ингибиторы ЦОГ-1 (ацетилсалициловая к-та) • Неселективные ингибиторы ЦОГ -1 (диклофенак. индометацин, напроксен, ибупрофен, пироксикам и др) • Преимущественные ингибиторы ЦОГ-2 (мелоксикам, нимесулид) • Специфические ингибиторы ЦОГ-2 (целококсиб)

Правила применения НПВС o Развитие противовоспалительного эффекта отмечается на 10 -14 день, анальгезирующий – в первые часы приема o Монотерапию НПВП проводят не более 612 нед, до постановки достоверного диагноза ЮРА. o После этого НПВП обязательно сочетают с иммуносупрессивными препаратами снижая в два раза дозировку НПВП

Препарат Возраст Ибупрофен с 6 месяцев Нимесулид С 2 лет Мелоксикам С 2 лет Диклофенак с 6 лет Напроксен С 12 лет

Глюкокортикоиды. Пути введения: o Системный (ежедневный прием, сочетанное применение с другими препаратами) o Локальный (интраартикулярный, периартикулярный) o пульс терапия (быстрое в течение 40 -60 мин в/в введение больших доз ГК 1 раз в сутки) при жизнеугрожающих состояниях, осложнениях

Глюкокортикоиды. Правила применения. o ГК у детей должны применяться только в сочетании с иммуносупрессивными препаратами o Локальное введение ГК – при экссудативных изменениях в суставах n n В США и Европе – триамцинолон , гексацитонид не чаще 1 раза в 4 месяца. В Росии бетаметазон не чаще 1 раза в 6 месяцев o ГК для перорального приема при системных вариантах при неэффективности других методов. Доза начальная 0, 5 мг/кг(суточная не более 20 мг) поддерживающая 0, 2 -0, 3 мг/кг

ИММУНОГЛОБУЛИН ДЛЯ В/В ВВЕДЕНИЯ Цель использования: 1) Снижение риска развития инфекции 2) Уменьшение выраженности аутоиммунного процесса o Препарат нормального поливалентного Ig. G, Стандартный ВВИГ содержит 96% Ig. G (Интраглобулин, Сандоглобулин), o Нестандартный — Ig. G, Ig. M, Ig. A (Пентаглобин)

ИММУНОСУПРЕССИВНАЯ ТЕРАПИЯ o Должна быть дифференцированной, длительной и непрерывной. o Начинать сразу после верификации диагноза и проводить в течение первых 3 -6 мес болезни. o Отменять при клинико-лабораторной ремиссии не менее 1 -2 лет. o Отмена иммунодепрессантов у большинства больных вызывает обострение заболевания.

Метотрексат o Наиболее эффективен при суставных вариантах ЮРА: снижает активность заболевания, индуцирует сероконверсию по РФ. o Чаще препарат назначают в низких (5 -7, 5 мг/м 2/нед) и стандартных (10 -12 мг/м 2/нед) дозах. Начальная доза составляет 5— 7, 5 мг/м 2/нед, увеличивают её постепенно — по 1, 25 мг 1 раз в неделю o Эффект оценивают через 4 -8 нед. В низких стандартных дозах метотрексат не оказывает выраженного иммуносупрессивного эффекта и приостанавливает деструкцию суставов в случае снижения лабораторных показателей активности. o Для уменьшения побочных эффектов препарата следует принимать фолиевую кислоту по 1 -5 мг/сут в дни, свободные от приёма метотрексата.

Сульфасалазин o Снижает активность периферического суставного синдрома, купирует энтезопатии, ригидность позвоночника, снижает лабораторные показатели активности, индуцирует развитие клиниколабораторной ремиссии o Дозировка — 30 -40 мг/кг/сут. Клинический эффект на 4 -8 -й неделе лечения. Начинать лечение следует с дозы 125 -250 мг/сут. Повышают дозу под контролем клинико-лабораторных показателей по 125 мг в 5 -7 дней до расчётной. o Эффективен при олиго- и полиартикулярном вариантах ЮРА o Клинический эффект через 4 -8 недель от начала лечения.

Циклоспорин (Сандиммун, Сандиммун Неорал) o Циклоспорин улучшает функциональный статус, минимизирует инвалидизацию при системном ЮРА, снижает скорость нарастания структурных изменений в суставах вне зависимости от динамики лабораторных показателей активности. Купирует острый коксит, стимулирует репарацию хряща и кости при асептическом некрозе головок бедренных костей. Позволяет снизить дозу пероральных ГКС. o Эффективен для лечения увеита. o Дозировка составляет 3, 5 -5, 0 мг/кг/сут. Эффект развивается через 1 — 3 мес и достигает максимума в течение 6 -12 мес.

Лефлуномид o Препарат показан при тяжёлом, торпидном к классическим иммунодепрессантам ЮРА. Дозировки: при массе тела более 30 кг — 100 мг/сут в один приём первые 3 дня, далее — 20 мг/сут 1 раз в день, У детей с массой тела менее 30 кг начальная доза — 50 мг/сут в один приём в течение 3 дней, далее — не более 10 мг/сут 1 раз в день. o Данных об использовании лефлуномида у детей при ЮРА нет. Препарат эффективен при РА у взрослых — снижает воспалительную активность заболевания, оказывает выраженный обезболивающий эффект, приостанавливает прогрессирование костно-хрящевой деструкции.
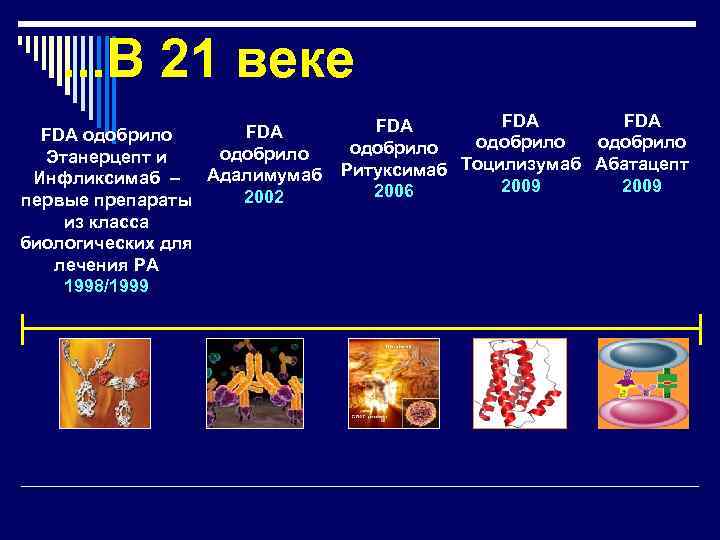
. . . В 21 веке FDA одобрило Этанерцепт и Адалимумаб Инфликсимаб – 2002 первые препараты из класса биологических для лечения РА 1998/1999 FDA FDA одобрило Ритуксимаб Тоцилизумаб Абатацепт 2009 2006
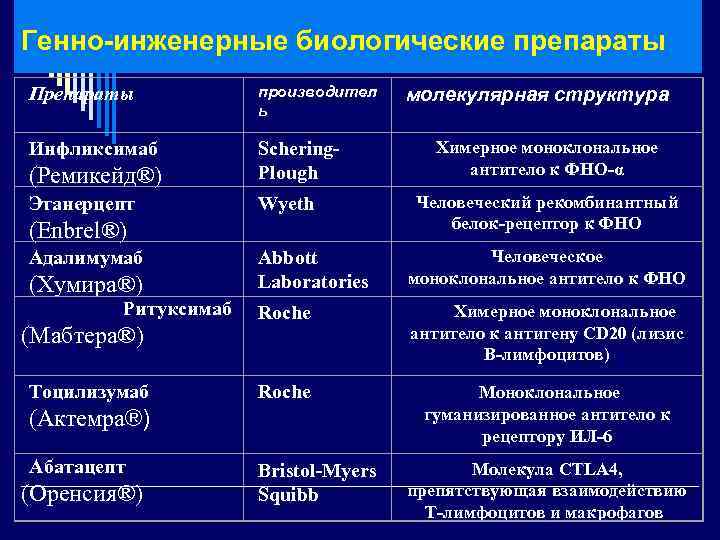
Генно-инженерные биологические препараты производител ь Препараты Инфликсимаб Schering. Plough (Ремикейд®) Этанерцепт Wyeth (Enbrel®) Адалимумаб (Хумира®) Ритуксимаб (Mабтера®) Тоцилизумаб (Оренсия®) Химерное моноклональное антитело к ФНО-α Человеческий рекомбинантный белок-рецептор к ФНО Abbott Laboratories Человеческое моноклональное антитело к ФНО Roche Химерное моноклональное антитело к антигену CD 20 (лизис В-лимфоцитов) Roche Моноклональное гуманизированное антитело к рецептору ИЛ-6 (Актемра®) Абатацепт молекулярная структура Bristol-Myers Squibb Молекула CTLA 4, препятствующая взаимодействию Т-лимфоцитов и макрофагов
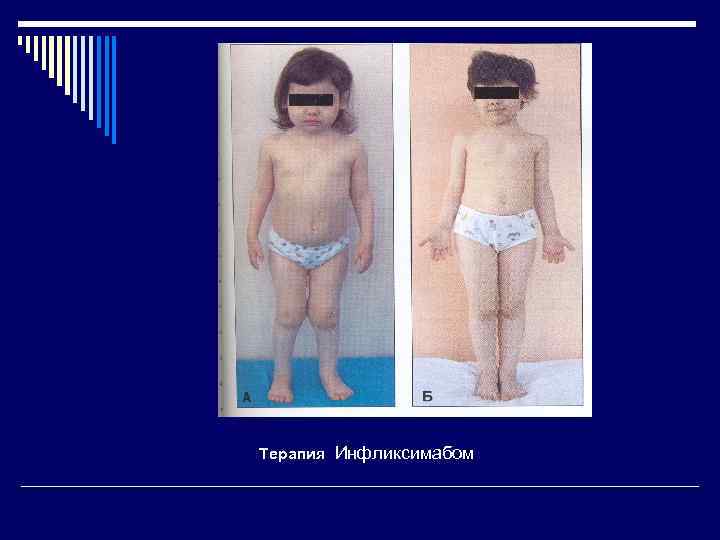
Терапия Инфликсимабом

ПРОГНОЗ o При системных вариантах ЮРА у 40 -50% детей прогноз благоприятный: может наступить ремиссия продолжительностью от нескольких месяцев до нескольких лет. o У 1/3 больных отмечают непрерывно рецидивирующее течение заболевания. o Наиболее неблагоприятен прогноз у детей с упорной лихорадкой, тромбоцитозом, получающих длительную ГК-терапию.

ПРОГНОЗ o У 50% развивается тяжёлый деструктивный артрит. У 20% во взрослом возрасте развивается амилоидоз, у 65% — тяжёлая функциональная недостаточность. o Неблагоприятный прогноз у всех детей с ранним дебютом полиартикулярного серонегативного ЮРА. o У 15% больных с увеитом возможно развитие слепоты. o Смертность при ЮРА не высока.

Системные заболевания соединительной ткани

Системные болезни соединительной ткани – иммунопатологическое поражение соединительной ткани с системным повреждением сосудов и различных органов, часто прогрессирующим течением

Этиология ДБСТ В этиологии выделяют 3 группы факторов: 1. Генетическая предрасположенность 2. Пусковой механизм – РНК вирусы 3. Разрешающие факторы : стресс, переохлаждение, гиперинсоляция, введение белковых и химических препаратов.

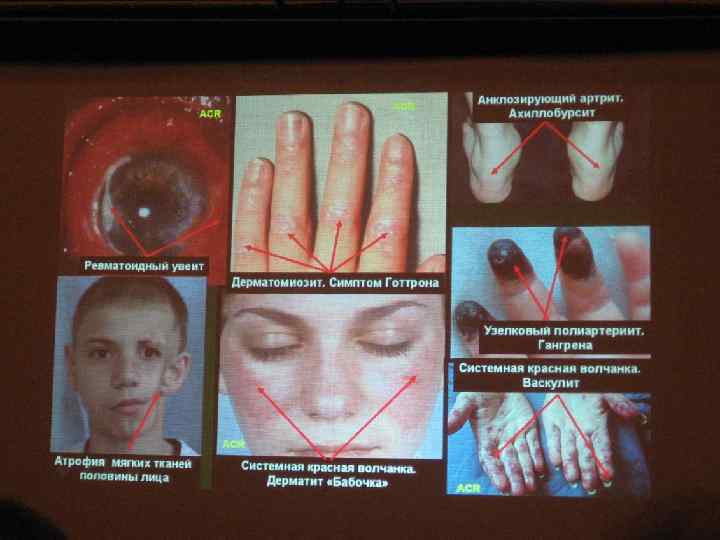
Клиника ДБСТ - ОБЩИЕ ПРИЗНАКИ Немотивированная слабость, гиподинамия Снижение аппетита и массы тела Лихорадка, устойчивая к действию АБ, НПВС и реагирующая на ГКС Поражение кожи и слизистых Суставной синдром Лимфоаденопатия, гепатоспленомегалия

Диагностические критерии Факультативные признаки - Признаки воспаления (СРБ, СОЭ, сиаловые кислоты) - Нарушение метаболизма коллагена (оксипролин в моче, плазме) гликозаминогликанов в моче

Лабораторная диагностика Для всех ДЗСТ характерно: - Высокие острофазовые показатели (СОЭ, сиаловые кислоты, СРБ) – кроме системной склеродермии - Специфические показатели LE – клетки для системной красной волчанки

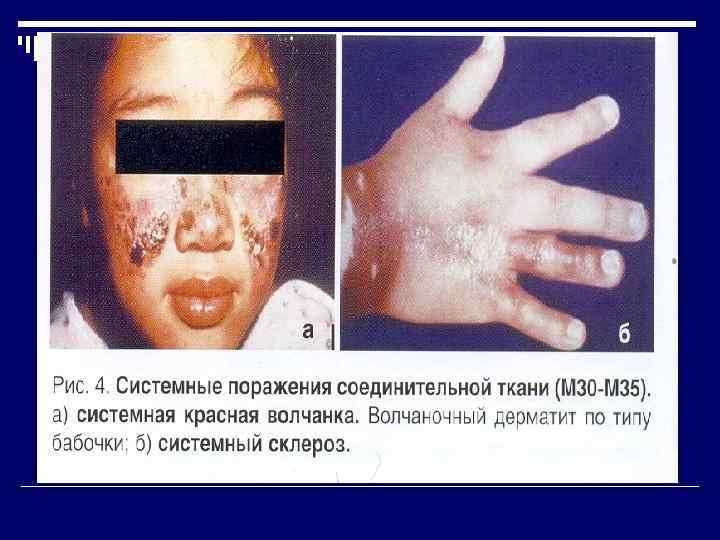
Системная склеродермия

Системная склеродермия – заболевание соединительной ткани и мелких сосудов, характеризующееся распространенными фиброзносклеротическими изменениями кожи и стромы внутренних органов

Этиология не известна - Роль латентной вирусной инфекции Провоцирующие факторы: - Длительное охлаждение - Контакт с химическими веществами - Психическое напряжение

ПАТОГЕНЕЗ 2 основных процесса: - Функциональное нарушение фибробластов и других коллагенобразующих клеток в результате аутоиммунных реакций

ПАТОГЕНЕЗ - Нарушение микроциркуляции, поражение эндотелия сосудов, повышенное образование миофибробластов, повреждение эндотелиальных клеток и замещение их гладкомышечными коллагенсинтезирующими клетками В результате развивается генерализованных фиброз и ангиопатия, клинически проявляющаяся синдромом РЕЙНО

Классификация 1. Вариант течения: - острый, подострый, хронический 2. Стадия болезни: - начальных проявлений - генерализации процесса - терминальная 3. Степень активности: - высокая, умеренная, минимальная

Острое течение o Характеризуется тяжелыми фибринозными периферическими и висцеральными поражениями в первый год болезни o Часто поражаются почки

Подострое течение o Преобладают суставно-мышечные изменения o Висцериты : - интерстициальная пневмония с развитием пневмосклероза - миокардиосклероз - поражение ЖКТ, почек

Хроническое течение o Прогрессирующие вазомоторные нарушения и трофические расстройства o Затем поражение кожи и склеротические изменения внутренних органов – пищевода, легких, сердца
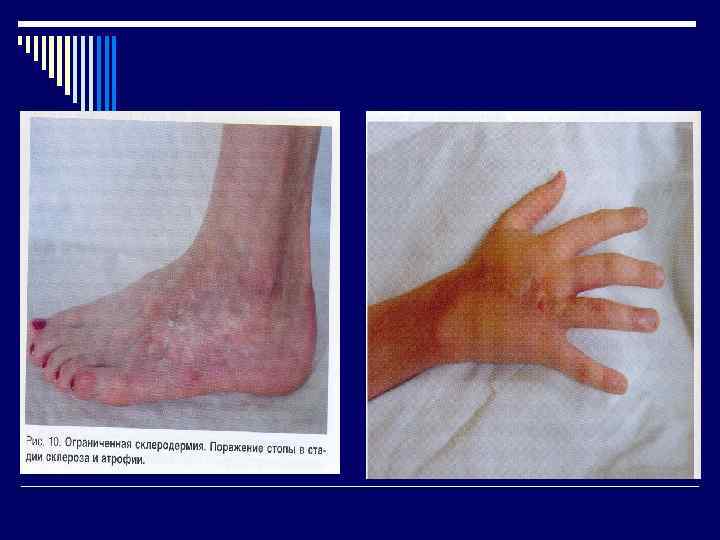
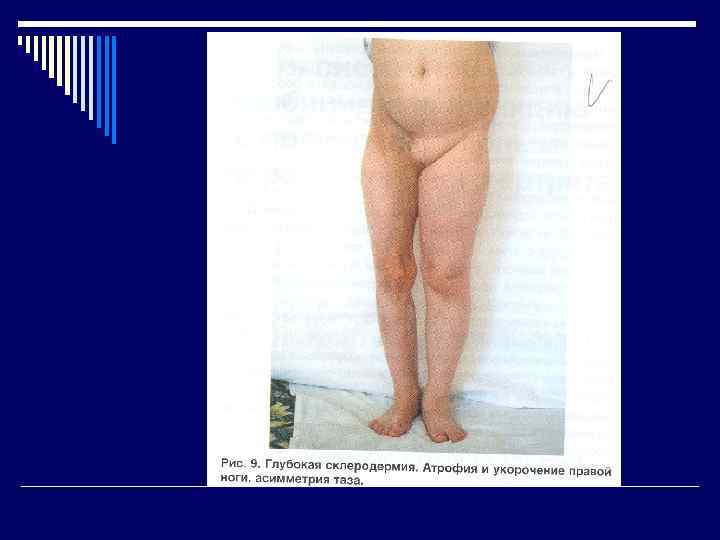

Диагностические критерии ОПОРНЫЕ ПРИЗНАКИ o Синдром Рейно (побеление, цианоз кожи) o Астеновегетативный синдром (недомогание, утомляемость, потеря массы, повышенная чувствительность к холоду) o Поражение кожи ( на лице, кистях рук появляются очаги отека – ранний признак, затем индурация и атрофия с вовлечением п/жировой клетчатки – поздняя стадия

Диагностические критерии o Поражение пищевода – ранний признак, нарушается моторика, появляется боль приеме пищи, развивается рефлюксэзофагит o Висцериты ( сердце, легкие, почки) o Поражение суставов (артрит) o Поражение мышц (миозит)

Системная красная волчанка

Системная красная волчанка – аутоиммунное заболевание соединительной ткани, характеризующееся хроническим прогрессирующим полисиндромным течением на фоне генетически обусловленного несовершенства иммунорегуляторных процессов

Классификация o Характер течения: острое, подострое, хроническое o Фаза : активная, неактивная o Степень активности: высокая, умеренная, минимальная o Клинико-морфологическая характеристика: (поражение сердца, сосудов, ЦНС, симптомы – гематологический, кожный, суставной)

КЛИНИКА o Эритематозная бабочка o Дискоидная сыпь o Фотодерматит o Язвы слизистой полости рта o Артрит o Серозит (плевриты, перикардиты) o Поражение почек o Поражение ЦНС

Общие принципы лечения васкулитов Патогенез Иммунологические нарушения: формирование, циркуляция и осаждение на стенках сосудов иммунных комплексов, антинейтрофильных цитоплазматических антител (АНЦА) Иммунное воспаление: пролиферативнодеструктивные изменения стенки артерий различного калибра, повреждение эндотелия сосудов, повышение сосудистой проницаемости Гемокоагуляционные изменения: гиперкоагуляция, нарушение кровотока, ишемические расстройства Лечение Подавление иммунного воспаления: ГК, цитостатики Выявление и удаление антигена: внутривенные иммуноглобулины (ВВИГ), плазмаферез Коррекция гемостаза: антикоагулянты, антиагреганты Симптоматическая терапия

Системные васкулиты у детей

Системные васкулиты – группа болезней, объединенных первичнодеструктивно-пролиферативными поражениями стенки сосудов различного калибра и вторичным вовлечением в патологический процесс органов и тканей

Классификация системных васкулитов (J. Lie, 1994) 1. 1) 2) 3) Первичные васкулиты Поражение сосудов крупного, среднего и мелкого калибра: Неспецифический аортоартериит (Такаясу артериит) Гигантоклеточный артериит Изолированный ангиит центральной нервной системы

Классификация системных васкулитов (J. Lie, 1994) 2. Преимущественное поражение сосудов среднего и мелкого калибров: 1) Узелковый периартериит 2) Синдром Черджа Стросса 3) Гранулематоз Вегенера

Классификация системных васкулитов (J. Lie, 1994) 3. Преимущественное поражение сосудов мелкого калибра: 1) Пурпура Шейнлейн Геноха 2) Микроскопический полиангиит 3) Кожный лейкопластический васкулит

Классификация системных васкулитов (J. Lie, 1994) Смешанные состояния: 1) Синдром Кавасаки 2) Болезнь Бехчета 3) Облитерирующий тромбоангит 4) Синдром Когана

Классификация системных васкулитов (J. Lie, 1994) Вторичные васкулиты: 1) Васкулиты при ревматических заболеваниях 2) Васкулиты лекарственные 3) Инфекционные ангииты : спирохета, микобактерии, пиогенные бактерии, грибы, вирусы, микоплазма, простейшие 4) Лекарственный васкулит

Частота встречаемости васкулитов у детей 1. Геморрагический васкулит 2. 3. 4. 5. 6. (пурпура Шенлейн-Геноха) Синдром Кавасаки Узелковый периартериит Неспецифический аортоартериит Гранулематоз Вегенера Болезнь Бехчета

Факторы, способствующие развитию системных васкулитов Ø Частые ОРВИ Ø Очаги хронической инфекции Ø Лекарственная аллергия Ø Наследственная предрасположенность к сосудистым и ревматическим заболеваниям Ø Бактериальные и вирусные инфекции (гепатит В, С, стрептококк, герпес, парвовирус)

Общие принципы лечения васкулитов Патогенез Лечение Иммунологические нарушения: формирование, циркуляция и осаждение на стенках сосудов иммунных клмплексов, антинейтрофильных цитоплазматических антител (АНЦА) Иммунное воспаление: пролиферативно-деструктивные изменения стенки артерий различного калибра, повреждение эндотелия сосудов, повышение сосудистой проницаемости Гемокоагуляционные изменения: гиперкоагуляция, нарушение кровотока, ишемические расстройства Подавление иммунного воспаления: глюкокортикостероиды (ГК), цитостатики (ЦС) Выявление и удаление антигена: внутривенные иммуноглобулины (ВВИГ), плазмаферез Коррекция гемостаза: антикоагулянты, антиагреганты Симптоматическая терапия

Геморрагический васкулит вазопатия в основе которой лежит генерализованное гиперергическое воспаление мелких сосудов иммунокомплексной природы с преимущественным поражением кожи, суставов, желудочнокишечного тракта и почек

Предрасполагающие факторы 1. Генетические факторы : слабая ассоциация с HLA-фенотпом BW 35 и DR 4 2. Пищевые аллергены

Разрешающие факторы Ø Вирусные и бактериальные инфекции Ø Вакцинация Ø Укусы насекомых Ø Лекарственные препараты (пенициллины, сульфаниламиды) Ø Переохлаждение Ø Гельминтозы

Классификация 1. Форма заболевания: - кожная - кожно-суставная - кожно-абдоминальная - смешанная (кожно-суставно-абоминальная) - почечная

Классификация 2. Течение: острое (до 6 месяцев) хроническое (более 12 месяцев рецидивирующее 3. Тяжесть (активность процесса) легкое средней степени тяжести тяжелое

Классификация 4. Осложнения: нефропатия инвагинация некроз кишечной стенки аппендицит 5. Исход: выздоровление переход в хроническую форму переход в хронический нефрит

Клиника 1. Кожный геморрагический синдром 2. Суставной синдром 3. Абдоминальный синдром 4. Почечный синдром

Кожный геморрагический синдром - Встречается в 100% случаев - Наиболее ранний признак - Характер сыпи : мелкопятнистая, пятнисто- папулезная геморрагическая Интенсивность сыпи от единичных элементов до обильной, сливной Характерна симметричность Локализация: на нижних конечностях, ягодицах вокруг крупных суставов Волнообразный, рецидивирующий характер После сыпи пигментация

Суставной синдром - Встречается у 60% детей - Поражаются чаще крупные суставы - (коленный, голеностопный), реже средние и мелкие Характерны летучесть, кратковременность, несимметричность, рецидивы Без последующей деформации сустава Проявляется припухлостью, гиперемией, болезненностью Иногда только артралгии

Абдоминальный синдром - Встречается у 75% больных - Проявляется умеренными болями в - животе Боли без четкой локализации Приступообразных характер Проходят самостоятельно или в первые 2 -3 дня лечения Могут усиливаться при пальпации Могут сопровождаться тошнотой, рвотой, неустойчивым стулом Кровотечения (при возникновении тромбоза сосудов с их разрывом)

Почечный синдром - Наблюдается у 25% детей - Появляется на 2 -4 неделе заболевания - Протекает по типу : гематурии, острого или хронического гломерулонефрита

Диагностика 1 2 Клиническая картина заболевания Лабораторная диагностика помогает уточнить: - степень активности процесса - сопутствующие заболевания или развитие осложнений

Лечение 1. Режим Постельный на активный период + 5 -7 дней со дня последнего высыпания 2. Диета - исключение аллергенов - при ЖКТ кровотечении в 1 -й день исключение энтерального питания, затем охлажденная, протертая пища, стол 1 по Певзнеру

Лечение 3. Медикаментозная терапии: Базисной является терапия Антикоагулянты +Антиагреганты а) Антиагреганты : курантил (3 -5 мг/кг), трентал (510 мг/кг) б) Антикоагулянты : гепарин 250 -300 ЕД/кг 4 раза в сутки. Курс 2 -3 недели. в) Средства, улучшающие микроциркуляцию : эуфиллин, никотиновая кислота г) Антибактериальная терапия (если установлена связь с перенесенной бактериальной инфекцией или при наличии хронических очагов)

Лечение д) Преднизолон 1 -2 мг/кг. Курс 10 дней до 4 недель (при активности процесса 2 - 3 степени, некрозе кожи, выраженном абдоминальном синдроме) е) Плазмоферез при 3 степени активности с пульс терапией метипредом Ж) инфузионная терапия В/В реополиглюкин / глюкозо-новокаиновая смесь

Лечение Схема терапии Легкая форма: Режим + диета + дезагреганты + гепарин Среднетяжелая: То же + кортикостероиды Тяжелая: то же + в/в гепарина + плазмоферез + цитостатики при необходимости

Диспансерное наблюдение 1. Гипоаллергенная диета 2. Освобождение от прививок не менее, чем на 2 года 3. Санация очагов хронической инфекции 4. Наблюдение в течение 1 года и более. Контроль ОАМ, УЗИ почек, функциональные почечные пробы

Синдром Кавасаки

Синдром Кавасаки ( слизистокожно лимфонодулярный синдром) острое заболевание, протекающее с поражением средних и мелких артерий(преимущественно коронарных).

Основные симптомы 1. Лихорадка более 5 дней 2. Двустороннее покраснение 3. 4. 5. 6. конъюктивы Покраснение слизистой оболочки губ и полости рта, глотки «малиновый» язык Ладонно-подошвенная эритема Полиморфная сыпь Шейная лимфоаденопатия

Лабораторные признаки Ø Общий анализ крови: - Повышение СОЭ до 25 -60 мм/ч со 23 недели заболевания. - Умеренный лейкоцитоз до 10 -15 тыс с нейтрофильным сдвигом - нормохромная анемия

Лабораторные признаки Ø Биохимические показатели: - СРБ положительный - повышен уровень ЛДГ - повышен уровень фибриногена Ø ЭКГ: - признаки ишемии миокарда Ø ЭХО КС: - поражение коронарных артерии

Лечение Стандартная схема терапии: Ø Аспирин 30 -40 мг/кг (до 100 мг/кг) в течение 1 месяца, затем снижение до 5 мг/кг длительно Ø Трентал 10 -15 мг/кг – 1 месяц Ø в/в иммуноглобулин в высоких дозах 0, 2 -0, 4 г/кг в сутки 5 дней

Гранулематоз Вегенера

Гранулематоз Вегенера – некротический гранулематоз верхних дыхательных путей, глазной орбиты или легких, нередко сочетающийся с системным васкулитом и гломерулонефритом

Клиника Различают стадии: 1. Локализованную (начальная) 2. Генерализованную

Начальная стадия 1. Протекает под маской синуситов, 2. 3. 4. 5. гайморитов Характерен упорный насморк с кровянисто-гнойным отделяемым Боли в области придаточных пазух носа Боли в горле Упорный кашель, кровохарканье

Генерализованная стадия 1. Язвенно-некротические поражения кожи (полиморфная сыпь, узловатая эритема, инфильтраты на лице и голенях) 2. Гранулематоз глазных яблок (одно или двусторонний экзофтальм, отек век, некротический кератит) 3. Синдром висцеральных поражений (гломерулонефрит, бронхит, выпотной плеврит)

По характеру течения: Острая Начальная стадия не более 1 -2 месяцев, переход в генерализованную через 5 -6 месяцев с развитием дыхательной и почечной недостаточности 2. Рецидивирующая Начальная стадия длится 1 год и более, более медленное прогрессирование почечной патологии 7 -10 лет 3. Хроническое – отсутствие рецидивов на протяжении многих лет 1.

Критерии Гранулематоза Вегенера (Leavit R L 1990) Критерии 1. Воспаление носа и полости рта 2. Изменение легких на рентгенограмме 3. Изменение мочи 4. Биопсия слизистой оболочки носа и околоносовых пазух Определение Язвы в полости рта, гнойные и кровянистые выделения Узелки, инфильтраты или полости Микрогематурия Гранулематозное воспаление в стенке артерии или перивасулярном пространстве

Диагностика Клиническая картина 2. Лабораторные изменения: - ОАК : СОЭ до 20 -80 мм/ч, умеренный лейкоцитоз, нормохромная анемия - повышение уровня Ig. A Ig. G, положительный ревматоидный фактор - антинейтрофильные цитоплазматические антитела ( АТЦА) – специфический признак 1.

Лечение 1. Кортикостероиды (преднизолон в дозе 0, 5 -1, 5 мг/кг с последующим снижением дозы до поддерживающей) 2. Цитостатики 3. Антиагреганты

Лечение Длительность терапии от 8 месяцев до 2 лет 2. Критерий отмены: - заживление краев костно-хрящевой части лица - исчезновение избыточной ткани в области глазной орбиты -стойкое отсутствие клиниколабораторных признаков активности процесса. 1.

Узелковый периартериит

Узелковый периартериит – иммунокомплексное заболевание, в основе которого лежит поражение периферических и висцеральных артерий, преимущественно мелкого и среднего калибра.

Провоцирующие факторы 1. Отягощенная наследственность по аллергическим заболеваниям 2. Прием лекарственных препаратов 3. Вакцинация 4. Перенесенные инфекции

Особенности у детей 1. Острое начало заболевания 2. Склонность к ранней генерализации процесса 3. Частое развитие гангрены пальцев, некроза кишки, отека мозга 4. В подростковом периоде протекает доброкачественно

Клинические синдромы 1. Общие системные проявления (похудание вплоть до кахексии, лихорадка 2. Миалгии – чаще икроножные мышцы 3. Суставной синдром по типу артрита, артралгии 4. Кожный синдром (древовидное ливидо, подкожные узелки по ходу сосудов)

Клинические синдромы 5. Тромбангический синдром (некрозы кожи и слизистых, сопровождающиеся гангреной конечностей или клиновидный некроз языка) 6. Неврологический синдром в виде сосудистых кризов 7. Полиневрит (гиперстезия, боли в конечностях)

Клинические синдромы 8. Синдром висцеральных поражений: - офтальмический (ангиопатия сетчатки, увеит, ирит, склерит) - кардиальный (кардит) - абдоминальный (боли в животе, диспепсия) почечный (мочевой синдром, ОПН, ХПН) -легочный (гиперэозинофильная БА)

Клинические варианты В зависимости от особенностей течения и локализации поражения выделяют: o Классический o Кожно-тромбоангитический o Моноорганный

Критерии диагноза (Lightfoot 1990) 1. Похудание более чем на 4 кг 2. Сетчатое ливидо 3. Миалгии 4. Мононеврит или полинейропатия 5. Диастолическое АД более 90 мм. рт. ст 6. Повышение мочевины более 14, 4 ммоль/ л или креатинина более 133 ммоль/л

Критерии диагноза (Lightfoot 1990) 7. Артериографические изменения (аневризмы, фибромышечные дисплазии) 8. Биопсия мелких и средних артерий (гранулоцитарная и моноклеточная инфильтрация стенки сосуда) Наличие более 3 критериев позволяет поставить диагноз.

Дифференциальный диагноз Сепсис Ревматоидный артрит Системная красная волчанка Дерматомиозит Болезнь Кавасаки Хронический гломерулонефрит Феохромоцитома

Лечение 1. Диета 2. Глюкокортикостероиды 3. 4. 5. 6. (преднизолон) Противовоспалительные средства (аминохинолиновые препараты, НПВС) Цитостатики Антикоагулянты, антиагреганты Симптоматические средства

Благодарю за внимание
2013Ювенильный ревматоидный артрит.ppt