Хрон. гастрит.ppt
- Количество слайдов: 23
 Я. С. Циммерман ХРОНИЧЕСКИЙ ГАСТРИТ
Я. С. Циммерман ХРОНИЧЕСКИЙ ГАСТРИТ
 Дефиниция Хронический гастрит – заболевание желудка, характеризующееся наличием воспалительных, дисрегенераторных, дис- и атрофических изменений в слизистой оболочке желудка, приводящих, в конечном итоге, к её функциональной недостаточности.
Дефиниция Хронический гастрит – заболевание желудка, характеризующееся наличием воспалительных, дисрегенераторных, дис- и атрофических изменений в слизистой оболочке желудка, приводящих, в конечном итоге, к её функциональной недостаточности.
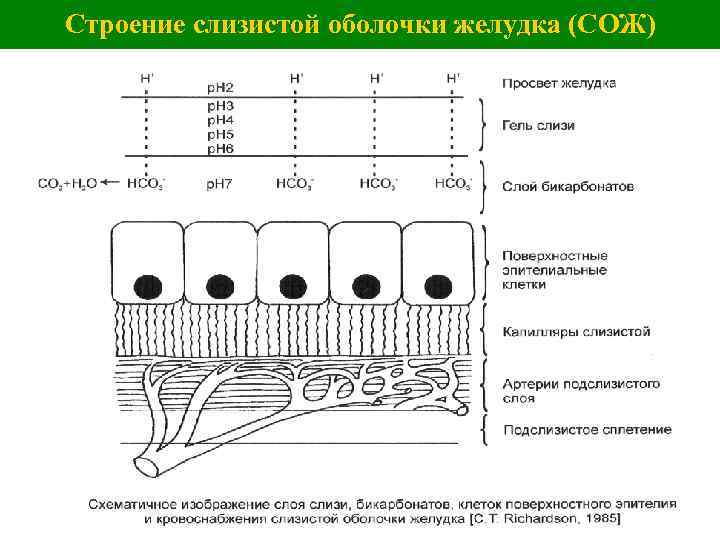 Строение слизистой оболочки желудка (СОЖ)
Строение слизистой оболочки желудка (СОЖ)
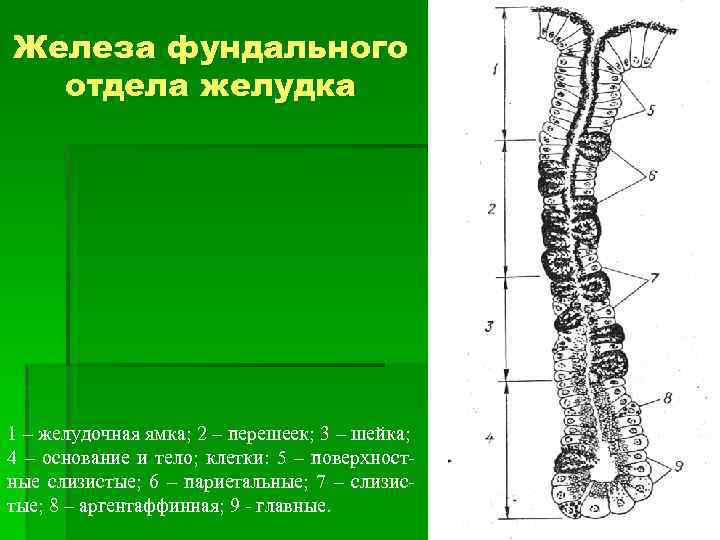 Железа фундального отдела желудка 1 – желудочная ямка; 2 – перешеек; 3 – шейка; 4 – основание и тело; клетки: 5 – поверхностные слизистые; 6 – париетальные; 7 – слизистые; 8 – аргентаффинная; 9 - главные.
Железа фундального отдела желудка 1 – желудочная ямка; 2 – перешеек; 3 – шейка; 4 – основание и тело; клетки: 5 – поверхностные слизистые; 6 – париетальные; 7 – слизистые; 8 – аргентаффинная; 9 - главные.
 Helicobacter pylori
Helicobacter pylori
 Helicobacter pylori (Hp)-инфекция 1. 2. 3. 4. Нр – грамотрицательные бактерии спиралевидной формы длиной 2, 9 -6, 6 мкм и шириной 0, 5 -0, 8 мкм, имеющие на одном конце от 2 до 5 жгутиков с булавовидными утолщениями, позволяющими им перемещаться в желудочной слизи. Нр были впервые обнаружены в 1983 г. J. R. Warren и B. J. Marshall (Австралия). Излюбленное место колонизации Нр – СОЖ пилороантрального отдела, но Нр могут мигрировать и в антрокардиальном направлении, захватывая фундальный отдел СОЖ. Распространенность Нр в развитых странах 35 -50%, в развивающихся – 73 -91% (44 -50% дети до 10 лет).
Helicobacter pylori (Hp)-инфекция 1. 2. 3. 4. Нр – грамотрицательные бактерии спиралевидной формы длиной 2, 9 -6, 6 мкм и шириной 0, 5 -0, 8 мкм, имеющие на одном конце от 2 до 5 жгутиков с булавовидными утолщениями, позволяющими им перемещаться в желудочной слизи. Нр были впервые обнаружены в 1983 г. J. R. Warren и B. J. Marshall (Австралия). Излюбленное место колонизации Нр – СОЖ пилороантрального отдела, но Нр могут мигрировать и в антрокардиальном направлении, захватывая фундальный отдел СОЖ. Распространенность Нр в развитых странах 35 -50%, в развивающихся – 73 -91% (44 -50% дети до 10 лет).
 Распространенность Нр-инфекции 1. В мире количество инфицированных Нр достигает (ориентировочно) 3, 5 -4 млрд. человек, особенно в развивающихся странах Африки, Азии и Латинской Америки. 2. В развитых странах распространенность Нр-инфекции составляет 35 -50%. 3. Распространенность Нр среди неорганизованной популяции Сибири (по г. Новосибирску): (Бессонов П. П. , 1997) 1. Дети до 14 лет – 35%. 2. Молодые люди от 15 до 20 лет – 50%. 3. Взрослые: Мужчины 91% Хрон. гастрит 16, 8% Женщины 88% Хрон. гастрит 28, 2% Язвенная болезнь 12, 1% Язвенная болезнь 4, 5% «Здоровые бактерионосители» 71, 1% «Здоровые бактерионосители» 67, 3%
Распространенность Нр-инфекции 1. В мире количество инфицированных Нр достигает (ориентировочно) 3, 5 -4 млрд. человек, особенно в развивающихся странах Африки, Азии и Латинской Америки. 2. В развитых странах распространенность Нр-инфекции составляет 35 -50%. 3. Распространенность Нр среди неорганизованной популяции Сибири (по г. Новосибирску): (Бессонов П. П. , 1997) 1. Дети до 14 лет – 35%. 2. Молодые люди от 15 до 20 лет – 50%. 3. Взрослые: Мужчины 91% Хрон. гастрит 16, 8% Женщины 88% Хрон. гастрит 28, 2% Язвенная болезнь 12, 1% Язвенная болезнь 4, 5% «Здоровые бактерионосители» 71, 1% «Здоровые бактерионосители» 67, 3%
 Пути инфицирования: 1. Фекально-оральный (основной). 2. Орально-оральный. 3. § Ятрогенный (при введении в желудок гастроскопов, р. Н-метров и т. п. ). Важнейшее значение - внутрисемейное распространение инфекции Нр. § Во внешней среде резервуары Нр-инфекции пока не обнаружены.
Пути инфицирования: 1. Фекально-оральный (основной). 2. Орально-оральный. 3. § Ятрогенный (при введении в желудок гастроскопов, р. Н-метров и т. п. ). Важнейшее значение - внутрисемейное распространение инфекции Нр. § Во внешней среде резервуары Нр-инфекции пока не обнаружены.
 В неблагоприятных условиях существования Нр приобретают кокковидную форму (обычно спиралевидная), у которой резко снижен обмен веществ и редуцирована способность к репродукции (размножению), но повышена устойчивость к неблагоприятным условиям внешней среды. У части Нр обнаружены «островки патогенности» (PAI): Cag. A, Vac. A и Ice. A-гены; однако «ульцерогенных» и «канцерогенных» штаммов Нр в природе не существует.
В неблагоприятных условиях существования Нр приобретают кокковидную форму (обычно спиралевидная), у которой резко снижен обмен веществ и редуцирована способность к репродукции (размножению), но повышена устойчивость к неблагоприятным условиям внешней среды. У части Нр обнаружены «островки патогенности» (PAI): Cag. A, Vac. A и Ice. A-гены; однако «ульцерогенных» и «канцерогенных» штаммов Нр в природе не существует.
 КОНЦЕПЦИЯ взаимоотношений Нр с организмом человека (Я. С. Циммерман, 1998 г. ) Первая «встреча» человека с Нр-инфекцией произошла много тысячелетий (или даже миллионов лет) назад. Нр (в отличие от других микроорганизмов) сумели приспособиться к существованию в резко кислой среде желудка и колонизировали его слизистую оболочку: произошел естественный отбор. Между организмом человека и Нр-инфекцией в процессе эволюции сложились симбионтные взаимоотношения: Нр заняли свою экологическую «нишу» в желудке и комфортно сосуществовали с человеком на протяжении многих тысячелетий в качестве комменсалов ( «сотрапезников» ), не вызывая какихлибо заболеваний: здоровье человека служило гарантией сохранения популяции самих бактерий.
КОНЦЕПЦИЯ взаимоотношений Нр с организмом человека (Я. С. Циммерман, 1998 г. ) Первая «встреча» человека с Нр-инфекцией произошла много тысячелетий (или даже миллионов лет) назад. Нр (в отличие от других микроорганизмов) сумели приспособиться к существованию в резко кислой среде желудка и колонизировали его слизистую оболочку: произошел естественный отбор. Между организмом человека и Нр-инфекцией в процессе эволюции сложились симбионтные взаимоотношения: Нр заняли свою экологическую «нишу» в желудке и комфортно сосуществовали с человеком на протяжении многих тысячелетий в качестве комменсалов ( «сотрапезников» ), не вызывая какихлибо заболеваний: здоровье человека служило гарантией сохранения популяции самих бактерий.
 КОНЦЕПЦИЯ (продолжение) Сложившаяся в желудке сбалансированная микроэкологическая система в последние десятилетия была грубо нарушена в результате массированного воздействия на организм человека неблагоприятных факторов внешней и внутренней среды: Экзогенные факторы Эндогенные факторы Экологические, токсико-химические, медикаментозные (антибиотики, НПВС и др. ), психоэмоциональные, курение, алкоголизм и др. Наследственно-конституциональное предрасположение; снижение факторов иммунологической защиты и др. Изменение популяции эндосимбионтных бактерий с появлением (в результате мутаций) патогенных штаммов Нр с цитотоксическими свойствами (наличие cag. A, vac. A и ice. A-антигенов) и нарас-тающей резистентностью к действию анти-Нрсредств. Развитие вторичных иммунодефицитных состояний с нарастающим дисбалансом в микроэкологической системе желудка Участие патогенных (цитотоксических) штаммов Нр в патогенезе ряда гастродуоденальных заболеваний (ХГ типа В, ЯБ желудка и ДПК, РЖ, MALT-лимфома низкой степени злокачественности).
КОНЦЕПЦИЯ (продолжение) Сложившаяся в желудке сбалансированная микроэкологическая система в последние десятилетия была грубо нарушена в результате массированного воздействия на организм человека неблагоприятных факторов внешней и внутренней среды: Экзогенные факторы Эндогенные факторы Экологические, токсико-химические, медикаментозные (антибиотики, НПВС и др. ), психоэмоциональные, курение, алкоголизм и др. Наследственно-конституциональное предрасположение; снижение факторов иммунологической защиты и др. Изменение популяции эндосимбионтных бактерий с появлением (в результате мутаций) патогенных штаммов Нр с цитотоксическими свойствами (наличие cag. A, vac. A и ice. A-антигенов) и нарас-тающей резистентностью к действию анти-Нрсредств. Развитие вторичных иммунодефицитных состояний с нарастающим дисбалансом в микроэкологической системе желудка Участие патогенных (цитотоксических) штаммов Нр в патогенезе ряда гастродуоденальных заболеваний (ХГ типа В, ЯБ желудка и ДПК, РЖ, MALT-лимфома низкой степени злокачественности).
 КЛАССИФИКАЦИЯ ХГ (Сидней, 1990; Я. С. Циммерман, 1994; Хьюстон, 1996) 1. 2. 3. 4. 5. 6. По этиологии и патогенезу (префикс) ХГ типа А: аутоиммунный (в т. ч. в сочетании с мегалобластной анемией). ХГ типа В: ассоциированный с Нр-инфекцией. ХГ типа АВ: сочетанного происхождения (пангастрит). ХГ типа С: токсико-химический (рефлюкс-гастрит, НПВП-гастрит и др. ). Идиопатический ХГ (с невыясненной этиологией). Особые формы ХГ: а) эозинофильный; б) гранулематозный; в) лимфоцитарный (в т. ч. в сочетании с целиакией); г) радиационный; д) инфекционный (исключая Нр-инфекцию): Нelicobacter heilmanni, цитомегаловирус и др. По топографо-морфологическим особенностям (корень или ядро) 1. По локализации: а) фундальный (тип А); б) антральный (тип В); в) пангастрит (тип АВ). 2. По морфологическим критериям: а) поверхностный; б) интерстициальный; в) атрофический (с легкой, средней степенью и тяжелой атрофией); г) ХГ с кишечной метаплазией (тонко- и толстокишечной).
КЛАССИФИКАЦИЯ ХГ (Сидней, 1990; Я. С. Циммерман, 1994; Хьюстон, 1996) 1. 2. 3. 4. 5. 6. По этиологии и патогенезу (префикс) ХГ типа А: аутоиммунный (в т. ч. в сочетании с мегалобластной анемией). ХГ типа В: ассоциированный с Нр-инфекцией. ХГ типа АВ: сочетанного происхождения (пангастрит). ХГ типа С: токсико-химический (рефлюкс-гастрит, НПВП-гастрит и др. ). Идиопатический ХГ (с невыясненной этиологией). Особые формы ХГ: а) эозинофильный; б) гранулематозный; в) лимфоцитарный (в т. ч. в сочетании с целиакией); г) радиационный; д) инфекционный (исключая Нр-инфекцию): Нelicobacter heilmanni, цитомегаловирус и др. По топографо-морфологическим особенностям (корень или ядро) 1. По локализации: а) фундальный (тип А); б) антральный (тип В); в) пангастрит (тип АВ). 2. По морфологическим критериям: а) поверхностный; б) интерстициальный; в) атрофический (с легкой, средней степенью и тяжелой атрофией); г) ХГ с кишечной метаплазией (тонко- и толстокишечной).
 КЛАССИФИКАЦИЯ ХГ (продолжение) 1. 2. 3. По специфическим морфологическим признакам (суффикс) По выраженности воспалительного процесса в СОЖ: а) незначительный; б) умеренный; в) выраженный (определяются по выраженности лимфоцитарно -плазматической инфильтрации СОЖ). По активности ХГ: а) активность отсутствует; б) легкая; в) средняя; г) высокая степень (определяется по выраженности нейтрофильного компонента в воспалительной инфильтрации СОЖ). По наличию и выраженности контаминации СОЖ Нр: а) отсутствует; б) легкая; в) средняя; г) высокая. По функциональным особенностям (флексия) 1. ХГ с сохраненной (и повышенной) секрецией. 2. ХГ с секреторной недостаточностью.
КЛАССИФИКАЦИЯ ХГ (продолжение) 1. 2. 3. По специфическим морфологическим признакам (суффикс) По выраженности воспалительного процесса в СОЖ: а) незначительный; б) умеренный; в) выраженный (определяются по выраженности лимфоцитарно -плазматической инфильтрации СОЖ). По активности ХГ: а) активность отсутствует; б) легкая; в) средняя; г) высокая степень (определяется по выраженности нейтрофильного компонента в воспалительной инфильтрации СОЖ). По наличию и выраженности контаминации СОЖ Нр: а) отсутствует; б) легкая; в) средняя; г) высокая. По функциональным особенностям (флексия) 1. ХГ с сохраненной (и повышенной) секрецией. 2. ХГ с секреторной недостаточностью.
 Аутоиммунный ХГ (тип А): 8 -10% 1. Этиология неизвестна. 2. Патогенез: выработка аутоантител к париетальным клеткам желудочных желез и (иногда) к внутреннему фактору Касла. 3. Поражается преимущественно фундальный отдел желудка с развитием атрофического ХГ. 4. Секреторная функция желудка угнетена, вплоть до ахлоргидрии и желудочной ахилии (стимуляторы секреции: пентагастрин или гистамин). 5. В 40% случаев сочетается с миелобластной (В 12 -дефицитной) анемией Аддисона-Бирмера.
Аутоиммунный ХГ (тип А): 8 -10% 1. Этиология неизвестна. 2. Патогенез: выработка аутоантител к париетальным клеткам желудочных желез и (иногда) к внутреннему фактору Касла. 3. Поражается преимущественно фундальный отдел желудка с развитием атрофического ХГ. 4. Секреторная функция желудка угнетена, вплоть до ахлоргидрии и желудочной ахилии (стимуляторы секреции: пентагастрин или гистамин). 5. В 40% случаев сочетается с миелобластной (В 12 -дефицитной) анемией Аддисона-Бирмера.
 Бактериальный ХГ (тип В): 35 -80% 1. Этиология: Нр-инфекция. 2. Поражается преимущественно пилороантральный отдел желудка (неатрофический ХГ). 3. Секреторная функция желудка сохранена и даже повышена. 4. В части случаев протекает с эрозиями; сочетается с язвенной болезнью ДПК (гастрит-ассоциированная ЯБ).
Бактериальный ХГ (тип В): 35 -80% 1. Этиология: Нр-инфекция. 2. Поражается преимущественно пилороантральный отдел желудка (неатрофический ХГ). 3. Секреторная функция желудка сохранена и даже повышена. 4. В части случаев протекает с эрозиями; сочетается с язвенной болезнью ДПК (гастрит-ассоциированная ЯБ).
 Токсико-химический ХГ (тип С): 5 -10% 1. Рефлюкс-гастрит оперированного (культя желудка) и неоперированного желудка (при дуодено-гастральном рефлюксе). 2. Медикаментозный ХГ (в основном: НПВП-гастрит, или НПВП-гастропатия). 3. Профессиональный ХГ воздействия различных вредностей). (токсико-химические производственных 4. Курение, алкоголь (? ). 5. Чаще поражается антрум, реже – тело желудка.
Токсико-химический ХГ (тип С): 5 -10% 1. Рефлюкс-гастрит оперированного (культя желудка) и неоперированного желудка (при дуодено-гастральном рефлюксе). 2. Медикаментозный ХГ (в основном: НПВП-гастрит, или НПВП-гастропатия). 3. Профессиональный ХГ воздействия различных вредностей). (токсико-химические производственных 4. Курение, алкоголь (? ). 5. Чаще поражается антрум, реже – тело желудка.
 Особые формы ХГ: 1% 1. Эозинофильный (при аллергических заболеваниях, пищевой аллергии, паразитозах). 2. Гранулематозный (Крон-гастрит – при болезни Крона; саркоидоз; гранулематоз Вегенера; инородные тела в желудке). 3. Лимфоцитарный (при иммунопатологической реакции СОЖ на Нр-инфекцию (? ); в части случаев ассоциируется с целиакией (глютеновой энтеропатией). 4. 5. Радиационный (при лучевых поражениях). Инфекционный (исключая Нр): Helicobacter heilmanni; цитомегаловирус, патогенные грибы (Candida).
Особые формы ХГ: 1% 1. Эозинофильный (при аллергических заболеваниях, пищевой аллергии, паразитозах). 2. Гранулематозный (Крон-гастрит – при болезни Крона; саркоидоз; гранулематоз Вегенера; инородные тела в желудке). 3. Лимфоцитарный (при иммунопатологической реакции СОЖ на Нр-инфекцию (? ); в части случаев ассоциируется с целиакией (глютеновой энтеропатией). 4. 5. Радиационный (при лучевых поражениях). Инфекционный (исключая Нр): Helicobacter heilmanni; цитомегаловирус, патогенные грибы (Candida).
 Клиника ХГ 1. Латентное течение (около 50%). 2. Клинически манифестные диспепсический синдромы). формы (болевой, 3. Вовлечение в патологический процесс других органов пищеварения (кишечник, гепатобилиарная система, поджелудочная железа) с типичной симптоматикой этих болезней.
Клиника ХГ 1. Латентное течение (около 50%). 2. Клинически манифестные диспепсический синдромы). формы (болевой, 3. Вовлечение в патологический процесс других органов пищеварения (кишечник, гепатобилиарная система, поджелудочная железа) с типичной симптоматикой этих болезней.
 Диагностика ХГ 1. Тщательно собранный анамнез. 2. Исследование функции желудка: секреторной (аспирационнозондовый метод; внутрижелудочная р. Н-метрия), моторноэвакуаторной (электрогастрография, динамическое сканирование желудка после приема «пробного завтрака» с радиационной меткой). 3. Инструментальная диагностика: а) рентгенография и –скопия желудка; б) гастроскопия желудка с прицельной биопсией (антрум, тело); в) гистологическое (морфологическое) исследование биоптатов СОЖ (основной метод диагностики).
Диагностика ХГ 1. Тщательно собранный анамнез. 2. Исследование функции желудка: секреторной (аспирационнозондовый метод; внутрижелудочная р. Н-метрия), моторноэвакуаторной (электрогастрография, динамическое сканирование желудка после приема «пробного завтрака» с радиационной меткой). 3. Инструментальная диагностика: а) рентгенография и –скопия желудка; б) гастроскопия желудка с прицельной биопсией (антрум, тело); в) гистологическое (морфологическое) исследование биоптатов СОЖ (основной метод диагностики).
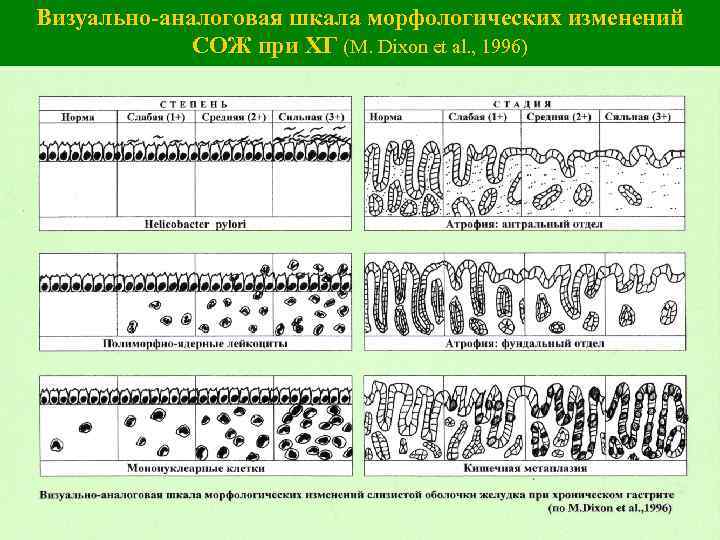 Визуально-аналоговая шкала морфологических изменений СОЖ при ХГ (M. Dixon et al. , 1996)
Визуально-аналоговая шкала морфологических изменений СОЖ при ХГ (M. Dixon et al. , 1996)
 Лечение ХГ типа А 1. Иммуносупрессоры и иммуномодуляторы: преднизолон, метипред, будесонид; нуклеинат натрия, имунофан, тактивин. 2. Антигистаминные препараты: фенкарол, диазолин, супрастин и др. 3. Антиоксиданты: антиокс, дибунол, альфа-токоферол-ацетат (витамин Е) и др. 4. Гастропротекторы и стимуляторы метаболических процессов в СОЖ: метилурацил, рибоксин, сукральфат, де-нол; масло облепихи; аскорбиновая и никотиновая кислота, кокарбоксилаза, пиридоксин (витамин В 6), цианокобаламин (витамин В 12) - при миелобластной анемии. 5. Заместительная терапия (при ахлоргидрии и ахилии): пепсидил, сугаст-2, креон, мезим-форте и др. 6. Регуляторы моторики: мотилиум, церукал, дебридат.
Лечение ХГ типа А 1. Иммуносупрессоры и иммуномодуляторы: преднизолон, метипред, будесонид; нуклеинат натрия, имунофан, тактивин. 2. Антигистаминные препараты: фенкарол, диазолин, супрастин и др. 3. Антиоксиданты: антиокс, дибунол, альфа-токоферол-ацетат (витамин Е) и др. 4. Гастропротекторы и стимуляторы метаболических процессов в СОЖ: метилурацил, рибоксин, сукральфат, де-нол; масло облепихи; аскорбиновая и никотиновая кислота, кокарбоксилаза, пиридоксин (витамин В 6), цианокобаламин (витамин В 12) - при миелобластной анемии. 5. Заместительная терапия (при ахлоргидрии и ахилии): пепсидил, сугаст-2, креон, мезим-форте и др. 6. Регуляторы моторики: мотилиум, церукал, дебридат.
 Лечение ХГ типа В § Эрадикация Нр-инфекции: Омепразол 20 мг 2 раза + Кларитромицин 500 мг 2 раза + Амоксициллин 1000 мг 2 раза или Метронидазол 500 мг 2 -3 раза 7 дней Контроль эффективности: через 4 -6 недель.
Лечение ХГ типа В § Эрадикация Нр-инфекции: Омепразол 20 мг 2 раза + Кларитромицин 500 мг 2 раза + Амоксициллин 1000 мг 2 раза или Метронидазол 500 мг 2 -3 раза 7 дней Контроль эффективности: через 4 -6 недель.
 Лечение ХГ типа С 1. При НПВП-гастропатии: а) мизопростол (простагландин Е 1) 200 мкг 4 раза в день (800 мкг/сут), 3 -4 недели; б) ИПП: омепразол по 20 мг 2 раза в день, рабепразол по 10 мг 2 раза в день и др. , 3 -4 недели; в) даларгин по 1 мг внутримышечно 2 раза в день, 3 -4 недели; г) гастропротекторы: сукральфат по 1000 мг 3 раза в день; де-нол 120 мг 4 раза в день, 3 -4 недели. 2. При рефлюкс-гастрите: а) урсофальк (урсосан) – связывание «детергентов» (желчные кислоты, лизолецитин); б) гастропротекторы (сукральфат, де-нол); в) прокинетики (мотилиум, церукал) по 10 мг 3 -4 раза в день, 3 -4 недели
Лечение ХГ типа С 1. При НПВП-гастропатии: а) мизопростол (простагландин Е 1) 200 мкг 4 раза в день (800 мкг/сут), 3 -4 недели; б) ИПП: омепразол по 20 мг 2 раза в день, рабепразол по 10 мг 2 раза в день и др. , 3 -4 недели; в) даларгин по 1 мг внутримышечно 2 раза в день, 3 -4 недели; г) гастропротекторы: сукральфат по 1000 мг 3 раза в день; де-нол 120 мг 4 раза в день, 3 -4 недели. 2. При рефлюкс-гастрите: а) урсофальк (урсосан) – связывание «детергентов» (желчные кислоты, лизолецитин); б) гастропротекторы (сукральфат, де-нол); в) прокинетики (мотилиум, церукал) по 10 мг 3 -4 раза в день, 3 -4 недели


