Язвенная болезнь.ppt
- Количество слайдов: 25

Я. С. Циммерман, 2007 г. ЯЗВЕННАЯ БОЛЕЗНЬ

ЯЗВЕННАЯ БОЛЕЗНЬ Определение (дефиниция): Язвенная болезнь (ЯБ) - это системное многофакторное, наследственно детерминированное гастроэнтерологическое заболевание, характеризующееся хроническим полициклическим течением со сменой рецидивов и ремиссий и общей патоморфологической особенностью - образованием одиночного (как правило) язвенного дефекта в тех отделах слизистой оболочки гастродуоденальной зоны, которые «омываются» активным желудочным соком. К. Schwartz (1910): «Нет кислоты (хлористоводородной) - нет ЯБ» . G. N. J. Tytgat (1995): «Нет Helicobacter руlоri (Нр) - нет Нр-ассоциированной ЯБ» .

ЭТИОЛОГИЯ И ПАТОГЕНЕЗ ЯЗВЕННОЙ БОЛЕЗНИ I. II. Этиология ЯБ до сих пор не до конца установлена. Патогенез ЯБ: 1. Экзогенные (внешнесредовые) факторы: а) Helicobacter pylori (Нр)-инфекция (колонизация СОЖ и очагов желудочной метаплазии в ДПК); б) психоэмоциональные стрессовые воздействия с включением психосоматических механизмов патогенеза; в) метерологические факторы, особенно в переходные времена года (осень, весна); г) курение. 2. Эндогенные (внутренние) факторы: а) наследственная предрасположенность; б) ацидопептический «агрессивный» фактор; в) стойкий иммунологический дисбаланс с развитием вторичного иммунодефицита; г) активация процессов свободнорадикального окисления липидов (СРОЛ). Под влиянием внешних «возмущающих» воздействий при наличии внутренних предраспалагающих факторов (отягощенная по ЯБ наследственность, иммунодефицитные состояния и т. п. ) происходит нарушение ( «срыв» ) механизмов адаптивной регуляции и саморегуляции на различных уровнях, начиная с гастродуоденальной системы саморегуляции и кончая корково-подкорковыми образованиями головного мозга.

Helicobacter pylori

Непосредственными ( «местными» ) факторами патогенеза ЯБ являются: 1. Активация «факторов агрессии» : а) ацидопептическая активность; б) колонизация СОЖ и очагов желудочной метаплазии в ДПК Нр-инфекцией; в) вегетативная дистония с гиперпарасимпатикотонией; г) гипергастринемия; д) увеличение массы обкладочных клеток (МОК); е) активация процессов СРОЛ (ПОЛ); ж) гастродуоденальная дисмоторика. 2. Ослабление «факторов защиты» : а) повреждение слизисто-бикарбонатного барьера СОЖ и ДПК; б) нарушение процессов физиологической регенерации СОЖ и ДПК; в) ухудшение кровоснабжения (нарушение микроциркуляции) СОЖ и ДПК; г) нарушение дуоденального тормозного механизма желудочной секреции.
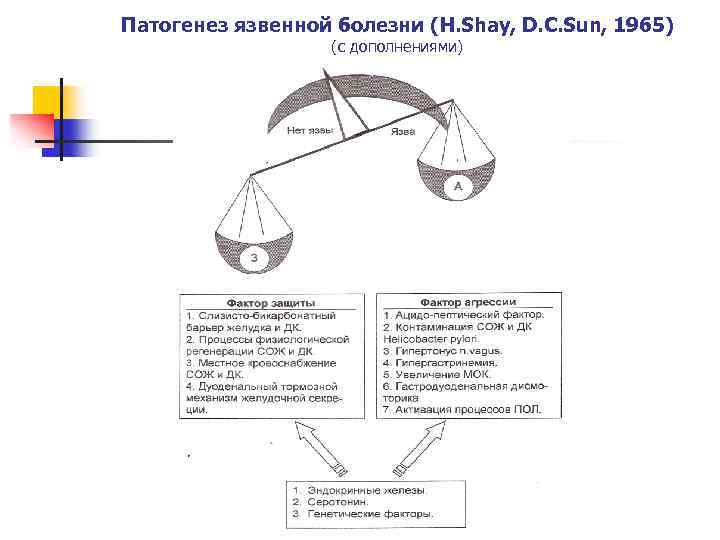
Патогенез язвенной болезни (H. Shay, D. C. Sun, 1965) (с дополнениями)
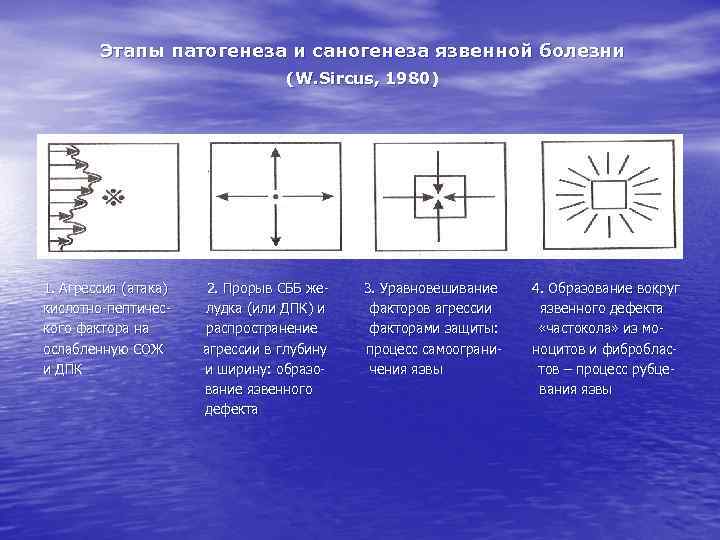
Этапы патогенеза и саногенеза язвенной болезни (W. Sircus, 1980) 1. Агрессия (атака) кислотно-пептического фактора на ослабленную СОЖ и ДПК 2. Прорыв СББ желудка (или ДПК) и распространение агрессии в глубину и ширину: образование язвенного дефекта 3. Уравновешивание факторов агрессии факторами защиты: процесс самоограничения язвы 4. Образование вокруг язвенного дефекта «частокола» из моноцитов и фибробластов – процесс рубцевания язвы

МАРКЕРЫ НАСЛЕДСТВЕННОЙ ОТЯГОЩЕННОСТИ ПО ЯЗВЕННОЙ БОЛЕЗНИ 1. Клинико-генеалогический анализ (изучение родословной с выявлением больных ЯБ среди кровных родственников первой степени родства). 2. Определение группы крови системы АВО, резус-принадлежности, фенотипов наследственного полиморфизма (по Lewis) 3. Выявление «несекреторного статуса» (неспособности выделять со слюной групповые агглютиногены крови системы АВН). 4. Наличие гиперпепсиногенемии – 1. 5. Определение генетически обусловленного увеличения массы обкладочных клеток (МОК). 6. Наличие врожденного дефицита альфа-1 -антитрипсина (а-1 -АТ) и альфа-2 -макроглобулина (а-2 -МГ) – основных протекторов СОЖ и ДПК от ацидопептической агрессии. 7. Выявление определенных антигенов гистосовместимости системы HLA: А 10 и В 5, а также перекрестно реагирующих с ними В 15 и В 35. 8. Врожденные нарушения в составе желудочной и дуоденальной слизи (дефицит фукозы, гликозаминогликанов и хондроитинсульфатов) 9. Индивидуальные особенности дерматоглифики (кожного узора на «подушечках» пальцев и ладонях).

Психосоматические факторы патогенеза язвенной болезни 1. Почти во всех случаях ЯБ удается установить значимую психотравму, предшествующую развитию ЯБ. 2. Наиболее частые психогенные факторы: высокие эмоциональные нагрузки на рабочем месте, семейные конфликты, полиморфные психогении. 3. У большинства (56%) больных ЯБ определяются дефекты воспитания в детстве (гипоопека, неполная семья и т. п. ), признаки эмоциональной (у 72%) и социальной (у 46%) дезадаптации, акцентуация личности (у 50%). 4. В 80% случаев выявлена зависимость ЯБ от психического фактора, а показатель соматизации переживаний достигает 52%.

Иммунный статус больных язвенной болезнью У большинства больных ЯБ выявлены изменения иммунного статуса , харак-терные для комбинированных форм вторичного иммунодефицита с преимущественным нарушением Тклеточного звена иммунитета и функции фагоци-тирующих клеток (неэффективность процессов дезинтеграции антигенов в фагоцитирующих клетках).

Концепция патогенеза язвенной болезни (Я. С. Циммерман, 1994) Массированное воздействие на организм человека различных внешнесредо-вых этиологических факторов и их сочетаний при наличии наследственно-конституциолальных и других предрасполагающих факторов «Срыв» местных гастродуоденальной системы механизмов саморегуляции автономной (гастродуоденохолангиопанкреатической) Нарушение взаимосвязей и синхронизации основных функций гастродуоденальной системы (секреторной, двигательной, трофической и др. ) «Агрессия» кислотно-пептического фактора на ограниченном участке гастродуоденальной слизистой с пониженной резистентностью (микротромбоз; ишемия; повреждение СОЖ или ДПК Нр; +-ионов и др. ) с образованием одиночного (как ретродиффузия Н правило) язвенного дефекта Постоянная (перманентная) сигнализация (импульсация) из очага поражения (язва) в вышележащие уровни адаптивной регуляции, осуществляющие контроль за деятельностью висцеральных систем

Концепция патогенеза язвенной болезни (продолжение) Мобилизация механизмов саногенеза, обеспечивающих самоограни-чение язвенного дефекта, а затем – его рубцевание и предупреж-дающих возможность образования новых гастродуоденальных язв Становление патологических регуляторных взаимоотношений в гастродуоденальной системе, обусловливающих её ненадежность Развитие рецидивов язвенного процесса в гастродуоденальной слизистой при очередном воздействии неблагоприятных факторов внешней среды (психоэмоциональный стресс, реинфекция Helicobacter pylori, резкие колебания метеоусловий, характерные для осени и весны и т. п. )

МЕТОДЫ ДИАГНОСТИКИ ЯЗВЕННОЙ БОЛЕЗНИ 1. Анамнез (характерная структура болевого и 2. Объективный статус: симптомы локальной 3. Рентгенодиагностика: «прямой признак» - симптом диспепсического синдромов; суточный ритм болей; сезонность рецидивов ЯБ: осень, весна) и т. п. перкуторной (симптом Менделя) и пальпаторной болезненности в эпигастрии. «ниши» (контурная «ниша» , «рельеф-ниша» ); косвенные: «воспалительный вал» в окружности язвы; конвергенция складок к язвенному дефекту; симптом «указующего перста» (де Кервена); рубцово-язвенная деформация желудка и/или ДПК.

МЕТОДЫ ДИАГНОСТИКИ ЯЗВЕННОЙ БОЛЕЗНИ (продолжение) 4. Эндоскопия: визуальная характеристика язвы и окружающей её слизистой; по показаниям - прицельная биопсия. 5. Внутрижелудочная p. H-метрия: определение состояния кислотообразующей функции желудка. 6. Электрогастрография: регистрация моторики желудка, динамическое сканирование желудка после приема пищи с радиоактивной меткой. 7. Выявление Helicobacter pylori (дыхательный тест, определение Нр в кале (ПЦР), в биоптатах СОЖ и ДПК (морфологический метод), быстрый уреазный тест.

КЛАССИФИКАЦИЯ ГАСТРОДУОДЕНАЛЬНЫХ ЯЗВ (Я. С. Циммерман, 2000) По этиологии и патогенезу 1. ЯБ желудка и ДПК (первичная ЯБ): а) Нр-зависимая форма ЯБ; б) Нр-независимая форма ЯБ. 2. Симптоматические (вторичные) гастродуоденальные язвы: а) стрессовые; б) эндокринные; в) дисциркуляторно-гипоксические; г) токсические; . д) медикаментозные; е) прочие ( «гепатогенные» , «панкреатогенные» и др. ) По клинико-патогенетическим особенностям 1. Пилородуоденальная ЯБ. 2. Медиогастральная ЯБ.

1. 2. 3. 4. По клинико-морфологическим особенностям Хроническая рецидивирующая язва желудка и ДПК (преимущественно при ЯБ). Острые гастродуоденальные язвы (преимущественно симптоматические). Рубцовая послеязвенная деформация желудка и ДПК. ЯБ, связанная с хроническим гастритом или гастродуоденитом, ассоциированными с Нр ( «гастритассоциированная ЯБ» ). По локализации 1. Желудочная язва (кардиальный и субкардиальный отделы; антрум и пилорический канал; малая кривизна, большая кривизна; передняя стенка, задняя стенка). 2. Дуоденальная язва: луковичная (передняя стенка, задняя стенка; большая кривизна, малая кривизна); внелуковичная (выше или ниже БДС). 3. Сочетанные язвы: двойные (желудок, ДПК); множественные (симптоматические) язвы.

1. 2. 3. 1. 2. По клинико-функциональным особенностям Болевой синдром (типичный, атипичный; суточный ритм; сезонность). Диспепсический синдром (выраженность; симптом «ацидизма» , отсутствует). Функциональный синдром (характер и выраженность секреторных и двигательных расстройств желудка и ДПК). По стадиям и фазам Активная стадия: фазы - острая, подострая, неполной клинической ремиссии. Неактивная стадия: фаза полной клиникоанатомической ремиссии.

По тяжести течения 1. Легкого течения. 2. Средней тяжести. 3. Тяжелого течения. 1. 2. 3. 4. 5. 6. Осложнения Профузное гастродуоденальное язвенное кровотечение. Пенетрация язвы в соседние органы. Перфорация язвы. Пилородуоденальный рубцово-язвенный стеноз (компенсиро-ванный; субкомпенсированный; декомпенсированный). Перивисцериты (перигастрит, перидуоденит). Малигнизация желудочной язвы.

Лечение язвенной болезни 1. Современные антисекреторные средства а) Блокаторы Н 2 -рецепторов гистамина (ранитидин, фамотидин) – Б-Н 2 РГ. б) Ингибиторы «протонной помпы» (ИПП): омепразол, лансопразол, пантопразол, рабепразол, эзомепразол. 2. Вспомогательные антисекреторные средства а) Блокаторы ацетилхолиновых рецепторов (атропин, метацин, хлорозил, бускопан, гастроцепин). б) Антациды (маалокс, фосфалюгель, альмагель и т. п. ).

СОВРЕМЕННЫЕ АНТИСЕКРЕТОРНЫЕ СРЕДСТВА 1. Блокаторы ацетилхолиновых рецепторов (М 3, M 1) а) гастроцепин (пиренцепин дигидрохлорид): по 50 мг 2 paзa в день, З-4 недели; б) теленцепин - по 50 мг 2 раза в день; в) бускопан – по 10 мг 2 раза в день. 2. Блокаторы Н 2 -гистаминовых рецепторов а) циметидин (тагалет): по 200 мг 3 раза в день и перед сном (800 мг/сут. ) б) ранитидин (гистак): по 150 мг утром и вечером (300 мг/сут. ) в) фамотидин (квамател): по 20 мг 2 раза в день (40 мг/сут. ) 3. Ингибиторы "протонной помпы" (фермента Н+, К+-АТФазы): а) омепразол - по 20 мг перед сном; б) лансопразол - по 30 мг на ночь; в) пантопразол - по 40 мг перед сном; г) рабепразол (париет) - по 10 мг утром; д) эзомепразол (нексиум) - по 20 мг.
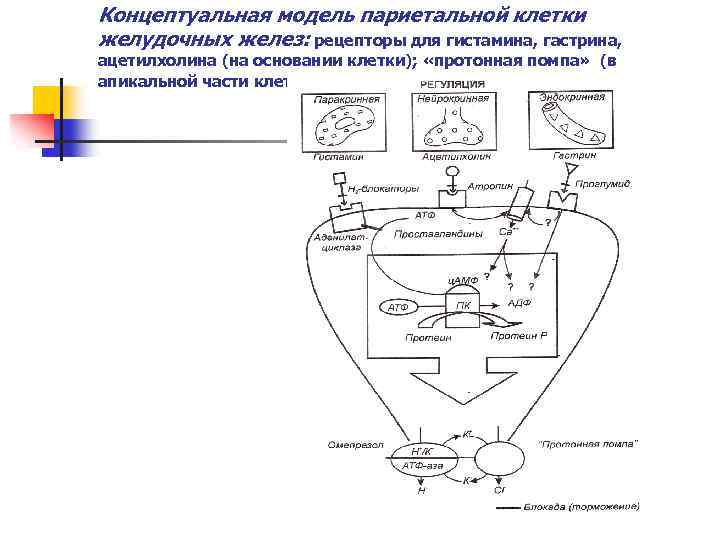
Концептуальная модель париетальной клетки желудочных желез: рецепторы для гистамина, гастрина, ацетилхолина (на основании клетки); «протонная помпа» (в апикальной части клетки).

Лечение ЯБ, ассоциированной с Helicobacter pylori-инфекцией 1. Терапия «первой линии» (тройные схемы эрадикации Нр): ИПП (омепразол 20 мг 2 раза в день); кларитромицин (500 мг 2 раза в день); амоксициллин (1000 мг 2 раза в день) или метронидазол (тинидазол) по 750 мг 2 раза в день. Курс - 7 дней. 2. Терапия «второй линии» (квадротерапия): ИПП + де-нол (вентрисол, бисмофальк) – по 120 мг 4 раза в день (4 недели) + тетрациклин (по 750 мг 2 раза в день) или доксициклин (по 100 мг 4 раза в день) + фуразолидон (по 200 мг 2 раза в день), курс 7 дней. Не следует включать в квадротерапию антимикробные препараты, использовавшиеся в терапии «первой линии» . 3. Альтернативные схемы эрадикации Нр (с рифабутином, азитромицином, рокситромицином, левофлоксацином, спарфлоксацином, нитазоксанидом и др. ) Контроль эффективности: не ранее, чем через 4 недели после окончания курса лечения. Нижняя граница эффективной эрадикации Нр – более 80%.

Рекомендации по преодолению вторичной резистентности НР к схемам эрадикации 1. Включение в схемы эрадикации Нр новых антибиотиков (в качестве альтернативы кларитромицину): макролиды – азитромицин, рокситромицин, спирамицин; фторхино-лоны – левофлоксацин, спарфлоксацин; нитротиазол-амидов – нитазоксазид; из группы рифампицина – рифабутин. Все эти антибиотики рекомендуется сочетать с ИПП (омепразол и его аналоги). 2. Вместо дорогостоящего определения чувствительности Нр к антибиотикам целесообразно учитывать наличие «независимых предикторов» безуспешной эрадикации Нр: - высокая плотность контаминации СОЖ Нр; - Нр-инфекция в полости рта; - возраст после 40 -45 лет; - курение.

Другие методы преодоления вторичной резистентности Helicobacter pylori к проводимому лечению 1. При наличии отклонений в психической сфере больных ЯБ: а) назначение ноотропного препарата пирацетама (назначают по 400 мг 3 раза в день, 3 -4 недели); б) при тревожно-депрессивном синдроме – антидепрессант коаксил (12, 5 мг 3 раза в день, 6 -8 недель и более); в) психотерапевтические воздействия. 2. При вторичном иммунодефиците у больных ЯБ: а) имунофан (0, 005%-1 мл в/м, через день, № 10); б) тактивин (0, 01%-1 мл подкожно, через день, № 10); в) комплекс витаминов и микроэлементов – олиговит (по 1 капс. в день, 3 -4 недели). 3. Симптоматическая терапия: а) при спастических запорах: миотропные спазмолитики (дицетел, дюспаталин, дротаверин, метеоспазмил и др. ); б) пробиотики и пребиотики (бифиформ, линекс, лактулоза-дюфалак, хилак-форте).

Усовершенствованный комплекс для повышения эффективности лечения язвенной болезни 1. Омепразол (омез) Амоксициллин дней Кларитромицин Пирацетам недели -по 20 мг 2 раза в день -по 1000 мг 2 раза в день 7 -10 -по 500 мг 2 раза в день -по 400 мг (капс. ) 3 раза в день 3 2. Лансопразол (ланзап) –по 30 мг 2 раза в день Метронидазол -по 500 мг 3 раза в день дней Кларитромицин -по 500 мг 2 раза в день Пирацетам -по 400 мг 3 раза в день недели 3. Омепразол (омез) Амоксициллин дней Тинидазол -по 20 мг 2 раза в день -по 1000 мг 2 раза в день -по 500 мг 3 раза в день 7 -10 3 7 -10
Язвенная болезнь.ppt