Хрон. панкреатит.ppt
- Количество слайдов: 20
 Я. С. Циммерман, 2007 г. ХРОНИЧЕСКИЙ ПАНКРЕАТИТ
Я. С. Циммерман, 2007 г. ХРОНИЧЕСКИЙ ПАНКРЕАТИТ
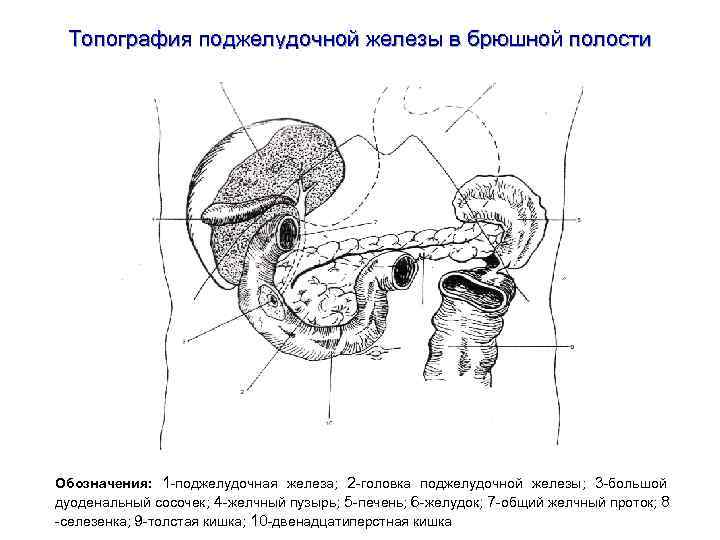 Топография поджелудочной железы в брюшной полости Обозначения: 1 -поджелудочная железа; 2 -головка поджелудочной железы; 3 -большой дуоденальный сосочек; 4 -желчный пузырь; 5 -печень; 6 -желудок; 7 -общий желчный проток; 8 -селезенка; 9 -толстая кишка; 10 -двенадцатиперстная кишка
Топография поджелудочной железы в брюшной полости Обозначения: 1 -поджелудочная железа; 2 -головка поджелудочной железы; 3 -большой дуоденальный сосочек; 4 -желчный пузырь; 5 -печень; 6 -желудок; 7 -общий желчный проток; 8 -селезенка; 9 -толстая кишка; 10 -двенадцатиперстная кишка
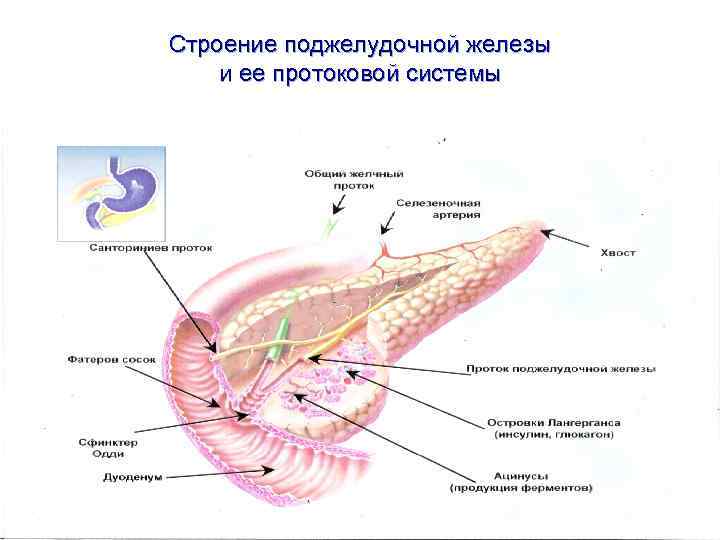 Строение поджелудочной железы и ее протоковой системы
Строение поджелудочной железы и ее протоковой системы
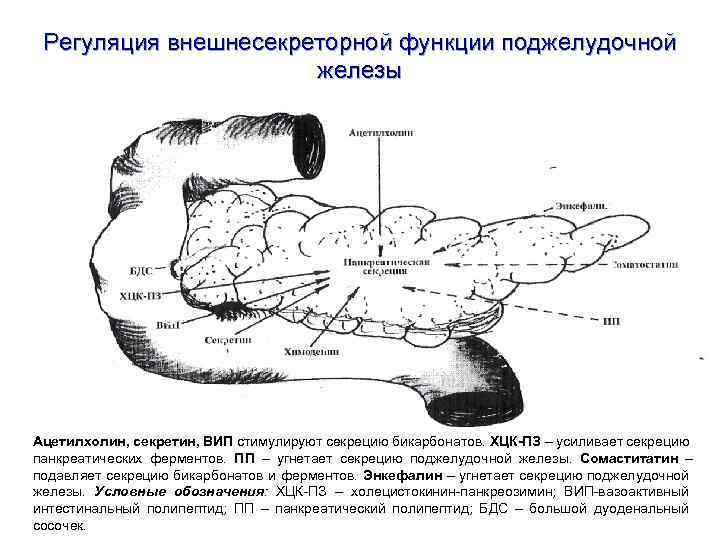 Регуляция внешнесекреторной функции поджелудочной железы Ацетилхолин, секретин, ВИП стимулируют секрецию бикарбонатов. ХЦК-ПЗ – усиливает секрецию панкреатических ферментов. ПП – угнетает секрецию поджелудочной железы. Сомаститатин – подавляет секрецию бикарбонатов и ферментов. Энкефалин – угнетает секрецию поджелудочной железы. Условные обозначения: ХЦК-ПЗ – холецистокинин-панкреозимин; ВИП-вазоактивный интестинальный полипептид; ПП – панкреатический полипептид; БДС – большой дуоденальный сосочек.
Регуляция внешнесекреторной функции поджелудочной железы Ацетилхолин, секретин, ВИП стимулируют секрецию бикарбонатов. ХЦК-ПЗ – усиливает секрецию панкреатических ферментов. ПП – угнетает секрецию поджелудочной железы. Сомаститатин – подавляет секрецию бикарбонатов и ферментов. Энкефалин – угнетает секрецию поджелудочной железы. Условные обозначения: ХЦК-ПЗ – холецистокинин-панкреозимин; ВИП-вазоактивный интестинальный полипептид; ПП – панкреатический полипептид; БДС – большой дуоденальный сосочек.
 Хронический панкреатит (ХП) ХП – это группа воспалительных заболеваний поджелудочной железы (ПЖ) различной этиологии, характеризующихся фазово -прогрессирующим течением с периодичес-кими приступами острого панкреатита, ответственного за рецидивирующую боль, фокальными повреждениями (некрозами) ее ткани с последующей заменой фиброзной тканью и нарастающей в течение ряда лет внешнесекреторной и (не всегда) инкреторной недостаточностью. Определение (дефиниция): РАСПРОСТРАНЕННОСТЬ ХП Примерно (точных данных нет) 10 случаев ХП на 100 тыс. населения В стационарах: 3, 5 – 4 случая на 100 тыс. населения
Хронический панкреатит (ХП) ХП – это группа воспалительных заболеваний поджелудочной железы (ПЖ) различной этиологии, характеризующихся фазово -прогрессирующим течением с периодичес-кими приступами острого панкреатита, ответственного за рецидивирующую боль, фокальными повреждениями (некрозами) ее ткани с последующей заменой фиброзной тканью и нарастающей в течение ряда лет внешнесекреторной и (не всегда) инкреторной недостаточностью. Определение (дефиниция): РАСПРОСТРАНЕННОСТЬ ХП Примерно (точных данных нет) 10 случаев ХП на 100 тыс. населения В стационарах: 3, 5 – 4 случая на 100 тыс. населения
 Этиологическая классификация форм хронического панкреатита «TIGAR-O» 1. 2. 3. 4. 5. 6. Toxic-metabolic (токсико-метаболический ХП): алкоголизм, курение, лекарственные повреждения; гиперкальциемия, гиперлипидемия. Idiopathic (идиопатический ХП) – неизвестного происхождения. Genetic (наследственный ХП) с аутосомно-доминантным (мутация гена катионного трипсиногена) и аутосомно-рецессивным (мутация гена муковисцидоза) типом наследования. Autoimmuna (аутоиммунный ХП) – изолированный или синдромный (при наличии других заболеваний аутоиммунной природы: болезнь Шёгрена и т. п. ). Recurrent and severe acute pancreatitis (рецидивирующий постнекротический ХП и острый панкреатит тяжелого течения); в эту группу включены также ишемический и радиационный ХП. Obstructive (обструктивный ХП) с нарушенным оттоком панкреатического сока (гипертонус сфинктера Одди; папиллит и папиллостеноз, вколоченный камень ампулы БДС, рак БДС или головки ПЖ; посттравматический рубец с вовлечением панкреатических протоков и др. ).
Этиологическая классификация форм хронического панкреатита «TIGAR-O» 1. 2. 3. 4. 5. 6. Toxic-metabolic (токсико-метаболический ХП): алкоголизм, курение, лекарственные повреждения; гиперкальциемия, гиперлипидемия. Idiopathic (идиопатический ХП) – неизвестного происхождения. Genetic (наследственный ХП) с аутосомно-доминантным (мутация гена катионного трипсиногена) и аутосомно-рецессивным (мутация гена муковисцидоза) типом наследования. Autoimmuna (аутоиммунный ХП) – изолированный или синдромный (при наличии других заболеваний аутоиммунной природы: болезнь Шёгрена и т. п. ). Recurrent and severe acute pancreatitis (рецидивирующий постнекротический ХП и острый панкреатит тяжелого течения); в эту группу включены также ишемический и радиационный ХП. Obstructive (обструктивный ХП) с нарушенным оттоком панкреатического сока (гипертонус сфинктера Одди; папиллит и папиллостеноз, вколоченный камень ампулы БДС, рак БДС или головки ПЖ; посттравматический рубец с вовлечением панкреатических протоков и др. ).
 РАБОЧАЯ КЛАССИФИКАЦИЯ ХРОНИЧЕСКОГО ПАНКРЕАТИТА (Я. С. Циммерман; 1995, 2002) По этиологии и патогенезу 1. Первичные формы ХП: 1) алкогольный (при хроническом алкоголизме); 2) наследственный (при мутациях гена катионного трипсиногена, при мутациях гена муковисцидоза, при врожденных аномалиях ПЖ и ее протоковой системы); 3) тропический (квашиоркор: болезнь детей в зоне тропиков при хроническом белковом голодании); 4) лекарственный (при приеме панкреатотропных лекарств); 5) аутоимунный ХП; 6) метаболи. ХП ческий (при гиперпаратиреоидизме, при первичной гипер- и дислипидемии); 7) идиопатический ХП (неизвестной этиологии). 2. Вторичные формы ХП: 1) билиарнозависимый (при заболеваниях билиарной системы: хроническом бескаменном и калькулезном холецистите, постхолецистэктомическом синдроме); 2) при патологических процессах в ДПК (язвенная болезнь, особенно с постбульбарной дуоденальной локализацией язвы и ее пенетрацией в ПЖ; при парапапиллярном дивертикуле ДПК); 3) инфекционный (при вирусных гепатитах, инфекционном мононуклеозе, цитомегаловирусной инфекции и эпидемическом паротите); 4) ишемический (при атеросклерозе брюшной аорты и ее ветвей); 5) травматический (при травматизации ткани ПЖ, питающих ее кровеносных сосудов, БДС, конечных отделов холедоха и вирсунгова протока); 6) радиационный ХП (при проникающей радиации).
РАБОЧАЯ КЛАССИФИКАЦИЯ ХРОНИЧЕСКОГО ПАНКРЕАТИТА (Я. С. Циммерман; 1995, 2002) По этиологии и патогенезу 1. Первичные формы ХП: 1) алкогольный (при хроническом алкоголизме); 2) наследственный (при мутациях гена катионного трипсиногена, при мутациях гена муковисцидоза, при врожденных аномалиях ПЖ и ее протоковой системы); 3) тропический (квашиоркор: болезнь детей в зоне тропиков при хроническом белковом голодании); 4) лекарственный (при приеме панкреатотропных лекарств); 5) аутоимунный ХП; 6) метаболи. ХП ческий (при гиперпаратиреоидизме, при первичной гипер- и дислипидемии); 7) идиопатический ХП (неизвестной этиологии). 2. Вторичные формы ХП: 1) билиарнозависимый (при заболеваниях билиарной системы: хроническом бескаменном и калькулезном холецистите, постхолецистэктомическом синдроме); 2) при патологических процессах в ДПК (язвенная болезнь, особенно с постбульбарной дуоденальной локализацией язвы и ее пенетрацией в ПЖ; при парапапиллярном дивертикуле ДПК); 3) инфекционный (при вирусных гепатитах, инфекционном мононуклеозе, цитомегаловирусной инфекции и эпидемическом паротите); 4) ишемический (при атеросклерозе брюшной аорты и ее ветвей); 5) травматический (при травматизации ткани ПЖ, питающих ее кровеносных сосудов, БДС, конечных отделов холедоха и вирсунгова протока); 6) радиационный ХП (при проникающей радиации).
 3. 4. По клиническим особенностям Болевой ХП: а) с интенсивной рецидивирующей болью; б) с умеренной постоянной (монотонной) болью. Псевдотуморозный ( «головочный» ) ХП: а) с подпеченочным холестазом и желтухой; б) с вторичной хронической дуоденальной непроходимостью (ХДН). Безболевой ХП (с экзокринной и/или эндокринной недостаточностью ПЖ). Латентный ХП. 1. 2. 3. 4. По морфологическим особенностям Кальцифицирующий ХП. Обструктивный ХП. Инфильтративно-фиброзный ( «воспалительный» ) ХП. Индуративный (фиброзно-склеротический) ХП. 1. 2. По функциональным особенностям 1. С нарушением экзокринной функции ПЖ: а) гиперсекреторный (гиперферментный) тип; б) гипосекреторный (гипоферментный) тип (компенсированный, декомпенсированный); в) обтурационный; г) дуктулярный тип секреции ПЖ. 2. С нарушением инкреторной функции ПЖ: а) гиперинсулинизм; б) гипофункция инсулярного аппарата ПЖ (панкреатический сахарный диабет).
3. 4. По клиническим особенностям Болевой ХП: а) с интенсивной рецидивирующей болью; б) с умеренной постоянной (монотонной) болью. Псевдотуморозный ( «головочный» ) ХП: а) с подпеченочным холестазом и желтухой; б) с вторичной хронической дуоденальной непроходимостью (ХДН). Безболевой ХП (с экзокринной и/или эндокринной недостаточностью ПЖ). Латентный ХП. 1. 2. 3. 4. По морфологическим особенностям Кальцифицирующий ХП. Обструктивный ХП. Инфильтративно-фиброзный ( «воспалительный» ) ХП. Индуративный (фиброзно-склеротический) ХП. 1. 2. По функциональным особенностям 1. С нарушением экзокринной функции ПЖ: а) гиперсекреторный (гиперферментный) тип; б) гипосекреторный (гипоферментный) тип (компенсированный, декомпенсированный); в) обтурационный; г) дуктулярный тип секреции ПЖ. 2. С нарушением инкреторной функции ПЖ: а) гиперинсулинизм; б) гипофункция инсулярного аппарата ПЖ (панкреатический сахарный диабет).
 1. Легкого течения. По тяжести течения 2. Средней тяжести. 3. Тяжелого течения. Осложнения ХП 1. Ранние: а) холестаз с признаками подпеченочной желтухи; б) подпеченочная форма портальной гипертензии; в) желудочнокишечные кровотечения; г) ретенционные и постнекротические кисты и псевдокисты. 2. Поздние: а) дуоденальный стеноз и хроническая (органическая) дуоденальная непроходимость (ХДН); б) панкреатическая стеаторея и креаторея; в) локальные инфекции (абсцесс ПЖ, парапанкреатит, левосторонний экссудативный плеврит и пневмонит, паранефрит); г) прочие (артериопатии нижних конечностей, остеомаляция и др. ).
1. Легкого течения. По тяжести течения 2. Средней тяжести. 3. Тяжелого течения. Осложнения ХП 1. Ранние: а) холестаз с признаками подпеченочной желтухи; б) подпеченочная форма портальной гипертензии; в) желудочнокишечные кровотечения; г) ретенционные и постнекротические кисты и псевдокисты. 2. Поздние: а) дуоденальный стеноз и хроническая (органическая) дуоденальная непроходимость (ХДН); б) панкреатическая стеаторея и креаторея; в) локальные инфекции (абсцесс ПЖ, парапанкреатит, левосторонний экссудативный плеврит и пневмонит, паранефрит); г) прочие (артериопатии нижних конечностей, остеомаляция и др. ).
 Патогенез алкогольного (первичного) ХП 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. Снижение секреции бикарбонатов ПЖ. Повышение концентрации химотрипсина и его частичная активация (в присутствии лактоферрина) непосредственно в протоках ПЖ. Повышение секреции протеинов и их осаждение (преципитация) с образованием в протоках белковых гранул. Дефицит «белка панкреатических камней» (PSP) – особого фосфогликопротеина, синтезируемого в ПЖ. Выпадение в осадок кальция карбоната и его отложение в белковых гранулах с образованием конкрементов (камней). Нарушение оттока панкреатического сока с повышением внутрипротокового давления (основная причина боли). Проникновение панкреатических ферментов в окружающую ткань ПЖ (воспаление, некроз) и в кровь (феномен «уклонения» панкреатических ферментов в кровь). Замещение некротизированной ткани ПЖ фиброзной тканью и отложение кальция карбоната с образованием кальцификатов в ткани ПЖ. Нарушение внутриорганного кровоснабжения ПЖ. Образование внутрипротоковых ретенционных кист и постнекротических псевдокист в ПЖ. Фиброз ПЖ с развитием экзокринной недостаточности.
Патогенез алкогольного (первичного) ХП 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. Снижение секреции бикарбонатов ПЖ. Повышение концентрации химотрипсина и его частичная активация (в присутствии лактоферрина) непосредственно в протоках ПЖ. Повышение секреции протеинов и их осаждение (преципитация) с образованием в протоках белковых гранул. Дефицит «белка панкреатических камней» (PSP) – особого фосфогликопротеина, синтезируемого в ПЖ. Выпадение в осадок кальция карбоната и его отложение в белковых гранулах с образованием конкрементов (камней). Нарушение оттока панкреатического сока с повышением внутрипротокового давления (основная причина боли). Проникновение панкреатических ферментов в окружающую ткань ПЖ (воспаление, некроз) и в кровь (феномен «уклонения» панкреатических ферментов в кровь). Замещение некротизированной ткани ПЖ фиброзной тканью и отложение кальция карбоната с образованием кальцификатов в ткани ПЖ. Нарушение внутриорганного кровоснабжения ПЖ. Образование внутрипротоковых ретенционных кист и постнекротических псевдокист в ПЖ. Фиброз ПЖ с развитием экзокринной недостаточности.
 Патогенез билиарнозависимого (вторичного) ХП 1. Первичные заболевания билиарной системы (хронический калькулезный и бескаменный холецистит, ПХЭС; гипермоторные дискинезии и спазм сфинктера Одди и др. ). 2. Повышение давления в общем желчном протоке. 3. Билиарно-панкреатический рефлюкс инфицированной желчи. 4. Частичная активация панкреатических протеолитических ферментов (трипсин, химотрипсин, эластаза и др. ) в протоках ПЖ. 5. Аутолиз ткани ПЖ с развитием отека, кровоизлияний, некрозов в ткани ПЖ и деструкцией ее протоков. 6. Развитие фиброзной ткани в ПЖ, экзо- и эндокринной недостаточности.
Патогенез билиарнозависимого (вторичного) ХП 1. Первичные заболевания билиарной системы (хронический калькулезный и бескаменный холецистит, ПХЭС; гипермоторные дискинезии и спазм сфинктера Одди и др. ). 2. Повышение давления в общем желчном протоке. 3. Билиарно-панкреатический рефлюкс инфицированной желчи. 4. Частичная активация панкреатических протеолитических ферментов (трипсин, химотрипсин, эластаза и др. ) в протоках ПЖ. 5. Аутолиз ткани ПЖ с развитием отека, кровоизлияний, некрозов в ткани ПЖ и деструкцией ее протоков. 6. Развитие фиброзной ткани в ПЖ, экзо- и эндокринной недостаточности.
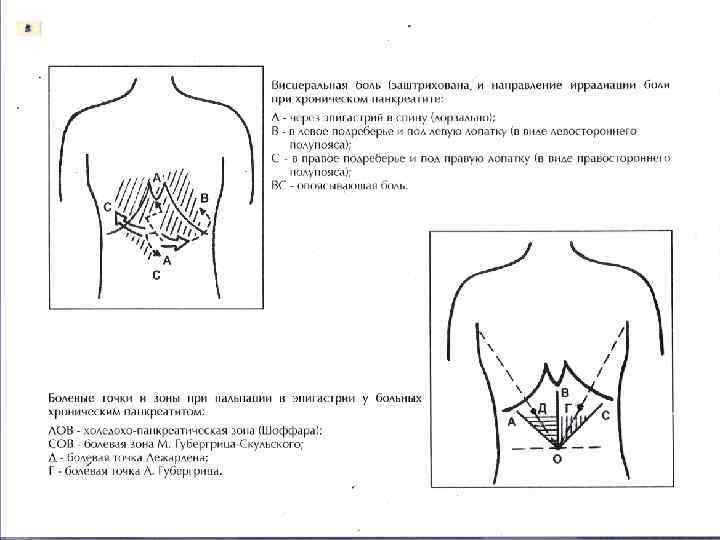
 Клиника и диагностика ХП 1. Приступы ( «атаки» ) ОП с типичной панкреатической болью (интенсивная рецидивирующая боль в надчревной области с иррадиацией кзади (дорзально), в виде левостороннего полупояса или опоясывающая боль. Провоцируется обильной, жирной пищей, алкоголем. 2. Диспепсический синдром: тошнота и рвота, не приносящая облегчения; снижение аппетита; метеоризм; похудание. 3. Астеновегетативный синдром (слабость, утомляемость, снижение работоспособности). 4. В части случаев: желтуха, портальная гипертензия, панкреатическая мальдигестия и мальабсорбция. 5. Физикальная диагностика: болевые зоны Шоффара, М. Губергрица. Скульского; болевые точки Дежардена, Мэйо-Робсона-1, А. Губергрица; болезненность в левом реберно-позвоночном углу (с. Мэйо-Робсона-2).
Клиника и диагностика ХП 1. Приступы ( «атаки» ) ОП с типичной панкреатической болью (интенсивная рецидивирующая боль в надчревной области с иррадиацией кзади (дорзально), в виде левостороннего полупояса или опоясывающая боль. Провоцируется обильной, жирной пищей, алкоголем. 2. Диспепсический синдром: тошнота и рвота, не приносящая облегчения; снижение аппетита; метеоризм; похудание. 3. Астеновегетативный синдром (слабость, утомляемость, снижение работоспособности). 4. В части случаев: желтуха, портальная гипертензия, панкреатическая мальдигестия и мальабсорбция. 5. Физикальная диагностика: болевые зоны Шоффара, М. Губергрица. Скульского; болевые точки Дежардена, Мэйо-Робсона-1, А. Губергрица; болезненность в левом реберно-позвоночном углу (с. Мэйо-Робсона-2).
 Методы лабораторной и инструментальной диагностики Лабораторные: 1. Общий анализ крови. 2. Секретин-панкреозиминовый тест. 3. Соляно-масляный тест. 4. Стандартный завтрак (тест) Лунда. 5. Беззондовые тесты оценки внешней секреции ПЖ: - Бенда-Желтвая, Ласуса, прозериновый; - по клиренсу креатинина и альфа-амилазы (определение в крови и моче); - с йодолиполом; - по «уклонению» панкреатических ферментов в кровь (уровень альфа-амилазы, липазы, трипсина повышается). 6. Копрологический анализ (стеаторея, креаторея, амилорея; полифекалия, характерный «панкреатический» стул). 7. Биохимическое исследование крови (сахар до и после «сахарной нагрузки» , аминотрансферазы, уровень инсулина и С-пептида и др. ).
Методы лабораторной и инструментальной диагностики Лабораторные: 1. Общий анализ крови. 2. Секретин-панкреозиминовый тест. 3. Соляно-масляный тест. 4. Стандартный завтрак (тест) Лунда. 5. Беззондовые тесты оценки внешней секреции ПЖ: - Бенда-Желтвая, Ласуса, прозериновый; - по клиренсу креатинина и альфа-амилазы (определение в крови и моче); - с йодолиполом; - по «уклонению» панкреатических ферментов в кровь (уровень альфа-амилазы, липазы, трипсина повышается). 6. Копрологический анализ (стеаторея, креаторея, амилорея; полифекалия, характерный «панкреатический» стул). 7. Биохимическое исследование крови (сахар до и после «сахарной нагрузки» , аминотрансферазы, уровень инсулина и С-пептида и др. ).
 Методы лабораторной и инструментальной диагностики (продолжение) Инструментальные: 1. Рентгенологические (релаксационная дуоденография и др. ). 2. Ультрасонография ПЖ. 3. Компьютерная томография ПЖ. 4. Радионуклидные методы: с 75 селен-метионином, с 131 йод-триолеатглицерином и 131 йод-олеиновой кислотой 5. ЭРХПГ. 6. Тонкоигольная биопсия ПЖ под контролем УЗИ.
Методы лабораторной и инструментальной диагностики (продолжение) Инструментальные: 1. Рентгенологические (релаксационная дуоденография и др. ). 2. Ультрасонография ПЖ. 3. Компьютерная томография ПЖ. 4. Радионуклидные методы: с 75 селен-метионином, с 131 йод-триолеатглицерином и 131 йод-олеиновой кислотой 5. ЭРХПГ. 6. Тонкоигольная биопсия ПЖ под контролем УЗИ.
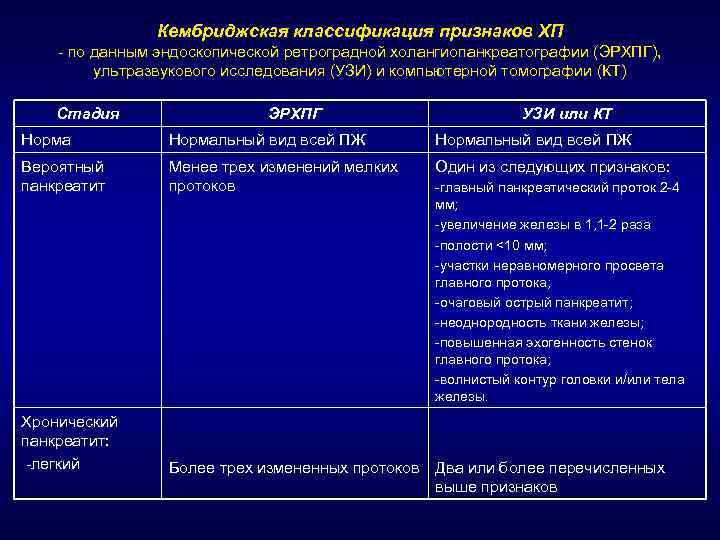 Кембриджская классификация признаков ХП - по данным эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ), ультразвукового исследования (УЗИ) и компьютерной томографии (КТ) Стадия ЭРХПГ УЗИ или КТ Нормальный вид всей ПЖ Вероятный панкреатит Менее трех изменений мелких протоков Один из следующих признаков: Хронический панкреатит: -легкий -главный панкреатический проток 2 -4 мм; -увеличение железы в 1, 1 -2 раза -полости <10 мм; -участки неравномерного просвета главного протока; -очаговый острый панкреатит; -неоднородность ткани железы; -повышенная эхогенность стенок главного протока; -волнистый контур головки и/или тела железы. Более трех измененных протоков Два или более перечисленных выше признаков
Кембриджская классификация признаков ХП - по данным эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ), ультразвукового исследования (УЗИ) и компьютерной томографии (КТ) Стадия ЭРХПГ УЗИ или КТ Нормальный вид всей ПЖ Вероятный панкреатит Менее трех изменений мелких протоков Один из следующих признаков: Хронический панкреатит: -легкий -главный панкреатический проток 2 -4 мм; -увеличение железы в 1, 1 -2 раза -полости <10 мм; -участки неравномерного просвета главного протока; -очаговый острый панкреатит; -неоднородность ткани железы; -повышенная эхогенность стенок главного протока; -волнистый контур головки и/или тела железы. Более трех измененных протоков Два или более перечисленных выше признаков
 Кембриджская классификация признаков ХП (продолжение) Стадия ЭРХПГ УЗИ или КТ Нормальный вид всей ПЖ -среднетяжелый Признаки легкого ХП + изменения главного панкреатического протока. Как при легком ХП (не дифференцируются). -тяжелый Признаки среднетяжелого ХП + по крайней мере один из следующих признаков: -полости >10 мм; -увеличение железы > чем в 2 раза; -внутрипротоковые пробки; -кальцификация пробок и ткани железы; -обструкция протока (стриктура); -выраженная дилатация или неравномерность главного протока ПЖ; -поражение окружающих тканей и органов, выявляемое при УЗИ и КТ.
Кембриджская классификация признаков ХП (продолжение) Стадия ЭРХПГ УЗИ или КТ Нормальный вид всей ПЖ -среднетяжелый Признаки легкого ХП + изменения главного панкреатического протока. Как при легком ХП (не дифференцируются). -тяжелый Признаки среднетяжелого ХП + по крайней мере один из следующих признаков: -полости >10 мм; -увеличение железы > чем в 2 раза; -внутрипротоковые пробки; -кальцификация пробок и ткани железы; -обструкция протока (стриктура); -выраженная дилатация или неравномерность главного протока ПЖ; -поражение окружающих тканей и органов, выявляемое при УЗИ и КТ.
 Общие принципы лечения ХП I. II. 1. Лечебное питание: лечебный стол № 5 -п (панкреатический) – щадящий и расширенный его варианты: дробный прием пищи; исключение жареной, жирной пищи, острых приправ, маринадов, солений, газированных и спиртных напитков. 2. Лечебное голодание (1 -3 дня и более); обильное щелочное питье; энтеральное (специальный зонд с введением нутриентов непосредственно в тощую кишку, минуя ДПК); парентеральное (глюкоза, аминокислотные смеси, жировые эмульсии, электролиты и т. п. ). Фармакотерапия А) Болевая форма ХП, гиперсекреторный (гиперферментный) тип панкреатической секреции: Обезболивающая терапия: а) максимальное подавление кислой желудочной секреции (блокаторы Н 2 -рецепторов гистамина: ранитидин, фамотидин; ингибиторы протонной помпы: омепразол, рабепразол, эзомепразол и др. – предпочтительнее); б) введение в ДПК препаратов панкреатических ферментов (креон, панцитрат, мезим-форте -10 тыс. ЕД и др. ) – феномен обратного торможения панкреатической секреции.
Общие принципы лечения ХП I. II. 1. Лечебное питание: лечебный стол № 5 -п (панкреатический) – щадящий и расширенный его варианты: дробный прием пищи; исключение жареной, жирной пищи, острых приправ, маринадов, солений, газированных и спиртных напитков. 2. Лечебное голодание (1 -3 дня и более); обильное щелочное питье; энтеральное (специальный зонд с введением нутриентов непосредственно в тощую кишку, минуя ДПК); парентеральное (глюкоза, аминокислотные смеси, жировые эмульсии, электролиты и т. п. ). Фармакотерапия А) Болевая форма ХП, гиперсекреторный (гиперферментный) тип панкреатической секреции: Обезболивающая терапия: а) максимальное подавление кислой желудочной секреции (блокаторы Н 2 -рецепторов гистамина: ранитидин, фамотидин; ингибиторы протонной помпы: омепразол, рабепразол, эзомепразол и др. – предпочтительнее); б) введение в ДПК препаратов панкреатических ферментов (креон, панцитрат, мезим-форте -10 тыс. ЕД и др. ) – феномен обратного торможения панкреатической секреции.
 Общие принципы лечения ХП (продолжение) 2. 3. 4. 5. 6. Вспомогательные обезболивающие средства: а) М 1, 3 -холиноблокаторы (атропин, хлорозил, бускопан - парентерально); б) миотропные спазмолитики (дротаверин, дицетел, дюспаталин, спазмомен, метеоспазмил и др. ); в) антациды (маалокс, фосфалюгель, альмагель-нео и др. ). Препараты соматостатина: октреотид, сандостатин. Протеазно-кининовые ингибиторы (при феномене «уклонения» панкреатических ферментов в кровь): трасилол, контрикал, гордокс. Ненаркотические анальгетики: метамизол натрия, или анальгин (парентерально); вольтарен (диклофенак); баралгин (парентерально) и др. Прокаин (новокаин): блокады (паранефральная, ваго-симпатическая и др. ). Наркотические анальгетики: промедол (1 -2%, 1 -2 мл); трамадол – агонист опиоидных рецепторов (50 -100 мг – 1 -2 амп. , внутримышечно или внутривенно струйно медленно)
Общие принципы лечения ХП (продолжение) 2. 3. 4. 5. 6. Вспомогательные обезболивающие средства: а) М 1, 3 -холиноблокаторы (атропин, хлорозил, бускопан - парентерально); б) миотропные спазмолитики (дротаверин, дицетел, дюспаталин, спазмомен, метеоспазмил и др. ); в) антациды (маалокс, фосфалюгель, альмагель-нео и др. ). Препараты соматостатина: октреотид, сандостатин. Протеазно-кининовые ингибиторы (при феномене «уклонения» панкреатических ферментов в кровь): трасилол, контрикал, гордокс. Ненаркотические анальгетики: метамизол натрия, или анальгин (парентерально); вольтарен (диклофенак); баралгин (парентерально) и др. Прокаин (новокаин): блокады (паранефральная, ваго-симпатическая и др. ). Наркотические анальгетики: промедол (1 -2%, 1 -2 мл); трамадол – агонист опиоидных рецепторов (50 -100 мг – 1 -2 амп. , внутримышечно или внутривенно струйно медленно)
 Общие принципы лечения ХП (продолжение) 1. 2. Б) Безболевая форма ХП, гипосекреторный (гипоферментный) тип панкреатической секреции: Заместительная терапия: препараты панкреатических ферментов (креон, панцитрат, ликреаза, мезим-форте -10 тыс. ЕД и др. ). По показаниям: а) альбумин (10 -20%) и аминокислотные смеси (полиамин, аминоплазмаль, альвезин новый и др. ); б) белковые анаболизаторы (ретаболил, нандролон и др. ); в) устранение эндотоксемии: кишечные антисептики (интетрикс, эндотоксемии нифуроксазид и др. ), фторхинолоны (офлоксацин, ципрофлоксацин и др. ), биологические антимикробные препараты (энтерол, бактисубтил и др. ), гемосорбция, плазмаферез; инфузионная терапия (полиглюкин, трисоль, ацесоль и др. ); г) при инфекционных (гнойных) осложнениях (абсцесс ПЖ, парапанкреатит и др. ): антибиотики (карбапенемы, циклоспорины III-IV поколения и др. ).
Общие принципы лечения ХП (продолжение) 1. 2. Б) Безболевая форма ХП, гипосекреторный (гипоферментный) тип панкреатической секреции: Заместительная терапия: препараты панкреатических ферментов (креон, панцитрат, ликреаза, мезим-форте -10 тыс. ЕД и др. ). По показаниям: а) альбумин (10 -20%) и аминокислотные смеси (полиамин, аминоплазмаль, альвезин новый и др. ); б) белковые анаболизаторы (ретаболил, нандролон и др. ); в) устранение эндотоксемии: кишечные антисептики (интетрикс, эндотоксемии нифуроксазид и др. ), фторхинолоны (офлоксацин, ципрофлоксацин и др. ), биологические антимикробные препараты (энтерол, бактисубтил и др. ), гемосорбция, плазмаферез; инфузионная терапия (полиглюкин, трисоль, ацесоль и др. ); г) при инфекционных (гнойных) осложнениях (абсцесс ПЖ, парапанкреатит и др. ): антибиотики (карбапенемы, циклоспорины III-IV поколения и др. ).


