dc8e362a7b63873cf2a08ccb6379a1ad.ppt
- Количество слайдов: 29

Худайбердиев Якубжан Кузибаевич РИККЕТСИОЗЫ

A 75 -A 79 Риккетсиозы МКБ-10 A 75. 1 A 75. 2 A 75. 3 A 75. 9 A 77. 0 A 77. 1 A 77. 2 A 77. 3 A 77. 8 A 77. 9 A 78 A 79. 0 A 79. 1 A 79. 8 A 79. 9 Сыпной тиф Эпидемический вшивый тиф, вызываемый Rickettsia prowazekii Рецидивирующий тиф (болезнь Брилла) Тиф, вызываемый Rickettsia typhy Тиф, вызываемый Rickettsia tsutsugamushi Сыпной тиф неуточненный Пятнистая лихорадка [клещевые риккетсиозы] Пятнистая лихорадка, вызываемая Rickettsia rickettsii Пятнистая лихорадка, вызываемая Rickettsia conorii Пятнистая лихорадка, вызываемая Rickettsia siberica Пятнистая лихорадка, вызываемая Rickettsia australis Другие пятнистые лихорадки Пятнистая лихорадка неуточненная Лихорадка КУ Другие риккетсиозы Окопная лихорадка Осповидный риккетсиоз, вызываемый Rickettsia akari Другие уточненные риккетсиозы Риккетсиоз неуточненный

• Риккетсиозы – группа острых инфекционных заболеваний, вызываемых риккетсиями, передающимися членистоногими, характеризующиеся лихорадкой 39, 5– 40 °С, сыпью и головной болью. • На протяжении столетий, задолго до научного описания клинической картины и открытия этиологии, три риккетсиоза – эпидемический сыпной тиф, пятнистая лихорадка Скалистых гор и лихорадка цуцугамуши унесли миллионы жизней.

• Риккетсии – самые мелкие бактерии (0, 3– 0, 5 мкм в диаметре и 0, 8– 20, 0 мкм в длину), палочковидные, коковидные или плеоморфные, грамотрицательные, окрашиваются основным фуксином по методу Гимза и Gimenez, имеют типичную для бактерий клеточную стенку, не имеют жгутиков. • Риккетсии являются облигатными внутриклеточными паразитами, не растут на искусственных питательных средах, размножаются только в клетках живых организмов (лабораторные животные, куриные эмбрионы, клеточные культуры позвоночных), поражают ретикулярную ткань и эндотелийсосудов. • Хозяином и переносчиком в природных условиях являются членистоногие.

Внутриклеточная локализация Риккетсий. Окраска по П. Ф. Здродовскому

• Патогенные для человека риккетсии вызывают лихорадочные заболевания, в большинстве случаев с высыпаниями на коже (сыпнотифозные и пятнистые лихорадки), с поражениями сосудов (васкулиты и тромбоваскулиты) и центральной нервной системы. • Риккетсиозы имеют различное по тяжести течение. • Наиболее тяжело протекают сыпной тиф, пятнистая лихорадка Скалистых гор и лихорадка цуцугамуши.

• Семейство Rickettsiaceae состоит из 6 родов. • Образован новый род Orientia с единственным видом O. tsutsugamushi, возбудителем лихорадки цуцугамуши. • За рамки семейства выведен род Coxiella с единственным видом C. burnetii, возбудителем коксиеллеза (лихорадки Q), так коксиеллы отнесли к гамма-протеобактериям. • Из рода Rickettsia выведен также возбудитель траншейной лихорадки Rochalimaea quintana (в настоящее время Bartonella quintana), и вместе с возбудителем болезни кошачьей царапины и другими родственными бактериями они вошли в семейство Bartonellaceae.

• Требования к определению вида в течение ряда лет дополняются, однако неизменным остается определение фенотипических признаков. • На них было основано разделение на две группы риккетсий внутри рода: группу сыпного тифа(С. Т. ) (R. prowazekii, R. typhi) и группу пятнистой лихорадки Скалистых гор (КПЛ), в которую входит более 20 видов. • Значение риккетсиозов в инфекционной патологии человека в глобальном масштабе велико. • Риккетсиозы, передаваемые иксодовыми клещами, в силу связи с ареалом переносчика, имеют региональное значение.

Азии гор Риккетсиозы, вошедшие в 8 -е издание Bergey’s Manual of Systematic Bacteriology Заболевание Группа сыпного тифа Возбудитель Эпидемический Rickettsia prowazekii сыпной тиф Rickettsia typhi Крысиный сыпной тиф Группа клещевой пятнистой лихорадки Пятнистая лихорадка Скалистых Средиземноморская Пятнистая лихорадка Клещевой сыпной тиф Северного Квинсленда Платяная вошь Блохи Dermacentor andersonii, Dermacentor variabilis, Rhipicephalus sanguinew, Rickettsia rickettsii Amblyomma cajenensis Rickettsia conorii Клещи рода Rhipicephalus Rickettsia sibirica Северной Азии Везикулезный риккетсиоз Лихорадка цуцугамуши Переносчик Распространение Rickettsia akari Orientia (Rickettsia) tsutsugamushi Rickettsia australis Dermacentor nuttali, Dermacentor silvarum, Haemaphysalis concinna Гамазовый клещ Allodermanyssus sanguineus Краснотелковые клещи родов Leptotrombidium, Neotrombicula Ixodes holocyclus, Ixodes tasmanii По всему миру Северная и Южная Америка Страны бассейнов Средиземного, Черного и Каспийского морей, Индия, Чили СИБИРЬ, КИТАЙ, ПАКИСТАН УКРАИНА, США, КОРЕЯ АЗИЯ, АВСТРАЛИЯ, ЯПОНИЯ Австралия (Квинсленд)

Rickettsia Astrakhan spotted fever U 5972 Rickettsia Israeli tick typhus U 59727 Rickettsia honei AF 018074 Rickettsia conorii U 59730 Rickettsia sp. Da. E 100 R AF 201330 Rickettsia rickettsii R U 59729 Rickettsia africae ESF 5 U 59733 Rickettsia sibirica 246 U 59734 Rickettsia sp COOPERI AY 362704 Rickettsia slovaca U 59725 Rickettsia hulinensis AF 172943 Rickettsia heilongjiangensis AY 280709 Rickettsia japonica Y ? U 59724 Rickettsia amblyommii AY 375163 Rickettsia sp Dn. S 28 AF 120027 Rickettsia massiliae Mtu 1 U 59719 Rickettsia rhipicephali U 59721 kettsia sp Rp. A 4 AF 120029 Candidatus Rickettsia principis AY 578114 Candidatus Rickettsia principis AY 578115 Rickettsia montanensis U 74756 Rickettsia helvetica C 9 P 9 U 59723 Rickettsia sp IO 1 AF 394901 Rickettsia sp AT 1 AF 394896 Rickettsia sp IRS 3 AF 140706 Rickettsia sp California 2 AF 210692 Rickettsia akari MK Kaplan U 59717 Rickettsia australis Phillips U 59718 Rickettsia prowazekii Brein I U 59715 Rickettsia typhi Wilmington U 59714 Candidatus Rickettsia tarasevichiae AF 503167 Rickettsia canadensis U 59713 Male killing Rickettsia from Adalia decempunctata AJ 269521 Male killing Rickettsia from Adalia bipunctata U 59712 Rickettsia bellii Ac 25 AY 362703

• В настоящее время известно 8 «старых» риккетсиозов, вошедших в Bergey’s Manual of Systematic Bacteriology (1984), и 13 вновь описанных, у которых изучено клиническое течение, определена этиология, изучена эпидемиология. • Часть из них ещё не имеет названия, но уже привлекает внимание врачей. • Число нозологических форм эндемических риккетсиозов за последение 22 года возросло с 6 до 12

Впервые описанные риккетсиозы Японская пятнистая лихорадка Израильская пятнистая лихорадка Астраханская пятнистая лихорадка Африканская лихорадка клещевого укуса Пятнистая лихорадка островов Флиндерса Калифорнийский блошиный риккетсиоз TIBOLA (tick-bome lymphadenopathy) Дальневосточный клещевой риккетсиоз Без названия Rickettsia japonica Rickettsia conorii subsp. israeli Rickettsia conorii subsp. caspiensis Rickettsia africae Rickettsia honei Rickettsia felis Rickettsia slovaca Rickettsia heilongjiangensis Rickettsia parkeri Rickettsia aeschlimannii Rickettsia helvetica Южная и Юго. Западная Азия Япония Израиль Астраханская область РФ, Калмыкия, республика Чад (? ), Косово (? ) Южная Африка (Зимбабве, Ботсвана, Эфиопия) Острова Флиндерса (Тасмания) США (Калифорния, Техас) Евразия США РОССИЯ МАРОККО ШВЕЦИЯ ШВЕЙЦАРИЯ

• Представители семейства Rickettsia представлены полиморфными, чаще кокковидными или палочковидными, неподвижными клетками. • Грамотрицательны. • Описаны четыре морфологических типа риккетсий: • кокковидные (α), • короткие палочковидные (β), • длинные палочковидные (γ), • нитевидные (δ).

• Жизненный цикл риккетсий имеет две стадии — вегетативную и покоящуюся. • В вегетативной стадии микроорганизмы представлены палочковидными, бинарно делящимися и подвижными клетками. • Покоящиеся формы риккетсий — сферические и неподвижные клетки, располагающиеся в клетках членистоногих и теплокровных. • Репродукция, за исключением одного вида, происходит только в живых клетках. • В жизненном цикле большинства риккетсий членистоногие являются первичными хозяевами или переносчиками.

• Эпидемиология • У человека риккетсии вызывают острые лихорадочные заболевания — риккетсиозы. • Наибольшее значение имеют возбудители эпидемического сыпного тифа (Rickettsia prowazekii), клещевого риккетсиоза (Rickettsia sibirica), пятнистой лихорадки Скалистых гор (Rickettsia rickettsii), лихорадки цуцугамуши (Rickettsia tsutsugamushi). • Патогенные для человека риккетсии, за редким исключением, передаются при укусе зараженных вшей, клещей и блох. • В случае сыпного тифа человек сам иногда служит резервуаром инфекции; она может оставаться латентной, но в соответствующих «благоприятных» условиях проявляется и, распространяясь, приобретает характер эпидемии.

• Патогенность • Риккетсии обладают тропизмом к клеткам эндотелия сосудов. • Устойчивость • Чувствительны к большинству антибиотиков широкого спектра действия, особенно тетрациклинового ряда. • Окрашивание и культивирование • Риккетсии культивируются в желточных мешках куриных эмбрионов, перевиваемых культурах клеток, легких белых мышей. • Невозможность культивирования риккетсий обычными микробиологическими методами составляла основную трудность для создания вакцины против сыпного тифа.

• Общие симптомы и исход заболеваний. • Для большинства риккетсиозных болезней характерны продолжительная лихорадка и сыпь. • Тяжесть клинической картины и смертность существенно варьируют при различных видах риккетсиозов и при разных вспышках одного и того же заболевания. • У перенесших какую-либо из болезней этой группы обычно вырабатывается продолжительный специфический иммунитет, который, по-видимому, не обеспечивает защиту от других риккетсиозов.

• Клинические симптомы клещевых риккетсиозов возникают на 6– 10 й день после укуса и включают появление первичного аффекта на месте присасывания, представляющего собой типичный инокуляционны струп ( «tache noir» ) и регионарный лимфаденит, общеинтоксикационный синдром в виде озноба, мышечной боли, высыпаний на коже. • Клиника вариабельна, в зависимости от вида риккетсии.

• Неспецифические лабораторные показатели включают тромбоцитопению с сопутствующими нарушениями гемостаза, изменения лейкоцитарной формулы и повышение активности печеночных ферментов. • Исследования атипичных случаев привели к описанию новых клинических симптомов, которые были обусловлены микроорганизмами, ранее относимыми к «риккетсиям с неопределенной патогенностью» , включая R slovaca и R. Helvetica.

• Забор и хранение диагностических образцов. • До начала антимикробной терапии берут минимум 5 мл крови в пробирку с цитратом для культурального исследования или в специальную пробирку для молекулярного исследования. • Гепаринизированная кровь также может быть использована для иммуноцитологического выявления риккетсий в циркулирующих эндотелиоцитах. • Если проведение культуральной или молекулярной диагностики (методом ПЦР) откладывается на срок более 24 ч, образцы (плазма, плазма с лейкоцитами или кровь) следует заморозить при – 70 °С или в жидком азоте для культурального исследования или -20°С для молекулярной диагностики.

• Серологические исследования. • Серологические тесты являются наиболее простыми методами. • Микроиммунофлуоресценция (МИФ) считается референтным методом и может применяться для выявления Ig. M и Ig. G в сыворотке в острую фазу и в период реконвалесценции. • Согласно данным Unité des Rickettsies (Марсель) титр Ig. G ≥ 128 и/или титр Ig. M ≥ 64 является индикатором инфицирования R. conorii, в то время как титр Ig. G ≥ 64 и/или титр Ig. M ≥ 32 – индикатором инфицирования другими риккетсиями. • Ig. G и Ig. M обычно выявляются к 7– 15 дню с момента возникновения заболевания.

• Методы иммунодетекции могут также применяться для идентификации риккетсий в биопсийных образцах и у членистоногих. • Культивирование. • Выделение риккетсий от клеща или у пациента чрезвычайно важно, поскольку является абсолютным диагностическим критерием. Риккетсии можно выращивать in vitro на клеточных культурах тканей, однако выделение должно проводиться только в лабораториях III степени биологический безопасности.

• Молекулярные методы. • Использование молекулярной диагностики на основе ПЦР позволило создать чувствительные, специфичные и быстрые методы для выявления и идентификации риккетсий в крови, биопсийных образцах кожи и даже клещах. • Наборы праймеров для выявления различных генов риккетсий известны и могут использоваться в любой лаборатории при наличии соответствующего оборудования.

• МЕЖДУНАРОДНО ПРИЗНАННЫМИ ДИАГНОСТИЧЕСКИМИ КРИТЕРИЯМИ ЯВЛЯЮТСЯ КРИТЕРИИ ДИАГНОСТИКИ В ОТНОШЕНИИ АФРИКАНСКОГО РИККЕТСИОЗА И СРЕДИЗЕМНОМОРСКОЙ ПЯТНИСТОЙ ЛИХОРАДКИ. • В УЗБЕКИСТАНЕ ПЕРВАЯ РАБОТА ПО СОСТАВЛЕНИЮ АЛГОРИТМОВ ДИАГНОСТИКИ Л. ЦУЦУГАМУШИ И КОКСИЕЛЛЕЗА ПРОВЕДЕНА В САМАРКАНДЕ(ВАФОКУЛОВ С. Х. ), ПОД ЭГИДОЙ НИИ ВИРУСОЛОГИИ(МУСАБАЕВ Э. И. )

• Диагностические критерии Африканской клещевой лихорадки (АКЛ); пациент расценивается как страдающий лихорадкой при наличии критериев А, В и С. • Критерий Характеристика критерия Прямое выявление R. africae • А культуральным методом и/или ПЦР или Клинические и эпидемиологические критерии с высокой степенью • В вероятности, свидетельствующие в пользу наличия АКЛ: множественные инокуляционные струпы и/или регионарный лимфаденит, • и/или везикулезные высыпания, и/или наличие аналогичных симптомов у других членов той же группы прибывших из эпидзоны • С данные серологических исследований, специфичные для недавнего инфицирования R. africae (сероконверсия или присутствие Ig. M ≥ 1: 32) c титром антител к R. africae, превышающим таковой к R. conorii в 2 раза и/или иммуноблоттинг

ЛЕЧЕНИЕ • Препараты выбора: доксициклин в/в, внутрь 0, 1 г каждые 12 ч или тетрациклин внутрь 2 -4 г в сутки в 4 приема. • Альтернативные препараты: хлорамфеникол в/в, внутрь 0, 5 г каждые 6 ч. • Длительность терапии: 7 -10 дней (в течение 2 дней после нормализации температуры).

• Лечение риккетсиозов у беременных женщин вызывает трудности, обусловленные тем, что тетрациклины и фторхинолоны противопоказаны у данной категории пациентов. • Препаратом выбора при риккетсиозах у беременных и кормящих грудью женщин является хлорамфеникол (при этом рекомендуется прекратить кормление грудью); • У детей в возрасте до 8 лет препаратом выбора является хлорамфеникол внутрь по 50 -75 мг/кг/сут в 4 приема (но не более 2 г/сут). При лечении детей старше 8 лет используют доксициклин внутрь 5 мг/кг/сут в 2 приема. • Длительность терапии: 7 -10 дней (в течение 2 дней после нормализации температуры).
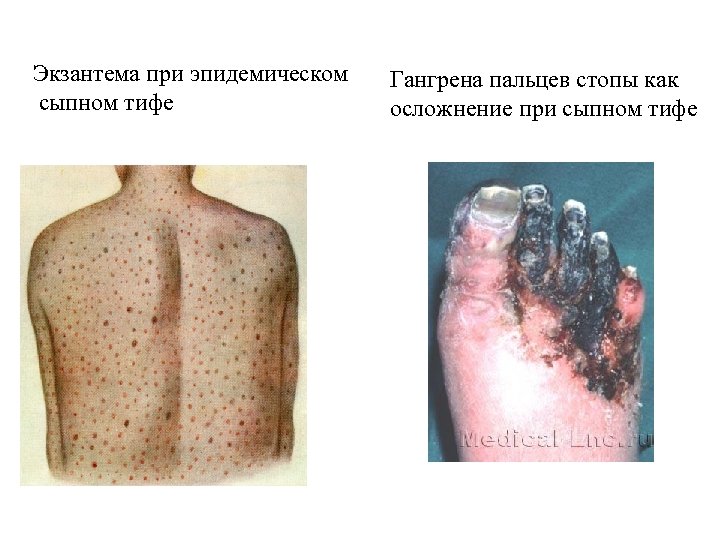
Экзантема при эпидемическом сыпном тифе Гангрена пальцев стопы как осложнение при сыпном тифе

БЛАГОДАРЮ ЗА ВНИМАНИЕ!
dc8e362a7b63873cf2a08ccb6379a1ad.ppt