Хроническое легочное сердце.pptx
- Количество слайдов: 36
 Хроническое легочное сердце
Хроническое легочное сердце
 Определение Это комплекс нарушений гемодинамики в МКК, включающий легочную гипертензию, развивающийся вследствие заболеваний бронхолегочного аппарата, деформаций грудной клетки и первичного поражения легочных артерий, который на конечном этапе проявляется гипертрофией и/или дилатацией правого желудочка и прогрессирующей правожелудочковой недостаточностью К легочному сердцу не относят гипертрофию и дилатацию сердца правого желудочка, развившиеся вторично по отношению к первичной патологии левых отделов сердца (например, ИМ), врожденным порокам сердца и крупных сосудов
Определение Это комплекс нарушений гемодинамики в МКК, включающий легочную гипертензию, развивающийся вследствие заболеваний бронхолегочного аппарата, деформаций грудной клетки и первичного поражения легочных артерий, который на конечном этапе проявляется гипертрофией и/или дилатацией правого желудочка и прогрессирующей правожелудочковой недостаточностью К легочному сердцу не относят гипертрофию и дилатацию сердца правого желудочка, развившиеся вторично по отношению к первичной патологии левых отделов сердца (например, ИМ), врожденным порокам сердца и крупных сосудов
 Этиология (классификация ВОЗ (1960 г. )) 1. Заболевания, первично влияющие на прохождение воздуха в альвеолы (бронхо-легочная форма): Обструктивные заболевания (ХОБЛ, БА, первичная эмфизема легких) Заболевания, протекающие с выраженным фиброзом легких (туберкулез, БЭБ, пневмокониозы, повторные пневмонии с исходом в пневмосклероз/фиброз, радиационное поражение) Интерстициальные заболевания легких (идиопатический фиброзирующий альвеолит, саркоидоз), поражение легких при системных заболеваниях соединительной ткани, коллагенозы, карциноматоз легких
Этиология (классификация ВОЗ (1960 г. )) 1. Заболевания, первично влияющие на прохождение воздуха в альвеолы (бронхо-легочная форма): Обструктивные заболевания (ХОБЛ, БА, первичная эмфизема легких) Заболевания, протекающие с выраженным фиброзом легких (туберкулез, БЭБ, пневмокониозы, повторные пневмонии с исходом в пневмосклероз/фиброз, радиационное поражение) Интерстициальные заболевания легких (идиопатический фиброзирующий альвеолит, саркоидоз), поражение легких при системных заболеваниях соединительной ткани, коллагенозы, карциноматоз легких
 Этиология 2. Заболевания, первично поражающие ГК, диафрагму с ограничением их подвижности (торакодиафрагмальная форма): v Плевриты, фиброторакс v Кифозы, кифосколиозы и другие деформации v Множественные повреждения ребер v Синдром Пиквика при ожирении v Болезнь Бехтерева v Парез диафрагмы v Полиомиелит, миастения, ботулизм v Идиопатическая альвеолярная гиповентиляция
Этиология 2. Заболевания, первично поражающие ГК, диафрагму с ограничением их подвижности (торакодиафрагмальная форма): v Плевриты, фиброторакс v Кифозы, кифосколиозы и другие деформации v Множественные повреждения ребер v Синдром Пиквика при ожирении v Болезнь Бехтерева v Парез диафрагмы v Полиомиелит, миастения, ботулизм v Идиопатическая альвеолярная гиповентиляция
 Этиология 3. Заболевания, первично поражающие легочные сосуды (васкулярная форма): v Первичная легочная гипертензия (болезнь Аерза) v Легочные васкулиты v Эмболия ЛА v Сдавление ЛА извне (аневризма, опухоли) v Раковый лимфангоит (при хорионэпителиомах) v Горная болезнь v Тромбозы ЛА (первичный легочной тромбоз, серповидноклеточная анемия)
Этиология 3. Заболевания, первично поражающие легочные сосуды (васкулярная форма): v Первичная легочная гипертензия (болезнь Аерза) v Легочные васкулиты v Эмболия ЛА v Сдавление ЛА извне (аневризма, опухоли) v Раковый лимфангоит (при хорионэпителиомах) v Горная болезнь v Тромбозы ЛА (первичный легочной тромбоз, серповидноклеточная анемия)
 Заболевания первой группы являются причиной развития легочного сердца в 80% случаев, второй и третьей – в 20% случаев Данная классификация используется в России по настоящее время
Заболевания первой группы являются причиной развития легочного сердца в 80% случаев, второй и третьей – в 20% случаев Данная классификация используется в России по настоящее время
 Классификация легочной гипертензии ВОЗ (1998, 2004 г. г) 1. v v v Легочная артериальная гипертензия: Идиопатическая Семейная Ассоциированная с: Коллагенновыми сосудистыми заболеваниями Врожденными пороками сердца Портальной гипертензией ВИЧ-инфекцией Лекарственными и токсическими воздействиями Другими (поражение щитовидной железы, болезнь Гошера и т. д. ) Ассоциированная со значительным поражением вен или капилляров: Легочно вено-окллюзионная болезнь Легочной капиллярный гемангиоматоз Персистирующая ЛАГ новорожденных 2. Легочная гипертензия, ассоциированная с поражением левых отделов сердца: v Поражение левого желудочка v Поражение клапанов левого желудочка 3. ЛГ, ассоциированная с патологией дыхательной системы и/или гипоксемией: v ХОБЛ v Интерстициальные заболевания легких v Нарушение дыхания во время сна v Альвеолярная гиповентиляция v Высокогорная ЛГ v Нарушение развития легких 4. ЛГ, вследствие хронических тромботических или эмболических заболеваний: v Тромбоэмболическая обструкция проксимальных ЛА v Тромбоэмболическая обструкция дистального русла ЛА v Нетромботические легочные эмболии (опухоли, паразитарные заболевания, инородные тела) 5. Смешанные формы – саркоидоз, гистиоцитоз Х, лимфангиоматоз, компрессия легочных сосудов
Классификация легочной гипертензии ВОЗ (1998, 2004 г. г) 1. v v v Легочная артериальная гипертензия: Идиопатическая Семейная Ассоциированная с: Коллагенновыми сосудистыми заболеваниями Врожденными пороками сердца Портальной гипертензией ВИЧ-инфекцией Лекарственными и токсическими воздействиями Другими (поражение щитовидной железы, болезнь Гошера и т. д. ) Ассоциированная со значительным поражением вен или капилляров: Легочно вено-окллюзионная болезнь Легочной капиллярный гемангиоматоз Персистирующая ЛАГ новорожденных 2. Легочная гипертензия, ассоциированная с поражением левых отделов сердца: v Поражение левого желудочка v Поражение клапанов левого желудочка 3. ЛГ, ассоциированная с патологией дыхательной системы и/или гипоксемией: v ХОБЛ v Интерстициальные заболевания легких v Нарушение дыхания во время сна v Альвеолярная гиповентиляция v Высокогорная ЛГ v Нарушение развития легких 4. ЛГ, вследствие хронических тромботических или эмболических заболеваний: v Тромбоэмболическая обструкция проксимальных ЛА v Тромбоэмболическая обструкция дистального русла ЛА v Нетромботические легочные эмболии (опухоли, паразитарные заболевания, инородные тела) 5. Смешанные формы – саркоидоз, гистиоцитоз Х, лимфангиоматоз, компрессия легочных сосудов
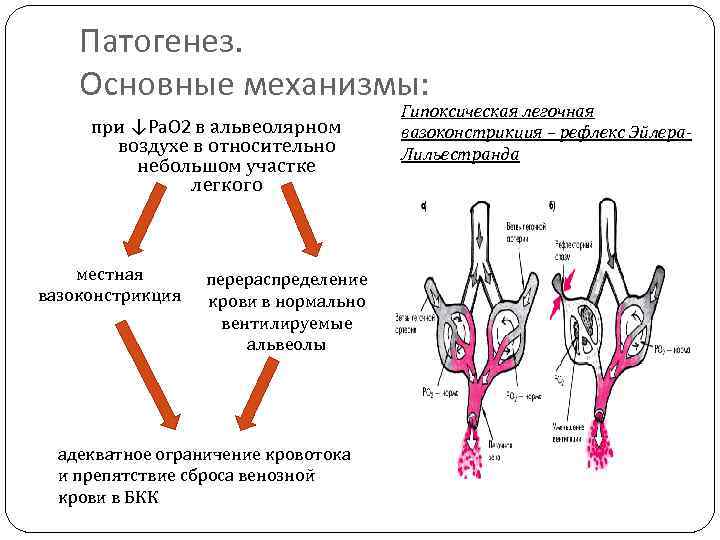 Патогенез. Основные механизмы: при ↓Pa. O 2 в альвеолярном воздухе в относительно небольшом участке легкого местная вазоконстрикция перераспределение крови в нормально вентилируемые альвеолы адекватное ограничение кровотока и препятствие сброса венозной крови в БКК Гипоксическая легочная вазоконстрикция – рефлекс Эйлера. Лильестранда
Патогенез. Основные механизмы: при ↓Pa. O 2 в альвеолярном воздухе в относительно небольшом участке легкого местная вазоконстрикция перераспределение крови в нормально вентилируемые альвеолы адекватное ограничение кровотока и препятствие сброса венозной крови в БКК Гипоксическая легочная вазоконстрикция – рефлекс Эйлера. Лильестранда
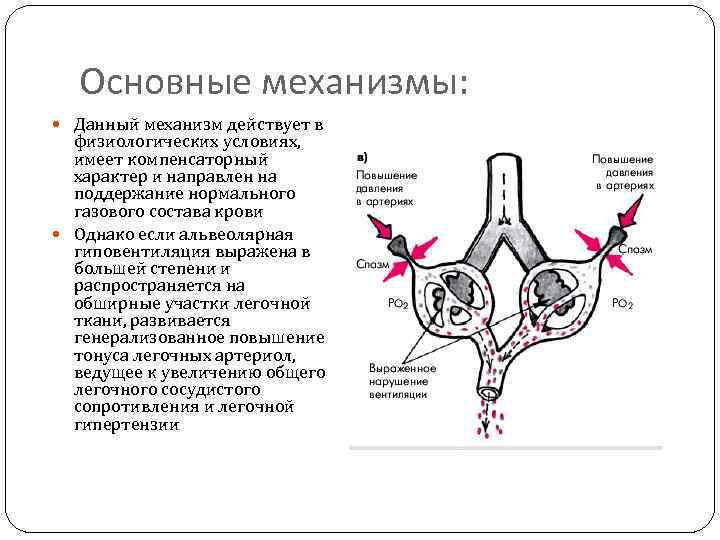 Основные механизмы: Данный механизм действует в физиологических условиях, имеет компенсаторный характер и направлен на поддержание нормального газового состава крови Однако если альвеолярная гиповентиляция выражена в большей степени и распространяется на обширные участки легочной ткани, развивается генерализованное повышение тонуса легочных артериол, ведущее к увеличению общего легочного сосудистого сопротивления и легочной гипертензии
Основные механизмы: Данный механизм действует в физиологических условиях, имеет компенсаторный характер и направлен на поддержание нормального газового состава крови Однако если альвеолярная гиповентиляция выражена в большей степени и распространяется на обширные участки легочной ткани, развивается генерализованное повышение тонуса легочных артериол, ведущее к увеличению общего легочного сосудистого сопротивления и легочной гипертензии
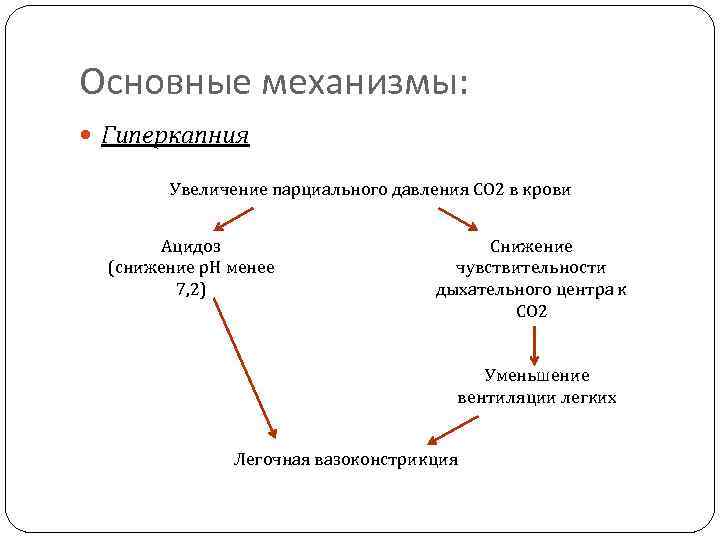 Основные механизмы: Гиперкапния Увеличение парциального давления СО 2 в крови Ацидоз (снижение р. Н менее 7, 2) Снижение чувствительности дыхательного центра к СО 2 Уменьшение вентиляции легких Легочная вазоконстрикция
Основные механизмы: Гиперкапния Увеличение парциального давления СО 2 в крови Ацидоз (снижение р. Н менее 7, 2) Снижение чувствительности дыхательного центра к СО 2 Уменьшение вентиляции легких Легочная вазоконстрикция
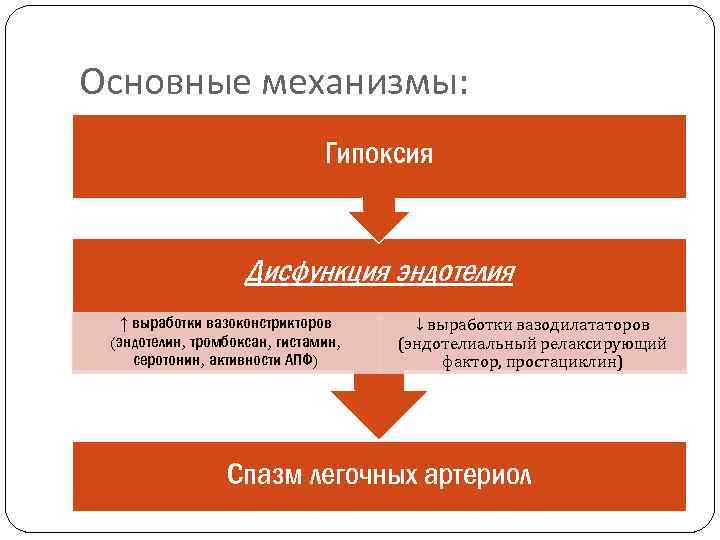 Основные механизмы: Гипоксия Дисфункция эндотелия ↑ выработки вазоконстрикторов (эндотелин, тромбоксан, гистамин, серотонин, активности АПФ) ↓ выработки вазодилататоров (эндотелиальный релаксирующий фактор, простациклин) Спазм легочных артериол
Основные механизмы: Гипоксия Дисфункция эндотелия ↑ выработки вазоконстрикторов (эндотелин, тромбоксан, гистамин, серотонин, активности АПФ) ↓ выработки вазодилататоров (эндотелиальный релаксирующий фактор, простациклин) Спазм легочных артериол
 Основные механизмы: Анатомический механизм развития ЛГ – это редукция сосудистого русла ЛА, происходящая в результате атрофии альвеолярных стенок, разрыва их с тромбированием и облитерацией части артериол, капилляров Считается что редукция общей площади легочных капилляров на 5 -10% уже приводит к появлению симптомов легочного сердца, сокращение ее на 1520% вызывает выраженную гипертрофию ПЖ, а на 30% и более – декомпенсированное легочное сердце
Основные механизмы: Анатомический механизм развития ЛГ – это редукция сосудистого русла ЛА, происходящая в результате атрофии альвеолярных стенок, разрыва их с тромбированием и облитерацией части артериол, капилляров Считается что редукция общей площади легочных капилляров на 5 -10% уже приводит к появлению симптомов легочного сердца, сокращение ее на 1520% вызывает выраженную гипертрофию ПЖ, а на 30% и более – декомпенсированное легочное сердце
 Основные механизмы: Развитие утолщения сосудистой стенки за счет гипертрофии мышечных клеток медии, что сопровождается уменьшением просвета легочных артериол и способствует увеличению выраженности и длительности вазоконстрикторных реакций Множественные микротромбозы, возникающие в условиях хронического нарушения кровотока и повышенной агрегации тромбоцитов Рецидивирующие тромбоэмболии мелких ветвей легочной артерии Развитие бронхопульмональных анастомозов, т. е. анастомозов между ветвями бронхиальных артерий, относящихся к большому кругу кровообращения, и разветвлениями легочной артерии, что существенно увеличивает легочное сосудистое сопротивление Васкулиты (например, при системных заболеваниях соединительной ткани) также характеризуются пролиферацией интимы, сужением и облитерацией просвета сосудов
Основные механизмы: Развитие утолщения сосудистой стенки за счет гипертрофии мышечных клеток медии, что сопровождается уменьшением просвета легочных артериол и способствует увеличению выраженности и длительности вазоконстрикторных реакций Множественные микротромбозы, возникающие в условиях хронического нарушения кровотока и повышенной агрегации тромбоцитов Рецидивирующие тромбоэмболии мелких ветвей легочной артерии Развитие бронхопульмональных анастомозов, т. е. анастомозов между ветвями бронхиальных артерий, относящихся к большому кругу кровообращения, и разветвлениями легочной артерии, что существенно увеличивает легочное сосудистое сопротивление Васкулиты (например, при системных заболеваниях соединительной ткани) также характеризуются пролиферацией интимы, сужением и облитерацией просвета сосудов
 Основные механизмы: Снижение напряжения кислорода в крови вызывает раздражение хеморецепторов аортальнокаротидной зоны и активации симпатоадреналовой системы, в результате увеличивается МОК. Прохождение увеличенного объема крови через суженные легочные артериолы ведет к дальнейшему увеличению ЛГ
Основные механизмы: Снижение напряжения кислорода в крови вызывает раздражение хеморецепторов аортальнокаротидной зоны и активации симпатоадреналовой системы, в результате увеличивается МОК. Прохождение увеличенного объема крови через суженные легочные артериолы ведет к дальнейшему увеличению ЛГ
 Основные механизмы: Повышенная вязкость крови (вторичный эритроцитоз) и агрегация тромбоцитов еще больше затрудняет кровоток по сосудистому руслу легких, увеличивает его сопротивление и повышает риск образования пристеночных тромбов мелких ветвей ЛА
Основные механизмы: Повышенная вязкость крови (вторичный эритроцитоз) и агрегация тромбоцитов еще больше затрудняет кровоток по сосудистому руслу легких, увеличивает его сопротивление и повышает риск образования пристеночных тромбов мелких ветвей ЛА
 Основные изменения гемодинамики: Гипертрофия правого желудочка (без нарушения его функции), развивающаяся в ответ на выраженное и длительное увеличение постнагрузки (компенсированное легочное сердце) Постепенное снижение систолической функции правого желудочка, сопровождающееся повышением диастолического давления в правом желудочке, его дилатацией и развитием застоя крови в венозном русле большого круга кровообращения (декомпенсированное ЛС) На поздних стадиях заболевания — снижение сердечного выброса и уровня АД в результате уменьшения притока крови в малый круг кровообращения и, соответственно, наполнения ЛЖ
Основные изменения гемодинамики: Гипертрофия правого желудочка (без нарушения его функции), развивающаяся в ответ на выраженное и длительное увеличение постнагрузки (компенсированное легочное сердце) Постепенное снижение систолической функции правого желудочка, сопровождающееся повышением диастолического давления в правом желудочке, его дилатацией и развитием застоя крови в венозном русле большого круга кровообращения (декомпенсированное ЛС) На поздних стадиях заболевания — снижение сердечного выброса и уровня АД в результате уменьшения притока крови в малый круг кровообращения и, соответственно, наполнения ЛЖ

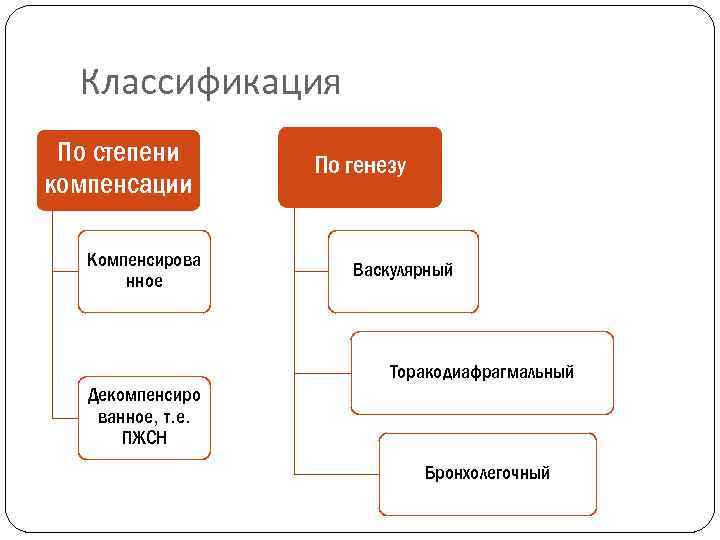 Классификация По степени компенсации Компенсирова нное По генезу Васкулярный Торакодиафрагмальный Декомпенсиро ванное, т. е. ПЖСН Бронхолегочный
Классификация По степени компенсации Компенсирова нное По генезу Васкулярный Торакодиафрагмальный Декомпенсиро ванное, т. е. ПЖСН Бронхолегочный
 Клиническая картина Симптомы, обусловленные дыхательной недостаточностью: Одышка, усиливающаяся при физической нагрузке, уменьшается на фоне применения бронхолитиков и оксигенотерапии, не усиливается в горизонтальном положении и не уменьшается в положении сидя (ортопноэ) Слабость, повышенная утомляемость Головные боли, сонливость, синкопальные состояния 1. Объективный осмотр 1. Признаки дыхательной недостаточности: Цианоз диффузный, теплый Пальцы в виде «барабанных палочек» , ногти – «часовых стекол»
Клиническая картина Симптомы, обусловленные дыхательной недостаточностью: Одышка, усиливающаяся при физической нагрузке, уменьшается на фоне применения бронхолитиков и оксигенотерапии, не усиливается в горизонтальном положении и не уменьшается в положении сидя (ортопноэ) Слабость, повышенная утомляемость Головные боли, сонливость, синкопальные состояния 1. Объективный осмотр 1. Признаки дыхательной недостаточности: Цианоз диффузный, теплый Пальцы в виде «барабанных палочек» , ногти – «часовых стекол»
 Клиническая картина Объективный осмотр 2. Симптомы гипертрофии правого желудочка и ПЖ недостаточности Ощущение сердцебиения Перебои в работе сердца Отеки на ногах Абдоминальные расстройства – снижение аппетита, боли в эпигастральной области, тошнота, рвота, вздутие живота, тяжесть в правом подреберье 2. Признаки гипертрофии правого желудочка: Расширение границ сердца вправо Эпигастральная пульсация Систолический шум у мечевидного отростка, усиливающийся на вдохе (симптом Риверо-Корвалло) – признак относительной недостаточности ТК Признаки правожелудочковой недостаточности Набухание шейных вен Отеки нижних конечностей Асцит Увеличение размеров печени Плевральный выпот Положительный симптом Плеша – набухание шейных вен при надавливании ладонью на увеличенную печень Тахикардия
Клиническая картина Объективный осмотр 2. Симптомы гипертрофии правого желудочка и ПЖ недостаточности Ощущение сердцебиения Перебои в работе сердца Отеки на ногах Абдоминальные расстройства – снижение аппетита, боли в эпигастральной области, тошнота, рвота, вздутие живота, тяжесть в правом подреберье 2. Признаки гипертрофии правого желудочка: Расширение границ сердца вправо Эпигастральная пульсация Систолический шум у мечевидного отростка, усиливающийся на вдохе (симптом Риверо-Корвалло) – признак относительной недостаточности ТК Признаки правожелудочковой недостаточности Набухание шейных вен Отеки нижних конечностей Асцит Увеличение размеров печени Плевральный выпот Положительный симптом Плеша – набухание шейных вен при надавливании ладонью на увеличенную печень Тахикардия
 Клиническая картина Объективный осмотр 3. Симптомы легочной гипертензии: Боли в области сердца (легочная грудная жаба или стенокардия Кача), которые не купируются нитратами, а устраняются ингалляцией кислорода или внутривенным введением эуфиллина. Эти боли связывают с перерастяжением стенок легочного ствола, т. к. данный симптом наблюдается только при высоких степенях ЛГ, однако не исключены истинные приступы стенокардии, обусловленные относительной коронарной недостаточностью вследствие увеличения мышечной массы ПЖ при относительно недостаточном развитии капиллярной сети Редко при резко выраженной дилатации ЛА возможно сдавление возвратного нерва и появление кашля, кровохарканья, потеря голоса 3. Признаки легочной гипертензии: Расширение левой границы сосудистого пучка Акцент и раздвоение II тона над легочной артерией Диастолический шум над легочной артерией – шум Грехем – Стилла (недостаточность клапана ЛА)
Клиническая картина Объективный осмотр 3. Симптомы легочной гипертензии: Боли в области сердца (легочная грудная жаба или стенокардия Кача), которые не купируются нитратами, а устраняются ингалляцией кислорода или внутривенным введением эуфиллина. Эти боли связывают с перерастяжением стенок легочного ствола, т. к. данный симптом наблюдается только при высоких степенях ЛГ, однако не исключены истинные приступы стенокардии, обусловленные относительной коронарной недостаточностью вследствие увеличения мышечной массы ПЖ при относительно недостаточном развитии капиллярной сети Редко при резко выраженной дилатации ЛА возможно сдавление возвратного нерва и появление кашля, кровохарканья, потеря голоса 3. Признаки легочной гипертензии: Расширение левой границы сосудистого пучка Акцент и раздвоение II тона над легочной артерией Диастолический шум над легочной артерией – шум Грехем – Стилла (недостаточность клапана ЛА)
 Лабораторные методы диагностики ОАК – эритроцитоз, ↑ Ht, ↑ Hb (компенсаторно), ↓ СОЭ (из-за повышения вязкости крови) Исследование газов крови: ↓ Pa. O 2, ↑ Pa. CO 2, респираторный ацидоз Б/х анализ крови: ↑ ЛДГ, билирубина, трансаминаз (за счет венозного застоя в печени)
Лабораторные методы диагностики ОАК – эритроцитоз, ↑ Ht, ↑ Hb (компенсаторно), ↓ СОЭ (из-за повышения вязкости крови) Исследование газов крови: ↓ Pa. O 2, ↑ Pa. CO 2, респираторный ацидоз Б/х анализ крови: ↑ ЛДГ, билирубина, трансаминаз (за счет венозного застоя в печени)
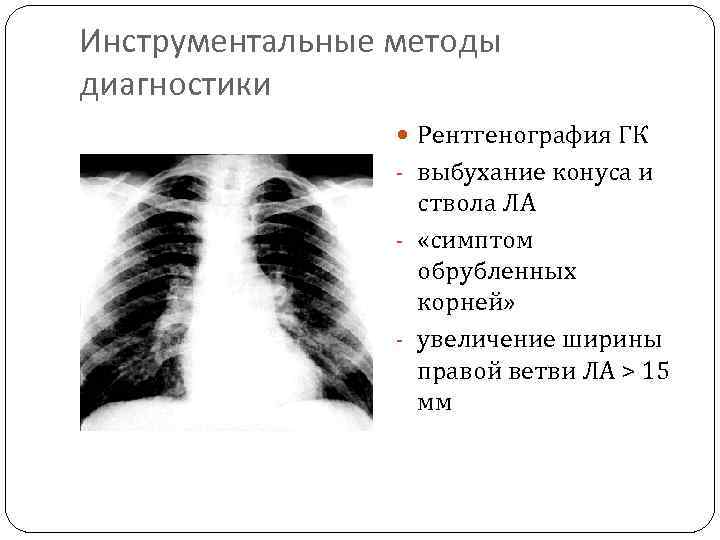 Инструментальные методы диагностики Рентгенография ГК - выбухание конуса и ствола ЛА - «симптом обрубленных корней» - увеличение ширины правой ветви ЛА > 15 мм
Инструментальные методы диагностики Рентгенография ГК - выбухание конуса и ствола ЛА - «симптом обрубленных корней» - увеличение ширины правой ветви ЛА > 15 мм
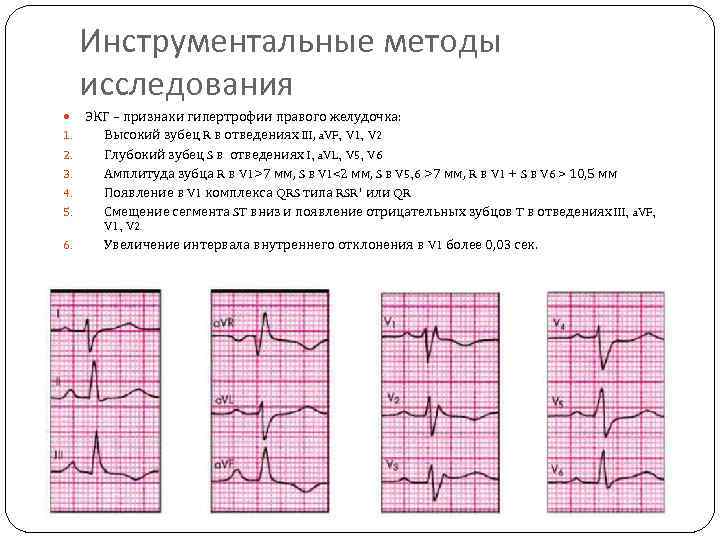 Инструментальные методы исследования ЭКГ – признаки гипертрофии правого желудочка: 1. Высокий зубец R в отведениях III, a. VF, V 1, V 2 2. 3. 4. 5. 6. Глубокий зубец S в отведениях I, a. VL, V 5, V 6 Амплитуда зубца R в V 1>7 мм, S в V 1<2 мм, S в V 5, 6 >7 мм, R в V 1 + S в V 6 > 10, 5 мм Появление в V 1 комплекса QRS типа RSR’ или QR Смещение сегмента ST вниз и появление отрицательных зубцов T в отведениях III, a. VF, V 1, V 2 Увеличение интервала внутреннего отклонения в V 1 более 0, 03 сек.
Инструментальные методы исследования ЭКГ – признаки гипертрофии правого желудочка: 1. Высокий зубец R в отведениях III, a. VF, V 1, V 2 2. 3. 4. 5. 6. Глубокий зубец S в отведениях I, a. VL, V 5, V 6 Амплитуда зубца R в V 1>7 мм, S в V 1<2 мм, S в V 5, 6 >7 мм, R в V 1 + S в V 6 > 10, 5 мм Появление в V 1 комплекса QRS типа RSR’ или QR Смещение сегмента ST вниз и появление отрицательных зубцов T в отведениях III, a. VF, V 1, V 2 Увеличение интервала внутреннего отклонения в V 1 более 0, 03 сек.
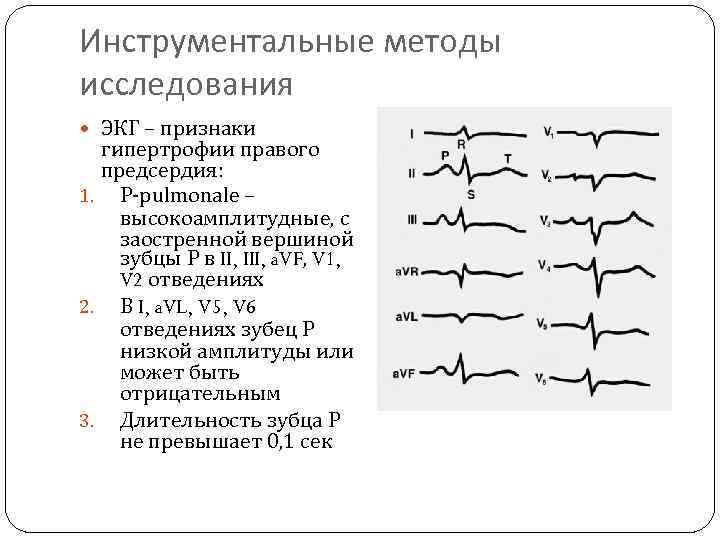 Инструментальные методы исследования ЭКГ – признаки гипертрофии правого предсердия: 1. P-pulmonale – высокоамплитудные, с заостренной вершиной зубцы Р в II, III, a. VF, V 1, V 2 отведениях 2. В I, a. VL, V 5, V 6 отведениях зубец Р низкой амплитуды или может быть отрицательным 3. Длительность зубца Р не превышает 0, 1 сек
Инструментальные методы исследования ЭКГ – признаки гипертрофии правого предсердия: 1. P-pulmonale – высокоамплитудные, с заостренной вершиной зубцы Р в II, III, a. VF, V 1, V 2 отведениях 2. В I, a. VL, V 5, V 6 отведениях зубец Р низкой амплитуды или может быть отрицательным 3. Длительность зубца Р не превышает 0, 1 сек
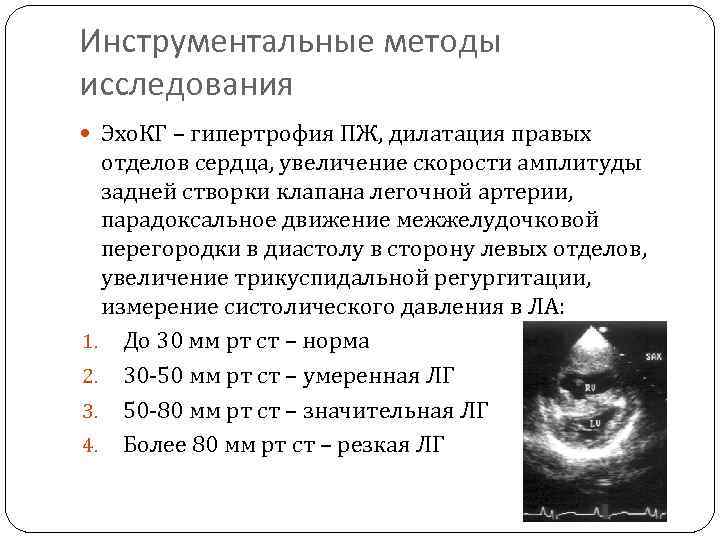 Инструментальные методы исследования Эхо. КГ – гипертрофия ПЖ, дилатация правых отделов сердца, увеличение скорости амплитуды задней створки клапана легочной артерии, парадоксальное движение межжелудочковой перегородки в диастолу в сторону левых отделов, увеличение трикуспидальной регургитации, измерение систолического давления в ЛА: 1. До 30 мм рт ст – норма 2. 30 -50 мм рт ст – умеренная ЛГ 3. 50 -80 мм рт ст – значительная ЛГ 4. Более 80 мм рт ст – резкая ЛГ
Инструментальные методы исследования Эхо. КГ – гипертрофия ПЖ, дилатация правых отделов сердца, увеличение скорости амплитуды задней створки клапана легочной артерии, парадоксальное движение межжелудочковой перегородки в диастолу в сторону левых отделов, увеличение трикуспидальной регургитации, измерение систолического давления в ЛА: 1. До 30 мм рт ст – норма 2. 30 -50 мм рт ст – умеренная ЛГ 3. 50 -80 мм рт ст – значительная ЛГ 4. Более 80 мм рт ст – резкая ЛГ
 Инструментальные методы исследования Радионуклидная вентрикулография – ударный объем правого и левого желудочков, ФВ, конечные систолические и диастолические объемы желудочков. Наиболее информативная ФВ до и после физической нагрузки – при ЛГ в ответ на физическую нагрузку ФВ понижается. МРТ – ротация сердца правым желудочком вперед, дилатация ЛА, замедление кровотока в ЛА, гипертрофия миокарда и дилатация полости ПЖ Катетеризация легочной артерии Исследование ФВД Тест с 6 -минутной ходьбой – определение функциональной способности больного
Инструментальные методы исследования Радионуклидная вентрикулография – ударный объем правого и левого желудочков, ФВ, конечные систолические и диастолические объемы желудочков. Наиболее информативная ФВ до и после физической нагрузки – при ЛГ в ответ на физическую нагрузку ФВ понижается. МРТ – ротация сердца правым желудочком вперед, дилатация ЛА, замедление кровотока в ЛА, гипертрофия миокарда и дилатация полости ПЖ Катетеризация легочной артерии Исследование ФВД Тест с 6 -минутной ходьбой – определение функциональной способности больного
 Лечение основного заболевания Общие рекомендации: двигательная активность в соответствии с возможностями пациента, диета с ограничением соли, полный отказ от курения, вакцинация от гриппа и пневмококковой инфекции
Лечение основного заболевания Общие рекомендации: двигательная активность в соответствии с возможностями пациента, диета с ограничением соли, полный отказ от курения, вакцинация от гриппа и пневмококковой инфекции
 Коррекция легочной артериальной гипоксемии Оксигенотерапия (поддержание Sa. O 2 > 90%) – длительные (до 12 -15 часов/сут) ингаляции О 2 со скоростью 2 л/мин Применение бронхолитиков (βадреномиметики, холинолитики)
Коррекция легочной артериальной гипоксемии Оксигенотерапия (поддержание Sa. O 2 > 90%) – длительные (до 12 -15 часов/сут) ингаляции О 2 со скоростью 2 л/мин Применение бронхолитиков (βадреномиметики, холинолитики)
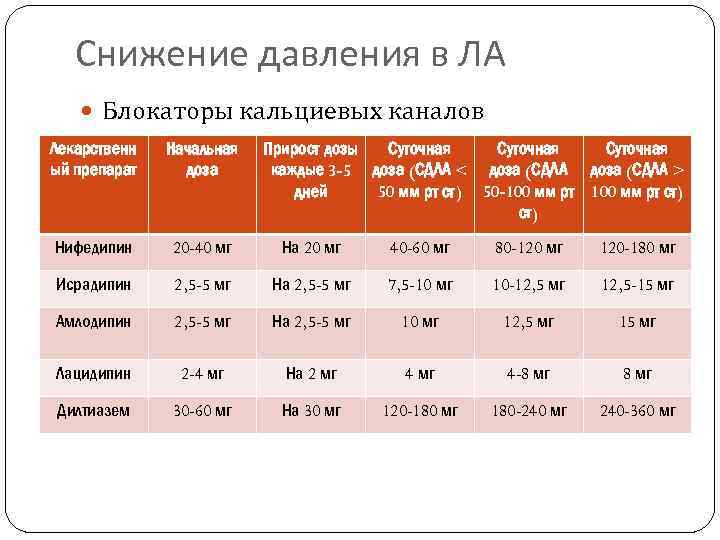 Снижение давления в ЛА Блокаторы кальциевых каналов Лекарственн ый препарат Начальная доза Прирост дозы Суточная каждые 3 -5 доза (СДЛА < доза (СДЛА > дней 50 мм рт ст) 50 -100 мм рт ст) Нифедипин 20 -40 мг На 20 мг 40 -60 мг 80 -120 мг 120 -180 мг Исрадипин 2, 5 -5 мг На 2, 5 -5 мг 7, 5 -10 мг 10 -12, 5 мг 12, 5 -15 мг Амлодипин 2, 5 -5 мг На 2, 5 -5 мг 10 мг 12, 5 мг 15 мг Лацидипин 2 -4 мг На 2 мг 4 -8 мг Дилтиазем 30 -60 мг На 30 мг 120 -180 мг 180 -240 мг 240 -360 мг
Снижение давления в ЛА Блокаторы кальциевых каналов Лекарственн ый препарат Начальная доза Прирост дозы Суточная каждые 3 -5 доза (СДЛА < доза (СДЛА > дней 50 мм рт ст) 50 -100 мм рт ст) Нифедипин 20 -40 мг На 20 мг 40 -60 мг 80 -120 мг 120 -180 мг Исрадипин 2, 5 -5 мг На 2, 5 -5 мг 7, 5 -10 мг 10 -12, 5 мг 12, 5 -15 мг Амлодипин 2, 5 -5 мг На 2, 5 -5 мг 10 мг 12, 5 мг 15 мг Лацидипин 2 -4 мг На 2 мг 4 -8 мг Дилтиазем 30 -60 мг На 30 мг 120 -180 мг 180 -240 мг 240 -360 мг
 Снижение давления в ЛА Препараты простагландинов (Эпопростенол, Алпростадил, Мизопростол) - мощные вазодилататоры с антиагрегационным, антипролиферативным и цитопротективным действием Используются в качестве долгосрочной базисной терапии при тяжелой СН (III-IV ФК) при невозможности и неэффективности использования БКК
Снижение давления в ЛА Препараты простагландинов (Эпопростенол, Алпростадил, Мизопростол) - мощные вазодилататоры с антиагрегационным, антипролиферативным и цитопротективным действием Используются в качестве долгосрочной базисной терапии при тяжелой СН (III-IV ФК) при невозможности и неэффективности использования БКК
 Снижение давления в ЛА Антагонисты эндотелиновых рецепторов (бозентан) - под контролем печеночных ферметов (1 раз в мес) и гематокрита (1 раз в 3 мес) Ингибиторы фосфодиэстеразы-5 (силденафил, тадалафил)– при неэффективности предыдущих препаратов
Снижение давления в ЛА Антагонисты эндотелиновых рецепторов (бозентан) - под контролем печеночных ферметов (1 раз в мес) и гематокрита (1 раз в 3 мес) Ингибиторы фосфодиэстеразы-5 (силденафил, тадалафил)– при неэффективности предыдущих препаратов
 Профилактика тромбообразования Непрямые антикоагулянты (варфарин) – с контролем МНО, целевой уровень = 2 -3 Низкомолекулярные гепарины (Фраксипарин, Эноксапарин) Антиагреганты (АСК) – при непереносимости или противопоказаниях к применению антикоагулянтов
Профилактика тромбообразования Непрямые антикоагулянты (варфарин) – с контролем МНО, целевой уровень = 2 -3 Низкомолекулярные гепарины (Фраксипарин, Эноксапарин) Антиагреганты (АСК) – при непереносимости или противопоказаниях к применению антикоагулянтов
 Купирование симптомов ПЖСН при декомпенсации ХЛС Петлевые диуретики: фуросемид 20 -120 мг/сут, этакриновая кислота 50 -100 мг/сут, торасемид 5 -10 мг/сут с дополнительным приемом верошпирона 25 -150 мг/сут Ингибиторы АПФ Нитраты Сердечные гликозиды - при наличии фибрилляции предсердий и/или сопутсвующей ЛЖСН
Купирование симптомов ПЖСН при декомпенсации ХЛС Петлевые диуретики: фуросемид 20 -120 мг/сут, этакриновая кислота 50 -100 мг/сут, торасемид 5 -10 мг/сут с дополнительным приемом верошпирона 25 -150 мг/сут Ингибиторы АПФ Нитраты Сердечные гликозиды - при наличии фибрилляции предсердий и/или сопутсвующей ЛЖСН
 Диспансеризация больных с ХЛС Диспансерное наблюдение у врача-пульмонолога (если ХЛС на фоне заболевания легких) 2 раза в год Диспансерное наблюдение у врача-кардиолога 2 раза в год ОАК 2 -4 раза в год Б/х анализ крови 2 -4 раза в год ОАМ 1 -2 раза в год Кровь на ВИЧ 1 раз в год ЭКГ 1 -4 раза в год Холтер-МТ ЭКГ 1 -2 раза в год (при наличии нарушений ритма и проводимости) Эхо. КГ 1 -4 раза в год УЗИ печени 1 -2 раза в год Тест с 6 -минутной ходьбой 2 -4 раза в год
Диспансеризация больных с ХЛС Диспансерное наблюдение у врача-пульмонолога (если ХЛС на фоне заболевания легких) 2 раза в год Диспансерное наблюдение у врача-кардиолога 2 раза в год ОАК 2 -4 раза в год Б/х анализ крови 2 -4 раза в год ОАМ 1 -2 раза в год Кровь на ВИЧ 1 раз в год ЭКГ 1 -4 раза в год Холтер-МТ ЭКГ 1 -2 раза в год (при наличии нарушений ритма и проводимости) Эхо. КГ 1 -4 раза в год УЗИ печени 1 -2 раза в год Тест с 6 -минутной ходьбой 2 -4 раза в год


