Хр. легочное сердце.ppt
- Количество слайдов: 66
 Хроническое легочное сердце Л. М. Яшина, профессор каф. госпитальной терапии № 2 25 ноября 2013 г.
Хроническое легочное сердце Л. М. Яшина, профессор каф. госпитальной терапии № 2 25 ноября 2013 г.
 Хроническое легочное сердце – определение 2
Хроническое легочное сердце – определение 2
 Определение Легочное сердце (cor pulmonale) - это патологическое состояние, развивающееся вследствие легочной артериальной гипертензии, обусловленной патологией бронхолегочного аппарата, сосудов легких или торако-диафрагмальными нарушениями; которое проявляется гиперфункцией правого желудочка сердца, его гипертрофией и/или дилатацией, и формированием правожелудочковой сердечной недостаточности.
Определение Легочное сердце (cor pulmonale) - это патологическое состояние, развивающееся вследствие легочной артериальной гипертензии, обусловленной патологией бронхолегочного аппарата, сосудов легких или торако-диафрагмальными нарушениями; которое проявляется гиперфункцией правого желудочка сердца, его гипертрофией и/или дилатацией, и формированием правожелудочковой сердечной недостаточности.
 К легочному сердцу не относят гипертрофию и дилатацию правого желудочка при поражениях легких и легочной гипертензии, являющихся вторичными по отношению к первичной патологии левых отделов сердца (например, инфаркт левого желудочка), врожденным порокам сердца (например, стеноз или недостаточность митрального клапана) и крупных сосудов (например, стеноз и недостаточность аортального клапана).
К легочному сердцу не относят гипертрофию и дилатацию правого желудочка при поражениях легких и легочной гипертензии, являющихся вторичными по отношению к первичной патологии левых отделов сердца (например, инфаркт левого желудочка), врожденным порокам сердца (например, стеноз или недостаточность митрального клапана) и крупных сосудов (например, стеноз и недостаточность аортального клапана).
 Ø Впервые этот термин предложен в 1935 г. (М. Джинн и Уайт). Ø Из отечественных ученых в XIX в. проблему легочного сердца изучали Г. И. Сокольский (1838 г. ), Э. И. Изаксон (1870 г. ), С. П. Боткин (1886 г. ). Ø В XX в. крупным вкладом в учение о легочном сердце стали труды Б. Е. Вотчала, определившие современные подходы к классификации, патогенезу, ранней диагностике и принципам лечения этого состояния.
Ø Впервые этот термин предложен в 1935 г. (М. Джинн и Уайт). Ø Из отечественных ученых в XIX в. проблему легочного сердца изучали Г. И. Сокольский (1838 г. ), Э. И. Изаксон (1870 г. ), С. П. Боткин (1886 г. ). Ø В XX в. крупным вкладом в учение о легочном сердце стали труды Б. Е. Вотчала, определившие современные подходы к классификации, патогенезу, ранней диагностике и принципам лечения этого состояния.
 КЛАССИФИКАЦИЯ ЛЕГОЧНОГО СЕРДЦА 6
КЛАССИФИКАЦИЯ ЛЕГОЧНОГО СЕРДЦА 6
 Согласно классификации, предложенной Б. Е. Вотчалом в 1964 г. , выделяют три основные формы ХЛС: 1. васкулярную, 2. бронхолегочную и 3. торакодиафрагмальную. 7
Согласно классификации, предложенной Б. Е. Вотчалом в 1964 г. , выделяют три основные формы ХЛС: 1. васкулярную, 2. бронхолегочную и 3. торакодиафрагмальную. 7
 Васкулярная форма легочного сердца развивается при: 1. Легочных васкулитах 2. Первичной легочной гипертензии 3. Горной болезни 4. Рецидивирующей тромбоэмболии легочных артерий 5. Резекции легкого. 8
Васкулярная форма легочного сердца развивается при: 1. Легочных васкулитах 2. Первичной легочной гипертензии 3. Горной болезни 4. Рецидивирующей тромбоэмболии легочных артерий 5. Резекции легкого. 8
 БРОНХОЛЕГОЧНАЯ ФОРМА наблюдается при диффузном поражении бронхов и легочной паренхимы: 1. Хронической обструктивной болезни легких (ХОБЛ), тяжелом течении бронхиальной астмы, 2. Бронхиолите, хроническом обструктивном бронхите, эмфиземе легких, 3. Диффузном пневмосклерозе и фиброзах легких 4. В исходе неспецифических пневмоний, 5. Туберкулезе, пневмокониозе, саркоидозе, синдроме Хаммена-Рича (диффузный фиброзирующий альвеолит), 6. Рестриктивных процессах - фиброзы и 9 гранулематозы.
БРОНХОЛЕГОЧНАЯ ФОРМА наблюдается при диффузном поражении бронхов и легочной паренхимы: 1. Хронической обструктивной болезни легких (ХОБЛ), тяжелом течении бронхиальной астмы, 2. Бронхиолите, хроническом обструктивном бронхите, эмфиземе легких, 3. Диффузном пневмосклерозе и фиброзах легких 4. В исходе неспецифических пневмоний, 5. Туберкулезе, пневмокониозе, саркоидозе, синдроме Хаммена-Рича (диффузный фиброзирующий альвеолит), 6. Рестриктивных процессах - фиброзы и 9 гранулематозы.
 ТОРАКОДИАФРАГМАЛЬНАЯ ФОРМА легочного сердца развивается при значительных нарушениях вентиляции и кровотока в легких: 1. Вследствие деформации грудной клетки (кифосколиозы и др. ), патологии плевры, диафрагмы (при торакопластике, массивном фибротораксе, болезни Бехтерева), 2. Пиквикском синдроме, 3. Синдроме ночного апноэ. 10
ТОРАКОДИАФРАГМАЛЬНАЯ ФОРМА легочного сердца развивается при значительных нарушениях вентиляции и кровотока в легких: 1. Вследствие деформации грудной клетки (кифосколиозы и др. ), патологии плевры, диафрагмы (при торакопластике, массивном фибротораксе, болезни Бехтерева), 2. Пиквикском синдроме, 3. Синдроме ночного апноэ. 10
 ХЛС по уровню легочной недостаточности, насыщению артериальной крови кислородом, гипертрофии правого желудочка и недостаточности кровообращения делится на ЧЕТЫРЕ СТАДИИ: I стадия - легочная недостаточность 1 -й степени. ЖЕЛ/ДЖЕЛ снижается до 20%, газовый состав не нарушен. Гипертрофия правого желудочка отсутствует на ЭКГ, но на эхокардиограмме она есть. Недостаточности кровообращения на этой стадии нет. 11
ХЛС по уровню легочной недостаточности, насыщению артериальной крови кислородом, гипертрофии правого желудочка и недостаточности кровообращения делится на ЧЕТЫРЕ СТАДИИ: I стадия - легочная недостаточность 1 -й степени. ЖЕЛ/ДЖЕЛ снижается до 20%, газовый состав не нарушен. Гипертрофия правого желудочка отсутствует на ЭКГ, но на эхокардиограмме она есть. Недостаточности кровообращения на этой стадии нет. 11
 II стадия - легочная недостаточность 2 -й степени. ЖЕЛ/ДЖЕЛ до 40%, насыщаемость кислородом до 80%, появляются первые косвенные признаки гипертрофии правого желудочка, недостаточность кровообращения +/-, т. е. только одышка в покое. 12
II стадия - легочная недостаточность 2 -й степени. ЖЕЛ/ДЖЕЛ до 40%, насыщаемость кислородом до 80%, появляются первые косвенные признаки гипертрофии правого желудочка, недостаточность кровообращения +/-, т. е. только одышка в покое. 12
 III стадия - легочная недостаточность 3 -й степени. ЖЕЛ/ДЖЕЛ менее 40%, насыщаемость артериальной крови до 50%, появляются признаки гипертрофии правого желудочка на ЭКГ в виде прямых признаков. Недостаточность кровообращения 2 А. 13
III стадия - легочная недостаточность 3 -й степени. ЖЕЛ/ДЖЕЛ менее 40%, насыщаемость артериальной крови до 50%, появляются признаки гипертрофии правого желудочка на ЭКГ в виде прямых признаков. Недостаточность кровообращения 2 А. 13
 IVстадия — легочная недостаточность 3 -й степени. Насыщение крови кислородом менее 50%, гипертрофия правого желудочка с дилатацией, недостаточность кровообращения 2 Б (дистрофическая, рефрактерная). 14
IVстадия — легочная недостаточность 3 -й степени. Насыщение крови кислородом менее 50%, гипертрофия правого желудочка с дилатацией, недостаточность кровообращения 2 Б (дистрофическая, рефрактерная). 14
 Степени легочной гипертензии (давление в легочном стволе): • 1 -я степень - 31 -50 мм рт. ст. ; • 2 -я степень - 51 -75 мм рт. ст. ; • 3 -я степень - 75 мм рт. ст. и выше. 15
Степени легочной гипертензии (давление в легочном стволе): • 1 -я степень - 31 -50 мм рт. ст. ; • 2 -я степень - 51 -75 мм рт. ст. ; • 3 -я степень - 75 мм рт. ст. и выше. 15
 ХРОНИЧЕСКОЕ ЛЕГОЧНОЕ СЕРДЦЕ (ХЛС) ПО ФАЗЕ ТЕЧЕНИЯ МОЖЕТ БЫТЬ: üкомпенсированным и ü декомпенсированным. 16
ХРОНИЧЕСКОЕ ЛЕГОЧНОЕ СЕРДЦЕ (ХЛС) ПО ФАЗЕ ТЕЧЕНИЯ МОЖЕТ БЫТЬ: üкомпенсированным и ü декомпенсированным. 16
 КЛИНИЧЕСКАЯ КАРТИНА ЛЕГОЧНОГО СЕРДЦА 17
КЛИНИЧЕСКАЯ КАРТИНА ЛЕГОЧНОГО СЕРДЦА 17
 ХЛС В СТАДИИ КОМПЕНСАЦИИ РАСПОЗНАЕТСЯ ПО: 1. симптомам гиперфункции, затем гипертрофии правого желудочка, выявляемых вначале с помощью ЭКГ, рентгенологического исследования грудной клетки и других инструментальных методов, 2. а в последующем и по клиническим признакам: появлению выраженного сердечного толчка (сотрясение передней грудной стенки при сокращениях сердца), пульсации правого желудочка, определяемой пальпаторно за мечевидным отростком, усилению и постоянному акценту II тона сердца над стволом легочной артерии при усилении I тона над нижней частью грудины. 18
ХЛС В СТАДИИ КОМПЕНСАЦИИ РАСПОЗНАЕТСЯ ПО: 1. симптомам гиперфункции, затем гипертрофии правого желудочка, выявляемых вначале с помощью ЭКГ, рентгенологического исследования грудной клетки и других инструментальных методов, 2. а в последующем и по клиническим признакам: появлению выраженного сердечного толчка (сотрясение передней грудной стенки при сокращениях сердца), пульсации правого желудочка, определяемой пальпаторно за мечевидным отростком, усилению и постоянному акценту II тона сердца над стволом легочной артерии при усилении I тона над нижней частью грудины. 18
 В СТАДИИ ДЕКОМПЕНСАЦИИ ПОЯВЛЯЕТСЯ ПРАВОЖЕЛУДОЧКОВАЯ НЕДОСТАТОЧНОСТЬ: 1. тахикардия; 2. акроцианоз; 3. набухание шейных вен, сохраняющееся на вдохе (их набухание только на выдохе может быть обусловлено бронхиальной обструкцией), 4. никтурия; 5. увеличение печени, 6. периферические отеки. 19
В СТАДИИ ДЕКОМПЕНСАЦИИ ПОЯВЛЯЕТСЯ ПРАВОЖЕЛУДОЧКОВАЯ НЕДОСТАТОЧНОСТЬ: 1. тахикардия; 2. акроцианоз; 3. набухание шейных вен, сохраняющееся на вдохе (их набухание только на выдохе может быть обусловлено бронхиальной обструкцией), 4. никтурия; 5. увеличение печени, 6. периферические отеки. 19
 При формировании ХЛС наблюдается развитие сердечных аритмий, у 89 -92% больных. Имеют место практически все виды нарушений сердечного ритма, нередко наблюдается сочетание нескольких их видов. 1. Степень градации желудочковой экстрасистолии возрастает по мере декомпенсации сердечной недостаточности на фоне ухудшения легочной вентиляции и газового состава крови. 2. Кроме того, при прогрессировании ХЛС, наряду с увеличением прогностически неблагоприятных нарушений ритма сердца, снижаются показатели вариабельности сердечного ритма (ВСР), что позволяет прогнозировать развитие аритмогенных катастроф у этой группы больных. Прогностическая 20 значимость показателей ВСР возрастает при наличии
При формировании ХЛС наблюдается развитие сердечных аритмий, у 89 -92% больных. Имеют место практически все виды нарушений сердечного ритма, нередко наблюдается сочетание нескольких их видов. 1. Степень градации желудочковой экстрасистолии возрастает по мере декомпенсации сердечной недостаточности на фоне ухудшения легочной вентиляции и газового состава крови. 2. Кроме того, при прогрессировании ХЛС, наряду с увеличением прогностически неблагоприятных нарушений ритма сердца, снижаются показатели вариабельности сердечного ритма (ВСР), что позволяет прогнозировать развитие аритмогенных катастроф у этой группы больных. Прогностическая 20 значимость показателей ВСР возрастает при наличии
 ВЫРАЖЕННОСТЬ СИМПТОМОВ ХЛС ЗАВИСИТ ОТ СТАДИИ На I стадии на фоне основного заболевания усиливается одышка, появляется цианоз в виде акроцианоза, но правая граница сердца не расширена, печень не увеличена, в легких физикальные данные зависят от основного заболевания. 21
ВЫРАЖЕННОСТЬ СИМПТОМОВ ХЛС ЗАВИСИТ ОТ СТАДИИ На I стадии на фоне основного заболевания усиливается одышка, появляется цианоз в виде акроцианоза, но правая граница сердца не расширена, печень не увеличена, в легких физикальные данные зависят от основного заболевания. 21
 На II стадии одышка переходит в приступы удушья с затрудненным вдохом, цианоз становится диффузным, из данных объективного исследования: появляется пульсация в эпигастральной области, тоны глухие, акцент II тона над легочной артерией непостоянный. Печень не увеличена, может быть опущена. 22
На II стадии одышка переходит в приступы удушья с затрудненным вдохом, цианоз становится диффузным, из данных объективного исследования: появляется пульсация в эпигастральной области, тоны глухие, акцент II тона над легочной артерией непостоянный. Печень не увеличена, может быть опущена. 22
 На III стадии присоединяются признаки правожелудочковой недостаточности - увеличение правой границы сердечной тупости и увеличение размеров печени. Постоянные отеки на нижних конечностях. 23
На III стадии присоединяются признаки правожелудочковой недостаточности - увеличение правой границы сердечной тупости и увеличение размеров печени. Постоянные отеки на нижних конечностях. 23
 В IV стадии возникает одышка в покое, вынужденное положение, часто присоединяются расстройства ритма дыхания типа Чейн-Стокса и Биота. Отеки постоянные, не поддаются лечению, пульс слабый частый, бычье сердце, тоны глухие, систолический шум у мечевидного отростка. В легких масса влажных хрипов. Печень значительных размеров, не сокращается под действием гликозидов и мочегонных, так как развивается фиброз. Больные постоянно дремлют. 24
В IV стадии возникает одышка в покое, вынужденное положение, часто присоединяются расстройства ритма дыхания типа Чейн-Стокса и Биота. Отеки постоянные, не поддаются лечению, пульс слабый частый, бычье сердце, тоны глухие, систолический шум у мечевидного отростка. В легких масса влажных хрипов. Печень значительных размеров, не сокращается под действием гликозидов и мочегонных, так как развивается фиброз. Больные постоянно дремлют. 24
 ПАТОГЕНЕЗ ЛЕГОЧНОЙ ГИПЕРТЕНЗИИ И ЛЕГОЧНОГО СЕРДЦА 25
ПАТОГЕНЕЗ ЛЕГОЧНОЙ ГИПЕРТЕНЗИИ И ЛЕГОЧНОГО СЕРДЦА 25
 Три основных фактора лежат в основе патогенеза легочной гипертензии и легочного сердца: 1. вазоконстрикция мелких ветвей легочной артерии и прекапилляров вследствие гипоксии (рефлекс Савицкого-Эйлера. Лильестранда) 2. облитерация сосудов малого круга кровообращения 3. перегрузка сосудов малого круга давлением и объемом. 26
Три основных фактора лежат в основе патогенеза легочной гипертензии и легочного сердца: 1. вазоконстрикция мелких ветвей легочной артерии и прекапилляров вследствие гипоксии (рефлекс Савицкого-Эйлера. Лильестранда) 2. облитерация сосудов малого круга кровообращения 3. перегрузка сосудов малого круга давлением и объемом. 26
 ДИАГНОСТИКА ХРОНИЧЕСКОГО ЛЕГОЧНОГО СЕРДЦА 27
ДИАГНОСТИКА ХРОНИЧЕСКОГО ЛЕГОЧНОГО СЕРДЦА 27
 БОЛЬШОЕ ЗНАЧЕНИЕ ИМЕЕТ СПИРОГРАФИЯ 1. Для пациентов с легочной гипертензией характерно снижение диффузионной способности легких и снижение объемных показателей. Ра 02 находится в пределах нормы или ниже нормальных показателей, а Ра. С 02 уменьшено за счет альвеолярной гипервентиляции. 2. При ХОБЛ выявляется необратимая обструкция в сочетании с увеличенным остаточным объемом легких, и нормальным или повышенным значением Ра. С 02.
БОЛЬШОЕ ЗНАЧЕНИЕ ИМЕЕТ СПИРОГРАФИЯ 1. Для пациентов с легочной гипертензией характерно снижение диффузионной способности легких и снижение объемных показателей. Ра 02 находится в пределах нормы или ниже нормальных показателей, а Ра. С 02 уменьшено за счет альвеолярной гипервентиляции. 2. При ХОБЛ выявляется необратимая обструкция в сочетании с увеличенным остаточным объемом легких, и нормальным или повышенным значением Ра. С 02.
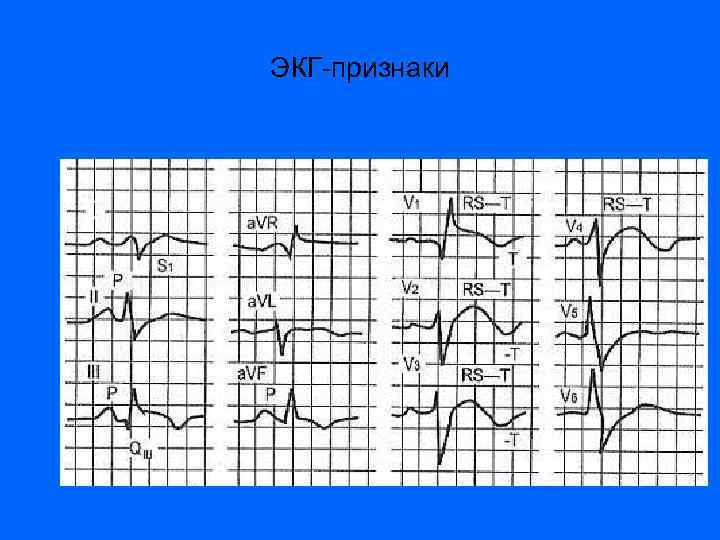
 ЭКГ-ПРИЗНАКИ ХЛС 1. ХОБЛ (вероятные, но не диагностические признаки увеличения правого желудочка): • а) «Р-pulmonale» (в отведениях II, III, a. VF); • б) отклонение оси сердца вправо более 110°; • в) R/S соотношение в V 6<1; • г) r. SR в правых грудных отведениях; • д) блокада ПНПГиса (частичная или полная). 2. Заболевания легочных сосудов или интерстициальной ткани легких; общая альвеолярная гиповентиляция (диагностические признаки увеличения правого желудочка): • а) классические признаки в V, или V 3 R (доминирующий R или R с инвертированным '/'-зубцом в правых грудных отведениях); • б) часто сочетается с «вероятными» критериями, 30 указанными выше.
ЭКГ-ПРИЗНАКИ ХЛС 1. ХОБЛ (вероятные, но не диагностические признаки увеличения правого желудочка): • а) «Р-pulmonale» (в отведениях II, III, a. VF); • б) отклонение оси сердца вправо более 110°; • в) R/S соотношение в V 6<1; • г) r. SR в правых грудных отведениях; • д) блокада ПНПГиса (частичная или полная). 2. Заболевания легочных сосудов или интерстициальной ткани легких; общая альвеолярная гиповентиляция (диагностические признаки увеличения правого желудочка): • а) классические признаки в V, или V 3 R (доминирующий R или R с инвертированным '/'-зубцом в правых грудных отведениях); • б) часто сочетается с «вероятными» критериями, 30 указанными выше.
 ЭКГ-ПРИЗНАКИ ХЛС 3. Основные типы электрокардиограммы при ХЛС: • а) R-тип - определяется высокий зубец R в правых грудных, а также во II, III отведениях; • б) RSR'-тип (по наличию зубца R' в отведении V 1) - отмечается увеличение зубца S при уменьшении зубца R в отведениях I, II и левых грудных, зубец R в отведении a. VR; • в) S-тип - определяются глубокие зубцы S во всех стандартных и грудных отведениях
ЭКГ-ПРИЗНАКИ ХЛС 3. Основные типы электрокардиограммы при ХЛС: • а) R-тип - определяется высокий зубец R в правых грудных, а также во II, III отведениях; • б) RSR'-тип (по наличию зубца R' в отведении V 1) - отмечается увеличение зубца S при уменьшении зубца R в отведениях I, II и левых грудных, зубец R в отведении a. VR; • в) S-тип - определяются глубокие зубцы S во всех стандартных и грудных отведениях
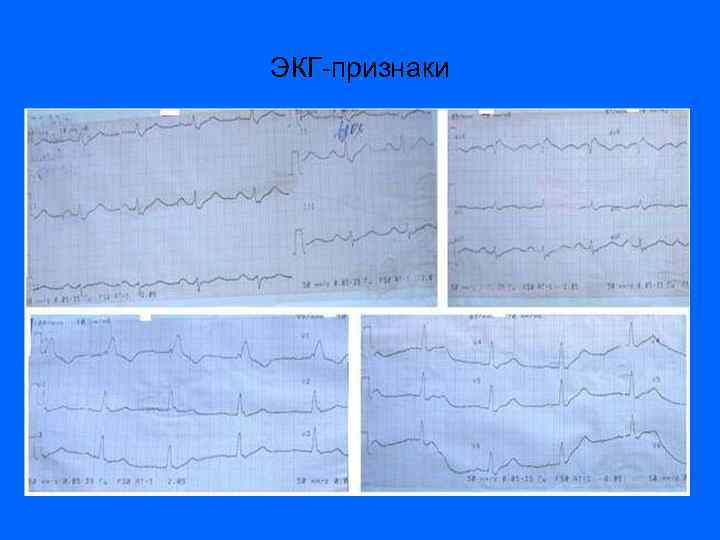
 ЭКГ-признаки
ЭКГ-признаки
 ЭКГ-признаки
ЭКГ-признаки
 РЕНТГЕНОЛОГИЧЕСКИЕ ДАННЫЕ Рентгенологические данные появляются очень поздно. 1. Одним из ранних симптомов является выбухание ствола легочной артерии на рентгенограмме. 2. В терминальной стадии ХЛС на рентгенограмме органов грудной полости больного с эмфиземой легких и ХЛС можно выявить увеличение сердца в размерах преимущественно за счет правых отделов, выбухание дуги легочного конуса, расширение корней за счет крупных ветвей легочных артерий, обеднение периферического сосудистого рисунка легких. 34
РЕНТГЕНОЛОГИЧЕСКИЕ ДАННЫЕ Рентгенологические данные появляются очень поздно. 1. Одним из ранних симптомов является выбухание ствола легочной артерии на рентгенограмме. 2. В терминальной стадии ХЛС на рентгенограмме органов грудной полости больного с эмфиземой легких и ХЛС можно выявить увеличение сердца в размерах преимущественно за счет правых отделов, выбухание дуги легочного конуса, расширение корней за счет крупных ветвей легочных артерий, обеднение периферического сосудистого рисунка легких. 34
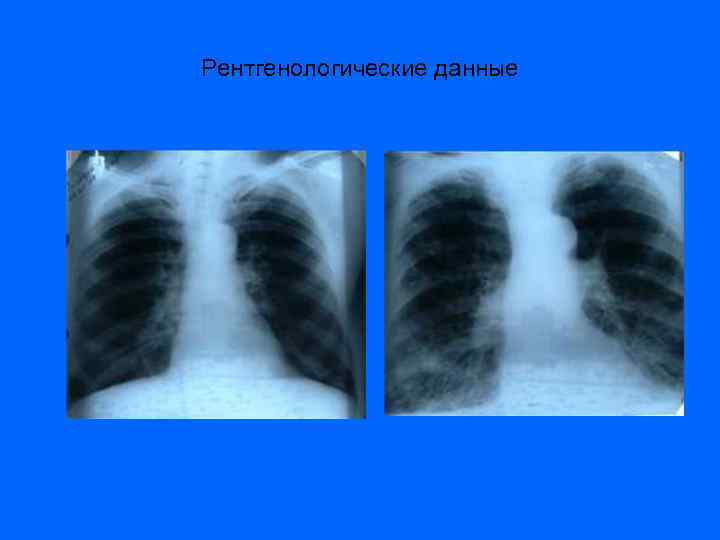 Рентгенологические данные
Рентгенологические данные
 1. 2. 3. 4. 5. 6. 7. 8. ЭХОКАРДИОГРАФИЧЕСКИЕ ПРИЗНАКИ ЛЕГОЧНОГО СЕРДЦА: дилатация правого желудочка; гипертрофия правого желудочка (только при ХЛС); дрожание и парадоксальное движение межжелудочной перегородки; снижение сократимости правого желудочка; трикуспидальная регургитация; расширение легочной артерии; повышение давления в легочной артерии, регургитация на клапане легочной артерии; расширение НПВ и уменьшение ее 36 коллабирования на вдохе.
1. 2. 3. 4. 5. 6. 7. 8. ЭХОКАРДИОГРАФИЧЕСКИЕ ПРИЗНАКИ ЛЕГОЧНОГО СЕРДЦА: дилатация правого желудочка; гипертрофия правого желудочка (только при ХЛС); дрожание и парадоксальное движение межжелудочной перегородки; снижение сократимости правого желудочка; трикуспидальная регургитация; расширение легочной артерии; повышение давления в легочной артерии, регургитация на клапане легочной артерии; расширение НПВ и уменьшение ее 36 коллабирования на вдохе.
 ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ ХРОНИЧЕСКОГО ЛЕГОЧНОГО СЕРДЦА сердечной и дыхательной недостаточности 37
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ ХРОНИЧЕСКОГО ЛЕГОЧНОГО СЕРДЦА сердечной и дыхательной недостаточности 37
 При этом учитывают следующие основные различия: 1. повышение венозного давления и набухание шейных вен при бронхиальной обструкции связаны с экспираторным повышением внутригрудного давления и исчезают на вдохе, в то время как при правожелудочковой недостаточности шейные вены в период вдоха не спадаются; 2. преимущественное проявление диффузного цианоза на кистях, стопах может имитировать акроцианоз за счет сердечной недостаточности, но в отличие от последней при диффузном цианозе кисти рук остаются теплыми; 38
При этом учитывают следующие основные различия: 1. повышение венозного давления и набухание шейных вен при бронхиальной обструкции связаны с экспираторным повышением внутригрудного давления и исчезают на вдохе, в то время как при правожелудочковой недостаточности шейные вены в период вдоха не спадаются; 2. преимущественное проявление диффузного цианоза на кистях, стопах может имитировать акроцианоз за счет сердечной недостаточности, но в отличие от последней при диффузном цианозе кисти рук остаются теплыми; 38
 3. опущение края печени на 2 -5 см ниже края ребер за счет эмфиземы легких не сочетается с изменением ее размеров при перкуссии по Курлову, как это происходит у больных с увеличением печени вследствие недостаточности правого желудочка, при которой нередко определяется также гепатоюгулярный рефлюкс (давление на выступающий край печени ладонью приводит к набуханию шейных вен). Отеки при сердечной недостаточности развиваются постепенно, им предшествует никтурия; введение строфантина приводит к увеличению диуреза, в то время как отеки, которые связывают только с дыхательной недостаточностью, появляются на фоне тяжелой гипоксии, не уменьшаются после применения сердечных гликозидов и исчезают после устранения гипоксии, например путем оксигенобаротерапии (однако это не исключает связи отеков с сердечной недостаточностью, 39 возникающей вследствие гипоксии миокарда и исчезающей
3. опущение края печени на 2 -5 см ниже края ребер за счет эмфиземы легких не сочетается с изменением ее размеров при перкуссии по Курлову, как это происходит у больных с увеличением печени вследствие недостаточности правого желудочка, при которой нередко определяется также гепатоюгулярный рефлюкс (давление на выступающий край печени ладонью приводит к набуханию шейных вен). Отеки при сердечной недостаточности развиваются постепенно, им предшествует никтурия; введение строфантина приводит к увеличению диуреза, в то время как отеки, которые связывают только с дыхательной недостаточностью, появляются на фоне тяжелой гипоксии, не уменьшаются после применения сердечных гликозидов и исчезают после устранения гипоксии, например путем оксигенобаротерапии (однако это не исключает связи отеков с сердечной недостаточностью, 39 возникающей вследствие гипоксии миокарда и исчезающей
 ДИАГНОСТИКА ТОРАКОДИАФРАГМАЛЬНОГО ЧАСТО СЛОЖНА. СЕРДЦА 1. Надо всегда помнить о возможности его развития при кифосколиозе, болезни Бехтерева и др. Наиболее важные признаки раннее появление цианоза и заметное усиление одышки без приступов удушья. 2. Синдром Пиквика характеризуется триадой симптомов ожирение, сонливость, выраженный цианоз Он часто связан с черепно -мозговой травмой; ожирение сопровождается жаждой, булимией, артериальной гипертонией. Нередко развивается сахарный диабет. 40
ДИАГНОСТИКА ТОРАКОДИАФРАГМАЛЬНОГО ЧАСТО СЛОЖНА. СЕРДЦА 1. Надо всегда помнить о возможности его развития при кифосколиозе, болезни Бехтерева и др. Наиболее важные признаки раннее появление цианоза и заметное усиление одышки без приступов удушья. 2. Синдром Пиквика характеризуется триадой симптомов ожирение, сонливость, выраженный цианоз Он часто связан с черепно -мозговой травмой; ожирение сопровождается жаждой, булимией, артериальной гипертонией. Нередко развивается сахарный диабет. 40
 ХЛС при первичной легочной гипертензии называется болезнью Аерза (описан в 1901). 1. Полиэтиологическое заболевание неясного генеза, преимущественно болеют женщины от 20 до 40 лет. При первичной легочной гипертензии происходит утолщение интимы прекапиллярных артерий, т. е. в артериях мышечного типа отмечается утолщение медии, и развивается фибриноидный некроз с последующим склерозом и быстрым развитием легочной гипертензии. 41
ХЛС при первичной легочной гипертензии называется болезнью Аерза (описан в 1901). 1. Полиэтиологическое заболевание неясного генеза, преимущественно болеют женщины от 20 до 40 лет. При первичной легочной гипертензии происходит утолщение интимы прекапиллярных артерий, т. е. в артериях мышечного типа отмечается утолщение медии, и развивается фибриноидный некроз с последующим склерозом и быстрым развитием легочной гипертензии. 41
 2. Диагноз первичной легочной гипертензии устанавливается методом исключения. Наиболее часто этот диагноз патологоанатомический. У этих больных вся клиника прогрессирует без фона в виде обструктивного или рестриктивного нарушения дыхания. При эхокардиографии давление в легочной артерии достигает максимальных цифр. Лечение малоэффективно, смерть наступает от тромбоэмболии. 42
2. Диагноз первичной легочной гипертензии устанавливается методом исключения. Наиболее часто этот диагноз патологоанатомический. У этих больных вся клиника прогрессирует без фона в виде обструктивного или рестриктивного нарушения дыхания. При эхокардиографии давление в легочной артерии достигает максимальных цифр. Лечение малоэффективно, смерть наступает от тромбоэмболии. 42
 ЛЕЧЕНИЕ ХРОНИЧЕСКОГО ЛЕГОЧНОГО СЕРДЦА 43
ЛЕЧЕНИЕ ХРОНИЧЕСКОГО ЛЕГОЧНОГО СЕРДЦА 43
 ЛЕЧЕНИЕ ЛЕГОЧНОЙ ГИПЕРТЕНЗИИ (ЛГ) И ХЛС ДОЛЖНО БЫТЬ ЭТИОТРОПНЫМ 1. Бронхиальная астма: глюкокортикоиды местно и системно, бронхолитические средства различных групп. 2. Хроническое обструктивное заболевание легких: бронхолитические и отхаркивающие средства, ЛФК, массаж, физиотерапия, курортное лечение. 3. Туберкулез: противотуберкулезные средства, хирургическое лечение. 4. Пневмокониозы: прекращение контакта с профессиональными вредностями. 5. Интерстициалъные заболевания легких: глюкокортикоиды, цитостатические средства, 44 интерферон.
ЛЕЧЕНИЕ ЛЕГОЧНОЙ ГИПЕРТЕНЗИИ (ЛГ) И ХЛС ДОЛЖНО БЫТЬ ЭТИОТРОПНЫМ 1. Бронхиальная астма: глюкокортикоиды местно и системно, бронхолитические средства различных групп. 2. Хроническое обструктивное заболевание легких: бронхолитические и отхаркивающие средства, ЛФК, массаж, физиотерапия, курортное лечение. 3. Туберкулез: противотуберкулезные средства, хирургическое лечение. 4. Пневмокониозы: прекращение контакта с профессиональными вредностями. 5. Интерстициалъные заболевания легких: глюкокортикоиды, цитостатические средства, 44 интерферон.
 6. Саркоидоз: глюкокортикоиды. 7. Диффузные заболевания соединительной ткани: глюкокортикоиды, цитостатические средства. 8. Сдавление извне легочной артерии и вен: хирургическое лечение. 9. Деформации грудной клетки: хирургическая и ортопедическая коррекция. 10. Синдром ночного апное: диета, специальные методики (SIPAP-терапия). 11. Лечение непосредственно ХЛС направлено на основные механизмы его патогенеза 45
6. Саркоидоз: глюкокортикоиды. 7. Диффузные заболевания соединительной ткани: глюкокортикоиды, цитостатические средства. 8. Сдавление извне легочной артерии и вен: хирургическое лечение. 9. Деформации грудной клетки: хирургическая и ортопедическая коррекция. 10. Синдром ночного апное: диета, специальные методики (SIPAP-терапия). 11. Лечение непосредственно ХЛС направлено на основные механизмы его патогенеза 45
 ОКСИГЕНОТЕРАПИЯ Назначение кислорода SP 02 показано при всех формах ЛГ. При этом следует учитывать, что больным хронической ЛГ необходима длительная, иногда пожизненная, оксигенотерапия, применяемая в том числе в домашних условиях. Лечение SP 02 имеет свои ограничения: при передозировке есть опасность гипероксического поражения ткани легкого. Наиболее приемлемым методом контроля оксигенотерапии является пульсоксиметрия, определяющая степень насыщения гемоглобина крови SP 02. Нормальная величина SP 02 находится в диапазоне 94 -98%. Снижение данного показателя до 90 -94% рассматривается как умеренная гипоксемия, до 85 -90% 46 как выраженная.
ОКСИГЕНОТЕРАПИЯ Назначение кислорода SP 02 показано при всех формах ЛГ. При этом следует учитывать, что больным хронической ЛГ необходима длительная, иногда пожизненная, оксигенотерапия, применяемая в том числе в домашних условиях. Лечение SP 02 имеет свои ограничения: при передозировке есть опасность гипероксического поражения ткани легкого. Наиболее приемлемым методом контроля оксигенотерапии является пульсоксиметрия, определяющая степень насыщения гемоглобина крови SP 02. Нормальная величина SP 02 находится в диапазоне 94 -98%. Снижение данного показателя до 90 -94% рассматривается как умеренная гипоксемия, до 85 -90% 46 как выраженная.
 МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ ЛГ 1. Направлена на снижение тонуса резистивных сосудов и включает применение сосудорасширяющих средств различных групп. 2. Самая большая трудность при подборе препаратов заключается в том, что необходимы средства, преимущественно воздействующие на сосуды малого круга и минимально снижающие при этом системное артериальное давление. 3. Этому требованию отвечают: Ø антагонисты кальция Ø препараты из группы простагландинов Ø оксид азота. 47
МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ ЛГ 1. Направлена на снижение тонуса резистивных сосудов и включает применение сосудорасширяющих средств различных групп. 2. Самая большая трудность при подборе препаратов заключается в том, что необходимы средства, преимущественно воздействующие на сосуды малого круга и минимально снижающие при этом системное артериальное давление. 3. Этому требованию отвечают: Ø антагонисты кальция Ø препараты из группы простагландинов Ø оксид азота. 47
 АНТАГОНИСТЫ МЕДЛЕННЫХ КАЛЬЦИЕВЫХ КАНАЛОВ Тактика назначения антагонистов кальция (АК) у пациентов с ХЛС несколько отличается от таковой при терапии других заболеваний и заключается в соблюдении основных четырех правил: 48
АНТАГОНИСТЫ МЕДЛЕННЫХ КАЛЬЦИЕВЫХ КАНАЛОВ Тактика назначения антагонистов кальция (АК) у пациентов с ХЛС несколько отличается от таковой при терапии других заболеваний и заключается в соблюдении основных четырех правил: 48
 ПРАВИЛО ПЕРВОЕ: дозу препаратов следует «титровать» , начиная с небольших дозировок и, постепенно увеличивая их, доводить до максимально переносимой. Ø Для нифедипина начальные дозы составляют 20 -40 мг/сут; каждые 3 -5 дней дозу увеличивают на 20 мг/сут. Ø Начальные дозировки исрадипина - 2, 5 -5 мг/сут, каждые 3 -5 дней дозу повышают на 2, 5 -5 мг/сут. Ø Дилтиазем: начальная доза 30 -60 мг/сут, каждые 3 -5 дней дозу увеличивают на 30 49 мг/сут.
ПРАВИЛО ПЕРВОЕ: дозу препаратов следует «титровать» , начиная с небольших дозировок и, постепенно увеличивая их, доводить до максимально переносимой. Ø Для нифедипина начальные дозы составляют 20 -40 мг/сут; каждые 3 -5 дней дозу увеличивают на 20 мг/сут. Ø Начальные дозировки исрадипина - 2, 5 -5 мг/сут, каждые 3 -5 дней дозу повышают на 2, 5 -5 мг/сут. Ø Дилтиазем: начальная доза 30 -60 мг/сут, каждые 3 -5 дней дозу увеличивают на 30 49 мг/сут.
 ПРАВИЛО ВТОРОЕ: необходимо подобрать дозу препарата с учетом уровня давления в ЛА: при систолическом давлении в легочной артерии (СДЛА), определенном при (катетеризации правых отделов сердца или) Эхо. КГ-иследовании Ø менее 50 мм рт. ст. : нифедипин - 40 -60 мг/сут, исрадипин - 7, 5 -10 мг/сут, амлодипин - 3 -5 мг/сут, дилтиазем - 120 -180 мг/сут, леркамен 10 мг/сут; Ø при СДЛА от 50 до 100 мм рт. ст. : нифедипин - 80120 мг/сут, исрадипин - 10 -12, 5 мг/сут, дилтиазем - 180 -240 мг/сут; Ø при СДЛА более 100 мм рт. ст. : нифедипин - 120180 мг/сут, исрадипин - 12, 5 -15 мг/сут, дилтиазем 50 - 240 -360 мг/сут.
ПРАВИЛО ВТОРОЕ: необходимо подобрать дозу препарата с учетом уровня давления в ЛА: при систолическом давлении в легочной артерии (СДЛА), определенном при (катетеризации правых отделов сердца или) Эхо. КГ-иследовании Ø менее 50 мм рт. ст. : нифедипин - 40 -60 мг/сут, исрадипин - 7, 5 -10 мг/сут, амлодипин - 3 -5 мг/сут, дилтиазем - 120 -180 мг/сут, леркамен 10 мг/сут; Ø при СДЛА от 50 до 100 мм рт. ст. : нифедипин - 80120 мг/сут, исрадипин - 10 -12, 5 мг/сут, дилтиазем - 180 -240 мг/сут; Ø при СДЛА более 100 мм рт. ст. : нифедипин - 120180 мг/сут, исрадипин - 12, 5 -15 мг/сут, дилтиазем 50 - 240 -360 мг/сут.
 • ПРАВИЛО ТРЕТЬЕ: нужно дифференцированно подходить к возникающим побочным эффектам при назначении АК. В то время как системную гипотонию и выраженную тахикардию можно отнести к серьезным побочным реакциям, требующим коррекции дозы или даже отмены препаратов, такие побочные эффекты, как покраснение конечностей, лица, чувство жара, отеки лодыжек не должны вызывать паники у лечащих врачей. 51
• ПРАВИЛО ТРЕТЬЕ: нужно дифференцированно подходить к возникающим побочным эффектам при назначении АК. В то время как системную гипотонию и выраженную тахикардию можно отнести к серьезным побочным реакциям, требующим коррекции дозы или даже отмены препаратов, такие побочные эффекты, как покраснение конечностей, лица, чувство жара, отеки лодыжек не должны вызывать паники у лечащих врачей. 51
 • ПРАВИЛО ЧЕТВЕРТОЕ: не стоит ожидать немедленного эффекта от АК, поскольку лишь в четверти случаев можно наблюдать быстрое, развивающееся через несколько дней от начала терапии улучшение, в остальных случаях заметное клиническое улучшение наблюдается, как правило, лишь через 3 -4 нед. 52
• ПРАВИЛО ЧЕТВЕРТОЕ: не стоит ожидать немедленного эффекта от АК, поскольку лишь в четверти случаев можно наблюдать быстрое, развивающееся через несколько дней от начала терапии улучшение, в остальных случаях заметное клиническое улучшение наблюдается, как правило, лишь через 3 -4 нед. 52
 ПРОСТАГЛАНДИНЫ 1. Обладают сильным сосудорасширяющим действием, являются эндогенными ингибиторами агрегации тромбоцитов. 2. Достоинство применения этих препаратов при ЛГ заключается в их относительно селективном воздействии на легочные сосуды, а также в антитромбоцитарном действии. 3. К недостаткам простагландинов можно отнести необходимость длительного внутривенного введения, поскольку период их полураспада очень короткий. 53
ПРОСТАГЛАНДИНЫ 1. Обладают сильным сосудорасширяющим действием, являются эндогенными ингибиторами агрегации тромбоцитов. 2. Достоинство применения этих препаратов при ЛГ заключается в их относительно селективном воздействии на легочные сосуды, а также в антитромбоцитарном действии. 3. К недостаткам простагландинов можно отнести необходимость длительного внутривенного введения, поскольку период их полураспада очень короткий. 53
 4. Простагландин Е-1 (альпростадил, вазапростан) назначают в начальной дозе - 5 -10 нг/кг/мин, в дальнейшем постепенно увеличивается до 30 нг/кг/мин; эпопростенол - начальная доза 4 мг/кг/мин, при длительном применении 1 -2 мг/кг/мин; трепростинил - начальная доза 1, 25 нг/кг/мин с постепенным повышением, но не более 40 нг/кг/мин, простациклин - 2 -24 нг/кг/мин. 5. Побочные реакции - системная гипотония, сердечные, головные боли, боли в животе, покраснение лица и конечностей, тошнота. 54
4. Простагландин Е-1 (альпростадил, вазапростан) назначают в начальной дозе - 5 -10 нг/кг/мин, в дальнейшем постепенно увеличивается до 30 нг/кг/мин; эпопростенол - начальная доза 4 мг/кг/мин, при длительном применении 1 -2 мг/кг/мин; трепростинил - начальная доза 1, 25 нг/кг/мин с постепенным повышением, но не более 40 нг/кг/мин, простациклин - 2 -24 нг/кг/мин. 5. Побочные реакции - системная гипотония, сердечные, головные боли, боли в животе, покраснение лица и конечностей, тошнота. 54
 АНТАГОНИСТЫ РЕЦЕПТОРОВ ЭНДОТЕЛИНА (Это относительно новое направление в лечении ЛГ ) Бозентан (траклер) - антагонист рецепторов эндотелина в клетках сосудов. 1. Ситаксентан - селективный пероральный блокатор рецепторов эндотелина. 2. Амбризентан - селективный антагонист рецепторов эндотелина. Относится к препаратам пропаноидной кислоты. 3. Побочное действие препаратов данной группы увеличение печеночных ферментов. Данный эффект полностью обратим после снижения 55 дозы или отмены препарата.
АНТАГОНИСТЫ РЕЦЕПТОРОВ ЭНДОТЕЛИНА (Это относительно новое направление в лечении ЛГ ) Бозентан (траклер) - антагонист рецепторов эндотелина в клетках сосудов. 1. Ситаксентан - селективный пероральный блокатор рецепторов эндотелина. 2. Амбризентан - селективный антагонист рецепторов эндотелина. Относится к препаратам пропаноидной кислоты. 3. Побочное действие препаратов данной группы увеличение печеночных ферментов. Данный эффект полностью обратим после снижения 55 дозы или отмены препарата.
 Ингибиторы фосфодиэстеразы 5 -го типа Сильденафил - эффективен за счет увеличения ц. ГМФ в клетке. Рекомендуемая доза - 20 -80 мг 3 раза в день с постепенной титрацией дозы до максимальной. Тадалафил - 5 -40 мг 1 раз в день. 56
Ингибиторы фосфодиэстеразы 5 -го типа Сильденафил - эффективен за счет увеличения ц. ГМФ в клетке. Рекомендуемая доза - 20 -80 мг 3 раза в день с постепенной титрацией дозы до максимальной. Тадалафил - 5 -40 мг 1 раз в день. 56
 ОКСИД АЗОТА 1. NO снижает тонуса резистивных сосудов малого круга и является «золотым стандартом» для проведения острых проб с целью выявления пациентов, отвечающих и не отвечающих на вазодилатирующую терапию. 2. NO применяют в виде ингаляций. Вследствие этого происходит быстрое соединение данного вещества с гемоглобином, предотвращается попадание NO в системный кровоток и развитие артериальной гипотонии. NO считается селективным вазодилататором, действующим исключительно на сосуды малого круга кровообращения. Лечение проводят в течение нескольких недель, но 57 имеются сообщения о более длительном
ОКСИД АЗОТА 1. NO снижает тонуса резистивных сосудов малого круга и является «золотым стандартом» для проведения острых проб с целью выявления пациентов, отвечающих и не отвечающих на вазодилатирующую терапию. 2. NO применяют в виде ингаляций. Вследствие этого происходит быстрое соединение данного вещества с гемоглобином, предотвращается попадание NO в системный кровоток и развитие артериальной гипотонии. NO считается селективным вазодилататором, действующим исключительно на сосуды малого круга кровообращения. Лечение проводят в течение нескольких недель, но 57 имеются сообщения о более длительном
 НИТРАТЫ ПРОЛОНГИРОВАННОГО ДЕЙСТВИЯ 1. эффективное назначении нитратов пролонгированного действия чаще всего у больных хроническими обструктивными заболеваниями легких и сопутствующей ИБС. 2. Механизм действия нитратов при ХЛС, кроме дилатации артерий малого круга, включает: Ø уменьшение постнагрузки на правый желудочек за счет уменьшения притока крови к правым отделам сердца вследствие венулодилатации и за счет уменьшения гипоксической вазоконстрикции легочных артерий; Ø снижение давления в левом предсердии и уменьшение посткапиллярной ЛГ за счет уменьшения конечно-диастолического давления в 58 левом желудочке.
НИТРАТЫ ПРОЛОНГИРОВАННОГО ДЕЙСТВИЯ 1. эффективное назначении нитратов пролонгированного действия чаще всего у больных хроническими обструктивными заболеваниями легких и сопутствующей ИБС. 2. Механизм действия нитратов при ХЛС, кроме дилатации артерий малого круга, включает: Ø уменьшение постнагрузки на правый желудочек за счет уменьшения притока крови к правым отделам сердца вследствие венулодилатации и за счет уменьшения гипоксической вазоконстрикции легочных артерий; Ø снижение давления в левом предсердии и уменьшение посткапиллярной ЛГ за счет уменьшения конечно-диастолического давления в 58 левом желудочке.
 3. Для предупреждения развития толерантности к нитратам в течение суток необходимо делать перерывы в их приеме продолжительностью 78 ч, назначать их курсами по 2 -3 нед с недельным перерывом 4. Можно применять в качестве вазодилататора молсидомин (корватон), который метаболизируется в печени. В отличие от нитратов при лечении молсидомином не развивается толерантность. Молсидомин принимают внутрь по 4 мг 3 раза в день под контролем артериального давления. 59
3. Для предупреждения развития толерантности к нитратам в течение суток необходимо делать перерывы в их приеме продолжительностью 78 ч, назначать их курсами по 2 -3 нед с недельным перерывом 4. Можно применять в качестве вазодилататора молсидомин (корватон), который метаболизируется в печени. В отличие от нитратов при лечении молсидомином не развивается толерантность. Молсидомин принимают внутрь по 4 мг 3 раза в день под контролем артериального давления. 59
 В большинстве случаев хронической ЛГ развивается легочное сердце, прогрессирование которого приводит к сердечной правожелудочковой недостаточности. В связи с этим в комплекс лечебных воздействий включаются ЕЩЕ ТРИ ГРУППЫ ПРЕПАРАТОВ: 1. ингибиторы ангиотензинпревращающего фермента (ИАПФ), 2. сердечные гликозиды и 3. диуретики. 60
В большинстве случаев хронической ЛГ развивается легочное сердце, прогрессирование которого приводит к сердечной правожелудочковой недостаточности. В связи с этим в комплекс лечебных воздействий включаются ЕЩЕ ТРИ ГРУППЫ ПРЕПАРАТОВ: 1. ингибиторы ангиотензинпревращающего фермента (ИАПФ), 2. сердечные гликозиды и 3. диуретики. 60
 Ингибиторы ангиотензинпревращающего фермента 1. ИАПФ уменьшают активность ренинангиотензиновой системы, препятствуют задержке натрия и воды, замедляют процесс ремоделирования миокарда, уменьшают периферическую артериальную вазоконстрикцию Ø Каптоприл 12, 5 - 25 мг 3 раза в день; Ø Эналаприл 2, 5 - 5 мг 1 -2 раза в сутки; Ø Рамиприл (тритаце) 2, 5 - 5 мг 1 раз в сутки; Ø Цилазаприл (инхибейс) 2, 5 -5 мг 1 раз в сутки. 2. Можно применять фиксированные комбинации ИАПФ с антагонистами медленных кальциевых каналов 61
Ингибиторы ангиотензинпревращающего фермента 1. ИАПФ уменьшают активность ренинангиотензиновой системы, препятствуют задержке натрия и воды, замедляют процесс ремоделирования миокарда, уменьшают периферическую артериальную вазоконстрикцию Ø Каптоприл 12, 5 - 25 мг 3 раза в день; Ø Эналаприл 2, 5 - 5 мг 1 -2 раза в сутки; Ø Рамиприл (тритаце) 2, 5 - 5 мг 1 раз в сутки; Ø Цилазаприл (инхибейс) 2, 5 -5 мг 1 раз в сутки. 2. Можно применять фиксированные комбинации ИАПФ с антагонистами медленных кальциевых каналов 61
 СЕРДЕЧНЫЕ ГЛИКОЗИДЫ • Целесообразность их применения остается спорной из-за быстрого наступления интоксикации, повышения потребности миокарда в кислороде в условиях хронической гипоксемии, повышения легочного сосудистого сопротивления и давления в легочной артерии. • Показания к применению: выраженная правожелудочковая недостаточность, сочетание с левожелудочковой недостаточностью, гипокинетический тип центральной гемодинамики. Суточная доза ДИГОКСИНА составляет 0, 1250, 375 мг. • Побочные действия сердечных гликозидов: Ø со стороны сердечно-сосудистой системы наблюдаются брадикардия, синоатриальные и атриовентрикулярные блокады, желудочковая экстрасистолия; Ø со стороны желудочно-кишечного тракта - тошнота, рвота, диарея; Ø неврологические симптомы - нарушения сна, головные 62 боли, головокружения, неврит, радикулит, аллергические
СЕРДЕЧНЫЕ ГЛИКОЗИДЫ • Целесообразность их применения остается спорной из-за быстрого наступления интоксикации, повышения потребности миокарда в кислороде в условиях хронической гипоксемии, повышения легочного сосудистого сопротивления и давления в легочной артерии. • Показания к применению: выраженная правожелудочковая недостаточность, сочетание с левожелудочковой недостаточностью, гипокинетический тип центральной гемодинамики. Суточная доза ДИГОКСИНА составляет 0, 1250, 375 мг. • Побочные действия сердечных гликозидов: Ø со стороны сердечно-сосудистой системы наблюдаются брадикардия, синоатриальные и атриовентрикулярные блокады, желудочковая экстрасистолия; Ø со стороны желудочно-кишечного тракта - тошнота, рвота, диарея; Ø неврологические симптомы - нарушения сна, головные 62 боли, головокружения, неврит, радикулит, аллергические
 Мочегонные средства • Мочегонные средства - салуретики и антиальдостероновые препараты - прямо воздействуют на важнейший фактор патогенеза сердечной недостаточности - задержку натрия и воды в организме. Применяют в основном фуросемид (лазикс) в индивидуально подобранной дозе (средняя суточная доза 20 -80 мг, но иногда при выраженных отеках она может быть увеличена до 600 мг). Препарат можно применять перорально, внутривенно и внутримышечно. Можно также использовать и петлевой диуретик нового поколения Торасемид (Диувер) в дозе 10 -40 мг/сут. • При упорных отеках целесообразно комбинированное применение салуретиков и антиальдостероновых средств - спиронолактона (верошпирон, альдактон, практон, альдспирон) в дозе 50 -100 мг/сут. • Побочные действия фуросемида: гипокалиемия, гипер63 урикемия, неврит слухового нерва, аллергические р-ции.
Мочегонные средства • Мочегонные средства - салуретики и антиальдостероновые препараты - прямо воздействуют на важнейший фактор патогенеза сердечной недостаточности - задержку натрия и воды в организме. Применяют в основном фуросемид (лазикс) в индивидуально подобранной дозе (средняя суточная доза 20 -80 мг, но иногда при выраженных отеках она может быть увеличена до 600 мг). Препарат можно применять перорально, внутривенно и внутримышечно. Можно также использовать и петлевой диуретик нового поколения Торасемид (Диувер) в дозе 10 -40 мг/сут. • При упорных отеках целесообразно комбинированное применение салуретиков и антиальдостероновых средств - спиронолактона (верошпирон, альдактон, практон, альдспирон) в дозе 50 -100 мг/сут. • Побочные действия фуросемида: гипокалиемия, гипер63 урикемия, неврит слухового нерва, аллергические р-ции.
 Антикоагулянтная терапия Показания к применению: быстро нарастающая правожелудочковая недостаточность, обострение бронхолегочной инфекции с усилением бронхиальной обстукции. Ø ГЕПАРИН в суточной дозе 20 ООО ЕД в течение 14 дней, затем 10 дней по 10 ООО ЕД/сут. Терапию проводят под контролем АЧТВ. Ø Для улучшения метаболических процессов в миокарде показано назначение милдроната (внутрь по 0, 25 г 2 раза в день) в сочетании с оротатом калия либо панангином (аспаркамом). 64
Антикоагулянтная терапия Показания к применению: быстро нарастающая правожелудочковая недостаточность, обострение бронхолегочной инфекции с усилением бронхиальной обстукции. Ø ГЕПАРИН в суточной дозе 20 ООО ЕД в течение 14 дней, затем 10 дней по 10 ООО ЕД/сут. Терапию проводят под контролем АЧТВ. Ø Для улучшения метаболических процессов в миокарде показано назначение милдроната (внутрь по 0, 25 г 2 раза в день) в сочетании с оротатом калия либо панангином (аспаркамом). 64
 ЛЕЧЕНИЕ ХРОНИЧЕСКОГО ЛЕГОЧНОГО СЕРДЦА ЗАКЛЮЧЕНИЕ Лечение ЛГ и ХЛС представляет собой трудную задачу, а в ряде случаев даже применение всего комплекса современных медикаментозных воздействий не позволяет достигнуть положительного эффекта. Это касается прежде всего первичной ЛГ, а также тех случаев вторичной гипертензии, где в патогенезе доминирует фактор облитерации легочных сосудов. В подобных ситуациях возникает вопрос о трансплантации легких. ЛГ - одно из наиболее частых показаний для пересадки легких 65
ЛЕЧЕНИЕ ХРОНИЧЕСКОГО ЛЕГОЧНОГО СЕРДЦА ЗАКЛЮЧЕНИЕ Лечение ЛГ и ХЛС представляет собой трудную задачу, а в ряде случаев даже применение всего комплекса современных медикаментозных воздействий не позволяет достигнуть положительного эффекта. Это касается прежде всего первичной ЛГ, а также тех случаев вторичной гипертензии, где в патогенезе доминирует фактор облитерации легочных сосудов. В подобных ситуациях возникает вопрос о трансплантации легких. ЛГ - одно из наиболее частых показаний для пересадки легких 65
 Спасибо за внимание
Спасибо за внимание


