Хроническое легочное сердце.ppt
- Количество слайдов: 36
 ХРОНИЧЕСКОЕ ЛЕГОЧНОЕ СЕРДЦЕ Доцент Молодан В. И.
ХРОНИЧЕСКОЕ ЛЕГОЧНОЕ СЕРДЦЕ Доцент Молодан В. И.
 ЛЕГОЧНОЕ СЕРДЦЕ-патологическое состояние, характеризующееся гипертрофией и дилатацией (а затем и недостаточностью) правого желудочка сердца в результате повышения давления в легочной артерии на фоне заболеваний легких, плевры, легочных сосудов или деформации грудной клетки.
ЛЕГОЧНОЕ СЕРДЦЕ-патологическое состояние, характеризующееся гипертрофией и дилатацией (а затем и недостаточностью) правого желудочка сердца в результате повышения давления в легочной артерии на фоне заболеваний легких, плевры, легочных сосудов или деформации грудной клетки.
 Марк Джинн и Уайт предложил термин "легочное сердце" в 1935 г. Основной смысл термина "легочное сердце" привлечь внимание врача к сердцу легочного больного.
Марк Джинн и Уайт предложил термин "легочное сердце" в 1935 г. Основной смысл термина "легочное сердце" привлечь внимание врача к сердцу легочного больного.
 Формы легочного сердца 1. Острое легочное сердце – развитие в течение часов, дней 2. Подострое легочное сердце - развитие в течение нескольких недель, месяцев 3. Хроническое легочное сердце - развитие в течение ряда лет
Формы легочного сердца 1. Острое легочное сердце – развитие в течение часов, дней 2. Подострое легочное сердце - развитие в течение нескольких недель, месяцев 3. Хроническое легочное сердце - развитие в течение ряда лет
 Хроническое легочное сердце Этиология Ø Заболевания легких и бронхов. Ø Заболевания грудной клетки Ø Заболевания легочных сосудов
Хроническое легочное сердце Этиология Ø Заболевания легких и бронхов. Ø Заболевания грудной клетки Ø Заболевания легочных сосудов
 Заболевания легких и бронхов. Ø В 50% - ХОЗЛ и эмфизема Ø бронхиальная астма, диффузный пневмосклероз, туберкулез легких , проф. заболевания легких и др. Заболевания грудной клетки ü кифосколиоз , патология ребер, диафрагмы ü болезнь Бехтерева ü синдром Пикквика и др. Заболевания легочных сосудов Ø повторные ТЭЛА Ø легочные васкулиты Ø атеросклероз легочной артерии и др.
Заболевания легких и бронхов. Ø В 50% - ХОЗЛ и эмфизема Ø бронхиальная астма, диффузный пневмосклероз, туберкулез легких , проф. заболевания легких и др. Заболевания грудной клетки ü кифосколиоз , патология ребер, диафрагмы ü болезнь Бехтерева ü синдром Пикквика и др. Заболевания легочных сосудов Ø повторные ТЭЛА Ø легочные васкулиты Ø атеросклероз легочной артерии и др.
 Формирование ХЛС - результат легочной гипертензии üПри ХОЗЛ, кифосколиозе, ожирении ведущий механизм - альвеолярная гипоксия üРефлекс Euler и Liljenstrand (1946) Норма Гипертензия üХроническая альвеолярная гипоксия вызывает ремоделирование легочных сосудов мускуляризация легочных артериол и фиброз интимы
Формирование ХЛС - результат легочной гипертензии üПри ХОЗЛ, кифосколиозе, ожирении ведущий механизм - альвеолярная гипоксия üРефлекс Euler и Liljenstrand (1946) Норма Гипертензия üХроническая альвеолярная гипоксия вызывает ремоделирование легочных сосудов мускуляризация легочных артериол и фиброз интимы
 Факторы формирования гипертензии легочной Менее значимые факторы: üГиперкапнический ацидоз üПовышение вязкости крови – полицитемия üНарушения бронхиальной проходимости üТахикардия и гиперволемия Первичная легочная гипертензия – синдром Аэрза: üПотеря легочного сосудистого русла üКомпрессия артериол и капилляров в результате фиброзирования
Факторы формирования гипертензии легочной Менее значимые факторы: üГиперкапнический ацидоз üПовышение вязкости крови – полицитемия üНарушения бронхиальной проходимости üТахикардия и гиперволемия Первичная легочная гипертензия – синдром Аэрза: üПотеря легочного сосудистого русла üКомпрессия артериол и капилляров в результате фиброзирования
 Формирование ХЛС Легочная гипертензия ü Увеличение работы ПЖ ü Гипертрофия и дилятация ПЖ ü Систолическая и диастолическая перегрузка ü Правожелудочковая недостаточность
Формирование ХЛС Легочная гипертензия ü Увеличение работы ПЖ ü Гипертрофия и дилятация ПЖ ü Систолическая и диастолическая перегрузка ü Правожелудочковая недостаточность
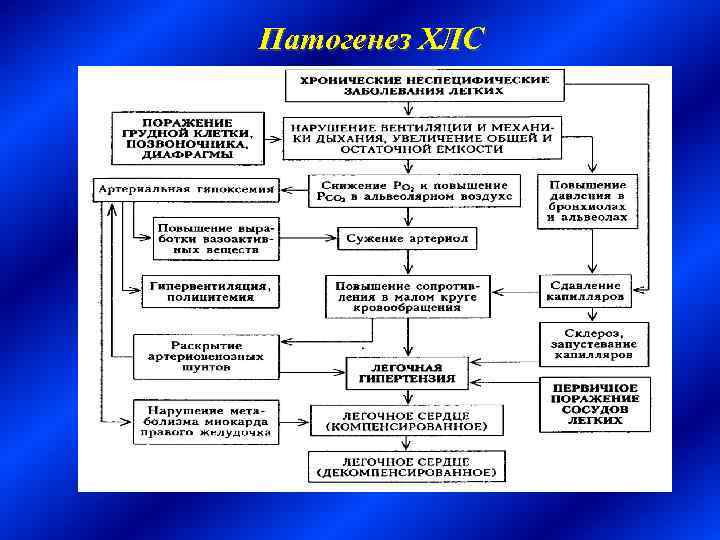 Патогенез ХЛС
Патогенез ХЛС
 Клиническая картина üКлиника заболевания приведшего к ХЛС üЛегочная недостаточность ü Правожелудочковая недостаточность
Клиническая картина üКлиника заболевания приведшего к ХЛС üЛегочная недостаточность ü Правожелудочковая недостаточность
 Легочная недостоточность это неспособность легких обеспечить нормальный газовый состав артериальной крови в состоянии покоя и/или при умеренных физических нагрузках. Степени легочной недостаточности I степень - появление одышки привычной физической нагрузке II степень - одышка при незначительной физической нагрузке (ходьба по ровной поверхности) Ш степень - одышка беспокоит в состоянии покоя
Легочная недостоточность это неспособность легких обеспечить нормальный газовый состав артериальной крови в состоянии покоя и/или при умеренных физических нагрузках. Степени легочной недостаточности I степень - появление одышки привычной физической нагрузке II степень - одышка при незначительной физической нагрузке (ходьба по ровной поверхности) Ш степень - одышка беспокоит в состоянии покоя
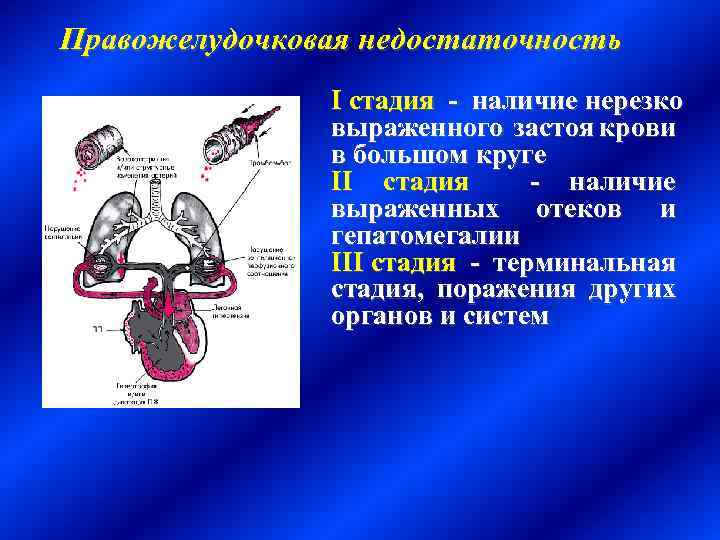 Правожелудочковая недостаточность I стадия - наличие нерезко выраженного застоя крови в большом круге II стадия - наличие выраженных отеков и гепатомегалии III стадия - терминальная стадия, поражения других органов и систем
Правожелудочковая недостаточность I стадия - наличие нерезко выраженного застоя крови в большом круге II стадия - наличие выраженных отеков и гепатомегалии III стадия - терминальная стадия, поражения других органов и систем
 Формулировка диагноза 1. Основное заболевание 2. Легочная недостаточность - ЛН (с указанием степени) 3. Хроническое легочное сердце 4. Недостаточность кровообращения - НК (с указанием стадии).
Формулировка диагноза 1. Основное заболевание 2. Легочная недостаточность - ЛН (с указанием степени) 3. Хроническое легочное сердце 4. Недостаточность кровообращения - НК (с указанием стадии).
 Примеры формулировки диагноза. 1. Хронический обструктивный бронхит, стадия, фаза обострения, ЛН I степени. I 2. Хронический обструктивный бронхит, III стадия, фаза обострения, ЛН II степени, хроническое легочное сердце, НК I стадии. 3. Первичная легочная гипертензия, ЛН III степени, хроническое легочное сердце, НК II стадии
Примеры формулировки диагноза. 1. Хронический обструктивный бронхит, стадия, фаза обострения, ЛН I степени. I 2. Хронический обструктивный бронхит, III стадия, фаза обострения, ЛН II степени, хроническое легочное сердце, НК I стадии. 3. Первичная легочная гипертензия, ЛН III степени, хроническое легочное сердце, НК II стадии
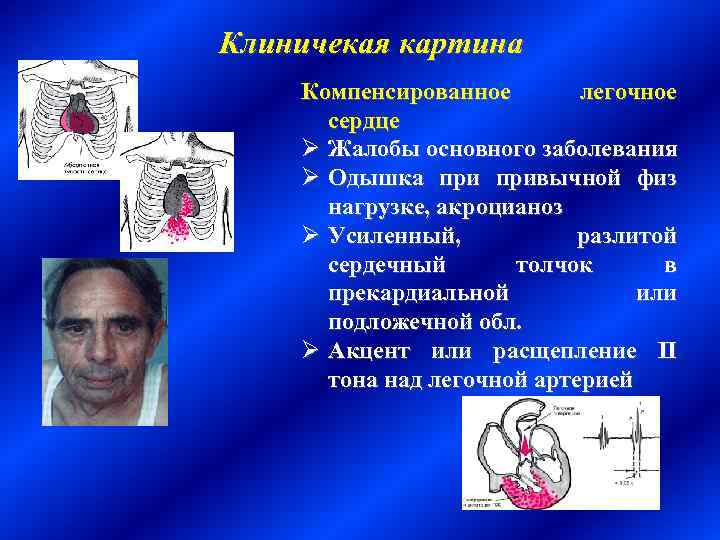 Клиничекая картина Компенсированное легочное сердце Ø Жалобы основного заболевания Ø Одышка привычной физ нагрузке, акроцианоз Ø Усиленный, разлитой сердечный толчок в прекардиальной или подложечной обл. Ø Акцент или расщепление II тона над легочной артерией
Клиничекая картина Компенсированное легочное сердце Ø Жалобы основного заболевания Ø Одышка привычной физ нагрузке, акроцианоз Ø Усиленный, разлитой сердечный толчок в прекардиальной или подложечной обл. Ø Акцент или расщепление II тона над легочной артерией
 Декомпенсированное легочное сердце ü Смешанный цианоз ü Постоянная одышка, бронходилататоры не эффективны ü Боли в области сердца, помогает эуфиллин ü Декомпенсация сердца– тоны глухие ü Постоянно набухшие шейные вены ü Увеличение печени в начале левой доли ü Отеки на нижних конечностях Возможности объективного обследования Данные перкуссии, пальпации и аускультации малоинформативны при выраженной эмфиземе легких
Декомпенсированное легочное сердце ü Смешанный цианоз ü Постоянная одышка, бронходилататоры не эффективны ü Боли в области сердца, помогает эуфиллин ü Декомпенсация сердца– тоны глухие ü Постоянно набухшие шейные вены ü Увеличение печени в начале левой доли ü Отеки на нижних конечностях Возможности объективного обследования Данные перкуссии, пальпации и аускультации малоинформативны при выраженной эмфиземе легких
 Дополнительные методы исследования 1. Рентгенологическое 2. Электрокардиографическое 3. Эхокардиографическое 4. Метод магнитного резонанса 5. Катетеризация правых отделов сердца и легочной артерии 6. Показатели функции внешнего дыхания
Дополнительные методы исследования 1. Рентгенологическое 2. Электрокардиографическое 3. Эхокардиографическое 4. Метод магнитного резонанса 5. Катетеризация правых отделов сердца и легочной артерии 6. Показатели функции внешнего дыхания
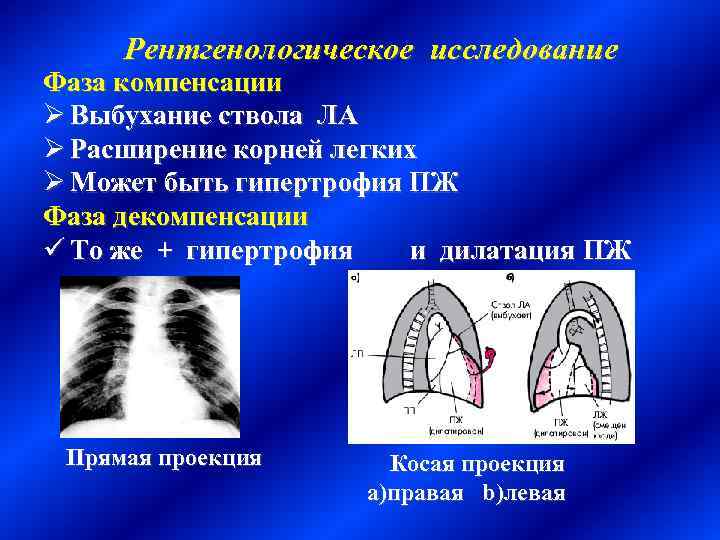 Рентгенологическое исследование Фаза компенсации Ø Выбухание ствола ЛА Ø Расширение корней легких Ø Может быть гипертрофия ПЖ Фаза декомпенсации ü То же + гипертрофия и дилатация ПЖ Прямая проекция Косая проекция а)правая b)левая
Рентгенологическое исследование Фаза компенсации Ø Выбухание ствола ЛА Ø Расширение корней легких Ø Может быть гипертрофия ПЖ Фаза декомпенсации ü То же + гипертрофия и дилатация ПЖ Прямая проекция Косая проекция а)правая b)левая
 Электрокардиография Признаки перегрузки или гипертрофии правых отделов сердца: ü Смещение электрической оси сердца вправо или вертикальная электрическая позиция ü Р-pulmonale Три варианта QRS в V 1 1. Тип r. SR' 2. Тип QR или q. R 3. от V 1 до V 6 r. S или RS
Электрокардиография Признаки перегрузки или гипертрофии правых отделов сердца: ü Смещение электрической оси сердца вправо или вертикальная электрическая позиция ü Р-pulmonale Три варианта QRS в V 1 1. Тип r. SR' 2. Тип QR или q. R 3. от V 1 до V 6 r. S или RS
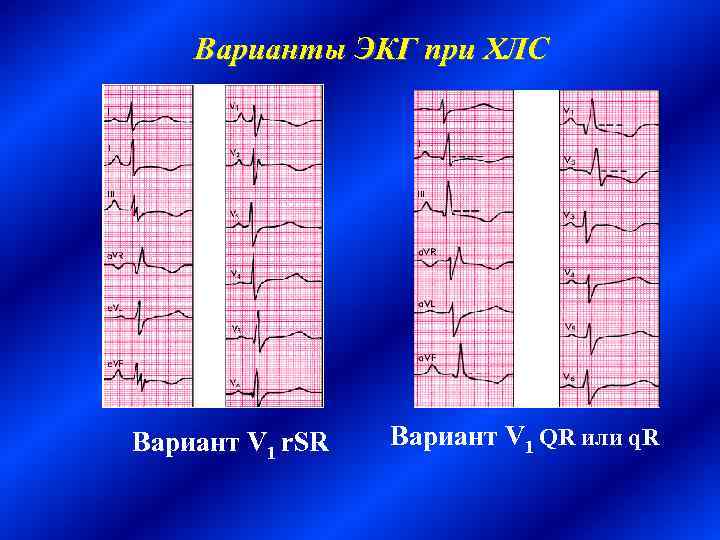 Варианты ЭКГ при ХЛС Вариант V 1 r. SR Вариант V 1 QR или q. R
Варианты ЭКГ при ХЛС Вариант V 1 r. SR Вариант V 1 QR или q. R
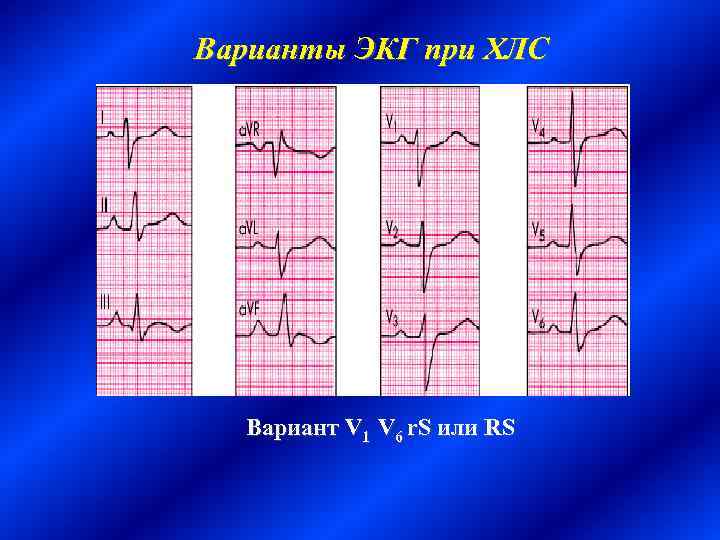 Варианты ЭКГ при ХЛС Вариант V 1 V 6 r. S или RS
Варианты ЭКГ при ХЛС Вариант V 1 V 6 r. S или RS
 Эхокардиография ü объективное подтверждение гипертрофии ПЖ и ПП ü оценка систолической функции ПЖ ü косвенное определение давления в ЛА Одномерный режим 2 -х мерный режим
Эхокардиография ü объективное подтверждение гипертрофии ПЖ и ПП ü оценка систолической функции ПЖ ü косвенное определение давления в ЛА Одномерный режим 2 -х мерный режим
 Метод магнитного резонанса Ø Наилучший метод измерения размеров ПЖ и визуализации сердца Ø Недостатки - метод дорогой и доступен в специализированных центрах Катетеризация правых отделов сердца и легочной артерии ü Основной метод прямого измерения давления в ЛА ü Критерии легочной гипертензии Р в ЛА в покое > 25 мм рт. ст. или при нагрузке > 35 мм рт. ст Показатели функции внешнего дыхания Ø Метод позволяет выявить тип нарушения функции внешнего дыхания Ø Степень дыхательной недостаточности
Метод магнитного резонанса Ø Наилучший метод измерения размеров ПЖ и визуализации сердца Ø Недостатки - метод дорогой и доступен в специализированных центрах Катетеризация правых отделов сердца и легочной артерии ü Основной метод прямого измерения давления в ЛА ü Критерии легочной гипертензии Р в ЛА в покое > 25 мм рт. ст. или при нагрузке > 35 мм рт. ст Показатели функции внешнего дыхания Ø Метод позволяет выявить тип нарушения функции внешнего дыхания Ø Степень дыхательной недостаточности
 Терапия Включает в себя воздействие : 1. На заболевание, являющееся причиной ХЛС 2. На звенья патогенеза ХЛС – легочной гипертензии
Терапия Включает в себя воздействие : 1. На заболевание, являющееся причиной ХЛС 2. На звенья патогенеза ХЛС – легочной гипертензии
 Терапия легочной гипертензии Малопоточная оксигенотерапия - наилучший метод лечения ЛГ при ХОЗЛ Продолжительность 18 -24 ч в сутки Механизм действия Ø снижает легочно-сосудистое сопротивление и давление в легочной артерии Ø улучшает функцию сердца и уменьшает гематокрит Ø останавливает прогрессирование ЛГ Ø улучшает качество жизни
Терапия легочной гипертензии Малопоточная оксигенотерапия - наилучший метод лечения ЛГ при ХОЗЛ Продолжительность 18 -24 ч в сутки Механизм действия Ø снижает легочно-сосудистое сопротивление и давление в легочной артерии Ø улучшает функцию сердца и уменьшает гематокрит Ø останавливает прогрессирование ЛГ Ø улучшает качество жизни
 Антикоагулянты и дезагреганты Механизм действия : уменьшают тромбообразование и иногда замедляют прогрессирование ЛГ Дезагреганты: Ø Аспирин 80 -100 мг/сут длительно Ø Тиклопидин 0, 25 г 2 раза/сут Антикоагулянты: Ø Прямые – гепарин(20 тыс/сут) и низкомолекулярные гепарины – клексан 4080 мг/сутки Ø Непрямые - варфарин 1, 5 -9 мг/сут ( ПВ в 1, 31, 5 раза от исходного, МНО – 2, 0 -3, 0)
Антикоагулянты и дезагреганты Механизм действия : уменьшают тромбообразование и иногда замедляют прогрессирование ЛГ Дезагреганты: Ø Аспирин 80 -100 мг/сут длительно Ø Тиклопидин 0, 25 г 2 раза/сут Антикоагулянты: Ø Прямые – гепарин(20 тыс/сут) и низкомолекулярные гепарины – клексан 4080 мг/сутки Ø Непрямые - варфарин 1, 5 -9 мг/сут ( ПВ в 1, 31, 5 раза от исходного, МНО – 2, 0 -3, 0)
 Вазодилататоры – антагонисты кальция Ø уменьшают легочную гипертензию Ø повышают выживаемость при артериальной ЛГ Ø используются при положительном тесте с вазодилататорами Противопоказаны: ü при венозной ЛГ – могут вызвать отек легких ü при ХОЗЛ из-за нарушения вентиляционноперфузионных взаимоотношений ü при СН использовать только амлодипин
Вазодилататоры – антагонисты кальция Ø уменьшают легочную гипертензию Ø повышают выживаемость при артериальной ЛГ Ø используются при положительном тесте с вазодилататорами Противопоказаны: ü при венозной ЛГ – могут вызвать отек легких ü при ХОЗЛ из-за нарушения вентиляционноперфузионных взаимоотношений ü при СН использовать только амлодипин
 Антагонисты кальция дозирование Нифедипин начальная доза 20 -40 мг/сутки Дилтиазем - 30 -60 мг/сутки Амлодипин – 5 мг препарат выбора Давление < 50 мм Hg 50 -100 мм в ЛА Hg нифедипин 40 -60 мг 80 -120 мг >100 мм Hg дилтиазем 240 -360 мг 120 -180 мг 180 -240 мг 120 -180 мг
Антагонисты кальция дозирование Нифедипин начальная доза 20 -40 мг/сутки Дилтиазем - 30 -60 мг/сутки Амлодипин – 5 мг препарат выбора Давление < 50 мм Hg 50 -100 мм в ЛА Hg нифедипин 40 -60 мг 80 -120 мг >100 мм Hg дилтиазем 240 -360 мг 120 -180 мг 180 -240 мг 120 -180 мг
 Длительная терапия простагландинами Простациклин и простагландин Е 1 Ø лечение дорогостоящее Ø Чаще при первичной легочной гипертензии Ø повышение выживаемости с 33% до 80% Механизм действия: вазодилатация, дезагрегантное, антипролиферативное цитопротекция Простациклин - 2 -24 мг/кг/мин непрерывно на протяжении нескольких месяцев Простагландин Е 1 – 5 -10 нг/кг/мин 30 нг/кг/мин
Длительная терапия простагландинами Простациклин и простагландин Е 1 Ø лечение дорогостоящее Ø Чаще при первичной легочной гипертензии Ø повышение выживаемости с 33% до 80% Механизм действия: вазодилатация, дезагрегантное, антипролиферативное цитопротекция Простациклин - 2 -24 мг/кг/мин непрерывно на протяжении нескольких месяцев Простагландин Е 1 – 5 -10 нг/кг/мин 30 нг/кг/мин
 Острая проба с вазодилататорами Выбор долгосрочной терапии вазодилататорами Нифедипин 20 мг сублингвально Проба положительная : Ø уменьшение >20% давления в ЛА Ø или уменьшение >20% легочного сопротивления Ø сердечный выброс не снижается
Острая проба с вазодилататорами Выбор долгосрочной терапии вазодилататорами Нифедипин 20 мг сублингвально Проба положительная : Ø уменьшение >20% давления в ЛА Ø или уменьшение >20% легочного сопротивления Ø сердечный выброс не снижается
 Терапевтический алгоритм при ХЛС Острая проба с вазоделятаторами Ответ Sv. O 2 >63%, СИ > 2, 1 Отсутствие ответа NYHA I/II, Sv. O 2 >63%, СИ > 2, 1 NYHA III/IV, Sv. O 2 ≤ 63%, СИ ≤ 2, 1 Варфарин ± диуретики, дигоксин, кислород Антагонисты кальция Лечение простогландина. Недостаточная терапия ми ± трансплантация легких Sv. O 2 - Насыщение кислородом крови легочной артерии.
Терапевтический алгоритм при ХЛС Острая проба с вазоделятаторами Ответ Sv. O 2 >63%, СИ > 2, 1 Отсутствие ответа NYHA I/II, Sv. O 2 >63%, СИ > 2, 1 NYHA III/IV, Sv. O 2 ≤ 63%, СИ ≤ 2, 1 Варфарин ± диуретики, дигоксин, кислород Антагонисты кальция Лечение простогландина. Недостаточная терапия ми ± трансплантация легких Sv. O 2 - Насыщение кислородом крови легочной артерии.
 Препараты других групп - ингибиторы АПФ Уменьшается пред- и постнагрузка на ПЖ, ОЦК и снижается давление в ЛА Каптоприл 25 -100 мг/с Рамиприл 2, 5 -20 мг/с Периндоприл 2 -8 мг/с Нет данных о влиянии и. АПФ на выживаемость Венодилататоры Нитраты - венодилататоры, уменьшают застой в малом круге кровообращения – изосорбид мононитрат (40 -120 мг/с), изосорбид динтрат(80160 мг/с) Недостатки: могут вызвать гипотензию, эффективность не доказана
Препараты других групп - ингибиторы АПФ Уменьшается пред- и постнагрузка на ПЖ, ОЦК и снижается давление в ЛА Каптоприл 25 -100 мг/с Рамиприл 2, 5 -20 мг/с Периндоприл 2 -8 мг/с Нет данных о влиянии и. АПФ на выживаемость Венодилататоры Нитраты - венодилататоры, уменьшают застой в малом круге кровообращения – изосорбид мононитрат (40 -120 мг/с), изосорбид динтрат(80160 мг/с) Недостатки: могут вызвать гипотензию, эффективность не доказана
 Симптоматическая терапия 1. Мочегонные препараты – основная группа при лечении СН Петлевые - фуросемид 40 -120 мг/с, Антагонисты альдостерона - спиронолактон(100 - 200 мг/с) Лечебное влияние: уменьшают отеки, ОЦК, давление в ЛГ 2. Сердечные гликозиды Применяют при СН и мерцании предсердий Дигоксин – 0, 125 -0, 325 мг/с
Симптоматическая терапия 1. Мочегонные препараты – основная группа при лечении СН Петлевые - фуросемид 40 -120 мг/с, Антагонисты альдостерона - спиронолактон(100 - 200 мг/с) Лечебное влияние: уменьшают отеки, ОЦК, давление в ЛГ 2. Сердечные гликозиды Применяют при СН и мерцании предсердий Дигоксин – 0, 125 -0, 325 мг/с
 Терапия в зависимости от причины Первичная ЛГ Ø непрмые антикоагулянты – варфарин – повышает выживаемость Ø диуретики Ø оксигенотерапия Ø вазодилататоры , простагландины ХОЗЛ Ø ежегодная вакцинация против гриппа и пневмококковой инфекции, Ø антибиотики при легочной инфекции Ø бронходилататоры Ø основное лечени: оксигенотерапия и диуретики
Терапия в зависимости от причины Первичная ЛГ Ø непрмые антикоагулянты – варфарин – повышает выживаемость Ø диуретики Ø оксигенотерапия Ø вазодилататоры , простагландины ХОЗЛ Ø ежегодная вакцинация против гриппа и пневмококковой инфекции, Ø антибиотики при легочной инфекции Ø бронходилататоры Ø основное лечени: оксигенотерапия и диуретики
 Тромбоэмболия легочной артерии Ø Эмболэктомия при эмболии крупных ветвей ЛА. Эндартерэктомия. Ø Антикоагулянты, дигоксин, диуретики, кислород Прогноз Ø Зависит от характера и стадии основного заболевания Ø Степени повышения давления в ЛА Ø Обратимости изменений в сосудах малого круга кровообращения Ø Наиболее тяжелый прогноз при ПЛГ
Тромбоэмболия легочной артерии Ø Эмболэктомия при эмболии крупных ветвей ЛА. Эндартерэктомия. Ø Антикоагулянты, дигоксин, диуретики, кислород Прогноз Ø Зависит от характера и стадии основного заболевания Ø Степени повышения давления в ЛА Ø Обратимости изменений в сосудах малого круга кровообращения Ø Наиболее тяжелый прогноз при ПЛГ


