Хронический пиелонефрит.ppt
- Количество слайдов: 51
 Хронический пиелонефрит Хроническая почечная недостаточность
Хронический пиелонефрит Хроническая почечная недостаточность
 Пиелонефрит – инфекционновоспалительное поражение слизистой оболочки мочевыводящих путей, чашечно-лоханочной системы и интерстициальной ткани почек.
Пиелонефрит – инфекционновоспалительное поражение слизистой оболочки мочевыводящих путей, чашечно-лоханочной системы и интерстициальной ткани почек.
 Пиелонефрит пиелонефрит является самым распространенным заболеванием почек и мочевыводящих путей по данным патологоанатомических вскрытий, пиелонефрит обнаруживается у 10 -30% умерших женщины болеют в 5 -10 раз чаще чем мужчины (для женщин пик заболеваемости приходится на детский возраст, беременность, для мужчин – пожилой возраст при нарушении уродинамики (аденома предстательной железы)
Пиелонефрит пиелонефрит является самым распространенным заболеванием почек и мочевыводящих путей по данным патологоанатомических вскрытий, пиелонефрит обнаруживается у 10 -30% умерших женщины болеют в 5 -10 раз чаще чем мужчины (для женщин пик заболеваемости приходится на детский возраст, беременность, для мужчин – пожилой возраст при нарушении уродинамики (аденома предстательной железы)
 Пиелонефрит Этиология: инфекционные агенты (бактерии и вирусы) кишечная палочка (50 -60%) стрептококк и стафилококк синегнойная палочка протей вульгарный микробные ассоциации L-формы – ассоциации микробов, находящихся в неблагоприятных условиях в неактивном состоянии и “оживающих” при появлении необходимых для роста и развития факторов.
Пиелонефрит Этиология: инфекционные агенты (бактерии и вирусы) кишечная палочка (50 -60%) стрептококк и стафилококк синегнойная палочка протей вульгарный микробные ассоциации L-формы – ассоциации микробов, находящихся в неблагоприятных условиях в неактивном состоянии и “оживающих” при появлении необходимых для роста и развития факторов.
 Пиелонефрит Механизм развития заболевания (пути инфецирования): гематогенным лимфагенным от близко лежащих органов (при наличии там воспалительного процесса) восходящий путь при нарушении уродинамики (основная причина развития пиелонефрита у мужчин)
Пиелонефрит Механизм развития заболевания (пути инфецирования): гематогенным лимфагенным от близко лежащих органов (при наличии там воспалительного процесса) восходящий путь при нарушении уродинамики (основная причина развития пиелонефрита у мужчин)
 Пиелонефрит Классификация пиелонефритов первичный вторичный (при наличии мочекаменной болезни) односторонний двусторонний острый (серозный, гнойный, некротический) хронический
Пиелонефрит Классификация пиелонефритов первичный вторичный (при наличии мочекаменной болезни) односторонний двусторонний острый (серозный, гнойный, некротический) хронический
 Хронический пиелонефрит Классификация: первичный вторичный По течению: прогрессирующий рецидивирующий латентный Фазы: фаза обострения фаза ремиссии
Хронический пиелонефрит Классификация: первичный вторичный По течению: прогрессирующий рецидивирующий латентный Фазы: фаза обострения фаза ремиссии
 Хронический пиелонефрит Предрасполагающие факторы: 1. Заболевания, вызывающие нарушение пассажа мочи: нефролитиаз, нефроптоз, поликистоз почек удвоенная почка, аномалия развития почечных сосудов стриктуры мочеточника, заболевания предстательной железы 2. Снижение реактивности организма вследствие: сахарного диабета переохлаждения переутомления гиповитаминозов 3. Наличие очагов хронической инфекции : тонзилита аднексита синусита хронического отита
Хронический пиелонефрит Предрасполагающие факторы: 1. Заболевания, вызывающие нарушение пассажа мочи: нефролитиаз, нефроптоз, поликистоз почек удвоенная почка, аномалия развития почечных сосудов стриктуры мочеточника, заболевания предстательной железы 2. Снижение реактивности организма вследствие: сахарного диабета переохлаждения переутомления гиповитаминозов 3. Наличие очагов хронической инфекции : тонзилита аднексита синусита хронического отита
 Хронический пиелонефрит Патогенез Пападание инфекции на слизистую мочевыделительной системы (гематогенным, лимфагенным, от близко расположенных органов, восходящим путем) первоначально попадание инфекции в слизистую чашечно-лоханочной системы → затем (форникальный рефлюкс) в интерстиций и канальцы → воспалительный процесс
Хронический пиелонефрит Патогенез Пападание инфекции на слизистую мочевыделительной системы (гематогенным, лимфагенным, от близко расположенных органов, восходящим путем) первоначально попадание инфекции в слизистую чашечно-лоханочной системы → затем (форникальный рефлюкс) в интерстиций и канальцы → воспалительный процесс
 Хронический пиелонефрит Латентное течение: часто отсутствие жалоб бессимптомное течение минимальные изменения в анализах мочи
Хронический пиелонефрит Латентное течение: часто отсутствие жалоб бессимптомное течение минимальные изменения в анализах мочи
 Хронический пиелонефрит Рецидивирующее течение: периоды повышения температуры, возможно с ознобами дизурия (учащенные, часто болезненные мочеиспускания), ночной диурез боли в поясничной области, связанные с перерастяжением капсулы (односторонние и двусторонние)
Хронический пиелонефрит Рецидивирующее течение: периоды повышения температуры, возможно с ознобами дизурия (учащенные, часто болезненные мочеиспускания), ночной диурез боли в поясничной области, связанные с перерастяжением капсулы (односторонние и двусторонние)
 Хронический пиелонефрит Прогрессирующее течение (непрерывно прогрессирующий воспалительный процесс): повышение температуры до 38 -39 С, гектического характера с ознобами дизурия и ночное мочеиспускание боли в поясничной области постоянного характера возможна микрогематурия возможна артериальная гипертензия (при прогрессировании склеротических изменений в почке и приближении к стадии хронической почечной недостаточности)
Хронический пиелонефрит Прогрессирующее течение (непрерывно прогрессирующий воспалительный процесс): повышение температуры до 38 -39 С, гектического характера с ознобами дизурия и ночное мочеиспускание боли в поясничной области постоянного характера возможна микрогематурия возможна артериальная гипертензия (при прогрессировании склеротических изменений в почке и приближении к стадии хронической почечной недостаточности)
 Хронический пиелонефрит Лабораторная и инструментальная диагностика Общий анализ крови: СОЭ лейкоцитоз палочкоядерный сдвиг влево возможна анемия
Хронический пиелонефрит Лабораторная и инструментальная диагностика Общий анализ крови: СОЭ лейкоцитоз палочкоядерный сдвиг влево возможна анемия
 Хронический пиелонефрит Анализы мочи: протеинурия, не превышающая 1, редко 2 г /л изменение мочевого осадка – увеличение количества лейкоцитов (количественные методы исследования мочевого осадка по Аддису-Каковскому, Нечипоренко) эритроцитурия различной степени выраженности у 30 -50% больных снижение относительной плотности мочи (вовлечение в патологический процесс мозгового вещества почек, где происходит концентрирование мочи) Бактериологическое исследование мочи (посев мочи на микробную флору и чувствительность к антибиотикам) – диагноз ставится при обнаружении более 100 тыс. микробных тел в 1 мл мочи (при трехкратных исследованиях)
Хронический пиелонефрит Анализы мочи: протеинурия, не превышающая 1, редко 2 г /л изменение мочевого осадка – увеличение количества лейкоцитов (количественные методы исследования мочевого осадка по Аддису-Каковскому, Нечипоренко) эритроцитурия различной степени выраженности у 30 -50% больных снижение относительной плотности мочи (вовлечение в патологический процесс мозгового вещества почек, где происходит концентрирование мочи) Бактериологическое исследование мочи (посев мочи на микробную флору и чувствительность к антибиотикам) – диагноз ставится при обнаружении более 100 тыс. микробных тел в 1 мл мочи (при трехкратных исследованиях)
 Хронический пиелонефрит Биохимический анализ крови: При развитии хронической почечной недостаточности: креатинин мочевина возможна диспротеинемия
Хронический пиелонефрит Биохимический анализ крови: При развитии хронической почечной недостаточности: креатинин мочевина возможна диспротеинемия
 Хронический пиелонефрит Экскреторная урография : асимметрия выделения контрастного вещества на поздних сроках урограмм – замедление выведения контрастного вещества почками на стороне поражения (вследствие задержки его в расширенных канальцах) деформации и атонии чашечек (булавовидная, грибовидная, блюдцеобразная форма) расширение мочеточников
Хронический пиелонефрит Экскреторная урография : асимметрия выделения контрастного вещества на поздних сроках урограмм – замедление выведения контрастного вещества почками на стороне поражения (вследствие задержки его в расширенных канальцах) деформации и атонии чашечек (булавовидная, грибовидная, блюдцеобразная форма) расширение мочеточников
 Хронический пиелонефрит Рентгенисследование почек: ( исключить нефроз, аномалии развития почек и мочеточников, опухоли, заболевания мочеточников, мочевого пузыря, предстательной железы) локальные изменения в чашечнолоханочной системе
Хронический пиелонефрит Рентгенисследование почек: ( исключить нефроз, аномалии развития почек и мочеточников, опухоли, заболевания мочеточников, мочевого пузыря, предстательной железы) локальные изменения в чашечнолоханочной системе
 Хронический пиелонефрит Ультразвуковое исследование почек: 1. исключение процессов ведущих к развитию пиелонефрита (аномалии развития, МКБ, аденома простаты) 2. неоднородность чашечно-лоханочного комплекса 3. неровность контуров 4. асимметрия почек 5. уменьшение размеров почек (при прогрессировании заболевания) 6. мелкие эхопозитивные засветки не дающие акустической тени (очаги рубцевания) 7. уменьшение толщины паренхимы (при прогрессировании заболевания)
Хронический пиелонефрит Ультразвуковое исследование почек: 1. исключение процессов ведущих к развитию пиелонефрита (аномалии развития, МКБ, аденома простаты) 2. неоднородность чашечно-лоханочного комплекса 3. неровность контуров 4. асимметрия почек 5. уменьшение размеров почек (при прогрессировании заболевания) 6. мелкие эхопозитивные засветки не дающие акустической тени (очаги рубцевания) 7. уменьшение толщины паренхимы (при прогрессировании заболевания)
 Хронический пиелонефрит Сцинтиграмма – выявляется асимметрия почек и деформация чашечно-лоханочного комплекса.
Хронический пиелонефрит Сцинтиграмма – выявляется асимметрия почек и деформация чашечно-лоханочного комплекса.
 Хронический пиелонефрит Дифференциальная диагностика проводится с гломерулонефритом, туберкулезом и амилоидозом почек при гломерулонефрите – двустороннее диффузное поражение почек (УЗИ, рентгенисследование) наличие бактериурии свидетельствует в пользу пиелонефрита более высокая протеинурия при гломерулонефрите преобладание эритроцитурии и цилиндрурии характерно для гломерулонефрита лейкоцитурия более характерна для пиелонефрита, однако возможна при нефротическом синдроме, не встречающемся при нем изменения чашечно-лоханочного аппарата (УЗИ) характерно для пиелонефрита проведение биопсии почек верифицирует диагноз
Хронический пиелонефрит Дифференциальная диагностика проводится с гломерулонефритом, туберкулезом и амилоидозом почек при гломерулонефрите – двустороннее диффузное поражение почек (УЗИ, рентгенисследование) наличие бактериурии свидетельствует в пользу пиелонефрита более высокая протеинурия при гломерулонефрите преобладание эритроцитурии и цилиндрурии характерно для гломерулонефрита лейкоцитурия более характерна для пиелонефрита, однако возможна при нефротическом синдроме, не встречающемся при нем изменения чашечно-лоханочного аппарата (УЗИ) характерно для пиелонефрита проведение биопсии почек верифицирует диагноз
 Хронический пиелонефрит Дифференциальная диагностика пиелонефрита с амилоидозом почек нарастающая высокая протеинурия более 3 г в сутки с развитием нефротического синдрома характерна для амилоидоза почек другие признаки амилоидоза (поражение ЖКТ, спленомегалия) для верификации диагноза проводится биопсия слизистой (кишечника, десны, почки)
Хронический пиелонефрит Дифференциальная диагностика пиелонефрита с амилоидозом почек нарастающая высокая протеинурия более 3 г в сутки с развитием нефротического синдрома характерна для амилоидоза почек другие признаки амилоидоза (поражение ЖКТ, спленомегалия) для верификации диагноза проводится биопсия слизистой (кишечника, десны, почки)
 Хронический пиелонефрит Дифференциальная диагностика пиелонефрита с туберкулезом почек выявляется туберкулез легких или других органов проведение туберкулиновых проб и исследование мочи на микобактерии туберкулеза позволяют исключить диагноз туберкулеза отсутствие эффекта от неспецифической антибиотикотерапии
Хронический пиелонефрит Дифференциальная диагностика пиелонефрита с туберкулезом почек выявляется туберкулез легких или других органов проведение туберкулиновых проб и исследование мочи на микобактерии туберкулеза позволяют исключить диагноз туберкулеза отсутствие эффекта от неспецифической антибиотикотерапии
 Хронический пиелонефрит 1. 2. 3. 4. 5. Лечение Подавление инфекции Восстановление нормального пассажа мочи Симптоматическая терапия Лечение при осложнениях Поддерживающая терапия (противорецидивная)
Хронический пиелонефрит 1. 2. 3. 4. 5. Лечение Подавление инфекции Восстановление нормального пассажа мочи Симптоматическая терапия Лечение при осложнениях Поддерживающая терапия (противорецидивная)
 Хронический пиелонефрит Лечение 1. 2. 3. 4. 5. Уросептичская и/или антибиотикотерапия (фторхинолоны, цефалоспорины, нитрофураны) – 7 -14 дней Комбинорованный препарат 5 -НОК (сочетание нитрофурана + оксихинолина) Бисептол (сочетание сульфаниламида + триметоприна) При наличии артериальной гипертензии (ингибиторы АПФ, блокаторы кальциевых каналов, β-адреноблокаторы) Иммуномодуляторы
Хронический пиелонефрит Лечение 1. 2. 3. 4. 5. Уросептичская и/или антибиотикотерапия (фторхинолоны, цефалоспорины, нитрофураны) – 7 -14 дней Комбинорованный препарат 5 -НОК (сочетание нитрофурана + оксихинолина) Бисептол (сочетание сульфаниламида + триметоприна) При наличии артериальной гипертензии (ингибиторы АПФ, блокаторы кальциевых каналов, β-адреноблокаторы) Иммуномодуляторы
 Хронический пиелонефрит Прогноз и исходы: при вторичном пиелонефрите на фоне МКБ процесс рецидивирующий (постоянная травматизация слизистой конкрементами) факторы способствующие нарушению оттока мочи (аденома предстательной железы) ухудшают прогноз и учащают рецидивы при наличии сахарного диабета прогноз неблагоприятный (генерализация инфекции) исходом хронического пиелонефрита является хроническая почечная недостаточнось
Хронический пиелонефрит Прогноз и исходы: при вторичном пиелонефрите на фоне МКБ процесс рецидивирующий (постоянная травматизация слизистой конкрементами) факторы способствующие нарушению оттока мочи (аденома предстательной железы) ухудшают прогноз и учащают рецидивы при наличии сахарного диабета прогноз неблагоприятный (генерализация инфекции) исходом хронического пиелонефрита является хроническая почечная недостаточнось
 Хроническая почечная недостаточность (ХПН) – исход хронических заболеваний почек, проявляющийся постепенной утратой клубочковых и канальцевых функций, что приводит к нарушению гомеостаза внутренней среды организма и, как следствие, к изменению функции внутренних органов.
Хроническая почечная недостаточность (ХПН) – исход хронических заболеваний почек, проявляющийся постепенной утратой клубочковых и канальцевых функций, что приводит к нарушению гомеостаза внутренней среды организма и, как следствие, к изменению функции внутренних органов.
 Хроническая почечная недостаточность Заболевания приводящие к ХПН: гломерулонефрит – 32% пиелонефрит – 22% лекарственная нефропатия – 6% поликистоз почек – 10% наследственные нефропатии – 3% системные заболевания – 7 % сахарный диабет – 20%
Хроническая почечная недостаточность Заболевания приводящие к ХПН: гломерулонефрит – 32% пиелонефрит – 22% лекарственная нефропатия – 6% поликистоз почек – 10% наследственные нефропатии – 3% системные заболевания – 7 % сахарный диабет – 20%
 Хроническая почечная недостаточность Патогенез 1. 2. 3. 4. Снижение числа функционирующих клубочков (склерозирование большинства из них) Первые признаки почечной недостаточности появляются при гибели не менее 90% клубочков. Функционирование оставшихся клубочков с повышенной нагрузкой → их гипертрофия → гиперфильтрация → повышение содержания мочевины и натрия → развитие осмотического диуреза. Гиперфильтрация → ↑ внутриклубочкового давления → дальнейшее прогрессирование склероза в клубочках, канальцах, интерстиции.
Хроническая почечная недостаточность Патогенез 1. 2. 3. 4. Снижение числа функционирующих клубочков (склерозирование большинства из них) Первые признаки почечной недостаточности появляются при гибели не менее 90% клубочков. Функционирование оставшихся клубочков с повышенной нагрузкой → их гипертрофия → гиперфильтрация → повышение содержания мочевины и натрия → развитие осмотического диуреза. Гиперфильтрация → ↑ внутриклубочкового давления → дальнейшее прогрессирование склероза в клубочках, канальцах, интерстиции.
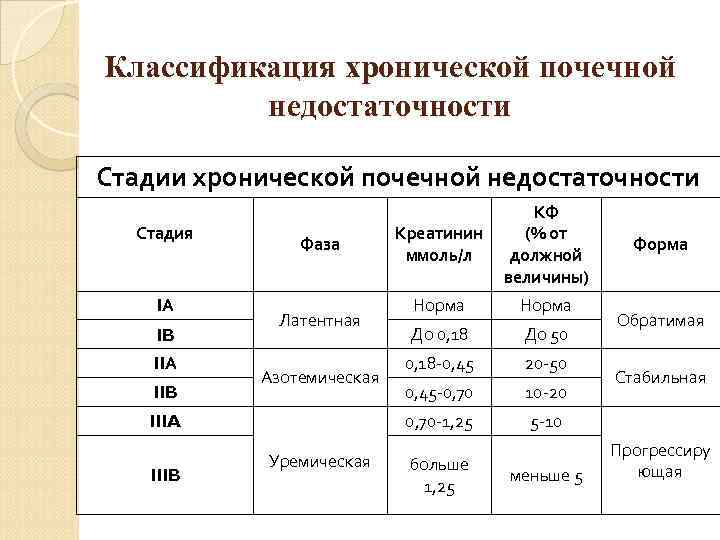 Классификация хронической почечной недостаточности Стадии хронической почечной недостаточности Стадия IА IB IIА IIB Латентная Азотемическая IIIA IIIB Уремическая Креатинин ммоль/л Норма До 0, 18 До 50 0, 18 -0, 45 20 -50 0, 45 -0, 70 10 -20 0, 70 -1, 25 Фаза КФ (% от должной величины) 5 -10 больше 1, 25 меньше 5 Форма Обратимая Стабильная Прогрессиру ющая
Классификация хронической почечной недостаточности Стадии хронической почечной недостаточности Стадия IА IB IIА IIB Латентная Азотемическая IIIA IIIB Уремическая Креатинин ммоль/л Норма До 0, 18 До 50 0, 18 -0, 45 20 -50 0, 45 -0, 70 10 -20 0, 70 -1, 25 Фаза КФ (% от должной величины) 5 -10 больше 1, 25 меньше 5 Форма Обратимая Стабильная Прогрессиру ющая
 Хроническая почечная недостаточность Классификация ХПН Пациенты с I стадией ХПН – 0 группа Пациенты с II стадией ХПН – 1 группа Пациенты с III А стадией ХПН – 2 группа Пациенты с III Б стадией ХПН – 2, 3 группа Группа 0 — лечение основного заболевания; группа 1 — назначение малобелковой диеты и консервативных методов лечения; группа 2 — гемодиализ, трансплантация; группа 3 — симптоматическая терапия
Хроническая почечная недостаточность Классификация ХПН Пациенты с I стадией ХПН – 0 группа Пациенты с II стадией ХПН – 1 группа Пациенты с III А стадией ХПН – 2 группа Пациенты с III Б стадией ХПН – 2, 3 группа Группа 0 — лечение основного заболевания; группа 1 — назначение малобелковой диеты и консервативных методов лечения; группа 2 — гемодиализ, трансплантация; группа 3 — симптоматическая терапия
 Хроническая почечная недостаточность Клинические проявления: Латентная ХПН – не имеет клинических проявлений и диагностируется по результатам исследования клубочковой фильтрации в динамике. Начиная со II cтадии появляются и прогрессируют симптомы, обусловленные интоксикацией и электролитными расстройствами. умеренная энцефалопатия гастрит анемия
Хроническая почечная недостаточность Клинические проявления: Латентная ХПН – не имеет клинических проявлений и диагностируется по результатам исследования клубочковой фильтрации в динамике. Начиная со II cтадии появляются и прогрессируют симптомы, обусловленные интоксикацией и электролитными расстройствами. умеренная энцефалопатия гастрит анемия
 Хроническая почечная недостаточность III уремическая стадия Уремическая энцефалопатия нарастающая слабость утомляемость сонливость апатия токсический полиневрит с нарушением двигательной активности и расстройствами чувствительности
Хроническая почечная недостаточность III уремическая стадия Уремическая энцефалопатия нарастающая слабость утомляемость сонливость апатия токсический полиневрит с нарушением двигательной активности и расстройствами чувствительности
 Хроническая почечная недостаточность Дыхательная система (поражение у 20 -75% больных) Уремический бронхит - признаки бронхиальной обструкции (токсический отек слизистой бронхов и вторичный бронхоспазм) Уремический пневмонит (местное расстройство крово- обращения, повреждение сосудистой стенки азотистыми веществами) коробочный оттенок перкуторного звука жесткое или ослабленное дыхание влажные или сухие хрипы Нефрогенный отек легких ( одышка, приступы удушья, цианоз, тахикардия, кашель, коробочный оттенок перкуторного звука, влажные и сухие хрипы)
Хроническая почечная недостаточность Дыхательная система (поражение у 20 -75% больных) Уремический бронхит - признаки бронхиальной обструкции (токсический отек слизистой бронхов и вторичный бронхоспазм) Уремический пневмонит (местное расстройство крово- обращения, повреждение сосудистой стенки азотистыми веществами) коробочный оттенок перкуторного звука жесткое или ослабленное дыхание влажные или сухие хрипы Нефрогенный отек легких ( одышка, приступы удушья, цианоз, тахикардия, кашель, коробочный оттенок перкуторного звука, влажные и сухие хрипы)
 Хроническая почечная недостаточность Уремическая миокардиопатия – в терминальной стадии уремический перикардит с выраженым шумом трения перикарда. артериальная гипертензия тахикардия аритмия
Хроническая почечная недостаточность Уремическая миокардиопатия – в терминальной стадии уремический перикардит с выраженым шумом трения перикарда. артериальная гипертензия тахикардия аритмия
 Хроническая почечная недостаточность Уремические поражения ЖКТ (связаны с накоплением азотистых шлаков в слизистой): Уремические гастро- и энтеропатия тошнота рвота не приносящая облегчения утрата аппетита метеоризм нарушение стула (понос, запор) жажда
Хроническая почечная недостаточность Уремические поражения ЖКТ (связаны с накоплением азотистых шлаков в слизистой): Уремические гастро- и энтеропатия тошнота рвота не приносящая облегчения утрата аппетита метеоризм нарушение стула (понос, запор) жажда
 Хроническая почечная недостаточность Геморрагически-анемический синдром: носовые и кишечные кровотечения кровоизлияния в кожу рук, ног прогрессирующая анемия (желтобледный цвет кожи)
Хроническая почечная недостаточность Геморрагически-анемический синдром: носовые и кишечные кровотечения кровоизлияния в кожу рук, ног прогрессирующая анемия (желтобледный цвет кожи)
 Хроническая почечная недостаточность Суставной синдром вторичная подагра деминерализация костей с прогрессирующим остеопорозом артралгии артриты (нарушение фосфорнокальциевого обмена)
Хроническая почечная недостаточность Суставной синдром вторичная подагра деминерализация костей с прогрессирующим остеопорозом артралгии артриты (нарушение фосфорнокальциевого обмена)
 Хроническая почечная недостаточность Дистрофический синдром потеря массы тела кожные изменения (сухость, утрата тургора, гаморрагии, кожный зуд, расчесы, гнойнички) пигментация кожи рук и лиц изменения слизистых оболочек (сухость, глоссит, стоматит, гастрит, энтероколит)
Хроническая почечная недостаточность Дистрофический синдром потеря массы тела кожные изменения (сухость, утрата тургора, гаморрагии, кожный зуд, расчесы, гнойнички) пигментация кожи рук и лиц изменения слизистых оболочек (сухость, глоссит, стоматит, гастрит, энтероколит)
 Хроническая почечная недостаточность Лабораторная и инструментальная диагностика: Общий анализ крови: нормохромная анемия лейкоцитоз тромбоцитопения ↑ СОЭ Биохимический анализ крови: ↑ мочевина ↑ креатинин ↑ мочевая кислота гипопротеинемия Электролиты крови: гипонатриемия гипохлоремия гипокальцемия гипермагниемия в начальных стадиях гипокалиемия, в терминальной стадии гиперкалиемия
Хроническая почечная недостаточность Лабораторная и инструментальная диагностика: Общий анализ крови: нормохромная анемия лейкоцитоз тромбоцитопения ↑ СОЭ Биохимический анализ крови: ↑ мочевина ↑ креатинин ↑ мочевая кислота гипопротеинемия Электролиты крови: гипонатриемия гипохлоремия гипокальцемия гипермагниемия в начальных стадиях гипокалиемия, в терминальной стадии гиперкалиемия
 Хроническая почечная недостаточность Общий анализ мочи: снижение относительной плотности ниже 1010 (гипостенурия – ниже 1008) протеинурия Рентгенисследование: уменьшение размеров почек Урограммы выполнить не удается т. к. контрастное вещество почками почти не выделяется УЗИ почек: исключить обструктивную нефропатию, как причину ХПН (МКБ, гидронефроз, опухоли мочеполовой системы) уменьшение размеров почек четко прослеживается корковый слой – признак склероза
Хроническая почечная недостаточность Общий анализ мочи: снижение относительной плотности ниже 1010 (гипостенурия – ниже 1008) протеинурия Рентгенисследование: уменьшение размеров почек Урограммы выполнить не удается т. к. контрастное вещество почками почти не выделяется УЗИ почек: исключить обструктивную нефропатию, как причину ХПН (МКБ, гидронефроз, опухоли мочеполовой системы) уменьшение размеров почек четко прослеживается корковый слой – признак склероза
 Хроническая почечная недостаточность Рентгенисследование грудной клетки При нефрогенном отеке легких – симптом “бабочки” – облаковидное затенение с двух сторон от средостения. Исследование глазного дна Уремическая ретинопатия с отеком соска зрительного нерва, кровоизлияния, отслойка сетчатки.
Хроническая почечная недостаточность Рентгенисследование грудной клетки При нефрогенном отеке легких – симптом “бабочки” – облаковидное затенение с двух сторон от средостения. Исследование глазного дна Уремическая ретинопатия с отеком соска зрительного нерва, кровоизлияния, отслойка сетчатки.
 Хроническая почечная недостаточность 1. 2. 3. 4. Морфологические изменения при ХПН: гиалиноз и склероз большей части клубочков гипертрофия оставшихся клубочков гибель большей части канальцев наличие очагов склероза в интерстиции почечной ткани
Хроническая почечная недостаточность 1. 2. 3. 4. Морфологические изменения при ХПН: гиалиноз и склероз большей части клубочков гипертрофия оставшихся клубочков гибель большей части канальцев наличие очагов склероза в интерстиции почечной ткани
 Хроническая почечная недостаточность Тактика ведения больных с ХПН Дезинтоксикационная терапия: промывание желудка 2% раствором гидрокарбоната натрия, сифоновые клизмы. Состав жидкости, используемой для промывания, определяется концентрацией электролитов в плазме крови и эритроцитах. 2. Гипонатриемия – введение солей натрия в виде изотонического (200 -250 мл) или 10% гипертонического (10 -15 мл) растворов хлорида натрия. При отсутствии выраженной сердечно-сосудистой недостаточности и высокой гипертонии показан гемодиализ. 1.
Хроническая почечная недостаточность Тактика ведения больных с ХПН Дезинтоксикационная терапия: промывание желудка 2% раствором гидрокарбоната натрия, сифоновые клизмы. Состав жидкости, используемой для промывания, определяется концентрацией электролитов в плазме крови и эритроцитах. 2. Гипонатриемия – введение солей натрия в виде изотонического (200 -250 мл) или 10% гипертонического (10 -15 мл) растворов хлорида натрия. При отсутствии выраженной сердечно-сосудистой недостаточности и высокой гипертонии показан гемодиализ. 1.
 Хроническая почечная недостаточность Дегидратация и метаболический ацидоз: в/в капельное введение 300 -500 мл 5% раствора глюкозы и 200 -400 мл 2 -4% раствора гидрокарбоната натрия 50 -100 мл 4% раствора гидрокарбоната натрия и 50 -100 мл 20% раствора глюкозы с инсулином (из расчета 1 ЕД на 4 г глюкозы) Общий объем переливаемой жидкости при анурии не должен превышать 500 мл в сутки При упорной рвоте и поносах объем переливаемых растворов должен быть на 200 -300 мл больше выделяемой жидкости
Хроническая почечная недостаточность Дегидратация и метаболический ацидоз: в/в капельное введение 300 -500 мл 5% раствора глюкозы и 200 -400 мл 2 -4% раствора гидрокарбоната натрия 50 -100 мл 4% раствора гидрокарбоната натрия и 50 -100 мл 20% раствора глюкозы с инсулином (из расчета 1 ЕД на 4 г глюкозы) Общий объем переливаемой жидкости при анурии не должен превышать 500 мл в сутки При упорной рвоте и поносах объем переливаемых растворов должен быть на 200 -300 мл больше выделяемой жидкости
 Хроническая почечная недостаточность Гиперкалиемия – 20 -30 мл 10% раствора глюконата кальция. Артериальная гипертензия ингибиторы АПФ (каптоприл) блокаторы рецепторов ангиотензина II (лазартан). При отсутствии анемии – кровопускание в объеме 200 -400 мл.
Хроническая почечная недостаточность Гиперкалиемия – 20 -30 мл 10% раствора глюконата кальция. Артериальная гипертензия ингибиторы АПФ (каптоприл) блокаторы рецепторов ангиотензина II (лазартан). При отсутствии анемии – кровопускание в объеме 200 -400 мл.
 Хроническая почечная недостаточность При выраженном психоматорном возбуждении, судорожном синдроме и рвоте – назначают в/м или п/к 2 мл седуксена, 1 мл торекана, 50 мл 3% раствора хлорагидрата в клизме. При сердечной недостаточности – сердечные гликозиды малыми дозами (не более 0, 25 -0, 5 мл 0, 06% раствора коргликона) в связи с наличием гиперкалиемии.
Хроническая почечная недостаточность При выраженном психоматорном возбуждении, судорожном синдроме и рвоте – назначают в/м или п/к 2 мл седуксена, 1 мл торекана, 50 мл 3% раствора хлорагидрата в клизме. При сердечной недостаточности – сердечные гликозиды малыми дозами (не более 0, 25 -0, 5 мл 0, 06% раствора коргликона) в связи с наличием гиперкалиемии.
 Хроническая почечная недостаточность Для коррекции белкового обмена – анаболические гормональные препараты (1 мл 5% раствора ретаболила в/м однократно или по 0, 02 -0, 03 г неробола в сутки). Для улучшения микроциркуляции – введение антиагрегантов (гепарин в дозе 10000 ЕД 3 раза в день в/м). При наличии инфекцинного процесса – применяютя антибиотики группы пенициллина (ампициллин) не чаще 2 -3 раза в сутки. Следует избегать антибиотиков, обладающих нефротоксическими свойствами.
Хроническая почечная недостаточность Для коррекции белкового обмена – анаболические гормональные препараты (1 мл 5% раствора ретаболила в/м однократно или по 0, 02 -0, 03 г неробола в сутки). Для улучшения микроциркуляции – введение антиагрегантов (гепарин в дозе 10000 ЕД 3 раза в день в/м). При наличии инфекцинного процесса – применяютя антибиотики группы пенициллина (ампициллин) не чаще 2 -3 раза в сутки. Следует избегать антибиотиков, обладающих нефротоксическими свойствами.
 Хроническая почечная недостаточность Выведение азотистых компонентов – прием энтеросорбентов Для борьбы с анемией – препараты железа, эритропоэтин При кровотечениях – витамин К, аминокопроновая кислота. Рационально применение витаминов С, В 12, К, РР (для уменьшения явлений геморрагического диатеза) Заместительная почечная терапия – гемодиализ (внепочечное удаление из организма уремических токсинов и других азотистых шлаков), трансплантация почки
Хроническая почечная недостаточность Выведение азотистых компонентов – прием энтеросорбентов Для борьбы с анемией – препараты железа, эритропоэтин При кровотечениях – витамин К, аминокопроновая кислота. Рационально применение витаминов С, В 12, К, РР (для уменьшения явлений геморрагического диатеза) Заместительная почечная терапия – гемодиализ (внепочечное удаление из организма уремических токсинов и других азотистых шлаков), трансплантация почки
 Хроническая почечная недостаточность Лечебную диету № 7 Б назначают с целью: максимального щажения почечной функции способствования процессам избавления организма от продуктов обмена уменьшения артериальной гипертензии уменьшения отечности
Хроническая почечная недостаточность Лечебную диету № 7 Б назначают с целью: максимального щажения почечной функции способствования процессам избавления организма от продуктов обмена уменьшения артериальной гипертензии уменьшения отечности
 Хроническая почечная недостаточность Лечебная диета № 7 Б характеризуется: существенным уменьшением содержания белка значительным ограничением количества соли (до 3 -5 г в сутки) жиры и углеводы остаются в рационе в нормальном количестве рекомендован 5 -6 разовый режим питания
Хроническая почечная недостаточность Лечебная диета № 7 Б характеризуется: существенным уменьшением содержания белка значительным ограничением количества соли (до 3 -5 г в сутки) жиры и углеводы остаются в рационе в нормальном количестве рекомендован 5 -6 разовый режим питания
 Хроническая почечная недостаточность Химический состав лечебной диеты № 7 Б: 40 -50 г белков, 50 -70 % из которых животного происхождения 85 -90 г жиров, 20 -25 % из которых растительные 400 -450 г углеводов, 100 г из которых – сахар; количество жидкости зависит от количества мочи и некоторых других клинических характеристик , средний показатель – 1 -1, 2 л в день энергоценность лечебной диеты № 7 б равняется 2500 -2600 калориям
Хроническая почечная недостаточность Химический состав лечебной диеты № 7 Б: 40 -50 г белков, 50 -70 % из которых животного происхождения 85 -90 г жиров, 20 -25 % из которых растительные 400 -450 г углеводов, 100 г из которых – сахар; количество жидкости зависит от количества мочи и некоторых других клинических характеристик , средний показатель – 1 -1, 2 л в день энергоценность лечебной диеты № 7 б равняется 2500 -2600 калориям


