Хронический пиелонефрит-Березова Е.В..pptx
- Количество слайдов: 30

Хронический пиелонефрит Выполнила: Березова Е. В. Группа: ЛД-1 А-08

Внутренний слайд Хронический пиелонефрит — это инфекционный воспалительный процесс интерстициальной ткани почек, вызывающий деструктивные изменения в чашечно-лоханочной системе.

Ø Большинство больных заболевает в возрасте 30 -40 лет. Ø Часто заболевают молодые женщины после начала половой жизни. Ø Молодые женщины болеют пиелонефритом чаще, чем мужчины (из-за особенности мочеиспускательного канала у женщин. ) Ø У мужчин пиелонефрит часто связан с : мочекаменной болезнью, хроническим простатитом, сужениями мочеиспускательного канала, особенностями и аномалиями развития почек и мочевых путей. У пожилых мужчин фактором риска является аденома предстательной железы.

Этиология Причины: -эндогенная инфекция. -экзогенная инфекция. ХП возникает в результате инфицирования следующей микрофлорой: v грамотрицательные палочки — кишечная палочка, цитробактер, энтеробактер, протей, клебсиелла, синегнойная палочка; v грамположительные палочки — микобактерии туберкулёза; v грамположительная кокковая флора — стафилококк, энтерококк. ü Ведущим возбудителем является E. coli (кишечная палочка).

Пути проникновения микроорганизмов: 1) Гематогенный. - инфицирование мочевых путей наблюдается в основном при иммунодефиците (из очаговой инфекции в малом тазу, при сепсисе). 2) Уриногенный (Восходящий). – например: из прямой кишки возбудитель попадает на промежность, затем в мочеиспускательный канал и мочевой пузырь. Другие варианты: механическая травма (при сексе) периуретральной слизистой, бактериурия вследствие применения катетера. 3) Восходящий по стенке мочевых путей, а именно по стенке мочеточника. Кроме самой инфекции, которая поднимается по стенке мочеточника, воспаление этой стенки может привести к нарушению движения мочи по мочеточнику и к забросу инфекции в почку с мочой.

Предрасполагающие факторы: q. Общие факторы – это состояние иммунной системы самого организма человека. q. Местные факторы – это нарушение оттока мочи из почки (аномалии развития почек и мочевых путей, мочекаменная болезнь, травмы почек и мочевых путей, аденома предстательной железы) и нарушение кровоснабжения самой почки. Иногда развитию пиелонефрита способствуют различные инструментальные методы исследования почек.
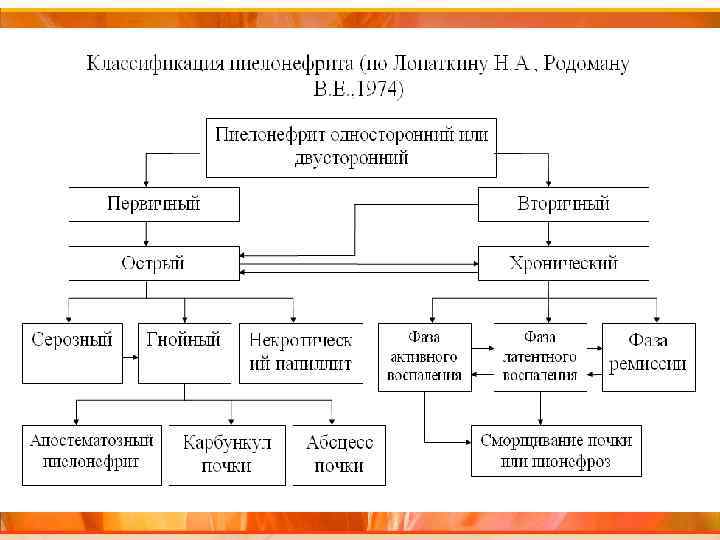

Классификация ХП. 1. По наличию предшествующих органических причин 1. 1. Пиелонефрит первично-хронический. 1. 2. Пиелонефрит вторичный. 2. По месту возникновения 2. 1. Внебольничный (амбулаторный) пиелонефрит. 2. 2. Внутрибольничный (нозокомиальный) пиелонефрит.

4. По фазам воспалительного процесса I. Фаза активного воспалительного процесса. - состояние острого воспалительного процесса, когда в почках идет воспалительный процесс и организм борется с инфекцией. В этом случае в моче обнаруживают лейкоциты, бактерии, в анализе крови – признаки воспалительного процесса в организме, повышение СОЭ. При лечении хронического пиелонефрита, а иногда и без лечения острая фаза переходит в следующую – латентную. II. Латентная фаза может продолжаться длительное время, иногда до полугода. Воспалительный процесс в почках затихает, количество лейкоцитов и бактерий в моче снижается, реакция организма на воспалительный процесс уменьшается. III. Фаза ремиссии. Все лабораторные показатели приходят к нормальным цифрам. Однако через некоторое время при возникновении неблагоприятных для организма человека условий процесс возобновляется.

Классификация ХП. 5. По тяжести 5. 1. Неосложнённый пиелонефрит (обычно первично-хронический пиелонефрит у амбулаторных больных). 5. 2. Осложнённый пиелонефрит. (нозокомиальная инфекция; вторичный хронический пиелонефрит; хронический пиелонефрит, развившийся после урологических манипуляций (катетеры, дренажи); на фоне метаболических или гормональных нарушений (сахарный диабет, ХПН); на фоне иммунодефицитных состояний (нейтропения, ВИЧ-инфекция).

Классификация ХП. 6. По наличию экстраренальных проявлений 6. 1. Вторичная рено-паренхиматозная артериальная гипертония. 6. 2. Анемия. 7. По степени нарушения функции почек (стадия хронической почечной недостаточности).

Клинические проявления ХП: ü может протекать в течение многих лет, иногда незаметно для больного и врача. Ø общая слабость, Ø быстрая утомляемость при физической нагрузке, Ø головная боль, Ø слабые тупые боли в поясничной области с одной или двух сторон. Ø ЖКТ: боли в животе, запоры, метеоризм.

С течением времени при снижении работы почек появляются: vжажда, vсухость во рту, vнарушения мочеиспускания (большое количество мочи днем или ночью). v↑ АД, причем эта почечная артериальная гипертензия плохо поддается лечению.

Диагностика ХП ØОбщий анализ мочи ØАнализ мочи по Нечипоренко ØПосев мочи ØУЗИ почек ØЭкскреторная урография ØКТ и МРТ

1. Общий анализ крови: признаки анемии, лейкоцитоз, сдвиг формулы крови влево и токсическая зернистость нейтрофилов (при выраженном обострении), увеличение скорости оседания эритроцитов. 2. Общий анализ мочи: щелочная реакция (в норме кислая), моча мутная, снижена ее плотность, умеренная протеинурия, микрогематурия, выраженная лейкоцитурия, возможна цилин-друрия, бактериурия (более 100 тыс. микробных тел в 1 мл мочи).

3. Проба по Нечипоренко - преобладание лейкоцитурии над эритроцитурией. Для диагностики существенное значение имеет обнаружение в моче активных лейкоцитов. 4. Проба по Зимницкому - снижение плотности в порциях мочи в течение суток. 5. Биохимия крови: увеличение содержания сиаловых кислот, фибрина, серомукоида, L 2 и j-глобулинов, креатинина и мочевины (при развитии хронической почечной недостаточности), появление С-реактивного белка.

При латентном течении пиелонефрита целесообразно проведение пирогеналового или преднизолонового теста (30 мг преднизолона, растворенного в 10 мл изотонического раствора хлорида натрия, вводят внутривенно в течение 5 минут; через 1, 2, 3 ч и через сутки после этого мочу собирают для исследования) Преднизолоновый тест положителен, если после введения преднизолона за 1 ч мочой выделяется 400 тыс. лейкоцитов, значительная часть которых -активные. Обнаружение в моче клеток Штернгеймера-Мальбина, свидетельствует только о наличии в мочевой системе воспалительного процесса, но еще не доказывает существование пиелонефрита.

Инструментальные исследования Обзорная рентгенография области почек: уменьшение размеров почек с обеих сторон или с одной стороны. Рентгеноурологическое исследование (выделительная или ретроградная пиелография): изменения и деформации чашечно лоханочной системы. Хромоцистоскопия: нарушение выделительной функции почек с обеих сторон или с одной стороны. Радиоизопная ренография: снижение секреторно-экстреторной функции почек с обеих сторон или с одной стороны. Радиоизотопное сканирование почек: асимметрия размеров почек, диффузный характер изменений.

Возможные УЗИ-признаки ХП: qассиметрия размеров почек, уменьшение в размерах поражённой почки; qизменение эхо-плотности: истончение паренхимы и её уплотнение; qрасширение и деформация чашечно-лоханочной системы; qпри обструкции мочевых путей — гидронефроз, конкременты.

Экскреторная урография vзапаздывание выделения и снижение интенсивности контрастирования; vнеровные контуры и уменьшение размеров поражённой почки; vсимптом Ходсона и снижение ренально-кортикального индекса. Симптом Ходсона — уменьшение толщины паренхимы почек на полюсах по сравнению с толщиной в средней части; vдеформация чашечно-лоханочной системы и её уплотнение; vнарушение тонуса чашечно-лоханочной системы.

Лечение ХП 1. Режим больного определяется тяжестью состояния, фазой заболевания (обострение или ремиссия), клиническими особенностями, наличием или отсутствием интоксикации, осложнениями хронического пиелонефрита, степенью ХПН. ü В любой фазе заболевания больные не должны подвергаться охлаждению, исключаются также значительные физические нагрузки. ü Больным с высокой степенью активности и лихорадкой назначается постельный режим. ü Весь период лечения обострения хронического пиелонефрита до полного расширения режима занимает около 4 -6 недель.

2. Лечебное питание Ø рекомендуется питание с полноценным содержанием белков, жиров, углеводов, витаминов. Суточная энергетическая ценность диеты составляет 2000 -2500 ккал. На протяжении всего периода заболевания ограничивается прием острых блюд и приправ. Ø При отсутствии противопоказаний больному рекомендуется употреблять до 2 -3 л жидкости в сутки в виде минеральных вод, витаминизированных напитков, соков, морсов, компотов, киселей. Особенно полезен клюквенный сок или морс, так как он обладает антисептическим влиянием на почки и мочевыводящие пути. Ø Ограничение жидкости необходимо лишь тогда, когда обострение заболевания сопровождается нарушением оттока мочи либо артериальной гипертензией. Ø В периоде обострения ХП ограничивается употребление поваренной соли до 5 -8 г в сутки, а при нарушении оттока мочи и артериальной гипертензии - до 4 г в сутки. Вне обострения, при нормальном АД разрешается практически оптимальное количество поваренной соли - 12 -15 г в сутки.

3). Антибактериальная (этиотропная) терапия: ü проводится несколькими группами препаратов, чередуя их и постепенно уменьшая дозу. Длительность – от нескольких месяцев до 2 лет. ü а). Антибиотики: чаще начинают с полусинтетических пенициллинов, в более тяжелых случаях – левомицетин, тетрациклины. Курс – 7 – 10 дней. Противопоказаны нефротоксичные антибиотики (полимиксины, аминогликозиды). ü б). Нитрофураны: фурагин, фурадонин, фурадантоин. Курс – 10 дней. Эти препараты дают только на полный желудок и запивают молоком или минеральной водой. ü в). Сульфаниламиды: используют легкорастворимые препараты быстрого действия – уротропин, уросульфан, уросал; или дюрантные препараты – сульфадиметоксин (мандрибон), септрин, байрена. Курс – 7 дней. Запивают стаканом воды. ü г). Препараты налидиксовой кислоты: невиграмон, неграм, нитроксолин (5 -НОК). В стадию ремиссии эффективен никодин. ü Таким образом, антимикробное лечение в стационаре длится 30 -45 дней. Затем продолжают амбулаторно до 2 лет. Ежемесячно меняется группа препаратов, постепенно снижается длительность курса и дозы.

4). Фитотерапия: - травы с мочегонным, антисептическим, противовоспалительным действием – можжевельник, березовые почки, хвощ полевой, лист брусники, василька. Лучше – сборы и почечный чай. 5). Стимулирующая терапия: Жень-Шень, дибазол, витамины А, С, В 11, В 2, В 6, В 15, Е, желчегонные препараты, борьба с дисбактериозом (биопрепараты – бактисубтил, бификол, кисло-молочные продукты), ферментные препараты (панзинорм, фестал), иммуномодуляторы (апилак, метилурацил, пентоксил, пролигиозан, левамизол).

6). Антисклеротическая терапия: ü - делагил, хлорахин, 5 -НОК (курсом на 6 месяцев). ü С диспансерного учета можно снимать через 3 – 5 лет полной клинико-лабораторной ремиссии. Профилактические прививки при обострениях проиивопоказаны, в крайних случаях - проводят по щадящей методике. ü Санаторное лечение - в Железноводстке, Друскининкай, Трусковец, Большие Соли).

Антиинфекционные препараты - уроантисептики. Кишечная палочка: высокоэффективны левомицетин, ампициллин, цефалоспорины, карбенициллин, гентамицин, тетрациклины, налидиксовая кислота, нитрофурановые соединения, сульфаниламиды, фосфацин, нолицин, палин. Энтеробактер: высокоэффективны левомицетин, гентамицин, палин; умеренно эффективны тетрациклины, цефалоспорины, нитрофураны, налидиксовая кислота. Протей: высокоэффективны ампициллин, гентамицин, карбенициллин, нолицин, палин; умеренно эффективны левомицетин, цефалоспорины, налидиксовая кислота, нитрофураны, сульфаниламиды. Синегнойная палочка: высокоэффективны гентамицин, карбенициллин. Энтерококк: высокоэффективен ампициллин; умеренно эффективны карбенициллин, гентамицин, тетрациклины, нитрофураны. Стафилококк золотистый (не образующий пенициллиназу): высокоэффективны пенициллин, ампициллин, цефалоспорины, гентамицин; умеренно эффективны карбенициллин, нитрофураны, сульфаниламиды. Стафилококк золотистый (образующий пенициллиназу): высокоэффективны оксациллин, метициллин, цефалоспорины, гентамицин; умеренно эффективны тетрациклины, нитрофураны. Стрептококк: высокоэффективны пенициллин, карбенициллин, цефалоспорины; умеренно эффективны ампициллин, тетрациклины, гентамицин, сульфаниламиды, нитрофураны. Микоплазменная инфекция: высокоэффективны тетрациклины, эритромицин.

В лечении ХП используются следующие антибактериальные средства: ü антибиотики, ü сульфаниламидные препараты, ü нитрофурановые соединения, ü фторхинолоны.

Антибиотики для лечения ХП Препараты группы пенициллина (ампициллин, амоксициллин). Препараты группы цефалоспоринов (цефтазидим (фортум), цефоперазон (цефобид)). Препараты карбапенемов (имипинем+циластатином) Препараты монобактамов (азтреонам (азактам)). Препараты аминогликозидов Препараты линкозаминов (линкомицин, клиндамицин) Левомицетин, Фосфомицин

Сульфаниламиды Уросульфан - назначается по 1 г 4 -6 раз в сутки, при этом в моче создается высокая концентрация препарата. Бактрим (бисептол) - сочетание 5 частей сульфаметоксазола и 1 части триметоприма. Назначается внутрь в таблетках по 0. 48 г по 5 -6 мг/кг в сутки (в 2 приема); внутривенно в ампулах по 5 мл (0. 4 г сульфаметоксазола и 0. 08 г триметоприма) в изотоническом растворе натрия хлорида 2 раза в сутки. Гросептол (0. 4 г сульфамеразола и 0. 08 г триметоприма в 1 таблетке) - назначается внутрь 2 раза в сутки в средней дозе 5 -6 мг/кг в сутки. Лидаприм - комбинированный препарат, содержащий сульфаметрол и триметоприм. ü Необходимо в ходе лечения также контролировать число лейкоцитов в крови, так как возможно развитие лейкопении.

Благодарю за внимание!!!
Хронический пиелонефрит-Березова Е.В..pptx