хронический пиелонефрит.ppt
- Количество слайдов: 85

Хронический пиелонефрит Острая почечная недостаточность Хроническая болезнь почек ХПН
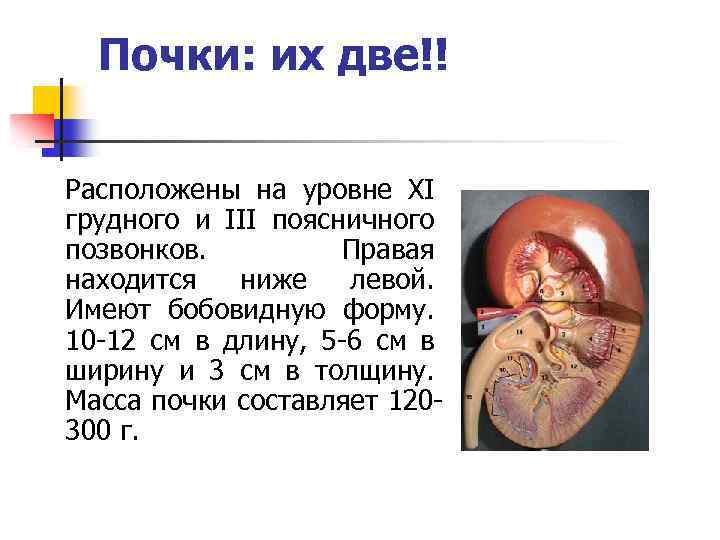
Почки: их две!! Расположены на уровне XI грудного и III поясничного позвонков. Правая находится ниже левой. Имеют бобовидную форму. 10 -12 см в длину, 5 -6 см в ширину и 3 см в толщину. Масса почки составляет 120300 г.
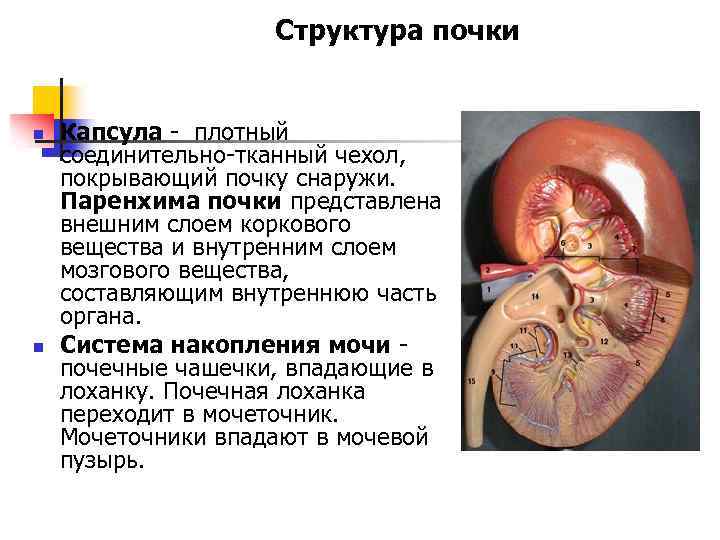
Структура почки n n Капсула - плотный соединительно-тканный чехол, покрывающий почку снаружи. Паренхима почки представлена внешним слоем коркового вещества и внутренним слоем мозгового вещества, составляющим внутреннюю часть органа. Система накопления мочи почечные чашечки, впадающие в лоханку. Почечная лоханка переходит в мочеточник. Мочеточники впадают в мочевой пузырь.
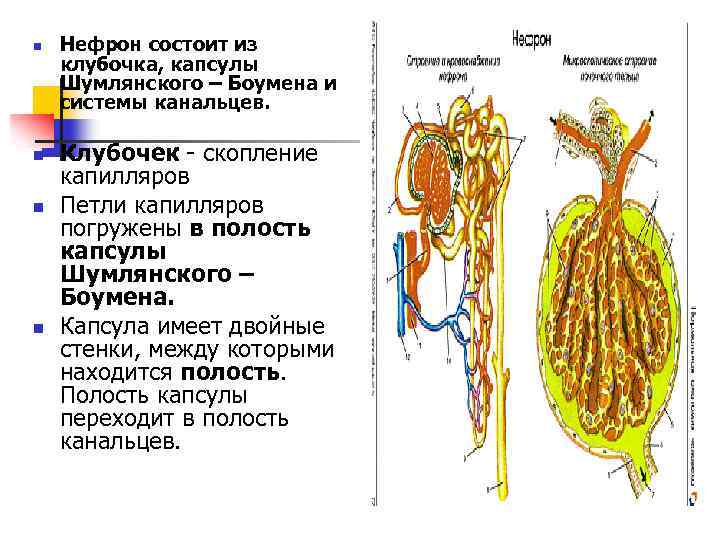
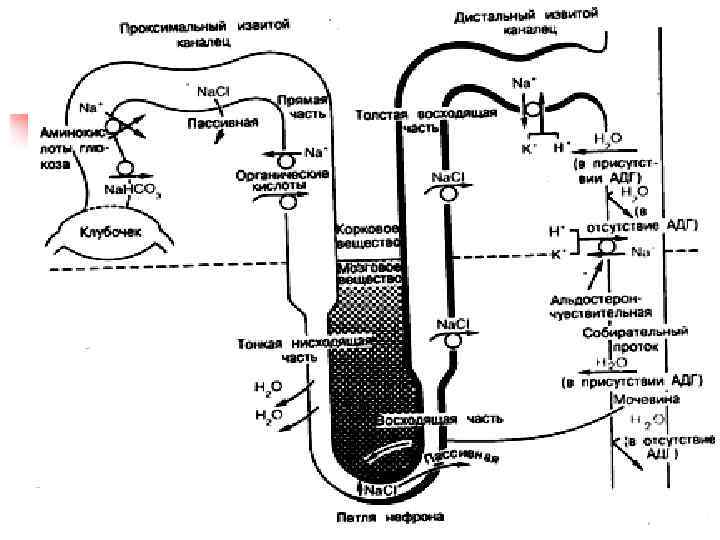
n n Нефрон состоит из клубочка, капсулы Шумлянского – Боумена и системы канальцев. Клубочек - скопление капилляров Петли капилляров погружены в полость капсулы Шумлянского – Боумена. Капсула имеет двойные стенки, между которыми находится полость. Полость капсулы переходит в полость канальцев.
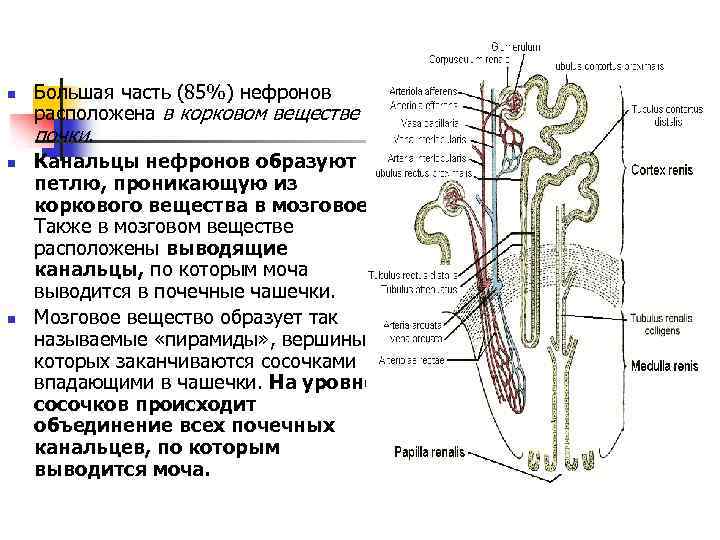
n n n Большая часть (85%) нефронов расположена в корковом веществе почки. Канальцы нефронов образуют петлю, проникающую из коркового вещества в мозговое. Также в мозговом веществе расположены выводящие канальцы, по которым моча выводится в почечные чашечки. Мозговое вещество образует так называемые «пирамиды» , вершины которых заканчиваются сосочками впадающими в чашечки. На уровне сосочков происходит объединение всех почечных канальцев, по которым выводится моча.
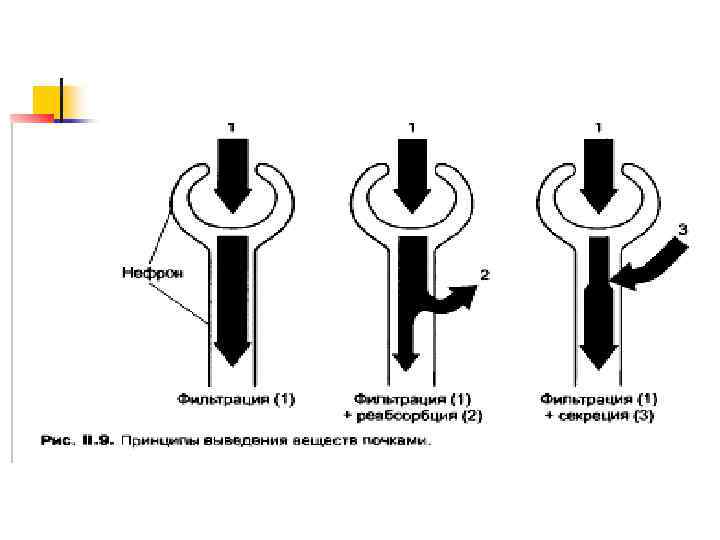
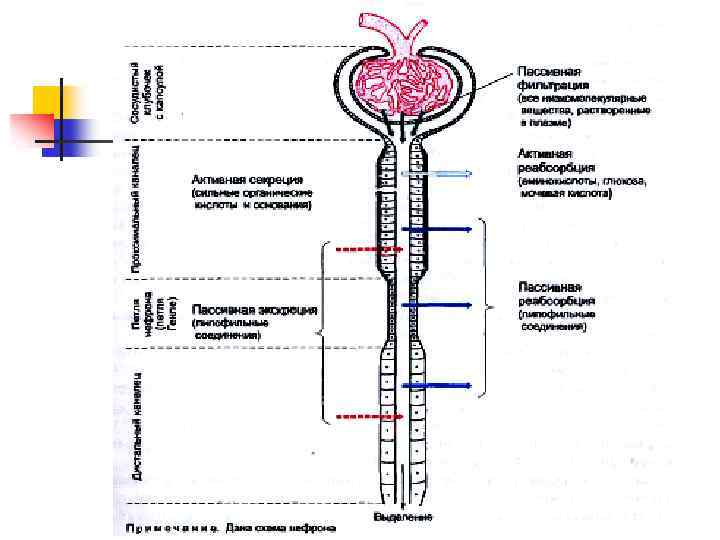

Хронический пиелонефрит – инфекционное воспалительное заболевание почек с поражением лоханки и чашечек, паренхимы и интерстициальной ткани (С. В. Яковлев, 2003)

Эпидемиология n n Распространенность заболевания не уточнена из-за гипердиагностики – от 27 -52, 2% до 0, 001 -0, 002% населения. Чаще (67%) - у женщин.

Этиология n n n Основные возбудители: E. coli – до 75%, Протей – 8 - 26%, Клебсиелла – 6 % Стафилококки – 3 - 14 %, Стрептококки – 1 - 14%

3 пути проникновения: n n n Гематогенный Восходящий или уриногенный Восходящий по стенке мочевых путей

Факторы патогенеза: n n Генетическая предрасположенность Нарушение уродинамики почки (аномалии почек и мочевых путей: поликистоз почек, подковообразная почка, удвоение почки), травма и стриктура мочевых путей, камни почек и мочеточника, аденома предстательной железы, беременность)

Факторы патогенеза: n n n Повышение давления в мочевыводящей системе и рефлюкс Иммунологические сдвиги с преимущественным нарушением местного и гуморального иммунитета Изменение гормонального фона

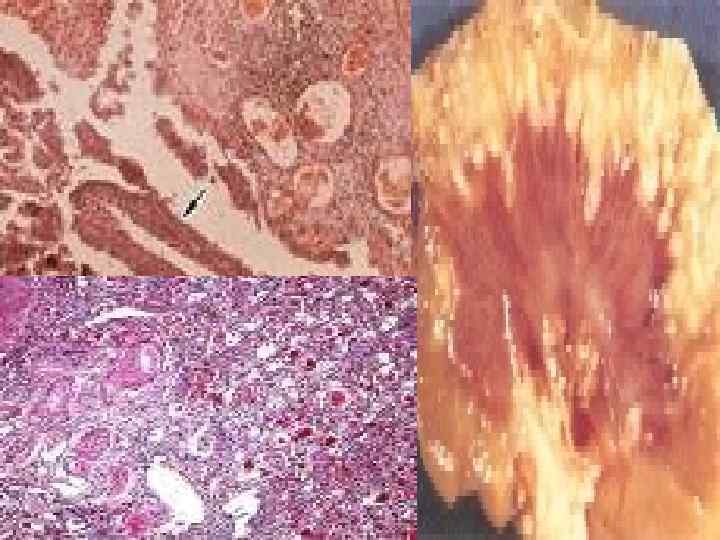
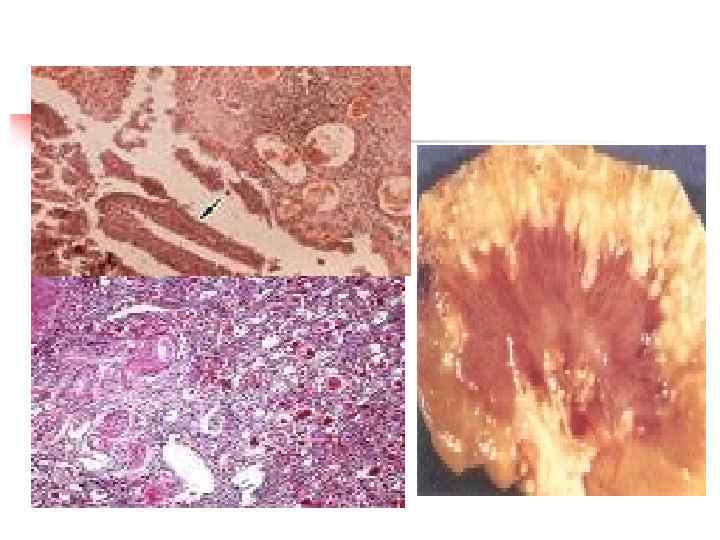
Морфологические изменения n n Атрофия и дистрофия канальцев, крупно- и мелкоочаговый склероз интерстиция мозгового и коркового слоев, лейко-лимфогистиоцитарная инфильтрация, отек интерстиция На терминальной стадии – появление ишемически сморщенных клубочков. В макропрепарате – деформация чашечнолоханочной системы почки

Клинические синдромы n n n болевой мочевой дизурический поллакиурический интоксикационный гипертензионный
Болевой синдром

n Мочевой синдром


Осмотр n n n бледность кожи и видимых слизистых оболочек пастозность лица болезненность при ощупывании или поколачивании поясничной области

Лабораторная диагностика n n Анализ мочи. Снижение плотности мочи. свидетельствует о вовлечении в воспалительный процесс обеих почек. Лейкоцитурия, тубулярная протеинурия. Анализ Нечипоренко. Значительное нарастание числа лейкоцитов. Анализ мочи по Зимницкому

Лабораторная диагностика n n Бактериологическое исследование мочи (более 100 000 бактерий в 1 мл мочи, а в случае выделения стафилококков – 10 000 и выше) Бактериурия

Диагностика пиелонефрита
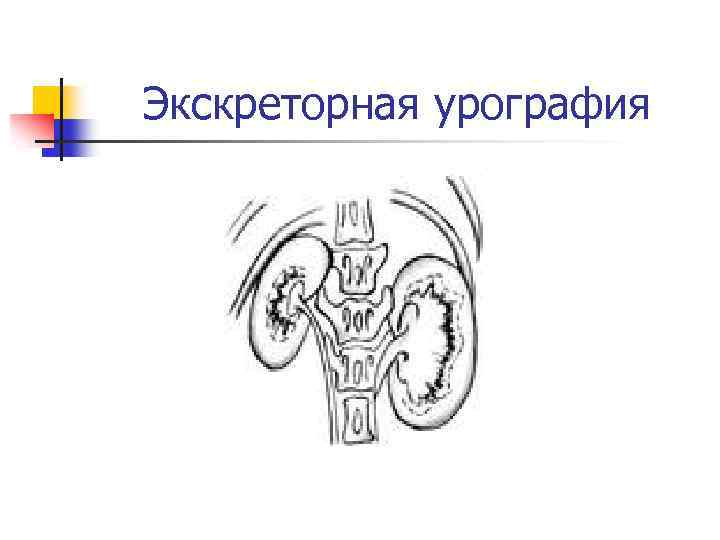
Экскреторная урография
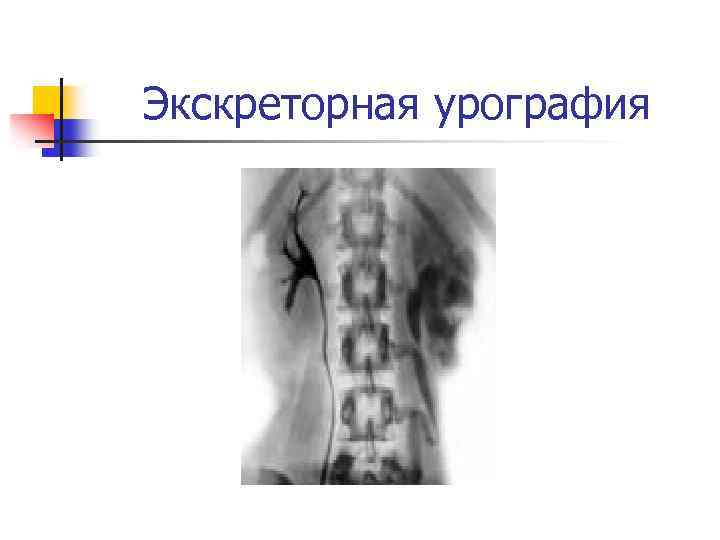
Экскреторная урография
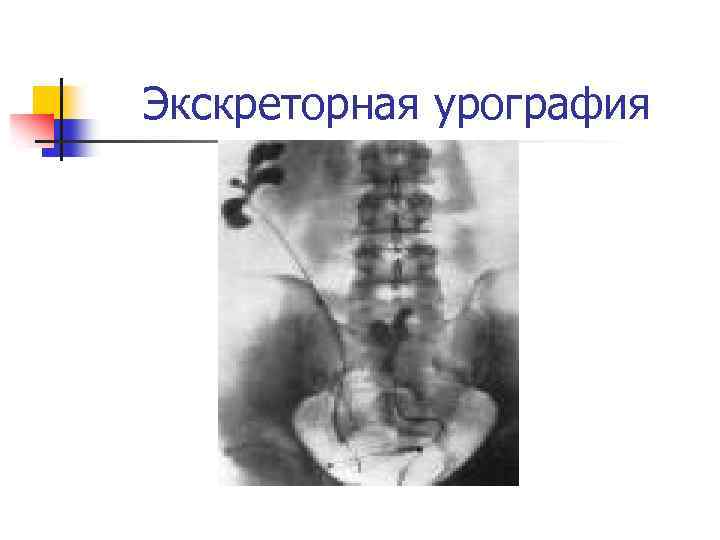
Экскреторная урография
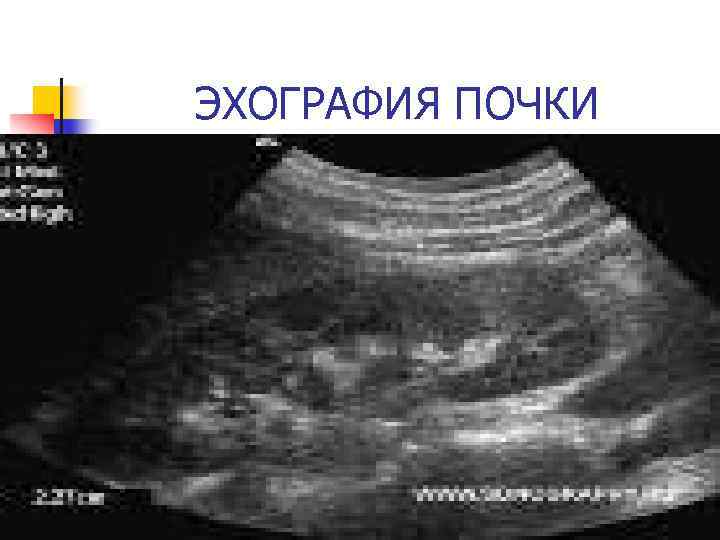
ЭХОГРАФИЯ ПОЧКИ

Симптом Ходсона Уменьшение толщины паренхимы почек на полюсах по сравнению с её толщиной в средней части. Увеличивается ренокортикальный индекс, который вычисляется как отношение двух величин: Длина ЧЛС х Ширина ЧЛС/Длина почки х Ширина почки. В норме – 0, 37 – 0, 4 При хроническом пиелонефрите увеличивается
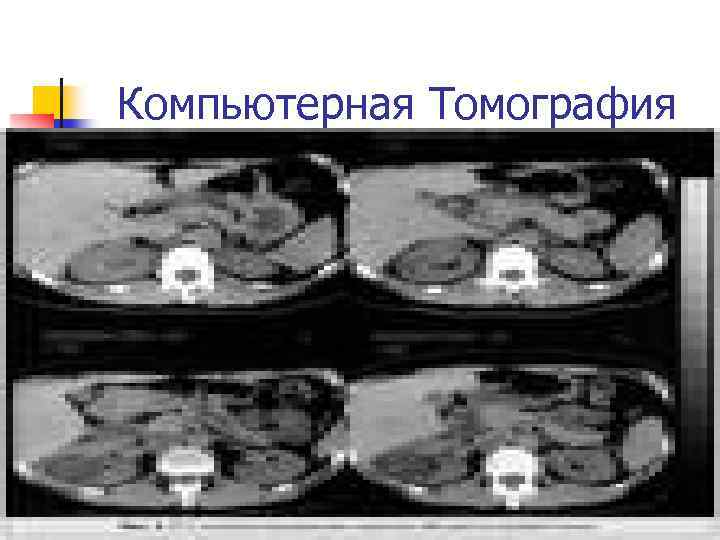
Компьютерная Томография
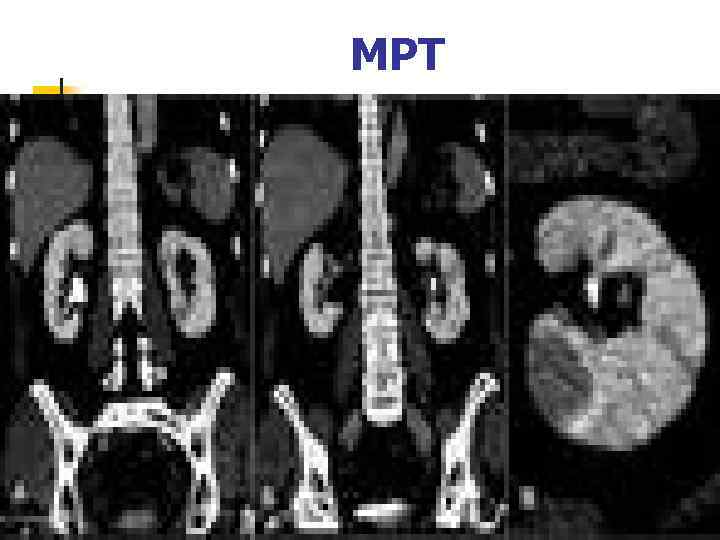
МРТ

Классификация По возникновению: n n Пиелонефрит первичный (не связанный с предшествующим урологическим заболеванием) Пиелонефрит вторичный (на фоне поражения мочевыводящих путей урологического характера)

Классификация По локализации воспалительного процесса: n n Пиелонефрит односторонний (справа, слева) Пиелонефрит двусторонний Пиелонефрит тотальный (поражающий всю почку) Пиелонефрит сегментарный (поражающий сегмент или участок почки)

Классификация n n n Фаза заболевания Фаза обострения Фаза ремиссии

Классификация Активность воспалительного процесса: Фаза активного процесса n n Лейкоцитурия – 25 000 и более лейкоцитов в 1 мл мочи Бактериурия – 100 000 и более микробных тел в 1 мл мочи Активные лейкоциты (30% и более) в моче у всех больных СОЭ свыше 12 мм/ч у 50 -70% больных

Классификация Фаза латентного воспалительного процесса n Лейкоцитурия – до 25 000 лейкоцитов в 1 мл мочи n Бактериурия – не более 100 000 микробных тел в 1 мл мочи n Активные лейкоциты (15 - 30% в моче у 50 – 70 % больных n СОЭ не выше 12 мм/ч

Классификация Фаза ремиссии n n Лейкоцитурия отсутствует Бактериурия отсутствует Активные лейкоциты отсутствуют СОЭ менее 12 мм/ч

Классификация Клинические формы: n n n n Гипертоническая Нефротическая (редко) Септическая Гематурическая Анемическая Латентная (малосимптомная) Рецидивирующая Степень хронической почечной недостаточности? Стадия ХБП

Туберкулез почки n n n Указание в анамнезе на перенесенный туберкулез легких; Определение микобактерий туберкулеза в моче; Использование провокационного туберкулинового теста – подкожное введение туберкулина; Обнаружение характерных рентгенологических признаков на внутривенной урограмме; Обнаружение при цистоскопии специфических изменений слизистой оболочки мочевого пузыря.

Лечение n n устранение причин, вызывающих нарушение пассажа мочи или почечного кровообращения антибактериальная терапия n n n лечение нарушений коагуляции симптоматическая терапия профилактика рецидивов и обострений

Группы антибиотиков n Β-лактамные АТБ – 3 поколение – амоксиклав (амоксициллин+клавулоновая к-та) сультамициллин (амоксициллин+сульбактам)

Группы антибиотиков n n n Цефалоспорины 3 поколения (цефтриаксон) Аминогликозиды (гентамицин)? ? ? Ванкомицин Фторхинолоны (норфлоксацин, ципрофлоксацин) Макролиды

Группы антибиотиков n n 8 -оксихинолин (нитроксолин) Нитрофураны (фуразидин)

Препараты 1 -го ряда n n n n n левофлоксацин, норфлоксацин моксифлоксацин, офлоксацин, пефлоксацин, цефиксим, цефотаксим, цефтриаксон, цефуроксим, ципрофлоксацин

Острая почечная недостаточность (ОПН) n клинический синдром различной этиологии, характеризующийся значительным и быстрым снижением скорости клубочковой фильтрации (СКФ), нарушением способности почек поддерживать глобальную функцию организма – гомеостаз

Эпидемиология n На 100 000 населения в год приходятся 4 случая ОПН

Этиологические группы ОПН Преренальная ОПН (ишемическая) – шоковая почка (травмы, потеря жидкости, массивный распад тканей, кардиогенный шок). n Потеря внеклеточного объема (гастроэнтеральные потери, мочевые пути, ожоги) n Потеря внутрисосудистого объема или его перераспределение (сепсис, кровотечение, гипоальбуминемия) n Сниженный сердечный выброс (сердечная недостаточность, операция на сердце) n Другие причины (гиперкальциемия, гепаторенальный синдром)

Ренальная ОПН n n n Экзогенные интоксикации Острая инфекционнотоксическая почка Поражения почечных сосудов Травмы почек Постишемическая ОПН

Постренальная ОПН n n Внепочечная обструкция (окклюзия мочеиспускательного канала; опухоли мочевого пузыря, предстательной железы, органов таза; закупорка мочеточников камнем и др. ) Задержка мочеиспускания, не обусловленная органическим препятствием (нарушение мочеиспускания при диабетической нефропатии, применение Мхолиноблокаторов и ганглиоблокаторов).

Общие механизмы развития n n n Повреждающие действие на почку цитокинов Нарушение почечного кровотока и падение СКФ Развитие тубулярного некроза Тотальная диффузия клубочкового фильтрата через стенку поврежденных канальцев Сдавление канальцев отечным интерстицием

Общие механизмы развития n n Гуморальные воздействия Шунтирование крови через юкстагломерулярную систему Спазм, тромбоз артериол Развитие ДВС-синдрома и др.

почки теряют способность регулировать гомеостаз: n n Нарушается водный баланс (развивается гипергидратация) Нарушается электролитный баланс (развивается гиперкалиемия, реже – гипернатриемия, гиперхлоремия) Нарушается кислотно-щелочное равновесие (появляется метаболический ацидоз) Происходит накопление мочевины, креатинина, нарушается обмен жиров, углеводов, белков, развивается анемия

Патоморфология n n формируется распространенный некроз эпителия почечных канальцев. нарушается целостность базальной мембраны канальцев и наблюдается их разрыв (тубулорексис). клубочки не изменены, но при ренальной форме ОПН определяются изменения, обусловленные основным заболеванием. С 4 -6 дня анурии эпителий почечных канальцев начинает регенерировать, но в тех участках, где наблюдался тубулорекис, развивается склероз.

Стадии ОПН: n Начальная (часы или дни). СКФ падает вследствие нарушения почечного кровотока и снижения фильтрационного давления в клубочках.

Стадии ОПН n n Стадия клинических проявлений (1 -2 нед. ). СКФ стабилизируется на своих нижних границах (5 -10 мл/мин), значительно снижается экскреция мочевины и возникают уремические осложнения. Имеют место постоянная внутрипочечная вазоконстрикция и ишемия мозгового слоя вследствие воздействия вазоактивных медиаторов Фаза выздоровления

n n NGAL (Neutrophil Gelatinase Assotiated Lipocalin) –ранний маркер острой почечной недостаточности. уже через 2 часа от развития ОПН

n Цистамин С –ранний маркер почечных заболеваний и их осложнений.

Лечение n В случае преренальной ОПН важно устранить факторы, вызвавшие острую сосудистую недостаточность или гиповолемию, отменить лекарства, индуцирующие ОПН (НПВС, ИАПФ)

n Для выведения из шока и восполнения ОЦК используют введение больших доз стероидов, декстраны (полиглюкин, реополиглюкин), плазму крови, раствор альбумина

n n n При кровопотере переливают СЗП и эритроцитарную массу. При гипонатриемии и дегидратации вводят внутривенно солевые растворы. Только после стабилизации АД и восполнения внутрисосудистого русла рекомендуют переходить на длительное (6 -12 ч) внутривенное введение фуросемида и допамина.

n Главная задача лечения постренальной ОПН заключается в устранении обструкции

Показания для гемодиализа: n n n n уремическая энцефалопатия перикардит мочевина крови более 36 ммоль/л креатинин крови более 0, 8 ммоль/л гиперкалиемия выше 6 ммоль/л НСО 3 менее 15 мэкв/л Противопоказания к гемодиализу – гемодинамические расстройства
Сеанс гемодиализа

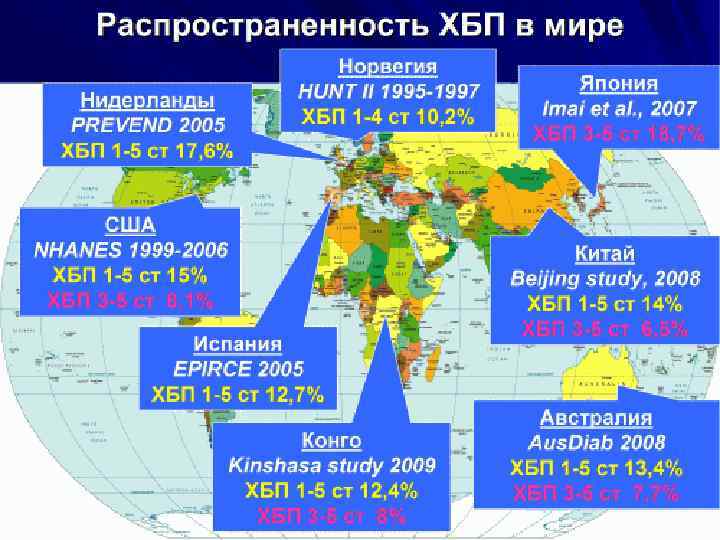


Этиология: n n n n n хронический гломерулонефрит диабетическая нефропатия при ДЗСТ хронический пиелонефрит атеросклероз гипертоническая болезнь подагра урологические заболевания онкологические заболевания

Хроническая почечная недостаточность n симптомокомплекс, вызванный необратимой гибелью нефронов при первичных или вторичных хронических заболеваниях почек

Определение скорости клубочковой фильтрации (СКФ) n n по Д. В. Кокрофту и М. Н. Гаулту. Для мужчин: СКФ=[(140 -n)xm]/(72 x. Pcr), где n – возраст в годах, m – масса тела в килограммах, Pcr – концентрация креатинина в сыворотке крови. У женщин дополнительный коэффициент 0, 85

Расчет СКФ – скорости клубочковой фильтрации Сокращенная формула MDRD СКФ (мл/мин/1. 73 м 2) = 186. 3 SCr -1. 154 Возраст-0. 203 0. 742 (для женщин) 1. 210 (для чернокожих) Формула Кокрофта-Голта Ccr = (мл/мин ) (140 – Возраст) Вес в кг 72 SCr MDRD = Modification of Diet in Renal Disease; Ccr = клиренс креатинина. Levey et al. Ann Intern Med. 2003; 139: 137 -147. 0. 85 для женщин
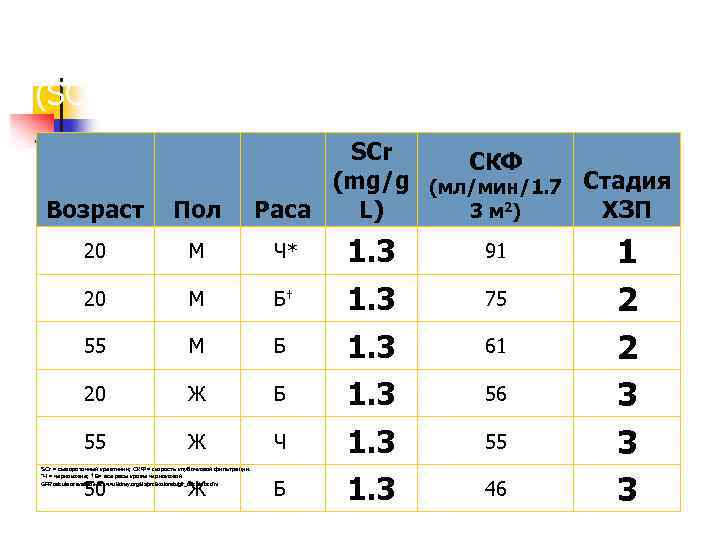
Почему СКФ, а не сывороточный креатинин (SCr)? SCr СКФ (mg/g (мл/мин/1. 7 Стадия Раса L) ХЗП 3 м 2) Возраст Пол 20 М Ч* 1. 3 91 20 M Б† 1. 3 75 55 M Б 1. 3 61 20 Ж Б 1. 3 56 55 Ж Ч 1. 3 55 Б 1. 3 46 SCr = сывороточный креатинин; СКФ = скорость клубочковой фильтрации. *Ч = чернокожие; † Б= все расы кроме чернокожой 50 Ж GFR calculator available at: www. kidney. org/kls/professionals/gfr_calculator. cfm. 1 2 2 3 3 3

Классификация ХПН (Тареев, Рябов, 1982) n n n n латентная (доазотемичная), концентрация креатинина плазмы до 200 мкмоль/л, СКФ - до 50 мл/мин. 2 – азотемическая 2 а – концентрация креатинина 200 -400 мкмоль/л, СКФ 50 -20 мл/мин 2 б – концентрация креатинина 400 -700 мкмоль/л, СКФ 20 -10 мл/мин 3 – уремическая (выраженных клинических проявлений) наступает при гибели более 90% нефронов: 3 а – концентрация креатинина 700 -1000 мкмоль/л, СКФ 5 -10 мл/мин 3 б -– концентрация креатинина более 1000 мкмоль/л, СКФ менее 5 мл/мин
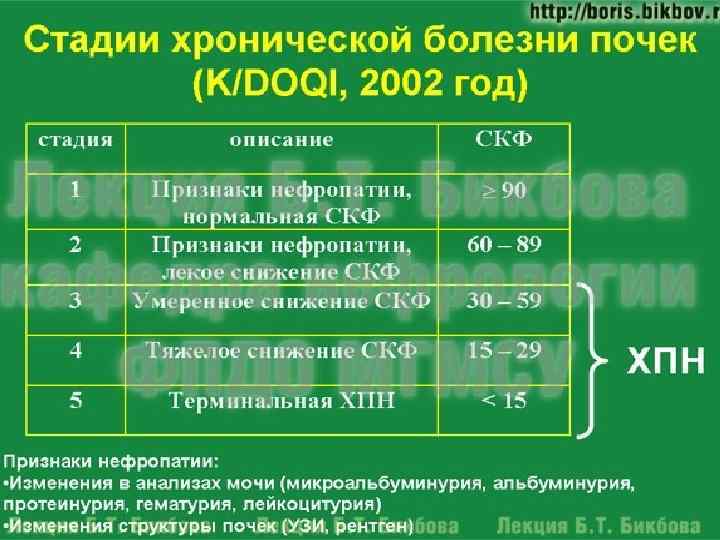
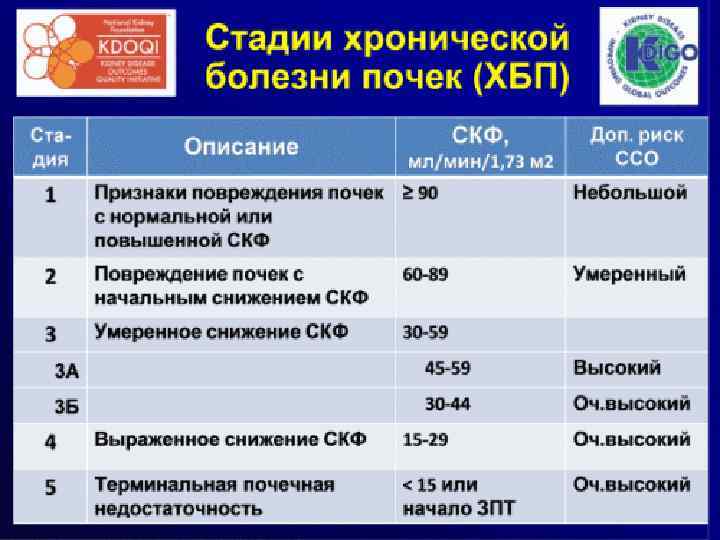

Примеры формулировки диагноза: Хронический гломерулонефрит смешанного типа (нефротический синдром, артериальная гипертония), морфологически – фокальносегментарный гломерулосклероз, с умеренным снижением функции, ХПН I ст. , ХБП 3 ст. Хронический интерстициальный нефрит (анальгетическая нефропатия), терминальная почечная недостаточность. Лечение гемодиализом с 2007 года. ХБП 5 ст. : Д.

Для начальной стадии характерно латентное течение с: n n полиурией, никтурией, гипертонией, умеренно выраженной анемией (из-за снижения почечного синтеза эритропоэтина)

n n n полиурия, никтурия, слабость, снижение работоспособности, потеря массы тела.

n n n n Для терминальной стадии характерно: олигурия, вялость, апатичность, резкое снижение аппетита, сухость и неприятный вкус во рту, частая тошнота, резкая слабость, зябкость, инверсия сна, тонические судороги икроножных мышц, кожа сухая, желтушная с серым оттенком, геморрагиями и следами расчесов, полинейропатия, носовые кровотечения, при далеко зашедшей уремии обнаруживается запах аммиака изо рта, периодическое дыхание, перикардит, прекома.

Лечение n n n В консервативной стадии должны быть достигнуты: нефропротективный эффект кардиопротективный эффект корригированы уремические водно-электролитные, гормональные и метаболические нарушения

Диета: n n ограничение белка (0, 6 г/кг/сут) ограничение калия (до 2, 7 г/сут) ограничение фосфора (до 700 мг/сут) при высокой калорийности (3540 ккал/кг)

Медикаментозное лечение: n n n при гиперлипидемии-статины гипотензивные препараты – АД 130/80 -85. При протеинурии 1 г/сут – АД – 125/75 мм рт. ст. – ингибиторы АПФ и антагонисты рецепторов ангиотензина 2; антагонисты кальция-желательно недигидропиридиновые; вадреноблокаторы, периферические вазодилататоры гормональная терапия

Показания к гемодиализу: n n снижение клубочковой фильтрации ниже 10 мл/мин повышение креатинина крови до 800 -1000 мкмоль/л уремический перикардит уремическая прекома

хронический пиелонефрит.ppt