Хронический панкреатит-2015.ppt
- Количество слайдов: 47
 Хронический панкреатит
Хронический панкреатит
 ХП – это группа хронических заболеваний поджелудочной железы разной этиологии, преимущественно воспалительной природы, с фазово-прогрессирующими очаговыми, сегментарными или диффузными дегенеративными, деструктивными изменениями ее экзокринной части, атрофией панкреоцитов и замещением их фиброзной тканью, с изменениями в протоковой системе с образованием кист и конкрементов, с различной степенью нарушения экзокринной и эндокринной функции. Морфологические изменения, развивающиеся в ПЖ при ХП, достаточно однотипны вне зависимости от этиологии заболевания и сохраняются после прекращения воздействия этиологического фактора.
ХП – это группа хронических заболеваний поджелудочной железы разной этиологии, преимущественно воспалительной природы, с фазово-прогрессирующими очаговыми, сегментарными или диффузными дегенеративными, деструктивными изменениями ее экзокринной части, атрофией панкреоцитов и замещением их фиброзной тканью, с изменениями в протоковой системе с образованием кист и конкрементов, с различной степенью нарушения экзокринной и эндокринной функции. Морфологические изменения, развивающиеся в ПЖ при ХП, достаточно однотипны вне зависимости от этиологии заболевания и сохраняются после прекращения воздействия этиологического фактора.
 ХП – это диффузное воспалительное непрерывно прогрессирующее заболевание поджелудочной железы с развитием необратимых структурных изменений паренхимы и протоков с замещением их соединительной тканью и наличием различной степени выраженности функциональной недостаточности. Морфологические изменения включают локальные или диффузные воспалительные инфильтраты, отек паренхимы, деструкцию и атрофию панкреатических желез, поражение протоков (стеноз, дилятация, кальцинаты, псевдокисты, кисты), разрастание соединительной ткани при относительно сохранных островках Лангерханса. (Яковенко А. В. , Григорьев П. Я. , 2007)
ХП – это диффузное воспалительное непрерывно прогрессирующее заболевание поджелудочной железы с развитием необратимых структурных изменений паренхимы и протоков с замещением их соединительной тканью и наличием различной степени выраженности функциональной недостаточности. Морфологические изменения включают локальные или диффузные воспалительные инфильтраты, отек паренхимы, деструкцию и атрофию панкреатических желез, поражение протоков (стеноз, дилятация, кальцинаты, псевдокисты, кисты), разрастание соединительной ткани при относительно сохранных островках Лангерханса. (Яковенко А. В. , Григорьев П. Я. , 2007)
 ХП – это воспалительное заболевание поджелудочной железы, которое характеризуется болями в животе, периодическими эпизодами острого панкреатита и фиброзом органа, следствием которого является экзокринная и эндокринная панкреатическая недостаточность (Schneider A. Et al. , 2007)
ХП – это воспалительное заболевание поджелудочной железы, которое характеризуется болями в животе, периодическими эпизодами острого панкреатита и фиброзом органа, следствием которого является экзокринная и эндокринная панкреатическая недостаточность (Schneider A. Et al. , 2007)
 РАСПРОСТРАНЕННОСТЬ ХРОНИЧЕСКОГО ПАНКРЕАТИТА В структуре патологии ЖКТ ХП занимает до 9% (Pitchumoni C. S. , 1998) В структуре общей клинической практики ХП занимает до 0, 6% (Маев И. В. , 2001) За последние 30 лет заболеваемость ХП увеличилась более чем в 2 раза. Средний возраст с момента установления диагноза около 39 лет.
РАСПРОСТРАНЕННОСТЬ ХРОНИЧЕСКОГО ПАНКРЕАТИТА В структуре патологии ЖКТ ХП занимает до 9% (Pitchumoni C. S. , 1998) В структуре общей клинической практики ХП занимает до 0, 6% (Маев И. В. , 2001) За последние 30 лет заболеваемость ХП увеличилась более чем в 2 раза. Средний возраст с момента установления диагноза около 39 лет.
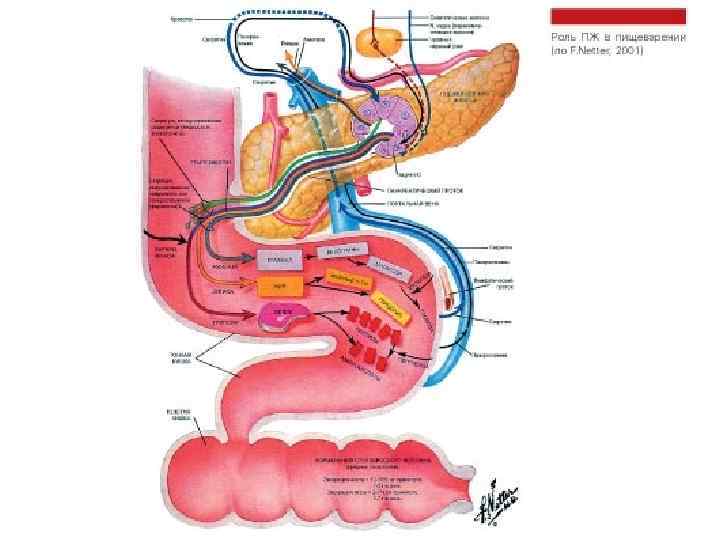


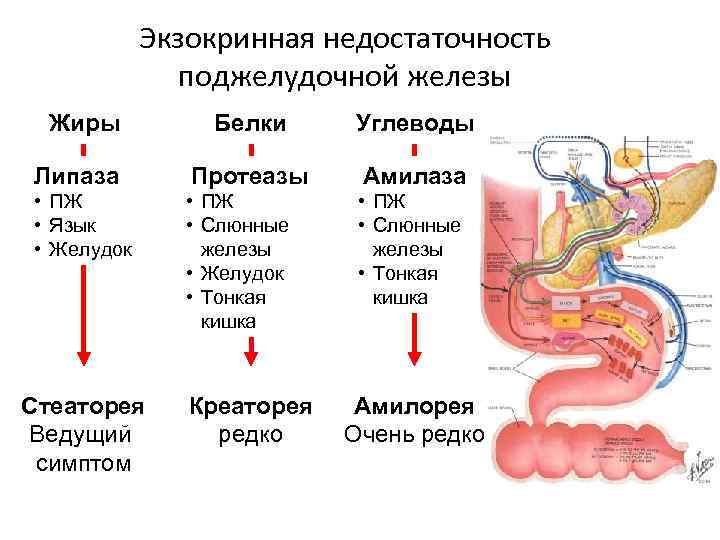 Экзокринная недостаточность поджелудочной железы Жиры Белки Углеводы Липаза Протеазы Амилаза • ПЖ • Язык • Желудок • ПЖ • Слюнные железы • Желудок • Тонкая кишка • ПЖ • Слюнные железы • Тонкая кишка Стеаторея Ведущий симптом Креаторея редко Амилорея Очень редко
Экзокринная недостаточность поджелудочной железы Жиры Белки Углеводы Липаза Протеазы Амилаза • ПЖ • Язык • Желудок • ПЖ • Слюнные железы • Желудок • Тонкая кишка • ПЖ • Слюнные железы • Тонкая кишка Стеаторея Ведущий симптом Креаторея редко Амилорея Очень редко
 Эндокринная часть поджелудочной железы образована лежащими между ацинусов панкреатическими островками, или островками Лангерганса. Островки состоят из клеток — инсулоцитов, среди которых на основании наличия в них различных по физико-химическим и морфологическим свойствам гранул выделяют 5 основных видов: • бета-клетки, синтезирующие инсулин; • альфа-клетки, продуцирующие глюкагон; • дельта-клетки, образующие соматостатин; • D 1 -клетки, выделяющие вазоактивный интестинальный пептид (ВИП); • PP-клетки, вырабатывающие панкреатический полипептид. Кроме того, методами иммуноцитохимии и электронной микроскопии было показано наличие в островках незначительного количества клеток, содержащих гастрин, тиролиберин и соматолиберин.
Эндокринная часть поджелудочной железы образована лежащими между ацинусов панкреатическими островками, или островками Лангерганса. Островки состоят из клеток — инсулоцитов, среди которых на основании наличия в них различных по физико-химическим и морфологическим свойствам гранул выделяют 5 основных видов: • бета-клетки, синтезирующие инсулин; • альфа-клетки, продуцирующие глюкагон; • дельта-клетки, образующие соматостатин; • D 1 -клетки, выделяющие вазоактивный интестинальный пептид (ВИП); • PP-клетки, вырабатывающие панкреатический полипептид. Кроме того, методами иммуноцитохимии и электронной микроскопии было показано наличие в островках незначительного количества клеток, содержащих гастрин, тиролиберин и соматолиберин.
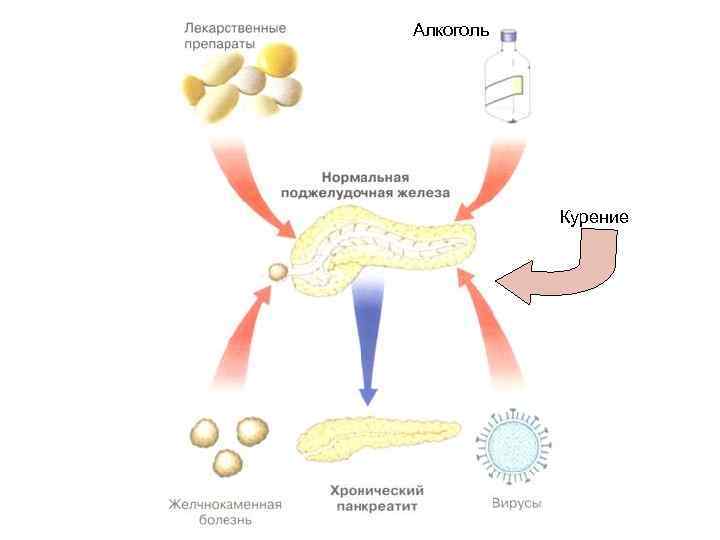 Алкоголь Курение
Алкоголь Курение
 Классификация TIGAR-O 1. Токсико-метаболический ХП 2. Идеопатический ХП. 3. Наследственный ХП. 4. Аутоиммунный ХП. 5. Рецидивирующий и тяжелый острый панкреатит. 6. Обструктивный ХП
Классификация TIGAR-O 1. Токсико-метаболический ХП 2. Идеопатический ХП. 3. Наследственный ХП. 4. Аутоиммунный ХП. 5. Рецидивирующий и тяжелый острый панкреатит. 6. Обструктивный ХП
 Классификация немецких панкреатологов M-ANNHEIM (2007): • • Alcohol, Nicotine, Nutrition, Hereditary, Efferent, Immunological, Metabolic
Классификация немецких панкреатологов M-ANNHEIM (2007): • • Alcohol, Nicotine, Nutrition, Hereditary, Efferent, Immunological, Metabolic
 Факты и состоянии современных знаний при хроническом панкреатите 1) Разные этиологические факторы приводят к хроническому панкреатиту с исходом в фиброз поджелудочной железы. 2) Нет серологических маркеров и маркеров крови, доступных для диагностики заболевания. 3) Патогномоничные поражения протоковой системы и паренхимы железы выявляются путем визуализации (УЗИ, КТ). 4) В результате прогрессирования заболевания развивается потеря экзокринной и эндокринной функций. 5) Терминальная стадия характеризуется стеаторей и инсулин-зависимым сахарным диабетом. 6) Хронический панкреатит представляет собой фактор риска для рака поджелудочной железы. 7) Средняя продолжительность жизни уменьшается. Markus W Büchler et al. , BMC Gastroenterology 2009, 9: 93
Факты и состоянии современных знаний при хроническом панкреатите 1) Разные этиологические факторы приводят к хроническому панкреатиту с исходом в фиброз поджелудочной железы. 2) Нет серологических маркеров и маркеров крови, доступных для диагностики заболевания. 3) Патогномоничные поражения протоковой системы и паренхимы железы выявляются путем визуализации (УЗИ, КТ). 4) В результате прогрессирования заболевания развивается потеря экзокринной и эндокринной функций. 5) Терминальная стадия характеризуется стеаторей и инсулин-зависимым сахарным диабетом. 6) Хронический панкреатит представляет собой фактор риска для рака поджелудочной железы. 7) Средняя продолжительность жизни уменьшается. Markus W Büchler et al. , BMC Gastroenterology 2009, 9: 93
 Нерешенные проблемы при хроническом панкреатите 1) Взаимоотношения между острым панкреатитом и хроническим панкреатитом не полностью определены. 2) Обсуждаются вопросы прогрессирования заболевания, нарушении и регрессии функции и морфологии поджелудочной железы. 3) Диагностика раннего хронического панкреатита с помощью визуализации (УЗИ, КТ) не разработана. 4) Роль и значение исследования экзокринной панкреатической функции в диагностике заболевания не установлена. 5) Патогенезе боли до конца не определен. 6) Существует разногласие по поводу того, что использование ферментов в лечении влияет на боль. 7) Роль эндоскопического вмешательства не определена в качестве научно обоснованных критериев заболевания. 8) Роль хирургического вмешательства не определена в качкестве научно обоснованных критериев лечения.
Нерешенные проблемы при хроническом панкреатите 1) Взаимоотношения между острым панкреатитом и хроническим панкреатитом не полностью определены. 2) Обсуждаются вопросы прогрессирования заболевания, нарушении и регрессии функции и морфологии поджелудочной железы. 3) Диагностика раннего хронического панкреатита с помощью визуализации (УЗИ, КТ) не разработана. 4) Роль и значение исследования экзокринной панкреатической функции в диагностике заболевания не установлена. 5) Патогенезе боли до конца не определен. 6) Существует разногласие по поводу того, что использование ферментов в лечении влияет на боль. 7) Роль эндоскопического вмешательства не определена в качестве научно обоснованных критериев заболевания. 8) Роль хирургического вмешательства не определена в качкестве научно обоснованных критериев лечения.
 Механизм действия алкоголя • • • Спазм сфинктера Одди под влиянием этанола, что приводит к значительному повышению базального давления в главном панкреатическом протоке и затрудняет отток панкреатического секрета. Ацидификация ДПК за счет того, что пероральный прием алкоголя закономерно усиливает желудочную секрецию. В то же время, под влиянием алкоголя изменяется качественный состав панкреатического сока – повышается содержание белка и отмечается низкая концентрация бикарбонатов. Это создает условия для выпадения белковых преципитатов в виде пробок, которые обтурируют панкреатические протоки, а в ряде случаев кальцифицируются, усугубляя внутрипротоковую гипертензию. Нарушение баланса протеазы-антипротеазы в панкреатическом соке за счет того, что алкоголь стимулирует секрецию активированных ферментов, повышается отношение трипсиногена к ингибиторам трипсина, что предрасполагает к внутрипротоковой активации ферментов.
Механизм действия алкоголя • • • Спазм сфинктера Одди под влиянием этанола, что приводит к значительному повышению базального давления в главном панкреатическом протоке и затрудняет отток панкреатического секрета. Ацидификация ДПК за счет того, что пероральный прием алкоголя закономерно усиливает желудочную секрецию. В то же время, под влиянием алкоголя изменяется качественный состав панкреатического сока – повышается содержание белка и отмечается низкая концентрация бикарбонатов. Это создает условия для выпадения белковых преципитатов в виде пробок, которые обтурируют панкреатические протоки, а в ряде случаев кальцифицируются, усугубляя внутрипротоковую гипертензию. Нарушение баланса протеазы-антипротеазы в панкреатическом соке за счет того, что алкоголь стимулирует секрецию активированных ферментов, повышается отношение трипсиногена к ингибиторам трипсина, что предрасполагает к внутрипротоковой активации ферментов.
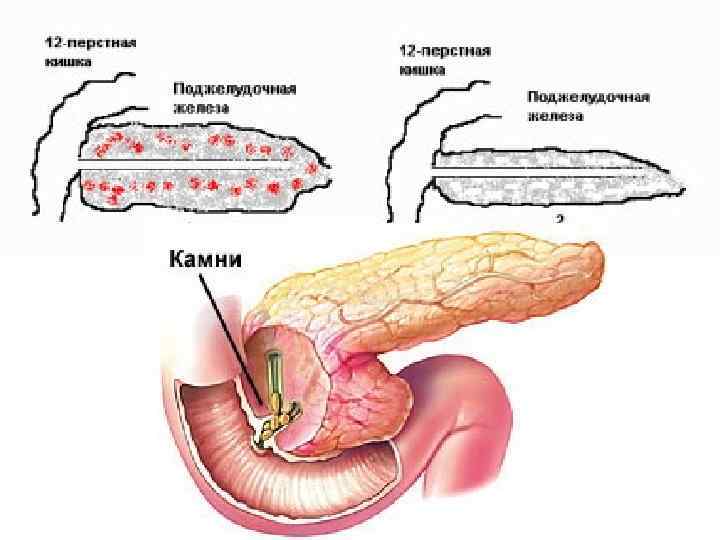
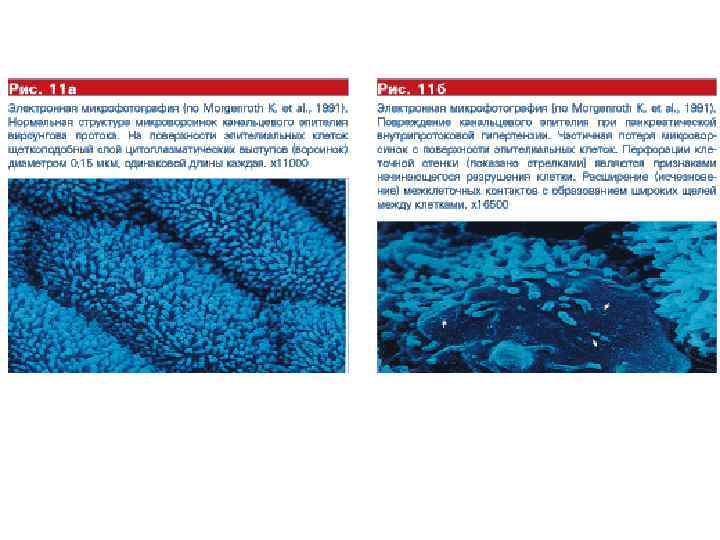
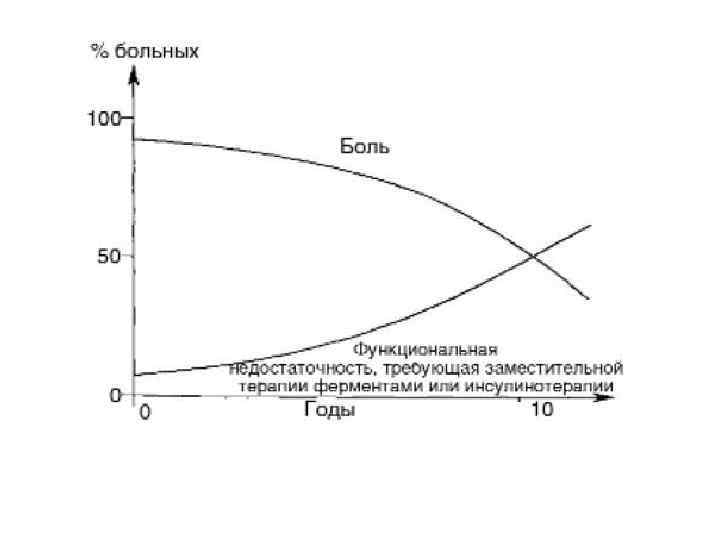

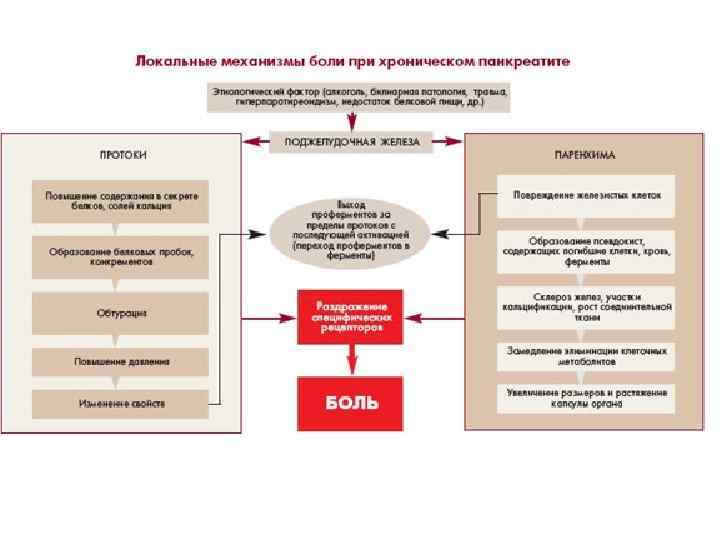
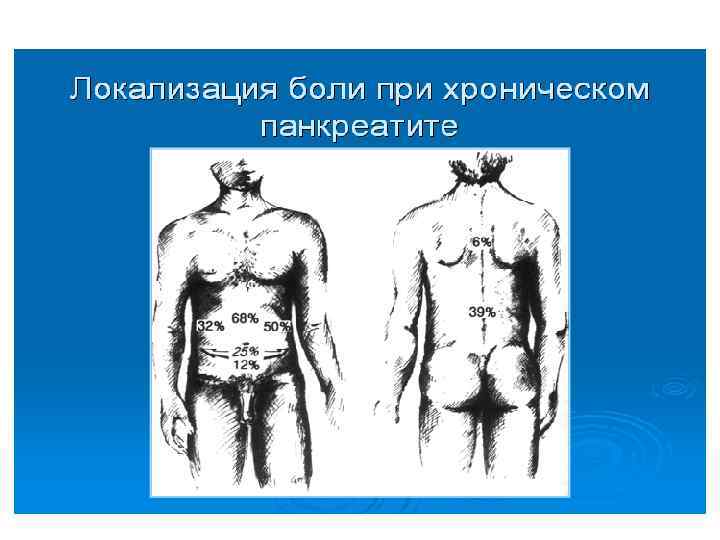
 Причины абдоминальных болей при хроническом панкреатите Панкреатические: 1. Воспалительный процесс ткани поджелудочной железы (растяжение капсулы, сдавление нервных окончаний). ü Клиника: боль постоянного характера, локализуется в центре эпигастрия, иррадиирует в спину, не зависит от приема пищи, обычно затихает или уменьшается через 5 -7 дней от начала обострения, лучше купируется аналгетиками
Причины абдоминальных болей при хроническом панкреатите Панкреатические: 1. Воспалительный процесс ткани поджелудочной железы (растяжение капсулы, сдавление нервных окончаний). ü Клиника: боль постоянного характера, локализуется в центре эпигастрия, иррадиирует в спину, не зависит от приема пищи, обычно затихает или уменьшается через 5 -7 дней от начала обострения, лучше купируется аналгетиками
 Причины абдоминальных болей при хроническом панкреатите Панкреатические: 2. Развитие панкреатического неврита (вовлечение в воспалительный и фибротический процесс внутрипанкреатических нервных окончаний). • Клиника: боль носит интенсивный постоянный характер с иррадиацией в спину, продолжительностью больше недели, купируется только мощной аналгезирующей терапией.
Причины абдоминальных болей при хроническом панкреатите Панкреатические: 2. Развитие панкреатического неврита (вовлечение в воспалительный и фибротический процесс внутрипанкреатических нервных окончаний). • Клиника: боль носит интенсивный постоянный характер с иррадиацией в спину, продолжительностью больше недели, купируется только мощной аналгезирующей терапией.
 Клиника: боль опоясывающего, приступообразного характера, локализуется в центре эпигастрия, возникает во время приема пищи, нередко сопровождается тошнотой и рвотой, не приносящей облегчение, купируется 3. Обструкция спазмолитиками и панкреатических протоков препаратами, (камни, рубцы, белковые снижающими преципитаты) и/или панкреатическую развитие псевдокист и секрецию. кист
Клиника: боль опоясывающего, приступообразного характера, локализуется в центре эпигастрия, возникает во время приема пищи, нередко сопровождается тошнотой и рвотой, не приносящей облегчение, купируется 3. Обструкция спазмолитиками и панкреатических протоков препаратами, (камни, рубцы, белковые снижающими преципитаты) и/или панкреатическую развитие псевдокист и секрецию. кист
 Причины абдоминальных болей при хроническом панкреатите Внепанкреатические: 4. Сдавление общего желчного протока (отек, фиброз, киста или псевдокиста головки ПЖ или стеноз БДС. ü Клиника: боль локализуется в правом верхнем квадранте живота с иррадиацией в правую лопатку и усиливается после еды, иногда сочетается с симптомами рецидивирующего холангита 5. Дуоденальный стеноз (вдавление в просвет ДПК увеличенной головки поджелудочной железы или псевдокисты). ü Клиника: боль усиливается после еды, и/или проявляется симптомами частичной кишечной непроходимости
Причины абдоминальных болей при хроническом панкреатите Внепанкреатические: 4. Сдавление общего желчного протока (отек, фиброз, киста или псевдокиста головки ПЖ или стеноз БДС. ü Клиника: боль локализуется в правом верхнем квадранте живота с иррадиацией в правую лопатку и усиливается после еды, иногда сочетается с симптомами рецидивирующего холангита 5. Дуоденальный стеноз (вдавление в просвет ДПК увеличенной головки поджелудочной железы или псевдокисты). ü Клиника: боль усиливается после еды, и/или проявляется симптомами частичной кишечной непроходимости
 Внепанкреатические: 6. Внешнесекреторная недостаточность поджелудочной железы (моторные расстройства пищеварительного тракта, нарушение ферментного гидролиза компонентов пищи с избыточным газообразованием в результате микробной контаминации ДПК и тонкой кишки). 7. Регионарный мезоденит Клиника: тупые сверлящие боли слева выше пупка, часто возникающие или усиливающиеся во время ходьбы и при физической нагрузке
Внепанкреатические: 6. Внешнесекреторная недостаточность поджелудочной железы (моторные расстройства пищеварительного тракта, нарушение ферментного гидролиза компонентов пищи с избыточным газообразованием в результате микробной контаминации ДПК и тонкой кишки). 7. Регионарный мезоденит Клиника: тупые сверлящие боли слева выше пупка, часто возникающие или усиливающиеся во время ходьбы и при физической нагрузке

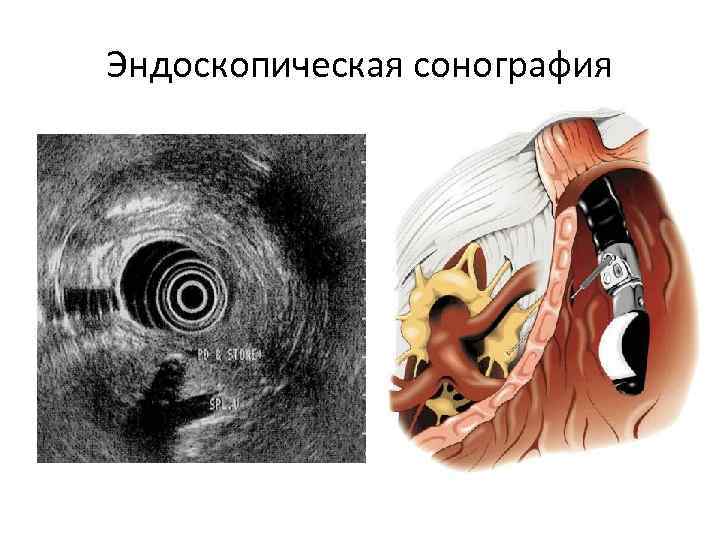 Эндоскопическая сонография
Эндоскопическая сонография
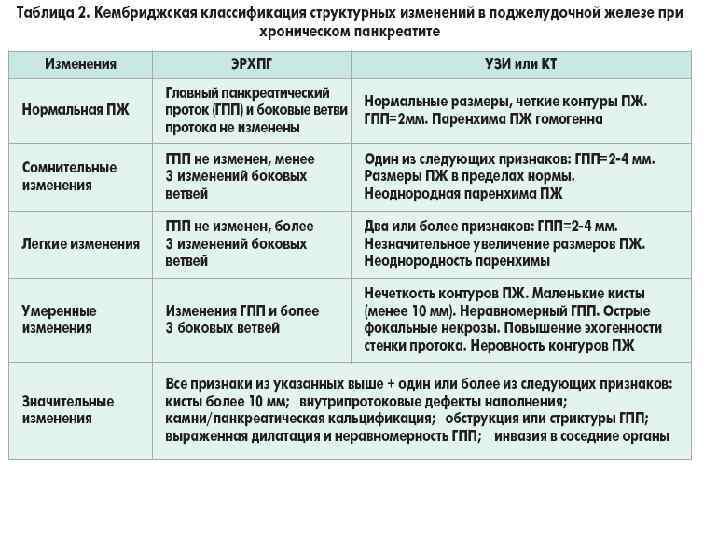
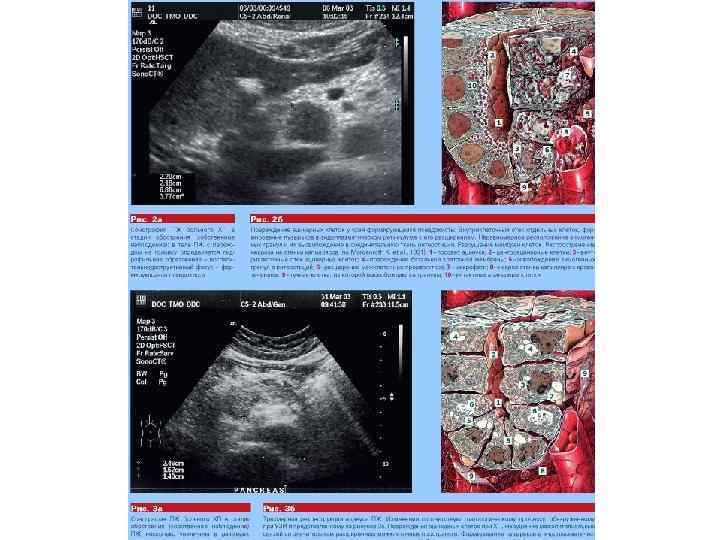
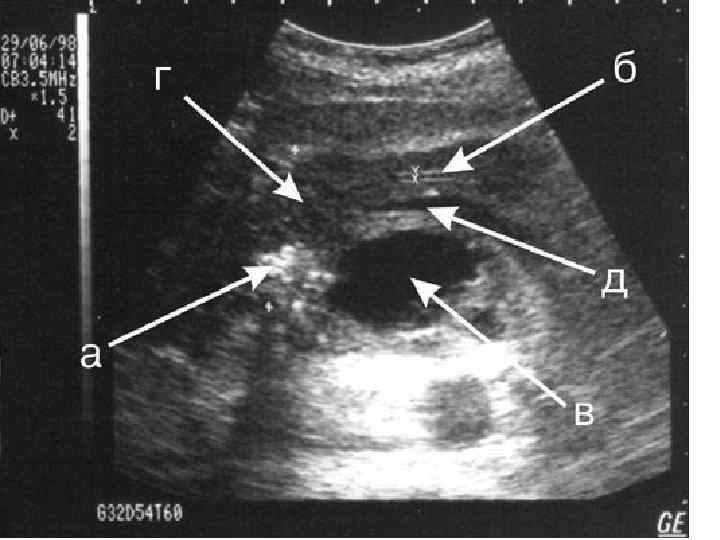
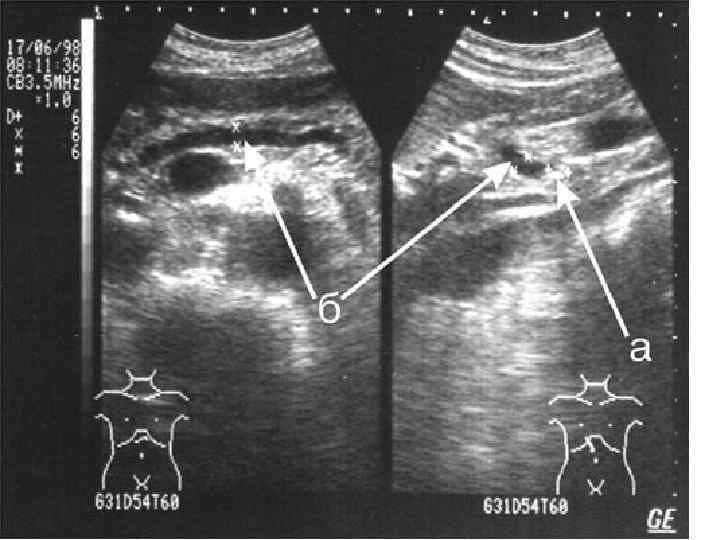
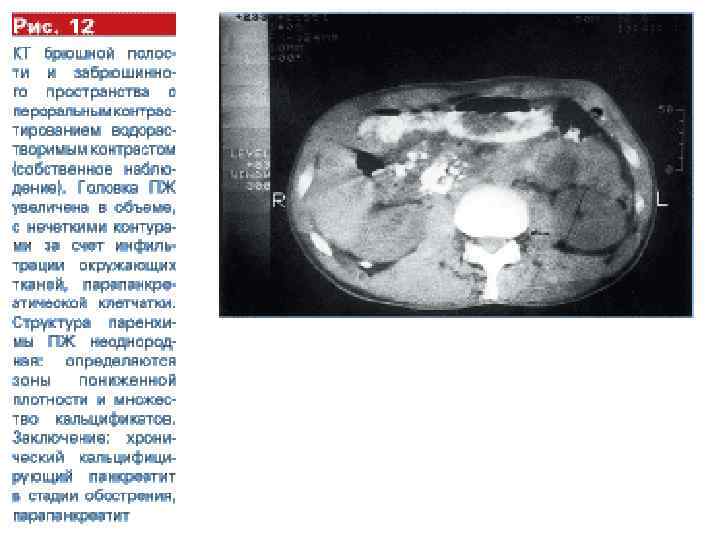
 Imaging criteria for chronic pancreatitis Ductal changes: Irregularity of the main pancreatic duct or side branches ± intraductal filling defects, calculi, duct obstruction (stricture), duct dilatation (>3 mm) Parenchymal changes: General or focal enlargement of the gland, cysts, calcifications, heterogenous reflectivity. Büchler et al. BMC Gastroenterology 2009 9: 93 doi: 10. 1186/1471 -230 X-9 -93
Imaging criteria for chronic pancreatitis Ductal changes: Irregularity of the main pancreatic duct or side branches ± intraductal filling defects, calculi, duct obstruction (stricture), duct dilatation (>3 mm) Parenchymal changes: General or focal enlargement of the gland, cysts, calcifications, heterogenous reflectivity. Büchler et al. BMC Gastroenterology 2009 9: 93 doi: 10. 1186/1471 -230 X-9 -93
 Визуализационные (УЗИ, КТ) критерии хронического панкреатита Изменения протока: Неравномерность главного протока поджелудочной железы или боковые ветви ± внутрипротокового заполнения дефектов, исчислений, протока препятствие (осуждение), дилатация протока (> 3 мм) Изменения паренхимы: Общее или фокальное расширение железы, кисты, кальцификаты, неоднородность структуры железы.
Визуализационные (УЗИ, КТ) критерии хронического панкреатита Изменения протока: Неравномерность главного протока поджелудочной железы или боковые ветви ± внутрипротокового заполнения дефектов, исчислений, протока препятствие (осуждение), дилатация протока (> 3 мм) Изменения паренхимы: Общее или фокальное расширение железы, кисты, кальцификаты, неоднородность структуры железы.
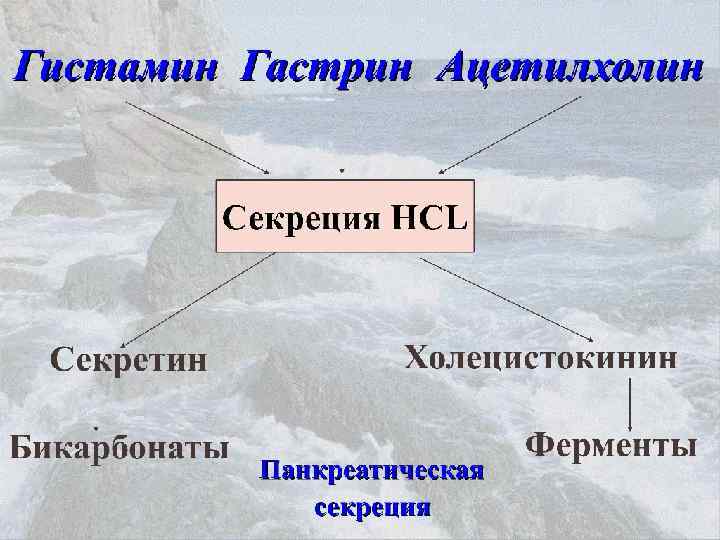
 Секретин-холецистокининовый (он же секретин-панкреозиминовый) тест является «золотым стандартом» диагностики нарушений внешнесекреторной функции поджелудочной железы. Вначале получают базальную порцию, затем вводят стимулятор – секретин (внутривенно 1 ЕД/кг), собирают три 20 -минутные порции. После этого вводят второй стимулятор – панкреозимин (в той же дозе) и собирают еще три порции. Секретин стимулирует выработку жидкой части секрета и бикарбонатов, а панкреозимин – ферментов. В полученном секрете поджелудочной железы определяют концентрацию бикарбонатов и ферментов – амилазы, трипсина, химотрипсина и липазы. При хроническом панкреатите наблюдается снижение концентрации бикарбонатов (менее 90 мэкв/л) и ферментов при нормальном объеме аспирируемого секрета (более 2 мл на 1 кг массы тела). Уменьшение объема секреции поджелудочной железы при нормальной концентрации бикарбонатов и ферментов позволяет предположить рак поджелудочной железы.
Секретин-холецистокининовый (он же секретин-панкреозиминовый) тест является «золотым стандартом» диагностики нарушений внешнесекреторной функции поджелудочной железы. Вначале получают базальную порцию, затем вводят стимулятор – секретин (внутривенно 1 ЕД/кг), собирают три 20 -минутные порции. После этого вводят второй стимулятор – панкреозимин (в той же дозе) и собирают еще три порции. Секретин стимулирует выработку жидкой части секрета и бикарбонатов, а панкреозимин – ферментов. В полученном секрете поджелудочной железы определяют концентрацию бикарбонатов и ферментов – амилазы, трипсина, химотрипсина и липазы. При хроническом панкреатите наблюдается снижение концентрации бикарбонатов (менее 90 мэкв/л) и ферментов при нормальном объеме аспирируемого секрета (более 2 мл на 1 кг массы тела). Уменьшение объема секреции поджелудочной железы при нормальной концентрации бикарбонатов и ферментов позволяет предположить рак поджелудочной железы.
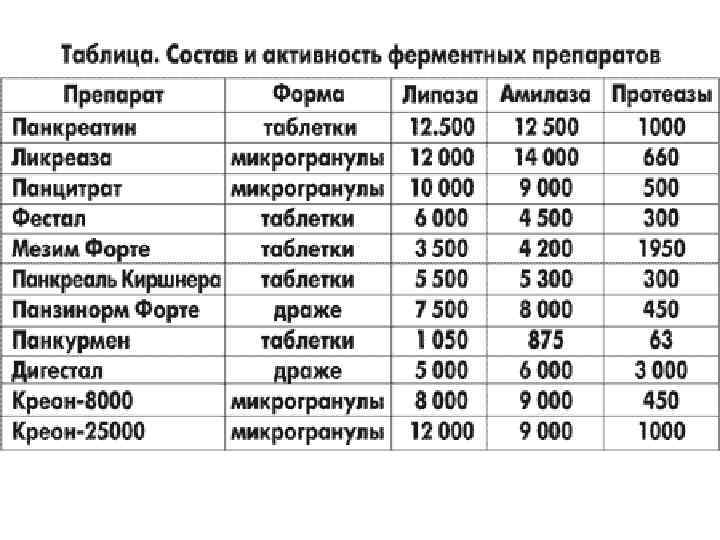
 ДИАГНОСТИКА ВНЕШНЕСЕКРЕТОРНОЙ НЕДОСТАТОЧНОСТИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ • Определение панкреатической эластазы 1 в кале. Самый стабильный фермент ПЖ при транзите по кишечнику - маркер экзокринной функции ПЖ • Результаты определения эластазы 1 коррелируют с золотыми стандартами (секретин-панреозиминовый и секретин-церулеиновый тесты). • Определения эластазы 1 в кале не требует прерывания ФЗТ. • Уровень <200 мкг эластазы в 1 г кала свидетельствует о панкреатической недостаточности.
ДИАГНОСТИКА ВНЕШНЕСЕКРЕТОРНОЙ НЕДОСТАТОЧНОСТИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ • Определение панкреатической эластазы 1 в кале. Самый стабильный фермент ПЖ при транзите по кишечнику - маркер экзокринной функции ПЖ • Результаты определения эластазы 1 коррелируют с золотыми стандартами (секретин-панреозиминовый и секретин-церулеиновый тесты). • Определения эластазы 1 в кале не требует прерывания ФЗТ. • Уровень <200 мкг эластазы в 1 г кала свидетельствует о панкреатической недостаточности.
 С 13 -триглицеридный дыхательный тест Пациент натощак получает тестовый завтрак, представляющий собой белый хлеб и сливочное масло, содержащее С 13 -триглицериды (жиры, которые должны расщепиться ферментом поджелудочной железы – липазой). Дыхательные пробы получают до приема тестового завтрака и через каждые 30 минут в течение последующих 6 часов. Образовавшийся в результате окисления принятых внутрь триглециридов, С 13 углекислый газ, выделяется через легкие, и определяется в выдыхаемом воздухе с помощью инфракрасного спектроскопа. По количеству, выдохнутого С 13 -углекислого газа можно судить о степени расщепления, принятых внутрь триглицеридов, и соответственно о степени недостаточности внешнесекреторной функции поджелудочной железы. Кроме определения наличия и выраженности внешнесекреторной недостаточности поджелудочной железы, тест позволяет определить адекватность проводимой заместительной терапии, т. е. точно подобрать дозу ферментного препарата.
С 13 -триглицеридный дыхательный тест Пациент натощак получает тестовый завтрак, представляющий собой белый хлеб и сливочное масло, содержащее С 13 -триглицериды (жиры, которые должны расщепиться ферментом поджелудочной железы – липазой). Дыхательные пробы получают до приема тестового завтрака и через каждые 30 минут в течение последующих 6 часов. Образовавшийся в результате окисления принятых внутрь триглециридов, С 13 углекислый газ, выделяется через легкие, и определяется в выдыхаемом воздухе с помощью инфракрасного спектроскопа. По количеству, выдохнутого С 13 -углекислого газа можно судить о степени расщепления, принятых внутрь триглицеридов, и соответственно о степени недостаточности внешнесекреторной функции поджелудочной железы. Кроме определения наличия и выраженности внешнесекреторной недостаточности поджелудочной железы, тест позволяет определить адекватность проводимой заместительной терапии, т. е. точно подобрать дозу ферментного препарата.
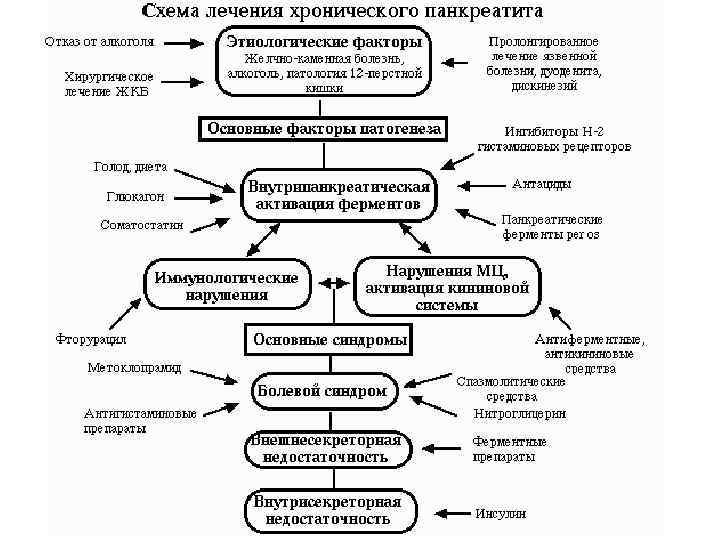
 Лечение панкреатита (Яковенко А. В. и др. , 2007) Задачи лечения ХП: 1)прекращение действия этиологических факторов; 2) воздействие на основные звенья патогенеза: • исключить факторы, стимулирующие панкреатическую секрецию; • снизить панкреатическую секрецию; • восстановить отток панкреатического секрета в 12 -перстную кишку; 3) симптоматическая терапия: • купирование болевого синдрома; • восстановление процессов пищеварения; • нормализацию углеводного обмена; • системную детоксикацию ( «по требованию» ).
Лечение панкреатита (Яковенко А. В. и др. , 2007) Задачи лечения ХП: 1)прекращение действия этиологических факторов; 2) воздействие на основные звенья патогенеза: • исключить факторы, стимулирующие панкреатическую секрецию; • снизить панкреатическую секрецию; • восстановить отток панкреатического секрета в 12 -перстную кишку; 3) симптоматическая терапия: • купирование болевого синдрома; • восстановление процессов пищеварения; • нормализацию углеводного обмена; • системную детоксикацию ( «по требованию» ).
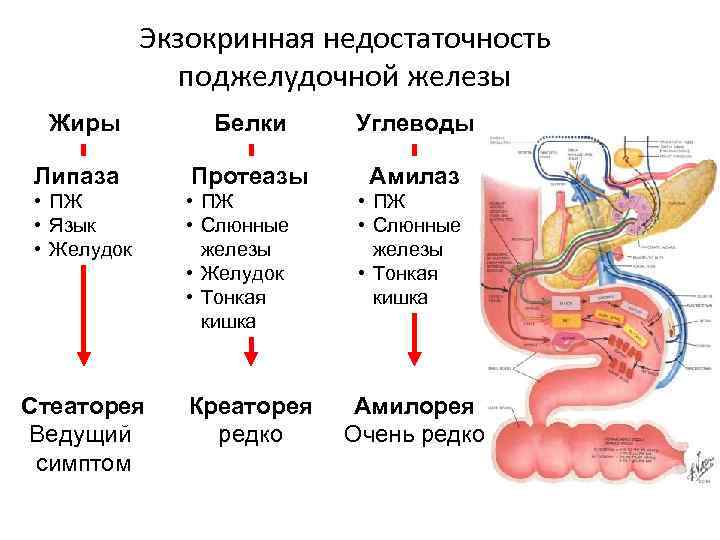 Экзокринная недостаточность поджелудочной железы Жиры Белки Углеводы Липаза Протеазы Амилаз • ПЖ • Язык • Желудок • ПЖ • Слюнные железы • Желудок • Тонкая кишка Стеаторея Ведущий симптом Креаторея редко • ПЖ • Слюнные железы • Тонкая кишка Амилорея Очень редко
Экзокринная недостаточность поджелудочной железы Жиры Белки Углеводы Липаза Протеазы Амилаз • ПЖ • Язык • Желудок • ПЖ • Слюнные железы • Желудок • Тонкая кишка Стеаторея Ведущий симптом Креаторея редко • ПЖ • Слюнные железы • Тонкая кишка Амилорея Очень редко