Хронический панкреатит и холецистит.ppt
- Количество слайдов: 29
 ХРОНИЧЕСКИЙ ПАНКРЕАТИТ И ХОЛЕЦИСТИТ ПРОФЕССОР В. А. СУРИНОВ
ХРОНИЧЕСКИЙ ПАНКРЕАТИТ И ХОЛЕЦИСТИТ ПРОФЕССОР В. А. СУРИНОВ
 ТЕРМИНОЛОГИЯ • Хронический панкреатит – это воспалительный процесс в поджелудочной железе с фазово-прогрессирующим течением, очаговыми или диффузными деструктивными изменениями ацинарной ткани, протоковой системы, с развитием функциональной недостаточности различной степени выраженности и последующим снижением внешне- и внутрисекреторной функций. 2
ТЕРМИНОЛОГИЯ • Хронический панкреатит – это воспалительный процесс в поджелудочной железе с фазово-прогрессирующим течением, очаговыми или диффузными деструктивными изменениями ацинарной ткани, протоковой системы, с развитием функциональной недостаточности различной степени выраженности и последующим снижением внешне- и внутрисекреторной функций. 2
 КЛАССИФИКАЦИЯ ХРОНИЧЕСКОГО ПАНКРЕАТИТА (Римарчук Г. В. И соавт. , 2002) Критерий Характеристика Этиология 1. Первичный; 2. Вторичный Клинический вариант 1. Рецидивирующий; 2. Болевой ; 3. Латентный Период заболевания 1. Обострение; 2. Стихание процесса; 3. Ремиссия Тяжесть 1. Легкая; 2. Среднетяжелая; 3. Тяжелая Тип панкреатической секреции 1. Гиперсекреторный; 2. Гипосекреторный; 3. Обструктивный; Морфологический вариант 1. Отечный; 2. Паренхиматозный; 3. Кистозный Осложнения 1. Псевдокисты; 2. Кальцификаты; 3. Плеврит; 4. Асцит; 5. Абсцесс; 6. Свищи; 7. Кровотечение; 8. Сахарный диабет 3
КЛАССИФИКАЦИЯ ХРОНИЧЕСКОГО ПАНКРЕАТИТА (Римарчук Г. В. И соавт. , 2002) Критерий Характеристика Этиология 1. Первичный; 2. Вторичный Клинический вариант 1. Рецидивирующий; 2. Болевой ; 3. Латентный Период заболевания 1. Обострение; 2. Стихание процесса; 3. Ремиссия Тяжесть 1. Легкая; 2. Среднетяжелая; 3. Тяжелая Тип панкреатической секреции 1. Гиперсекреторный; 2. Гипосекреторный; 3. Обструктивный; Морфологический вариант 1. Отечный; 2. Паренхиматозный; 3. Кистозный Осложнения 1. Псевдокисты; 2. Кальцификаты; 3. Плеврит; 4. Асцит; 5. Абсцесс; 6. Свищи; 7. Кровотечение; 8. Сахарный диабет 3
 ЭТИОЛОГИЯ ПАНКРЕАТИТА 1. Панкреатит у детей, как и у взрослых, относится к категории полиэтиологических болезней и является ведущей формой приобретенной патологии поджелудочной железы; 2. Среди множества этиологических факторов панкреатита у детей ведущую роль играют заболевания ДПК (41, 8 %), желчевыводящих путей (41, 3 %), других органов пищеварения, аномалии развития железы, травмы живота; 3. Причинами хронического панкреатита могут быть бактериально-вирусные инфекции (эпидемический паротит, вирусные гепатиты, энтеровирусная, ЦМВ, герпетическая, микоплазменная инфекции; сальмонеллез, инфекционный мононуклеоз, сепсис и др. ), гельминтозы (описторхоз, стронгилоидоз, аскаридоз и др. ), болезни соединительной ткани, дыхательной и эндокринной систем; 4. Имеются сведения о токсическом действии ряда препаратов (глюкокортикоиды, сульфаниламиды, цитостатики, фуросемид, НПВС и др. ; 5. Особое место среди наследственных причин панкреатита занимают муковисцидоз, наследственный панкреатит, синдром Швахмана-Даймонда и др. ; 6. В механизмах формирования панкреатита имеют значения и аллергические заболевания, пищевая сенсибилизация, ксенобиотики и др. 4
ЭТИОЛОГИЯ ПАНКРЕАТИТА 1. Панкреатит у детей, как и у взрослых, относится к категории полиэтиологических болезней и является ведущей формой приобретенной патологии поджелудочной железы; 2. Среди множества этиологических факторов панкреатита у детей ведущую роль играют заболевания ДПК (41, 8 %), желчевыводящих путей (41, 3 %), других органов пищеварения, аномалии развития железы, травмы живота; 3. Причинами хронического панкреатита могут быть бактериально-вирусные инфекции (эпидемический паротит, вирусные гепатиты, энтеровирусная, ЦМВ, герпетическая, микоплазменная инфекции; сальмонеллез, инфекционный мононуклеоз, сепсис и др. ), гельминтозы (описторхоз, стронгилоидоз, аскаридоз и др. ), болезни соединительной ткани, дыхательной и эндокринной систем; 4. Имеются сведения о токсическом действии ряда препаратов (глюкокортикоиды, сульфаниламиды, цитостатики, фуросемид, НПВС и др. ; 5. Особое место среди наследственных причин панкреатита занимают муковисцидоз, наследственный панкреатит, синдром Швахмана-Даймонда и др. ; 6. В механизмах формирования панкреатита имеют значения и аллергические заболевания, пищевая сенсибилизация, ксенобиотики и др. 4
 ПАТОГЕНЕЗ ПАНКРЕАТИТА 1. Доказано, что действие многих этиологических факторов в конечном итоге приводит к повреждению ацинарной ткани поджелудочной железы; 2. Одним из ведущих механизмов развития большинства форм панкреатита является активация панкреатических ферментов в протоках и паренхиме железы, среди которых в каскаде патологических реакций трипсин занимает особое место; 3. Процесс аутолиза приводит к отеку, некрозу, а в дальнейшем, при рецидивировании, к склерозированию и фиброзу железы с развитием секреторной недостаточности; 4. Благодаря мощным ингибиторным системам патологический процесс в железе может ограничиться ее отеком без развития некроза, что значительно чаще наблюдается у детей; 5. Нередко, хронический панкреатит у детей является исходом ранее перенесенного острого панкреатита; 6. Переход в хронические формы может быть субклиническим – без выраженной симптоматики, приводя в дальнейшем к развитию осложнений (киста, изменения протоковой системы и др. ). 5
ПАТОГЕНЕЗ ПАНКРЕАТИТА 1. Доказано, что действие многих этиологических факторов в конечном итоге приводит к повреждению ацинарной ткани поджелудочной железы; 2. Одним из ведущих механизмов развития большинства форм панкреатита является активация панкреатических ферментов в протоках и паренхиме железы, среди которых в каскаде патологических реакций трипсин занимает особое место; 3. Процесс аутолиза приводит к отеку, некрозу, а в дальнейшем, при рецидивировании, к склерозированию и фиброзу железы с развитием секреторной недостаточности; 4. Благодаря мощным ингибиторным системам патологический процесс в железе может ограничиться ее отеком без развития некроза, что значительно чаще наблюдается у детей; 5. Нередко, хронический панкреатит у детей является исходом ранее перенесенного острого панкреатита; 6. Переход в хронические формы может быть субклиническим – без выраженной симптоматики, приводя в дальнейшем к развитию осложнений (киста, изменения протоковой системы и др. ). 5
 ПАТОГЕНЕТИЧЕСКИЕ ВАРИАНТЫ ХР. ПАНКРЕАТИТА (Корниенко Е. А. , 2002) • • • Обструктивный вариант – повышение давления в протоке поджелудочной железы приводит к его равномерному расширению. При этом секрет выходит за пределы протоков, что сопровождается повреждением ацинарных клеток. При длительной обструкции развивается перидуктулярный фиброз с формированием стеноза протоков и атрофии ацинарной ткани. Дизметаболический вариант – появляются отложения белковых масс в мелких протоках поджелудочной железы. В зонах контакта эпителия с белковыми пробками возможны изъязвления с последующим фиброзом, воспалением окружающей интерстициальной ткани. В дальнейшем вокруг протоков развивается фиброзная ткань, мелкие протоки стенозируются с образованием кист и псевдокист. Иммунологический или аутоиммунный вариант – продукты деструкции ткани поджелудочной железы сами играют роль антигенов, усиливая специфическую сенсибилизацию и образование аутоантител (к тканевым антигенам поджелудочной железы, различным компонентам ацинарных структур, о-ДНК, д-ДНК, н-ДНК, к трипсину, инсулину). В крови повышается уровень иммуноглобулинов А и М. Процесс характеризуется медленно прогрессирующим течением, развитием внешнесекреторной недостаточности, а иногда и сахарного диабета. 6
ПАТОГЕНЕТИЧЕСКИЕ ВАРИАНТЫ ХР. ПАНКРЕАТИТА (Корниенко Е. А. , 2002) • • • Обструктивный вариант – повышение давления в протоке поджелудочной железы приводит к его равномерному расширению. При этом секрет выходит за пределы протоков, что сопровождается повреждением ацинарных клеток. При длительной обструкции развивается перидуктулярный фиброз с формированием стеноза протоков и атрофии ацинарной ткани. Дизметаболический вариант – появляются отложения белковых масс в мелких протоках поджелудочной железы. В зонах контакта эпителия с белковыми пробками возможны изъязвления с последующим фиброзом, воспалением окружающей интерстициальной ткани. В дальнейшем вокруг протоков развивается фиброзная ткань, мелкие протоки стенозируются с образованием кист и псевдокист. Иммунологический или аутоиммунный вариант – продукты деструкции ткани поджелудочной железы сами играют роль антигенов, усиливая специфическую сенсибилизацию и образование аутоантител (к тканевым антигенам поджелудочной железы, различным компонентам ацинарных структур, о-ДНК, д-ДНК, н-ДНК, к трипсину, инсулину). В крови повышается уровень иммуноглобулинов А и М. Процесс характеризуется медленно прогрессирующим течением, развитием внешнесекреторной недостаточности, а иногда и сахарного диабета. 6
 АББРЕВИАТУРА ЕВРОПЕЙСКОЙ КЛАССИФИКАЦИИ ЭТИОЛОГИИ И ПАТОГЕНЕЗА ПАНКРЕАТИТА (P. Layer et U. Melle, 2005) • • • Т – ТОКСИКО-МЕТАБОЛИЧЕСКИЙ (алкоголь, курение, гиперлипидемия, гиперкальциемия, гиперпаратиреоз и др. ); I – ИДИОПАТИЧЕСКИЙ (раннее начало, позднее начало); G – ГЕНЕТИЧЕСКИЙ (мутация гена трипсиногена – аутосомно-доминантный или аутосомно-рецессивный тип наследования); А – АУТОИММУННЫЙ (изолированный; синдром Шегрена; ассоциированный с воспалительными заболеваниями кишечника или первичным билиарным циррозом печени); R – РЕЦИДИВИРУЮЩИЙ [постнекротический (тяжелый острый панкреатит); рецидивирующий острый панкреатит; ишемический (сосудистые заболевания); радиационное повреждение]; О – ОБСТРУКТИВНЫЙ [легкая обструкция главного панкреатического протока (травматическая стриктура; стриктура после некроза; стеноз сфинктера Одди; дисфункция сфинктера Одди; кальциноз; дуоденальная обструкция – дивертикул, кисты дуоденальной стенки); злокачественная стриктура протока поджелудочной железы – панкреатическая, ампулярная и дуоденальная кальцинома] 7
АББРЕВИАТУРА ЕВРОПЕЙСКОЙ КЛАССИФИКАЦИИ ЭТИОЛОГИИ И ПАТОГЕНЕЗА ПАНКРЕАТИТА (P. Layer et U. Melle, 2005) • • • Т – ТОКСИКО-МЕТАБОЛИЧЕСКИЙ (алкоголь, курение, гиперлипидемия, гиперкальциемия, гиперпаратиреоз и др. ); I – ИДИОПАТИЧЕСКИЙ (раннее начало, позднее начало); G – ГЕНЕТИЧЕСКИЙ (мутация гена трипсиногена – аутосомно-доминантный или аутосомно-рецессивный тип наследования); А – АУТОИММУННЫЙ (изолированный; синдром Шегрена; ассоциированный с воспалительными заболеваниями кишечника или первичным билиарным циррозом печени); R – РЕЦИДИВИРУЮЩИЙ [постнекротический (тяжелый острый панкреатит); рецидивирующий острый панкреатит; ишемический (сосудистые заболевания); радиационное повреждение]; О – ОБСТРУКТИВНЫЙ [легкая обструкция главного панкреатического протока (травматическая стриктура; стриктура после некроза; стеноз сфинктера Одди; дисфункция сфинктера Одди; кальциноз; дуоденальная обструкция – дивертикул, кисты дуоденальной стенки); злокачественная стриктура протока поджелудочной железы – панкреатическая, ампулярная и дуоденальная кальцинома] 7
 ЭТИОПАТОГЕНЕТИЧЕСКИЕ ВАРИАНТЫ ПАНКРЕАТИТА У ДЕТЕЙ (Частота выявляемости различных вариантов) Суринов В. А. , 2007 1 место – Обструктивный вариант панкреатита у детей; встречается у более чем половины больных; формируется, чаще всего, на фоне пороков развития биларнопанкреатической системы, дисплазий железы или образования каких -то препятствий (камень и др. ) в протоках; этот вариант болезни чаще диагностируется детскими хирургами; 2 место – Наследственный панкреатит встречается реже - у около 20 % детей; для диагностики необходимо выявление ближайших родственников (чаще родителей), больных панкреатитом; 3 место – Стеатопанкреатит выявляется у 10 -12 % пациентов и формируется на фоне нарушений жирового обмена (гиперлипидемий); часто сочетается со стеатогепатитом; 4 место – Аутоиммунный панкреатит встречается у 5 -6 % обследованных детей с панкреатитом; чаще выявляется у подростков (часто сочетается с другими аутоиммунными заболеваниями); характерна очень высокая гиперамилаземия. 8
ЭТИОПАТОГЕНЕТИЧЕСКИЕ ВАРИАНТЫ ПАНКРЕАТИТА У ДЕТЕЙ (Частота выявляемости различных вариантов) Суринов В. А. , 2007 1 место – Обструктивный вариант панкреатита у детей; встречается у более чем половины больных; формируется, чаще всего, на фоне пороков развития биларнопанкреатической системы, дисплазий железы или образования каких -то препятствий (камень и др. ) в протоках; этот вариант болезни чаще диагностируется детскими хирургами; 2 место – Наследственный панкреатит встречается реже - у около 20 % детей; для диагностики необходимо выявление ближайших родственников (чаще родителей), больных панкреатитом; 3 место – Стеатопанкреатит выявляется у 10 -12 % пациентов и формируется на фоне нарушений жирового обмена (гиперлипидемий); часто сочетается со стеатогепатитом; 4 место – Аутоиммунный панкреатит встречается у 5 -6 % обследованных детей с панкреатитом; чаще выявляется у подростков (часто сочетается с другими аутоиммунными заболеваниями); характерна очень высокая гиперамилаземия. 8
 КЛИНИКА ПАНКРЕАТИТА • Клинические проявления панкреатита у детей зависят от давности заболевания, стадии развития, формы болезни, степени расстройства внешне- и внутрисекреторной функций поджелудочной железы и наличия сопутствующих нарушений других органов; • Болевой синдром. Характерны приступообразные боли в верхней половине живота, эпигастрии (77 %), правом и левом подреберьях (58 %); у части детей – ноющего характера (10 %). - Боли усиливаются после приема пищи и во вторую половину дня, чаще обусловлены нарушением диеты (грубая, жирная, жареная, сладкая, холодная пища) значительной физической нагрузкой или перенесенными вирусными заболеван. - Приступы продолжаются от 1 до 2 -3 ч, реже до 4 -5 ч, могут сохраняться до нескольких суток. - Отмечается иррадиация болей в спину, в левую и правую половины грудной клетки, иногда боли приобретают опоясывающий характер (56 %). • Диспепсические расстройства – снижение аппетита, рвота на высоте болевого приступа, тошнота, отрыжка, изжога, метеоризм, диарея или запоры. 9
КЛИНИКА ПАНКРЕАТИТА • Клинические проявления панкреатита у детей зависят от давности заболевания, стадии развития, формы болезни, степени расстройства внешне- и внутрисекреторной функций поджелудочной железы и наличия сопутствующих нарушений других органов; • Болевой синдром. Характерны приступообразные боли в верхней половине живота, эпигастрии (77 %), правом и левом подреберьях (58 %); у части детей – ноющего характера (10 %). - Боли усиливаются после приема пищи и во вторую половину дня, чаще обусловлены нарушением диеты (грубая, жирная, жареная, сладкая, холодная пища) значительной физической нагрузкой или перенесенными вирусными заболеван. - Приступы продолжаются от 1 до 2 -3 ч, реже до 4 -5 ч, могут сохраняться до нескольких суток. - Отмечается иррадиация болей в спину, в левую и правую половины грудной клетки, иногда боли приобретают опоясывающий характер (56 %). • Диспепсические расстройства – снижение аппетита, рвота на высоте болевого приступа, тошнота, отрыжка, изжога, метеоризм, диарея или запоры. 9
 СИМПТОМЫ ПАНКРЕАТИТА • Точка Мейо-Робсона - 1 – располагается на границе верхней (наружной) и средней трети по линии, соединяющей пупок и середину левой реберной дуги; • Точка Дежардена – располагается на линии, соединяющей пупок с правой передней подмышечной линией в области правой подмышечной впадины; точка располагается на 4 -6 см выше пупка; • Точка Губергрица – является симметричной точкой к точке Дежардена, но располагается слева; • Симптом Мейо-Робсона - 2 – болезненность при надавливании в левом реберно-позвоночном углу; • Симптом Кача - болезненность по левому краю прямой мышцы живота на 4 -6 см выше пупка; • Симптом Керте – в эпигастрии выявляют болезненную поперечную резистентность мышц; • Симптом Гротта – истончение подкожно-жирового слоя слева от пупка; 10
СИМПТОМЫ ПАНКРЕАТИТА • Точка Мейо-Робсона - 1 – располагается на границе верхней (наружной) и средней трети по линии, соединяющей пупок и середину левой реберной дуги; • Точка Дежардена – располагается на линии, соединяющей пупок с правой передней подмышечной линией в области правой подмышечной впадины; точка располагается на 4 -6 см выше пупка; • Точка Губергрица – является симметричной точкой к точке Дежардена, но располагается слева; • Симптом Мейо-Робсона - 2 – болезненность при надавливании в левом реберно-позвоночном углу; • Симптом Кача - болезненность по левому краю прямой мышцы живота на 4 -6 см выше пупка; • Симптом Керте – в эпигастрии выявляют болезненную поперечную резистентность мышц; • Симптом Гротта – истончение подкожно-жирового слоя слева от пупка; 10
 ПРОДОЛЖЕНИЕ ПЕРЕЧИСЛЕНИЯ СИМПТОМОВ Зона Шоффара – это холедохо-панкреатическая зона – область живота треугольной формы, расположенная между срединной линией тела и линией, идущей от пупка вправо и вверх под углом 45 градусов (т. е. линия – биссектриса), а сверху ограниченная горизонтальной линией, проведенной на 4 -6 см выше пупка (эта горизонтальная линия соответствует проекции поджелудочной железы у детей); Зона Губергрица – зона, симметричная зоне Шоффара, но расположена слева от срединной линии; Точка Дежардена и зона Шоффара - это зона болезненности при воспалении головки поджелудочной железы; Зона Губергрица и точка Мейо-Робсона-1 – это область болезненности при воспалении тела поджелудочной железы; Симптом Мейо-Робсона-2 – это область болезненности при воспалении хвостовой части поджелудочной железы; Студенты путают 3 основные точки: Дежардена, Губергрица и Мейо-Робсона. Точки Дежардена и Губергрица симметричны по отношению к другу и располагаются на линиях, которые идут от пупка в подмышечные впадины, а точка Мейо-Робсона располагается на другой линии – соединяющей пупок с серединой реберной дуги. Проекция поджелудочной железы на поверхности живота у детей: проходит в виде горизонтальной линии, проходящей через середину расстояния от мечевидного отростка до пупка. 11
ПРОДОЛЖЕНИЕ ПЕРЕЧИСЛЕНИЯ СИМПТОМОВ Зона Шоффара – это холедохо-панкреатическая зона – область живота треугольной формы, расположенная между срединной линией тела и линией, идущей от пупка вправо и вверх под углом 45 градусов (т. е. линия – биссектриса), а сверху ограниченная горизонтальной линией, проведенной на 4 -6 см выше пупка (эта горизонтальная линия соответствует проекции поджелудочной железы у детей); Зона Губергрица – зона, симметричная зоне Шоффара, но расположена слева от срединной линии; Точка Дежардена и зона Шоффара - это зона болезненности при воспалении головки поджелудочной железы; Зона Губергрица и точка Мейо-Робсона-1 – это область болезненности при воспалении тела поджелудочной железы; Симптом Мейо-Робсона-2 – это область болезненности при воспалении хвостовой части поджелудочной железы; Студенты путают 3 основные точки: Дежардена, Губергрица и Мейо-Робсона. Точки Дежардена и Губергрица симметричны по отношению к другу и располагаются на линиях, которые идут от пупка в подмышечные впадины, а точка Мейо-Робсона располагается на другой линии – соединяющей пупок с серединой реберной дуги. Проекция поджелудочной железы на поверхности живота у детей: проходит в виде горизонтальной линии, проходящей через середину расстояния от мечевидного отростка до пупка. 11
 АББРЕВИАТУРА ДЛЯ ЗАПОМИНАНИЯ (КЛИНИКА ПАНКРЕАТИТА) • • • Д – ДИАРЕЯ; М – МЕТЕОРИЗМ; Ж – ЖИРНЫЙ СТУЛ (СТЕАТОРЕЯ); П – ПОЛИФЕКАЛИЯ; П – ПРИСТУПООБРАЗНЫЕ БОЛИ 12
АББРЕВИАТУРА ДЛЯ ЗАПОМИНАНИЯ (КЛИНИКА ПАНКРЕАТИТА) • • • Д – ДИАРЕЯ; М – МЕТЕОРИЗМ; Ж – ЖИРНЫЙ СТУЛ (СТЕАТОРЕЯ); П – ПОЛИФЕКАЛИЯ; П – ПРИСТУПООБРАЗНЫЕ БОЛИ 12
 КЛИНИКА ПАНКРЕАТИТА (Продолжение) • Снижение массы тела в период манифестации болезни отмечается у 30 % ; • Астеновегетативный синдром: утомляемость, головные боли, эмоциональная лабильность, раздражительность. • Повышение температуры тела и воспалительные изменения в крови: могут выявляться у части больных (особенно у детей с выраженным болевым синдромом). • В период обострения панкреатита определяется отчетливая болезненность в области проекции головки и тела железы, для детей характерна разлитая болезненность одновременно в нескольких зонах: эпигастрии, правом и левом подреберьях, проекции ДПК. • Из патологических симптомов заболевания чаще обнаруживаются симптомы Кача, Мейо-Робсона, выявляются патологические пузырные симптомы, обнаруживается умеренное увеличение печени. 13
КЛИНИКА ПАНКРЕАТИТА (Продолжение) • Снижение массы тела в период манифестации болезни отмечается у 30 % ; • Астеновегетативный синдром: утомляемость, головные боли, эмоциональная лабильность, раздражительность. • Повышение температуры тела и воспалительные изменения в крови: могут выявляться у части больных (особенно у детей с выраженным болевым синдромом). • В период обострения панкреатита определяется отчетливая болезненность в области проекции головки и тела железы, для детей характерна разлитая болезненность одновременно в нескольких зонах: эпигастрии, правом и левом подреберьях, проекции ДПК. • Из патологических симптомов заболевания чаще обнаруживаются симптомы Кача, Мейо-Робсона, выявляются патологические пузырные симптомы, обнаруживается умеренное увеличение печени. 13
 КЛИНИЧЕСКИЕ ВАРИАНТЫ ПАНКРЕАТИТА (Корниенко Е. А. , 2002) • • • Рецидивирующий панкреатит – характеризуется волнообразным течением, чередованием периодов обострения и ремиссии. Доминирующий симптом – боль, которая по происхождению может быть сфинктерной и капсульной. Сфинктерная (спазм сфинктера Одди) провоцируется обычно погрешностью в диете (грибы, жаренная, жирная пища), чаще приступообразного характера, купируется приемом спазмолитиков. Капсульная обусловлена растяжением капсулы, отеком железы, носит постоянный характер, длительная. Обострения продолжаются обычно 2 -3 дня, реже до 7 -8 дней. Панкреатит с постоянными болями: характеризуется вялотекущим воспалительным процессом (чаще аутоиммунным), без явных обострений и ремиссий. Дети жалуются на несильные постоянные боли в проекции поджелудочной железы, которые могут усиливаться после погрешности в диете. Боли продолжаются в течение нескольких недель и даже месяцев. Характерна внешнесекреторная недостаточность: диарея, метеоризм, полифекалия, стеаторея, кал зловонный с жирным блеском. Латентная форма характеризуется практическим отсутствием болей при нарастании симптомов внешнесекреторной панкреатической недостаточности. При объективном исследовании обычно выявляют пальпаторную болезненность поджелудочной железы. 14
КЛИНИЧЕСКИЕ ВАРИАНТЫ ПАНКРЕАТИТА (Корниенко Е. А. , 2002) • • • Рецидивирующий панкреатит – характеризуется волнообразным течением, чередованием периодов обострения и ремиссии. Доминирующий симптом – боль, которая по происхождению может быть сфинктерной и капсульной. Сфинктерная (спазм сфинктера Одди) провоцируется обычно погрешностью в диете (грибы, жаренная, жирная пища), чаще приступообразного характера, купируется приемом спазмолитиков. Капсульная обусловлена растяжением капсулы, отеком железы, носит постоянный характер, длительная. Обострения продолжаются обычно 2 -3 дня, реже до 7 -8 дней. Панкреатит с постоянными болями: характеризуется вялотекущим воспалительным процессом (чаще аутоиммунным), без явных обострений и ремиссий. Дети жалуются на несильные постоянные боли в проекции поджелудочной железы, которые могут усиливаться после погрешности в диете. Боли продолжаются в течение нескольких недель и даже месяцев. Характерна внешнесекреторная недостаточность: диарея, метеоризм, полифекалия, стеаторея, кал зловонный с жирным блеском. Латентная форма характеризуется практическим отсутствием болей при нарастании симптомов внешнесекреторной панкреатической недостаточности. При объективном исследовании обычно выявляют пальпаторную болезненность поджелудочной железы. 14
 ДИАГНОСТИКА ПАНКРЕАТИТА (Объем обследования) 1. Клинические методы диагностики: а) сбор анамнеза и клиническое обследование (осмотр, пальпация и др. ); б) клинический анализ крови и мочи, копрограмма, кал на яйца глистов; 2. Биохимическое исследование крови: - общий белок и фракции, АЛТ, АСТ, билирубин, амилаза, липаза, щелочная фосфатаза, холестерин, триглицериды, бета-липопротеиды, СРП; 3. Неинвазивные методы: А) Лабораторные а) беззондовое исследование внешнесекреторной функции поджелудочной железы по: копрологическому исследованию (выявление стеатореи и креатореи), липидограмме кала; с помощью непрямого ВТ-РАВА-теста (определение в моче парааминобензойной кислоты); с помощью определения эластазы в кале (использование моноклональных антител); б) беззондовые провокационные и диагностические тесты (прозериновый, секретинпанкреозиминовый, сывороточный панкреолауриновый, сывороточный эластазный); Б) Инструментальные: - УЗИ органов брюшной полости (трансабдоминальное); - компьютерная томография органов брюшной полости; - МРХПГ (магнитно-резонансная холангиопанкреатография); 15
ДИАГНОСТИКА ПАНКРЕАТИТА (Объем обследования) 1. Клинические методы диагностики: а) сбор анамнеза и клиническое обследование (осмотр, пальпация и др. ); б) клинический анализ крови и мочи, копрограмма, кал на яйца глистов; 2. Биохимическое исследование крови: - общий белок и фракции, АЛТ, АСТ, билирубин, амилаза, липаза, щелочная фосфатаза, холестерин, триглицериды, бета-липопротеиды, СРП; 3. Неинвазивные методы: А) Лабораторные а) беззондовое исследование внешнесекреторной функции поджелудочной железы по: копрологическому исследованию (выявление стеатореи и креатореи), липидограмме кала; с помощью непрямого ВТ-РАВА-теста (определение в моче парааминобензойной кислоты); с помощью определения эластазы в кале (использование моноклональных антител); б) беззондовые провокационные и диагностические тесты (прозериновый, секретинпанкреозиминовый, сывороточный панкреолауриновый, сывороточный эластазный); Б) Инструментальные: - УЗИ органов брюшной полости (трансабдоминальное); - компьютерная томография органов брюшной полости; - МРХПГ (магнитно-резонансная холангиопанкреатография); 15
 ПРОДОЛЖЕНИЕ (ОБЪЕМ ОБСЛЕДОВАНИЯ) 4. Инвазивные методы: А) Лабораторные а) зондовые методы диагностики экзокринной недостаточности а) секретин-панкреозиминовый тест (применяется у взрослых); б) непрямой зондовый метод - тест Лунда (применяется у взрослых); в) исследование внешнесекреторной функции поджелудочной железы с помощью дуоденального зондирования (исследование содержания бикарбонатов и панкреатических ферментов в дуоденальном содержимом) – применяется у детей; Б) Инструментальные: а) эндоскопическая ультрасонография – эндоскопическое (с помощью эндоскопа) УЗИ поджелудочной железы; б) ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография); в) биопсия поджелудочной железы и гистологическое исследование биоптата; 5. Консультации специалистов: стоматолог (всем); детский хирург (по показаниям). 16
ПРОДОЛЖЕНИЕ (ОБЪЕМ ОБСЛЕДОВАНИЯ) 4. Инвазивные методы: А) Лабораторные а) зондовые методы диагностики экзокринной недостаточности а) секретин-панкреозиминовый тест (применяется у взрослых); б) непрямой зондовый метод - тест Лунда (применяется у взрослых); в) исследование внешнесекреторной функции поджелудочной железы с помощью дуоденального зондирования (исследование содержания бикарбонатов и панкреатических ферментов в дуоденальном содержимом) – применяется у детей; Б) Инструментальные: а) эндоскопическая ультрасонография – эндоскопическое (с помощью эндоскопа) УЗИ поджелудочной железы; б) ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография); в) биопсия поджелудочной железы и гистологическое исследование биоптата; 5. Консультации специалистов: стоматолог (всем); детский хирург (по показаниям). 16
 ДИАГНОСТИКА ПАНКРЕАТИТА (Г. В. Римарчук и соавт. , 2007) 1. Клинический анализ крови: может выявляться воспалительная реакция; 2. Состояние трофологического статуса: антропометрические показатели (масса тела, массоростовые показатели), биохимические критерии (уровень альбумина, белков острой фазы воспаления, мочевина, креатинин); 3. Определение уровней амилазы, липазы, трипсина и ингибитора трипсина в сыворотке крови; у здоровых детей уровень амилазы крови составляет – 12 -32 мг/мл/час. Тест выявления уклонения панкреатических ферментов. Уровень амилазы повышается в 1, 5 -3 раза обычно через 2 -12 часов от начала обострения хр. панкреатита с последующим быстрым падением в течение 2 -4 дней. Уровень липазы повышается несколько позднее и лишь при тяжелом обострении. Имеет значение определение соотношения ингибитора трипсина к трипсину – оно снижается при обострении хр. панкреатита; 4. Определение уровня амилазы (диастазы) в моче. Длительное регистрируемое повышение уровня амилазы (диастазы) в моче даже на фоне нормального ее уровня в крови может свидетельствовать об осложненном течении хр. панкреатита или формирования ложной кисты. Норма диастазы в моче у детей составляет – 12 -64 мг/час/мл. 17
ДИАГНОСТИКА ПАНКРЕАТИТА (Г. В. Римарчук и соавт. , 2007) 1. Клинический анализ крови: может выявляться воспалительная реакция; 2. Состояние трофологического статуса: антропометрические показатели (масса тела, массоростовые показатели), биохимические критерии (уровень альбумина, белков острой фазы воспаления, мочевина, креатинин); 3. Определение уровней амилазы, липазы, трипсина и ингибитора трипсина в сыворотке крови; у здоровых детей уровень амилазы крови составляет – 12 -32 мг/мл/час. Тест выявления уклонения панкреатических ферментов. Уровень амилазы повышается в 1, 5 -3 раза обычно через 2 -12 часов от начала обострения хр. панкреатита с последующим быстрым падением в течение 2 -4 дней. Уровень липазы повышается несколько позднее и лишь при тяжелом обострении. Имеет значение определение соотношения ингибитора трипсина к трипсину – оно снижается при обострении хр. панкреатита; 4. Определение уровня амилазы (диастазы) в моче. Длительное регистрируемое повышение уровня амилазы (диастазы) в моче даже на фоне нормального ее уровня в крови может свидетельствовать об осложненном течении хр. панкреатита или формирования ложной кисты. Норма диастазы в моче у детей составляет – 12 -64 мг/час/мл. 17
 Диагностика панкреатита (Г. В. Римарчук и соавт. , 2007) - продолжение 5. Прозериновый тест. Определение содержания амилазы в моче после стимуляции деятельности поджелудочной железы прозерином. Уровень амилазы в моче у здоровых детей составляет – 12 -64 мг/мл/ч, при этом уровень ее в моче после введения прозерина повышается, достигая максимума через 1 час, а затем снижается до первоначального уровня к исходу второго часа. Концентрация фермента может увеличиваться не более чем в 2 раза от исходной величины. 6. Секретин-панкреозиминовый тест. При этом определяется уровень бикарбонатов и ферментов в крови после в/в ведения секретина и панкреозимина (прямая стимуляция поджелудочной железы). В норме показатели следующие: - максимальное количество бикарбонатов не менее 70 ммоль/л; - активность амилазы не менее 12 000 ЕД/30 мин; - активность трипсина не менее 3 ЕД/30 мин; - активность липазы не менее 65 000 ЕД/30 мин; - стеаторея не более 7 г/сут. При панкреатите, все перечисленные показатели, повышаются. 7. Сывороточный панкреолауриновый тест. Определяют в крови уровень холестеролэстеразы. У здоровых детей он должен быть не менее 4, 5 мкг/мл. Этот тест особенно важен при муковисцидозе, т. к. при нем также поражается поджелудочная железа. 18
Диагностика панкреатита (Г. В. Римарчук и соавт. , 2007) - продолжение 5. Прозериновый тест. Определение содержания амилазы в моче после стимуляции деятельности поджелудочной железы прозерином. Уровень амилазы в моче у здоровых детей составляет – 12 -64 мг/мл/ч, при этом уровень ее в моче после введения прозерина повышается, достигая максимума через 1 час, а затем снижается до первоначального уровня к исходу второго часа. Концентрация фермента может увеличиваться не более чем в 2 раза от исходной величины. 6. Секретин-панкреозиминовый тест. При этом определяется уровень бикарбонатов и ферментов в крови после в/в ведения секретина и панкреозимина (прямая стимуляция поджелудочной железы). В норме показатели следующие: - максимальное количество бикарбонатов не менее 70 ммоль/л; - активность амилазы не менее 12 000 ЕД/30 мин; - активность трипсина не менее 3 ЕД/30 мин; - активность липазы не менее 65 000 ЕД/30 мин; - стеаторея не более 7 г/сут. При панкреатите, все перечисленные показатели, повышаются. 7. Сывороточный панкреолауриновый тест. Определяют в крови уровень холестеролэстеразы. У здоровых детей он должен быть не менее 4, 5 мкг/мл. Этот тест особенно важен при муковисцидозе, т. к. при нем также поражается поджелудочная железа. 18
 Продолжение диагностики . Сывороточный эластазный тест. Эластаза – это панкреатический фермент, катализирующий расщепление пептидов преимущественно по связям, прилегающим к остаткам нейтральных аминокислот. Обладает чувствительностью 96 %. Особенно чувствителен этот тест для диагностики острого панкреатита ( «золотой стандарт» ) или обострения хронического. При проведении исследования нормальный уровень эластазы-1 в сыворотке крови не превышает 3, 5 нг/мл. При нарушении функции органа он становится выше 35 нг/мл. Этот тест может использоваться для диагностики острого панкреатита (даже через несколько дней после клинической манифестации приступа), после проведенной РПХГ (даже при отсутствии клинических признаков панкреатита). 9. Фекальный эластазный тест. Его чувствительность составляет 100 %, а специфичность – 96 %. Легкость выполнения, сохранение активности эластазы при пассаже по кишечнику, отсутствие перекрестных реакций с ферментными лекарственными средствами, возможность использования у детей любого возраста выводят этот тест на ведущее место среди всех методов оценки состояния поджелудочной железы. Кроме того, образцы кала сохраняют стабильность при температуре 20 градусов Цельсия в течение 7 суток, а при температуре 4 градуса – в течение 30 суток. Нормальный уровень эластазы в кале не должен снижаться ниже 200 мкг/г. Уровень эластазы от 200 до 100 мкг/г оценивается как умеренная недостаточность поджелудочной железы. Если уровень эластазы-1 в кале снижается менее 100 мкг/г, то у больного имеется выраженная панкреатическая недостаточность. Этот тест может использоваться для скрининговой диагностики и мониторинга недостаточности функции поджелудочной железы у детей. 19
Продолжение диагностики . Сывороточный эластазный тест. Эластаза – это панкреатический фермент, катализирующий расщепление пептидов преимущественно по связям, прилегающим к остаткам нейтральных аминокислот. Обладает чувствительностью 96 %. Особенно чувствителен этот тест для диагностики острого панкреатита ( «золотой стандарт» ) или обострения хронического. При проведении исследования нормальный уровень эластазы-1 в сыворотке крови не превышает 3, 5 нг/мл. При нарушении функции органа он становится выше 35 нг/мл. Этот тест может использоваться для диагностики острого панкреатита (даже через несколько дней после клинической манифестации приступа), после проведенной РПХГ (даже при отсутствии клинических признаков панкреатита). 9. Фекальный эластазный тест. Его чувствительность составляет 100 %, а специфичность – 96 %. Легкость выполнения, сохранение активности эластазы при пассаже по кишечнику, отсутствие перекрестных реакций с ферментными лекарственными средствами, возможность использования у детей любого возраста выводят этот тест на ведущее место среди всех методов оценки состояния поджелудочной железы. Кроме того, образцы кала сохраняют стабильность при температуре 20 градусов Цельсия в течение 7 суток, а при температуре 4 градуса – в течение 30 суток. Нормальный уровень эластазы в кале не должен снижаться ниже 200 мкг/г. Уровень эластазы от 200 до 100 мкг/г оценивается как умеренная недостаточность поджелудочной железы. Если уровень эластазы-1 в кале снижается менее 100 мкг/г, то у больного имеется выраженная панкреатическая недостаточность. Этот тест может использоваться для скрининговой диагностики и мониторинга недостаточности функции поджелудочной железы у детей. 19
 ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ДИАГНОСТИ (косвенные методы) Г. В. Римарчук и соавт. , 2007 • • • Копрограмма. Характеризуется стеатореей с выявлением нейтрального жира, жирных кислот, мыла в различных сочетаниях. Довольно часто выявляется амилорея – наличие крахмала в кале. Копроскопия. Визульное исследование кала. У больных с нарушениями функции поджелудочной железы кал содержит большое количество жира, поэтому он блестит, вязкий, пачкающий ( «прилипает к горшку» ). Йодлиполовый тест. При приеме внутрь йодлипол, состоящий из жирового вещества (липола) и йода, под действием панкреатической липазы превращается в свободный йод, выделяющийся с мочой. По концентрации йода в моче судят об активности панкреатической липазы. 20
ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ДИАГНОСТИ (косвенные методы) Г. В. Римарчук и соавт. , 2007 • • • Копрограмма. Характеризуется стеатореей с выявлением нейтрального жира, жирных кислот, мыла в различных сочетаниях. Довольно часто выявляется амилорея – наличие крахмала в кале. Копроскопия. Визульное исследование кала. У больных с нарушениями функции поджелудочной железы кал содержит большое количество жира, поэтому он блестит, вязкий, пачкающий ( «прилипает к горшку» ). Йодлиполовый тест. При приеме внутрь йодлипол, состоящий из жирового вещества (липола) и йода, под действием панкреатической липазы превращается в свободный йод, выделяющийся с мочой. По концентрации йода в моче судят об активности панкреатической липазы. 20
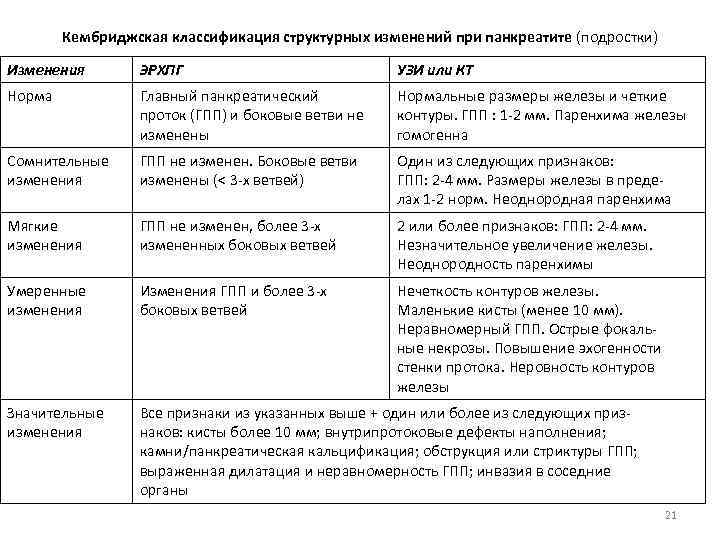 Кембриджская классификация структурных изменений при панкреатите (подростки) Изменения ЭРХПГ УЗИ или КТ Норма Главный панкреатический проток (ГПП) и боковые ветви не изменены Нормальные размеры железы и четкие контуры. ГПП : 1 -2 мм. Паренхима железы гомогенна Сомнительные изменения ГПП не изменен. Боковые ветви изменены (< 3 -х ветвей) Один из следующих признаков: ГПП: 2 -4 мм. Размеры железы в пределах 1 -2 норм. Неоднородная паренхима Мягкие изменения ГПП не изменен, более 3 -х измененных боковых ветвей 2 или более признаков: ГПП: 2 -4 мм. Незначительное увеличение железы. Неоднородность паренхимы Умеренные изменения Изменения ГПП и более 3 -х боковых ветвей Нечеткость контуров железы. Маленькие кисты (менее 10 мм). Неравномерный ГПП. Острые фокальные некрозы. Повышение эхогенности стенки протока. Неровность контуров железы Значительные изменения Все признаки из указанных выше + один или более из следующих признаков: кисты более 10 мм; внутрипротоковые дефекты наполнения; камни/панкреатическая кальцификация; обструкция или стриктуры ГПП; выраженная дилатация и неравномерность ГПП; инвазия в соседние органы 21
Кембриджская классификация структурных изменений при панкреатите (подростки) Изменения ЭРХПГ УЗИ или КТ Норма Главный панкреатический проток (ГПП) и боковые ветви не изменены Нормальные размеры железы и четкие контуры. ГПП : 1 -2 мм. Паренхима железы гомогенна Сомнительные изменения ГПП не изменен. Боковые ветви изменены (< 3 -х ветвей) Один из следующих признаков: ГПП: 2 -4 мм. Размеры железы в пределах 1 -2 норм. Неоднородная паренхима Мягкие изменения ГПП не изменен, более 3 -х измененных боковых ветвей 2 или более признаков: ГПП: 2 -4 мм. Незначительное увеличение железы. Неоднородность паренхимы Умеренные изменения Изменения ГПП и более 3 -х боковых ветвей Нечеткость контуров железы. Маленькие кисты (менее 10 мм). Неравномерный ГПП. Острые фокальные некрозы. Повышение эхогенности стенки протока. Неровность контуров железы Значительные изменения Все признаки из указанных выше + один или более из следующих признаков: кисты более 10 мм; внутрипротоковые дефекты наполнения; камни/панкреатическая кальцификация; обструкция или стриктуры ГПП; выраженная дилатация и неравномерность ГПП; инвазия в соседние органы 21
 УЗИ – признаки панкреатита (А. Н. Казюлин и Ю. А. Кучерявый, 2005) Стадия ХП Признаки Ранняя 1. Гомогенное диффузное повышение эхогенности паренхимы, сохранение рисунка; 2. Картина «булыжной мостовой» , которую дают эхосигналы средней интенсивности; 3. Средний и плотный эхосигналы, неравномерно распределенные на нормальном фоне Поздняя 1. Негомогенное распределение эхосигналов с чередованием плотных и кистозных участков; 2. Чрезвычайная вариабельность амплитуды и протяженности эхосигналов; 3. Изменение размера органа; иногда лишь частичное увеличение (передне-задние размеры: головка более 2 -3 см, тело более 2, 0 -2, 5 см и хвост более 2 -3 см); 4. Кальцификация тканей железы; 5. Конкременты в панкреатическом протоке; 6. Кисты; 7. Расширение панкреатического протока (более 2, 0 -2, 5 мм) 22
УЗИ – признаки панкреатита (А. Н. Казюлин и Ю. А. Кучерявый, 2005) Стадия ХП Признаки Ранняя 1. Гомогенное диффузное повышение эхогенности паренхимы, сохранение рисунка; 2. Картина «булыжной мостовой» , которую дают эхосигналы средней интенсивности; 3. Средний и плотный эхосигналы, неравномерно распределенные на нормальном фоне Поздняя 1. Негомогенное распределение эхосигналов с чередованием плотных и кистозных участков; 2. Чрезвычайная вариабельность амплитуды и протяженности эхосигналов; 3. Изменение размера органа; иногда лишь частичное увеличение (передне-задние размеры: головка более 2 -3 см, тело более 2, 0 -2, 5 см и хвост более 2 -3 см); 4. Кальцификация тканей железы; 5. Конкременты в панкреатическом протоке; 6. Кисты; 7. Расширение панкреатического протока (более 2, 0 -2, 5 мм) 22
 Продолжение (УЗИ - признаки панкреатита) Поздняя Признаки 9. Деформация органа (изменение внешнего контура); 10. Повышение плотности ткани поджелудочной железы; 11. Снижение подвижности железы при движениях диафрагмы; 12. Расширение общего желчного протока в сочетании с увеличением головки поджелудочной железы 23
Продолжение (УЗИ - признаки панкреатита) Поздняя Признаки 9. Деформация органа (изменение внешнего контура); 10. Повышение плотности ткани поджелудочной железы; 11. Снижение подвижности железы при движениях диафрагмы; 12. Расширение общего желчного протока в сочетании с увеличением головки поджелудочной железы 23
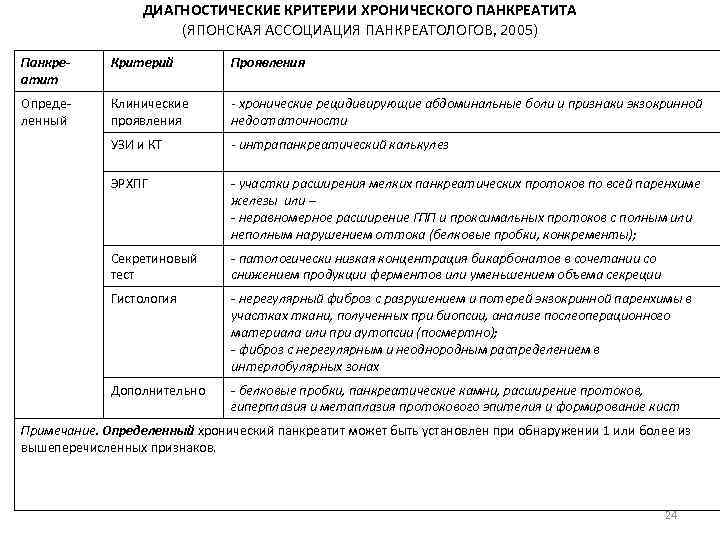 ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ХРОНИЧЕСКОГО ПАНКРЕАТИТА (ЯПОНСКАЯ АССОЦИАЦИЯ ПАНКРЕАТОЛОГОВ, 2005) Панкреатит Критерий Проявления Определенный Клинические проявления - хронические рецидивирующие абдоминальные боли и признаки экзокринной недостаточности УЗИ и КТ - интрапанкреатический калькулез ЭРХПГ - участки расширения мелких панкреатических протоков по всей паренхиме железы или – - неравномерное расширение ГПП и проксимальных протоков с полным или неполным нарушением оттока (белковые пробки, конкременты); Секретиновый тест - патологически низкая концентрация бикарбонатов в сочетании со снижением продукции ферментов или уменьшением объема секреции Гистология - нерегулярный фиброз с разрушением и потерей экзокринной паренхимы в участках ткани, полученных при биопсии, анализе послеоперационного материала или при аутопсии (посмертно); - фиброз с нерегулярным и неоднородным распределением в интерлобулярных зонах Дополнительно - белковые пробки, панкреатические камни, расширение протоков, гиперплазия и метаплазия протокового эпителия и формирование кист Примечание. Определенный хронический панкреатит может быть установлен при обнаружении 1 или более из вышеперечисленных признаков. 24
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ХРОНИЧЕСКОГО ПАНКРЕАТИТА (ЯПОНСКАЯ АССОЦИАЦИЯ ПАНКРЕАТОЛОГОВ, 2005) Панкреатит Критерий Проявления Определенный Клинические проявления - хронические рецидивирующие абдоминальные боли и признаки экзокринной недостаточности УЗИ и КТ - интрапанкреатический калькулез ЭРХПГ - участки расширения мелких панкреатических протоков по всей паренхиме железы или – - неравномерное расширение ГПП и проксимальных протоков с полным или неполным нарушением оттока (белковые пробки, конкременты); Секретиновый тест - патологически низкая концентрация бикарбонатов в сочетании со снижением продукции ферментов или уменьшением объема секреции Гистология - нерегулярный фиброз с разрушением и потерей экзокринной паренхимы в участках ткани, полученных при биопсии, анализе послеоперационного материала или при аутопсии (посмертно); - фиброз с нерегулярным и неоднородным распределением в интерлобулярных зонах Дополнительно - белковые пробки, панкреатические камни, расширение протоков, гиперплазия и метаплазия протокового эпителия и формирование кист Примечание. Определенный хронический панкреатит может быть установлен при обнаружении 1 или более из вышеперечисленных признаков. 24
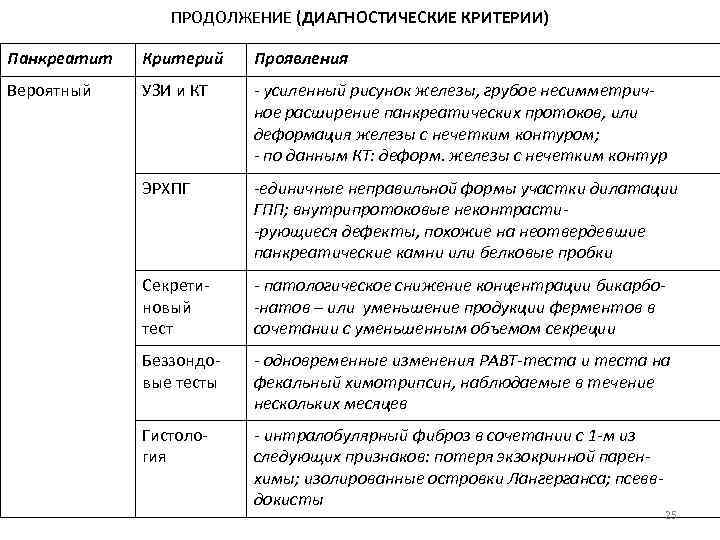 ПРОДОЛЖЕНИЕ (ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ) Панкреатит Критерий Проявления Вероятный УЗИ и КТ - усиленный рисунок железы, грубое несимметричное расширение панкреатических протоков, или деформация железы с нечетким контуром; - по данным КТ: деформ. железы с нечетким контур ЭРХПГ -единичные неправильной формы участки дилатации ГПП; внутрипротоковые неконтрасти-рующиеся дефекты, похожие на неотвердевшие панкреатические камни или белковые пробки Секретиновый тест - патологическое снижение концентрации бикарбо-натов – или уменьшение продукции ферментов в сочетании с уменьшенным объемом секреции Беззондовые тесты - одновременные изменения РАВТ-теста и теста на фекальный химотрипсин, наблюдаемые в течение нескольких месяцев Гистология - интралобулярный фиброз в сочетании с 1 -м из следующих признаков: потеря экзокринной паренхимы; изолированные островки Лангерганса; псеввдокисты 25
ПРОДОЛЖЕНИЕ (ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ) Панкреатит Критерий Проявления Вероятный УЗИ и КТ - усиленный рисунок железы, грубое несимметричное расширение панкреатических протоков, или деформация железы с нечетким контуром; - по данным КТ: деформ. железы с нечетким контур ЭРХПГ -единичные неправильной формы участки дилатации ГПП; внутрипротоковые неконтрасти-рующиеся дефекты, похожие на неотвердевшие панкреатические камни или белковые пробки Секретиновый тест - патологическое снижение концентрации бикарбо-натов – или уменьшение продукции ферментов в сочетании с уменьшенным объемом секреции Беззондовые тесты - одновременные изменения РАВТ-теста и теста на фекальный химотрипсин, наблюдаемые в течение нескольких месяцев Гистология - интралобулярный фиброз в сочетании с 1 -м из следующих признаков: потеря экзокринной паренхимы; изолированные островки Лангерганса; псеввдокисты 25
 ЛЕЧЕНИЕ 1. Стол № 1, реже № 5; 2. Режим: в начале заболевания (при болях) – постельный, а далее – полупостельный; 3. Для подавления желудочной секреции: - в/в или внутрь – омепразол (суточная доза – 20 мг); принимать 1 -2 раза в день в течение 7 -10 дней или – ранитидин (внутрь, в/в, в/м); суточная доза -2 -8 мг/кг (но не более 300 мг в сутки); курс – 14 -21 день; вместо ранитидина можно использовать и фамотидин; 4. Можно назначать и антациды (после омепразола или ранитидина): курс – 2 недели; 5. Противорвотные препараты (мотилиум или церукал); курс – 7 дней; 6. Обезболивающая терапия: парацетамол, но-шпа, папаверин, платифиллин – в возрастных дозах; курс – 3 -5 -7 дней; 7. Заместительная ферментная терапия (см. след. слайд). 26
ЛЕЧЕНИЕ 1. Стол № 1, реже № 5; 2. Режим: в начале заболевания (при болях) – постельный, а далее – полупостельный; 3. Для подавления желудочной секреции: - в/в или внутрь – омепразол (суточная доза – 20 мг); принимать 1 -2 раза в день в течение 7 -10 дней или – ранитидин (внутрь, в/в, в/м); суточная доза -2 -8 мг/кг (но не более 300 мг в сутки); курс – 14 -21 день; вместо ранитидина можно использовать и фамотидин; 4. Можно назначать и антациды (после омепразола или ранитидина): курс – 2 недели; 5. Противорвотные препараты (мотилиум или церукал); курс – 7 дней; 6. Обезболивающая терапия: парацетамол, но-шпа, папаверин, платифиллин – в возрастных дозах; курс – 3 -5 -7 дней; 7. Заместительная ферментная терапия (см. след. слайд). 26
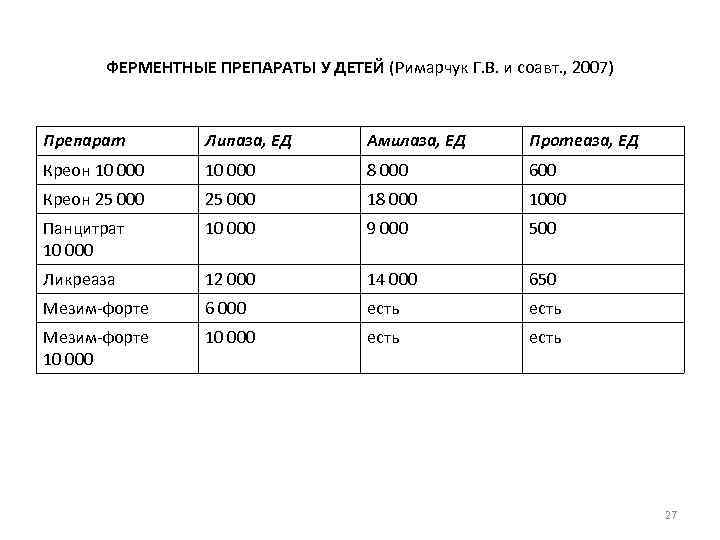 ФЕРМЕНТНЫЕ ПРЕПАРАТЫ У ДЕТЕЙ (Римарчук Г. В. и соавт. , 2007) Препарат Липаза, ЕД Амилаза, ЕД Протеаза, ЕД Креон 10 000 8 000 600 Креон 25 000 18 000 1000 Панцитрат 10 000 9 000 500 Ликреаза 12 000 14 000 650 Мезим-форте 6 000 есть Мезим-форте 10 000 есть 27
ФЕРМЕНТНЫЕ ПРЕПАРАТЫ У ДЕТЕЙ (Римарчук Г. В. и соавт. , 2007) Препарат Липаза, ЕД Амилаза, ЕД Протеаза, ЕД Креон 10 000 8 000 600 Креон 25 000 18 000 1000 Панцитрат 10 000 9 000 500 Ликреаза 12 000 14 000 650 Мезим-форте 6 000 есть Мезим-форте 10 000 есть 27
 ЛЕЧЕНИЕ (ПРОДОЛЖЕНИЕ) 8. Ферментные препараты: - старшим школьникам чаще назначают креон (10 тыс. ЕД) или мезим-форте (10 тыс. ЕД); креон выпускается в капсулах, а мезим-форте – в таблетках. Оба препарата дают в одинаковой дозе – по 10 тыс. ЕД 3 раза в день и строго во время еды (курс: 2 -4 недели); 9. Инфузионная терапия (альбумин, гемодез): № 5 -6; 10. Антибактериальная терапия (амоксициллин, цефотаксим и другие препараты - парентерально): курс – 10 дней; 11. Антипротеолитические препараты (контрикал, трасилол и др. ): обычно назначаются при остром деструктивном панкреатите и лучше после консультации детского хирурга; 12. Витаминотерапия; 12. Физиотерапия: может усугубить состояние больных, поэтому назначается только после консультации детского хирурга; 28
ЛЕЧЕНИЕ (ПРОДОЛЖЕНИЕ) 8. Ферментные препараты: - старшим школьникам чаще назначают креон (10 тыс. ЕД) или мезим-форте (10 тыс. ЕД); креон выпускается в капсулах, а мезим-форте – в таблетках. Оба препарата дают в одинаковой дозе – по 10 тыс. ЕД 3 раза в день и строго во время еды (курс: 2 -4 недели); 9. Инфузионная терапия (альбумин, гемодез): № 5 -6; 10. Антибактериальная терапия (амоксициллин, цефотаксим и другие препараты - парентерально): курс – 10 дней; 11. Антипротеолитические препараты (контрикал, трасилол и др. ): обычно назначаются при остром деструктивном панкреатите и лучше после консультации детского хирурга; 12. Витаминотерапия; 12. Физиотерапия: может усугубить состояние больных, поэтому назначается только после консультации детского хирурга; 28
 Список литературы 1. Казюлин А. Н. , Кучерявый Ю. А. Хронический билиарнозависимый панкреатит: Учебно-методическое пособие. - М. : ГОУ ВУНМЦ МЗ и СР РФ, 2005. – 54 с. 2. Римарчук Г. В. , Васечкина Л. М. , Тюрина Т. К. , Щербаков П. Л. Хронический панкреатит/Рациональная фармакотерапия детских заболеваний: Рук. для практикующих врачей / А. А. Баранов, Н. Н. Володин, Г. А. Самсыгина, А. Е. Александров и др. ; под общ. ред. А. А. Баранова, Н. Н. Володина, Г. А. Самсыгиной. - М. : Литтерра, 2007. – Том 2. - С. 49 -63. 29
Список литературы 1. Казюлин А. Н. , Кучерявый Ю. А. Хронический билиарнозависимый панкреатит: Учебно-методическое пособие. - М. : ГОУ ВУНМЦ МЗ и СР РФ, 2005. – 54 с. 2. Римарчук Г. В. , Васечкина Л. М. , Тюрина Т. К. , Щербаков П. Л. Хронический панкреатит/Рациональная фармакотерапия детских заболеваний: Рук. для практикующих врачей / А. А. Баранов, Н. Н. Володин, Г. А. Самсыгина, А. Е. Александров и др. ; под общ. ред. А. А. Баранова, Н. Н. Володина, Г. А. Самсыгиной. - М. : Литтерра, 2007. – Том 2. - С. 49 -63. 29


