4.4Хронический панкреатит.ppt
- Количество слайдов: 63
 Хронический панкреатит
Хронический панкреатит
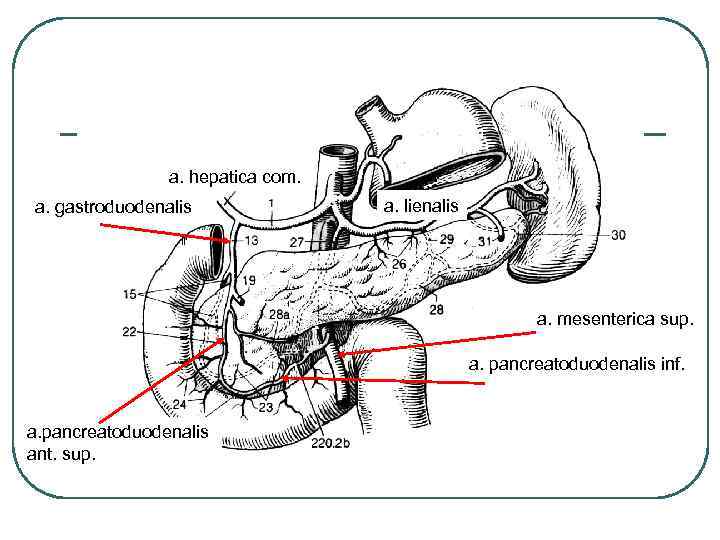 a. hepatica com. a. gastroduodenalis a. lienalis a. mesenterica sup. a. pancreatoduodenalis inf. a. pancreatoduodenalis ant. sup.
a. hepatica com. a. gastroduodenalis a. lienalis a. mesenterica sup. a. pancreatoduodenalis inf. a. pancreatoduodenalis ant. sup.
 l Хронический панкреатит – это загадочный процесс с неясным патогенезом, непредсказуемой клинической картиной и неясным лечение (группа экспертов-панкреатологов, 1995)
l Хронический панкреатит – это загадочный процесс с неясным патогенезом, непредсказуемой клинической картиной и неясным лечение (группа экспертов-панкреатологов, 1995)
 l Хронический панкреатит длительное воспалительное заболевание поджелудочной железы, характеризующееся необратимыми морфологическими изменениями и обычно проявляющееся болью и/или постепенным снижением функции. [Н. Sarles, 1965; М. Sarner, 1993; В. Etemad, D. C. Whitcomb, 2001]
l Хронический панкреатит длительное воспалительное заболевание поджелудочной железы, характеризующееся необратимыми морфологическими изменениями и обычно проявляющееся болью и/или постепенным снижением функции. [Н. Sarles, 1965; М. Sarner, 1993; В. Etemad, D. C. Whitcomb, 2001]
 l l Вены поджелудочной железы впадают в селезеночную и верхнебрыжеечную вены. В иннервации поджелудочной железы принимают участие блуждающие и симпатические нервы. Она получает ветви от чревного, печеночного, селезеночного, почечного и верхнего брыжеечного сплетений.
l l Вены поджелудочной железы впадают в селезеночную и верхнебрыжеечную вены. В иннервации поджелудочной железы принимают участие блуждающие и симпатические нервы. Она получает ветви от чревного, печеночного, селезеночного, почечного и верхнего брыжеечного сплетений.
 Этиология l l l Алкогольные панкреатиты фиксируются у 25 -50% болеющих (в основном мужчин), Холепанкреатиты - у 25 -40% (в основном женщин). Патология области большого дуоденального сосочка (папиллиты, дивертикулы и дивертикулиты, опухоли, язвы и др. ).
Этиология l l l Алкогольные панкреатиты фиксируются у 25 -50% болеющих (в основном мужчин), Холепанкреатиты - у 25 -40% (в основном женщин). Патология области большого дуоденального сосочка (папиллиты, дивертикулы и дивертикулиты, опухоли, язвы и др. ).
 Этиология l - - Различные причины и факторы: травмы панкреотоксические лекарства (иммунодепрессанты, антибиотики, сульфаниламиды, натрийуретики - гипотиазид, фуросемид; непрямые антикоагулянты, НПВП, глюкокортикоидные гормоны, эстрогены, первое поколение Н 2 блокаторов и многие другие), инфекции (в том числе вызываемые вирусами гепатитов В и С, эпидемического паротита), гиперлипидемии, гиперпаратиреоз, сосудистые заболевания, болезни соединительной ткани и др.
Этиология l - - Различные причины и факторы: травмы панкреотоксические лекарства (иммунодепрессанты, антибиотики, сульфаниламиды, натрийуретики - гипотиазид, фуросемид; непрямые антикоагулянты, НПВП, глюкокортикоидные гормоны, эстрогены, первое поколение Н 2 блокаторов и многие другие), инфекции (в том числе вызываемые вирусами гепатитов В и С, эпидемического паротита), гиперлипидемии, гиперпаратиреоз, сосудистые заболевания, болезни соединительной ткани и др.
 II Международный симпозиум в Марселе (1983 г. ) l l В зависимости от клинической симптоматики предложено выделить хронический панкреатит: 1. Латентный (без отмеченных клинических проявлений болезни); 2. Болевой (характеризующийся периодическими или постоянными болями в животе); 3. Безболевой, протекающий с экзо- и (или) эндокринной недостаточностью ПЖ, с осложнениями или без таковых.
II Международный симпозиум в Марселе (1983 г. ) l l В зависимости от клинической симптоматики предложено выделить хронический панкреатит: 1. Латентный (без отмеченных клинических проявлений болезни); 2. Болевой (характеризующийся периодическими или постоянными болями в животе); 3. Безболевой, протекающий с экзо- и (или) эндокринной недостаточностью ПЖ, с осложнениями или без таковых.
 КЛАССИФИКАЦИЯ (Рим, 1989 г. ) l l 1. Хронический кальцифицирующий панкреатит; 2. Хронический обструктивный панкреатит; 3. Хронический фиброзноиндуративный панкреатит; 4. Хронические кисты и псевдокисты поджелудочной железы.
КЛАССИФИКАЦИЯ (Рим, 1989 г. ) l l 1. Хронический кальцифицирующий панкреатит; 2. Хронический обструктивный панкреатит; 3. Хронический фиброзноиндуративный панкреатит; 4. Хронические кисты и псевдокисты поджелудочной железы.
 l 1. Кальцифицирующий хронический панкреатит. Составляет 45 -90% всех случаев хронического панкреатита. Термин «кальцифицирующий» соответствующим сущности заболевания, хотя на ранних стадиях многие больные не имеют кальцинатов и кальцификатов в паренхиме и протоках поджелудочной железы, но они развиваются на поздних стадиях.
l 1. Кальцифицирующий хронический панкреатит. Составляет 45 -90% всех случаев хронического панкреатита. Термин «кальцифицирующий» соответствующим сущности заболевания, хотя на ранних стадиях многие больные не имеют кальцинатов и кальцификатов в паренхиме и протоках поджелудочной железы, но они развиваются на поздних стадиях.
 l Эта форма хронического панкреатита характеризуется морфологически неравномерным распределением поражения, различающимся по интенсивности в соседних дольках. Часто имеют место атрофия и стенозирование протоков. Структурные и функциональные изменения обычно прогрессируют даже тогда, когда ликвидирована первичная причина заболевания.
l Эта форма хронического панкреатита характеризуется морфологически неравномерным распределением поражения, различающимся по интенсивности в соседних дольках. Часто имеют место атрофия и стенозирование протоков. Структурные и функциональные изменения обычно прогрессируют даже тогда, когда ликвидирована первичная причина заболевания.
 l Этиологическими факторами обычно являются хроническое злоупотребление алкоголем, диета с низким содержанием белка (квашиоркор), низкоили высоколипидные диеты, гиперкальциемия. Имеются наследственные варианты. Кальцифицирующий ХП может развиться приеме некоторых лекарственных препаратов – азатиоприна, гипотиазида, сульфаниламидов и др. Патогенез в значительной степени связан с недостатком секреции литостатина (белка панкреатических камней - PSP), предотвращающего образование кристаллов солей кальция.
l Этиологическими факторами обычно являются хроническое злоупотребление алкоголем, диета с низким содержанием белка (квашиоркор), низкоили высоколипидные диеты, гиперкальциемия. Имеются наследственные варианты. Кальцифицирующий ХП может развиться приеме некоторых лекарственных препаратов – азатиоприна, гипотиазида, сульфаниламидов и др. Патогенез в значительной степени связан с недостатком секреции литостатина (белка панкреатических камней - PSP), предотвращающего образование кристаллов солей кальция.
 l Учитывая этиологические факторы кальцифицирующего ХП, перед врачом стоит дилемма в выборе тактики лечения больного: хирургическая резекция головки поджелудочной железы с последующим развитием экзокринной недостаточности или выжидательная тактика, которая может быть весьма рискованной, т. к. эта форма заболевания склонна к обострению и осложнениям (панкреонекрозам), угрожающим жизни больного. Особенно вероятно развитие панкреатической атаки после алкогольного эксцесса.
l Учитывая этиологические факторы кальцифицирующего ХП, перед врачом стоит дилемма в выборе тактики лечения больного: хирургическая резекция головки поджелудочной железы с последующим развитием экзокринной недостаточности или выжидательная тактика, которая может быть весьма рискованной, т. к. эта форма заболевания склонна к обострению и осложнениям (панкреонекрозам), угрожающим жизни больного. Особенно вероятно развитие панкреатической атаки после алкогольного эксцесса.
 l l 2. Обструктивный хронический панкреатит результат обструкции главного панкреатического протока, боковых протоков. Поражение развивается равномерно (в отличие от кальцифицирующей формы) дистальнее места обструкции. Характерны диффузная атрофия и фиброз экзокринной ткани поджелудочной железы при сохранении протокового эпителия в месте обструкции. Белковые преципитаты в протоках встречаются менее часто, чем при других формах. Кальцификаты и камни поджелудочной железы не образуются.
l l 2. Обструктивный хронический панкреатит результат обструкции главного панкреатического протока, боковых протоков. Поражение развивается равномерно (в отличие от кальцифицирующей формы) дистальнее места обструкции. Характерны диффузная атрофия и фиброз экзокринной ткани поджелудочной железы при сохранении протокового эпителия в месте обструкции. Белковые преципитаты в протоках встречаются менее часто, чем при других формах. Кальцификаты и камни поджелудочной железы не образуются.
 l l Основные причины обструктивного хронического панкреатита: опухоли, закупоривающие проток поджелудочной железы, стеноз фатерова соска, псевдокисты или рубцы после острого панкреатита, травмы, сужающие просвет вирсунгова протока. Обструктивный хронический панкреатит подлежит оперативному или эндоскопическому лечению.
l l Основные причины обструктивного хронического панкреатита: опухоли, закупоривающие проток поджелудочной железы, стеноз фатерова соска, псевдокисты или рубцы после острого панкреатита, травмы, сужающие просвет вирсунгова протока. Обструктивный хронический панкреатит подлежит оперативному или эндоскопическому лечению.
 l l l 3. Воспалительный хронический панкреатит характеризуется атрофией паренхимы поджелудочной железы, замещающейся участками фиброза, инфильтрированного мононуклеарами. Авторы классификации указывают, что эта форма требует дальнейшего изучения. В отечественной литературе воспалительный хронического панкреатита нередко называют инфильтративно-фиброзным.
l l l 3. Воспалительный хронический панкреатит характеризуется атрофией паренхимы поджелудочной железы, замещающейся участками фиброза, инфильтрированного мононуклеарами. Авторы классификации указывают, что эта форма требует дальнейшего изучения. В отечественной литературе воспалительный хронического панкреатита нередко называют инфильтративно-фиброзным.
 l l 4. Фиброз поджелудочной железы диффузный фиброз поджелудочной железы (пери- и интралобулярный), сопровождающийся потерей значительной части паренхимы. Характеризуется прогрессирующей внешне- и внутрисекреторной недостаточностью поджелудочной железы и является исходом других форм хронического панкреатита. Может наблюдаться также у алкоголиков, у больных, недостаточно потребляющих белок, и при гиперлипидемии без клинических симптомов поражения поджелудочной железы.
l l 4. Фиброз поджелудочной железы диффузный фиброз поджелудочной железы (пери- и интралобулярный), сопровождающийся потерей значительной части паренхимы. Характеризуется прогрессирующей внешне- и внутрисекреторной недостаточностью поджелудочной железы и является исходом других форм хронического панкреатита. Может наблюдаться также у алкоголиков, у больных, недостаточно потребляющих белок, и при гиперлипидемии без клинических симптомов поражения поджелудочной железы.
 l Если перилобулярный фиброз, иногда сочетающийся с некоторым интралобулярным фиброзом, не сопровождается атрофией экзокринной паренхимы поджелудочной железы, то его не следует считать признаком хронического панкреатита. Эта форма в отечественной литературе часто именуется фиброзно-склеротическим или индуративным хроническим панкреатитом.
l Если перилобулярный фиброз, иногда сочетающийся с некоторым интралобулярным фиброзом, не сопровождается атрофией экзокринной паренхимы поджелудочной железы, то его не следует считать признаком хронического панкреатита. Эта форма в отечественной литературе часто именуется фиброзно-склеротическим или индуративным хроническим панкреатитом.
 l В классификации в качестве самостоятельных форм хронического панкреатита выделены ретенционные кисты и псевдокисты поджелудочной железы, а также абсцессы органа, хотя чаще в литературе и на практике их трактуют как осложнения панкреатитов.
l В классификации в качестве самостоятельных форм хронического панкреатита выделены ретенционные кисты и псевдокисты поджелудочной железы, а также абсцессы органа, хотя чаще в литературе и на практике их трактуют как осложнения панкреатитов.
 ИСХОДЫ I - начальный период (до 10 лет) l характеризуется чередованием периодов обострения и ремиссии. Основным проявлением являются боли разной интенсивности и локализации: в правой верхней половине живота при поражении головки поджелудочной железы; в эпигастральной области преимущественном поражении тела ПЖ и в левом подреберье при поражении хвоста поджелудочной железы;
ИСХОДЫ I - начальный период (до 10 лет) l характеризуется чередованием периодов обострения и ремиссии. Основным проявлением являются боли разной интенсивности и локализации: в правой верхней половине живота при поражении головки поджелудочной железы; в эпигастральной области преимущественном поражении тела ПЖ и в левом подреберье при поражении хвоста поджелудочной железы;
 I - начальный период (до 10 лет) l l опоясывающий характер болей связан с парезом поперечной ободочной кишки и не является частым. Диспепсический симптомокомплекс если и бывает, то носит явно сопутствующий характер и купируется при лечении первым;
I - начальный период (до 10 лет) l l опоясывающий характер болей связан с парезом поперечной ободочной кишки и не является частым. Диспепсический симптомокомплекс если и бывает, то носит явно сопутствующий характер и купируется при лечении первым;
 II – стадия внешнесекреторной недостаточности (более 10 лет) l l Боли уступают свое место диспепсическому симптомокомплексу (желудочному и кишечному), который определяет клинику этого периода; Боли становятся менее "выразительными" и их может не быть
II – стадия внешнесекреторной недостаточности (более 10 лет) l l Боли уступают свое место диспепсическому симптомокомплексу (желудочному и кишечному), который определяет клинику этого периода; Боли становятся менее "выразительными" и их может не быть
 III – осложненный вариант течения (в любом периоде) l l l Изменяется интенсивность болей, их иррадиация, динамика под влиянием лечения. Более "упорно" представлен и диспепсический симптомокомплекс. При раздражении островкового аппарата поджелудочной железы с достаточно высоким выбросом инсулина развивается клиника гипогликемии, которая долгое время может доминировать в клинической картине.
III – осложненный вариант течения (в любом периоде) l l l Изменяется интенсивность болей, их иррадиация, динамика под влиянием лечения. Более "упорно" представлен и диспепсический симптомокомплекс. При раздражении островкового аппарата поджелудочной железы с достаточно высоким выбросом инсулина развивается клиника гипогликемии, которая долгое время может доминировать в клинической картине.
 III – осложненный вариант течения (в любом периоде) l l l Изменяется интенсивность болей, их иррадиация, динамика под влиянием лечения. Более "упорно" представлен и диспепсический симптомокомплекс. При раздражении островкового аппарата поджелудочной железы с достаточно высоким выбросом инсулина развивается клиника гипогликемии, которая долгое время может доминировать в клинической картине.
III – осложненный вариант течения (в любом периоде) l l l Изменяется интенсивность болей, их иррадиация, динамика под влиянием лечения. Более "упорно" представлен и диспепсический симптомокомплекс. При раздражении островкового аппарата поджелудочной железы с достаточно высоким выбросом инсулина развивается клиника гипогликемии, которая долгое время может доминировать в клинической картине.
 III – осложненный вариант течения (в любом периоде) l При формировании кист изменяется обычная динамика ферментных тестов - так гиперамилаземия может держаться неопределенно долгий период времени, это же можно встретить и при инфекционных осложнениях.
III – осложненный вариант течения (в любом периоде) l При формировании кист изменяется обычная динамика ферментных тестов - так гиперамилаземия может держаться неопределенно долгий период времени, это же можно встретить и при инфекционных осложнениях.
 Осложнения хронического панкреатита l l l 1. Холестаз (желтушный и безжелтушный варианты); 2. Инфекционные: - воспалительные инфильтраты, - гнойные холангиты, - септические состояния, - реактивный плеврит, пневмония;
Осложнения хронического панкреатита l l l 1. Холестаз (желтушный и безжелтушный варианты); 2. Инфекционные: - воспалительные инфильтраты, - гнойные холангиты, - септические состояния, - реактивный плеврит, пневмония;
 l l l l 3. Редкие осложнения: - подпеченочная форма портальной гипертензии, - хроническая дуоденальная непроходимость, - эрозивный эзофагит, - гастродуоденальные изъязвления с кровотечением, - синдром Мэллори-Вейса, - гипогликемические кризы, - абдоминальный ишемический синдром
l l l l 3. Редкие осложнения: - подпеченочная форма портальной гипертензии, - хроническая дуоденальная непроходимость, - эрозивный эзофагит, - гастродуоденальные изъязвления с кровотечением, - синдром Мэллори-Вейса, - гипогликемические кризы, - абдоминальный ишемический синдром
 l l Боль при патологии поджелудочной железы может быть обусловлена: 1. Растяжением капсулы; 2. Повышенным давлением в протоках (обструкция, стеноз) 3. Раздражением париетального листка брюшины, покрывающей поджелудочную железу.
l l Боль при патологии поджелудочной железы может быть обусловлена: 1. Растяжением капсулы; 2. Повышенным давлением в протоках (обструкция, стеноз) 3. Раздражением париетального листка брюшины, покрывающей поджелудочную железу.
 l l При поражении головки боль локализуется в области пупка и немного выше, При поражении тела и хвоста - в левом подреберье. Иррадиация боли наблюдается в спину (на уровне Th. XII-LI) или представляется как опоясывающая. Чаще боль носит постоянный характер, реже - схваткообразный.
l l При поражении головки боль локализуется в области пупка и немного выше, При поражении тела и хвоста - в левом подреберье. Иррадиация боли наблюдается в спину (на уровне Th. XII-LI) или представляется как опоясывающая. Чаще боль носит постоянный характер, реже - схваткообразный.
 l l Патологии поджелудочной железы свойственно сочетание сильной спонтанной боли со слабой реакцией больного на пальпацию. Картина меняется когда в процесс включаются осложнения и вовлекается брюшина.
l l Патологии поджелудочной железы свойственно сочетание сильной спонтанной боли со слабой реакцией больного на пальпацию. Картина меняется когда в процесс включаются осложнения и вовлекается брюшина.
 l Отсутствие аппетита и похудание, частые неспецифические симптомы рака поджелудочной железы, могут встречаться и при хроническом панкреатите. Anorexia pancreatica внезапная немотивированная и стойкая утрата аппетита - один из ранних симптомов рака поджелудочной железы.
l Отсутствие аппетита и похудание, частые неспецифические симптомы рака поджелудочной железы, могут встречаться и при хроническом панкреатите. Anorexia pancreatica внезапная немотивированная и стойкая утрата аппетита - один из ранних симптомов рака поджелудочной железы.
 l Для панкреатических поносов характерен обильный, жидкий или полужидкий, иногда мазеподобный или пенистый, с неприятным запахом кал. Вследствие выделения непереваренного жира каловые массы становятся слегка блестящими ("жировой стул").
l Для панкреатических поносов характерен обильный, жидкий или полужидкий, иногда мазеподобный или пенистый, с неприятным запахом кал. Вследствие выделения непереваренного жира каловые массы становятся слегка блестящими ("жировой стул").
 диагностика l Исключение других синдромосходных заболеваний (гастродуоденальные язвы, карциномы желудка и ободочной кишки, хронический антральный гастрит, хронический энтерит и пр. )
диагностика l Исключение других синдромосходных заболеваний (гастродуоденальные язвы, карциномы желудка и ободочной кишки, хронический антральный гастрит, хронический энтерит и пр. )
 диагностика l Выявление внешнесекреторной недостаточности поджелудочной железы: а) общеклинические признаки внешнесекреторной недостаточности ПЖ (полифекалия свыше 400 г в сутки, стеаторея более 9% при содержании в суточном рационе 100 г жиров.
диагностика l Выявление внешнесекреторной недостаточности поджелудочной железы: а) общеклинические признаки внешнесекреторной недостаточности ПЖ (полифекалия свыше 400 г в сутки, стеаторея более 9% при содержании в суточном рационе 100 г жиров.
 диагностика l l б) лабораторные тесты: - секретин-панкреазиминовый тест (церулиновый); - ПАБК-тест (бентираминовый): оценка результатов нагрузки 0, 5 г трипситида парааминобензойной кислоты (бентирамин). Мочу собирают на протяжении 6 час. Патологическим результат считают в том случае, если менее 50% бентирамина выделилось с мочой; - Лунд-тест. Его выполняют путем нагрузки пищевой смесью (15 г оливкового масла, 15 г молочного порошка, 45 г глюкозы, 15 мл фруктового сиропа, до 300 мл дистиллированной воды). Результаты исследования панкреатического секрета в Лунд-тесте близки к результатам секретин-панкреозиминового теста.
диагностика l l б) лабораторные тесты: - секретин-панкреазиминовый тест (церулиновый); - ПАБК-тест (бентираминовый): оценка результатов нагрузки 0, 5 г трипситида парааминобензойной кислоты (бентирамин). Мочу собирают на протяжении 6 час. Патологическим результат считают в том случае, если менее 50% бентирамина выделилось с мочой; - Лунд-тест. Его выполняют путем нагрузки пищевой смесью (15 г оливкового масла, 15 г молочного порошка, 45 г глюкозы, 15 мл фруктового сиропа, до 300 мл дистиллированной воды). Результаты исследования панкреатического секрета в Лунд-тесте близки к результатам секретин-панкреозиминового теста.
 диагностика l l Определение активности патологического процесса в ПЖ: а) амилазный тест - эффективность исследования амилазы зависит от времени забора исследуемого материала по отношению к обострению процесса. Существует модель динамики амилазы в сыворотке и моче. Уровень и результаты зависят от того, когда проведено исследование. Результаты могут быть несходными с моделью в случае осложнений, а также в случае вирусных панкреатитов;
диагностика l l Определение активности патологического процесса в ПЖ: а) амилазный тест - эффективность исследования амилазы зависит от времени забора исследуемого материала по отношению к обострению процесса. Существует модель динамики амилазы в сыворотке и моче. Уровень и результаты зависят от того, когда проведено исследование. Результаты могут быть несходными с моделью в случае осложнений, а также в случае вирусных панкреатитов;
 диагностика l б) липазный тест - обладает преимуществом перед амилазным, потому что имеет другую динамику выделения и по сравнению с амилазным тестом его диагностическая значимость является более продолжительной; в) эластазный тест (иммуноферментный метод). Его основное достоинство заключается в том, что гиперферментемия сохраняется дольше, чем при изучении амилазы и липазы.
диагностика l б) липазный тест - обладает преимуществом перед амилазным, потому что имеет другую динамику выделения и по сравнению с амилазным тестом его диагностическая значимость является более продолжительной; в) эластазный тест (иммуноферментный метод). Его основное достоинство заключается в том, что гиперферментемия сохраняется дольше, чем при изучении амилазы и липазы.
 диагностика l l Копрограмма: повышенное содержание в испражнениях нейтрального жира и мыл при малом содержании жирных кислот повышенное содержание в каловых массах мышечных волокон с сохраненным поперечнополосатым рисунком и острыми концами
диагностика l l Копрограмма: повышенное содержание в испражнениях нейтрального жира и мыл при малом содержании жирных кислот повышенное содержание в каловых массах мышечных волокон с сохраненным поперечнополосатым рисунком и острыми концами
 диагностика l l Диагностически ценным является определение ДИСТАЗЫ мочи. Это объясняется прежде всего тем, что из двух основных форм амилазы (панкреатической и слюнной) в крови часто преобладает слюнная. В то же время из-за более крупных размеров ее молекулы эта разновидность фермента с большим трудом проходит через почечный барьер, поэтому в моче преобладает панкреатическая амилаза
диагностика l l Диагностически ценным является определение ДИСТАЗЫ мочи. Это объясняется прежде всего тем, что из двух основных форм амилазы (панкреатической и слюнной) в крови часто преобладает слюнная. В то же время из-за более крупных размеров ее молекулы эта разновидность фермента с большим трудом проходит через почечный барьер, поэтому в моче преобладает панкреатическая амилаза
 диагностика l Среди многочисленных способов оценки внутрисекреторной функции поджелудочной железы и ее нарушений, наиболее информативными и доступными являются следующие: определение сахара в крови и моче, как исходного, так и после функциональной нагрузки глюкозой (глюкозотолерантный тест).
диагностика l Среди многочисленных способов оценки внутрисекреторной функции поджелудочной железы и ее нарушений, наиболее информативными и доступными являются следующие: определение сахара в крови и моче, как исходного, так и после функциональной нагрузки глюкозой (глюкозотолерантный тест).
 диагностика Инструментальная диагностика изменений поджелудочной железы: l а) обзорная рентгенография (кальцинаты) l б) ультразвуковое исследование. l в) компьютерная томография. l г) эндоскопическая ультрасонография.
диагностика Инструментальная диагностика изменений поджелудочной железы: l а) обзорная рентгенография (кальцинаты) l б) ультразвуковое исследование. l в) компьютерная томография. l г) эндоскопическая ультрасонография.
 Рентгеновское исследование желудка и двенадцатиперстной кишки не является приоритетным при обследовании пациента с подозрением на опухоль билеопанкреатодуоденальной зоны, но может в ряде случаев, дополнить общую клинико-диагностическую картину.
Рентгеновское исследование желудка и двенадцатиперстной кишки не является приоритетным при обследовании пациента с подозрением на опухоль билеопанкреатодуоденальной зоны, но может в ряде случаев, дополнить общую клинико-диагностическую картину.
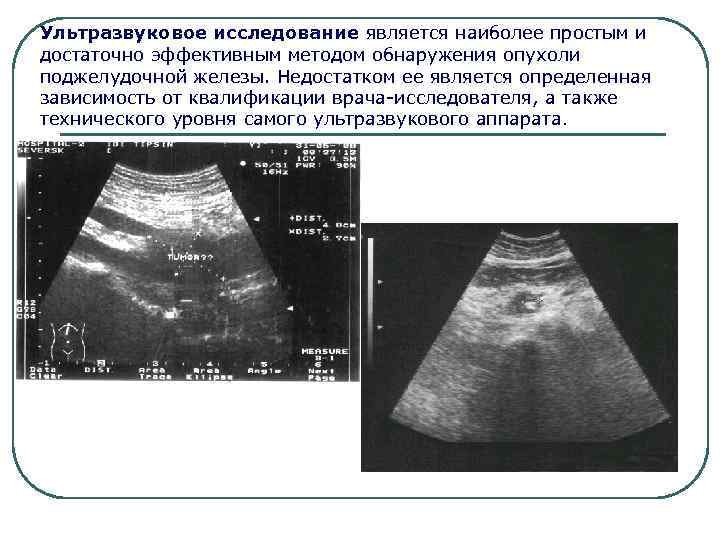 Ультразвуковое исследование является наиболее простым и достаточно эффективным методом обнаружения опухоли поджелудочной железы. Недостатком ее является определенная зависимость от квалификации врача-исследователя, а также технического уровня самого ультразвукового аппарата.
Ультразвуковое исследование является наиболее простым и достаточно эффективным методом обнаружения опухоли поджелудочной железы. Недостатком ее является определенная зависимость от квалификации врача-исследователя, а также технического уровня самого ультразвукового аппарата.
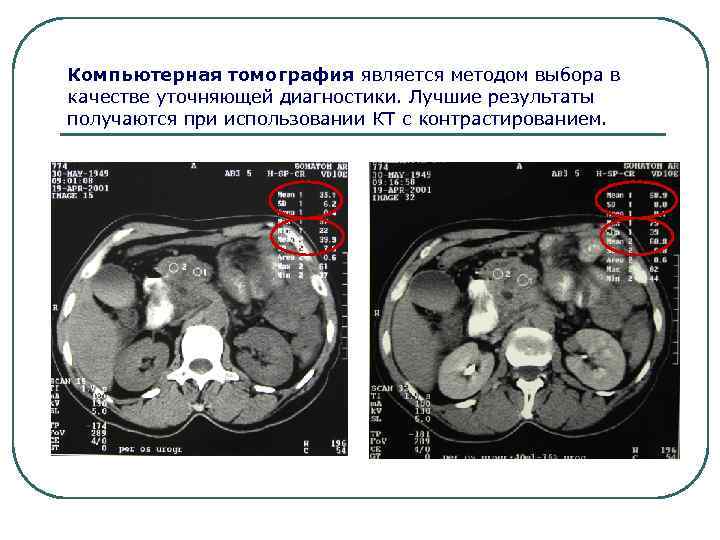 Компьютерная томография является методом выбора в качестве уточняющей диагностики. Лучшие результаты получаются при использовании КТ с контрастированием.
Компьютерная томография является методом выбора в качестве уточняющей диагностики. Лучшие результаты получаются при использовании КТ с контрастированием.
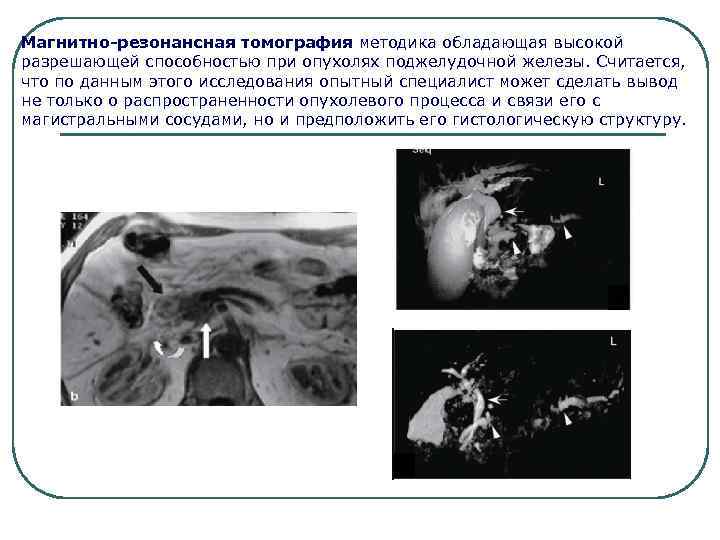 Магнитно-резонансная томография методика обладающая высокой разрешающей способностью при опухолях поджелудочной железы. Считается, что по данным этого исследования опытный специалист может сделать вывод не только о распространенности опухолевого процесса и связи его с магистральными сосудами, но и предположить его гистологическую структуру.
Магнитно-резонансная томография методика обладающая высокой разрешающей способностью при опухолях поджелудочной железы. Считается, что по данным этого исследования опытный специалист может сделать вывод не только о распространенности опухолевого процесса и связи его с магистральными сосудами, но и предположить его гистологическую структуру.
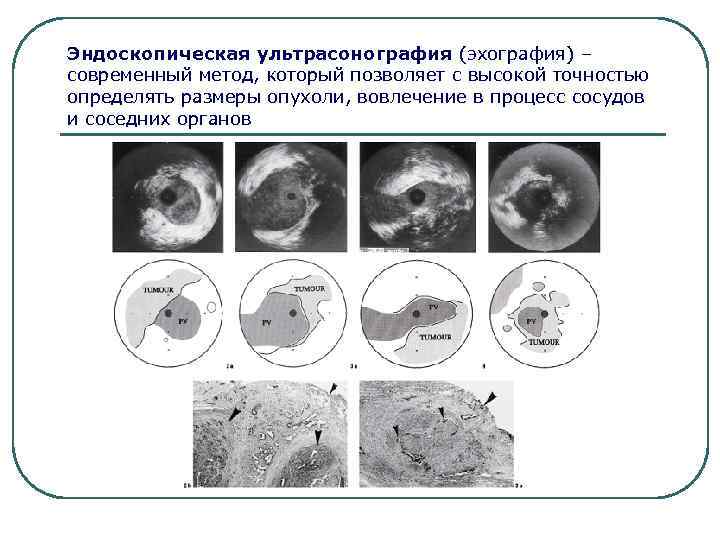 Эндоскопическая ультрасонография (эхография) – современный метод, который позволяет с высокой точностью определять размеры опухоли, вовлечение в процесс сосудов и соседних органов
Эндоскопическая ультрасонография (эхография) – современный метод, который позволяет с высокой точностью определять размеры опухоли, вовлечение в процесс сосудов и соседних органов
 диагностика l l Выявление изменений зоны большого дуоденального сосочка и крупных желчных протоков: а) гастродуоденоскопия с осмотром зоны большого сосочка двенадцатиперстной кишки (средняя треть нисходящей ветви двенадцатиперстной кишки); б) внутривенная холангиография, которая в отличие от УЗИ дает информацию о всем протоке; в) радионуклидная холецистография.
диагностика l l Выявление изменений зоны большого дуоденального сосочка и крупных желчных протоков: а) гастродуоденоскопия с осмотром зоны большого сосочка двенадцатиперстной кишки (средняя треть нисходящей ветви двенадцатиперстной кишки); б) внутривенная холангиография, которая в отличие от УЗИ дает информацию о всем протоке; в) радионуклидная холецистография.
 диагностика l l l Выявление изменений в главном панкреатическом протоке: а) ретроградная и чрескожная пакреатохолангиография (возможно с предварительным забором панкреатического сока для ферментного и морфологического исследования); б) эндоскопический осмотр протока.
диагностика l l l Выявление изменений в главном панкреатическом протоке: а) ретроградная и чрескожная пакреатохолангиография (возможно с предварительным забором панкреатического сока для ферментного и морфологического исследования); б) эндоскопический осмотр протока.
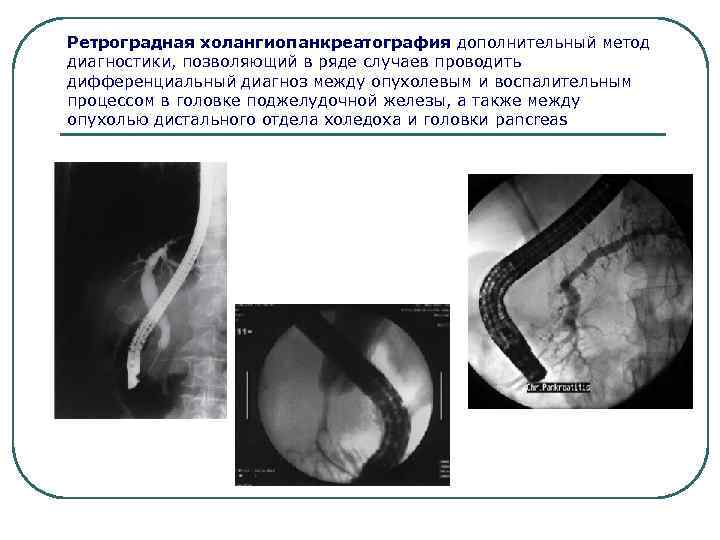 Ретроградная холангиопанкреатография дополнительный метод диагностики, позволяющий в ряде случаев проводить дифференциальный диагноз между опухолевым и воспалительным процессом в головке поджелудочной железы, а также между опухолью дистального отдела холедоха и головки pancreas
Ретроградная холангиопанкреатография дополнительный метод диагностики, позволяющий в ряде случаев проводить дифференциальный диагноз между опухолевым и воспалительным процессом в головке поджелудочной железы, а также между опухолью дистального отдела холедоха и головки pancreas
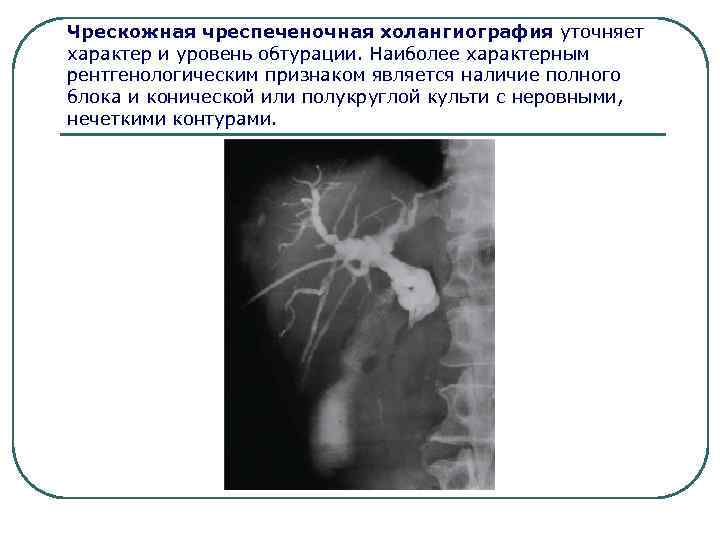 Чрескожная чреспеченочная холангиография уточняет характер и уровень обтурации. Наиболее характерным рентгенологическим признаком является наличие полного блока и конической или полукруглой культи с неровными, нечеткими контурами.
Чрескожная чреспеченочная холангиография уточняет характер и уровень обтурации. Наиболее характерным рентгенологическим признаком является наличие полного блока и конической или полукруглой культи с неровными, нечеткими контурами.
 диагностика l l l Выявление опухолевых форм поражения ПЖ (в т. ч. и трансформации ХП в карциному поджелудочной железы): а) исследование маркеров опухолей (СА 19/9, КЭА) в качестве косвенного критерия в пользу предполагаемой опухоли; б) прицельная биопсия (тонкоигольная, лапароскопическая, лапаротомическая).
диагностика l l l Выявление опухолевых форм поражения ПЖ (в т. ч. и трансформации ХП в карциному поджелудочной железы): а) исследование маркеров опухолей (СА 19/9, КЭА) в качестве косвенного критерия в пользу предполагаемой опухоли; б) прицельная биопсия (тонкоигольная, лапароскопическая, лапаротомическая).
 Диагноз хронического панкреатита может быть установлен в следующих случаях: l l при наличии рентгенологических симптомов панкреолитиаза; при обнаружении стеноза интрапанкреатической части холедоха; при повторном обнаружении гиперамилаземии при болевых приступах; при значительном нарушении внешней панкреатической секреции по данным секретин-панкреозиминового теста;
Диагноз хронического панкреатита может быть установлен в следующих случаях: l l при наличии рентгенологических симптомов панкреолитиаза; при обнаружении стеноза интрапанкреатической части холедоха; при повторном обнаружении гиперамилаземии при болевых приступах; при значительном нарушении внешней панкреатической секреции по данным секретин-панкреозиминового теста;
 Диагноз хронического панкреатита может быть установлен в следующих случаях: l l при выявлении псевдокист после завершения приступа; при возникновении выпота в плеврально полости, когда в пунктате определяется повышенное содержание панкреатических ферментов.
Диагноз хронического панкреатита может быть установлен в следующих случаях: l l при выявлении псевдокист после завершения приступа; при возникновении выпота в плеврально полости, когда в пунктате определяется повышенное содержание панкреатических ферментов.
 Показания к операции: l l l наличие механической желтухи (псевдотуморозный панкреатит); постоянный и сильный болевой синдром, не поддающийся терапевтическому воздействию; патология желчных путей (холелитиаз, папиллит);
Показания к операции: l l l наличие механической желтухи (псевдотуморозный панкреатит); постоянный и сильный болевой синдром, не поддающийся терапевтическому воздействию; патология желчных путей (холелитиаз, папиллит);
 Показания к операции: l l l изменения в протоках поджелудочной железы препятствующие оттоку секрета (рубцовые стенозы, деформации, панкреатолитиаз, полипы, сдавление псевдокистой и др. ); присоединение осложнений (псевдокисты не уменьшаются и не исчезают в течение определенного времени, дуоденостаз); подозрение на рак поджелудочной железы, если не удается его достоверно исключить.
Показания к операции: l l l изменения в протоках поджелудочной железы препятствующие оттоку секрета (рубцовые стенозы, деформации, панкреатолитиаз, полипы, сдавление псевдокистой и др. ); присоединение осложнений (псевдокисты не уменьшаются и не исчезают в течение определенного времени, дуоденостаз); подозрение на рак поджелудочной железы, если не удается его достоверно исключить.
 Виды операций l удаление пораженной части железы при необратимых воспалительных, дегенеративных и фиброзных изменениях паренхимы и/или протоковой системы (резекция хвоста и тела поджелудочной железы, субтотальная и тотальная панкреатэктомия).
Виды операций l удаление пораженной части железы при необратимых воспалительных, дегенеративных и фиброзных изменениях паренхимы и/или протоковой системы (резекция хвоста и тела поджелудочной железы, субтотальная и тотальная панкреатэктомия).
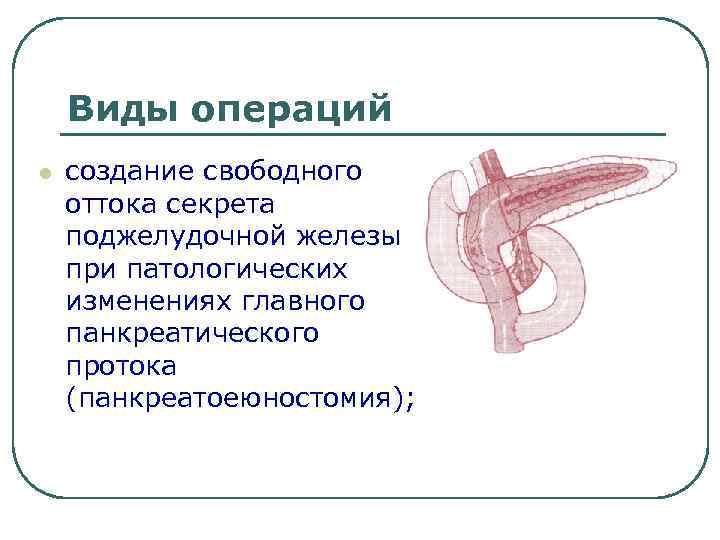 Виды операций l создание свободного оттока секрета поджелудочной железы при патологических изменениях главного панкреатического протока (панкреатоеюностомия);
Виды операций l создание свободного оттока секрета поджелудочной железы при патологических изменениях главного панкреатического протока (панкреатоеюностомия);
 Виды операций l корригирующие операции на органах смежных с поджелудочной железой (холецистэктомия, холедоходуодено- и холедохоеюноанастомозы, операции при дуоденостазе, иссечение дивертикула и др. );
Виды операций l корригирующие операции на органах смежных с поджелудочной железой (холецистэктомия, холедоходуодено- и холедохоеюноанастомозы, операции при дуоденостазе, иссечение дивертикула и др. );
 Виды операций l вмешательства для устранения местных осложнений панкреатита (наружное дренирование кист, иссечение кист, внутренне дренирование кист, секвестэктомия и др. );
Виды операций l вмешательства для устранения местных осложнений панкреатита (наружное дренирование кист, иссечение кист, внутренне дренирование кист, секвестэктомия и др. );
 Виды операций l l Вмешательства на вегетативной нервной системе для снятия болевого синдрома (левая спланхникэктомия, симпатэктомия, криодеструкция); Эти операции практически оставлены в связи с их низкой эффективностью. Ограниченное применение денервирующие вмешательства находят для уменьшения болевого синдрома у больных с опухолями поджелудочной железы IV стадии.
Виды операций l l Вмешательства на вегетативной нервной системе для снятия болевого синдрома (левая спланхникэктомия, симпатэктомия, криодеструкция); Эти операции практически оставлены в связи с их низкой эффективностью. Ограниченное применение денервирующие вмешательства находят для уменьшения болевого синдрома у больных с опухолями поджелудочной железы IV стадии.
 Виды операций l аутотрансплантация поджелудочной железы с хроническим панкреатитом; резецируют 95% железы и трансплантируют хвост и тело железы под кожу паховой области. Сосуды поджелудочной железы соединили с феморальными сосудами.
Виды операций l аутотрансплантация поджелудочной железы с хроническим панкреатитом; резецируют 95% железы и трансплантируют хвост и тело железы под кожу паховой области. Сосуды поджелудочной железы соединили с феморальными сосудами.
 Спасибо за внимание!
Спасибо за внимание!


