81139779_hll_4_kurs_umk.pptx
- Количество слайдов: 40
 Хронический лимфолейкоз (lympholeucosis chronica) (этиология, патогенез, клиника, диагностика, подходы к лечению) лекция для студентов IVкурса
Хронический лимфолейкоз (lympholeucosis chronica) (этиология, патогенез, клиника, диагностика, подходы к лечению) лекция для студентов IVкурса
 определение: Хронический лимфолейкоз (ХЛЛ) -доброкачественная опухоль кроветворной ткани, субстратом которой являются преимущественно зрелые функционально неполноценные лимфоциты. Клинически болезнь проявляется лимфоидным лейкоцитозом в периферической крови, диффузной лимфоцитарной пролиферацией в костном мозге, увеличением лимфатических узлов, печени и селезенки.
определение: Хронический лимфолейкоз (ХЛЛ) -доброкачественная опухоль кроветворной ткани, субстратом которой являются преимущественно зрелые функционально неполноценные лимфоциты. Клинически болезнь проявляется лимфоидным лейкоцитозом в периферической крови, диффузной лимфоцитарной пролиферацией в костном мозге, увеличением лимфатических узлов, печени и селезенки.
 Изменения в общем анализе крови при ХЛЛ: Показатель крови: норма ХЛЛ Лейкоциты (L) 4, 0 -9, 0 х109/л 10, 0 -100 х109/л и > L-формула: эозинофилы 0, 5 -5% базофилы 0 -1% нейтрофилы (п+с) 48 -78% моноциты 3 -11% лимфоциты 19 -37% 40 -100%
Изменения в общем анализе крови при ХЛЛ: Показатель крови: норма ХЛЛ Лейкоциты (L) 4, 0 -9, 0 х109/л 10, 0 -100 х109/л и > L-формула: эозинофилы 0, 5 -5% базофилы 0 -1% нейтрофилы (п+с) 48 -78% моноциты 3 -11% лимфоциты 19 -37% 40 -100%
 эпидемиология: • ХЛЛ – самый распространенный лейкоз в странах Европы и Северной Америки (30% всех лейкозов) • Заболеваемость 3 -3, 5 на 100 тыс населения в год • 70% больных имеют возраст от 50 до 70 лет (в среднем 55 лет) • Мужчины болеют чаще женщин (2: 1)
эпидемиология: • ХЛЛ – самый распространенный лейкоз в странах Европы и Северной Америки (30% всех лейкозов) • Заболеваемость 3 -3, 5 на 100 тыс населения в год • 70% больных имеют возраст от 50 до 70 лет (в среднем 55 лет) • Мужчины болеют чаще женщин (2: 1)
 этиология: ХЛЛ относится к полиэтиологичным заболеваниями, доказана роль нескольких факторов: • самая частая форма лейкоза у кровных родственник (наследование по горизон-тали и вертикали) • Мутагенные факторы (радиация, химические • реагены), онковирусы (вирус Эпштейна -Барр) • - сверхэкспресиия гена bcl-2 – блок апоптоза (программированной клеточной смерти) • Мутация гена основного онкосупрессорного белка – р53 сопровождается ростом агрессивности ХЛЛ
этиология: ХЛЛ относится к полиэтиологичным заболеваниями, доказана роль нескольких факторов: • самая частая форма лейкоза у кровных родственник (наследование по горизон-тали и вертикали) • Мутагенные факторы (радиация, химические • реагены), онковирусы (вирус Эпштейна -Барр) • - сверхэкспресиия гена bcl-2 – блок апоптоза (программированной клеточной смерти) • Мутация гена основного онкосупрессорного белка – р53 сопровождается ростом агрессивности ХЛЛ
 • • • патогенез: поражается полипотентная стволовая кроветворная клетка опухолевая программа реализуется в лимфоидных предшественниках клон опухолевых клеток обладает низкой митотической активностью (делится 1% клеток опухоли) в опухолевых клетках заблокирован апоптоз при ХЛЛ идет накопление долгоживущих опухолевых лимфоцитов в тканях и крови Аналогом опухолевых клеток являются зрелые В -лимфоциты (95 -98%) или Т-лимфоциты (2 -5%)
• • • патогенез: поражается полипотентная стволовая кроветворная клетка опухолевая программа реализуется в лимфоидных предшественниках клон опухолевых клеток обладает низкой митотической активностью (делится 1% клеток опухоли) в опухолевых клетках заблокирован апоптоз при ХЛЛ идет накопление долгоживущих опухолевых лимфоцитов в тканях и крови Аналогом опухолевых клеток являются зрелые В -лимфоциты (95 -98%) или Т-лимфоциты (2 -5%)
 Современные данные по патогенезу ХЛЛ • Основной генетический фактор: - изменение кариотипа в клетках опухоли обнаруживается у 90% больных (наиболее часто: - делеция длинного плеча 13 хромосомы (13 q-) (55%) - делеция длинного плеча 11 хромосомы (18%));
Современные данные по патогенезу ХЛЛ • Основной генетический фактор: - изменение кариотипа в клетках опухоли обнаруживается у 90% больных (наиболее часто: - делеция длинного плеча 13 хромосомы (13 q-) (55%) - делеция длинного плеча 11 хромосомы (18%));
 • При ХЛЛ наиболее частое генетическое событие – укорочение (делеция) длинного плеча 13 хромосомы. • В результате теряется интронный (некодирующий белок) фрагмент содержащий 2 шпилечные области, в которых закодированы 2 регуляторные микро. РНК последовательности – микро. РНК-15 и микро. РНК-16. • Их потеря приводит к избыточной наработке антиапоптотического белка BCL-2, что и приводит к ХЛЛ.
• При ХЛЛ наиболее частое генетическое событие – укорочение (делеция) длинного плеча 13 хромосомы. • В результате теряется интронный (некодирующий белок) фрагмент содержащий 2 шпилечные области, в которых закодированы 2 регуляторные микро. РНК последовательности – микро. РНК-15 и микро. РНК-16. • Их потеря приводит к избыточной наработке антиапоптотического белка BCL-2, что и приводит к ХЛЛ.
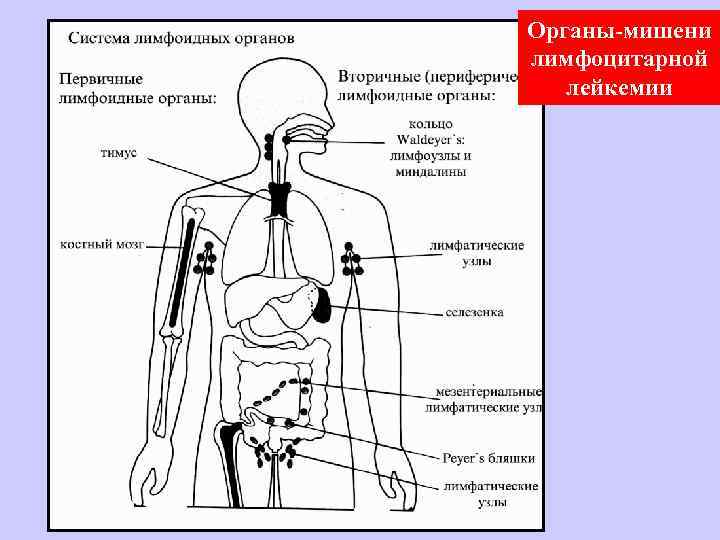 Органы-мишени лимфоцитарной лейкемии
Органы-мишени лимфоцитарной лейкемии
 Критерии диагноза (международное рабочее совещания по ХЛЛ 1989 г) • 1 признак: увеличение абсолютного числа лимфоцитов крови более 10 х109/л; • 2 признак: обнаружение в пунктате костного мозга более 30% лимфоцитов; • 3 признак: иммунологическое подтверждение что все эти клетки принадлежат к одному клону
Критерии диагноза (международное рабочее совещания по ХЛЛ 1989 г) • 1 признак: увеличение абсолютного числа лимфоцитов крови более 10 х109/л; • 2 признак: обнаружение в пунктате костного мозга более 30% лимфоцитов; • 3 признак: иммунологическое подтверждение что все эти клетки принадлежат к одному клону
 анамнез: • Особенности анамнеза при ХЛЛ: • - пожилой возраст пациента • - длительное бессимптомное течение заболевания • - выявление изменений в общем анализе крови «в виде случайной находки» • - неспецифические жалобы: постепенное похудание, потливость, снижение работоспособности • - позднее обнаружение увеличенных лимфоузлов (они не беспокоят пациента)
анамнез: • Особенности анамнеза при ХЛЛ: • - пожилой возраст пациента • - длительное бессимптомное течение заболевания • - выявление изменений в общем анализе крови «в виде случайной находки» • - неспецифические жалобы: постепенное похудание, потливость, снижение работоспособности • - позднее обнаружение увеличенных лимфоузлов (они не беспокоят пациента)
 анамнез: • при УЗИ органов брюшной полости или пальпации – «случайное» обнаружение увеличения селезенки • медленная динамика симптомов • поздняя диагностика, связанная с возникновением осложнений ХЛЛ (аутоиммунные цитопении – гемолитическая анемия, тромбоцитопения) • проявления вторичного иммунодефицита: частые бактериальные, грибковые или вирусные (herpes zoster) инфекции
анамнез: • при УЗИ органов брюшной полости или пальпации – «случайное» обнаружение увеличения селезенки • медленная динамика симптомов • поздняя диагностика, связанная с возникновением осложнений ХЛЛ (аутоиммунные цитопении – гемолитическая анемия, тромбоцитопения) • проявления вторичного иммунодефицита: частые бактериальные, грибковые или вирусные (herpes zoster) инфекции
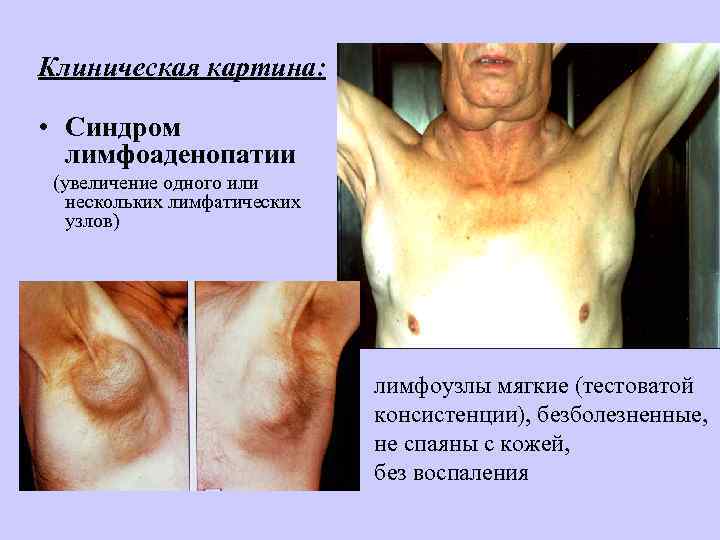 Клиническая картина: • Синдром лимфоаденопатии (увеличение одного или нескольких лимфатических узлов) лимфоузлы мягкие (тестоватой консистенции), безболезненные, не спаяны с кожей, без воспаления
Клиническая картина: • Синдром лимфоаденопатии (увеличение одного или нескольких лимфатических узлов) лимфоузлы мягкие (тестоватой консистенции), безболезненные, не спаяны с кожей, без воспаления
 Пропедевтические особенности симптомов: • Начало процесса с одной или нескольких групп лимфоузлов, затем – генерализованное увеличение всех групп. • Лимфоузлы чаще тестоватой или мягкоэластичной консистенции, безболезненные. • Размеры от 1, 5 до 4 -5 см. • Подвижные, не спаяны с кожей без признаков воспаления, без склонности к распаду, без образования свищей. • Опухоль ограничена лимфоузлом, не прорастает в кожу и внутренние органы.
Пропедевтические особенности симптомов: • Начало процесса с одной или нескольких групп лимфоузлов, затем – генерализованное увеличение всех групп. • Лимфоузлы чаще тестоватой или мягкоэластичной консистенции, безболезненные. • Размеры от 1, 5 до 4 -5 см. • Подвижные, не спаяны с кожей без признаков воспаления, без склонности к распаду, без образования свищей. • Опухоль ограничена лимфоузлом, не прорастает в кожу и внутренние органы.
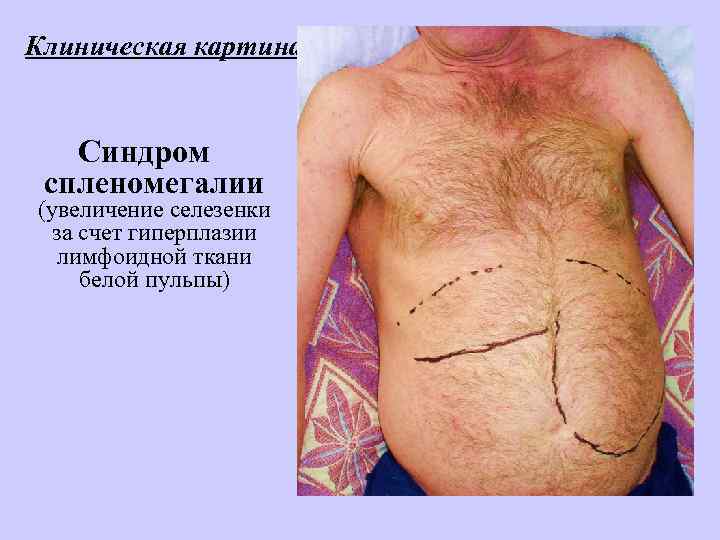 Клиническая картина: Синдром спленомегалии (увеличение селезенки за счет гиперплазии лимфоидной ткани белой пульпы)
Клиническая картина: Синдром спленомегалии (увеличение селезенки за счет гиперплазии лимфоидной ткани белой пульпы)
 Пропедевтические особенности симптомов: • При пальпации увеличенная селезенка как правило безболезненная. • При длительном анамнезе – плотная или плотно-эластическая. • Может выявляеться массивная спленомегалия (до пупочного кольца и входа в малый таз). • Изредка могут развиваться инфаркты селезенки (тогда при пальпации – резкая болезненность – явления периспленита). • Нередко сопровождается гепатомегалией.
Пропедевтические особенности симптомов: • При пальпации увеличенная селезенка как правило безболезненная. • При длительном анамнезе – плотная или плотно-эластическая. • Может выявляеться массивная спленомегалия (до пупочного кольца и входа в малый таз). • Изредка могут развиваться инфаркты селезенки (тогда при пальпации – резкая болезненность – явления периспленита). • Нередко сопровождается гепатомегалией.
 Клиническая картина: Синдром опухолевой интоксикации: - слабость, - проливные ночные поты, - выраженное похудание на 10 - 15 кг за 1 - 1, 5 года, - эпизоды лихорадки более 38 С, - покраснение, сухость кожи и зуд (лейкемическая лимфодермия), инфильтрации на месте повреждений кожи (укусы комаров и др. )
Клиническая картина: Синдром опухолевой интоксикации: - слабость, - проливные ночные поты, - выраженное похудание на 10 - 15 кг за 1 - 1, 5 года, - эпизоды лихорадки более 38 С, - покраснение, сухость кожи и зуд (лейкемическая лимфодермия), инфильтрации на месте повреждений кожи (укусы комаров и др. )
 Клиническая картина осложнений ХЛЛ: • 1. инфекционный синдром; • 2. желтуха – гемолиз эритроцитов (в биохимическом анализе крови - непрямая гипербилирубинемия); • 3. общеанемический синдром (бледность, головокружение и др. ); • 4. геморрагический синдром – петехиальносинячковый тип кровоточивости (тромбоцитопения) и тромбогеморрагический синдром; • 5. нарушение питания - истощение – кахексия.
Клиническая картина осложнений ХЛЛ: • 1. инфекционный синдром; • 2. желтуха – гемолиз эритроцитов (в биохимическом анализе крови - непрямая гипербилирубинемия); • 3. общеанемический синдром (бледность, головокружение и др. ); • 4. геморрагический синдром – петехиальносинячковый тип кровоточивости (тромбоцитопения) и тромбогеморрагический синдром; • 5. нарушение питания - истощение – кахексия.
 осложнения ХЛЛ: 1. Инфекционные (76% больных): - бактериальные (пневмонии, пиелонефриты, поражения кожи и др. ); - грибковые (кандидозы и др. ; - вирусные (герпес zoster, simplex и др. ) 2. Аутоиммунные (10 -25%): - аутоиммунная гемолитическая анемия, - аутоиммунная тромбоцитопения, - парциальная красноклеточная аплазия (ауто. АТ против ранних клеток эритрона);
осложнения ХЛЛ: 1. Инфекционные (76% больных): - бактериальные (пневмонии, пиелонефриты, поражения кожи и др. ); - грибковые (кандидозы и др. ; - вирусные (герпес zoster, simplex и др. ) 2. Аутоиммунные (10 -25%): - аутоиммунная гемолитическая анемия, - аутоиммунная тромбоцитопения, - парциальная красноклеточная аплазия (ауто. АТ против ранних клеток эритрона);
 3. Вторичные опухоли (2 -5%): - опухоли кожи (базалиомы и др. ), - солидные раки; 4. «Смена клона» - трансформация в крупноклеточную лимфому (лимфосаркому) синдром Рихтера (<1%)
3. Вторичные опухоли (2 -5%): - опухоли кожи (базалиомы и др. ), - солидные раки; 4. «Смена клона» - трансформация в крупноклеточную лимфому (лимфосаркому) синдром Рихтера (<1%)
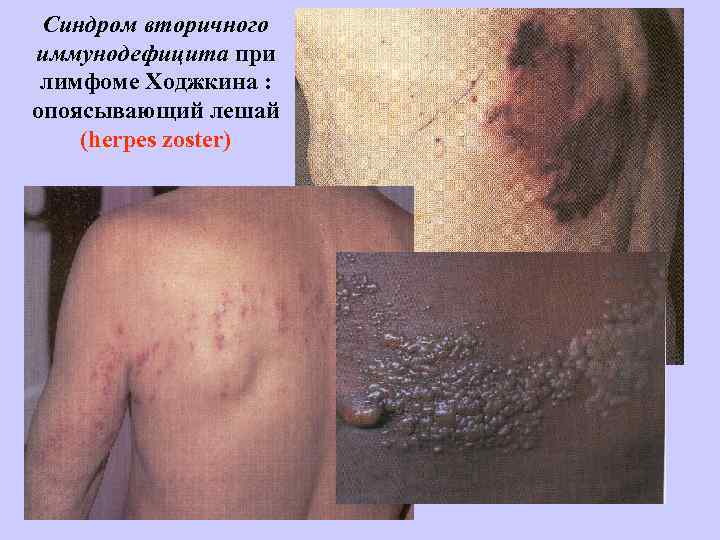 Синдром вторичного иммунодефицита при лимфоме Ходжкина : опоясывающий лешай (herpes zoster)
Синдром вторичного иммунодефицита при лимфоме Ходжкина : опоясывающий лешай (herpes zoster)
 диагностика ХЛЛ: Изменения в общем анализе крови – гематологический синдром Показатель крови: норма ХЛЛ Лейкоциты (L) 4, 0 -9, 0 х109/л 10, 0 -100 х109/л и > L-формула: эозинофилы 0, 5 -5% базофилы 0 -1% нейтрофилы (п+с) 48 -78% моноциты 3 -11% лимфоциты 19 -37% 40 -100% остатки ядер опухо- тени Боткина-Гумпрехта левых лимфоцитов
диагностика ХЛЛ: Изменения в общем анализе крови – гематологический синдром Показатель крови: норма ХЛЛ Лейкоциты (L) 4, 0 -9, 0 х109/л 10, 0 -100 х109/л и > L-формула: эозинофилы 0, 5 -5% базофилы 0 -1% нейтрофилы (п+с) 48 -78% моноциты 3 -11% лимфоциты 19 -37% 40 -100% остатки ядер опухо- тени Боткина-Гумпрехта левых лимфоцитов
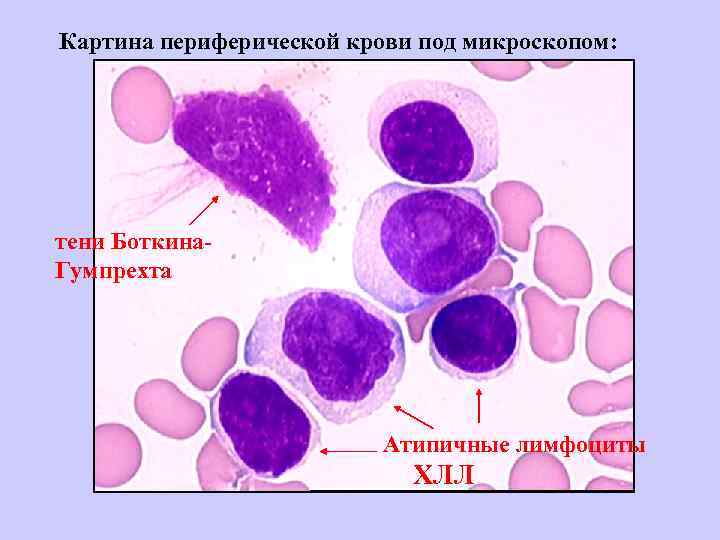 Картина периферической крови под микроскопом: тени Боткина. Гумпрехта Атипичные лимфоциты ХЛЛ
Картина периферической крови под микроскопом: тени Боткина. Гумпрехта Атипичные лимфоциты ХЛЛ
 диагностика: • Общий анализ крови при ХЛЛ, осложненном аутоиммунной гемолитической анемией: Показатель крови: норма ХЛЛ Эритроциты(м/ж) 3, 9 -5, 0 х1012/л ниже 3 х1012/л Гемоглобин (м/ж) 120 -160 г/л ниже 110 гл Цветовой показатель 0, 85 -1, 05 Ретикулоциты 0, 5 -1% более 10% Лейкоциты (L) 4, 0 -9, 0 х109/л 10, 0 -100 х109/л и более лимфоциты 19 -37% 40 -100% остатки ядер опухо- тени Боткина-Гумпрехта левых лимфоцитов
диагностика: • Общий анализ крови при ХЛЛ, осложненном аутоиммунной гемолитической анемией: Показатель крови: норма ХЛЛ Эритроциты(м/ж) 3, 9 -5, 0 х1012/л ниже 3 х1012/л Гемоглобин (м/ж) 120 -160 г/л ниже 110 гл Цветовой показатель 0, 85 -1, 05 Ретикулоциты 0, 5 -1% более 10% Лейкоциты (L) 4, 0 -9, 0 х109/л 10, 0 -100 х109/л и более лимфоциты 19 -37% 40 -100% остатки ядер опухо- тени Боткина-Гумпрехта левых лимфоцитов
 диагностика: • Общий анализ крови при ХЛЛ, осложненном аутоиммунной тромбоцитопенической пурпурой (симптомокомплекс Вельгофа): Показатель крови: норма ХЛЛ Тромбоциты 180 -400 х109/л менее 100 х109/л Лейкоциты (L) 4, 0 -9, 0 х109/л 10, 0 -100 х109/л и более лимфоциты 19 -37% 40 -100% остатки ядер опухо- тени Боткина-Гумпрехта левых лимфоцитов
диагностика: • Общий анализ крови при ХЛЛ, осложненном аутоиммунной тромбоцитопенической пурпурой (симптомокомплекс Вельгофа): Показатель крови: норма ХЛЛ Тромбоциты 180 -400 х109/л менее 100 х109/л Лейкоциты (L) 4, 0 -9, 0 х109/л 10, 0 -100 х109/л и более лимфоциты 19 -37% 40 -100% остатки ядер опухо- тени Боткина-Гумпрехта левых лимфоцитов
 диагностика: Показатели клеточного состава костного мозга – миелограмма: Показатель норма ХЛЛ число лимфоцитов 4, 3 -13, 7 более 30% в костном мозге
диагностика: Показатели клеточного состава костного мозга – миелограмма: Показатель норма ХЛЛ число лимфоцитов 4, 3 -13, 7 более 30% в костном мозге
 диагностика: Нарушения в иммунном статусе 1. гипоγ-глобулинемия 2. Уменьшение всех классов Ig 3. Снижение количества и/или функции нормальных имунных Т-клеток и NKклеток
диагностика: Нарушения в иммунном статусе 1. гипоγ-глобулинемия 2. Уменьшение всех классов Ig 3. Снижение количества и/или функции нормальных имунных Т-клеток и NKклеток
 Иммунофенотип – антигенный паспорт клетки: Иммунофенотип В-клеточного ХЛЛ CD 19+, CD 20+, CD 79 a+, CD 5+, CD 23+. CD 10 -. Возможна экспрессия BCL 2 Иммунофенотип Т-клеточного ХЛЛ CD 2+, CD 3+, CD 5+, CD 7+, CD 4+, CD 8 -/+.
Иммунофенотип – антигенный паспорт клетки: Иммунофенотип В-клеточного ХЛЛ CD 19+, CD 20+, CD 79 a+, CD 5+, CD 23+. CD 10 -. Возможна экспрессия BCL 2 Иммунофенотип Т-клеточного ХЛЛ CD 2+, CD 3+, CD 5+, CD 7+, CD 4+, CD 8 -/+.
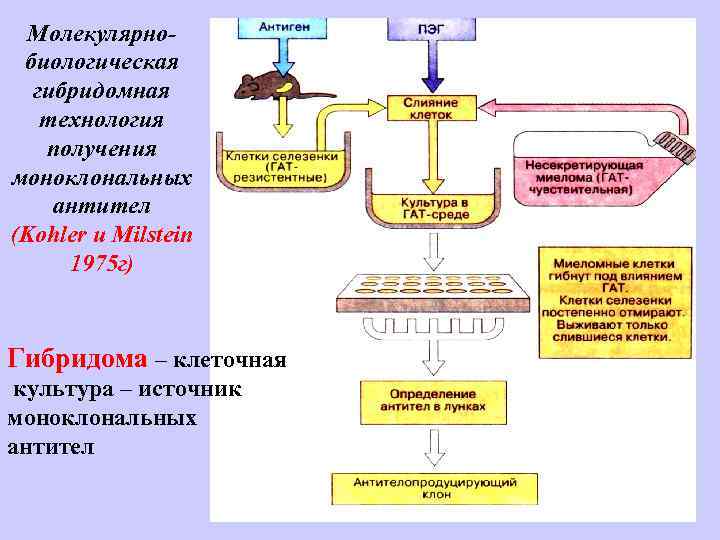 Молекулярнобиологическая гибридомная технология получения моноклональных антител (Kohler и Milstein 1975 г) Гибридома – клеточная культура – источник моноклональных антител
Молекулярнобиологическая гибридомная технология получения моноклональных антител (Kohler и Milstein 1975 г) Гибридома – клеточная культура – источник моноклональных антител
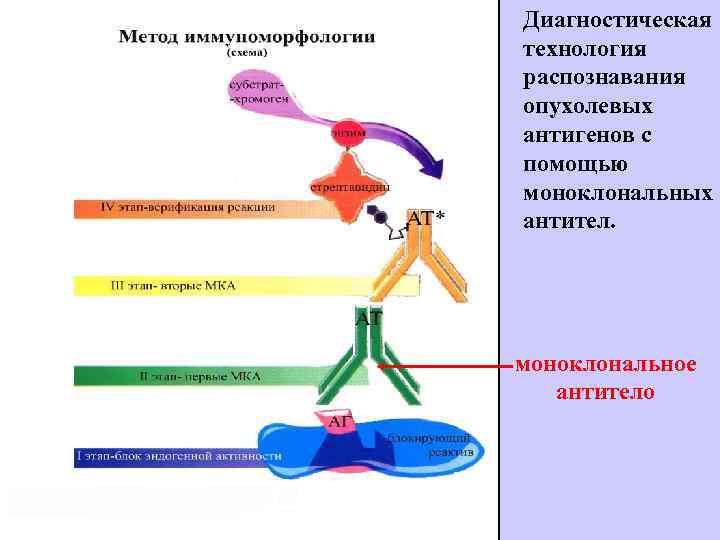 Диагностическая технология распознавания опухолевых антигенов с помощью моноклональных антител. моноклональное антитело
Диагностическая технология распознавания опухолевых антигенов с помощью моноклональных антител. моноклональное антитело
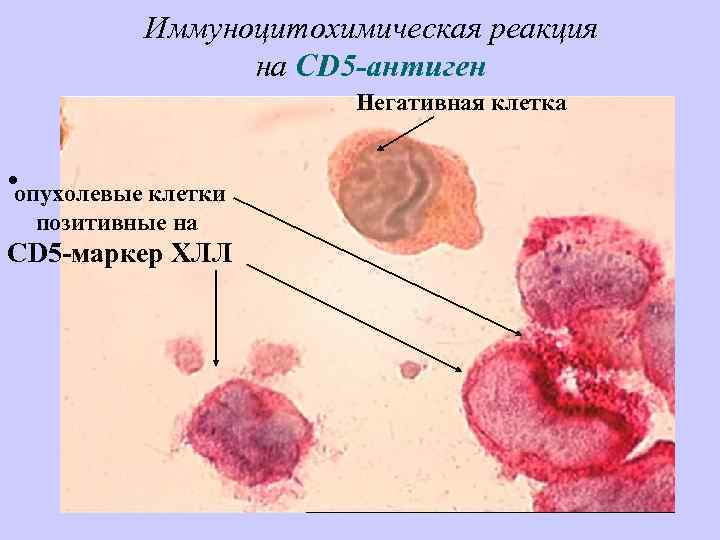 Иммуноцитохимическая реакция на CD 5 -антиген Негативная клетка • опухолевые клетки фото для стендагистиоцит. jpg позитивные на CD 5 -маркер ХЛЛ
Иммуноцитохимическая реакция на CD 5 -антиген Негативная клетка • опухолевые клетки фото для стендагистиоцит. jpg позитивные на CD 5 -маркер ХЛЛ
 ВОЗ-классификация лимфоидных неоплазий (2000 г) В-клеточные опухоли Из предшественников В-клеток: 1. В-лимфобластная лимфома / лейкоз из клеток-предшественников (ОЛЛ) В-клеточные опухоли из периферических (зрелых) клеток 1. В-клеточный хронический лимфоцитарный лейкоз / лимфома из малых лимфоцитов (ХЛЛ) 2. В-клеточный пролимфоцитарный лейкоз 3. Лимфоплазмоцитарная лимфома 4. Селезеночная лимфома маргинальной зоны (+/- ворсинчатые лимфоциты) 5. Волосатоклеточный лейкоз 6. Плазмоклеточная миелома/плазмоцитома 7. Экстранодальная В-клеточная лимфома маргинальной зоны МАLТ-типа 8. Нодальная В-клеточная лимфома маргинальной зоны 9. Фолликулярная лимфома 10. Лимфома из клеток мантийной зоны 11. Диффузная В-крупноклеточная лимфома - медиастинальная диффузная В-крупноклеточная лимфома - лимфома, первично ассоциированная с выпотом 12. Лимфома / лейкоз Беркитта
ВОЗ-классификация лимфоидных неоплазий (2000 г) В-клеточные опухоли Из предшественников В-клеток: 1. В-лимфобластная лимфома / лейкоз из клеток-предшественников (ОЛЛ) В-клеточные опухоли из периферических (зрелых) клеток 1. В-клеточный хронический лимфоцитарный лейкоз / лимфома из малых лимфоцитов (ХЛЛ) 2. В-клеточный пролимфоцитарный лейкоз 3. Лимфоплазмоцитарная лимфома 4. Селезеночная лимфома маргинальной зоны (+/- ворсинчатые лимфоциты) 5. Волосатоклеточный лейкоз 6. Плазмоклеточная миелома/плазмоцитома 7. Экстранодальная В-клеточная лимфома маргинальной зоны МАLТ-типа 8. Нодальная В-клеточная лимфома маргинальной зоны 9. Фолликулярная лимфома 10. Лимфома из клеток мантийной зоны 11. Диффузная В-крупноклеточная лимфома - медиастинальная диффузная В-крупноклеточная лимфома - лимфома, первично ассоциированная с выпотом 12. Лимфома / лейкоз Беркитта
 Т- и NK-клеточные опухоли Из предшественников Т-клеток: 1. Т-лимфобластная лимфома/лейкоз из клеток-предшественников (острый лимфобластный лейкоз из Т-клеток предшественников) Т-клеточные лимфомы из периферических (зрелых) клеток: 1. Т-клеточный лимфоцитарный лейкоз. 2. Т-клеточный крупногранулярный лимфоцитарный лейкоз 3. Агрессивный НК-клеточный лейкоз 4. Т-клеточная лимфома / лейкоз взрослых (НТLV 1+) 5. Экстранодальная НК/Т-клеточная лимфома, назальный тип 6. Т-клеточная лимфома, ассоциированная с энтеропатией 7. Гепатолиенальная Т-клеточная лимфома 8. Т-клеточная панникулитоподобная лимфома подкожной клетчатки. 9. Грибовидный микоз / синдром Сезари. 10. Анапластическая крупноклеточная лимфома Ki-1(+)-клеточная, с первичным поражением кожи. 11. Периферическая Т-клеточная лимфома, неуточненная 12. Ангиоиммунобластная Т-клеточная лимфома. 13. Анапластическая крупноклеточная лимфома, Ki-1(+)-клеточная, с первичным системным поражением
Т- и NK-клеточные опухоли Из предшественников Т-клеток: 1. Т-лимфобластная лимфома/лейкоз из клеток-предшественников (острый лимфобластный лейкоз из Т-клеток предшественников) Т-клеточные лимфомы из периферических (зрелых) клеток: 1. Т-клеточный лимфоцитарный лейкоз. 2. Т-клеточный крупногранулярный лимфоцитарный лейкоз 3. Агрессивный НК-клеточный лейкоз 4. Т-клеточная лимфома / лейкоз взрослых (НТLV 1+) 5. Экстранодальная НК/Т-клеточная лимфома, назальный тип 6. Т-клеточная лимфома, ассоциированная с энтеропатией 7. Гепатолиенальная Т-клеточная лимфома 8. Т-клеточная панникулитоподобная лимфома подкожной клетчатки. 9. Грибовидный микоз / синдром Сезари. 10. Анапластическая крупноклеточная лимфома Ki-1(+)-клеточная, с первичным поражением кожи. 11. Периферическая Т-клеточная лимфома, неуточненная 12. Ангиоиммунобластная Т-клеточная лимфома. 13. Анапластическая крупноклеточная лимфома, Ki-1(+)-клеточная, с первичным системным поражением
 Стадия Клиническая классификация ХЛЛ по K. Rai характеристика медиана выживаемости 0 лимфоцитоз более 15 тыс/л такая же как в костном мозге более 40 % без ХЛЛ клиники нет I лимфоцитоз+увеличение лимфоузлов 9 лет II лимфоцитоз + спленомегалия +/- гепатомегалия 6 лет III лимфоцитоз + анемия 1, 5 года IV лимфоцитоз + тромбоцитопения 1, 5 года
Стадия Клиническая классификация ХЛЛ по K. Rai характеристика медиана выживаемости 0 лимфоцитоз более 15 тыс/л такая же как в костном мозге более 40 % без ХЛЛ клиники нет I лимфоцитоз+увеличение лимфоузлов 9 лет II лимфоцитоз + спленомегалия +/- гепатомегалия 6 лет III лимфоцитоз + анемия 1, 5 года IV лимфоцитоз + тромбоцитопения 1, 5 года
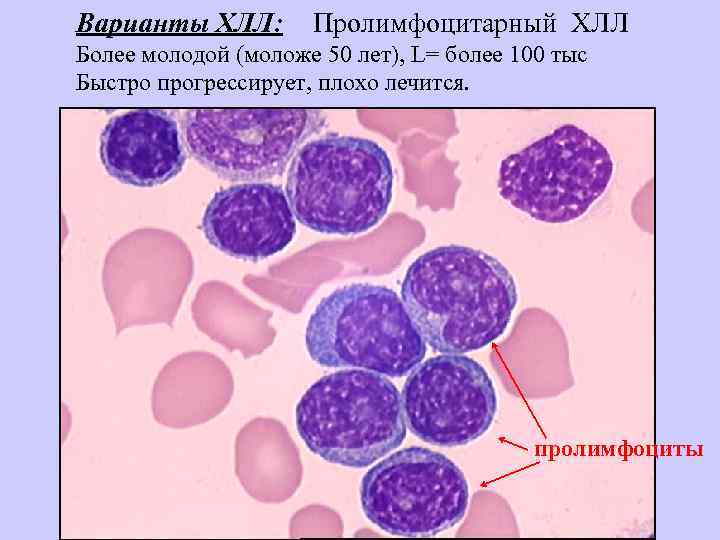 Варианты ХЛЛ: Пролимфоцитарный ХЛЛ Более молодой (моложе 50 лет), L= более 100 тыс Быстро прогрессирует, плохо лечится. пролимфоциты
Варианты ХЛЛ: Пролимфоцитарный ХЛЛ Более молодой (моложе 50 лет), L= более 100 тыс Быстро прогрессирует, плохо лечится. пролимфоциты
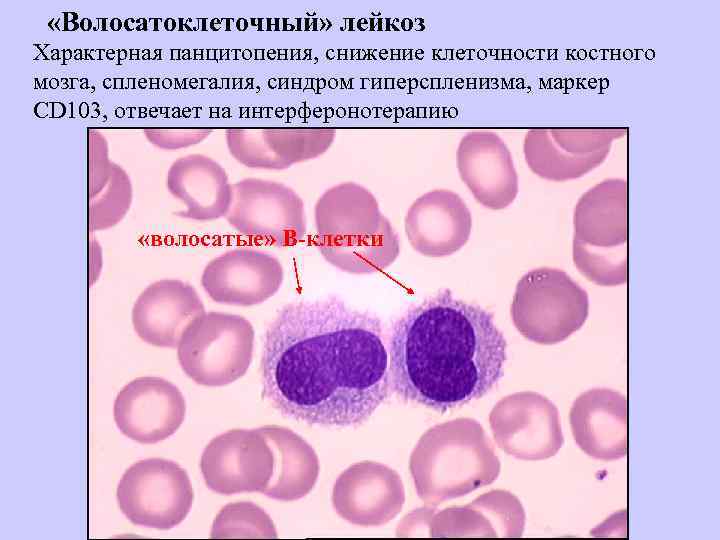 «Волосатоклеточный» лейкоз Характерная панцитопения, снижение клеточности костного мозга, спленомегалия, синдром гиперспленизма, маркер CD 103, отвечает на интерферонотерапию «волосатые» В-клетки
«Волосатоклеточный» лейкоз Характерная панцитопения, снижение клеточности костного мозга, спленомегалия, синдром гиперспленизма, маркер CD 103, отвечает на интерферонотерапию «волосатые» В-клетки
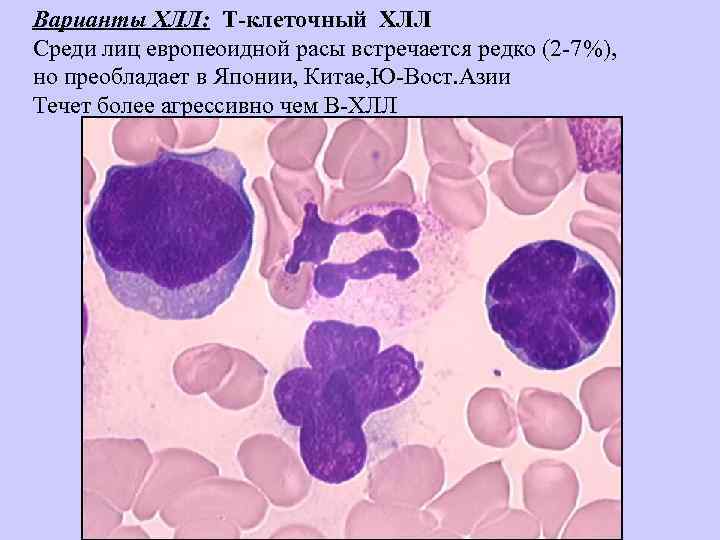 Варианты ХЛЛ: Т-клеточный ХЛЛ Среди лиц европеоидной расы встречается редко (2 -7%), но преобладает в Японии, Китае, Ю-Вост. Азии Течет более агрессивно чем В-ХЛЛ
Варианты ХЛЛ: Т-клеточный ХЛЛ Среди лиц европеоидной расы встречается редко (2 -7%), но преобладает в Японии, Китае, Ю-Вост. Азии Течет более агрессивно чем В-ХЛЛ
 Лечение ХЛЛ (принципы терапии)
Лечение ХЛЛ (принципы терапии)
 1. 0 -стадия - без лечения (тактика «наблюдай и жди» ) 2. Принцип первичного сдерживания – 1 -линия монохимиотерапия (лейкеран (хлорамбуцил)) или ЛР (+преднизолон) 3. При прогрессировании органомегалии и/или лимфаденопатии – полихимиотерапия (COP, CHOP, схемы флюдарабином+циклофосфан (FC)) 4. Противоопухолевые моноклональные антитела (мабтера) – CD 20(+)В-ХЛЛ 5. Больные моложе 60 лет –ТКМ 6. Программы лечения и профилактики осложнений
1. 0 -стадия - без лечения (тактика «наблюдай и жди» ) 2. Принцип первичного сдерживания – 1 -линия монохимиотерапия (лейкеран (хлорамбуцил)) или ЛР (+преднизолон) 3. При прогрессировании органомегалии и/или лимфаденопатии – полихимиотерапия (COP, CHOP, схемы флюдарабином+циклофосфан (FC)) 4. Противоопухолевые моноклональные антитела (мабтера) – CD 20(+)В-ХЛЛ 5. Больные моложе 60 лет –ТКМ 6. Программы лечения и профилактики осложнений
 Таргетная терапия – управление апоптозом посредством воздействия на молекулярно -биологические мишени (гены, белки) в опухолевой клетке
Таргетная терапия – управление апоптозом посредством воздействия на молекулярно -биологические мишени (гены, белки) в опухолевой клетке


